Как осветлить родимое пятно народными средствами
Обновлено: 24.04.2024
Гипо- или гиперпигментация: веснушки, старческие пятна не украшают кожу, поэтому женщины (в последнее время и мужчины) стараются избавиться от них. Методик устранения таких дефектов существует множество – народные средства, профессиональная косметика для индивидуального использования, салонные и аппаратные процедуры. Но для избавления от проблемы необходимо использовать комплексный подход.

Что такое пигментные пятна?
Косметический дефект в виде плоских участков, более темных, чем основная зона кожи, появляется из-за повышенного синтеза меланина в конкретных областях. Пигментные пятна могут образоваться при рождении или сформироваться на протяжении жизни. За оттенок кожи отвечают элементы, у каждого из которых есть своя функция:
- меланин – защищает от негативного воздействия ультрафиолета, имеет антиоксидантные свойства, участвует в ликвидации влияния стресса, снижает активность свободных радикалов;
- каротин – обеспечивает регенерацию клеток, замедляет процессы старения;
- гемоглобины – синий и оксигемоглобин предназначены для окрашивания крови, отвечают за здоровый румянец и естественный цвет кожи.
Повышенное пигментирование – результат избытка меланина. Чаще всего пигментация наблюдается в виде веснушек, которые связаны с генетическим фактором или воздействием ультрафиолета.

Веснушки чаще бывают на лице, зоне декольте, спине и предплечьях. Реже они покрывают руки. Могут быть очень небольших размеров или сливаться в конгломерации, образуя обширные площади гиперпигментации. К появлению веснушек склонны рыжеволосые люди со светлой кожей. Зимой пятна становятся бледнее, летом – ярче. Опасности для здоровья не представляют, это всего лишь косметический изъян с точки зрения одних людей, и «изюминка» – по мнению других.
Также существуют другие виды пигментации, некоторые из них опасны в плане перерождения в злокачественные новообразования:
- Невусы и родимые пятна – неравномерное распределение меланина в клетках кожи. Оттенок варьируется от светло-розового до темно-коричневого. Особой опасности не представляют до тех пор, пока не начинают изменять свою структуру. Родимые пятна на лице, видимых зонах и областях, подвергающихся трению, лучше удалить.
- Мелазмы, хлоазмы без резко очерченных границ на лице, шее, плечах. Связаны с проблемами гормональной системы. Устраняются с помощью косметологических процедур.
- Лентиго – возрастная пигментация, старческие пятна. Чаще покрывают верхнюю часть туловища. Плохо маскируются косметикой, но есть возможность уменьшить их интенсивность с помощью салонных процедур.
- К гипопигментации относятся витилиго и альбинизм – обесцвеченные участки кожи.
Пигментация бывает дермальной, формирующейся в глубоких слоях эпидермиса. И эпидермальной, которая затрагивает верхние пласты кожи.

Причины пигментных пятен на лице
Косметический изъян бывает у женщин, мужчин и даже новорожденных детей Причин у пигментации несколько:
- частое и интенсивное воздействие ультрафиолета на кожу – нарушает структуру клеток, тормозит регенерацию, разрушает волокна коллагена;
- травмирование – царапины, ссадины, порезы, гематомы могут активировать выработку меланина в определенном участке;
- гормональный сбой – при пубертатном созревании, во время беременности, менструации, при менопаузе;
- патологии внутренних органов – чаще надпочечников, печени, желчного и щитовидки;
- заболевания кожи, особенно угревая сыпь;
- прием некоторых лекарственных препаратов с эффектом фотосенсибилизации;
- нарушение кровообращения в конечностях;
- заболевания репродуктивной системы;
- инфекции, вирусы, бактерии, грибковые патологии;
- наследственность.
У новорожденных пигментные пятна могут появиться из-за сложностей родоразрешения мамы. Большинство из них самостоятельно проходит в первый год жизни, но все образования требуют контроля.

Как убрать пигментные пятна на лице у косметолога
Эстетическая медицина предоставляет разнообразные методики для удаления дефекта. Но перед тем, как определить способ воздействия на пигментное пятно, врач-косметолог обязательно проводит обследование. Могут потребоваться консультации профильных врачей: эндокринолога, гинеколога, дерматолога, венеролога. Техники удаления пигментных пятен в специализированных учреждениях:
- химическая эксфолиация (пилинг) препаратами на основе фруктовых кислот – активирует обменные процессы, очищает кожу, равномерно обесцвечивает пятна, возвращает бархатистость;
- фотоомоложение – сокращение яркости пигментации, регенерация клеток, осветляющий эффект;
- микродермобразия – мягкая шлифовка поверхностного слоя кожи, выравнивает и осветляет тон, улучшает микроциркуляцию;
- криотерапия – воздействие холодом посредством жидкого азота, в большей мере применима для устранения невусов и сильно выраженной пигментации;
- мезотерапия – инъекционный метод осветления препаратами, содержащими пептиды;
- лазерная терапия – безболезненная процедура устранения пигментации, подходит для обработки больших площадей и пятен интенсивной окраски.
Любая косметологическая методика требует подготовки и выполнения правил ухода после манипуляций. В некоторых случаях достаточно одной процедуры, в других – требуется от 3 до 5 сеансов.

Как вывести пигментацию на лице в домашних условиях с помощью косметики
Если пятна не отличаются интенсивностью и не занимают большие площади, сделать их более светлыми можно самостоятельно. Для этого подходят аптечные средства и уходовая косметика:
- Отшелушивающим и кератолическим эффектом обладают гидрохинон, масло лаванды, перекись водорода, резорцин.
- Хорошо отбеливают пятна слабые фруктовые кислоты, которые допустимо использовать в домашних условия. Это лимонная, аскорбиновая, молочная кислота низкой концентрации. Эти средства также подходят для подготовки к салонному химическому пилингу.
- Осветляющие косметические составы с пометкой Anti-Pigment. Кремы, лосьоны и сыворотки, содержащие азелаин, койевую кислоту, витамин С.
Любое средство можно использовать только после проведения теста на возможную аллергию. Если организм воспринимает состав спокойно, без негативной реакции, можно приступать к процедурам согласно инструкции к препарату.

Можно ли убрать пигментные пятна на лице народными средствами?
Если пигментация выражена сильно, избавиться от нее поможет только профессиональный косметолог. Небольшие, неяркие пятна, веснушки хорошо светлеют при помощи компонентов, которые всегда есть под рукой:
- лимон;
- экстракт зелени петрушки;
- творог, сыворотка и простокваша;
- огурец;
- картофель;
- гречневая и овсяная мука;
- яблочный уксус;
- алоэ вера;
- косметическая глина;
- молоко;
- крепкий настой зеленого чая;
- экстракт солодки, орхидеи и так далее.
Компоненты можно смешивать, добавлять аптечные средства, витамины. Обязательно нужно после процедуры отбеливания позаботиться об увлажнении и смягчении кожи.

Как предотвратить появление пигментных пятен?
Если причина пигментации кроется не в наследственном факторе, косметического изъяна можно избежать. Профилактические меры:
- не запускать заболевания внутренних органов – обязательно проходить плановые осмотры врачей дважды в год;
- не увлекаться загаром – как на солнце, так и в солярии;
- заботиться о защите кожи – зимой выходить на улицу, предварительно нанеся крем с SPF 30, летом показатель должен составлять 50;
- грамотно выбирать уходовые косметические средства для поддержания красивого и ровного оттенка кожи;
- соблюдать питьевой режим – не давать коже пересыхать;
- следить за гигиеной, не допускать развития угревой сыпи, образования комедонов;
- контролировать гормональный фон.

Также важно позаботиться о профилактике задолго до периода увядания. Чем раньше будет уделено достаточное внимание уходу и защите, тем позже кожа подвергнется возрастным изменениям. Пигментные пятна – явление, с которым можно и нужно бороться. Не стоит опускать руки, если домашние процедуры не принесли результата, всегда можно обратиться за помощью к косметологу.
Другие статьи:

Признаки возрастных изменений – сейчас явление более позднее, чем еще 30 – 40 лет назад. Причина проста – новые технологии и методики в уходе, препараты и эффективные процедуры снижают необходимость прибегать к пластической хирургии. Как сделать кожу упругой и подтянутой – вопрос, которым интересуется каждая современная женщина. И результат при внимательном отношении к своей внешности не заставит долго ждать.

Хронические неинфекционное заболевание дерматологического типа поддается терапии при условии комплексного подхода. Одна из эффективных методик – лечение псориаза ПУВА-терапией. Представляет собой воздействие на проблемные участки кожного покрова сочетанием ультрафиолетового излучения и фотоактивного препарата. Дает высокий процент положительных результатов.

Папилломы представляют собой разрастания на коже и слизистых оболочках. Наиболее часто папилломы на интимных местах расположены на коже наружных половых органах и слизистых уретры, влагалища, шейки матки, в области вокруг анального отверстия.
Красная родинка – это небольшое новообразование, обычно ярко-красного цвета, круглой или овальной формы. Считается распространенным новообразованием на коже, которое может возникать практически на любом участке тела. Некоторые из них достаточно мягкие и ровные, другие же имеют более заметно выпуклую форму.

Этот тип новообразований обычно не является поводом для беспокойства. При условии, что они не кровоточат или не меняются в размере, форме и цвете. В противном же случае лучше будет проконсультироваться у врача. Любые изменения в родинке могут быть первыми сигналами о раке кожи, при условии, что не было механических повреждений, от которых они также могут кровоточить и чесаться, что может послужить неправильным выводам.
Причины появления красных родинок
Точная причина, почему появились красные родинки на теле, неизвестна, это может быть предрасположенность из-за генетического фактора. Но есть и другие причины:
- беременность;
- воздействие химических веществ;
- некоторые заболевания, в том числе инфекционные;
- неподходящий климат (слишком жаркий или холодный)
- механические повреждения кожи, такие как укус или порезы, при которых кусочки кожи не совсем оторвались.
Также возможны их проявления в более зрелом возрасте, связано это с постепенным снижением иммунитета. Новообразования проявляются у 75% населения в возрасте старше 60 лет.
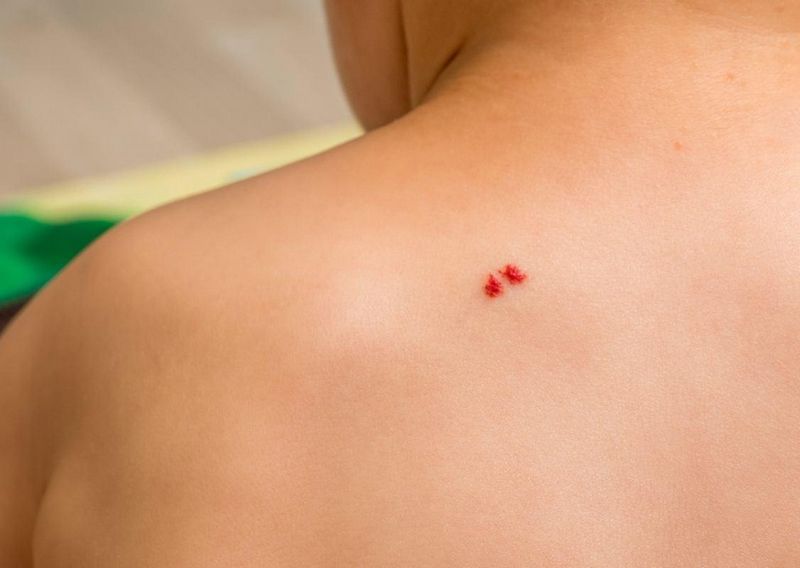
Невозможно как-то повлиять на появление или непоявление красных родинок на теле, поскольку они заложены в нас на генетическом уровне, если у одного из родителей было их много, значит, и у детей будет похожая ситуация, и даже возможны идентичные карты расположения невусов.
Места локализации
Увеличение роста родинок наблюдается у людей в возрасте от 0 до 20 лет, а потом уже от 45 лет и старше. В остальное время они появляются, но не так активно, как в первую и последнюю фазу жизни. Обычно красные родинки возникают на верхней части тела, руках, ногах и плечах. Также любимым их местом являются голова, стопы, кисти рук. Могут располагаться по всему телу, и невозможно предугадать их последующие месторасположения. Красный цвет им придает скопление мелких кровеносных сосудов в основании, которые подпитывают их кровью.
Виды и классификация
Родинки имеют два основных вида:
- Пигментные. К ним относятся плоские, чаще коричневого цвета, невусы.
- Сосудистые, которые образуются от изменения структуры сосудов.
Также они бывают:
- Врожденными – делящимися по размеру: мелкие, средние и крупные.
- Приобретенные, делящиеся на три вида в зависимости от нахождения меланоцитов в слоях эпидермиса.
- Висячие, их еще называют папилломами.
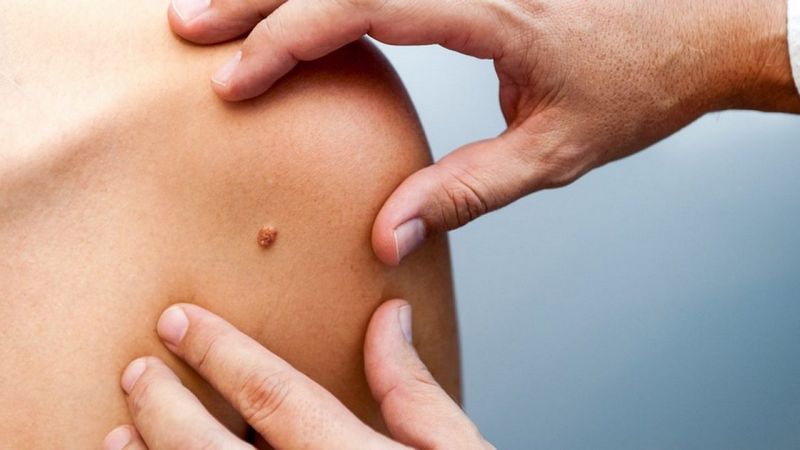
Существуют невусы-невидимки, которые проявляются со временем меняя окрас. Также блуждающие, которые меняют свое расположения, появляясь то в одном, то в другом месте. За картой расположения своих родинок желательно следить.
Опасны ли красные родинки?
Признаки, на которые надо обратить внимание, если появились маленькие красные родинки:
- Цвет. Если он неравномерный и начинает изменяться – это причина для посещения врача.
- Воспаление вокруг образования, то есть покраснения в виде ореола вокруг родинки.
- Увеличение размера родинки или ее уплотнение.
- Появление трещин и язв на теле родинки.
- Выпадение волос, если они росли из родинки.
- Появление зуда, жжения или покалывания в месте, где находится родинка.
- Изменение краев невуса тоже говорит о том, что пора посетить специалиста.
Точный диагноз может поставить дерматолог или врач-онколог, за помощью к которым можно и нужно обращаться. Невусы не опасны, пока они находятся в стабильном состоянии, в этом случае можно повременить с врачом.
Красные родинки у детей
У большинства людей основная часть родинок появляется в первые 20 лет жизни, затем образование родинок (невусов) спадает. Также они имеют свойства иногда сами по себе исчезать, и происходит это из-за того, что кровеносные сосуды, питающие родинку, пересыхают или закупориваются. Один из 100 новорожденных уже рождается с маленькими красными родинками на теле, и они считаются более предрасположенными к изменениям и переходу в меланому. Это новообразование красного цвета немного возвышающиеся над поверхностью кожи, называется невус Шпица.
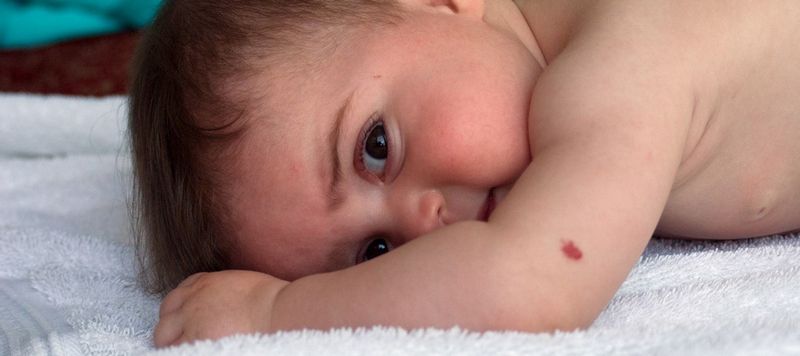
Еще дети могут рождаться с большими голубыми пятнами на спине, их называют Монгольскими и чаще всего они встречаются у детей с азиатскими корнями. Любые родинки часто травмируются особенно в детском возрасте. Это может быть причиной осложнений, поэтому целесообразно иногда наблюдаться у врача, а также стараться беречь детей от подобных травм.
Красные родинки в период беременности
В период беременности женский организм переживает гормональную перестройку, и в это время могут появляться новые невусы, или разрастаться старые. В 85% это может быть нормой и обычной реакцией организма на беременность. Такие родинки скорее всего безопасны. В оставшиеся 15 % все же лучше проконсультироваться со специалистом и выяснить, почему на теле появляются красные родинки.
Нужно ли удалять красные родинки?
Не только можно, но и нужно. Если гемангиома увеличивается в размерах, меняет форму или окраску – это, безусловно, является прямым показанием как можно быстрее попасть на прием к онкологу для дальнейшего ее исследования, при надобности и удалении. Конечно же, не кустарными или народными методами, а при помощи современных специалистов. Если родинка ведет себя достаточно спокойно не меняет форму и окраску, то скорее всего, бояться не стоит и с удалением родинок можно повременить.
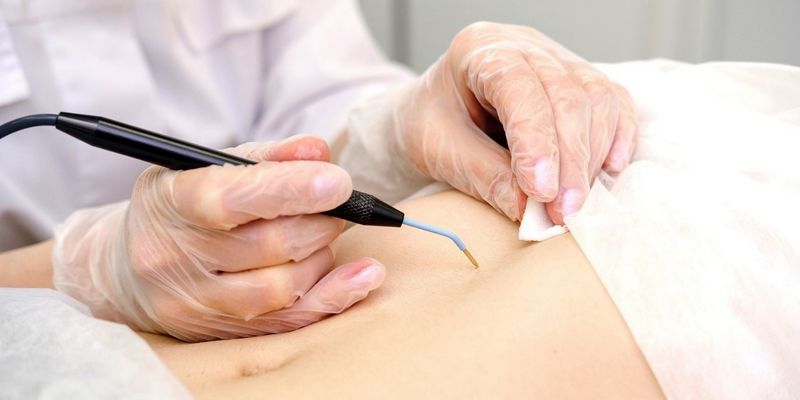
Диагностика
В медицине существует общий метод диагностики новообразований на коже. К ним относится первичный осмотр и запись всех жалоб пациента (анамнез). При подозрении на злокачественную опухоль назначается МРТ или рентгенография. Все полученные данные анализируются и делаются выводы, на основе которых ставится предварительный диагноз. Основным и окончательным пунктом в постановке диагноза является гистологический метод (биопсия). Она представляет собой микроскопический забор ткани из тела родинки, и делается с целью выявления патологии клеток в новообразовании.
Методы удаления красных родинок
Если родинка ничем не беспокоит и не находится в местах повышенного риска, то есть на руках, ступнях или голове и спине, то ее вполне можно не удалять.
Если же гемангиома беспокоит, то удалять ее можно только у специалистов, дерматолога или онколога. Не стоит рисковать, удаляя невус у косметолога и подвергая опасности роста неправильно удаленную гемангиому или риску заражения.
Есть несколько распространенных процедур их удаления.
- Электрокаутеризация. Невус сжигается электрическим током, подаваемым с помощью небольшого инструмента. Колодка заземления будет размещена где-нибудь так, чтобы остальная часть тела не подвергалось воздействию электричества.
- Криохирургия. Родинка замораживается с помощью жидкого азота. Его разрушает сильный холод. Жидкий азот распыляется в течение 10 секунд, проблема решается в течение одного сеанса. Этот метод быстрый и относительно простой. Рана тоже не требует особого ухода.
- Лазерная хирургия. При этой процедуре используется концентрированный желтый луч лазера, который излучает достаточно тепла, чтобы разрушить невус изнутри. Этот метод быстр и применяется в амбулаторных условиях, то есть не требует последующей госпитализации. В зависимости от того, сколько родинок будут удалять, может потребоваться от одной до трех процедур. Возможны маленькие шрамы, которые пройдут в течение 10 дней.
- Хирургический метод. Это процесс удаления невуса с верхней части кожи путем разрезания очага поражения с последующим наложением швов. Он не является часто используемым методом, и после такого вмешательства остаются шрамики.
В любом случае, если есть беспокойство и вопросы, от чего появляются красные родинки, нужно обратится к доктору, хотя бы для того, чтобы успокоить себя хорошими анализами. Потому что от невыясненных вопросов появляется стресс, который в свою очередь способствует снижению иммунитета. Будьте здоровы.
Другие статьи:

Девушки всегда стремились выглядеть красивее. И чего только не сделаешь, чтобы стать привлекательнее. Одной из множественных «процедур красоты» стала контурная пластика губ.
Водянка яичка и в XXI веке остается одним из самых распространенных мужских заболеваний.

Перхоть – неприятность, которая часто встречается у женщин, мужчин и даже детей. Когда перхоть появляется, всегда возникают вопросы – откуда она берется, и как от нее избавиться.
Более 45% населения земного шара сталкивалось с проблемой появления на теле образований вытянутой формы. Эти наросты напоминают родинки, но, в отличие от них, сильно выступают за пределы кожи.

В медицине это явление получило название «фиброэпителиальный полип» или «папиллома», но многим оно известно как «висячая родинка».
Что это такое?
Висячие родинки – это, в основном, доброкачественные опухоли. Цвет родинок может отличаться от оттенка кожи, чаще всего они более темные. Висячие родинки могут появляться на коже на протяжении всей жизни человека. Образуются на всех частях тела, но чаще все это:
- шея;
- лицо;
- грудь;
- паховая область;
- подмышечные впадины.
Локализации родинок именно в этих местах способствует тонкая кожа, которая подвергается постоянному трению, что приводит к скоплению клеток пигментации. Наросты имеют небольшой размер, около 2-5 мм. Крайне редко встречаются образования, достигающие в длину нескольких сантиметров.
Причины появления
Висячие родинки появляются на разных этапах жизни человека. Поэтому, однозначно ответить от чего появляются висячие родинки в одном конкретном случае довольно непросто. Многие врачи называют причиной гормональные перестройки, которые постоянно происходят в организме человека. Например:
- У детей висячие родинки начинают появляться в период полового созревания.
- А у женщин – во время беременности, когда гормональный фон становится нестабильным.
- Нарушения гормонального фона в период менопаузы.

Среди остальных причин появления висячих наростов стоит выделить следующие:
- Генетика. Если у одного из родителей имеются висячие наросты, то с большой вероятностью они будут у ребенка. Причем по наследству передается не только предрасположенность к родинкам, но и их расположение на теле.
- Ультрафиолетовое излучение. У людей, которые постоянно пребывают на солнце, вырабатывается большое количество пигмента – меланина. Именно он отвечает за появление новых образований и потемнение уже имеющихся.
- Стресс. Постоянный стресс способствует выбросу адреналина, это влияет на процессы метаболизма в эпидермисе. Поэтому, часто говорят, что многие болезни от нервов, папилломы не исключение.
- Механические повреждения кожи. Например, сильные ожоги, укусы насекомых, порезы и царапины.
- Присутствие в организме вируса папилломы человека. Отказ от лечения может способствовать преобразованию висячих родинок в онкологическое заболевание.
Появление висячих родинок могут спровоцировать и другие болезни: диабет, болезнь Кока, и так далее.
Кто входит в группу риска?
Большинство людей, которые столкнулись с появлением цветных наростов, не обращаются к врачу, так как такие родинки считаются доброкачественными образованиями. Важно помнить, что за такими новообразованиями нужно следить. Если меланин в них начнет продуцировать, то возможен риск развития злокачественной опухоли – меланомы.

К группе риска относятся:
- люди со светлой кожей;
- те, кто получил химический или тепловой ожог;
- кто злоупотребляет загаром на солнце или в солярии.
Проконсультироваться с врачом необходимо человеку, у которого появились следующие симптомы:
- из отростков выделяется жидкость или гной;
- родинка болит и чешется;
- новообразование почернело или резко изменило свой цвет;
- на поверхности образовывается корочка и шелушится.
Не стоит откладывать визит к врачу, если изменились размеры и форма отростка, возникло кровотечение.
В чем опасность?
Помимо перерождения отростка в меланому, висячие родинки вызывают дискомфорт и могут быть опасны в обычной жизни. Иногда человек может случайно задеть родинку одеждой или рукой и сорвать ее. Это вызовет кровотечение, которое часто тяжело остановить. Небезопасными являются висячие отростки на шее, так как этот участок тела постоянно подвергается механическому воздействию. Повредить родинку на этом месте можно с помощью воротника куртки или ювелирным украшением – цепочкой, бусами, ожерельем.
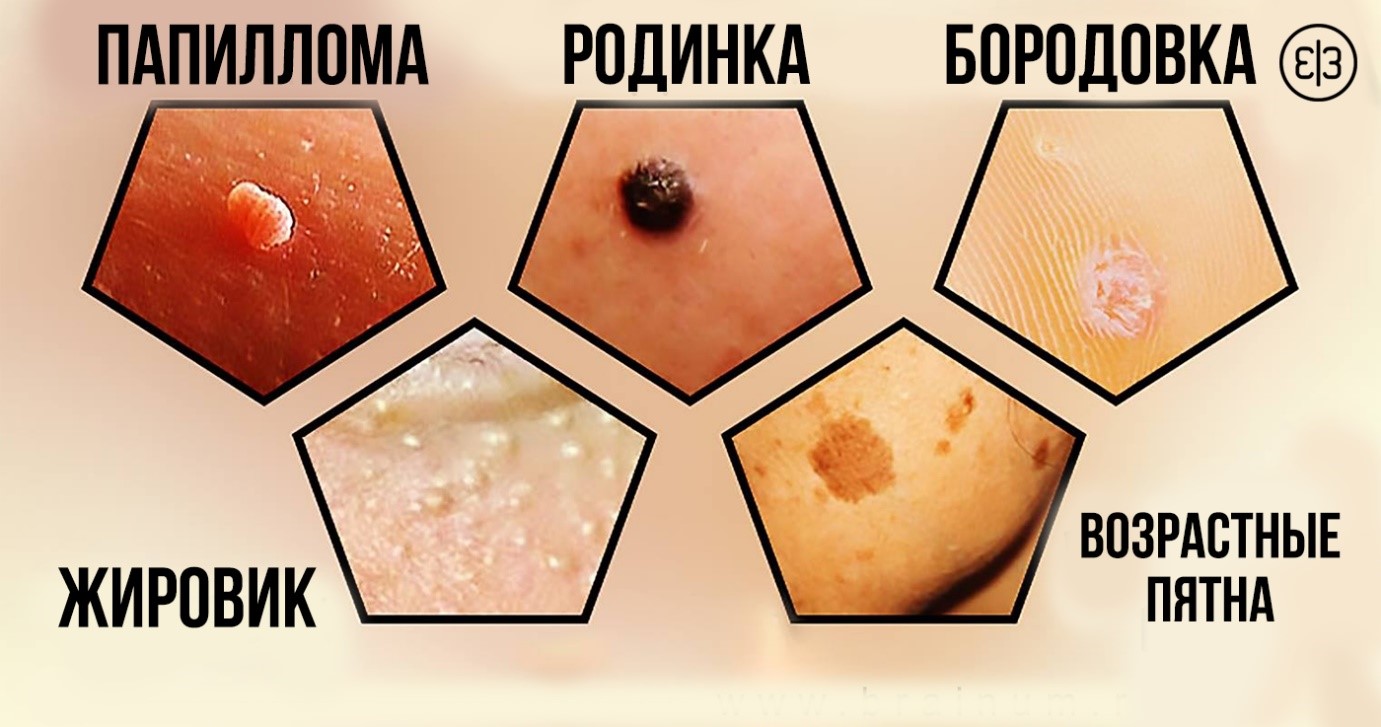
Зачастую поврежденная родинка на шее засыхает и отпадает самостоятельно, но при травме в рану может попасть инфекция. После этого нарост:
- стане отечным;
- будет болеть;
- появится риск размножения в нем раковых клеток.
Если родинка на шее все же была повреждена, травмированную область следует обработать перекисью водорода и обратиться к врачу. Опасными также являются висячие наросты на спине. Их легко повредить при чесании. Довольно часто люди узнают о наличии родинок на спине уже после их повреждения, так как они не бросаются в глаза. Отростки в паху и под мышками значительно осложняют процесс гигиены. Их легко содрать при бритье и вызвать воспалительный процесс. Обладателям таких родинок придется отказаться от облегающего тугого белья, способного повредить родинки.
Надо ли удалять?
Ответить на вопрос, что делать с висячей родинкой, сможет дать врач-онколог или дерматолог. Специалист осмотрит кожные покровы пациента и назначит один из нескольких способов диагностики:
- цитологию;
- микроскопию;
- гистологию.
По результатам анализов доктор назначит лечение или удаление новообразования.
Как можно удалить?
За советом, о том, как убрать висячую родинку, можно обратиться к традиционной или хирургической медицине.
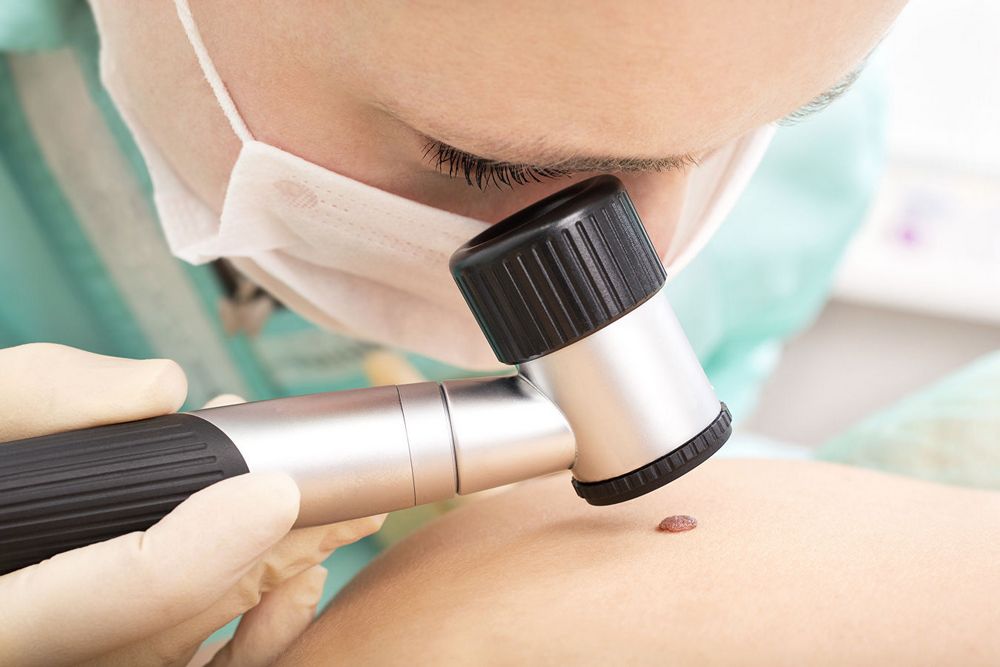
Традиционная медицина рассматривает возможность удаления новообразований только в больницах или специальных косметологических клиниках. Несколько вариантов удаления наростов:
Конкретный метод может выбрать только врач, после предварительного исследования новообразования.
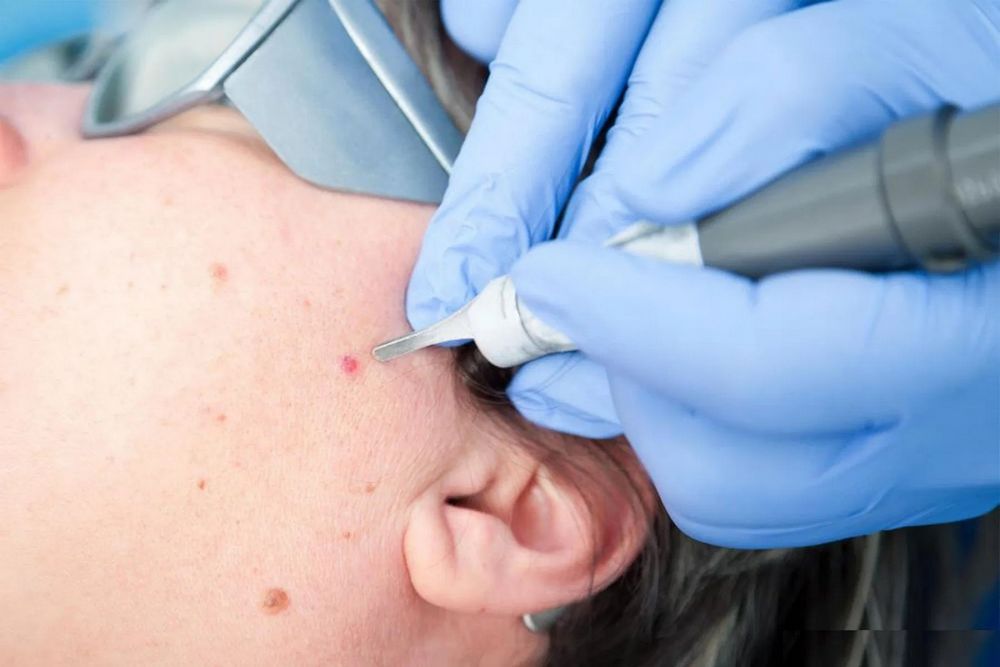
Для лечения наростов есть специальные препараты, которые можно применять дома:
- Стефалин – мазь растительного происхождения. Препарат наносят только на родинку, а кожу вокруг необходимо защищать от попадания мази. Применяют дважды в день.
- Малавит – средство на основе трав. Средство переносят на ватку или ватный диск, а затем обрабатывают необходимую область. Затем родинку заклеивают пластырем, а процедуру повторяют раз в два дня.
- Колломак – препарат, помогающий удалить небольшие родинки. Действует на эпителий, смягчая его, после этого отростки отпадают.
Прежде чем приступать к самостоятельному лечению, необходимо выяснить природу висячего нароста. Важно помнить, что средства народной медицины и препараты, приобретенные без рецепта врача, могут иметь противопоказания и побочные эффекты. Консультация у специалиста показана каждому человеку, имеющему висячие родинки.
Другие статьи:

Родимое пятно представляет собой пигментное образование, состоящее из невусных клеток. Они имеют преимущественно разные оттенки коричневого цвета.

Воспаление предстательной железы не всегда может быть вызвано бактериальной флорой. Источником развития заболевания часто служат грибы, инфекции, другие виды возбудителей. Абактериальный простатит – это одна из форм воспалительного процесса в предстательной железе, при которой наблюдаются деструктивные изменения мышечной ткани органа.

Патология представляет собой воспалительный процесс стенок мочеиспускательного протока. Как правило, заболевание носит инфекционный характер, и без бактериального агента развивается крайне редко.

Меланому считают одной из самых коварных злокачественных опухолей человека, заболеваемость и смертность от которой неуклонно возрастает из года в год. О ней говорят по телевизору, пишут в журналах и интернете. Интерес обывателей связан с тем, что опухоль все чаще стала обнаруживаться у жителей самых разных стран, а число смертельных случаев по-прежнему велико, даже несмотря на интенсивное лечение.
По распространенности меланома значительно отстает от эпителиальных опухолей кожи (плоскоклеточный рак, базалиома и др.), составляя по разным данным от 1,5 до 3% случаев, но она куда более опасна. За 50 лет прошлого столетия заболеваемость увеличилась на 600%. Этой цифры достаточно, чтобы всерьез опасаться заболевания и искать причины и способы его лечения.
Что это такое?
Меланома — это злокачественная опухоль, развивающаяся из меланоцитов — пигментных клеток, продуцирующих меланины. Наряду с плоскоклеточным и базальноклеточным раком кожи относится к злокачественным опухолям кожи. Преимущественно локализуется в коже, реже — сетчатке глаза, слизистых оболочках (полость рта, влагалище, прямая кишка).
Одна из наиболее опасных злокачественных опухолей человека, часто рецидивирующая и метастазирующая лимфогенным и гематогенным путём почти во все органы. Особенностью является слабая ответная реакция организма или её отсутствие, из-за чего меланома зачастую стремительно прогрессирует.
Причины возникновения
Разберемся с основными причинами, вызывающими развитие меланомы:
- Длительное и частое воздействие ультрафиолетового излучения на кожу. Особенно опасно солнце, находящееся в зените. Сюда же относится воздействие искусственных источников ультрафиолета (солярии, бактерицидные лампы и другие).
- Травматические поражения пигментных пятен, невусов, особенно в тех, местах, где происходит постоянный контакт их с одеждой и другими факторами внешней среды.
- Травматические поражения родинок.
Из родинок или невусов меланомы развивается в 60 % случаев. Это достаточно много. Основными местами, на которых развиваются меланомы, являются такие части тела, как: голова; шея; руки; ноги; спина; грудь; ладони; подошвы; мошонка.
Наиболее подвержены возникновению меланомы люди, у которых есть несколько из приведенных ниже факторов риска:
- Наличие в анамнезе солнечных ожогов.
- Наличие в роду заболеваний кожи, рака кожи, меланом.
- Генетически обусловленный рыжий цвет волос, наличие веснушек и также светлая кожа.
- Светлая, почти белая кожа, обусловленная генетическими особенностями, малым содержанием пигмента меланина в коже.
- Наличие на теле пигментных пятен, невусов. Но, если на невусе растут волосы, то этот участок кожи не может переродиться в злокачественную форму.
- Наличие большого количества родинок на теле. Считается, что если родинок больше 50 штук, то это уже может быть опасно.
- Пожилой возраст, но в последнее время меланом все чаще встречается у молодых людей.
- Наличие заболеваний кожи, которые могут спровоцировать развитие меланомы. Это такие болезни, как меланоз Дюбрея, пигментная ксеродерма и некоторые другие.
Если человек относится к какой-либо группе из приведенного списка, то ему уже следует быть очень осторожным на солнце и внимательным к своему здоровью, поскольку у него есть довольно-таки большая вероятность развития меланомы.

Статистика
По данным ВОЗ, в 2000 г. во всем мире было диагностировано более 200 000 случаев заболевания меланомой и произошло 65 000 связанных с меланомой случаев смерти.
В период с 1998 г. по 2008 г. прирост заболеваемости меланомой в РФ составил 38,17 %, а стандартизированный показатель заболеваемости вырос с 4,04 до 5,46 на 100000 населения. В 2008 г. в РФ количество новых случаев меланомы кожи составило 7744 человека. Смертность от меланомы В РФ в 2008 г. составила 3159 человек, а стандартизированный показатель смертности 2,23 человека на 100000 населения. Средний возраст больных меланомой с впервые жизни установленным диагнозом в 2008 г. в РФ составил 58,7 лет[3]. Наибольшая заболеваемость отмечена в возрасте 75—84 лет.
Клинические виды
На самом деле, встречается немалое количество меланом, среди которых меланома крови, меланома ногтя, меланома легкого, меланома хориоидеи, меланома беспигментная и прочие, которые развиваются со временем на разных участках организма человека за счет течения болезни и метастаз, но в медицине выделяют следующие, основные виды меланом:
- Суперфициальная, или поверхностная меланома. Это более распространенный вид опухоли (70%). Течение болезни характеризуются длительным относительно доброкачественным ростом в наружном слое кожи. При таком виде меланомы появляется пятно с неровными краями, цвет которого может изменяться: стать коричневым, как загар, красным, черным, синим или даже белым.
- Узловая (нодуряная) меланома стоит на втором месте по числу диагностируемых больных (15-30% случаев). Наиболее часто встречается у людей старше 50 лет. Может образовываться на любом участке тела. Но, как правило, такие опухоли появляются у женщин – на нижних конечностях, у мужчин – на теле. Часто узловая меланома образуется на фоне невуса. Характеризуется вертикальным ростом и агрессивным развитием. Развивается за 6-18 месяцев. Этот вид опухоли имеет округлую или овальную форму. Пациенты зачастую обращаются к врачу, когда меланома уже приняла форму бляшки черного или черно-синего цвета, которая имеет четкие границы и приподнятые края. В некоторых случаях узловая меланома разрастается до больших размеров, или принимает форму полипа, имеющего изъязвления и характеризующаяся гиперактивностью.
- Лентигинозная меланома. Эта форма болезни известна также под названиями злокачественное лентиго или веснушка Хатчинсона. Чаще всего формируется из старческого пигментного пятна, родимого пятна, реже из обычной родинки. Этот вид опухоли склонен к образованию на тех участках тела, которые наиболее подвержены воздействию солнечного ультрафиолета, это лицо, уши, шея, кисти рук. Развивается эта меланома у большинства болеющих людей очень медленно, иногда до последней стадии ее развития может пройти до 30 лет. Метастазирование происходит редко, имеются данные и о рассасывании этого образования, поэтому лентигинозная меланома считается наиболее благоприятным в плане прогноза онкологическим заболеванием кожи.
- Злокачественное лентиго похоже на поверхностную меланому. Развитие долгое, в верхних слоях кожи. При этом пораженный участок кожи плоский или немного приподнятый, неравномерно окрашенный. Окрас подобного пятна узорный с коричневыми и темно-коричневыми компонентами. Такая меланома зачастую встречается у пожилых людей из-за постоянного нахождения под солнечными лучами. Очаги появляются на лице, ушах, руках, и верхней части туловища.

Симптомы меланомы
В начальной стадии развития злокачественной опухоли на здоровой коже, а тем более на фоне невуса, явных визуальных отличий между ними мало. Доброкачественные родимые пятна характерны:
- Симметричной формой.
- Плавными ровными очертаниями.
- Равномерной пигментацией, придающей образованию окраску от желтой до коричневой и даже иногда черной.
- Плоской поверхностью, находящейся на одном уровне с поверхностью окружающей кожи или незначительно равномерно над ней возвышающейся.
- Отсутствием увеличения в размерах или незначительным ростом в течение длительного времени.
Основные симптомы меланомы проявляются в следующем:
- Выпадение волос с поверхности невуса обусловлено перерождением меланоцитов в опухолевые клетки и разрушением волосяных фолликулов.
- Зуд, жжение и покалывание в области пигментного образования обусловлен усиленным делением клеток внутри него.
- Появление язв и/или трещин, кровотечения или выделения влаги обусловлено тем, что опухоль разрушает нормальные клетки кожи. Поэтому верхний слой лопается, обнажая нижние слои кожи. В результате при малейшей травме опухоль «взрывается», а ее содержимое изливается. При этом раковые клетки попадают на здоровую кожу, внедряясь в нее.
- Увеличение в размерах говорит об усиленном делении клеток внутри пигментного образования.
- Неровность краев и уплотнение родинки — признак усиленного деления опухолевых клеток, а также их прорастанием в здоровую кожу.
- Появление «дочерних» родинок или «сателлитов» возле основного пигментного образования — признак местного метастазирования опухолевых клеток.
- Появление вокруг пигментного образования покраснения в виде венчика — воспаление, свидетельствующее о том, что иммунная система распознала опухолевые клетки. Поэтому она направила в опухолевый очаг специальные вещества (интерлейкины, интерфероны и другие), которые призваны бороться с раковыми клетками.
- Исчезновение рисунка кожи вызвано тем, что опухоль разрушает нормальные клетки кожи, образующие кожный рисунок.
- Признаки поражения глаз: появляются темные вкрапления на радужке глаза нарушения зрения и признаки воспаления (покраснение), имеются боли в пораженном глазу.
- Изменение цвета:
1) Усиление или появление более темных участков на пигментном образовании обусловлено тем, что меланоцит, перерождаясь в опухолевую клетку, теряет свои отростки. Поэтому пигмент, не имея возможности выхода из клетки, накапливается.
2) Просветление связанно с тем, что пигментная клетка теряет способность вырабатывать меланин.
Каждое «родимое» пятно проходит следующие стадии развития:
- Пограничный невус, представляющий собой пятнистое образование, гнезда клеток которого размещаются в эпидермальном слое.
- Смешанный невус — клеточные гнезда мигрируют в дерму по всей площади пятна; клинически такой элемент представляет собой папулезное образование.
- Внутридермальный невус — клетки образования полностью исчезают из эпидермального слоя и остаются только в дерме; постепенно образование утрачивает пигментацию и подвергается обратному развитию (инволюции).
Стадии
Течение меланомы определяется конкретной стадией, которой соответствует на конкретный момент состояние пациента, всего их пять: нулевая стадия, I, II, III и IV стадии. Нулевая стадия позволяет определить опухолевые клетки исключительно в рамках внешнего клеточного слоя, прорастания их к глубоколежащим тканям на этом этапе не происходит.
- Меланома в начальной стадии. Лечение заключается в местном иссечении опухоли в пределах нормальных, здоровых тканей. Общее количество здоровой кожи, которая подлежит удалению, зависит от глубины проникновения заболевания. Удаление лимфоузлов вблизи меланомы не увеличивает выживаемость заболевших людей с меланомой I стадии;
- 2 стадия. Помимо иссечения образования производится биопсия регионарных лимфатических узлов. Если в ходе анализа пробы подтвержден злокачественный процесс, то удаляется вся группа лимфатических узлов в этой области. Дополнительно с целью профилактики могут быть назначены альфа-интерфероны.
- 3 стадия. Кроме опухоли иссекаются все лимфоузлы, которые расположены поблизости. При наличии нескольких меланом – все они подлежат удалению. В области поражения проводится лучевая терапия, также назначается иммунотерапия и химиотерапия. Как нами уже было отмечено, не исключаются и рецидивы заболевания даже при верно определенном и проведенном лечении. Вернуться патологический процесс может как в область, ранее подвергшуюся поражению, так и сформироваться в той части тела, которая не имела отношения к прежнему течению процесса.
- 4 стадия. На данной стадии больных меланомой полностью вылечить невозможно. С помощью хирургических операций удаляют крупные опухоли, вызывающие крайне неприятные симптомы. Крайне редко удаляются метастазы из органов, однако это напрямую зависит от их места расположения и симптомов. Часто в данном случае применяется химиотерапия, иммунотерапия. Прогнозы на данной стадии заболевания крайне неутешительны и в среднем составляют до полугода жизни людей, заболевших меланомой и дошедших до данной стадии. В редких случаях, люди, у которых выявлена 4 стадия меланомы, живут еще несколько лет.
Главным осложнением меланомы является распространение патологического процесса с помощью метастазов.
Среди послеоперационных осложнений можно выделить появление признаков инфекции, изменение послеоперационного разреза (отек, кровотечение, выделения) и болевой синдром. На месте удаленной меланомы или на здоровой коже может развиться новая родинка или произойти обесцвечивание покровов.

Метастазирование
Злокачественная меланома склонна к достаточно выраженному метастазированию, причем не только лишь лимфогенным путем, но и путем гематогенным. Преимущественно поражению, как мы уже отмечали, подвергаются мозг, печень, легкие, сердце. Помимо этого нередко происходит диссеминация (распространение) опухолевых узлов вдоль кожного покрова туловища или конечности.
Не исключается вариант, при котором обращение пациента за помощью специалиста происходит исключительно на основании актуального увеличения лимфоузлов какой-либо области. Между тем, тщательный опрос в таком случае может определить, что определенное время назад, например, он, в качестве достижения соответствующего косметического эффекта, удалил бородавку. Такая «бородавка» на самом деле оказалась меланомой, что впоследствии подтверждается результатами гистологического исследования относительно лимфоузлов.
Как выглядит меланома, фото
На фото ниже показано, как проявляется заболевание у человека в начальной и других стадиях.

Меланома может иметь вид плоского пигментного или непигментированного пятна с небольшим возвышением, округлой, полигональной, овальной или неправильной формы с размером в диаметре более 6 мм. Она длительное время может сохранять гладкую блестящую поверхность, на которой в дальнейшем возникают небольшие изъязвления, неровности, кровоточивость при незначительной травме.
Пигментация чаще носит неравномерный характер, но более интенсивная в центральной части, иногда с характерным ободком черной окраски вокруг основания. Окраска всего новообразования может быть коричневой, черной с синеватым оттенком, багровой, пестрой в виде отдельных неравномерно распределенных пятнышек.
Диагностика
Заподозрить меланому врач может уже по жалобам пациента и по визуальному осмотру измененного кожного покрова. Для подтверждения диагноза проводят:
- Дерматоскопию – осмотр участка кожи под специальным прибором. Это обследование помогает рассмотреть края пятна, его прорастание в эпидермисе, внутренние включения.
- Биопсию – взятие образца опухоли для гистологического исследования.
- УЗИ и компьютерная томография назначаются для выявления метастазов и для определения стадии ракового образования.
При необходимости и для исключения других заболеваний кожи врач может назначить еще ряд диагностических процедур и сдачу анализов крови. От точности диагностики меланом во многом зависит и эффективность их устранения.
Как лечить меланому?
В начальной стадии меланомы обязательно проводится хирургическое иссечение опухоли. Оно может быть экономным, с удалением не более 2 см кожи от края меланомы или широким, с резекцией кожи до 5 см вокруг границы новообразования. Единого стандарта в хирургическом лечении меланомы стадии I и II в этом плане нет. Широкое иссечение меланомы гарантирует более полное удаление очага опухоли, но и одновременно может оказаться причиной рецидива рака на месте образовавшегося рубца или пересаженного лоскута кожи. Тип хирургического лечения меланомы зависит от вида и расположения опухоли, а также от решения пациента.
Частью комбинированного лечения меланомы является пpедопеpационная лучевая теpапия. Она назначается при наличии изъязвлений на опухоли, кровотечений и воспалительного процесса в районе новообразования. Местная лучевая терапия подавляет биологическую активность злокачественных клеток и создаёт благоприятные условия для хирургического лечения меланомы.
В качестве самостоятельного метода лечения меланомы лучевая терапия используется редко. А в дооперационном периоде лечения меланомы её применение стало обычной практикой, так как иссечение опухоли может проводиться буквально на следующий день после окончания курса лучевой терапии. Интервал для восстановления организма между двумя типами лечения при симптомах меланомы кожи обычно не выдерживается.

Прогноз для жизни
Прогноз при меланоме зависит от времени выявления и степени прогрессирования опухоли. При раннем обнаружении большинство меланом хорошо подвергаются лечению.
Глубоко проросшая меланома, или распространившаяся в лимфатические узлы, повышает риск повторного развития после проведенного лечения. Если глубина поражения превышает 4 мм или имеется очаг в лимфатическом узле, то имеется высокая вероятность метастазирования в другие органы и ткани. При появлении вторичных очагов (3 и 4 стадии) лечение меланомы становится неэффективным.
Риск рецидива меланомы повышается у пациентов с опухолью большой толщины, а также при наличии изъязвлений меланомы и близлежащих метастатических поражений кожи. Повторная меланома может возникать как в непосредственной близости от предыдущего места локализации, так и на значительном удалении от него.
При появлении пигментных пятен на коже, возникает масса вопросов и волнений, связанных не только с внешней непривлекательностью, но и опасения о возможности их перерождения в недоброкачественные образования. Бежать к врачу, к косметологу или есть средства, которые уберут пигментацию при самостоятельном применении? Ответы читайте ниже.
Возрастные пигментные пятна
После 55 – 60 лет на лице часто появляются непривлекательные пятна, которые у многих вызывают огорчения и опасения.
- Придают неухоженный вид
- Акцентируют возраст
- Вызывают онко-настороженность или боязнь развития рака
Возрастная пигментация бывает 2-х видов: себорейный кератоз и старческое лентиго.

Старческое лентиго
Возникает в период гормональных возрастных изменений, причина – снижение вырабатываемых организмом половых гормонов.
Клиническая картина: плоские коричневые пятна с размытыми границами, что говорит о достаточной глубине их залегания. Размер пятен может быть разным и достигает до 1 см в диамерте.
Доступны бесплатные онлайн консультации ведущих косметологов Российского представительства DermaQuest / Circadia.
Себорейный кератоз
Образуется на участках с повышенным количеством сальных желез, т.е. на себорейных зонах.
Клиническая картина: пятна коричневого и темно-коричневого цвета, отличительные особенности - возвышаются над поверхностью кожи, сами пятна имеют жирную поверхность, покрыты роговыми чешуйками.
Высыпания имеют характерную локализацию - это себорейные участки кожи - спина, грудь и лицо (преимущественно Т-зона).
Пятна доброкачественные, но необходимо проявлять онко-настороженность, до 20% вероятности их озлокачествления.

Как убрать возрастные пигментные пятна на лице
Себорейный кератоз
Из-за существующей вероятности озлокачествления необходима консультация онколога или дерматолога-онколога о возможности удаления образований.
Способ коррекции – хирургическое удаление.
Старческое лентиго
Коррекция возможна путем назначения косметических препаратов – схема терапии соответствует классическому избавлению от пигментации и включает в себя 3 пункта:
- Отшелушивающие средства
- Осветляющие препараты
- Антиоксиданты
Профилактикой повторного появления лентиго является регулярное нанесение на кожу солнцезащитных средств с SPF и препаратов с антиоксидантами, т.к. присутствует несостоятельность собственной антиоксидантной системы защиты кожи.
ВАЖНО! Если в возрасте старше 55 лет на коже присутствуют пигментные пятна и образования, клиническая картина которых не соответствует вышеописанной, необходима очная консультация онколога. Назначение осветляющих процедур и препаратов без консультации данного специалиста нежелательно!
После консультации дерматолога назначаются осветляющие препараты и предпочтительными признаны ретиноиды.
Почему ретиноиды

Для эффективного осветления кожи от возрастных пигментных пятен необходимы все те же три группы средств: осветляющие субстанции – снижающие выработку меланина, антиоксиданты – снижают количество свободных радикалов, провоцирующих гиперпродукцию меланина и отшелушивающие – ускоряют клеточное обновление и удаляют окрашенные клетки с поверхности кожи.
Ретиноиды справляются со всеми тремя задачами одновременно, что сокращает количество применяемых средств до одного.
ВАЖНО! Ретиноиды участвуют в активации генов, ответственных за подавление роста опухоли.
Поэтому некоторые ретиноиды применяются как местный вспомогательный препарат при терапии кожных проявлений онкозаболеваний. Таким образом, применение ретиноидов – это профилактика перерождения возрастных новообразований.
*О том как важны ретиноиды при коррекции пигментных пятен, остающихся на коже после прыщей – постакне читайте здесь .
Как работают ретиноиды
Ретиноиды – группа субстанций-производных витамина А, используемая дерматологами и косметологами по ряду показаний. Благодаря физиологическому воздействию на кожу, эффективно омолаживают, устраняют акне и осветляют кожу.
- Ингибируют тирозиназу
- Тормозят транспорт пигмента в коже - процесс передачи меланина внутрь пигментных клеток меланоцитов
- Нормализуют клеточное обновление и стимулируют своевременное отшелушивание с поверхности кожи пигментированных роговых чешуек.
- Активируют кератогенез – появление на поверхности кожи клеток с нормальным, генетически запрограммированным количеством пигмента, т.е. нормально окрашенных.
- Работают проводниками для других активных ингредиентов, обеспечивая их глубокое проникновение.
Зная принципы работы и правила применения, позволяют добиться истинной коррекции имеющихся проблем с кожей.
Правила применения ретиноидов
ВАЖНО! Грубая ошибка косметолога, если он избегает назначения ретиноидов из-за опасений побочных эффектов: покраснение, эритема, сухость и шелушения. Этих симптомов легко избежать, если соблюдать рекомендации:
Использовать косметические препараты с ретинолом профессиональных брендов
Есть соблазн приобрести в аптеке недорогое средство с ретиноидами? Важно знать отличия:
В аптечных формах используются синтетические аналоги ретинола , более агрессивные по работе на кожу, с большей долей вероятности провоцирующие ретиноевый дерматит;
Профессиональные косметические препараты содержат натуральные формы ретинола, мягкого по работе, при этом оказывающие все необходимые функции на кожу;
В состав профессиональной косметики с ретинолом вводятся ингредиенты осветляющего действия для усиления результативности, а также успокаивающего и восстанавливающего эффекта – для комфорта применения
Придерживаться рекомендуемым схемам применения
Каждый препарат имеет собственную схему использования, с которой необходимо ознакомиться до начала применения. Разница в в чатоте нанесения средства связана с процентным содержанием и формой ретинола.
Ряд сывороток и кремов с ретинолом используется ежедневно вечером (до 0,5%), а средства с 1-2% ретинола по нарастающей схеме, очень часто с первой недели от 1 раза в неделю, постепенно нарастая до кратности- вечером через день, к 4-5 неделе применения.
- Наносить локально на пигментные пятна
Если нет дополнительных показаний к применению ретинола, достаточно наносить средство только на область пигментных пятен.
Ретиноиды наносятся на кожу только вечером- единое правило для всех средств с ретинолом! Однократного нанесения достаточно, важно не забыть утром нанести на кожу солнцезащитный крем с SPF, т.к повышается ретиноиды истончают роговый слой и повышают уязвимость кожи к воздействию ультрафиолета и прочих лучей.
Однако, регулярное применение минерального SPF сводит все угрозы со стороны солнца к нулю и делает применение ретинола совершенно безопасным!
Работа ретиноидов физиологична, поэтому результат применения виден не моментально. Стойкий видимый эффект ожидайте примерно по второму месяцу от начала использования. Однако, спешим порадовать - результат благодаря постепенному физиологичному воздействию ретинола, стойкий и выраженный. Полностью избавиться от пигментных пятен возможно за 6 – 8 месяцев применения.

Осветляющая сыворотка "Брайтинг" DermaQuest
Разработана сециально для комплексной борьбы с пигентными пятнами - содержит 2% ретинола, обогащена Стволовыми клетками лилии белоснежной и Бакучиолом.
Преимущества сыворотки:
- Высокая рабочая концентрация ретинола 2% эффективно нормализует работу меланоцитов, одновременно эффективно восстанавливая повреждения и омолаживая кожу.
- Богатый комплекс отбеливающий ингредиентов разнонаправленного действия:
- Стволовые клетки Лилии белоснежной,
- Бакучиол (имитатор Витамина А), дополнительно повышает эффективность препарата,
- Гексилрезорцинол - безопасный аналог гидрохинона, превышает его активность в 4 раза
- Растительные экстракты осветляющего действия
Сыворотка разработана для полноценного развернутого ухода за кожей с пигментными пятнами - кроме осветляющего действия она эффективно увлажняет за счет содержания гиалуроновой кислоты, омолаживает кожу благодаря Ретинолу и антиоксидантнам, а также смягчает и восстанавливает барьерную функцию - содержит масло Жожоба и экстракты Алоэ.
Осветляющая сыворотка "Брайтинг" работает против всех видов пигментации, в том числе глубокой, застойной и давно существующей.
Применение по специальной схеме:
В 1-ю неделю наносят – 1 раз, во 2-ю - 2 раза, в 3-ю - 3 раза в неделю, в 4-ю и последующие 4 раза в неделю.
Обновляющий крем с Ретинальдегидом DermaQuest
Уникальный крем с Ретинолом в особой современной форме - ретинальдегид, находка для обладателей тонкой, чувствительной кожи.
Преимущества крема:
- Содержит ретинол для чувствительной кожи – ретинальдегид, что позволило произвожителю вклюяить его в группу средств для деликатной кожи.
- Назначают при любой проблеме, когда необходим ретинол: фотостарение, возрастные изменения, акне и пигментация;
- Состав усилен имитатором Витамина А – Бакучиол – повышение эффективности ретинальдегида;
- Содержит антиоксиданты и увлажняющие комплексы – мощная профилактика воспаления и раздражения кожи, сохранность ее барьеров;
- Используется ежедневно, 1 раз в день вечером.
Обновляющий крем с ретинальдегидом DermaQuest - полноценный вечений крем, не требующий использования каких-либо дополнительных питательных кремов на ночь.
Ретинальдегид - активная форма ретиноида, переходная форма превращения ретинола в ретиноевую кислоту. Активнее самого ретинола в 10 раз, при этом не обладает раздражающим кожу действием и стабильна к окислению. Подходит для ежедневного применения, комфортна и подходит для всех типов кожи, в том числе чувствительной.
Обновляющий крем с Ретинальдегидом удобен для первого знакомства с ретиноидами, для комфортного старта терапии и адаптации кожи к ретиноидам, а также в случае чувствительной и раздраженной кожи.
Применение:
Крем наносить ежедневно вечером на чистую кожу, длительность применения не ограничена.
Читайте также:

