Как определить рубец по узи
Обновлено: 24.04.2024
Исследование плаценты с помощью ультразвукового исследования ( узи ). Определение локализации плаценты. Оценка рубца на матке.
Для исключения предлежания плаценты необходим четкий показ участка вокруг внутреннего зева шейки матки. Следует четко отличать паренхиму плаценты от ткани миометрия. Исследование следует проводить при наполненном мочевом пузыре. При предлежанин плаценты в зависимости от вида предлежания ее часть перекрывает внутренний зев шейки матки. Диагностика преждевременной отслойки нормально и низко расположенной плаценты зависит от выраженности произошедших патологических изменений и степени скопления излившейся крови. При образовании ретроплацентарной гематомы ее можно увидеть при УЗ-сканпровании, в то время как краевая отслойка плаценты с картиной наружного кровотечения может сочетаться с практически неизмененной эхо-граммой детского места. Динамическое УЗ-исследование при стабилизированной преждевременной отслойке плаценты расширяет возможности консервативного ведения беременности и родов без обоснованного повышения риска для матери и плода.
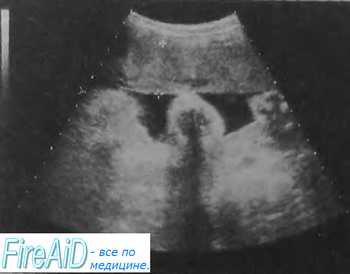
Плацента на передней стенке матки.
В последние годы идет разработка карт созревания плаценты, как в зависимости от гестационного срока, так и с учетом локализации и функциональной детерминированности плацентарного локуса. По данным Р.А. Grannum (1983), четыре степени созревания плаценты позволяют судить о взаимоотношениях в фетоплацентарной системе при акушерской патологии, в том числе при сахарном диабете, внутриутробной гипотрофии плода, спонтанных преждевременных родах, гес-тозе и т.д. Необходимо учесть, что на эхографическую картину плаценты значительное влияние могут оказать изоиммунные процессы при беременности, воспалительные ее изменения, приводящие к значительному увеличению толщины плаценты с некоторым замедлением ее "созревания". В связи с этим следует отметить, что в III триместре беременности до 36 нед прослеживается параллелизм между толщиной плаценты в миллиметрах и сроком беременности в неделях. Затем наряду с инволютивными процессами в плаценте отмечаются стабилизация ее толщины и даже ее уменьшение. Толщина плаценты в норме равна 3,15 см. При её резком увеличении можно думать о плацентите, об иммунологической несовместимости (резус-конфликт) и др.
Для прогноза родов очень важно знать, где локализуется плацента. Если плацента прикрепляется в области дна и трубных углов матки, то чаще, чем при других ее локализациях, наблюдаются аномалии родовой деятельности, при локализации в нижнем сегменте — кровотечения.
Предпринимались неоднократные попытки оценки рубца на матке после кесарева сечения и других операций, но эти исследования не оправдали возлагавшихся на них надежд. Однако известно, что если плацента прикрепляется в области послеоперационного рубца, то следует думать о его несостоятельности. В таких случаях часто прибегают к оперативному родоразрешению.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
В работе рассмотрены современные взгляды на ультразвуковую диагностику состоятельности и несостоятельности рубца на матке после операции кесарева сечения. Произведен анализ клинических и инструментальных данных состояния миометрия, полученных на догоспитальном этапе, с данными истинного анатомического строения, полученными во время операции и при гистологическом исследовании удаленных рубцов. Итогом работы автора явилась выработка ультразвуковых критериев состоятельности и несостоятельности рубца на матке после операции кесарева сечения, а также определена тактика обследования таких групп пациентов.
Актуальность. В настоящее время одной из важнейших проблем современного акушерства во всем мире является возрастающая частота кесарева сечения. По России частота операции в среднем составляет 17%, а в отдельных родовспомогательных учреждениях достигает 40,3%. Увеличение частоты абдоминального родоразрешения создает новую проблему – ведение беременности и родов у женщин с рубцом на матке. Последний в структуре показаний к кесареву сечению во многих странах занимает 1-е место. Материнская заболеваемость при повторной операции в 3-4 раза выше, чем при родах через естественные родовые пути. Нельзя не отметить, что частота интраоперационных осложнений при повторном кесаревом сечении превышает данный показатель при выполнении первого кесарева сечения в несколько раз. Современное развитие медицинской науки и техники уже в наши дни позволяет в большинстве случаев оценить состояние миометрия после кесарева сечения еще до беременности, и, соответственно, спрогнозировать возможные осложнения. Однако нельзя не отметить, что оценка состояния миометрия с использованием всех существующих в настоящее время методов исследования: клинических, инструментальных (УЗИ, гистероскопия, МРТ) и лабораторных – не всегда позволяет объективно судить о состоянии миометрия после кесарева сечения. В первую очередь это связано с тем, что на сегодняшний день не разработаны четкие универсальные, доступные, легко воспроизводимые для каждого метода исследования критерии диагностики состоятельности и несостоятельности рубца на матке. Во-вторых, по отдельности каждый метод исследования зачастую малоинформативен, отсутствует четкая корреляция между результатами различных диагностических методов.
Целью настоящего исследования явилось изучение сонографической картины строения миометрия после кесарева сечения, оценить полученные ультразвуковые маркеры и выработать критерии анатомической состоятельности и несостоятельности рубца на матке после кесарева сечения.
ВЫВОДЫ:
К ультразвуковым маркером полной несостоятельности рубца следует отнести:
1) визуализация полного дефекта миометрия в проекции рубца в виде «ниши» со стороны полости матки, доходящей до серозной оболочки матки;
2) визуализация неполного дефекта в миометрии в проекции рубца в виде «ниши» со стороны полости матки с истончением нижнего маточного сегмента 3 мм и менее;
3) визуализация деформации миометрия с втяжением со стороны серозной оболочки матки и «нишей» со стороны полости матки, с истончением неизмененного миометрия 3 мм и менее.
4) тотальный, субтотальный некроз миометрия.
При выявлении полученных данных следует рекомендовать оперативное лечение (таблица 2).
Таблица 2. Признаки полной несостоятельности рубца.
УЗ-критерии:
Тактика:
Дефект миометрия в виде «ниши» со стороны полости матки, доходящей до серозной оболочки матки.
Неполный (частичный) дефекта миометрия в виде «ниши» со стороны полости матки с истончением нижнего маточного сегмента в субсерозном слое 3мм и менее.
Деформации миометрия в виде втяжения со стороны серозной оболочки матки + «ниша» со стороны полости матки + истончение неизмененного миометрия 3 мм и менее.
Тотальный, субтотальный некроз миометрия.
К признакам частичной несостоятельности рубца на матке следует отнести визуализацию ниш и деформаций в проекции рубца с истончением миометрия до 4-5 мм и менее, при этом следует подчеркнуть, что данные признаки должны учитываться в совокупности с такими УЗ-маркерами, как визаулизация лигатур в проекции рубца, втяжений эхогенной ткани со стороны серозы в виде тяжей и неопределенных полей неправильной формы без четких границ, отсутствие убедительной васкуляризации миометрия при энергетическом картировании. Полученная картина в таком случае, является абсолютным показанием для проведение дополнительных исследований, таких как офисная гистероскопия, гистероскопия, МРТ, а также по нашему личному убеждению эхоконтрастного исследования полости матки (эхогистероскопия).
Таблица 3. Признаки частичной несостоятельности рубца.
Основные УЗ-критерии:
Тактика:
Дефект миометрия в виде «ниши» со стороны полости матки с толщиной неизмененного миометрия 4-5 мм и менее.
Дообследование:
2. Офисная гистероскопия (с бипосией).
3. Гистероскопия (с биопсией).
Дефект миометрия в виде втяжения со стороны серозной оболочки матки + «ниша» со стороны полости матки + истончение неизмененного миометрия 4-5 мм и менее.
Втяжений эхогенной ткани со стороны серозной оболочки в виде тяжей и неопределенных полей неправильной формы без четких границ, оценить истинную толщину нижнего маточного сегмента или неизмененного миометрия затруднительно (фиброз рубца).
Частичный некроз миометрия в виде полей сниженной или анэхогенной плотности без четких контуров.
Толщина нижнего маточного сегмента в проекции рубца менее 4-5 мм
Дополнительные УЗ-критерии:
Отсутствие васкуляризации «неизмененного» миометрия при энергетическом картировании.
Визуализация лигатур в миометрии.
Необходимо выделить так называемые «дополнительные» или «потенциальные» (возможные) клинические критерии несостоятельности, которые могу усилить подозрение врача на несостоятельность казалось бы «нормального» миометрия. При их выявлении в сочетании с данными гистероскопии, биопсии, МРТ, необходимо склонить диагноз в сторону несостоятельности и решить вопрос об оперативном лечении.
Таблица 4. Потенциальные клинические критерии несостоятельности.
Анамнестические данные:
Биопсия:
Патология послеродового периода (субинволюция матки, кровотечения, послеродовый метроэндометрит).
Указания на повторные выскабливания после оперативных родов.
Перенесенные половые инфекции.
Перенесенные эпизоды «необъяснимой» лихорадки, ознобов после родов.
Микроскопическая картина метроэндометрита.
Гранулемы инородных тел.
Очаги эндометриоидных гетеротопий.
Таким образом, резюмируя полученные данные, уже на данном этапе при помощи такого простого и доступного метода как ультразвуковая диагностика можно в большинстве случаев убедительно оценить состоятельность миометрия на матке после кесарева сечения, сформировать группу пациентов с неблагоприятным и благоприятным прогнозом для планирования беременности, вовремя начать лечение таких пациенток, и тем самым, снизить возможные риски осложнений для развития планируемой беременности. При изучении собственных полученных данных в нашем исследовании, а также успехи акушерской службы нашего учреждения в родах через естественные родовые пути с рубцом на матке, уже сейчас можно сформулировать, перефразировав известную фразу, следующее: «Одно кесарево сечение – не всегда кесарево сечение».
Рис.1 Рубец на матке после кесерева сечения. Видны эхогенные включения в проекции рубца (шовный материал). Рубец состоятельный. Толщина "неизмененного" (определяемого) миометрия в рубце 5 мм и более.
Рис. 2 Эта же пациентка (см.выше). Эхогистероскопия. Дефект миометрия в проекции рубца на матке выполнен контрастом. Видно увеличение «ниши» со стороны полости матки. Толщина неизмененного миометрия в проекции дефекта 4,5 мм (рубец состоятельный).
Рис. 3 16-е сутки после кесарева сечения. Несостоятельность рубца. Глубокая «ниша» со стороны полости, заполнена тканевым детритом. Признаки эндометрита: включения в полости. Признаков пельвиоперитонита нет. Произведена консервативная терапия – предоперационная подготовка, АПД. Пластика нижнего сегмента.

Рис. 5 Несостоятельность рубца на матке в отдаленном послеоперационном периоде (на этапе планирования беременности).

Рис. 6 Несостоятельный рубец на матке в отдаленном послеоперационном периоде. Трехмерная реконструкция.

Видео 1. Гидросонография при подозрении на несостоятельный рубец. Расхождения листков миометрия не определяется. Рубец состоятельный.
Видео 2. Гидросонография. Несостоятельный рубец после кесарева сечения. Четко определяется расхождения листков миометрия при давлении на них контраста из полости матки.
Видео 3. Гидросонография. Несостоятельный рубец. Киста в рубце. Четко определяется расхождения листков миометрия при давлении на них контраста из полости матки.
Видео 4. Несостоятельный рубец. В проекции нижнего маточного сегмента определяется глубокая ниша со стороны полости матки.

Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Беременность в рубце после кесарева сечения (КС) рассматривается как вид эктопической беременности и ассоциируется с высокой материнской и детской заболеваемостью и смертностью [1]. Данное состояние сопряжено с высоким риском разрыва матки при прогрессировании беременности и массивным кровотечением [2]. Смертность при данной патологии составляет 191,2/100 тыс. случаев, что в 12 раз превышает смертность при трубной беременности (данные государственного фонда, изучающего проблемы материнства, CEMACH (Confidential Enquiry Into Maternal And Child Health, 2011 г.) [3].
Наиболее популярная теория возникновения данного состояния заключается в том, что плодное яйцо проникает в миометрий через микроскопическое расхождение краев рубца (рис. 1).
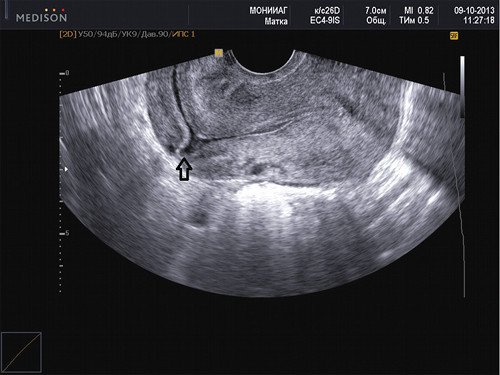
Рис. 1. Несостоятельный рубец на матке. Стрелкой помечена ниша со стороны полости в области рубца после кесарева сечения.
Предрасполагающими факторами являются:
- два и более КС в анамнезе, которые способствуют увеличению поверхности рубцовой ткани (рис. 2);
- эндометрит после КС;
- КС до начала родовой деятельности;
- КС после длительного безводного промежутка;
- инвазивные внутриматочные манипуляции (расширение цервикального канала, выскабливание стенок полости матки и т. д.) при КС в анамнезе [7].
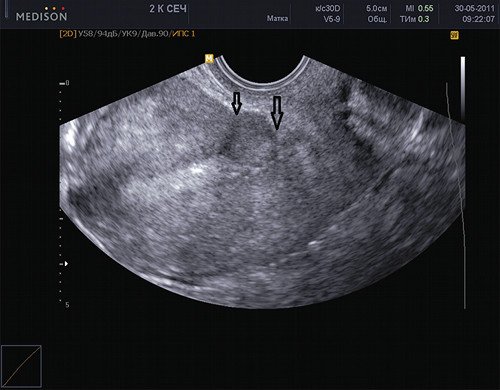
Рис. 2. Два рубца на матке. Стрелками помечены два рубца после двух кесаревых сечений.
Риск данной патологии может возрастать при использовании вспомогательных репродуктивных технологий [1].
При имплантации плодного яйца в область рубца возможно 2 варианта развития событий:
- 1-й - прогрессирование беременности до сроков, при которых плод становится жизнеспособным, преимущественно рост плодного яйца в полость матки. Этот вариант сопряжен с крайне высоким риском приращения плаценты (placenta percreta).
- 2-й вариант - прогрессирование сопровождается прерыванием беременности и/или разрывом матки и кровотечением на раннем сроке беременности.
Основная роль в диагностике беременности в рубце принадлежит ультразвуковому методу [1, 8, 9].
Эхографические критерии данного состояния:
- Отсутствие плодного яйца в полости матки и цервикальном канале.
- Развитие плодного яйца в передней стенке матки, в области перешейка или в нише в проекции рубца.
- Прерывистость передней стенки матки в сагиттальной плоскости.
- Отсутствие или уменьшение толщины здорового миометрия между плодным яйцом и мочевым пузырем.
- При использовании допплерометрии регистрация высокоскоростного кровотока (пиковая скорость >20 см/с) с низким сосудистым сопротивлением (пульсационный индекс « предыдущая статья
Разрыв матки является редким осложнением кесарева сечения (КС), но, тем не менее, имеет высокий риск смертности или заболеваемости матери и ребенка. Существует спор по поводу связи между риском разрыва матки и наложением одно- или двухрядного шва на матку во время КС.
Вместо того, чтобы оценить разрыв матки, как следствие, некоторые ученые считают наличие дефектного рубца на матке, или уменьшенную толщину остаточного миометрия (ТОМ) после КС, маркерами оценки возможности разрыва матки. В рандомизированном исследовании при трансвагинальной ультрасонографии сравнивали одно- и двухрядные швы после гистеротомии: никакой разницы не было найдено в толщине рубца матки через 6 недель после родов. Тем не менее, толщина стенки матки в области рубца еще увеличена на тот момент, что свидетельствует о том, что процесс заживления раны не был завершен.
Методы
С июля 2010 года двухслойный метод наложения шва на стенку матки после гистеротомии заменили техникой однослойного шва. Для нашего исследования мы выбрали все случаи КС с 1 августа 2009 года по 31 мая 2010 года и с периода 1 августа 2010 по 31 мая 2011 года. Мы тщательно отобрали случаи КС у женщин с первой беременностью и одним плодом. Мы исключили женщин с сахарным диабетом первого типа, с предварительной миомэктомией, с инфекцией матки, с послеродовыми осложнениями, а также случаи без информации о количестве наложенных рядов швов при гистеротомии.
Пациентам было проведено трансвагинальное ультразвуковое исследование на аппарате Voluson E8. Все исследования проводились независимо от фазы менструального цикла, однако, с пустым мочевым пузырем и лежа на спине.
Рубец измерялся в поперечной и сагиттальной плоскостях с указанием трех размеров (длины, ширины и глубины) (Рис.1). Во всех случаях мы измерили расстояние от внутреннего зева до внешней поверхности серозной оболочки матки (O), толщину миометрия в области рубца (М), толщину рубца с внешней стороны серозной оболочки (S). В сагиттальной плоскости мы измеряли глубину рубца (D), и ширину (W) в базальной части. Длину рубца (L) измеряли в поперечной плоскости. Мы также вычислили соотношение толщины остаточного миометрия в области рубца до толщины нормального миометрия (ТЗМ / м). В случаях рубцов, дефектов, общая ТОМ на уровне рубца и М рядом с рубцом были включены в статистический анализ, однако измерения рубцов с дефектом не включают в себя измерение, полученное от рубцов без дефекта. От каждой женщины мы получили информацию о росте, весе, вагинальных родах, использовании противозачаточных средств и дату последней менструации, также мы отмечали показания к КС, шовный материал, который используется и потери крови в родах.

Рис.1. Схематическое изображение всех размеров, которые использовались в оценке послеоперационного рубца в нашем исследовании.

Рис.2. Ультразвуковое изображение, показывающее ширину дефекта послеоперационного рубца (W, 1) и глубину (D, 2), толщину остаточного миометрия в области рубца (ТОМ, 3) и толщину миометрия рядом с рубцом (М, 4).
Результаты, полученные при ультразвуковом исследовании, изображения и видео двухмерного ультразвука от каждого случая были сохранены. Первые 36 женщин были обследованы двумя врачами совместно. Остальные женщины были обследованы одним из этих двух врачей. Однако если оценка результатов была спорной, другой врач повторял измерения, пока не достигали консенсуса.
Результаты
По нашим оценкам, доля дефектов рубцов после зашивания матки однорядным швом составит примерно 66% против 41% после зашивания двойным швом.
Отобраны для исследования 712 случаев, однако соответствовали критериям нашего исследования только 238 женщин. Из них 81 женщина отказалась принимать участие в проекте, и еще восемь не соответствовали критериям включения в исследование. Так, 149 женщин приняли участие: 68 в группе с однорядным швом на матке и 81 в группе с двухрядным. Время между кесаревым сечением и исследованием было в среднем 293 дней в группе с однорядным швом и 288 дней в группе с двухрядным швом на матке. Среди женщин в группе с однорядным швом 69% были первородящих, по сравнению с 70% в группе с двухрядным швом.
В этом ретроспективном исследовании когорты мы проанализировали связь между методами наложения шва на матку и свойствами рубцов после кесарева сечения. Мы обнаружили, что ТОМ была 1,2 мм и более у женщин с двойным швом по сравнению с однорядным швом на матке. Кроме того, дефект рубца после КС был значительно длиннее после наложения однорядного шва, однако глубина и ширина дефекта шва были одинаковыми в обеих группах.
Наши результаты показали, что зашивание матки однорядным швом приводит к меньшей толщине остаточного миометрия в сравнении с наложением двухрядного шва на матку. Наличие дефекта рубца и его размер зависит от типа самого шва и от количества рядов шва. Однако необходимо изучить корреляцию между размером толщины остаточного миометрия и риском разрыва матки в будущем.
УЗИ при беременности в рубце после кесарева сечения
а) Определения:
• Беременность, развивающаяся в области рубца после кесарева сечения
• Термин «беременность в рубце после кесарева сечения» считают более приемлемым, чем «эктопическая беременность в рубце после кесарева сечения»
б) Лучевая диагностика:
1. Общие сведения:
• Самый точный диагностический критерий:
о Эксцентрически расположенное плодное яйцо в миометрии передней стенки в области рубца после кесарева сечения:
- Пустая полость матки и нормальный цервикальный канал
- Истонченный или отсутствующий миометрий в области рубца между плодным яйцом и мочевым пузырем
• Плодное яйцо может быть исходно имплантировано на рубце, но расти внутрь полости матки
• При ЦДК вокруг плодного яйца может выявляться заметный перитрофобластический кровоток:
о ЦДК полезно для определения инвазии в мочевой пузырь
2. Рекомендации по лучевой диагностике:
• Пациенткам с кесаревым сечением в анамнезе следует проводить ТВУЗИ и тщательно оценивать место имплантации
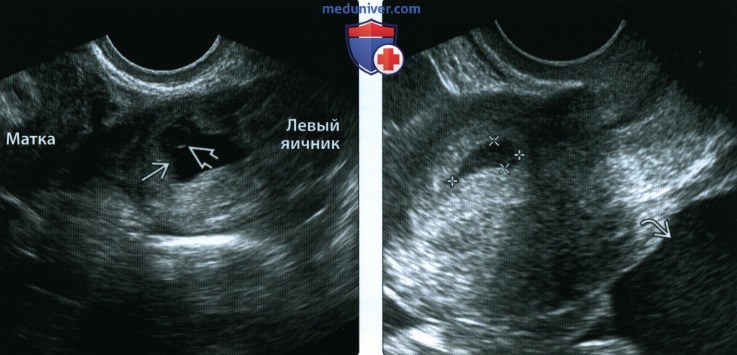
(Слева) При ТВУЗИ видна ткань тро-фобласта в области рубца В без заметного плодного яйца, что затрудняет постановку диагноза; однако обратите внимание на наличие истончения миометрия и гиперэхогенной жидкости в малом тазу. Повторное исследование уровня β-ХГЧ через короткий промежуток времени показало увеличение его концентрации, что существенно дополнило диагностическую картину. В подобных случаях необходим тщательный мониторинг клинической ситуации.
(Справа) Плодное яйцо растет сквозь миометрий передней стенки в сторону мочевого пузыря. Плодное яйцо находится вне полости матки. Курсорами указан желточный мешок.
в) Дифференциальная диагностика беременности в рубце после кесарева сечения:
1. Ниша в рубце после кесарева сечения:
• Картина разнообразна:
о Клиновидный анэхогенный дефект миометрия передней стенки матки
о Кистозное скопление жидкости в области рубца
• У пациенток с высоким риском осложнений предлагается оценивать рубец после кесарева сечения и целостность стенок матки до зачатия:
о Пациентки программ ЭКО
о Пациентки с несколькими кесаревыми сечениями в анамнезе
2. Шеечная беременность:
• Плодное яйцо расположено в строме шейки матки
• Может быть с трудом отличима от беременности в рубце после кесарева сечения, особенно при больших размерах плодного яйца
• Возможна локализация плодного яйца на передней или задней губе, а не только по передней стенке, как в случае беременности в рубце после кесарева сечения
• Плодное яйцо расположено ниже уровня внутреннего зева
3. Аденомиоз:
• Эктопические железы образуют маленькие кисты, которые могут быть приняты за беременность в рубце после кесарева сечения:
о Большинство кист имеют размер в 2-3 мм, но некоторые из них могут достигать и 4 см
о Картина может меняться на протяжении менструального цикла
• Нечеткая гипоэхогенная утолщенная переходная зона
г) Патологоанатомические особенности. Макроскопические изменения и исследование операционного материала:
• 2 типа беременности в рубце после кесарева сечения:
о Глубокая имплантация в дефекте с последующим разрывом и жизнеугрожающим кровотечением:
- Диагностика и симптоматика обычно в I триместре беременности
о Имплантация на рубце с ростом в полость матки:
- Изредка может привести к рождению живого ребенка
• Высокий риск патологического плотного прикрепления плаценты

(Слева) При ТАУЗИ видно плодное яйцо в нижней части миометрия передней стенки.
(Справа) При более детальном осмотре с помощью ТВУЗИ визуализируется плодное яйцо, эксцентрически расположенное в области рубца после кесарева сечения, и тонкий слой гипоэхогенного миометрия. В полости матки выявляется децидуализированный эндометрий. Плодное яйцо, имплантировано над внутренним зевом, что позволяет отличить данное состояние от шеечной беременности.
д) Клинические особенности:
1. Клиническая картина:
• Самые частые субъективные и объективные симптомы:
о По крайней мере в трети случаев течение бессимптомное
о Кровотечение из половых путей
о Боль в области живота или малого таза
о Гипотензия из-за кровотечения
2. Демографические особенности:
• Эпидемиология:
о Риск увеличивается с ростом частоты оперативных родо-разрешений:
- Частота от 1:1800 до 1:2226 беременностей
о Большинство беременностей в рубце после кесарева сечения происходит у пациенток с двумя или более оперативными родоразрешениями в анамнезе
3. Естественное течение и прогноз:
• Жизнеугрожающее состояние:
о Массивное кровотечение обычно происходит на поздних сроках в I триместре при отсутствии лечения
• Высокий риск разрыва матки
• Наличие в анамнезе нескольких оперативных родоразрешений может увеличивать риск беременности в рубце после кесарева сечения
4. Лечение беременности в рубце после кесарева сечения:
• Цель - сохранение фертильности в будущем
• Предпочтение отдается медикаментозным методам лечения:
о Местная инъекция метотрексата или хлорида калия ± системное введение метотрексата
о Разрыв рубца и кровотечение могут произойти, несмотря на проведенное лечение:
- Рассмотрите необходимость в сопутствующей эмболизации маточной артерии или инъекции вазопрессина
• Следует избегать раздельного расширения шейки матки и выскабливания:
о Невозможно полностью удалить ткань трофобласта, внедрившуюся в миометрий
о Риск перфорации стенки матки и/или повреждения мочевого пузыря
о Может привести к массивному кровотечению
• Хирургическое вмешательство применяют в случае острого кровотечения/неудачной медикаментозной терапии
е) Особенности диагностики. Признаки, учитываемые при интерпретации результатов:
• Имплантация в области рубца после кесарева сечения может манифестировать в I триместре патологическим плотным прикреплением плаценты:
о Приращение плаценты к мышечному слою (placenta accreta), врастание плаценты в мышечный слой (placenta incretd), прорастание плаценты (placenta percreta)
• В области рубца после кесарева сечения поищите плодное яйцо и истончение или отсутствие миометрия передней стенки
ж) Список использованной литературы:
1. Сок Т et al: Transvaginal ultrasound-guided local methotrexate administration as the first-line treatment for cesarean scar pregnancy: Follow-up of 18 cases. J Obstet Gynaecol Res. 41(5):803-8, 2015
2. Timor-Tritsch IE et al: Cesarean scar pregnancies: experience of 60 cases. J Ultrasound Med. 34(4):601—10, 2015
3. Timor-Tritsch IE et al: Cesarean scar pregnancy is a precursor of morbidly adherent placenta. Ultrasound Obstet Gynecol. 44(3):346-53, 2014
4. Osborn DA et al: Cesarean scar pregnancy: sonographic and magnetic resonance imaging findings, complications, and treatment. J Ultrasound Med. 31 (9): 1449-56, 2012
- Вернуться в оглавление раздела "Акушерство."
Редактор: Искандер Милевски. Дата обновления публикации: 14.9.2021
Читайте также:



