Как определить потницу от чесотки
Обновлено: 24.04.2024
Трудно представить практического врача, не сталкивающегося в своей повседневной работе с чесоткой. Дерматологам приходится помнить о ней практически ежедневно, проводя дифференциальный диагноз между различными зудящими дерматозами. И при этом регистрация чесотки (по разным, но вполне понятным причинам) остается недостаточной.
Несмотря на многочисленные публикации, посвященные современному состоянию проблемы чесотки (3, 5—8,10), часть врачей не связывают особенности паразитирования чесоточного клеща Sarcoptes scabiei с клиникой заболевания.
Чесоточный ход—симптом, который отличает чесотку от других дерматозов и позволяет практически всегда правильно диагностировать заболевание. Жизненный цикл чесоточного клеща делится на 2 части: кратковременную накожную и длительную внутрикожную, представленную топически разобщенными репродуктивным и метаморфическим периодами. В ходе репродуктивного периода самка откладывает яйца в прогрызаемом ею чесоточном ходе. Вылупляющиеся личинки выходят на поверхность кожи через отверстия, проделанные самкой над местом каждой кладки, и внедряются в волосяные фолликулы и под чешуйки эпидермиса. Здесь протекает их метаморфоз (линька): через стадии прото- и телеонимфы образуются взрослые особи. Самки и самцы нового поколения выходят на поверхность кожи, где происходит спаривание. Дочерние самки мигрируют на кисти, запястья и стопы, внедряются в кожу и сразу начинают прокладывать ходы и класть яйца, Преимущественная локализация чесоточных ходов на этих местах обусловлена самой большой здесь толщиной рогового слоя (в сравнении с остальными слоями эпидермиса), вследствие чего личинки успевают вылупиться, а не отторгаются вместе с роговыми чешуйками. Установлено, что участки кожи, где располагаются чесоточные ходы, имеют пониженную температуру, а волосяной покров там отсутствует или минимален. В редких случаях (за счет механического прижатия) внедрение самок возможно в кожу других участков кожного покрова: ягодиц, аксилярных областей, живота и др. Клинически это соответствует скабиозной лимфоплазии кожи (СЛК).
В большинстве случаев кожа не реагирует на внедрение самки клеща в роговой слой эпидермиса, поэтому воспалительный компонент при прокладывании самкой хода отсутствует и в клинической картине заболевания преобладает типичный или интактный вариант чесоточного хода. Внешне он имеет вид слегка возвышающейся линии грязно-серого цвета, прямой или изогнутой, длиной 5—7 мм. В то же время возможно возникновение воспалительной реакции в процессе жизнедеятельности самки. Такие ходы принято называть реактивными. В соответствии с предложенной нами классификацией (4) существует до 15 вариантов чесоточных ходов. Под ходами могут возникать полостные элементы (везикулы и пузыри) или лентикулярные папулы, что очень типично для детей. На протяжении хода могут возникать пустулы, трещины, точечные или линейные корочки, эрозии; иногда ход принимает вид «ракетки» или «веретена». Частота встречаемости и индекс обилия чесоточных ходов наибольшие на кистях (соответственно 96% и 10,5), значительные — на запястьях (59% и 2), половых органах мужчин (49% и 2), стопах (29% и 1); на других участках кожного покрова они встречаются реже. Необходимо остановиться на закрепившихся в мышлении врачей стереотипах. Так, в отечественной литературе в качестве основного диагностического симптома чесотки встречается отождествление чесоточных ходов с «парными элементами», в то время как ничего общего с чесоточными ходами эти элементы не имеют. Их описание отсутствует и в зарубежной литературе, и в действующих на территории России методических рекомендациях (1, 2). При исследовании более 1 тыс. таких элементов (со-скоб с последующим микроскопированием содержимого) чесоточного хода в них не обнаружено.
Другой стереотип — оценка СЛК (возникающей в период инвазионного процесса в результате заселения клещами различных участков кожного покрова) в качестве постскабиозной лимфоплазии кожи, возникновение и длительное персистиро-вание которой многие врачи связывают не с самой чесоткой, а с проведенной терапией.
Клиническое и паразитологическое обследование более 1000 больных чесоткой показало, что СЛК всегда возникает под чесоточными ходами во время болезни. Ходы в этих случаях приурочены к сильно зудящим лентикулярным папулам, на поверхности которых часто имеется крупная кровянистая корочка как результат механического расчесывания. Наличие чесоточных ходов в роговом слое лентикулярных папул подтверждено путем соскоба с последующим микроскопированием в молочной кислоте. Во всех случаях обнаружены самки, яйца, личинки, опустевшие яйцевые оболочки, экскременты. Количество паразитарных элементов в таких ходах вдвое выше, чем в типичных ходах (на кистях, запястьях и стопах): в среднем соответственно 20—22,7 и 6,2— 12,9. Отмечены высокая гибель зародышей в таких ходах и забитость ходов экскрементами клещей. СЛК не встречается в типичных местах локализации чесоточных ходов, но преобладает на мошонке (частота встречаемости и индекс обилия — соответственно 61% и 1,6), половом члене (54% и 1,1), ягодицах (44% и 1,4), локтях (30% и 0,8). Реже СЛК выявляется в подмышечных областях (19% и 0,3) и на молочных железах у женщин (16% и 0,4), крайне редко — на животе, в паховой и подвздошных областях, на бедрах и груди. Гистологическое исследование биоптатов с участков СЛК показало, что до и после лечения они практически не различаются. В дерме обнаружены переполнение сосудов кровью и выраженный периваскулярный инфильтрат из лимфоцитов, гистиоцитов, эозинофилов. В гистологических препаратах, взятых до лечения, число эозинофилов было значительно меньше, чем после специфической терапии. Длительность персистирования СЛК (2—6 мес) не зависит от локализации на теле больного, но коррелирует с числом СЛК и особенно зависит от сохранения или удаления содержимого чесоточного хода из рогового слоя эпидермиса. Соскоб последнего с поверхности скабиозной папулы способствовал ее более быстрому разрешению (9). Изложенное свидетельствует о том, что СЛП является своеобразным вариантом течения чесотки; при ведении таких больных необходим индивидуальный подход.
И последнее: при чесотке не бывает рецидивов, поэтому постановка такого диагноза неосновательна. Во-первых, в жизненном цикле чесоточного клеща нет латентных, длительно переживающих стадий; во-вторых — отсутствует стойкий иммунитет. Причиной возобновления заболевания чаще являются реин-вазия от непролеченных контактных лиц в очаге или вне его, а также недолеченность больного в связи с несоблюдением схем лечения (применение заниженных концентраций препаратов, частичная обработка кожного покрова, сокращение продолжительности курса терапии).
Приказом МЗ РФ №162 от 24.04.03 утвержден отраслевой стандарт (ОС) «Протокол ведения больных. Чесотка». ОС прошел процедуру государственной регистрации в Министерстве юстиции РФ. При подготовке ОС использованы ссылки на Постановления Правительства РФ от 05.11.97 №1387 «О мерах по стабилизации и развитию здравоохранения и медицинской науки в РФ» и от 26.10.99 №1194 «О программе государственных гарантий обеспечения граждан РФ бесплатной медицинской помощью». ОС разработан для решения важных задач практического здравоохранения страны, среди которых:
- определение спектра лечебных и диагностических услуг, оказываемых больным чесоткой;
- определение формулярных статей лекарственных средств, применяемых для лечения чесотки;
- разработка алгоритмов диагностики и лечения чесотки;
- установление единых требований к порядку профилакти ки, диагностики и лечения больных чесоткой;
- унификация расчетов стоимости медицинской помощи, разработки базовых программ ОМС и тарифов на меди цинские услуги и оптимизации системы взаиморасчетов между территориями за оказанную больным чесоткой ме дицинскую помощь;
- контроль объемов, доступности и качества медицинской помощи, оказываемой пациенту в медицинском учреждении и на территории в рамках государственных гарантий обеспечения населения бесплатной медицинской помощью.
Больше всего вопросов возникло по п, 7 «Характеристика требований протокола». Алгоритм ведения больных чесоткой определяется правильностью выбора «модели пациента». При определении модели пациента необходимо использовать общепринятые классификации дерматозов с учетом традиционных для каждой нозологической формы стадий течения процесса, клинических форм, возможных осложнений. В разделе ОС «Общие вопросы» дана подробная характеристика клинических проявлений чесотки. Указывается, что клиническими вариантами чесотки являются типичная чесотка, без ходов, норвежская, осложненная (дерматитом и пиодермией), чесотка «чистоплотных», чесотка в сочетании с СЛК кожи, псевдосаркоптоз, чесотка на фоне других дерматозов. Классификации заболевания с учетом стадии и фазы процесса не существует. Врачам не ясно, что вкладывается в ОС в понятия «стадия» и «фаза» чесотки (если есть чесотка с высыпаниями, то должна быть и чесотка без высыпаний; если есть острая чесотка, то должна быть и хроническая?). Необходимо, чтобы при описании модели пациента использовались принятые для данного заболевания критерии. Поэтому пункты «стадия» и «фаза» заболевания при чесотке в ОС необходимо исключить.
В этом же .разделе ОС дан алгоритм лечения только 2 моделей пациента «Чесотка без осложнений» и «Чесотка. Пост-скабиозный зуд». Закономерен вопрос: а как лечить остальные формы заболевания? Некоторые специалисты имели разногласия с фондом ОМС, так как при осложненной, норвежской чесотке, СЛК требуется назначение дополнительных лекарственных препаратов как внутрь, так и наружно.
При переиздании ОС количество моделей пациента необходимо привести в соответствие с разделом «Общие вопросы», В частности, такими моделями должны быть:
Модель 01.01 (03). Чесотка типичная, без ходов, чесотка «чистоплотных»
(05). Без осложнений.
Модель 01.02 (03). Чесотка типичная, без ходов, чесотка «чистоплотных»
(05) Осложнения — пиодермия.
Модель 01.03 (03). Чесотка типичная, без ходов, чесотка «чистоплотных»
(05) Осложнения — контактный аллергический дерматит.
Модель 01.04 (03). Чесотка типичная, без ходов, чесотка «чистоплотных».
(05), Осложнения — сочетание пиодермии и контактного аллергического дерматита.
Модель 01.05 (03). Чесотка типичная, без ходов, чесотка «чистоплотных» в сочетании с СЛК,
Модель 01.06 (03). Норвежская чесотка.
Модель 01.07 (03). Псевдосаркоптоз.
Модель 01.08 (03). Чесотка на фоне другого дерматоза (атопический дерматит, псориаз, лимфома и др.).
Второй вопрос, возникающий у практических врачей, — это трактовка диагностических критериев чесотки. В ОС указывается, что «диагноз чесотки ставится на основании комплекса клинических и эпидемиологических данных, лабораторного обнаружения возбудителя. В редких случаях возможно использование лечебного критерия — получение положительного эффекта при лечении «ex juvantibus» одним из противочесоточных препаратов». Но четкого подразделения критериев на клинические, эпидемиологические, лабораторные и лечебные нет, что нередко приводит к разногласиям с ГЦСЭН и фондом ОМС. Приводим эти критерии.
Клинические критерии диагностики чесотки (выявляются при установлении жалоб больного и при его осмотре):
- Зуд, усиливающийся в вечернее и ночное время.
- Наличие типичных чесоточных ходов и их реактивных вариан тов — цепочка везикул, пузырь, лентикулярная папула, «ракетка» и т.п.
- Наличие невоспалительных, изолированных везикул, фол ликулярных папул, сильно зудящих лентикулярных папул.
- Типичная локализация высыпаний при чесотке: чесоточные ходы на кистях, запястьях, стопах, локтях; фолликулярные папулы — на переднебоковой поверхности тела; невоспалительные ве зикулы — на кистях и стопах в непосредственной близости от хо дов; лентикулярные папулы (половые органы мужчин, ягодицы, ак- силярная и пупочная области, молочные железы у женщин).
- Наличие характерных для чесотки симптомов : Арди, Гор чакова, Михаэлиса, Сезари.
- Преобладание стафилококкового импетиго на кистях, за пястьях, стопах; эктим — на голенях и ягодицах; остиофоллику- литов и фурункулов — на туловище и ягодицах.
- Отсутствие эффекта от лечения антигистаминными, де сенсибилизирующими средствами внутрь и противовоспали тельными, в том числе кортикостероидными мазями, наружно,
Эпидемиологические критерии диагностики чесотки (выявляются при сборе анамнезе, осмотре контактных лиц и соответствующих коллективов):
- Наличие зудящего дерматоза у одного или нескольких членов семьи.
- Наличие зудящего дерматоза среди членов инвазионно- контактного коллектива (общежитие, детский сад, интернат, оздоровительный лагерь, детский дом, казарма и т.п.).
- Возникновение заболевания после тесного телесного контакта в постели, в том числе полового, в вечернее и ночное время (суточный ритм активности возбудителя).
- Последовательное появление новых больных в очаге.
- Реализация непрямого пути заражения только при нали чии нескольких больных в очаге или высоком паразитарном ин дексе (число чесоточных ходов) у одного больного, что часто наблюдается при норвежской чесотке.
- Возможность заражения через предметы, которыми не прерывно пользуется большой поток людей (шкафы в банях, ма трацы в поездах, спальные мешки на туристских базах и т.п.).
- Улучшение состояния после самолечения одним из про тивочесоточных препаратов.
Лабораторные критерии
Клинические и эпидемиологические данные должны быть подтверждены обязательным обнаружением возбудителя чесотки одним из перечисленных выше методов.
Лечебные критерии диагностики
В исключительных случаях, особенно при чесотке без ходов, когда поиск возбудителя в фолликулярных папулах и везикулах требует высокого профессионализма, одним из диагностических критериев чесотки может быть лечение ex juvantibus. В этом случае терапия проводится одним из противочесоточных препаратов по установленной схеме. Исчезновение зуда после 1-й обработки и разрешение высыпаний к концу недели являются диагностическим критерием наличия у больного чесотки.
Серьезное недоумение при внедрении в практику ОС возникало у дерматовенерологов в связи с отождествлением перметрина и медифокса. За рубежом перметрин для лечения чесотки используется в виде 5% крема, а медифокс выпускается в виде концентрата эмульсии и перед употреблением разводится более чем в 12 раз. Специфическая активность препаратов, используемых в виде крема и раствора, не равнозначна. В ОС в разделах «Характеристика алгоритмов и особенностей применения медикаментов» и «Формулярные статьи лекарственных средств» в рубрике «Перметрин» подробно разбирается алгоритм применения медифокса и дается его характеристика, а не 5% крема перметрина. При этом указывается, что синонимом перметрина является медифокс.
Отождествление в ОС перметрина с медифоксом дало возможность производителям педикулоцидных препаратов (акромед, ниттифор, веда-2) на основе перметрина незаконно рекламировать их в интернете для лечения чесотки. При этом совершенно не учитывается, что экспозиция педикулоцидов на коже не превышает 10—30 мин и площадь обрабатываемых участков ограничивается только волосистой частью головы или областью лобка. Использование педикулоцидов на весь кожный покров в течение 8—12 ч чревато серьезными осложнениями. В интернете для лечения чесотки стали рекламировать препараты на основе перметрина, применяемые для уничтожения моли (рейд антимоль, армоль, зитол), бытовых насекомых (амизоль, первит), сельскохозяйственных вредителей (канон плюс), летающих насекомых (арзоль-Л). Назначая средства на основе перметрина, врач должен подчеркнуть, что таким препаратом является только медифокс, а самолечение с использованием интернет-ресурсов может привести к серьезным последствиям.
Из зарубежных антипаразитарных препаратов, используемых для лечения чесотки, в нашей стране широко применяется Спрегаль. Его действующим началом является эсдепалетрин — нейротоксический яд для насекомых, нарушающий катионный обмен мембран нервных клеток. Второй компонент — пиперони-ла бутоксид — усиливает действие эсдепалетрина и устраняет возможность развития резистентности возбудителя чесотки к данному скабициду. В разделе «Формулярные статьи лекарственных средств» спрегаль описывается в рубрике «Эсдепалет-рин+пиперонила бутоксид», что не является синонимом данного препарата, а лишь отражает вещества, составляющие его.
Совершенно непонятно, как в ОС для лечения чесотки попал препарат ниттифор. Его действующим веществом является перметрин. Ниттифор разработан и официально утвержден для лечения педикулеза. Он наносится на ограниченные участки кожного покрова, и его экспозиция на коже не должна превышать 40 мин.
Подводя итог сказанному, можно заключить, что опыт применения ОС в лечебно-профилактических учреждениях России показал необходимость его доработки с учетом предложений и замечаний, поступающих от специалистов и практикующих врачей.
ЛИТЕРАТУРА
1. Гладько В.В., Соколова ТВ., Рязанцев И.В. Организация помощи военнослужащим, больным чесоткой, в ВМУ МО РФ / Методические рекомендации для врачей войскового звена медицинской службы МО РФ. — М., 2004. — 63 с.
2. Кубанова А.А., Соколова Т.В., Ланге А.Б. Чесотка / Методические рекомендации для врачей. — М., 1992. — 20 с.
3. Ланге А.Б., Соколова Т.В. Паразитизм чесоточного зудня Sarcoptes scabiei (L.) (Acariformes, Sarcoptidae) // Паразитология. — 1992. — №4. — С. 281—295.
4. Соколова Т.В., Федоровская РФ., Ланге А.Б. Чесотка. — М.: Медицина. — 1989. — 175 с.
5. Соколова Т.В. Новое в этиологии, эпидемиологии, клинике, диагностике, лечении и профилактике чесотки (лекция) // Рос. журн. кожн. и венерич. болезней. — 2001. — №1. — С.27—39.
6. Соколова Т.В. Чесотка: современное состояние проблемы // Consilium Medicum. — 2002. — Т. 4. — №5. — С. 244—248.
7. Соколова Т.В. Чесотка // Consilium Provisorum. — 2002. — №6. — С.15—19.
8. Соколова ТВ., Лопатина Ю.В. Паразитарные дерматозы: Чесотка и крысиный клещевой дерматит. — М.: Бином.—2003. — 121 с.
9. Соколова Т.В., Гладько В,В., Рязанцев И.В. Чесоточный клещ Sarcoptes scabiei и доброкачественная лимфоплазия кожи // Рос. журн. кожн. и венерич. болезней. — 2004. — №5. — С.25—30.
10. Справочник по кожным и венерическим болезням / Под общ, ред. проф. И.Ю, Быкова. — Изд. 2-е дополненное. — М„ 2005, — 292 с.

Кожа является самым большим органом человека и самым чувствительным к изменениям в организме. При сбоях в работе внутренних органов или при неблагоприятном воздействии на организм кожа реагирует высыпаниями. Относиться к такому симптому надо серьезно. Следует, не откладывая посетить врача.
Важно узнать, имеет ли сыпь инфекционную или аллергическую природу. То и другое требует своевременного лечения, а иногда и изоляции больного, если болезнь заразна. Наша клиника предлагает услуги опытных специалистов, а также достаточную базу для современных, точных лабораторных и диагностических исследований.
- К какому врачу необходимо обратиться при кожной сыпи?
- Заразна ли кожная сыпь?
- Какая диета необходима при кожной сыпи?
- Какая необходима диагностика при кожной сыпи?
- Чем опасна кожная сыпь?
- Почему необходимо сдавать анализы при кожной сыпи?
- О каких заболеваниях говорит кожная сыпь?
- Какое обследование необходимо при кожной сыпи?
- Какая кожная сыпь является опасной?
- Как отличить аллергическую сыпь от инфекционной
- Как избавиться от сыпи на коже?
- Как избавиться от зуда при кожной сыпи?
- Какие органы поражаются при кожной сыпи?
- Как подготовиться к приему дерматолога?
- Как провериться на кожные заболевания?
- Какие болезни лечит дерматолог?
- Какие анализы необходимо сдать у дерматолога?
- Какую диагностику может провести дерматолог в клинике?
- Куда обратиться с кожным заболеванием?
Виды аллергической сыпи
Аллергическая реакция появляется на попадание в организм какого-либо внешнего или внутреннего аллергена. Обычно выражается в виде высыпаний и зуда. Организм человека бросает все силы на нейтрализацию аллергена. Сосуды расширяются, кожа краснеет и воспаляется, появляется отек. Надо немедленно вызывать скорую помощь.
Иногда аллергия протекает в более легкой форме. Основные виды аллергических высыпаний:
- Крапивница. Она может выражаться в виде средних и больших волдырей. Они иногда сливаются друг с другом. Волдыри матового цвета, а по краям розовая каемка.
- Атопический дерматит. Кожа зудит, сухая и раздраженная. Это реакция на растения, животных, некоторые виды пищи, на духи и дезодоранты, бытовую химию, крема и пыль, на лекарственные препараты.
- Контактный дерматит. Появляются пузырьки на теле, кожа краснеет, зудит. Высыпания локализуются там, куда попал аллерген, как реакция на косметику, синтетическую одежду, медикаменты.
- Экзема. Она чаще локализуется на руках и на лице. Это многочисленные точечные высыпания с серозной жидкостью. Вызывают сильный зуд. Это может быть из-за стресса, нарушения эндокринной системы, обмена веществ, реакция на пищу, косметику, бытовую химию.
Есть еще токсикодермия, нейродермит, синдром Лейелла и так далее. Опытный врач-дерматолог или аллерголог помогут определить диагноз и назначить соответствующее лечение.
- Высыпания на коже
- Вызов дерматолога на дом
- Зуд в уретре
- Кожный зуд
- Кожная сыпь
- Профилактика случайных половых связей
- Новообразования кожи
- Пиодермия
- Розовый лишай
- Стрептодермия
- Чесотка
- Шелушение кожи
- Грибковые инфекции
- Кожная инфекция
- Гной на коже
- Пузыри на коже
- Папилломы на крайней плоти
- Венерические болезни
- Строение кожи
Сыпь при инфекционных заболеваниях
Сыпь при инфекционных заболеваниях сопровождается увеличением лимфоузлов, слабостью, утомляемостью, тошнотой и диареей, высокой температурой. Форма и локализация высыпаний зависит от вида инфекции, вызвавшей эту сыпь.
Болезни, сопровождающиеся кожными высыпаниями:
- Корь. Высыпания в виде папул появляются на 3-4 сутки за ушами, в области переносицы. И очень быстро сыпь распространяется на все лицо. Затем она переходит на верх спины, грудь, в последнюю очередь – на стопы и кисти рук.
- Краснуха. Сыпь мелкопятнистая, бледно-розовая. Локализуется на коже ягодиц в сгибах локтей и колен. На вторые сутки покрывает поверхность тела и конечностей.
- Скарлатина. Высыпания сплошные в виде покраснения из точек красного цвета. Сначала сыпь яркая, потом бледнеет и затем становится коричневатой. Сначала покрывается лицо, потом шея, грудь, верх спины. А потом – на бедрах и предплечьях.
- Ветряная оспа. Очень заразное заболевание с появлением везикул на волосистой части головы, в паховой области, на по всему телу, кроме ладоней и стоп.
- Герпес. Сыпь мелкая с жидкостью внутри. Очень болезненная. Образуется чаще на слизистой губ, на носу, половых органах. Сопровождается зудом и жжением.
Есть много других инфекционных заболеваний с сыпью на теле. Среди них менингит, мононуклеоз, пневмония. Протекает болезнь с явными симптомами общей интоксикации организма.
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Соскоб с кожи
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
Главные отличия аллергической и инфекционной сыпи
При внешней схожести аллергическая сыпь и инфекционная имеют свои особенности.

Аллергическая сыпь появляется на лице и руках, редко по всему телу. Инфекционная – на любой поверхности тела.
Сыпь при аллергии возникает внезапно, когда попадает аллерген. Инфекционная сыпь появляется поэтапно, сначала в одном, потом в другом месте.
У аллергических высыпаний нет четкой формы, края размыты. Инфекционная сыпь чаще имеет четкие формы.
Инфекционная сыпь, как правило, проявится, спустя время и у кого-то из членов семьи, так как она заразна. Аллергия не заразна.
- Лечение сыпи на коже
- Сыпь у женщин
- Сыпь у мужчин
- Сыпь у подростков
- Сыпь при беременности
- Диагностика кожной сыпи
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.

Абаева Юлиана Генриховна
Стоимость приема - 2700 р.
Абакарова Севиля Абакаровна
Стоимость приема - 2000 р.
Абачева Маида Ферезуллаевна
Стоимость приема - 2600 р.
Абдуллаева Ульвия Абдуллаевна
Стоимость приема - 13164 р.
Абдурахмонова Гульчехра Баротовна
Стоимость приема - 1900 р.
Абрамова Екатерина Игоревна
Стоимость приема - 2000 р.
Абрамова Светлана Николаевна
Стоимость приема - 3320 р.
Абросимова Валерия Сергеевна
Стоимость приема - 1534 р.
Авакян Назели Аваговна
Стоимость приема - 2000 р.
Аванесян Гаяне Юрьевна
Стоимость приема - 2000 р.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Потница: причины появления, симптомы, диагностика и способы лечения.
Определение
Потница – это дерматологическое заболевание потовых протоков эккриновых желез, которое наблюдается по большей части у младенцев и маленьких детей, но может встречаться в любом возрасте, становясь реакцией на перегревание.
Потница наблюдается примерно у 15% новорожденных и обычно возникает при высокой температуре воздуха и повышенной влажности.
Причины появления потницы
Кожа человека состоит из эпидермиса, дермы и подкожной жировой клетчатки. Потовые железы, состоящие из секреторного клубочка и выводного протока, выделяют влагу и продукты метаболизма. Потовые железы бывают двух типов. Эккриновые железы располагаются на всех участках кожи, функционируют с рождения и участвуют в терморегуляции. Апокриновые потовые железы функционируют с начала периода полового созревания; располагаются на ладонях, подмышечных впадинах, в паху и не участвуют в терморегуляции.
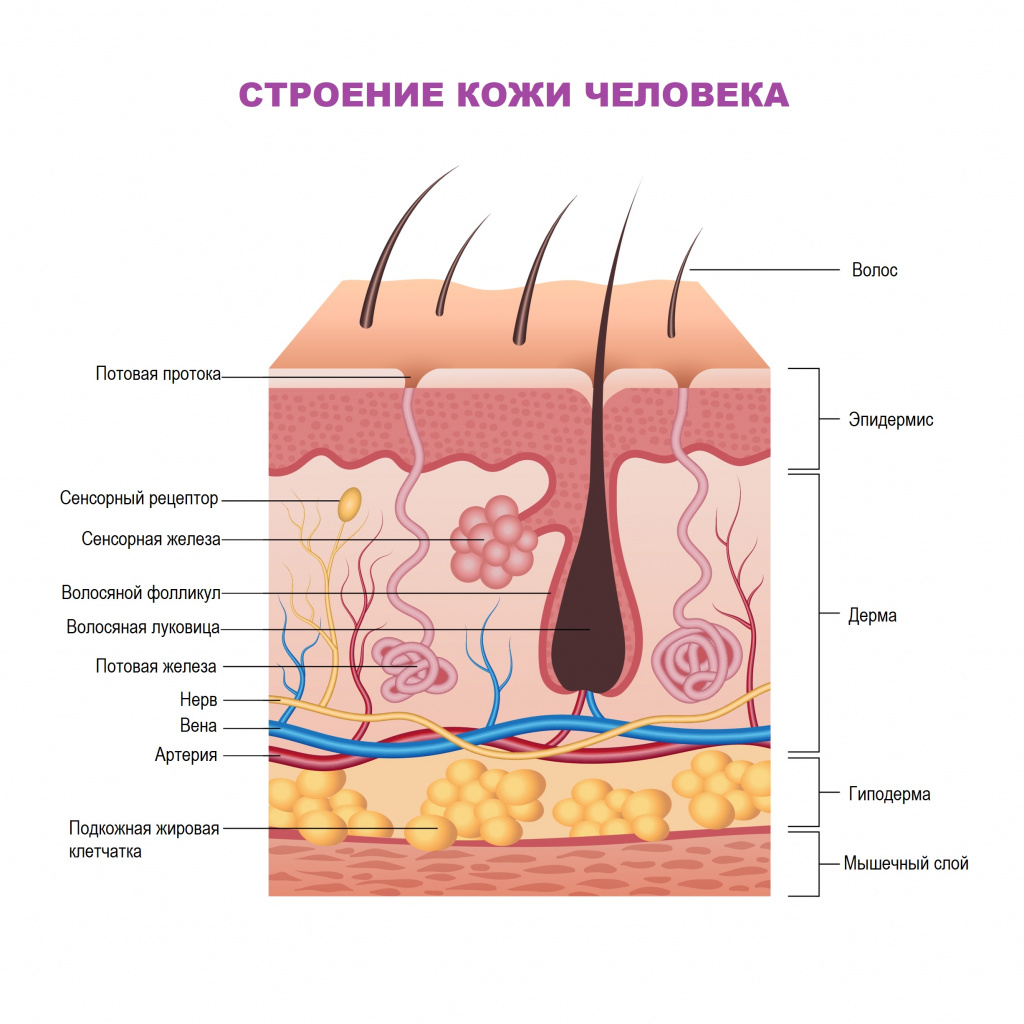
Кожа у новорожденных и грудных детей тоньше, чем у взрослых, хорошо впитывает влагу, ее сосочковый слой еще не вполне оформлен (за исключением ладоней и подошв), связь между клетками рогового слоя еще слабая. Поскольку потовых желез у новорожденных в 12 раз больше, чем у взрослых, а роговые пластинки легко отторгаются, нередко потовые железы закупориваются кератиновыми пробками (кератиноциты – обновляющиеся клетки кожи, которые, достигая рогового слоя эпидермиса, отмирают, слущиваются и заменяются новыми).
Если кожа младенцев испытывает негативное влияние окружающей среды или травмируется, то нарушается ее барьерная функция, в результате чего наблюдается повышенная потеря влаги и гиперчувствительность.
Состав липидов и структура соединительно-тканных волокон обусловливают упругость и бархатистость кожи; обилие расширенных капилляров придают коже ярко-розовую окраску; большое количество функционально лабильных лимфатических канальцев формируют пастозность и легко возникающие отеки.
В связи с перечисленными особенностями кожи у новорожденного могут появляться различные пограничные состояния (то есть не требующие активного вмешательства), включая потницу.
Таким образом, к факторам, способствующим появлению потницы у детей, относятся:
- высокая температура окружающей среды, повышенная температура тела;
- повышенная влажность в помещении, где находится ребенок;
- пренебрежение гигиеническими требованиями по уходу за кожей ребенка.
Ориентируясь на гистологическую и клиническую картины, различают следующие формы заболевания:
- кристаллическая потница,
- красная потница,
- белая потница,
- желтая потница.
В результате усиленного потоотделения на туловище, лице, шее, волосистой части головы и конечностях появляется большое количество изолированных или сгруппированных маленьких просвечивающихся пузырьков, диаметр которых составляет 1–2 мм. Ребенок испытывает зуд и жжение в местах локализации потницы. После подсыхания пузырьков кожа шелушится.
При кристаллической потнице на коже туловища и конечностей появляются мельчайшие пузырьки около 1 мм с прозрачным содержимым. Через несколько дней пузырьки подсыхают с образованием чешуек и корочек.
Красная потница обычно возникает при перегреве ребенка вследствие высокой температуры окружающей среды или в период лихорадки при детских инфекциях чаще всего на закрытых одеждой участках кожи (туловище, в подмышечных и паховых областях). Появляются красные узелки с гнойным содержимым, окруженные воспалительным венчиком.
При белой потнице пузырьки имеют молочно-белый цвет в результате вторичного инфицирования кокковой флорой. При желтой потнице на коже образуются пузырьки с гнойным содержимым желтого цвета.
Диагностика потницы
Диагноз потницы выставляется на основании типичной клинической картины и данных истории болезни. Потница имеет сезонное течение, появляется обычно после перегревания, характеризуется наличием характерных пузырьков.
Лабораторная диагностика применяется с целью исследования гнойного содержимого пузырьков:
-
микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму.
Краткая характеристика Микроскопического исследования мазка, окрашенного по Граму Бактериоскопия (от лат. «скопео» – смотрю) – лабораторный метод исследования бактерий под микроскопом. Метод широко используется врачами разных специальностей при подозрении на инфекционный п.

Чесотка – это заразное заболевание, которое возникает при появлении в коже чесоточного клеща. Основным симптомом чесотки является сильнейший зуд, который усиливается в ночное время, а так же наличие чесоточных ходов, небольших пузырьков с прозрачной жидкостью и трещин.

Чесотка является заразным заболеванием, заражение происходит при бытовом контакте или половой связи с больным. Некоторые специалисты относят чесотку к заболеваниям, передающимся половым путем, т.к. заразиться чесоткой можно половым путем.
Чесоточный клещ – какой он?
Возбудителем чесотки является чесоточный клещ, который имеет форму в виде овала. Его размеры измеряется в нескольких миллиметрах, поэтому увидеть его можно только при помощи микроскопа. Клещ устойчив к низким температурам так же, как и к высоким, однако при температуре +1000 градусов клещ погибает.
Какие бывают разновидности чесотки?
Чесотка в каждом случае может протекать по-разному. Существует несколько видов чесотки:
- Типичная чесотка – самый распространенный вид чесотки, при котором есть сильный зуд, чесоточные ходы и другие симптомы.
- Чесотка без чесоточных ходов. Такой вид чесотки наблюдается чаще всего у маленьких детей, заражение которым произошло через личинки, и на что потребовалось некоторое время.
- Чесотка «чистоплотных» схожа с типичной чесоткой, но не так ярко выражена из-за того, что больной часто моется и смывает с тела чесоточных клещей.
- Норвежская чесотка часто встречается у людей с ослабленным иммунитетом. Норвежская чесотка поражает наркоманов, людей со СПИДом, туберкулезом, синдромом Дауна.
- Псевдочесотка, заражение которой происходит во время контакта с животными, и исчезает, когда контакт с больным животным прекращается.
- Осложненная чесотка – это не вылеченная типичная чесотка и присоединенная инфекция.
Диагностика чесотки
Если у пациента имеется сильный зуд, пузырьки на кожи, чесоточные ходы, то необходимо обращаться к специалисту, который сможет поставить точный диагноз. Врач должен обнаружить самку чесоточного клеща у пациента, что возможно сделать только при помощи микроскопа из-за малых размеров клеща.

Потница — это раздражение кожи, которое возникает из-за того, что у человека сильно выделяется пот и при этом он медленно испаряется. В результате потовые железы закупориваются — и начинается раздражение. Чаще всего такое заболевание встречается у детей, но и у взрослых оно тоже иногда наблюдается — поэтому о нем нужно знать.
Симптомы
Говоря о симптомах потницы, необходимо сразу затронуть такой момент, как виды раздражения, потому что у каждого типа свои проявления.
Наиболее простой и безопасной формой является кристаллическая потница. Она проявляется небольшими (до миллиметра) безболезненными высыпаниями — это мелкие пузырьки, которые расположены рядом друг с другом и могут сливаться. Локализуются такие высыпания на шее, лице, лбу, туловище, а также в местах сгиба ног, рук. Часто эта потница возникает ненадолго и быстро исчезает при соблюдении привычной гигиены.
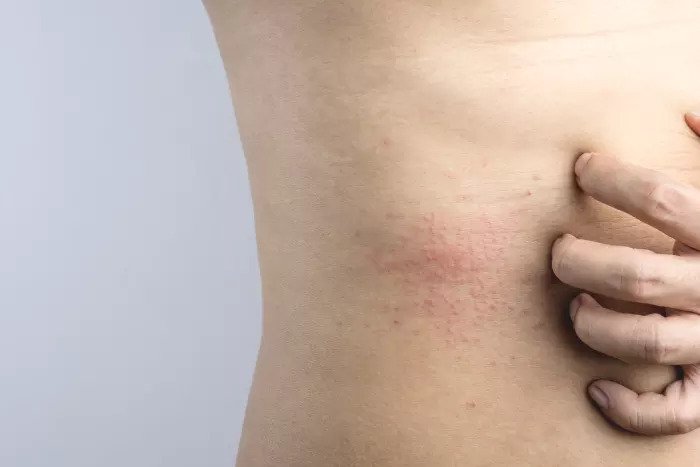
Более опасен такой вид потницы, как красная (воспалительная). Ее признаки, следующие:
- Высыпания в виде более крупных пузырьков (до двух миллиметров) с красными воспаленными венчиками. В этих пузырьках наблюдается содержимое мутного вида.
- Зуд, который может быть довольно сильным и беспокоить пациента неприятными ощущениями.
- Мокрые корочки. Если они появились, это означает, что к обычной болезни у взрослого присоединилась бактериальная инфекция — то есть возникло осложнение.
Обычно красная разновидность недуга локализуется подмышками, на животе и коже между ягодицами, а также на сгибах локтя, предплечьях. У людей, страдающих ожирением, она часто появляется в паху. В отличие от предыдущего варианта, этот не проходит самостоятельно и всегда требует целенаправленного лечения.

Если течение красной потницы осложняется, может развиться так называемая папулезная форма с острым воспалением. Тут уже появляются не только зуд, но и симптомы интоксикации. Кожа болезненная, состояние больного сложное. Вылечить такое заболевание можно только специально подобранными медикаментами — в ряде случаев для этого требуется не один месяц.
Еще один вариант потницы у взрослых — апокринная. Она связана с работой специальных желез, которые находятся на ареоле соска, в области анального отверстия, подмышками, а также у женщин в области больших половых губ. В этих местах появляется мелкая сыпь, а также специфические скопления в области желез. Эти образования часто лопаются прямо внутри кожи и к ним присоединяется инфекционный процесс. В данном случае также требуется помощь специалистов.
Причины
Причины потницы у взрослых людей выглядят так:
- Гипергидроз. У людей с повышенной потливостью болезнь может приобретать хронический характер.
- Серьезные нарушения обмена веществ. Поскольку пот — это часть обменных реакций, некоторые заболевания могут повлиять на его выделение и испарение.
- Отдельные эндокринные патологии — например, сахарный диабет, гипертиреоз, гипотиреоз.
- Некоторые болезни нервной системы.
- Лихорадка, повышенная температура в течение длительного времени. В таком состоянии пот всегда активно выделяется, поэтому на коже может возникнуть сыпь.
- Ожирение или просто избыточный вес. При лишних килограммах люди, как правило, потеют гораздо сильнее, что тоже может привести к раздражению кожных покровов.
- Малоподвижность, постоянный контакт кожи с кроватью. Такая потница у взрослых встречается у лежачих больных или у людей, которые в силу определенных болезней мало ходят, но много лежат или сидят.
Все это причины, которые можно отнести к патологическим — то есть они уже сами по себе связаны с каким-то негативным состоянием организма или заболеванием. Но есть еще и так называемые провоцирующие факторы — их можно назвать внешними причинами. Сюда отнесем:
- Жаркий, сухой климат, способствующий сильному потоотделению, а также повышенная влажность с высокой температурой.
- Активные и постоянные занятия спортом, при которых человек много потеет и сам пот постоянно находится на коже.
- Работа, связанная с интенсивной физической нагрузкой или с нахождением в жарких помещениях. Например, люди сильно потеют, если работают на заводах возле раскаленных печей.
- Плохо подобранная обувь. Если она сильно пережимает стопу и не обеспечивает достаточное количество воздуха, может развиться потница на коже ног.
- Применение неправильной косметики: сильно плотных и питательных кремов, когда коже жарко. Например, сыпь на лице может появиться из-за того, что в летнюю жару женщина наносит очень плотный тональный крем.
- Несоблюдение всех правил гигиены, когда пот, смешанный с пылью и загрязнениями, подолгу остается на коже.
- Слишком частый и длительный загар, который может повредить кожные покровы и сделать их более восприимчивыми к любым негативным факторам.
Вызвать проблему может как одна причина, так и совокупность нескольких — все зависит от конкретного организма.
Диагностика
Как правило, диагностика потницы не требует сложных манипуляций — врач-дерматолог или терапевт может определить заболевание чисто визуально, по его внешним признакам. Но в ряде случаев нужно обследовать клетки пораженных участков, а также сдать общие анализы. Особенно это актуально при сложных случаях, когда вместе с первичной проблемой необходимо выявить вторичную инфекцию.
Лечение
Если речь о простой форме, лечение потницы будет заключаться в том, чтобы устранить негативный фактор (например, перегревание), соблюдать гигиену и обрабатывать пострадавшие участки кожи антисептическими средствами.
В сложных случаях пациентам выписывают антигистаминные препараты, антибиотики (не всегда), антибактериальные, противовоспалительные и подсушивающие средства.

Также в план лечения могут включаться:
- Разные методики лечения гипергидроза. Например, это лазерное лечение, инъекции ботулотоксина, операция на нервных волокнах, удаление потовых желез. Чем серьезнее операция, тем реже она применяется, поскольку важно, чтобы ее риски перекрывались полученным эффектом.
- Физиотерапия. Пациентам могут назначать рефлексо- и иглорефлексотерапию.
- Фитотерапия. В ряде ситуаций врач может предложить использовать отвары на основе разных полезных трав. Но это далеко не всегда обязательно, так как есть много уже готовых средств с более выраженным и быстрым эффектом.
Сложные случаи требуют обязательной консультации у врача, в такой ситуации самостоятельное лечение потницы у взрослых невозможно. Если у вас возникла подобная проблема, мы рекомендуем незамедлительно обратиться в АО «Медицина». В нашей клинике вы получите квалифицированную помощь опытных дерматологов и сможете избавиться от недуга настолько быстро, насколько это возможно.
Профилактика
Чтобы понять, какая профилактика нужна в данном случае, нужно обратиться к причинам потницы и исключить все негативные факторы. Важно поддерживать тело в оптимальной температуре, носить хорошую дышащую одежду, постоянно следить за здоровьем организма, поддерживать оптимальный вес. Обязательным условием является правильное и регулярное соблюдение личной гигиены.
Вопросы-ответы
Чешется ли потница?
В том случае, если к ней присоединяется дополнительная инфекция и речь идет уже об осложненном состоянии, могут наблюдаться зуд и неприятные ощущения.
Можно ли заразиться потницей?
Нет. Это заболевание не передается бытовым или другим путем.
Как избавиться от потницы?
Простая форма может пройти сама, а в остальных случаях требуется помощь специалистов, которые подберут специальные таблетки, мази и процедуры, необходимые конкретному пациенту.
Читайте также:

