Как определить лишай у ребенка или аллергия как
Обновлено: 15.04.2024
Хочу выразить огромную благодарность Луниной Анне Викторовне.
Анна Викторовна – большой профессионал! За столь короткий срок, смогла поставить дочери недостающие звуки и автоматизировать их в речи. Спасибо огромное!
Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Грибковые инфекции у детей – явление достаточно распространенное. Они обычно проявляются у младенцев часто в области подгузника или во рту. Также могут возникать на коже головы, ног или туловища. У детей микозы наблюдаются чаще, чем у взрослых. Это связано с еще не полностью сформированной барьерной функцией кожного покрова.
Виды грибковых инфекций

Грибковые инфекции могут появляться в любом возрасте. Дети грудного возраста чаще всего сталкиваются с данной проблемой – появляются покраснения и шелушение. Симптоматика схожа с признаками аллергической реакции, поэтому часто проводится терапия, которая является неэффективной.
Клиническая картина зависит от типа заболевания:
- Поскольку Candida чувствует себя комфортно во влажной и теплой среде, размножение происходит в области подгузника у младенцев. Это проявляется интенсивным, крупномасштабным покраснением с чешуйками по краям.
- Молочница ротовой полости характеризуется появлением плотно прилегающей серо-беловатой пленки в области щек и горла. Этот вид болезни также вызван Candida и является наиболее распространенным среди грудничков.
- Стригущий лишай сопровождается сильным зудом, появлением округлых проплешин и черных точек. Присутствует чрезмерная ломкость волос, что в результате приводит к появлению проплешин.
- Влагалищный (генитальный) кандидоз также встречается в детском возрасте, хотя гораздо реже. Пострадавшими могут быть малыши в первые недели жизни, чья мать передала им Кандиду при рождении. В организме младенцев все еще находятся женские половые гормоны матери (эстрогены). Они, по-видимому, ингибируют регенерационную способность слизистых оболочек, что, в свою очередь, способствует прогрессированию болезни.
Не следует недооценивать дерматофиты, передающиеся домашними животными. Поражается голова и туловище. Основными переносчиками являются кошки, а также морские свинки и кролики. Сопровождается сильным зудом, покраснением и чрезмерной сухостью.
Таблица – Классификация возбудителей микоза
Tinea capitis или Microsporum (микроспория или «стригущий лишай»)
Волосистый покров головы
Появляются кольцеобразно распространяющиеся, резко ограниченные красные пятна, на которых волосы либо ломаются, либо выпадают. Иногда кожа головы начинает сочиться из-за мокнутия. Могут появиться маленькие красные пустулы.
Tinea corporis (дерматофитоз)
Туловище и верхних конечностей
Проявляется бледно-красными участками с характерным шелушением. Кроме того, присутствует нестерпимый зуд. Поэтому важно скорейшее начало лечения, чтобы избежать распространения грибка на другие участки тела у ребенка путем расчесывания.
Tinea pedis (онихомикоз)
Нитевидный гриб повреждает пальцы ног или ногти и придает им характерную желтоватую окраску. Пластины при онихомикозе становятся толстыми и ломкими, с «рыхлой» структурой. За исключением визуального изменения, такие симптомы, как зуд, не проявляются, поэтому онихомикоз, как правило, диагностируется уже на поздних стадиях прогрессирования.
Причины развития микоза
Среди предрасполагающих факторов следует выделить прием антибиотиков, несоблюдение гигиенических требований по посещению бассейнов, повышенное потоотделение и/или слабую защиту иммунной системы. В большинстве случаев патологические нарушения в организме происходят при совокупности причин.
Разновидности условно патогенных микроорганизмов, которые являются возбудителями болезни:
- дрожжевые (Candida albicans вызывает молочницу);
- дерматофиты (провоцирует опоясывающий лишай);
- плесень (является возбудителем аспергиллеза и проблем с дыхательными путями).
Наиболее распространенным считается Candida albicans – является частью естественной микрофлоры, присутствуя у 50% населения. Не вызывает проблем до тех пор, пока не начинает бесконтрольно размножаться под воздействием определенных факторов. Чаще всего Кандида переходит от матери к младенцу во время родов и при грудном вскармливании.
Симптомы грибковых инфекций
Характер и тяжесть патологических изменений зависит от вирулентности (патогенности) и вида возбудителя, а также от реактивности организма, области локализации и площади поражения. Признаки болезни невозможно идентифицировать самостоятельно. При появлении первичной симптоматики рекомендуется проконсультироваться с врачом, а не начинать заниматься самолечением.
Основные симптомы грибка у детей:
- Тело и волосистая часть головы. Сопровождается покраснением, шелушением и облысением (волосы обломаны на высоте 4-5 мм), а также появлением серовато-белых чешуек.
- Стопы, кисти и межпальцевое пространство. Грибок ногтей на ногах и руках у ребенка характеризуется чрезмерной сухостью, появлением покраснений, умеренного мокнутия и шелушения. Также присутствуют пузырьки и трещины, которые нестерпимо чешутся.
- Слизистые оболочки ротовой полости и гениталий. Молочница или кандидоз сопровождается появлением белого творожистого налета. Обширные поверхностные изъязвления и везикулярные высыпания сопровождаются жжением и зудом.
Ни одна из известных грибковых болезней не вырабатывает стойкого иммунитета, поэтому повторные заражения не исключены. Именно поэтому родители должны знать, как выглядит грибок у детей, и при появлении первых симптомов обращаться к врачу.
Диагностика микоза

Для постановки диагноза проводится обследование у дерматолога или миколога. Первым делом проводится микроскопическое исследование чешуек эпидермиса, волос и ногтей.
Лабораторное исследование позволяет определить присутствие спор или гиф, что необходимо для уточнения типа возбудителя и постановки точного диагноза. Также дерматолог проводит осмотр под лампой Вуда. Такой подход позволяет определить тип болезни и дифференцировать от дерматитов.
Лечение грибковых инфекций
Лечат молочницу противогрибковыми средствами, которые наносят на кожу или слизистую. Также назначается системная терапия. Если лечить только симптомы, то в скором времени возникнет рецидив. Бороться следует с причиной болезни, укрепляя защитные функции организма.
Лечение проводится в амбулаторных условиях. Госпитализация необходима только в случае тяжелого течения и при наличии сопутствующих патологий.
Лечение грибковых инфекций у детей имеет следующий подход:
- назначение монотерапии или комбинации системных и наружных антимикотических средств;
- использование иммуностимуляторов, глюкокортикоидов и антигистаминных препаратов.
Для повышения эффективности медикаментозной терапии назначаются поливитаминные комплексы и физиотерапевтические процедуры (ДМВ, терапия, дарсонвализация, магнитотерапия, лекарственный электрофорез). Обработку следует проводить 2-3 раза в день. Волосяной покров сбривается, а корки аккуратно удаляются.
При локализации на стопах и кистях рекомендуется использовать специальные пасты, крема и мази на основе клотримазола, нефтифина или тербинафина. В случае присоединения бактериальной инфекции возникает необходимость в использовании антибиотиков. При затяжном и тяжелом течении грибка ногтей, кожи лица и тела, волос у ребенка показаны антимикотические препараты, содержащие флуконазол, итраконазол или гризеофульвин.
При онихомикозах необходимо использовать лекарственное средство, пока ноготь полностью не отрастет. Если медикаментозное лечение неэффективно, то проводится хирургическое удаление ногтевых пластин.
Чтобы навсегда победить заболевание инфекционной природы, необходимо использовать правильные лекарства и придерживаться определенной диеты. Самолечение в данном случае может привести к развитию серьезных осложнений.
Продукты, которые следует исключить из рациона:
Сахар, в любой разновидности – мед, тростниковый сахар, декстрозу, фруктовый, солодовый и свекольный сахар, кленовый сироп и пр.
Рафинированные углеводы – белый хлеб, булочки, торты или печенье, светлая лапша, белый рис и т.д.
Продукты, содержащие дрожжи.
Во время лечения грибковых поражений у детей рекомендуется держать пораженный участок сухим, путем частой смены нижнего белья или подгузника. После душа и купания желательно хорошо промакивать кожу мягким махровым полотенцем.
Прогноз и профилактика микоза

Грибковые заболевания чаще всего имеют благоприятный прогноз при точном соблюдении рекомендаций врача, несмотря на необходимость в проведении длительного систематического лечения. При отсутствии своевременной медикаментозной терапии происходит переход болезни в хроническую рецидивирующую форму. В таком случае не исключены эпизоды уже во взрослом возрасте.
Рекомендуется предотвращать распространение, стирая одежду и постельное белье при температуре от 60 градусов по Цельсию. Профилактика заражения включает тщательное мытье рук с мылом и использование дезинфицирующих средств.
Прежде чем лечить грибок кожи у ребенка, нужно проконсультироваться с врачом. Поскольку терапия занимает много времени, следует устранить предрасполагающие факторы, чтобы ускорить выздоровление:
одеваться по погоде, чтобы исключить чрезмерное потоотделение;
после душа и купания хорошо просушивать пораженные участки;
соблюдать личную гигиену при посещении бассейнов и других мест общественного пользования;
инструменты для ухода за ногтями дезинфицировать после каждого использования (ножницы, кусачки для ногтей).
При подозрении на грибок у детей всегда рекомендуется сначала обратиться к педиатру или врачу-дерматологу в клинику «РебенОК» в Москве. Только врач определит тип заболевания и сможет правильно подобрать лекарственное средство, учитывая индивидуальные особенности пациента.
При грибковых заболеваниях кожи у детей назначаются противогрибковые препараты. Дозировка рассчитывается в зависимости от возраста и состояния здоровья. Использование средств народной медицины также следует обсудить с врачом.
Розовый лишай у ребенка — это кожное заболевание инфекционно-аллергической природы, которое принадлежит к группе папулезно-сквамозных дерматозов. Патология проявляется зудящими красными высыпаниями на туловище, лице и волосистой части головы, которые покрыты тонкими чешуйками и напоминают папиросную бумагу. Для диагностики заболевания проводится тщательный осмотр кожных покровов, назначаются лабораторные тесты (гемограмма и биохимический анализ крови, микроскопия чешуек, серологические исследования). Лечение включает рациональный уход за поврежденной кожей, местные средства с гормонами и антигистаминными препаратами для снятия зуда и дискомфорта.
МКБ-10
Общие сведения
Розовый лишай (болезнь Жибера, питириаз розовый, розеола шелушащаяся) по клинической классификации в дерматологии относят к папулосквамозным дерматозам, к той же группе, что и псориаз. Патология составляет до 3,5% среди всех случаев дерматозов детского возраста. Она встречается с одинаковой частотой у мальчиков и девочек, пик заболеваемости приходится на возраст 10-18 лет. Младших школьников и дошкольников розовый лишай поражает редко, а случаи болезни у малышей до 2 лет не зафиксированы.

Причины
Этиология заболевания до сих пор не установлена. Большинство ученых сходятся во мнении, что питириаз провоцируется у ребенка вирусами герпеса 6 и 7 типа, но убедительные научные доказательства этого факта отсутствуют. Другая теория причиной болезни называет аллергизацию организма, вызванную хроническими инфекционными очагами. Среди предрасполагающих факторов лишая у детей называют вирусные кишечные и респираторные инфекции, склонность к аллергическим реакциям.
Основной провоцирующий фактор развития заболевания — снижение иммунитета, что обуславливает высокую частоту встречаемости розового лишая весной и осенью, в периоды сезонных авитаминозов. Риск появления дерматоза увеличивается при острых травмах кожи (порезах, ссадинах, ушибах), при неправильном уходе за телом (несоблюдении гигиены, использовании слишком грубых мочалок и полотенец, косметики с аллергенами и вредными синтетическими компонентами).
Патогенез
Механизм развития болезни Жибера окончательно не изучен. Предположительно, розовый лишай имеет инфекционно-аллергическую природу. Типичные кожные изменения вызваны воспалительными изменениями в толще эпидермиса и дермы, образованием цитокинов, иммунных комплексов и иммуноглобулинов. Эти реакции приводят к нарушению процессов кератинизации, избыточному образованию ороговевших клеток.
Симптомы
Розовый лишай преимущественно дебютирует продромальными расстройствами, которые включают головные боли, ломоту в теле, недомогание и слабость. Они возникают за 1-3 дня до специфических кожных очагов. Большинство детей не замечает этих признаков или не акцентирует на них внимание, считая обычной усталостью, поэтому симптомы выявляются только при подробном опросе ребенка и родителей на приеме у врача.
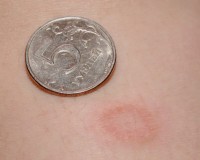
В 80% случаев дерматоз проявляется материнской бляшкой — большим красным пятном округлой или овальной формы, края которого слегка возвышаются над поверхностью кожи. Эпидермис в области поражения покрыт небольшими беловатыми чешуйками, которые внешне напоминают папирусную бумагу. Бляшка имеет типичную локализацию: спина, живот или грудь, иногда у ребенка поражается лицо и волосистая часть головы. На ногах розовый лишай не возникает.
Постепенно происходит распространение кожных поражений от первичного очага в разные стороны. Вокруг большой бляшки появляются небольшие красные пятна и волдыри, внешне напоминающие крапивницу, которые имеют четкие границы и округлые очертания. По форме они похожи на «медальоны», располагаются по линиям Лангера. Высыпания покрываются такими же чешуйками, как и материнская бляшка. Иногда образуются крупные пузыри, наполненные прозрачным содержимым.
В детском возрасте розовый лишай Жибера характеризуется более активным воспалительным процессом и инфильтрацией, по сравнению со взрослыми, поэтому элементы сыпи сопровождаются интенсивным зудом и дискомфортом. Неприятные кожные и субъективные симптомы сохраняются у ребенка в течение 4-8 недель. В большинстве случаев питириаз возникает один раз в жизни, но бывают случаи рецидива дерматоза.
Осложнения
Если лечение не проводится, ребенок может расчесывать кожу до крови, что является входными воротами для бактериальной инфекции. При этом развивается пиодермия — множественные гнойничковые высыпания на коже, сопровождающиеся болезненностью, зудом, жжением. Еще одно возможное осложнение дерматоза — экзематизация, которая характеризуется появлением типичных для экземы поражений кожи на участках, где возник розовый лишай.
Диагностика
Для постановки предварительного диагноза достаточно клинического осмотра у детского дерматолога, который выявляет материнскую бляшку, «медальоны» и другие характерные проявления розового лишая. Диагностическую ценность имеет установление связи между началом сыпи и перенесенной вирусной инфекцией, переохлаждением, снижением иммунитета. Чтобы верифицировать диагноз и обосновать лечение, назначаются лабораторные методы:
- Анализы крови. В показателях гемограммы врач обращает внимание на уровень лейкоцитов и соотношение разных форм, что может указать на существующий вирусный или иммунный воспалительный процесс в организме ребенка. По показаниям рекомендуют биохимическое исследование крови, оценку острофазовых белков и расширенную иммунограмму.
- Микроскопия соскоба кожи. Некоторые элементы розового лишая напоминают микотическую инфекцию. Чтобы правильно подобрать лечение, врач исследует образец чешуек под микроскопом: если мицелий грибов при диагностике не обнаружен, подтверждается диагноз болезни Жибера.
- Серологические реакции. У детей из групп риска необходимо исключить сифилитическую розеолу, для чего применяют ряд лабораторных методов. Для скрининговой диагностики используется РИФ, а при сомнительных результатах исследование дополняют реакцией Вассермана (РСК) и реакцией иммобилизации бледных трепонем.
Лечение розового лишая у ребенка
Лечение начинается с адекватных гигиенических мер, модификации диеты и образа жизни. Чтобы не провоцировать новые высыпания, необходимо максимально ограничить травматизацию кожи. Поэтому врачи разрешают короткий гигиенический душ 1 раз в день с использованием гипоаллергенного мыла или геля. После купания нельзя растирать тело ребенка полотенцем. Одежда должна быть из натуральных тканей, не вызывающих потливость и раздражения.
Поскольку розовый лишай может быть связан с аллергизацией организма, лечение дополняют гипоаллергенной диетой. Из рациона исключают мед, цитрусовые, орехи и другим продукты, которые чаще всего приводят к сенсибилизации ребенка. Детям запрещают загорать и длительное время находится на солнце. Поскольку кремы с SPF могут вызвать дополнительное раздражение кожи, их не применяют; если лишай возник летом, то воздерживаются от длительных прогулок на открытом солнце.
Зачастую заболевание не требует медикаментозных мероприятий, самостоятельно разрешается спустя 1-1,5 месяца. Медикаментозное лечение требуется при интенсивных субъективных симптомах лишая или в случае обширного поражения кожного покрова. Для терапии болезни Жибера детям назначают препараты из нескольких фармакологических групп:
- Кортикостероиды. Лечение дискомфорта и зуда, связанных с дерматозом, проводится с помощью кремов и мазей с топическими противовоспалительными гормонами. Детям наносят невсасывающиеся составы с минимальной концентрацией глюкокортикоидов.
- Антигистаминные средства. Таблетированные лекарства рекомендованы при сильном отеке кожи и мучительном зуде, который не купируется местными средствами. Обычно используют современные медикаменты 2-3 поколения, которые хорошо переносятся ребенком и не вызывают сонливости.
- Гипосенсибилизирующие препараты. В детской дерматологии вводят тиосульфат натрия в виде перорального раствора или внутривенных инъекций. Он обладает высокой способностью к детоксикации, эффективен для купирования активного иммунного воспалительного процесса.
- Антибиотики. Противомикробное лечение назначается по строгим показаниям, если у ребенка диагностированы хронические очаги инфекции (тонзиллит, риносинусит, холецистит). Подбор терапии осуществляют эмпирическим путем, в основном применяют макролиды и пенициллины.
Прогноз и профилактика
У большинства детей выздоровление занимает 1-2 месяца, а своевременно начатое лечение ускоряет этот процесс. Осложнения при розовом лишае отмечаются редко, они не опасны для жизни, поэтому прогноз для всех вариантов течения розового лишая благоприятный. Учитывая неясные этиопатогенетические особенности питириаза, меры специфической профилактики не разработаны. Рекомендуются предупреждение вирусных болезней и санация хронических очагов инфекции.
1. Способ дифференциальной диагностики микроспории гладкой кожи и розового лишая Жибера у детей/ М.А. Уфимцева// РМЖ. — 2018.
2. Лишай розовый Жибера. Клинические рекомендации Российского общества дерматовенерологов и косметологов. — 2016.
3. Дифференциальная диагностика инфекционных экзантем у детей/ Д.Ю. Овсянников// Детские инфекции. — 2015.
Блестящий лишай – одно из не часто встречающихся хронических заболеваний кожи неясного генеза и механизма развития. Болеют в основном мальчики дошкольного возраста. Первичным элементом сыпи считается гранулёма – плотный узелок, размером с булавочную головку, напоминающий очаг продуктивного воспаления при туберкулёзе, ревматизме, сифилисе, саркоидозе и других заболеваниях. Не имеет тенденции к слиянию, распространению. Локализация высыпаний типична: головка полового члена, низ живота, локти, колени. Дерматоз практически никогда не встречается на коже лица, волосистой части головы, ладонях и подошвах. Субъективных ощущений нет. Специальная диагностика отсутствует. Лечение – симптоматическое.
Общие сведения
Блестящий лишай – редкий хронический доброкачественный дерматоз. В качестве самостоятельной нозологической единицы известен с 1907 года, когда его клиническую картину подробно описал на страницах дерматологического вестника доктор Пинкус. С тех пор хронический лишай с мономорфными высыпаниями в виде узелков на поверхности кожи получил второе имя – лихен Пинкуса. Этот мелкоузелковый дерматоз, по всей вероятности, инфекционно-аллергической природы, с типичной локализацией высыпаний характерен для мальчиков 3-9 лет. Наследственной предрасположенности не выявлено, сезонность отсутствует. Качество жизни недуг не нарушает, вызывает неудобства чисто косметического характера.
В настоящее время принято считать, что блестящий лишай – это одна из разновидностей красного плоского лишая либо специфическая следовая реакция на присутствие в организме ребёнка бацилл туберкулеза. Рост заболеваемости туберкулёзом в России делает знакомство с блестящим лишаём достаточно актуальным. Одновременно следует подчеркнуть, что структура лихена и частота его возникновения не менялись на протяжении десятилетий, что даёт право говорить о независимости блестящего лишая от внешних, постоянно изменяющихся факторов.

Причины блестящего лишая
Блестящий лишай – хроническое кожное заболевание персистирующего течения, при котором первичные элементы, только появившись, сразу имеют тенденцию к самостоятельной инволюции или обратному развитию. Причины возникновения и механизм развития недуга до сих пор не изучены. Современная практическая дерматология ориентируется на инфекционно-аллергическую природу заболевания. На инфекционную составляющую патологии указывает обязательное наличие очаговой инфекции при обследовании ребёнка и положительный результат от антибиотикотерапии. В пользу аллергического генеза свидетельствует довольно частое наличие в анамнезе пациента атопического дерматита, что достоверно подтверждает сенсибилизационную настроенность организма.
Классифицировать блестящий лишай в связи с мономорфностью клиники в дерматологии не принято, однако о редких его вариантах следует упомянуть. Один из них – посттравматический блестящий лишай, когда первичные элементы появляются непосредственно на месте травмы. К редким относят и генерализованную форму болезни, случающуюся на фоне резкого снижения иммунитета после перенесённого стресса, переохлаждения, тяжёлой болезни. Первичные элементы редких форм блестящего лишая могут быть геморрагическими, везикулёзными, перфорирующими, сливающимися, ладонно-подошвенными. Однако это, скорее, казуистика, чем правило.
Симптомы блестящего лишая
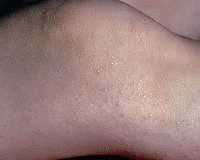
Классическая клиника блестящего лихена напоминает вульгарный красный плоский лишай у детей. Первичным элементом является овальный, блестящий с перламутровым оттенком плоский узелок, размером с просяное зёрнышко. Первичные элементы располагаются очень близко друг от друга, но при этом никогда не сливаются, имея чётко очерченные границы. Цвет высыпаний - от телесного до ярко-розового, без шелушения. Локализуется сыпь в нижней части живота, в области половых органов, на латеральных поверхностях рук и ног, в локтевых и коленных сгибах, на предплечьях. Гораздо реже сыпь появляется на их внутренних поверхностях и на слизистых полости рта.
Общее состояние ребёнка не нарушается. Заболевание носит хронический характер. Высыпания существуют на коже от нескольких недель до нескольких лет, а затем спонтанно регрессируют - самостоятельно, безо всяких видимых причин, следов и последствий. Именно поэтому блестящий лишай относят к числу дерматозов с доброкачественным течением.
Диагностика блестящего лишая
Клинический диагноз не вызывает трудностей у дерматолога. С целью исключения фокальных очагов инфекции необходимо обследование ребёнка по клиническому минимуму: ОАК, ОАМ, флюорография. В случае редких форм болезни используют специфические кожные пробы, гистологическое исследование. Типичной морфологической картины нет. Гистологически различают два вида строения первичного элемента: гранулёма-бугорок и гранулёма воспалительного характера нетуберкулёзного происхождения. Обе располагаются в верхних слоях дермы, имеют резко очерченные границы, состоят из лимфоцитов, фагоцитов, бластных клеток. В центральной части «новорожденной» гранулёмы – кровеносный сосуд, в бугорках «пенсионного возраста» – некроз.
Большее значение имеет дифференциальная диагностика. Блестящий лишай следует отличать от банальной «гусиной кожи», или фолликулярного гиперкератоза - по характеру узелков и распространённости процесса («гусиная кожа» имеет тенденцию к тотальному захвату кожного покрова, при этом её «узелки» есть не что иное, как уплотнённые волосяные фолликулы); от красного плоского лишая – по цвету и размеру «просяных зёрнышек» (при красном плоском лишае первичные элементы крупнее и ярче, могут трансформироваться в бляшки).
Дифференцировать блестящий лихен от шиповидного лишая можно по «симптому тёрки» (если провести рукой по коже с высыпаниями шиповидного лихена, у которых на верхушке узелка находится «шипик» гиперкератоза, останется ощущение, что вы провели рукой по тёрке). От лихеноидного туберкулёза кожи и лихеноидного сифилида блестящий лишай достоверно дифференцируют только с помощью результатов гистологии и полного клинического обследования пациента. Для дифференциации блестящего лишая от фолликулярного муциноза достаточно возраста пациента (муциноз поражает не детей, а зрелых мужчин). Кроме того, фолликулярный муциноз возникает на волосистой части головы, в области бровей и шеи, а блестящий лихен – нет.
Лечение блестящего лишая
Блестящий лишай имеет доброкачественное течение, не вызывает субъективных ощущений, склонен к саморазрешению, поэтому лечение дерматоза носит чисто симптоматический характер: санируют очаги хронической инфекции, проводят коррекцию функциональных нарушений. Прежде всего, укрепляют иммунитет, нервную систему. Для этого используют курсы витаминотерапии (А, В1, С, D2, поливитамины), иммуностимулирующие препараты (сок эхинацеи, экстракт элеутерококка, настойка женьшеня), препараты железа, физиотерапию (УФО). Показаны хвойные ванны или ванны с отрубями. Наружно применяют 1-2% резорциновые, салициловые, серные мази. В случае резистентности показаны гормональные мази с детским кремом в пропорции 1:1. Хорошие результаты даёт санаторно-курортное лечение (Мацеста).
Прогноз и профилактика
Прогноз с учётом саморазрешения процесса благоприятный. Специальной профилактики не существует. Однако закаливание ребёнка, укрепление его иммунитета, занятия спортом, рациональный распорядок дня, отсутствие неадекватных физических и умственных нагрузок вкупе с ежегодными профилактическими осмотрами у педиатра – гарантия отсутствия встреч с блестящим лишаём.
Экзема – кожное заболевание, характеризующееся сыпью с покраснением, жжением и зудом. Возникает с первых месяцев жизни. Имеет рецидивирующую форму, практически не поддается излечению. То есть после исчезновения симптомов они могут появиться снова.
Симптомы экземы у детей
Для заболевания характерны:
- сыпь;
- покраснение кожи участками, которые слегка воспалены и имеют признаки отечности, с четкими контурами;
- шелушение кожи;
- зуд, усиливающийся к вечеру;
- пузыри, на месте которых потом формируются корочки;
- сниженный аппетит;
- слабость;
- раздражительность.
Характер проявления перечисленных признаков зависит от стадии заболевания. В остром периоде кожа интенсивно краснеет, отекает и становится горячей на ощупь. На ней образуются мокнущие пузырьки. В случае их инфицирования к первичным симптомам добавляются вторичные – высокая температура, головная и мышечная боль, слабость и т. п.
Экзема у детей протекает сравнительно тяжело. Характеризуется повышенной чувствительностью кожи и слизистых, снижением сопротивляемости к инфекциям, воспалительные очаги нередко нагнаиваются.
Причины появления
Одна из главных причин – наследственность. Чтобы болезнь проявилась, нужен стимул для этого, которым может служить аллергическая реакция (на детскую косметику, бытовую химию, шерсть животных и др.), стресс на фоне общей слабости организма. Также заболевание вызывается:
- эндокринными патологиями;
- заражением глистами;
- вирусами;
- дисбактериозом;
- инфекциями;
- некоторыми продуктами питания и препаратами, которые употребляет мать, если ребенок – на грудном кормлении.
Самостоятельно каждый из этих факторов не вызывает заболевание. В развитии «мокнущего лишая» участвуют сразу несколько равнозначных причин. В результате формируется необычная ответная реакция организма на внутренние и внешние воздействия.
Экзема у ребенка может возникнуть на теле, ногах, руках, лице, голове, пальцах рук, за ушами, на локтях.
«Мокнущий лишай» на ногах проявляется сыпью, жжением, зудом в начале жизни или в подростковом возрасте. Вероятность его возникновения повышается, когда ноги сильно потеют, снижен иммунитет, нарушен режим питания и не соблюдаются правила личной гигиены. Кожа сильно высыхает, формируются трещины, причиняющие боль.
Экзема на руках доставляет психологический дискомфорт, если ребенок уже адаптируется в обществе, накладывает ограничения на привычные действия. Возникает от: длительного контакта с моющими средствами, при аллергии на шерсть кошек, некоторые продукты питания, пыльцу, повышенной потливости рук, излишней сухости кожи, нагноений.
Очень распространено это заболевание, локализующееся на локтях. При нем кожа очень сухая, образуются трещины, ребенок ощущает зуд, кожные покровы шелушатся и краснеют.
Также распространенным видом экземы является ее сухая форма. Локализация – пальцы рук. Начинается обычно с одного пальца и распространяется без лечения вплоть до всей кисти. Клиническая картина: трещины, сухость и огрубение кожи, снижение ее эластичности, шелушение, сыпь. Зуд появляется редко, бывает слабовыраженным. Разновидность – локализация между пальцев. Проявляется мелкими пузырьками, сильным зудом. Когда пузырьки лопаются, формируются мокнущие участки, которые затем грубеют, шелушатся, покрываются пигментацией и трещинами.
Недуг может развиваться на теле. При этом появляется зудящая сыпь, воспаление, пузырьки и везикулы (водянистые полости, выступающие над поверхностью кожи), эрозии, красные пятна. Может проявиться в первые недели жизни.
На голове болезнь очень часто появляется у грудных детей уже на 2-й неделе жизни, когда еще не устоялся гормональный фон. Обычно она не беспокоит ребенка, выглядит как шелушение.
Экзема на лице причиняет очень большой дискомфорт, потому что портит внешность ребенка. Другие дети сторонятся таких больных. Протекает болезнь чаще всего остро, сопровождается отеком, покраснением, пузырьками с прозрачной жидкостью, зудом и болью. Когда пузырек вскрывается, на его месте видна эрозия, потом формируется корочка. Этот цикл многократно повторяется, поэтому лицо фактически «цветет»: на нем одновременно есть эрозии, пузырьки, подсохшие участки. На веках при этом кожа утолщается и сильно шелушится, щеки и брови выдают симптомы симметрично, губы очень сильно сохнут, могут трескаться и кровоточить, от них отделяются белесые чешуйки.
Заболевание может локализоваться за ушами. Формируются мокнущие участки, которые затем высыхают, образуются трещины. Сопровождаются зудом, отечностью кожных покровов.
Разновидности экземы
Экзема подразделяется на несколько видов – истинную, вирусную, себорейную, атопическую, микробную и микотическую.
Истинная (идиопатическая) экзема
Это самая распространенная. В острой форме проявляется множеством микровезикул – мельчайших пузырьков, заполненных жидкостью. Они быстро вскрываются, образуя микроэрозии, которые покрываются грануляциями – корочками. Поражения начинаются с лица и кистей, а после покрывают все тело. Они вызывают сильный зуд. Очаги – без четких границ. В хронической стадии образуются инфильтраты, как правило, симметричные относительно друг друга.
Разновидность истинной экземы – дисгидротическая. Локализуется преимущественно на ладонях, подошвах, боковых поверхностях пальцев ног и рук. Множественные пузырьки располагаются группами. Истинной также считается контактная экзема, возникающая на открытых участках кожи после контакта с аллергеном.
Вирусная экзема(экзантема)
Развивается из-за попадания в организм возбудителей вирусных инфекций, поражающих кожу – вирусов герпеса, ветряной оспы, гепатитов В и С, Эпштейн-Бара и Коксаки, энтеровирусов и цитомегаловируса, аденовируса и парвовируса В19. Протекает особенно тяжело. Симптомы появляются резко, сопровождаются отеком кожи, повышением температуры тела и тошнотой. Источник:
Е.О. Утенкова
Инфекционные экзантемы у детей
// Детские инфекции, 2018, №17(3)
Себорейная
Наступает после себореи как осложнение. Характеризуется сильным зудом и шелушением в области волосистой части головы, за ушами и на шее, а также в областях, где много сальных желез – между лопатками, на плечах и в зоне декольте. Сопровождается образованием желто-серых корочек.
Атопическая
Проявляется реакцией на внешние факторы в виде сухости и шелушения кожи. Представляет собой хроническое рецидивирующее воспаление кожи. Может осложняться грибковыми и микробными поражениями. Нередко развивается в грудничковом возрасте и по мере взросления может переходить в стадию устойчивой ремиссии. Источник:
Л.С. Намазова, Ю.Г. Левина, А.Г. Сурков, К.Е. Эфендиева, И.И. Балаболкин, Т.Э. Боровик, Н.И. Вознесенская, Л.Ф. Казначеева, Л.П. Мазитова, Г.В. Яцык
Атопический дерматит
// Педиатрическая фармакология, 2006, №1, с.34-40
Микробная
Это асимметричные высыпания, провоцируемые попаданием микробов в ранки на коже – ссадины, царапины, свищи. Очаги поражения – с четкими границами, часто располагаются на ногах и руках.
Микотическая
Развивается как аллергия на грибковую инфекцию. Характеризуется четкими округлыми поражениями. Трудно поддается лечению.
Диагностика заболевания
Врач ставит предварительный диагноз на основании клинической картины и результатов опроса. Для его подтверждения назначают:
- общий и биохимический анализы крови;
- общий анализ мочи;
- комплексные аллергологические и иммунологические исследования, в том числе аппликационные кожные пробы.
Так как иногда проявления экземы у детей схожи со стригущим лишаем и чесоткой, для дифференциальной диагностики может понадобиться гистологическое исследование пораженных тканей.
Лечение экземы у детей
Чем лечить экзему у ребенка
Важно! Детские аллергические реакции нельзя запускать и лечить народными средствами. Обязательно нужно обратиться к врачу для постановки верного диагноза.
Источники:
Дата публикации: 20.10.2017 г.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Хочу выразить огромную благодарность Луниной Анне Викторовне.
Анна Викторовна – большой профессионал! За столь короткий срок, смогла поставить дочери недостающие звуки и автоматизировать их в речи. Спасибо огромное!
Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Лишай – это обобщенное название обширной группы кожных заболеваний, спровоцированных грибками (микозами) и вирусными агентами. Эти болезни объединяет схожесть внешних проявлений – пятен, склонных к шелушению. Характерные особенности – различные поражения тела и кожи головы, покрытой волосами, реже ногтевых пластин и слизистых оболочек.
Заболевание вызывает дискомфорт как физический, так и психологический. Лишай представляет небольшие папулезные высыпания на коже, сопровождающиеся зудом и шелушением. Папулы имеют воспалительную природу. Узелковый элемент образуется в слоях кожи, хорошо снабжаемых кровью. Это приводит к появлению небольшой отечности вокруг папулы.
Лишай у детей может вызвать присоединение вторичной инфекции или развитие хронического состояния. При стригущей форме болезни возникает риск необратимого пятнистого облысения. Поэтому следует знать, как выглядит лишай у ребенка и принять необходимые лечебные меры. При появлении первичных симптомов рекомендуется обратиться в клинику «РебенОК» к детскому дерматологу.
Виды болезни
Все виды лишая у детей требуют немедленного лечения. Необходима грамотная диагностика для выбора адекватной терапии. Некоторые виды заболевания излечиваются полностью и не несут в себе опасности. Опоясывающая форма может привести к поражению спинного и головного мозга, а также к дальнейшей инвалидизации.
Заболевания кожи, объединенные в группу «лишай», различаются по симптомам, возбудителям и причинам возникновения. Встречаются у 90% детей различных возрастных групп. Всего насчитывается 7 видов болезней кожи этого типа.
Опоясывающий
Имеет вирусно-герпетическое происхождение. При первом контакте происходит развитие ветряной оспы. На момент выздоровления вирус сохраняется в нервных узлах. Ослабление иммунитета, длительный прием антибиотиков или препаратов гормонального ряда могут активировать вирус.
На фоне опоясывающего лишая появляется опасность развития конъюнктивита, стоматита, неврита глазодвигательного и зрительного нерва. Если происходит поражение глаз, то без своевременного лечения возникает риск потери зрения. Дети с ослабленным иммунитетом подвергаются риску возникновения миелита, энцефалита или менингита.
Линейный (полосовидный)
Причиной развития болезни могут быть невриты периферических нервов. Появляется очаговое высыпание на ногах, руках, иногда на лице или теле. Линейный лишай чаще поражает детей дошкольного возраста. Девочки страдают от этой разновидности болезни в 2-3 раза чаще, чем мальчики. Заболевание хорошо поддается лечению. Продолжительность терапии составляет 2-4 месяца.
Стригущий
Источником стригущего лишая являются грибки микроспорум и трихофитон. Микроспория и трихофития могут поражать лицо, голову, плечи и шею. Этот вид болезни является очень заразным. Передается контактно-бытовым путем. Заразиться можно от кошек, собак, морских свинок, хомячков, кроликов.
У детей со слабым иммунитетом происходит образование гнойного инфильтрата. При заживлении остаются глубокие шрамы. В запущенной стадии этот вид болезни распространяется на все тело, приводит к истощению детского организма. Только врач знает, как распознать лишай у ребенка. Поэтому родители должны быть предельно внимательны, а также своевременно обращаться за помощью.
Этот вид болезни опасен развитием осложнений, особенно со стороны нервной системы. Может сопровождаться лимфаденитом, фолликулитом, пиодермией.
Шиповидный
Заболевание не сопровождается поражением внутренних органов и заметным ухудшением общего состояния. Может протекать десятилетиями. У некоторых больных происходит самостоятельное заживление, без применения лечения.
Розовый
Эритематозно-плоскоклеточный дерматоз или болезнь Жибера имеет вирусную природу. Вирус герпеса 6 или 7 типа провоцирует развитие заболевания. Чаще всего это происходит в весной и осенью. Появляется розовый лишай у ребенка на ноге, на руке или в паху.
Отмечается склонность к рецидиву. Воспаления нет, но есть характерное шелушение. Локализуется по всему телу, за исключением конечностей, а также головы. В основном образуется розовый лишай на спине у ребенка.
Встречается преимущественно у взрослых, детей старше 10 лет. Длительность заболевания составляет от 4 до 6 недель. Спровоцировать может стресс или простуда. Частое раздражение пораженных мест приводит к образованию гнойного инфильтрата. Появляется риск возникновения гидраденита, импетиго, фолликулитов.
Красный плоский
Этот вид лишая встречается реже в 2,5 раза по сравнению с остальными. Локализуется во рту, на слизистых оболочках, предплечьях, голеностопных, лучезапястных суставах в виде плоских бляшек 3-6 мм в диаметре.
По природе возникновения относится к аутоиммунным болезням. Спровоцировать его могут стрессы, гормональные нарушения, воздействие токсинов, а также длительный прием некоторых лекарственных препаратов.
Отрубевидный
Относится к числу наименее агрессивных. Возбудителем является дрожжевой грибок Питироспорум (Pityrosporum), который постоянно обитает на коже человека и активируется при несоблюдении правил гигиены. Часто встречается у детей в подростковом возрасте.
Причины болезни
Каждая форма болезни имеет конкретные причины возникновения. Например, у розового лишая имеется инфекционно-аллергическая природа, у разноцветного и стригущего – грибок, у опоясывающего – вирусы.
Часто причиной появления лишая у детей является контакт с больным человеком или бродячим животным. К возбудителям опасного заболевания относятся вирусы и грибки. Антропофильные возбудители колонизируют на коже человека, зооантропофильные не только на коже людей, но также на шерсти животных. Зона обитания геофильных грибков – почва. Известно, что любой возбудитель лишая может длительное время находиться в организме человека, не проявляя себя до момента воздействия определенных факторов.
Факторы-катализаторы, провоцирующие развитие заболевания:
несоблюдение правил личной гигиены;
плохие экологические условия;
нарушение гормонального фона;
перенесенные вирусные заболевания;
длительный прием некоторых лекарственных средств;
контакты детей с уличными животными;
патологии аутоиммунного характера;
недостаток в организме витаминов, необходимых микроэлементов в результате несбалансированного питания;
перенесенные сопутствующие заболевания;
нарушение функции сальных, потовых желез;
частые стрессы, неврологические расстройства.
Заболеть лишаем можно при посещении образовательных, развлекательных учреждений, в которых не соблюдаются необходимые санитарные меры.
Симптомы и признаки болезни
Лишай у взрослых и детей может проявляться в виде единичных или множественных очагов. Округлые бляшки с четко-выраженными границами имеют чешуйчатую поверхность и возникают в разных частях тела.
Основные симптомы некоторых видов лишая:
Отрубевидный. Возникают симптомы лишая на лице у ребенка, в подмышечных впадинах, груди, шее, спине, плечах. Отрубевидный лишай представляет собой небольшие темные, четко очерченные пятна. Встречаются красновато-коричневые высыпания. Пораженные участки кожи на солнце не темнеют. Сопровождается зудом и сильным потоотделением. Шелушение по внешнему виду напоминает отруби.
Стригущий. Гладкая кожа покрывается возвышающимися четко очерченными красными пятнами с характерными чешуйками серого цвета. На волосистой части головы наблюдаются розовые пятна в области затылка, темени и висков. После образования небольшого шелушения, появляется несколько крупных очагов, диаметр которых достигает 5 см. Постепенно наблюдается отторжение волос, что приводит к образованию залысин. Со временем может начаться зуд, который продолжается, пока активное проявление не станет бессимптомным. Детей со слабым иммунитетом беспокоят головные боли, повышается температура, наблюдается снижение аппетита.
Красный плоский. Сыпь имеет синеватый или красный цвет. Очаги поражения образуются на местах травм (рубцов, ожогов, царапин). Может поражать ногтевые пластины, с образованием борозд, углублений и помутневших участков. Красный плоский лишай на теле у ребенка сопровождается сильным зудом.
Опоясывающий. Локализуется вдоль расположения нервов, на одной стороне тела в виде пузырчатой сыпи с дальнейшим образованием корочки. Наблюдается резкое повышение температуры, зуд, слабость, боль и покалывание в местах, где позже появляются высыпания. Увеличиваются регионарные лимфоузлы. Основным проявлением является боль разного характера. Через несколько дней после первых симптомов появляются заполненные жидким содержимым пузырьки, достигающие в диаметре 0,5 см. Позднее жидкость внутри мутнеет, на месте пузырьков образуются корочки. После них остается легкая пигментация.
Розовый. Первичный очаг представляет собой единичную овальную бляшку ярко-розового цвета размером 2-5 см. Мелкие высыпания диаметром 1-2 см появляются в течение недели. Пятна имеют шелушения в центре и красную окантовку. Сопровождается небольшим зудом.
Линейный. Полоса может быть от 2 до 30 см в длину, шириной 0,5-2 см. Бледно-розовая сыпь иногда не заметна на коже. Имеет вид небольших плоских мелких узелков, покрытых серыми чешуйками. Иногда чешуйки образуют корку коричневого цвета. В местах высыпаний ощущается онемение кожи.
Шиповидный. Сыпь имеет вид мелких папул в форме конуса с характерным шипом на верхушке. Цвет у такого образования неяркий, розово-синюшный. Ороговевшие фолликулярные папулы образуются симметрично в области живота, на сгибах конечностей, ягодицах, шее. Поверхность сыпи может быть покрыта мелкими белыми чешуйками. Пациентов не беспокоят субъективные ощущения. Иногда в области элементов появляется зуд и легкая эритема.
Многие виды лишая имеют схожие симптомы. Появление розового пятна на коже малыша, должно стать поводом для беспокойства. Далее происходит разрастание высыпаний, появляется шелушение и зуд. Как вылечить лишай у ребенка может знать только профильный специалист. Вовремя обратившись за помощью, вам удастся улучшить состояние малыша.
Диагностика болезни
Прежде чем лечить лишай у ребенка, врач рассматривает причины, и устанавливает, к какому виду относится заболевание. Диагностируют детские болезни, относящиеся к группе «лишай», дерматолог, инфекционист или миколог.
Благодаря высоким технологиям и современным методам обследования, специалисты диагностической лаборатории быстро и точно определяют лишай на коже ребенка. Лечение, начатое вовремя – это важный шаг на пути к выздоровлению.
Порядок проведения диагностики:
визуальное обследование поверхности кожи;
специальные пробы (изучение соскоба кожи с помощью светового микроскопа);
бакпосев образца для определения микрофлоры;
осмотр пораженных зон под лампой Вуда.
При подозрении на красный плоский лишай дополнительно назначается биопсия и морфологическое исследование кожи. Отрубевидный тип заболевания определяется с помощью йодной пробы Бальцера. При нанесении йода на кожу, пораженные участки приобретают насыщенный коричневый цвет, здоровая кожа слегка желтеет.
Диагностика опоясывающего лишая предусматривает исследование крови методом ИФА. Ребенок направляется на консультацию к детскому инфекционисту и неврологу. Обязательно проводится дифференцирование лишая от заболеваний со схожими симптомами: экзема, псориаз, гнездная алопеция, корь, краснуха.
Лечение болезни
Появился у ребенка лишай. Что делать? В первую очередь надо обратиться к врачу. Только дерматолог после тщательного обследования может поставить правильный диагноз. Терапия лишая у ребенка проводится в зависимости выраженности симптомов и вида заболевания.
Методы лечения заболевания грибковой природы:
бляшки обрабатываются противогрибковыми мазями;
назначаются системные антимикотики;
применяются противогрибковые шампуни.
Лечение опоясывающего лишая:
назначаются противовирусные лекарственные препараты широкого спектра действия и нестероидные противовоспалительные средства;
проводится дезинфекция зоны очаговых высыпаний специальными средствами, чтобы исключить образование нагноений;
продуктивна физиотерапия (УФ-облучение, криотерапия, лазеротерапия).
выраженный болевой синдром предусматривает рефлексотерапию и новокаиновые блокады.
Методика лечения красного плоского лишая:
определение очагов инфекции, имеющих хронический характер;
исследование ЖКТ (желудочно-кишечного тракта);
выявление заболеваний нервной системы;
сильный зуд снимается антигистаминными средствами;
назначаются седативные препараты.
Высыпания при полосовидном лишае обрабатываются отшелушивающими кремами и мазями. Методы борьбы с шиповидным видом болезни направлены на укрепление иммунитета. Назначаются жирорастворимые витамины.
Терапия детского лишая должна сопровождаться обязательным соблюдением следующих требований:
Регулярная смена постельного, нижнего белья.
Исключение длительного контакта кожных высыпаний с водой.
Регулярная дезинфекция всех предметов личной гигиены.
Обеспечение ребенка гипоаллергенной диетой.
Исключения расчесывания пораженных мест.
Ограничение контакта больного ребенка с другими детьми.
Профилактика лишая
Основной профилактикой заболевания является своевременное, а также грамотное обучение детей правилам личной гигиены. Следует проинформировать ребенка о существовании болезни и обо всех последствиях. Малыш должен иметь представление о том, к чему приводит контакт с бездомными животными.
Главные профилактические правила:
Исключение контакта ребенка с уличными животными.
Наблюдение за состоянием домашнего животного, если у него есть доступ к открытой среде.
Научить ребенка не пользоваться предметами личной гигиены, одеждой, головными уборами других людей.
Быстрая изоляция малыша в случае подозрения на заболевание, оказание немедленной медицинской помощи.
Периодические профилактические осмотры в местах постоянного или временного пребывания детей.
Восстановительные меры: сбалансированное питание, достаточное пребывание на свежем воздухе, умеренная регулярная физическая активность. Важно, сократить пребывание на солнце, так как грибок в тепле быстро разрастается.
Заключение
Важно знать, как и чем лечить детский лишай. Этот процесс занимает много времени и требует терпения. Необходимо придерживаться рекомендаций врача относительно сроков лечения и соблюдения карантина. Не всегда исчезновение внешних проявлений является свидетельством полного выздоровления.
При обнаружении лишая у ребенка, лечение должно проводиться незамедлительно. Последствия самолечения могут быть непредсказуемыми. Не все знают, чем лечится лишай у детей. Неправильное использование лекарственных средств не даст желаемого результата.
Противомикробные препараты при опоясывающем лишае бесполезны, так как у этого вида заболевания герпетическая природа возникновения. Для профилактики рекомендована вакцинация от ветряной оспы.
Неправильное лечение приводит к длительному течению болезни и серьезным осложнениям. Именно поэтому при появлении первичной симптоматики нужно проконсультироваться со специалистом.
Для лечения лишая у детей обращайтесь в медицинский центр «РебенОК» в Москве. У нас работают опытные специалисты, которые изучают анамнез заболевания и назначают лабораторные анализы при необходимости. На основании полученных результатов врач подбирает эффективное лечение.
Юсупова Л.А., Хайретдинова К.Ф. Современный взгляд на проблему красного плоского лишая, 2015 г. [Электронный ресурс]
Дворянкова Е.В., Красникова В. Н., Корсунская И.М. Красный плоский лишай в детской практике, 2018 г. [Электронный ресурс]
Сирак С.В., Ханова С.А, Копылова И.А., Сирак А.Г. Современные принципы комплексной терапии красного плоского лишая, 2013 г. [Электронный ресурс]
Читайте также:

