Как определить контактные дерматит если он уже был
Обновлено: 01.05.2024
Простой контактный дерматит — воспалительная реакция кожи, возникающая в ответ на прямое воздействие раздражающих веществ (щелочей, кислот, моющих средств, растворителей, хлорной извести и т. п.). Симптомы заболевания зависят от силы и характера воздействия. Это может быть покраснение кожи, сухость и трещины, отек, образование пузырей или покрытых струпом изъязвлений. Диагностика простого контактного дерматита и его дифференцировка от других дерматитов основана на выявлении связи возникновения заболевания с воздействием на кожу пораженной области химического вещества. Лечение заключается в устранении причинного фактора, местном применении глюкокортикоидов, противовоспалительных, заживляющих и антибактериальных средств.
Общие сведения
Наряду с простым контактным дерматитом в группу контактных дерматитов входит аллергический контактный дерматит. Однако в дерматологической практике он встречается реже. Простой контактный дерматит представляет собой реакцию на непосредственное воздействие раздражителя и возникает при первом же контакте с ним. Аллергический вариант контактного дерматита обусловлен аллергической реакцией замедленного типа и развивается при неоднократном воздействии аллергена.

Симптомы простого контактного дерматита
Клиническая дерматология выделяет острые и хронические формы простого контактного дерматита. В зависимости от характера вещества, воздействующего на кожу, и индивидуальных особенностей проницаемости эпидермиса может развиться один из трех вариантов острого контактного дерматита: эритематозный, буллезный или некротический.
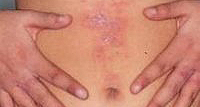
Эритематозный дерматит проявляется покраснением и отеком контактировавшего с раздражителем участка кожи. Болезненность и зуд выражены слабо. Возможна сухость кожи и появление на ней трещин. Буллезный вариант простого контактного дерматита представлен пузырями различного размера, наполненными прозрачной жидкостью. Пузыри появляются на гиперемированном фоне и лопаются с образованием эрозий. Характерна болезненность, чувство жара или жжения.
Некротический дерматит возникает при воздействии едких веществ и характеризуется образованием изъязвлений, поверхность которых покрыта струпом. Выражен болевой синдром. После того, как происходит заживление язв, на коже остаются рубцы.
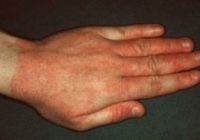
Хроническая форма простого контактного дерматита развивается при многократном воздействии слабого раздражителя. Наиболее часто поражается кожа рук. Заболевание, как правило, связано с использованием средств бытовой химии или профессиональной деятельностью. Хронический дерматит характеризуется усилением рисунка кожи, застойной гиперемией, инфильтрацией, сухостью кожи и гиперкератозом. В некоторых случаях наблюдаются атрофические процессы в коже. Субъективные ощущения слабо выражены и мало беспокоят больного.
Диагностика простого контактного дерматита
Диагноз простого контактного дерматита устанавливается дерматологом по характерным клиническим проявлениям и четко прослеживающейся связи возникновения симптомов с воздействием на кожу раздражающего вещества. При подозрении на аллергический характер контактного дерматита необходима консультация аллерголога и проведение накожных аллергических проб. Появление признаков гнойного воспаления говорит о инфицированности места поражения и является показанием для бакпосева отделяемого с обязательным составлением антибиотикограммы.
Гистологическое исследование образца пораженной кожи выявляет внутри верхних слоев эпидермиса пузыри, содержащие скопления нейтрофилов. При хроническом простом контактном дерматите наблюдается акантоз, гиперкератоз, расширение и удлинение дермальных сосочков.
Лечение простого контактного дерматита
Основной принцип лечения — это определение и устранение причины появления простого контактного дерматита. Эритематозный дерматит обычно не требует лечения и самостоятельно проходит при устранении причинного фактора. Для уменьшения симптомов воспаления возможно применение противовоспалительных присыпок или кремов. При буллезном варианте производят прокалывание крупных пузырей без удаления их покрышки. Для профилактики вторичного инфицирования смазывают область пузырей раствором перманганата калия или анилиновых красителей. В лечении некротического дерматита применяют заживляющие мази.
В тяжелых случаях острого простого контактного дерматита возможно местное применение глюкокортикоидных мазей и системное назначение малых доз кортикостероидов. Присоединение вторичной инфекции является показанием для проведения антибиотикотерапии. При хроническом варианте дерматита рекомендовано регулярное использование смягчающих мазей и кремов, при поражении рук — применение защитных перчаток.
Аллергический контактный дерматит — это воспалительное заболевание кожи, возникающее в месте ее непосредственного контакта с аллергеном. Аллергический контактный дерматит характеризуется отечностью и покраснением тканей, контактровавших с аллергеном, зудом, появлением папул и пузырьков. Диагностика основывается на анамнезе и клинических данных, результатах аллергопроб и лабораторных анализов. В лечении основная роль принадлежит устранению контакта с веществом или предметом, обусловившим возникновение дерматита. Для устранения отечности и зуда возможно применение кортикостероидных мазей, современных антигистаминных препаратов.
МКБ-10
Общие сведения
Аллергический контактный дерматит — распространенный аллергодерматоз, которым страдает 1-2% населения. Заболевание чаще регистрируется у жителей промышленно развитых стран, являющихся активными потребителями бытовой химии, лекарственных препаратов, косметических средств, химических реагентов и т.п. В отличие от обычного контактного дерматита, аллергический дерматит развивается у сенсибилизированных лиц, т. е. у лиц с аллергической настроенностью организма. Большую часть пациентов в клинической дерматологии и аллергологии-иммунологии составляют люди молодого и среднего возраста.

Причины
Современная промышленность выпускает огромное число химических веществ, которые могут стать причиной аллергического контактного дерматита. Это краски и лаки, стиральные порошки и другие средства бытовой химии, некоторые составляющие парфюмерной продукции и косметики, синтетические материалы, из которых сделана одежда и красители, которыми она окрашена. Химические вещества, с которыми человек постоянно контактирует на работе, приводят к развитию профессионального дерматита. Аллергический контактный дерматит может быть вызван некоторыми лекарствами. Растения, такие как борщевик, примула, ясенец белый, и другие, также могут стать причиной аллергического контактного дерматита, который относится к фитодерматиту.
Аллерген воздействует на кожу, но происходящие в результате этого аллергические изменения затрагивают весь организм. Время, за которое развивается сенсибилизация, и возникает аллергическая реакция, зависит от того, насколько сильный аллерген воздействовал на кожу. Большую роль в этом процессе играет и состояние самого организма: предрасположенность к аллергическим реакциям, нарушения иммунитета при хронических воспалительных процессах, истончение рогового слоя кожи и др. Например, при повышенной потливости чаще наблюдается аллергический контактный дерматит, спровоцированный одеждой из окрашенных тканей.
Патогенез
Воспаление развивается по замедленному типу аллергической реакции, то есть при регулярном и достаточно длительном контакте с веществом-аллергеном. За время этого контакта происходит сенсибилизация организма и развивается повышенная чувствительность к аллергену. Местное воздействие на кожу запускает туберкулиноподобную реакцию гиперчувствительности клеточного типа. При связывании аллергена с тканевыми белками образуются антигены, которые вызывают активацию клеток Лангерганса и Т-лимфоцитов. Последние в свою очередь начинают синтезировать интерлейкины 1 и 2, гамма-интерферон, которые стимулируют иммунный ответ и воспалительную реакцию. При повторной встрече с аллергеном Т-лимфоциты (клетки памяти) быстро активируются, обусловливая развитие аллергических проявлений. Обычно от момента первого контакта с веществом-аллергеном до возникновения симптомов проходит от 7 до 10-14 суток.
Симптомы
Изменения кожи при остром аллергическом контактном дерматите всегда локализуются в месте контакта кожи с аллергеном и немного выходят за пределы этого контакта. Характерным является наличие четких границ очага поражения. Вначале развивается покраснение кожи и отечность тканей. Затем возникают папулы, довольно быстро наполняющиеся жидкостью и переходящие в стадию пузырьков. После вскрытия последних на коже образуются эрозии. При заживлении они покрываются корочками. Эти изменения на коже сопровождаются сильным зудом. Процесс заканчивается шелушением.
При продолжающемся воздействии аллергена на фоне уже возникшей аллергической реакции, развивается хроническая форма аллергического контактного дерматита. Для нее характерны размытые границы очагов поражения на коже и распространение воспалительных изменений на участки кожи, не контактирующие с аллергеном. При сильной сенсибилизации организма наблюдается генерализация процесса. Кожные проявления хронического аллергического контактного дерматита характеризуются образованием папул, сухостью и шелушением, утолщением кожи с усилением кожного рисунка (лихенизация). Постоянный зуд приводит к появлению вторичных повреждений кожи из-за ее постоянного расчесывания (экскориация).
Диагностика
Аллергический контактный дерматит достаточно легко диагностируется по характерным для него симптомам и выявлению связи с воздействием на кожу вещества, являющегося потенциальным аллергеном. Точно определить причину возникновения дерматита помогают кожные пробы. Их проводят практикующие аллергологи при помощи специальных тест-полосок, с нанесенными на них аллергенами. Полоски приклеивают на предварительно очищенную кожу. Аллергическую реакцию определяют по возникновению покраснения и отечности в месте наклеивания полоски.
Для выявления сопутствующих заболеваний и дифференциальной диагностики аллергического контактного дерматита проводят дополнительные обследования: клинический и биохимический анализ крови и мочи, анализ крови на сахар, кал на дисбактериоз. При необходимости выполняют обследование желудочно-кишечного тракта и исследование функции щитовидной железы.
Лечение аллергического дерматита
Главным условием успешного лечения контактного дерматита является полное устранение вызвавшего его аллергена. Так при аллергии на средства бытовой химии следует пользоваться защитными перчатками. При аллергии на синтетические материалы — носить только хлопчатобумажное белье, а при покупке одежды тщательно изучать состав ткани. При аллергии на металл металлические части одежды (молнии, пуговицы, крючки и кнопки) не должны соприкасаться с кожей, ножницы и другие инструменты должны иметь пластмассовые или деревянные ручки, необходимо также исключить ношение бижутерии из металла.
В лечении острого аллергического контактного дерматита эффективно применение кортикостероидных мазей. При образовании больших пузырей производят их прокалывание. Для снятия зуда и отечности назначают современные антигистаминные препараты: цетиризин, лоратадин, дезлоратадин и др. В тяжелых случаях принимают внутрь кортикостероидные препараты.
Прогноз и профилактика
При исключении контакта пациента с аллергеном происходит полное выздоровление. Однако повторных контактов с аллергеном не всегда удается избежать, особенно, если речь идет о профессиональной деятельности. В таких случаях аллергический контактный дерматит продолжает развиваться, сенсибилизация организма нарастает, происходит генерализация процесса и клинические проявления захватывают весь организм. Профилактика предполагает исключение контактирования с причинными аллергенами, а при неизбежности контакта - превентивный прием антигистаминных средств.
1. Аллергический контактный дерматит: основные подходы к диагностике, лечению и профилактике/ Степанова Е.В.// Лечащий врач. - 2009.
2. Новые возможности диагностики аллергического контактного дерматита/ Лусс Л. В., Ерохина С. М., Успенская К. С.// Российский аллергологический журнал. - 2008 - № 2.
3. Выбор тактики терапии аллергического контактного дерматита на лице/ Корсунская И.М. и др.// Эффективная фармакотерапия. - 2010 - №2.
4. Аллергические болезни: диагностика и лечение/ Паттерсон Р., Грэммер Л. К., Гринбергер П. А. - 2000.
Контактный аллергический дерматит (синонимы – сенсибилизационный, аллергический) – воспалительное заболевание кожи, возникающее в результате воздействия на кожу аллергена у людей с повышенной чувствительностью к различным веществам (химические раздражители, натуральные и синтетические полимеры, пищевые, растительные и т.д.) [1,2,3,4].
Пользователи протокола: дерматовенерологи, аллергологи, терапевты, врачи общей практики.
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+).
Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++или+), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
• Острое (выраженная гиперемия ярко-красного цвета). Кожный процесс представлен преимущественно экуссудативными морфологическими элементами пузырьками, эрозиями, мокнутием, пятнами, папулами. Дермографизм красный, стойкий);
• Подострое (менее выраженная гиперемия розовато-красного цвета). Наряду с экссудативными элементами встречаются корочки, чешуйки, инфильтрация в основании морфологических элементов более выражена, мокнутия нет. Дермографизм красный);
• Хроническое (гиперемия красновато-синюшного цвета). Экссудативных элементов мало или почти, корки, чешуйки, местами лихенификация, мокнутия нет. Дермографизм может быть смешанным – красным с переходом в белый).
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при плановой госпитализации проводятся диагностические обследования непроведенные на амбулаторном уровне): нет.
Дополнительные диагностические обследования, проводимые на стационарном уровне (при плановой госпитализации проводятся диагностические обследования непроведенные на амбулаторном уровне):
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
• эффективность ранее проводимой терапии.
• локализация (в отличие от контактного дерматита) – высыпания могут располагаться не только в местах воздействия аллергена;
• Кожные тесты с аллергенами – позволяют выявить аллергены, что служит основанием для формирования индивидуального комплекса профилактических мероприятий [5].
• аллерголог – отсутствие указаний на провоцирующий фактор, отсутствие эффекта от проводимой терапии, проведение аллергологических исследований;
• терапевт – при наличии сопутствующей патологии внутренних органов или систем в стадии обострения и/или декомпенсации;
• гастроэнтеролог – при наличии сопутствующих патологий со стороны желудочно-кишечного тракта в стадии обострения и/или декомпенсации.
Дифференциальный диагноз
| Простой контактный (артифициальный дерматит) | В основном характеризуется аналогичными морфологическими элементами на коже, как и при контактном аллергическом дерматите. Однако сыпь локализуется строго в местах контакта с раздражителем. При длительном воздействии раздражителя (даже в низких концентрациях), кожный процесс представлен очагами эритемы, лихенизации, экскориациями и гиперпигментацией. Интенсивность клинических проявлений контактного дерматита зависит от концентрации раздражителя, длительности воздействия, индивидуальной чувствительности и возраста пациента. |
| Токсикодермия | В основном характеризуется аналогичными морфологическими элементами на коже, как и при контактном аллергическом дерматите. Однако появление сыпи на коже четко ассоциировано с приемом медикаментозных средств (перорально, ингаляционно, парентерально, вагинально и ректально) и пищевых продуктов, обладающих аллергизирующими и токсическими свойствами. |
| Атопический дерматит | Характеризуется папулезными высыпаниями, выраженным зудом, лихенизацией. Высыпания локализуются преимущественно в области верхней половины туловища, шеи, лица и верхних конечностей с признаками папулезной инфильтрации. Для атопического дерматита характерен эволюционный патоморфоз – стадия заболевания и его течение меняется в зависимости от возраста. |
| Экзема истинная | Клиническая картина представлена зудом, эритематозно-везикулезными, папуло-везикулезными элементами, эрозиями, «серозными колодцами», мокнутием, корками. Очаги поражения не имеют четких границ. В большинстве случаев хроническое течение. |
| Розовый лишай Жибера | Клинически характеризуется появлением «материнского пятна» - розового пятна, центральная часть которого имеет желтоватый оттенок и шелушение. Затем появляются распространенные пятна, локализующиеся на туловище по линиям Лангера; нижние конечности, как правило, в процесс не вовлекаются. Зуд слабо выражен. |
Лечение
Элиминационные мероприятия: исключение контакта с различными аллергенами, ограничение использования синтетических моющих средств и др.
Медикаментозное лечение, оказываемое на амбулаторном и стационарном уровне [1,2,3,13,14,15,16,17,18,19,20,21,22]:
При комбинированном лечении антигистаминные препараты первого поколения назначаются в вечернее время, антигистаминные препараты второго поколения – утром.
Используется один из нижеперечисленных препаратов, при любом течении патологического процесса на коже - как при остром, так и при подостром и хроническом.
• Дифинилгидрамин, 20 мг или 30 мг или 50 мг, перорально 1–3 раза в день в течение, в среднем, 10–15 дней; или дифинилгидрамин 1% в\м или в\в по 1,0–2,0 мл в сутки, в течение, в среднем, 10–15 дней;
• Диметинден, капли (1 мл– 20 капель– 1 мг), перорально 20–40 капель 3 раза в день в течение, в среднем 10–15 дней.
Используются при любом течении патологического процесса на коже - как при остром, так и при подостром и хроническом.
Используются при остром и подостром течении патологического процесса на коже. При условии если не проводится дезинтоксикационная терапия.
• Кальция глюконат, 10%, в\в и в\м, по 5–10 мл 1 раз в день, в течение, в среднем 10–15 дней.
Применятся один из нижеперечисленных препаратов при любой форме течения патологического процесса на коже. В процессе терапии возможен переход на другой препарат или комбинированное лечение (с другим препаратом из списка).
• Клобетазол пропионат, 0,05%, 1–2 раза в день, наружно в течение 7–10 дней с учетом количества очагов поражений на коже;
• Бетаметазона валерианат, 0,1%, 1–2 раза в день наружно в течение 7–10 дней с учетом количества очагов поражений на коже;
• Метилпреднизолона ацепонат, 0,05%, 1–2 раза в день наружно в течение 7–10 дней с учетом количества очагов поражений на коже;
• Мометазона фуроат, 0,1%, 1–2 раза в день наружно в течение 7–10 дней с учетом количества очагов поражений на коже;
• Гидрокортизона–17 бутират, 0,1%, 1–2 раза в день наружно в течение 7–10 дней с учетом количества очагов поражений на коже;
• Бетаметазона дипропионат, 0,05%, 1–2 раза в день наружно в течение 7–10 дней с учетом количества очагов поражений на коже;
• Десонид, 0,1%, 1–2 раза в день наружно в течение 7–10 дней с учетом количества очагов поражений на коже;
• Флуционола ацетонид, 0,025%, 1–2 раза в день наружно в течение 7-10 дней с учетом количества очагов поражений на коже;
• Триамцинолона ацетонид, 0,1%, 1–2 раза в день наружно в течение 7-10 дней с учетом количества очагов поражений на коже;
• Аклометазона дипропионат, 0,05%, 1–2 раза в день наружно в течение 7-10 дней с учетом количества очагов поражений на коже;
• Преднизолон, 0,25% или 0,5%, 1–2 раза в день наружно в течение 7–10 дней с учетом количества очагов поражений на коже;
• Гидрокортизона ацетат 0,1% или 0,25% или 1,0% или 5,0%, 1–2 раза в день наружно в течение 7-10 дней с учетом количества очагов поражений на коже.
• Бетаметазона дипропионат (1мг) + гентамицина сульфат (1 мг) + клотримазол (10 мг), 1–2 раза в день наружно в течение 7–10 дней с учетом количества очагов поражений на коже;
• Гидрокортизон (1мг) + натамицин(10 мг) + неомицин (3500 ЕД), 1–2 раза в день наружно в течение 7–10 дней с учетом количества очагов поражений на коже;
• Бетаметазон (1 мг) + гентамицин (1 мг), 1–2 раза в день наружно в течение 7-10 дней с учетом количества очагов поражений на коже.
• Нитрофурал 20 мг, для приготовления раствора (1:5000), наружно 1–3 раза в течение, в среднем 1–3 дня.
• Диметинден, наружно 2–4 раза в день в течение, в среднем 1–7 дней.
Системные ГКС назначают в случае длительного выраженного обострения распространенных форм АКД при неэффективности наружной терапии, нестерпимом зуде, не купирующимся другими средствами. Применение системных ГКС при АКД.
Доза и продолжительность лечения устанавливается врачом индивидуально в зависимости от показаний и тяжести заболевания для снятия остроты приступа с постепенным снижением дозы, назначение препарата обосновывать сопоставляя ожидаемую пользу и возможные нежелательные эффекты значительно ограничивающие использование этих препаратов до непродолжительного времени, системные ГКС назначают в случае длительного выраженного обострения распространенных форм АКД при неэффективности наружной терапии, нестерпимом зуде, не купирующимся другими средствами. Применение системных ГКС при АКД необходимо тщательно обосновывать.
• Триамцинолон 4 мг.
• с целью восстановление барьерных свойств кожи применение эмолентов, корнеопротекторов, других смягчающих средств [22,23,24,25].
Препараты (действующие вещества), применяющиеся при лечении
| Алклометазон (Alclometasone) |
| Бетаметазон (Betamethasone) |
| Гентамицин (Gentamicin) |
| Гидрокортизон (Hydrocortisone) |
| Дезлоратадин (Desloratadine) |
| Десонид (Desonide) |
| Диметинден (Dimetindene) |
| Дифенгидрамин (Diphenhydramine) |
| Кальция глюконат (Calcium gluconate) |
| Кетотифен (Ketotifen) |
| Клемастин (Clemastine) |
| Клобетазол (Clobetasol) |
| Клотримазол (Clotrimazole) |
| Лоратадин (Loratadine) |
| Мебгидролин (Mebhydrolin) |
| Метилпреднизолон (Methylprednisolone) |
| Метилтиониния хлорид (Methylthioninium chloride) |
| Мометазон (Mometasone) |
| Натамицин (Natamycin) |
| Натрия тиосульфат (Sodium thiosulfate) |
| Неомицин (Neomycin) |
| Нитрофурал (Nitrofural) |
| Преднизолон (Prednisolone) |
| Триамцинолон (Triamcinolone) |
| Флуоцинолона ацетонид (Fluocinolone acetonide) |
| Фукорцин (Fucorcin) |
| Хифенадин (Quifenadine) |
| Хлоропирамин (Chloropyramine) |
| Цетиризин (Cetirizine) |
| Цинка оксид (Zinc oxide) |
Госпитализация
Информация
Источники и литература
Информация
1) Батпенова Гульнар Рыскельдиевна – доктор медицинских наук, АО «Медицинский университет Астана», профессор, заведующая кафедрой дерматовенерологии, главный внештатный дерматовенеролог МЗ РК;
2) Джетписбаева Зульфия Сейтмагамбетовна – кандидат медицинских наук, АО «Медицинский университет Астана», доцент кафедры дерматовенерологии;
3) Баев Асылжан Исаевич – кандидат медицинских наук, РГП на ПХВ «Научно-исследовательский кожно-венерологический институт» МЗ РК, старший научный сотрудник;
4) Шортанбаева Жанна Алихановна – кандидат медицинских наук, Казахский Национальный Медицинский Университет имени С.Д. Асфендиярова, доцент модуля дерматовенерологии;
Рецензенты:
Нурушева Софья Мухитовна – доктор медицинских наук, РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова», руководитель модуля дерматовенерологии.
Указание условий пересмотра протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с высоким уровнем доказательности.

Контактный дерматит — это острое воспаление, которое возникает в результате контакта кожных покровов с раздражителем или аллергеном. Для возникновения заболевания может хватить однократного контакта, но чаще всего он длительный и неоднократный.
Нередко болезнь возникает у людей, имеющих уже в анамнезе различные кожные и аллергические заболевания, вредные условия труда, снижение общей сопротивляемости организма.
Причины развития контактных дерматитов
На силу воздействия раздражителя влияют его свойства, окружающая среда и сопротивляемость организма человека. Раздражители бывают:
- Механические – это трение (например, одеждой или обувью);
- Физические – это воздействие высоких или низких температур, различных излучений;
- Химические – это кислоты щелочи, мыла, аммиак и многое другое.
Аллергический контактный дерматит – это специфическая воспалительная реакция, которая развивается в результате повторного воздействия аллергена. В первый раз происходит сенсибилизация аллергена. В этой фазе аллерген «активирует» Т-клетки, которые мигрируют в эпидермис (кожу).
При повторном воздействии аллергена Т-клетки выделяют вещества, провоцирующие воспаление. Иногда воспаление возникает не только в месте воздействия аллергена — Т-клетки мигрируют с помощью кровотока.
В роли аллергенов могут выступать абсолютно любые вещества: растения, косметика, продукты питания и многое другое.
По своей локализации дерматит бывает очень разнообразным, но чаще всего поражаются кисти рук, кожа лица и открытые участки кожи (например, при газообразных аллергенах или фотосенсибилизации).
Симптомы и стадии заболевания
Клиника контактного дерматита зависит от силы воздействия, ее длительности и частоты. В самом начале наблюдается небольшая эритема, зуд и боль, которые могут исчезать после прекращения контакта. Воздействия раздражителей вызывает боль, а зуд более характерен для аллергического контактного дерматита. Сама кожа в месте поражения утолщается.
По мере прогрессирования эритема увеличивается и присоединяются водянистые элементы (везикулы). Элементы могут располагаться как на месте контакта, так и за его пределами. Высыпания могут быть хаотичными, а могут повторять контуры контактирующего предмета. Возникают они примерно в течение суток.
Отек может увеличиваться, образуются трещины и струп. Эта стадия опасна присоединением вторичной инфекции. По мере заживления, может появиться рубец.
В связи с описанной клиникой, выделяют три основные стадии контактного дерматита:
- эритематозная;
- везикулезная;
- некротическая.
Диагностика
Диагностикой контактного дерматита занимается дерматолог. Для уточнения диагноза и при более тяжелых случаях могут потребоваться консультации или постоянные наблюдения дерматолога и аллерголога.
В первую очередь диагностика основана на клинических проявлениях и анамнезе. Оценивается характер сыпи, ее локализация и формы высыпаний. При сборе анамнеза важно обратить внимание на работу пациента и его супруга (супруги), хобби, используемой косметике, домашних животных и многое другое.
При отсутствии эффекта от лечения, тяжелой клинической форме или при подозрении на аллергический контактный дерматит, проводят накожные аппликационные пробы. Они помогают определить возможные аллергены, вызвавшие патологическую реакцию.
Лечение и прогноз
В первую очередь необходимо выяснит причину и избавиться от ее воздействия. В период лечения необходимо отказать от водных процедур в месте поражения. Лечение делится на наружное и внутреннее. Наружно применяются холодные компрессы и повязки.
Место поражения можно обрабатывать антисептиками и использовать повязки с регенерирующими мазями и кремами. Применяются глюкокортикостероиды как внутренне, так и наружно. Антигистаминные препараты уменьшат дальнейшее развитие аллергической реакции и зуд.
Лечение контактного дерматита происходит амбулаторное, но в тяжелых случаях может переместиться и в стационар.
Выводы
Прогноз при начальных стадиях контактного дерматита хороший, но самолечение довольно длительное (около месяца). Реактивность организма сохраняется на всю жизнь. Пациент должен учитывать особенности своего организма и по возможности избегать контактов и обязательно проводить своевременное лечение.

Контактный дерматит — это состояние, при котором кожа страдает воспалением, становится красной, зудящей, опухшей и, возможно, развитие сыпи после контакта с конкретным веществом.
Различают два основных типа: раздражающий и аллергический контактный дерматит.
Раздражающий контактный дерматит
Раздражающий контактный дерматит встречается чаще, чем аллергический тип дерматита. Его появление есть результат раздражения и нарушения поверхности кожи веществом. По этой причине характер и степень сыпи зависят от степени присутствия раздражающего вещества и продолжительности воздействия.
Тип реакции не имеет характерного промежутка времени между визуальными проявлениями и началом дерматита. Раздражающие факторы воздействуют через влажную или сухую кожу и экстремальные климатические условия.
Типичные раздражители включают:
- Химические вещества, такие как кислоты или щелочи, которые сжигают кожу, включая мыло и моющие средства;
- Химикаты для обработки тканей, такие как смягчители, растворители;
- Шампуни;
- Цемент;
- Краски для волос;
- Влажность, например при длительном использовании подгузников;
- Пестициды;
- Перчатки из резины.
Возникающая сыпь — это ответная реакция кожи на раздражение, вызванное химическим веществом.
Аллергический контактный дерматит
Это реакция гиперчувствительности замедленного типа у сенсибилизированных лиц, имеющих специфические имунные клетки — Т-лимфоциты в эпидермисе, вызывающие атипичную аллергическую реакцию на безвредные, казалось бы, вещества.
Сенсибилизирующие агенты могут включать:
- Клеи для косметических средств, париков;
- Некоторые актуальные антибиотики;
- Некоторые смолы;
- Одежду;
- Ароматы, используемые в парфюмерии, мыле или косметике;
- Другие косметические средства, включая лак для ногтей или средства для обработки волос;
- Никель, хром или другие металлы;
- Ядовитые растения, такие как ядовитый плющ или яд сумак;
- Изделия из резины, латекса (перчатки или обувь).
Контакт между иммунными клетками кожи и специфическими антигенами провоцирует аллергическую реакцию.
Реакция проходит две фазы, как показано ниже:
Сенсибилизация. Э то фаза, когда иммунные клетки реагируют на гаптен (молекулу с антигенной детерминантой) определенным образом. На этом этапе неспецифические иммунные клетки собирают белковый комплекс гаптен-носителя и мигрируют в локальные лимфатические узлы. Там они активируют антигенспецифические лимфоциты для получения пролиферативного клона Т-клеток, которые входят в кровоток и попадают в дерму. Фаза сенсибилизации на этом завершается, и новые Т-клетки готовы реагировать на антиген, если они сталкиваются с ним. Весь процесс занимает около 10-14 дней.
Выделение. Э та фаза сопутствует повторному воздействию антигена. Подготовленные Т-клетки создают иммунный вызов, который вызывает аллергическую реакцию.
Растущее продолжительное использования сенсибилизирующего, раздражающего, агента может привести к стойким, серьезным и более быстрым реакциям, которые называются анамнезом.
Реакции фоточувствительности
Это тип аллергии, при котором раздражающее вещество вызывает реакцию, только если кожа одновременно подвергается воздействию ультрафиолета или других видов излучения, присутствующих в солнечном свете.
Некоторые раздражители включают:
- Ингредиенты солнцезащитного крема;
- Бритвенные лосьоны;
- Сульфасодержащие мази;
- Углеродные смолы;
- Некоторые натуральные масла и ароматы.
Симптомы
Аллергические реакции бывают острыми и быстрыми (в течение 24-48 часов), либо требуют нескольких дней или месяцев для первого проявления. Такие реакции обычно очень зудящие, папулезные, имеющие нечеткий контур проявления. Кожа краснеет. Возможны везикулярные и просачивающиеся участки поражения. Изъязвление встречается редко.
Раздражающий контактный дерматит чаще связан с локальным повышением температуры и жалящим ощущением. Кожа может иметь трещины, быть грубой и сухой. Покраснение, просачивание пораженных участков и воспаление могут развиваться при хроническом раздражающем контактном дерматите. Боль может присутствовать, если кожа треснула, и область покрова очень нежная.
Обе формы контактного дерматита обнаруживаются на участках тела, которые подвержены воздействию возбудителя. Таким образом, руки, особенно межпальцевые участки, являются типичным местом. Часто присутствуют экзематозные поражения с просачиванием, папулы, корки или утолщения.
Диагностика и лечение
Физический осмотр дополняется тестированием кожи с использованием теста патча, если реакция повторяется часто или сохраняется в течение длительного времени. Лечение может варьироваться: либо мытье с обильным количеством воды и избегание дальнейшего воздействия раздражителя, либо терапия кортикостероидами. Чтобы помочь процессу заживления используются смягчающие средства. В большинстве случаев кожа становится прозрачной в течение 3 недель. Мыло не должно контактировать с пострадавшими участками.
Тяжелые, постоянные или инфицированные поражения могут потребовать применения системных кортикостероидов, антибиотиков или ингибиторов кальциневрина.
Читайте также:

