Как определить глубину залегания пигментного пятна
Обновлено: 01.05.2024
Чтобы добиться хороших результатов в осветлении пигментных пятен, необходимо уметь определить на какой глубине залегает пигментация. Разберем какие виды пигментаций бывают:
1. Поверхностная пигментация - Эпидермальный тип
Пигмент залегает в эпидермисе - как в кератиноцитах, также может депонироваться в межклеточном пространстве. То есть локализация процесса - над базальной мембраной.
Поверхностная пигментация (эпидермальный тип) - пигмент залегает в верхних слоях кожи над базальной мембраной, поэтому контур пятен четкий. Прогноз в осветление - благоприятный.
Поверхностная пигментация (эпидермальный тип) - пигмент залегает в верхних слоях кожи над базальной мембраной, поэтому контур пятен четкий. Прогноз в осветление - благоприятный.
Как поставить диагноз: при поверхностной пигментации пятна имеют четкие края, так как пигмент расположен поверхностно и буквально просвечивает на поверхность кожи. Поэтому и границы четко определимы.
Тактика ведения клиентов: стимуляция эксфолиации, стимуляция обновления кератиноцитов - все действия должны быть направлены на вымывание пигмента за счет ускорения перемещения пигмента кератиноцитами к поверхности кожи с последующим их слущиванием.
2. Глубокая пигментация - Дермальный тип
Глубокая миграции меланофагов в дерму - локализуется под базальной мембраной, то есть на уровне дермы! В норме пигмент в этих слоях кожи не залегает.
Глубокая пигментация (термальный тип) - заброс пигмента в дерму. В норме меланин там находится. Депо пигмента находится под базальной мембраной, осветление такой пигментации будет длительным.
Глубокая пигментация (термальный тип) - заброс пигмента в дерму. В норме меланин там находится. Депо пигмента находится под базальной мембраной, осветление такой пигментации будет длительным.
Заброс меланина в дерму происходит из-за повреждения целостности базальной мембраны. Самая основная причина - избыточное облучение ультрафиолетом. Меланин, который в норме должен передвигаться от базальной мембраны к поверхностным слоям кожи и покидать ее путем слущивания кератиноцитов, теперь он попадает через бреши мембраны в дерму и там депонируется.
Как поставить диагноз: при глубокой пигментации мы не видим четких очертаний пятен на коже, визуально они как бы растворяются, уходя в глубокие слои кожи.
Тактика ведения клиентов: стимуляция лимфодренажа на уровне дермы и иммунного ответа кожи с последующим вымываем пигмента с циркулирующей лимфой, а также путем захвата пигмента Клетками Лангерганса (макрофагами кожи) и удаление также с током лимфы.
3. Смешанный тип пигментации - пигмент в эпидермисе, и в дерме.
одновременное присутствие обоих видов глубин залегания пигментных пятен.
Смешанный тип пигментации - пигмент в коже залегает одновременно на двух уровнях: эпидермис и дерма. Методы и длительность коррекции схожи с осветлением глубокой застойной пигментации.
Смешанный тип пигментации - пигмент в коже залегает одновременно на двух уровнях: эпидермис и дерма. Методы и длительность коррекции схожи с осветлением глубокой застойной пигментации.
Тактика ведения клиентов: терапия сложная и длительная. Используется воздействие на обе глубины залегания пигментных пятен.
Вывод: в зависимости от глубины залегания пигмента требуются разные методы коррекции. Поэтому перед выбором методик очень важно уметь определить глубину залегания пигмента в коже.
Пилинг "МангоБрайт" - для борьбы с поверхностной пигментацией
Пилинг "СкинБрайт" - для работы глубокой пигментацией.
___________________________
Подписывайтесь здесь на Канал от Российского представительства производителей профессиональной косметики для клиник и салонов красоты dermaquest и circadia.
Доступна бесплатная консультация косметолога Он-лайн от Российского представительства DermaQuest / Circadia, США с индивидуальным подбором домашнего ухода.
Коррекция пигмента от α до ω
Нежелательная пигментация является одной из основных причин обращения пациентов в нашу клинику. Мы разработали комплексный протокол: от правильной диагностики и визуализации глубины залегания пигмента до подбора средств домашнего ухода для закрепления результата и предотвращения рецидива. Рассказываем об этом протоколе во всех подробностях.
Диагностика пигментации
Понимание причин пигментации приводит нас к неизбежному выводу, что единственного решения не существует и программа лечения может требовать применения не одной методики, а целого комплекса процедур для достижения какого‑либо результата.
Наш алгоритм:
- сбор анамнеза и назначение анализов,
- диагностика гиперпигментации (визуализация (Lifeviz), дерматоскоп, лампа Вуда),
- корректировка совместно с нутрициологом на основе результатов анализов приема витаминов и микронутриентов. Назначение домашнего ухода,
- подготовительный этап (подготовка кожи и стабилизация меланоцитов),
- активный этап (элиминация существующей пигментации),
- назначение поддерживающей терапии для предотвращения рецидивов.
Перед составлением программы лечения важно провести анализ состояния кожи и опрос пациента.
Результат анализа, определяющий причину пигментации и её влияние на клетки и системы кожи, тип кожи пациента и её фототип по Фитцпатрику, возраст и образ жизни пациента — вот что диктует протоколы лечения, которым всегда необходимо следовать. Очень часто мы подключаем к терапии смежных специалистов: эндокринолога, гинеколога, нутрицевта. Потому что без нормализации таких показателей, как уровень витамина D3 и ферритина, а также антиоксидантного статуса пациента, вероятность рецидива очень велика.
В основном при диагностике мы используем систему визуализации Quantificare Lifeviz, позволяющую нам определить распространение пигмента, глубину его залегания, сопутствующие сосудистые нарушения. Также мы используем дерматоскоп для исключения онкологии и переходных образований (предрак) и лампу Вуда. Подход к терапии каждого отдельного случая гиперпигментации должен быть дифференцированным: то, что подходит одному пациенту, может не подходить другому. Воздействие должно быть комплексным и щадящим.
Важно, чтобы пациент понимал, что без его вклада в изменение образа жизни, без самостоятельного ухода за кожей и без процедур в клинике долгосрочного улучшения добиться невозможно. Эффективные способы лечения включают в себя:
- использование ингибиторов тирозиназы,
- защиту от УФ-излучения,
- фототерапии (коагуляцию пигмента),
- лазерную терапию (неселективное разрушение пигмента и меланоцитов),
- принудительное отшелушивание,
- селективное разрушение пигмента лазерами с ультракоротким импульсом.
Приведенная ниже последовательность подготовки и лечения даёт наилучшие результаты в долгосрочной перспективе, поскольку отвечает специфическим потребностям всех затронутых проблемой клеток и систем.
Подготовительная фаза
Всё начинается с восстановления клеточной мембраны меланоцитов (домашний уход в течение как минимум двух недель). Кремы-гели, содержащие в своём составе антиоксиданты, кремы с факторами защиты от ультрафиолетовых лучей. Внутрь назначаем омега-3 жирные кислоты в дозе 3000 мг сутки, витамин C 1000 мг / сутки, при необходимости витамин D и препараты железа. Дополнительно витамин С используем и наружно — в виде аскорбилфосфата магния или аскорбилтетраизопальмитата, чтобы подготовить кожу и дать ей привыкнуть к витамину C.
В этой же подготовительной фазе проводится и первая процедура (готовим кожу к проникновению активных веществ) — это лёгкий пилинг на уровне рогового слоя молочной кислотой или микродермабразия. Такой протокол подходит для всех типов кожи по Фитцпатрику. Молочная кислота не вызывает воспалительных реакций и обладает увлажняющим эффектом. В настоящее время доступно множество смесей кислот для пилинга. Но не стоит забывать, что это подготовительная фаза лечения, а не решение проблемы. В зависимости от состояния кожи может потребоваться повторить процедуру несколько раз.
После отшелушивания домашний уход следует усилить. Для этого мы вводим кремы на основе витамина А и продолжаем использовать кремы или сыворотки на основе витамина С, антиоксиданты и УФ-защиту.
Для восстановления гистохимического дефицита кожи, стабилизации мембран меланоцитов, ликвидации порочных цепей стимуляции тирозиназы назначаем пептиды и факторы роста, влияющие на стадии воспаления и регулирующие процессы меланогенеза (Aquashine BR, Aquashine HA, Meso-Xthantin). Необходимо провести курс из 1–3 инъекций. В одну процедуру их можно сочетать с химическим пилингом.
Выбор метода
Примерно на пятой неделе после начала подготовительной терапии назначаем высокоинтенсивные методы лечения. Это может быть импульсный свет, аблятивные и неаблятивные лазерные шлифовки, короткоимпульсные лазеры (пико- и наносекундные) и их комбинации. Выбор методики определяется диагнозом, результатами диагностики и фототипом кожи по Фитцпатрику. В настоящее время для коррекции пигментных нарушений используются преимущественно устройства, действие которых основано на принципе селективного фототермолиза. Для коррекции поверхностной неосложнённой гиперпигментации идеально подойдет импульсный свет. Поглощая энергию фотонов света, меланин нагревается, происходит его коагуляции и отшелушивание вместе с содержащим его кератиноцитом. Для практически полного очищения кожи достаточно курса, состоящего из 1–3 процедур с интервалом в две недели. Противопоказаниями являются беременность, лактация, эпилепсия, свежий загар и использование фотосенсибилизаторов. Метод достаточно прост и эффективен.
Солнечное лентиго
При работе с солнечным лентиго применение монотерапии импульсным светом бывает недостаточно, так как в патогенезе преобладает нарушение сцепления базальных кератиноцитов и образование гребней эпидермиса. В этом случае для достижения результата мы комбинируем импульсный свет с одномоментным воздействием лазера (аблятивного или неаблятивного), который создаёт микротермальные лечебные зоны в эпидермисе и дерме и способствует ускорению отшелушивания коагулированного пигмента вместе с кератиноцитами.
Для коррекции сопутствующей повышенной васкуляризации, играющей важную роль в патогенезе мелазмы можно использовать системы импульсного света, лазер на красителях, неодимовый лазер.
Выбор методики определяется диагнозом, результатами диагностики и фототипом кожи по Фитцпатрику.
Глубокое залегание пигмента
Монотерапия аблятивными (Er:YAG и CO2) и неаблятивными (Er:Glass) лазерами применяется при глубоком залегании пигмента. Эта методика не является селективной, так как поглощение меланина снижается до минимума в инфракрасном спектре (где работают эти лазеры) и на первый план выходит поглощение по другому хромофору — воде. Во время процедуры происходит формирование микротермальных лечебных зон, в которые попадают кератиноциты с меланосомами или участки дермы с меланофагами и их неизбирательная коагуляция или абляция.
Экзогенные пигменты
Для терапии экзогенных пигментов (чернила татуировок, инородных частиц, попавших в кожу при травме), а также невуса Ота и терапии пигментации у пациентов с фототипом выше IV предпочтение отдается лазерам с ультракоротким импульсом (нано- и пикосекундным), механизмом воздействия которых является фотоакустика, а не фототермолиз. При этом раньше разогрева меланосом или экзогенных частиц произойдет их разрушение из‑за ударных волн, обусловленных генерацией плазмы и оптическим пробоем.
Рекомендации пациентам
Залог сохранения стойкого результата и предотвращения рецидивов — правильное постпроцедурное ведение пациентов. Это связано с тем, что у пациентов с такой патологией склонность к формированию пигментации будет наблюдаться в течение всей жизни и для предотвращения рецидивов необходимо блокировать УФ-индуцированный меланогенез и синтез нового меланина.
Итак, с какими рекомендациями мы отпускаем пациентов домой?
Первое и самое важное — категорически исключить избыточную инсоляцию и обязательно использовать солнцезащитные средства при выходе на улицу. Защита кожи от избыточного воздействия УФ-лучей является не менее важной задачей и направлением в терапии, чем проведение каких‑либо профессиональных косметических процедур, так как УФ-индуцированный меланогенез может свести на нет все достигнутые ранее результаты.
Выбирая солнцезащитное средство, необходимо обращать внимание на его химический состав. Он должен быть комбинированным, то есть содержать физические (минеральные) и химические фильтры и обеспечивать защиту одновременно от UVA- и UVB-лучей.
Физические UV-фильтры (оксид цинка, диоксид титана, оксиды железа) представляют собой микрочастицы минеральных веществ, которые отражают вредное солнечное излучение. Химические UV-фильтры (они же органические) — это специально синтезированные вещества, которые поглощают ультрафиолетовое излучение, вступают с ним в реакцию, в результате которой оно обезвреживается. Таким образом, эти фильтры буквально принимают удар на себя и блокируют проникновение солнечных лучей в кожу.
На маркировке солнцезащитного средства химические фильтры можно найти в названиях: циннаматы (cinnamates), салицилаты (salicilates), бензофеноны (benzophenones), производные камфоры (метилбензили-денкамфора), урокаиновая кислота, октилтриазон.
Что ещё должно быть указано на маркировке солнцезащитного средства: SPF — это индекс защиты от UVB-лучей. PPD, PA, IPD — индексы защиты от UVA-лучей. Чем выше их значения, тем сильнее защита.
Для поддержания эффекта косметологических процедур в борьбе с пигментацией немаловажное значение имеет использование профессиональной космецевтики в домашнем уходе.
Современные солнцезащитные кремы помимо фильтров также должны содержать антиоксиданты, противовоспалительные вещества. Это связано с тем, что даже небольшое количество квантов света способно вызвать образование свободных радикалов и развитие воспалительной реакции. В ответ на воспаление кератиноциты синтезируют провоспалительные медиаторы, которые активизируют меланоциты и инициируют синтез меланина.
Важно помнить, что ни один фильтр (даже с «тотальной защитой») не экранирует 100 % УФ-лучей, поэтому пациенты с пигментацией должны забыть, что такое солярии и прямые лучи солнца и помимо солнцезащитных средств использовать шляпы, солнцезащитные очки, зонтики и так далее.
Для поддержания эффекта косметологических процедур в борьбе с пигментацией немаловажное значение имеет использование профессиональной космецевтики в домашнем уходе. Для угнетения синтеза нового меланина необходимо использовать средства, содержащие ингибиторы фермента тирозиназы. К ним относится гидрохинон, который уже более 50 лет считается «золотым стандартом» в лечении гиперпигментации. Однако в настоящее время в ряде стран он запрещён к использованию, так как при длительном применении может привести к формированию необратимых изменений кожи — охронозу (атрофия кожи с венчиком гиперпигментации, развитию которой предшествует усиление гиперпигментации на участках кожи, обрабатываемых кремом с гидрохиноном).
Ингибиторами тирозиназы также являются арбутин, азелаиновая кислота, койевая кислота, аскорбиновая кислота, ретиноевая кислота, экстракт корня солодки, N-ацетилцистеин. Регулярное использование этих средств поможет поддержать и усилить эффект аппаратных и инъекционных процедур.
Таким образом, коррекция гиперпигментаций — это длительная, постепенная терапия, включающая в себя как проведение профессиональных косметологических процедур, так и постоянное применение отбеливающих и солнцезащитных препаратов. Правильная постановка диагноза, определение причин, приведших к развитию гиперпигментации, грамотный и комплексный подход — залог положительного и долговременного клинического эффекта.
Клинический пример
Пациентка обратилась с жалобами на пигментацию на лбу и щеках. Анамнез: пигментация появилась 6 лет назад после беременности. При диагностике на коже щёк и лба выявлены пигментные пятна с нечёткими краями, с глубоким и поверхностным залеганием пигмента.
Диагноз: мелазма. В анализах крови отмечается уровень витамина D3 на уровне 18 и ферритин — 12.
Назначения совместно с нутрицевтом: приём витамина D3 в дозе 10000 IU каждый день и капельницы «Венофер» №5 — один раз в неделю.
Для подготовительного этапа мы выбрали следующую тактику: пять поверхностных пилингов раз в неделю и две инъекции Aquashine HA BR. Для основной терапии было выбрано сочетание широкополосного света Sciton BBL и фракционного абляционного лазерного воздействия Sciton ProFractional (холодный Er:Yag) с глубиной 45 микрон и процентом покрытия 11.
Для домашнего ухода мы рекомендовали использовать космецевтические средства Zein Obagi в качестве подготовки и совместно с процедурами:
- Dual Action Scrub, содержащий молочную и салициловую кислоты и физические эксфолианты,
- Daily Power Defense — крем утренний / вечерний,
- Ossential C-Bright Serum — сыворотка с витамином C (утро),
- Brightalive Skin Brightener — крем (вечер),
- Smart Tone Broad Spectrum SPF 50 — солнцезащитный крем, содержащий комплекс химических и физических фильтров и защищающий от UVA / UVB-лучей,
- Skinсeauticals CE-Ferulic — сыворотка, для реабилитации после лазерной шлифовки.
Для поддерживающей терапии после завершения курса лазерных процедур назначаем на вечер крем ZO Medical Brightenex 0,5 %, содержащий 0,5 % инкапсулированный ретинол, глюкозид аскорбиновой кислоты, глутатион, изофлавоны сои, ацетилглюкозамин, чистец лекарственный, витамины C, E, два раза в неделю с постепенным переходом на ежедневное применение.
Ожидаемый результат — уменьшение выраженности пигмента, эстетическое и функциональное улучшение качества кожи пациента.
Авторы:
Алёна Саромыцкая, врач-дерматовенеролог, косметолог высшей категории, Москва.
Наталья Кон-Фан-Сан, врач-дерматолог, косметолог, Москва.
Татьяна Быковская, врач-дерматолог, косметолог, физиотерапевт, Москва.
Елена Маховская, врач-дерматолог, косметолог, Москва.
Основная проблема при коррекции пигментных дисхромий, как говорят специалисты, работа с пигментом большой глубины залегания, а точнее малое количество методик, позволяющих справится с избытком дермального меланина. Какие современные высокоэнергетические технологии приходят на помощь врачам и как они работают?
ЕЛЕНА БАРАНОВА — врач-дерматолог, косметолог, Академия косметологии Premium Aesthetics, Москва.
Аппаратные процедуры оказывают воздействие сразу на несколько звеньев патогенеза старения, что не под силу многим другим эстетическим методикам. Однако следует констатировать, что содружество методик (аппаратных и инъекционных, аппаратных и программ ухода и т.д.) позволяет добиться более выраженных результатов по сравнению с использованием даже самого эффективного, но моновоздействия. Скажем, биоревитализация, направленная на увлажнение кожи, дает возможность повысить не только эффективность, но и безопасность ряда лазерных процедур. Вода как один из хромофоров является точкой приложения многих лазеров, например фракционных, поэтому насыщение кожи водой помогает позитивно влиять на проведение фракционного фототермолиза. Использование различных биорепарантов, противовоспалительных агентов и антиоксидантов после агрессивных аппаратных процедур позволяет ускорить реабилитацию и сократить риск развития осложнений.
Пигментные дисхромии: какой метод коррекции выбрать
Пигментные дисхромии бывают врожденными (невус пигментный, лентиго юношеское, винное пятно, веснушки) и приобретенными (хлоазма, линейная пигментация лба, мелазма, пигментный околоротовый дерматит, каротинодермит Брока и т.д.). Врожденная пигментация даже при удовлетворительном эффекте после аппаратного воздействия в 50% случаев может вернуться. Максимального эффекта добиваются, работая с приобретенной пигментацией различного генеза (возрастными пигментными пятнами, посттравматическими дисхромиями и т.д.).
При коррекции поствоспалительных и посттравматических пигментных пятен не используют аблятивные и неаблятивные фракционные лазеры, поскольку они разрушают все слои кожи, используя эффект нагрева. При наличии у пациента в анамнезе поствоспалительной пигментации риск получить это осложнение в ответ на травмирующий нагрев очень велик. Процедурами выбора в таком случае становятся методики с использованием Q-Switch Nd :YAG-лазеров и IРL-систем, которые в гораздо меньшей степени травмируют кожу в месте дермально-эпидермального контакта: первые за счет сверхкороткого импульса, вторые — за счет контактного охлаждения.
IPL
IРL-терапия (lntensive Pulsed Light — терапия интенсивным (или широкополосным) импульсным светом) находится в мейнстриме аппаратной косметологии благодаря своей доступности, относительной простоте и безопасности. Основное назначение IPL — коррекция сосудистых и пигментных дисхромий, особенно контрастных, когда участок кожи, насыщенный меланином, окружен светлым эпидермисом. Принцип действия IPL — нагрев объектов мишеней в коже, содержащих хромофоры меланин и гемоглобин, за счет избирательного поглощения этими хромофорами световой энергии определенно го диапазона длин волн (обычно 400-1200 нм). Для IРL-аппаратов важен высокий поток энергии и возможность управлять длительностью светового импульса. Последнее необходимо для соблюдения правила термической селективности, когда объект-мишень в коже нужно нагревать быстрее, чем он остывает.
IРL-терапия не требует подготовки, анестезии и может быть проведена в день консультации. Видимые побочные эффекты от ее использования — мгновенное изменение цвета пигментного пятна после вспышки и последующее отшелушивание эпидермиса в зоне воздействия. Поскольку IPL — неаблятивная методика, практически сразу после процедуры можно использовать маскирующую косметику. Более чем за 20 лет использования метода IPL придуманы способы его сочетания с другими методиками, например биоревитализацией и контурной пластикой.
Широкополосный импульсный свет никак не влияет на препараты гиалуроновой кислоты или эффекты применения ботулотоксина, поскольку точка приложения этого света — пигмент эпидермиса и гемоглобин сосудов дермы. Классическим примером является проведение контурной пластики и последующий курс из 3-4 процедур IPL, направленный на лечение розацеа или меланодермии.
Q-Switch лазеры
Q-Switch лазеры — это тип лазеров, в которых используется модуляция добротности, — намеренное ухудшение свойств активной среды с последующим мгновенным восстановлением этих свойств. Такие лазеры генерируют мощные сверхкороткие импульсы длиной в несколько нано- и даже пикосекунд. Идея применения сверхкоротких импульсов при коррекции пигментаций вытекает из уже упомянутого правила термической селективности. Импульсы длиной в несколько наносекунд способны эффективно нагревать мишени малых размеров, например меланосомы. То есть, в отличие от длинноимпульсных лазеров и IРL-систем, Q-Switch лазеры при лечении пигментаций разрушают не тканевые структуры, а скопления пигмента с размерами на уровне органелл.
Мы применяем для лечения пигментных дисхромий Nd:YAG Q-Switch лазер. Процедуры с его использованием также не требуют подготовки и практически не имеют периода реабилитации.
Как работают современные IPL-аппараты?
Тенденцией современной косметологии стало применение на практик е аппаратов с предустановленными параметрами. Если мы говорим об IРL-терапии, то таким аппаратом является М22. Он предлагает врачу выбрать характер дисхромии (гемосидериновые пятна, лентиго, кофейные пятна, невус Беккера, гиперпигментация и т.д.), установить фототип кожи по Фитцпатрику и глубину залегания пигмента. Затем аппарат самостоятельно подбирает нужные параметры воздействия. Если врач ошибся, например, определил лентиго как показание, однако указал дерму как уровень залегания пигмента (лентиго может располагаться только в эпидермисе), то аппарат сообщит, что соответствующего этим параметрам воздействия не существует. Когда все указано правильно и предложенные параметры удовлетворяют специалиста, выполняется тестовая вспышка: если она не провоцирует развитие чрезмерной воспалительной реакции, а пигментное пятно темнеет и сереет, можно начинать работу. Если же видимых изменений не происходит, врач может пересмотреть параметры либо выставить их вручную. При этом есть возможность менять не только плотность энергии (чем больше энергия, тем агрессивнее воздействие), но и количество импульсов, деля их на подимпульсы и меняя их длительность.
Опытные специалисты могут менять абсолютно все временные и энергетические характеристики импульсов IPL М22.
Предшественником М22 был аппарат IPL Quantum, в котором использовали всего две рукоятки-фильтра (с длиной волны 560 и 696 нм). Для сравнения, у М22 девять сменных фильтров: семь обычных (от самого «короткого » 515-1200 нм до самого «длинного» 755-1200 нм), а также два отсекающих фильтра с двумя полосами пропускания (Acne: 400-650 нм и 800-1200 нм и Vascular: 530-650 нм и 900- 1200 нм). Такие возможности по выбору спектрального диапазона позволяют работать как поверхностными пигментными образованиями (веснушками, лентиго), так и с дермальной мелазмой, а также делать эпиляцию на темных фототипах кожи (вплоть до V).
Первые IРL-аппараты при неумелом обращении могли спровоцировать ожог эпидермиса, поскольку имели ограниченные возможности по выбору спектрального диапазона и врач не всегда мог понять, в каком слое он производит воздействие. Помимо этого, они не были оснащены технологией оптимизации импульса, которая используется сегодня. Световые импульсы Quantum не имеют прямоугольной формы и поэтому дают менее предсказуемые эффекты.
И все же Quantum продолжает оставаться одним из любимых аппаратов многих специалистов, которые давно на нем работают. Хотя он требует от врача огромного опыта, не умеет справляться с глубокими пигментациями, отказываться от него пока не собираются, поскольку Quantum прекрасно корректирует поверхностные сосудистые проблемы.
Современные IРL-аппараты позволяют работать даже с глубоко залегающим меланином, не рискуя повредить эпидермис (порог повреждения эпидермиса зависит от времени термической релаксации). Для этого импульс делится на три подимпульса, во время каждого из них пигмент нагревается, потом следует пауза, за время которой хромофор остывает лишь незначительно, а вот эпидермис практически полностью. Так врач добивается постепенного разрушения пигмента, не травмируя эпидермис. Есть фильтры, которые работают с «узкими» проблемами: сосудистый фильтр Vascular (530- 650 нм и 900-1200 нм), фильтр Acne (400-650 нм и 800-1200 нм).
Современные аппараты очень чуткие и прицельные, поэтому даже начинающий врач может достаточно точно подобрать параметры для каждой нозологии.
Еще одно преимущество новых IPL-систем состоит в том, что в них объединено четыре методики: IPL, Nd:YAG Q-switched-лазер, длинноимпульсный Nd:YAG лазер и неаблятивный фракционный лазер Resur FX. Такое содружество вылилось в протоколы их сочетанного использования. Если раньше для решения проблемы пигментации обычно использовали два аппарата: IPL и неаблятивный фракционный лазер, а промежутки между процедурами составляли не менее 3 недель, то сегодня для М22 существует предложенная производителем методика PhotoFractional, которая совмещает IPL и неаблятивный фракционный лазер в одной процедуре.
Пигментные дисхромии: сложности в работе
Одна из сложностей при работе с IPL — подбор параметров лечения (спектрального диапазона, плотности потока энергии, времени импульса и промежутков между подимпульсами в одной серии). Они зависят от глубины залегания пигмента, размера и плотности пигментного пятна, фототипа кожи. Несмотря на возможности современных IРL-систем в самостоятельном определении параметров воздействия, выбор их в той части, которая зависит от врача, остается непростой задачей.
Сложным случаем можно считать гиперпигментацию разной глубины залегания. Здесь при применении IPL требуется проведение последовательных вспышек разного спектрального диапазона, что достигается использованием нескольких светофильтров, имеющихся у современных аппаратов. Свет разных диапазонов проникает на разную глубину, что позволяет последовательно воздействовать на разные уровни залегания меланина.
Например, трудно установить глубину залегания гормонозависимой мелазмы. Кроме того, при повышенном гормональном фоне пигментация имеет тенденцию возвращаться, особенно при несоблюдении пациентом рекомендаций врача (в частности, по ограничению времени пребывания на солнце). Если зафиксирована предрасположенность к гормонозависимым меланозам, то инсоляция повышает риск их рецидива.
Не всегда поддается быстрому лечению поствоспалительная пигментация, возникшая после воздействия СО2-лазера, поскольку в зоне интереса присутствует не только пигмент, но и воспалительный процесс. В этом случае следует дождаться купирования воспаления.
Клинический случай 1
Пациентка Ф., 30 лет, обратилась с жалобой на пигментные пятна в области скул.
Из анамнеза: Пигментные образования возникли после беременности.
Диагноз: мелазма беременных.
Назначения: однократная процедура IPL. Работа велась на разных уровнях залегания пигмента, поэтому использовали 2 фильтра: фильтр 640 нм, три подимпульса, энергия — 21МДж; фильтр 560 нм, один импульс, энергия — 1ЗмДж.
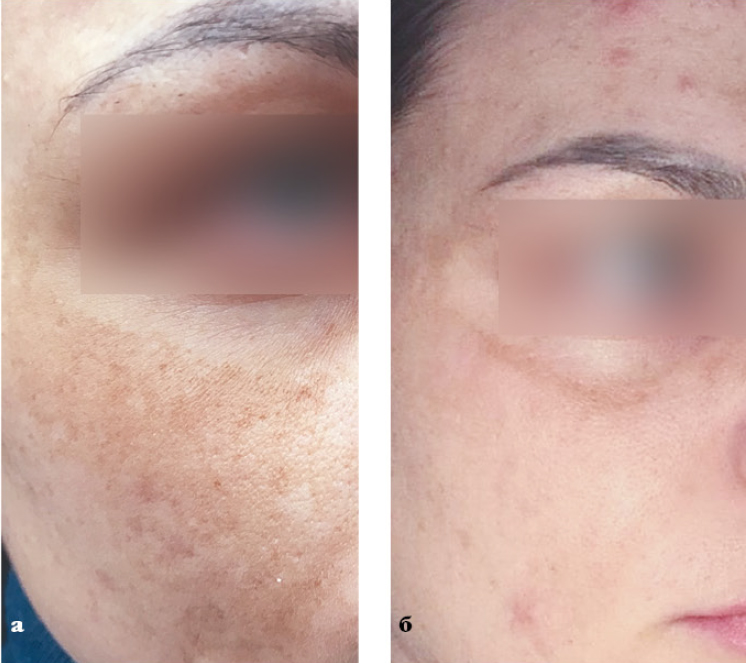
Пациентка Ф.: а — до, б — после одной процедуры фототерапии.
Результат: заметное осветление пигмента по всей площади, кроме краев периорбитальной зоны.
Клинический случай 2
Пациентка Т., 43 года, обратилась по поводу пигментных пятен на лице.
Из анамнеза: 1-1.5 года назад были назначены 2 процедуры IPL с целью борьбы с гиперпигментацией и омолаживающего эффекта.
Диагноз: мелазма.
Назначения: процедура с применением Q-Switch-лазера для борьбы с пигментацией. Диаметр пятна 6 мм, энергия 1.6 Дж; диаметр пятна 3.5 мм, энергия – 4.6 Дж. После полного восстановления кожи снова будет проведена процедура IPL, чтобы воздействовать на сосудистый компонент.
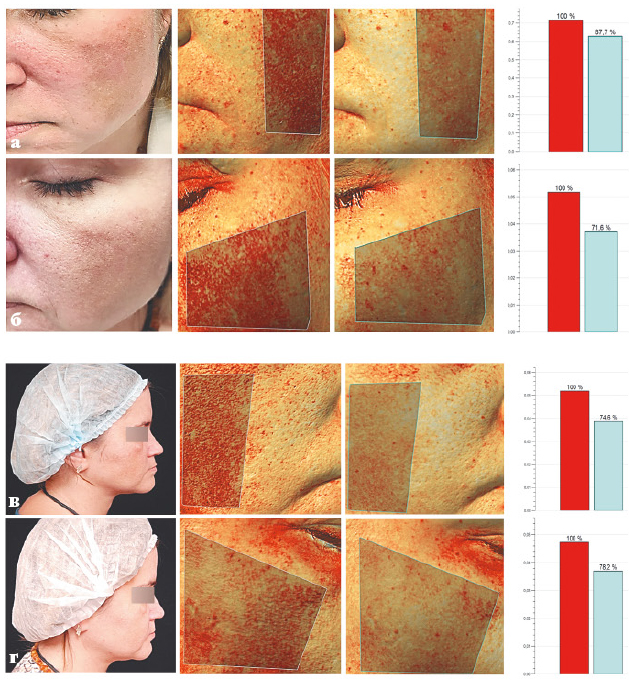
Пациентка Т.: а, в — до; б, г — после 1 процедуры с 1 с применением Q-Switch лaзepa.
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для лечения глубоких пигментаций
Оглавление
Глубокие пигментации — это врожденные или приобретенные гипермеланозы, при которых основной объем избыточного пигмента залегает в дермальном слое кожи.
В нашей компании Вы можете приобрести следующее оборудование для удаления глубоких пигментаций:
Этиология и патогенез
Врожденный дермальный меланоцитоз (монгольское пятно)
Наследственная гиперпигментация, вызванная активным привлечением меланоцитов в дерму при их миграции из нервного гребня в эпидермис. Этиологию этого заболевания связывают с нарушением структуры G-белков — это протеины-ГТФазы, которые действуют в качестве вторичных посредников при внутриклеточных сигнальных каскадах.
Распространенность монгольских пятен варьируется в различных этнических группах. Чаще всего они встречаются у восточноафриканских детей с темной кожей (до 80%), несколько реже — у латиноамериканских детей (до 46%) и крайне редко — у светлокожих европейцев (1–9%).
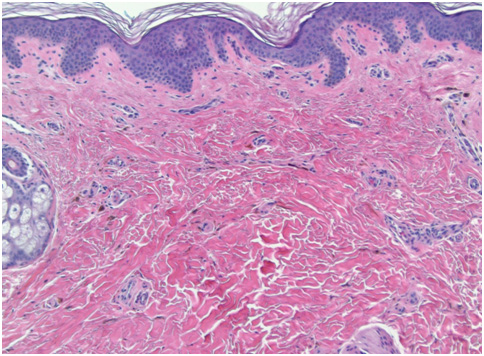
При гистологическом исследовании монгольских пятен видны сильно разветвленные меланоциты, которые располагаются в глубокой ретикулярной дерме и несут в себе много пигментированных меланосом (рис. 1). Как правило, меланоциты ориентированы параллельно эпидермису.
Рис. 1. Гистологические изменения в монгольском пятне (Dermpedia)
Меланоз (невус) Беккера
Его этиология и патогенез на сегодняшний день остаются неизученными. Определенную роль играют андрогены, о чем свидетельствует наличие сопутствующего гипертрихоза и преобладание данного гипермеланоза у мужчин. Так, исследование 19 302 мужчин в возрасте 17–26 лет выявило, что распространенность меланоза Беккера составляет 0,52%.
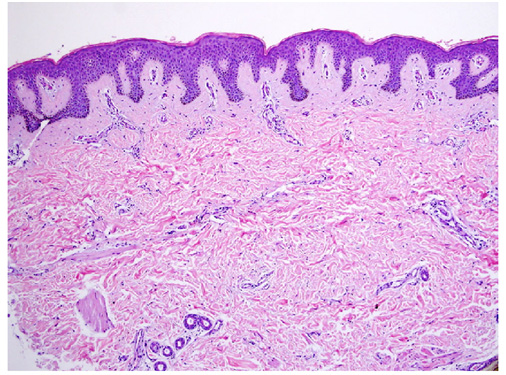
При микроскопии отмечается увеличение количества меланина в базальном слое эпидермиса. В кератиноцитах увеличиваются меланосомы, при этом гигантские меланосомы могут выявляться как в кератиноцитах, так и в меланоцитах. В дерме присутствуют меланофаги — макрофаги, фагоцитировавшие избыточный пигмент (рис. 2).
Рис. 2. Гистологические изменения в невусе Беккера (Parth P., et al. Sebaceus and Becker’s nevus: Overview of their presentation, pathogenesis, associations, and treatment. Am J Clinic Dermatol 2015)
Лентиго
Широко распространенная пигментная патология, обычно связанная с хроническим воздействием солнца на кожу. В США лентигиозные изменения наблюдаются у 90% людей со светлой кожей в возрасте старше 60 лет и у 20% — младше 35 лет. Основной причиной солнечного и старческого лентиго является длительная инсоляция; ПУВА-лентиго возникает после ПУВА-терапии (лечебного воздействия на кожу ультрафиолета спектра А с предварительным приемом фотосенсибилизатора псоралена); радиационное лентиго — после больших доз ионизирующего излучения.
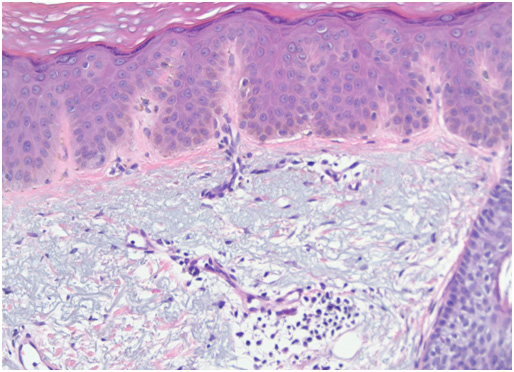
Солнечное лентиго гистологически характеризуется удлинением эпидермальных гребней, увеличением числа меланоцитов, которые производят избыточное количество пигмента, и количества меланофагов — макрофагов, поглотивших пигмент и окрасившихся в темный цвет. Атипичных меланоцитов при солнечном лентиго обычно не выявляется (рис. 3).
При ПУВА-лентиго отмечается увеличение числа гипертрофированных меланоцитов, часто с признаками клеточной атипии. Дополнительно можно увидеть удлиненные эпидермальные гребни и усиленную пигментацию клеток базального слоя эпидермиса. Эти же изменения можно увидеть и при лентиго после множественных посещений солярия (tanning-bed lentigines).
Радиационное лентиго проявляется избыточным отложением гранул меланина в базальных кератиноцитах, клеточной или ядерной атипией, ростом числа меланоцитов и уменьшением количества эпидермальных гребней.
Старческое лентиго характеризуется пролиферацией базальных клеток с образованием тяжей, содержащих избыточное число меланина. Также может выявляться увеличение числа меланоцитов в области дермо-эпидермального соединения. В целом меланоциты при старческом лентиго обладают более высокой активностью и более длинными отростками, чем в норме. При электронной микроскопии в кератиноцитах заметны крупные комплексы меланосом.
Рис. 3. Гистологические изменения при лентиго (Dermpedia)
Мелазма
Рецидивирующая приобретенная дисхромия, обусловленная повышенной активностью эпидермально-меланиновых единиц. Возникает на участках кожи, подверженных выраженной и/или регулярной инсоляции, чаще у женщин репродуктивного возраста.
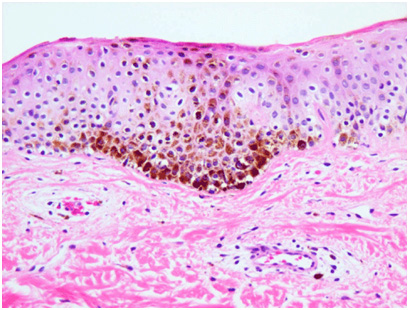
У пациентов с мелазмой отмечается увеличение объема меланина в эпидермисе, дерме или (чаще всего) в обоих указанных слоях кожи. Эпидермальный меланин выявляется в кератиноцитах базальной и супрабазальной области. Число меланоцитов в большинстве случаев не увеличивается, но имеющиеся пигментные клетки более крупные — они обладают выраженными отростками и гораздо более высокой активностью, чем в норме. Меланин также выявляется в мекрофагах поверхностной и средней дермы, которые часто собираются вокруг небольших расширенных сосудов (рис. 4).
Рис. 4. Гистологические изменения при мелазме (Nooshin B., et al. An overview on melasma. Pigmentary Disorders 2015; 2: 216)
Поствоспалительные гиперпигментации
Одно из распространенных дерматологических состояний, которое чаще развивается у людей с темными фототипами (V–VI). Патогенез связан с гиперпродукцией себума сальными железами и наличием избытка сквалена на коже (например, при акне). Солнечный ультрафиолет генерирует синглетный кислород, который окисляет сквален. Последний стимулирует выработку простагландина Е2, запускающего активный меланогенез.
При микроскопии поствоспалительная гиперпигментация может проявляться как эпидермальным, так и дермальным увеличением количества пигмента (рис. 5). В последнем случае отмечается рост числа меланофагов в папиллярной дерме. Дермальная гиперпигментация может существовать много лет или даже оставаться на всю жизнь.
Рис. 5. Гистологические изменения при поствоспалительной гиперпигментации на фоне системной красной волчанки (Dr. Andrew Ryan, pathologist)
Гистологические изменения при поствоспалительной гиперпигментации
Клинические проявления
Врожденный дермальный меланоз (монгольское пятно)
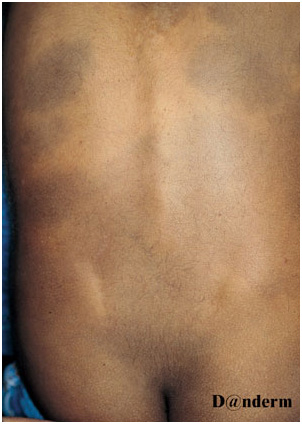
Монгольское пятно отличается сине-серой макулярной пигментацией. Характерно изменение цвета пятна и появление голубоватого оттенка под разными углами обзора из-за эффекта Тиндаля — рассеивания света при его прохождении через неоднородную среду.
Поражения могут быть единичными или множественными, занимать площадь от нескольких квадратных сантиметров до поражения обширных участков тела. Чаще всего монгольское пятно локализуется на пояснично-крестцовой области, но может распространяться на ягодицы, спину, плечи и др. (рис. 6) Сообщалось о генерализованных монгольских пятнах, захватывающих всю переднюю и заднюю поверхность тела, включая конечности.
Монгольские пятна часто связаны с заячьей губой, менингеальной опухолью позвоночника, меланомой и пигментоваскулярным факоматозом (врожденным гипермеланозом, включающим в себя меланоцитарные и/или эпидермальные невусы).
Рис. 6. Врожденный дермальный меланоз — множественные монгольские пятна на спине (Danish national service on dermato—venereology)
Меланоз (невус) Беккера
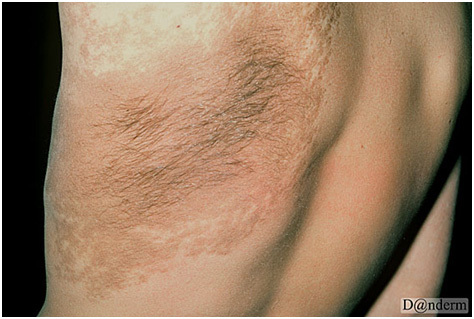
Ранним проявлением невуса Беккера является бессимптомное светло- или темно-коричневое пятно неравномерной окраски и контура. Чаще оно появляется над плечом, на верхней части груди или на спине. Спустя несколько месяцев или лет в невусе и возле него начинают расти густые волосы коричневого или черного цвета (рис. 7). Центральная область меланоза может утолщаться с развитием акне (acne vulgaris).
Рис. 7. Меланоз Беккера с наличием темных волос (Danish national service on dermato-venereology)
Лентиго
Солнечное лентиго представляет собой плоские или слегка вогнутые округлые пятна различного диаметра, светло-коричневого или темно-коричневого цвета. Обычно они возникают на открытых участках — на лице, тыльных поверхностях рук и кистей, верхней половине туловища (рис. 8). Сразу после появления размеры солнечного лентиго очень маленькие (менее 5 мм), но в дальнейшем очаги становятся больше, темнее и сливаются в крупные пятна. Они могут содержать в себе участки нормальной кожи или разделяться мелкими морщинами.
Лентиго после солярия (tanning-bed lentigines) похоже на солнечное, но выявляется в нетипичных местах на теле пациента, куда обычно не попадает много солнца — внутренняя поверхность рук и бедер, область подмышек и др. Образования имеют диаметр от 2 до 5 мм, цвет коричневый или черный. Они появляются внезапно после интенсивного загара, либо после длительного (от 1 года и более) регулярного посещения солярия. Злокачественный потенциал этих поражений до конца не изучен.
При ПУВА-лентиго пигментные пятна также похожи на солнечное лентиго, но имеют неправильные контуры. После прекращения сеансов фотолечения небольшие очаги сохраняются на коже до 3–6 месяцев, крупные — до 2 лет.
Радиационное лентиго включает в себя дополнительные признаки долговременного радиационного поражения кожи — подкожный фиброз, кератоз, телеангиэктазии.
Рис. 8. Солнечное лентиго (Danish national service on dermato-venereology)
Мелазма
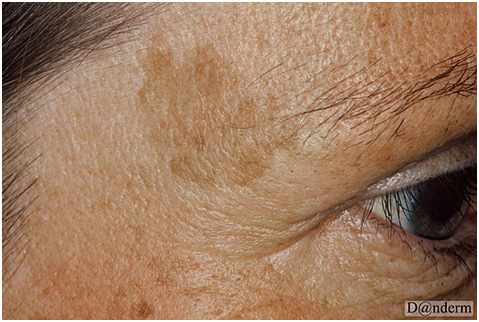
Проявляется в виде одиночного поражения или множественных очагов темно-коричневой или черной гиперпигментации, симметрично расположенных на лице и/или шее (рис. 9). По локализации мелазма может быть центрофациальной (лоб, щеки, нос, над верхней губой и на подбородке), малярной (нос и щеки) и мандибулярной (в области нижней челюсти). В редких случаях мелазма появляется на предплечье, что связано с приемом прогестерона.
Некоторые области лица у пациентов могут оставаться интактными при мелазме, и причина этого в настоящий момент не установлена. Считается, что данная особенность связана с плотностью и активностью сальных желез на коже.
Рис. 9. Мелазма (Danish national service on dermato-venereology)
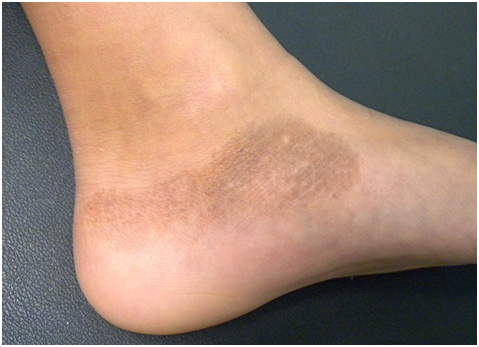
Поствоспалительная гиперпигментация
Распределение гипермеланозных поражений зависит от локализации исходного дерматоза или места травмы. Их цвет варьируется от светло-коричневого до черного — если пигмент расположен в дерме, то оттенок будет темнее (рис. 10).
Рис. 10. Поствоспалительная гиперпигментация на ноге (AboutKidsHealth)
Принципы лечения
Глубокие пигментации плохо поддаются наружным методам лечения, поскольку пигмент залегает достаточно глубоко в коже — и воздействовать на него снаружи крайне затруднительно. Определенный эффект при некоторых состояниях (например, при мелазме) могут дать отбеливающие средства — гидрохинон, транексамовая или азелаиновая кислоты. Есть данные о пользе химических пилингов, но здесь следует быть крайне осторожным, чтобы не вызвать еще большее усиление пигментации в области воздействия.
Глубокие пигментации успешно лечатся аппаратными методами — интенсивным импульсным светом (IPL) и лазерами. Принцип действия IPL-терапии основан на селективном фототермолизе — поглощении меланином энергии светового излучения с последующим разрушением нежелательного пигмента. Для более точного воздействия и профилактики нагрева окружающей кожи в IPL-модуле аппарата М22 от Lumenis используется комплект светофильтров. Каждый из этих фильтров отсекает диапазон длин волн, наиболее подходящий для определенной глубины залегания пигмента и фототипа.
Если пигмент залегает очень глубоко, интенсивный импульсный свет может оказаться недостаточно эффективным — в этом случае рекомендован неаблятивный фракционный фототермолиз на аппаратах Fraxel и M22 ResurFX. В комплектацию Fraxel входит эрбиевый лазер 1550 нм для работы на уровне дермы в глубине до 1400 мкм (1,4 мм), а также тулиевый лазер 1927 нм для воздействия на уровне эпидермиса до 210 мкм (0,21 мм). ResurFX использует одну длину волны — 1565 нм, но этот модуль может совмещаться в аппарате M22 с модулем IPL и Nd:YAG Q-Switched лазером, благодаря чему можно успешно лечить любые формы пигментаций.
Неаблятивный фракционный фототермолиз основан на создании в коже микротермальных лечебных зон — крошечных очагов термического повреждения, между которыми находятся интактные (нетронутые) области. Это позволяет не только эффективно разрушать нежелательный пигмент, но и ускоряет последующее восстановление кожи, т.к. клетки из интактных областей мигрируют в микрозоны повреждений. Неаблятивный фракционный фототермолиз является методом выбора у пациентов с IV–VI фототипами кожи, которым можно проводить IPL-терапию с ограничениями.
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для удаления гиперпигментации
Оглавление
Гиперпигментация (дисхромия, потемнение кожи) — это состояние, при котором определенные участки лица и/или тела становятся темнее окружающей кожи под влиянием различных факторов.
В нашей компании Вы можете приобрести следующее оборудование для удаления гиперпигментаций:
Этиология и патогенез гиперпигментации кожи
Одной из наиболее распространенных причин гиперпигментации является ультрафиолетовое излучение. В результате длительного и/или частого пребывания человека на открытом солнце, а также при регулярном посещении соляриев меланоциты начинают усиленно продуцировать пигмент, который откладывается в коже и вызывает ее потемнение. Интересно, что после 30 лет количество меланоцитов в коже снижается в среднем на 6–10% каждые 10 лет. Однако на участках загара их число, наоборот, увеличивается — это повышает риск появления гиперпигментации в зонах привычного загара.
Гиперпигментация кожи может возникать в результате загрязнения окружающей среды (pollution). Эта проблема сегодня актуальна для всех людей, проживающих в крупных городах и мегаполисах. Твердые частицы урбанистического смога диаметром 2,5–10 мкм (PM2.5–10) легко проникают в кожу и могут накапливаться в ней, создавая участки потемнения. Кроме того, под их влиянием в кератиноцитах активируются гены, ответственные за образование пигментных пятен и преждевременное старение кожи.
Не последнюю роль в появлении гиперпигментации играют изменения гормонального фона, связанные с беременностью, менопаузой, приемом оральных контрацептивов и других лекарственных препаратов. Чаще всего потемнение кожи вызывается ростом эстрогена, меланоцит-стимулирующего гормона, прогестерона или увеличением числа рецепторов к ним в клетках.
Гиперпигментация кожи лица и тела может быть следствием различных заболеваний — как врожденных, так и приобретенных. Например, плоские пигментные пятна на коже цвета «кофе с молоком», с четкими границами и, как правило, неправильной формы являются отличительным признаком нейрофиброматоза I типа (болезни Реклингхаузена).
Определенную роль играет генетическая предрасположенность — наследственный механизм отвечает за возникновение эфелид (веснушек). Потемнение кожи часто формируется в результате воспалительного процесса (так называемая поствоспалительная гиперпигментация) — например, после акне.
С практической точки зрения, для косметолога и врача-клинициста важно следующее:
- синтез меланина осуществляется в цитоплазме меланоцита из тирозина;
- два первых его этапа идут при участии тирозиназы (которая чаще всего является мишенью для отбеливающих средств).
После завершения синтеза меланина он загружается в транспортные меланосомы и продвигается по длинным отросткам меланоцитов к кератиноцитам. Поэтому еще один способ уменьшить пигментацию заключается в нарушении образования меланосом и/или их транспортировки по отросткам.
Клинические проявления гиперпигментации
Основные типы гиперпигментации кожи по клиническим проявлениям:
- Эфелиды (веснушки) — небольшие пятна светло- или темно-желтого цвета, обычно локализующиеся на лице (рис. 1).
- Мелазма (хлоазма) — размытые пятна на лице, возникающие, как правило, на фоне гормональных изменений (рис. 2).
- Солнечный эластоз — неравномерная желтушная гиперпигментация с утолщением кожи, наличием динамических или статических морщин.
- Солнечная пурпура — неравномерная интенсивная гиперпигментация с телеангиэктазиями и морщинами.
- Посттравматическая (вторичная) гиперпигментация — темные пятна, имеющие легкий синеватый оттенок в первые недели после появления, которые формируются на месте травмы кожи.
- Поствоспалительная гиперпигментация кожи лица и тела — локальные потемнения, возникающие на месте очагов воспаления.
- Системная гиперпигментация — окрашивание кожи в результате какого-либо заболевания (например, болезни надпочечников).
Следует также упомянуть, что по глубине залегания пигмента различают 3 типа гиперпигментаций: эпидермальная, дермальная и смешанная. Это важно с точки зрения дальнейшего выбора тактики лечения.
Рис. 1. Веснушки (Danish national service on dermato-venereology)
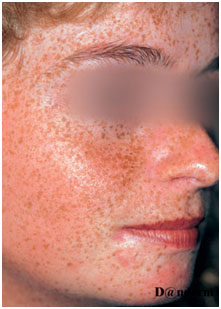
Рис. 2. Мелазма (Danish national service on dermato-venereology)
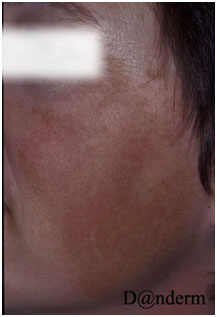
Принципы лечения гиперпигментации
Основные принципы лечения гиперпигментации:
- Нормализовать гормональный фон, вылечить системное заболевание (при его наличии).
- Снизить чувствительность кожи, уменьшить воспаление, восстановить микрофлору и барьерную функцию кожи, усилить антиоксидантную защиту.
- Уменьшить синтез меланина в пигментных клетках.
- Максимально заблокировать переход меланина из пигментных клеток в эпидермальные кератиноциты.
- Стимулировать и контролировать постоянное обновление кожи.
- Защитить кожу от ультрафиолета, загрязнения и других внешних воздействий.
Достаточно известным ингредиентом для отбеливания кожи является гидрохинон. Его механизм действия основан на блокировании превращения тирозина в предшественник меланина — диоксифенилаланин (ДОФА). В результате синтез пигмента тормозится, и кожа постепенно светлеет. Для повышения эффективности гидрохинон сочетают с третиноином, гликолевой кислотой и кортикостероидами. Следует помнить, что у гидрохинона есть ряд побочных эффектов: деструкция меланоцитов, охроноз (окрашивание кожи в желтоватый или голубоватый оттенок), канцерогенное действие и др. Например, в США законодательно ограничены сроки применения гидрохинона, и свободно продаются только средства, содержащие не более 2% гидрохинона (средства с концентрацией 2–4% назначаются врачом).
Транексамовая кислота действует сразу в нескольких направлениях — она напрямую блокирует образование меланина в клетках и устраняет пигмент, который уже присутствует в коже. При ее использовании меланоциты прекращают синтезировать меланин, и кожа постепенно светлеет вплоть до полного выравнивания цвета. Среди преимуществ транексамовой кислоты стоит отметить ее нетоксичность и то, что она не раздражает даже очень чувствительную кожу. Кроме того, она снижает чувствительность кожи к ультрафиолету, а, следовательно, и риск повторного развития гиперпигментации после лечения.
Экстракт папайи (Carica Papaya Extract) содержит большое количество витамина С. Он осветляет действие на кожу, ускоряет ее восстановление после солнечных ожогов и загара, способствует сужению пор и повышению тонуса.
Экстракт пальмарии (Palmaria Palmata Extract) уменьшает синтез меланина в пигментных клетках, снижает чувствительность кожи к солнцу и уменьшает трансфер пигмента из меланоцитов в верхние слои кожи.
Экстракт толокнянки (Arctostaphylos Uva Ursi Extract) содержит арбутин, который подавляет синтез тирозиназы. Исследования показали, что 0,01% экстракта толокнянки в косметическом средстве подавляет активность фермента на 34%, 0,1% экстракта — на 77%, а более 0,3% экстракта толокнянки полностью блокирует тирозиназу.
При некоторых видах гиперпигментации в лечении можно использовать азелаиновую кислоту. Она не действует на веснушки, простое и старческое лентиго, себорейные бородавки и гиперпигментированные невусы. Однако ее можно назначать при мелазме, поствоспалительной гиперпигментации, ожогах, механическом и химическом повреждении кожи.
Бороться с гиперпигментацией можно с помощью ретиноидов. Считается, что они подавляют активность тирозиназы и способны напрямую влиять на меланоциты через рецепторный аппарат. Кроме того, для успешного лечения гиперпигментации можно использовать возможности салицилового пилинга и альфа-гидроксикислот.
В табл. 1 приведены основные точки воздействия на гиперпигментацию и используемые для этого ингредиенты.
Табл. 1. Точки воздействия на гиперпигментацию и применяемые ингредиенты
Точки воздействия
Ингредиенты
Подавление активности тирозиназы
Гидрохинон, резорцин, койевая кислота, арбутин, деоксиарбутин, аскорбиновая кислота
Хелатирование тирозиназы медью
Эллаговая кислота, койевая кислота
Подавление гликолизирования тирозиназы
Глюкозамин, N-ацетинглюкозамин, туникамицин
Ниацинамид, ингибиторы протеаз
Ингибирование присоединения альфа-меланоцитстимулирующего гормона к меланоцитам
Снижение активности тирозиназы
Витамин С, витамин Е
Гидрокортизон, фитостерол, глицирретиновая кислота,транексамовая кислота, экстракт ромашки
Активация клеточного обновления
Ретиноиды, салициловая кислота, альфа-гидроксикислоты, аденозин монофосфат
Большинство форм гиперпигментации с успехом поддаются лечению методами аппаратной косметологии. В основном используются два подхода: фракционный фототермолиз и селективный фототермолиз с применением IPL и лазеров.
Фракционный фототермолиз позволяет разрушать микроучастки пигментированной кожи, что приводит к ее осветлению. При этом важно не использовать агрессивные параметры процедуры, чтобы не спровоцировать поствопалительную пигментацию. Применение неаблятивных фракционных лазеров с успехом сочетают с нанесением на кожу активных ингредиентов, часть из которых перечислена в данной статье. В этом случае фракционный лазер выступает как транспортная система, увеличивающая проницаемость биологически активных веществ в кожу.
IPL-терапия и лазеры, работающие в видимой части спектра, также с успехом применяются для лечения гиперпигментации и особо эффективны в тех случаях, когда пигмент залегает поверхностно и располагается на светлой коже. Принцип действия таких аппаратов — избирательный нагрев меланина и разрушение структур, которые его содержат.
Читайте также:

