Как определить дерматит или лишай у ребенка
Обновлено: 02.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Лишай: причины появления, симптомы, диагностика и способы лечения.
Определение
Лишай – это общее название многих заболеваний различного происхождения. Объединяет их лишь определенная схожесть внешних проявлений – пятна на коже, склонные к шелушению. Эти заболевания никак не связаны между собой, имеют различную этиологию (причины) и симптоматику, соответственно, отличаются как способами диагностики, так и лечения.
Лишаями называют такие заболевания как красный плоский лишай, розовый, отрубевидный, блестящий, линейный (полосовидный), тропический, амилоидный, а также опоясывающий и стригущий.
Причины появления лишая
Поскольку термином «лишай» называют никак не связанные между собой заболевания, то и причины их возникновения совершенно разные.
Красный плоский лишай
Точные причины возникновения этого заболевания до сих пор не установлены, поэтому часто его относят к группе аутоиммунных болезней (иммунная система проявляет агрессию по отношению к собственным здоровым клеткам, в результате чего происходит самоповреждение тканей). Чаще отмечается у женщин в возрасте от 40 до 65 лет.
Провоцирующими факторами могут служить стрессовые ситуации, прием некоторых лекарственных препаратов, токсические воздействия, нарушения гормонального фона, возможно, вирусный гепатит С.
Опоясывающий лишай
Возбудитель опоясывающего лишая, или опоясывающего герпеса – вирус герпеса человека 3-го типа (Vаricella zoster virus).
Вирус способен находиться в организме человека в течение всей жизни, либо никак не давая о себе знать, либо проявляясь таким заболеванием как опоясывающий лишай.
Детская болезнь ветряная оспа (ветрянка) - сигнал о том, что встреча с вирусом состоялась. Опоясывающий герпес — это рецидив болезни в зрелом возрасте. Риск развития заболевания повышен у пациентов, инфицированных ВИЧ, после пересадки костного мозга, химиотерапии и лечения системными глюкокортикостероидами (гормонами), а также при наличии лейкоза и лимфомы.
Опоясывающий герпес может быть ранним маркером инфицирования ВИЧ, указывающим на первые признаки развития иммунодефицита.
Стригущий лишай
Возбудитель стригущего лишая, или микроспории - грибы рода Microsporum. Стригущий лишай – очень заразное заболевание. Заражение происходит в основном при контакте с больными животными или через предметы, инфицированные их шерстью.
Наиболее частый источник болезни - кошки (особенно котята), реже - собаки, кролики, морские свинки, хомяки.
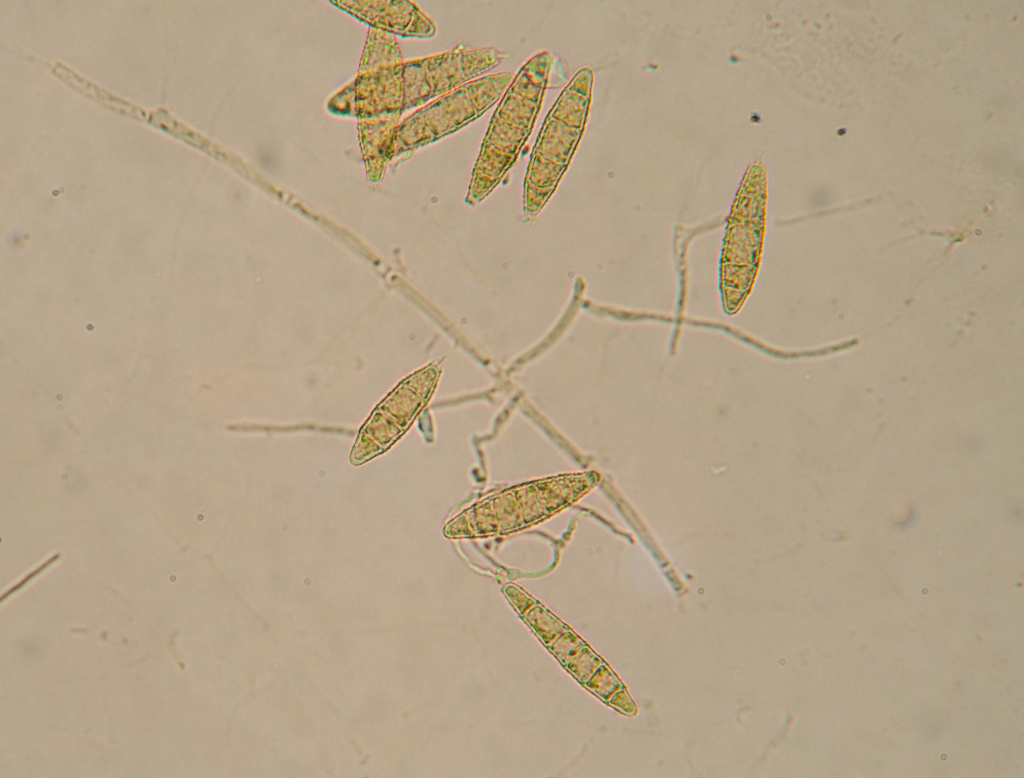
Макроконидии гриба Microsporum canis
Как правило, микроспория наблюдается в мае-июне и в сентябре-ноябре, причем болеют преимущественно дети (даже новорожденные), взрослые - редко. Однако в последние годы увеличилось число больных с хроническим течением заболевания на фоне тяжелых системных поражений – красной волчанки, хронического гломерулонефрита, иммунодефицитных состояний, интоксикаций.
Классификация заболеваний
Формы красного плоского лишая:
- типичная,
- анулярная,
- гипертрофическая,
- атрофическая,
- эрозивно-язвенная,
- буллезная,
- пемфигоидная,
- пигментная,
- эритродермическая,
- инверсная,
- фолликулярная,
- актиническая, или субтропическая.
- опоясывающий лишай с энцефалитом (воспалением вещества головного мозга),
- опоясывающий лишай с менингитом (воспалением оболочек головного и спинного мозга),
- опоясывающий лишай с другими осложнениями со стороны нервной системы,
- опоясывающий лишай с глазными осложнениями,
- диссеминированный (распространенный) опоясывающий лишай,
- опоясывающий лишай с другими осложнениями,
- опоясывающий лишай без осложнений.
- везикулярная,
- без сыпи,
- генерализованная (высыпания по всему кожному покрову),
- диссеминированная (высыпания располагаются вдали от пораженного нервного ствола),
- опоясывающий герпес слизистых оболочек,
- офтальмогерпес (поражение глаз),
- атипичные формы: буллезная (крупные пузыри), геморрагическая (пузырьки с кровянистым содержимым, глубокое поражение кожи), гангренозная (на коже остаются рубцы), абортивная (легкая).
- поверхностная микроспория волосистой части головы,
- поверхностная микроспория гладкой кожи (с поражением пушковых волос \ без поражения пушковых волос),
- глубокая нагноительная микроспория.
Высыпания возникают на коже, локализуясь симметрично на сгибательных поверхностях конечностей, туловище, а также на слизистых оболочках полости рта, иногда пищевода, области промежности и ануса, реже поражаются ногти, волосы, ладони, подошвы и лицо.
Опоясывающий лишай
При опоясывающем лишае элементы сыпи расположены асимметрично. Клиническая картина заболевания включает кожные проявления и неврологические расстройства.
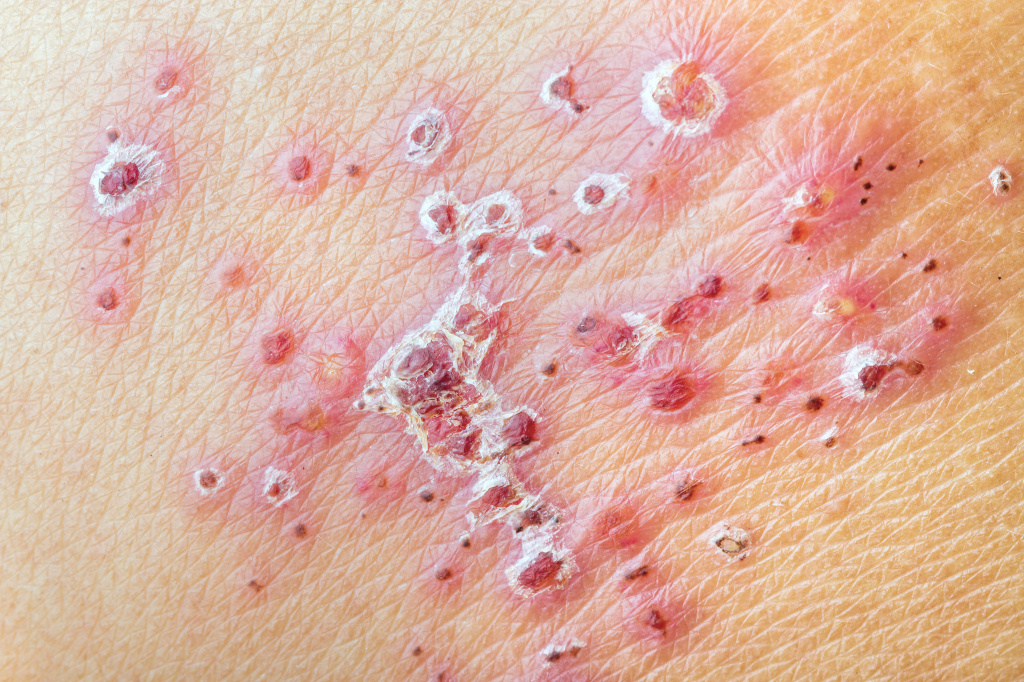
У большинства больных наблюдается повышение температуры тела, недомогание, увеличение регионарных лимфатических узлов.
При более легкой, абортивной форме заболевания пузырьки не развиваются.
Боль является основным симптомом опоясывающего герпеса. Она может быть разной интенсивности, тупой или острой, колющей, жгучей, простреливающей или ноющей. Боль часто предшествует развитию кожной сыпи и наблюдается в течение нескольких месяцев или даже лет после разрешения высыпаний (постгерпетическая невралгия).
Болевой синдром, зуд, жжение, как правило, сопровождаются нарушениями сна, потерей аппетита и снижением веса, хронической усталостью, депрессией.
Стригущий лишай
Стригущий лишай поражает волосы, гладкую кожу, очень редко – ногти. Очаги заболевания могут располагаться как на открытых, так и на закрытых частях тела. На гладкой коже они имеют вид отечных, возвышающихся красных пятен с четкими границами, округлыми или овальными очертаниями, покрытых сероватыми чешуйками. Количество очагов при микроспории гладкой кожи, как правило, не более трех, а их диаметр колеблется от 0,5 до 3 см.
У большинства больных в инфекционный процесс вовлекаются пушковые волосы, могут поражаться брови, веки и ресницы.
При микроспории гладкой кожи субъективные ощущения отсутствуют, иногда больных может беспокоить умеренный зуд.
В случае поражения волосистой части головы очаги располагаются в затылочной, теменной и височной областях. Сначала возникает небольшое шелушение, затем формируются 1-2 крупных (от 3 до 5 см в диаметре) очага и несколько мелких (0,3-1,5 см). Волосы здесь обломаны и выступают над уровнем кожи на 4-5 мм.
Диагностика лишая
Красный плоский лишай
В большинстве случаев диагноз ставится на основании данных клинической картины. Однако при наличии сложных форм заболевания для уточнения диагноза проводят биопсию очагов поражения кожи с последующим гистологическим исследованием.
Перед назначением терапии необходимы лабораторные исследования, включающие общий (клинический) анализ крови, общий анализ мочи, биохимический анализ крови: АСТ, АЛТ, общий билирубин, триглицериды, холестерин, общий белок.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Лишай – группа полиэтиологических кожных заболеваний, характеризующихся появлением сыпных, зудящих элементов. Существует несколько разновидностей заболевания, различающихся по виду возбудителя, типу высыпаний, локализации, заразности (экзема - мокнущий лишай; микроспория, фагус, трихофития - стригущий лишай; псориаз - чешуйчатый лишай; розовый лишай - питириаз; опоясывющий лишай). Течение заболеваний длительное, с обострениями, с опасностью вторичного инфицирования кожных высыпаний, приносящее физические и психологические неудобства пациенту, косметические дефекты.





Общие сведения
Лишай – группа полиэтиологических кожных заболеваний, характеризующихся появлением сыпных, зудящих элементов. Существует несколько разновидностей заболевания, различающихся по виду возбудителя, типу высыпаний, локализации, заразности (экзема - мокнущий лишай; микроспория, фагус, трихофития - стригущий лишай; псориаз - чешуйчатый лишай; розовый лишай - питириаз; опоясывющий лишай). Течение заболеваний длительное, с обострениями, с опасностью вторичного инфицирования кожных высыпаний, приносящее физические и психологические неудобства пациенту, косметические дефекты.
Лишаи – это группа кожных заболеваний, для которых характерно возникновение цветных и шелушащихся пятен. Этиология, пути заражения и особенности течения могут быть различными, так как эти заболевания сгруппированы по клиническим проявлениям – изменение цвета, наличие шелушения кожи или шелушения пустул.
Причины лишаев и механизм заражения
Основными причинами лишаев является вирусная и грибковая микрофлора. Механизм заражения не известен, так как далеко не все люди, даже попадающие в группу риска, заболевают лишаями. Предположительно сочетание таких факторов как снижение иммунитета, стрессовые ситуации, генетическая предрасположенность, инфекционные болезни, физические и эмоциональные перенапряжения повышает вероятность возникновения лишаев.
В зависимости от возрастной группы и половой принадлежности, заболеваемость разными типами лишая может варьироваться, но обобщенные данные по заболеваемости примерно одинаковы. Длительность и характер течения лишаев тоже различен: от острого до хронического.
Розовый лишай

Заболевание имеет инфекционно-аллергическую природу, встречается повсеместно среди всех возрастных групп, характеризуется появлением округлых шелушащихся пятен розового цвета на коже туловища, чаще на коже спины.
Розовый лишай не является высоко заразным заболеванием и внутрисемейные вспышки фиксируются крайне редко. Заражение происходит через общее пользование банными принадлежностями; провоцирующими факторами являются снижение иммунитета и вирусные респираторные инфекции. Для розового лишая характерна сезонность, всплески заболеваемости фиксируются весной и осенью. Отсутствие рецидивов розового лишая дает основание полагать, что развивается стойкий иммунитет к заболеванию.
Начало заболевания характеризуется появлением единичного материнского пятна округлых очертаний в диаметре не более 3 см, центральная часть которого на 2-3 день приобретает желтоватый оттенок, начинает морщиниться и шелушиться. Через 7-10 дней на коже спины и груди появляется множество аналогичных высыпаний, но гораздо меньшего размера, локализуются высыпания розового лишая в основном по линиям Лангера (линии максимальной растяжимости кожи). Со временем в центре лишая возникает шелушение, а по периферии красная кайма; элементы не склонны к слиянию. Зуд и другие неприятные ощущения отсутствуют.
Неадекватная терапия, частые контакты с водой, повышенное потоотделение увеличивают длительность заболевания, хотя розовый лишай полностью излечивается за 1,5-2 месяца. Розовый лишай достаточно часто проходит самостоятельно, без какой-либо терапии. Пациентам не рекомендуется пребывание на солнце, ношение синтетической одежды, следует ограничить контакты с водой. Применение мазей с антибактериальными и противогрибковыми веществами, такими как Сангвиритрин, быстро купируют симптоматику розового лишая. Бактерицидные растворы, в том числе и травяные, оказывают положительное воздействие, зачастую этих мер достаточно для излечения от розового лишая.
Диагностика розового лишая проводится на основании осмотра, необходима дифференциация с характерной для сифилиса розеолой.
Опоясывающий лишай

Опоясывающий лишай имеет герпетическую природу и возникает при вторичном контакте с вирусом из группы Herpes zoster, либо при активации латентной герпетической инфекции. При опоясывающем лишае воспаляются нервные ганглии и появляются характерные высыпания по ходу нервных стволов. Болеют в основном люди взрослого и пожилого возраста, провоцирующими моментами являются стрессовые ситуации, инфекции и снижение иммунитета.
Течение опоясывающего лишая вариабельно, от легких форм, до тяжелых с поражением центральной нервной системы. Перед началом высыпаний отмечается болезненность по ходу нервов и через 3-4 дня появляются кожные проявления. При опоясывающем лишае поверхность высыпаний сначала состоит из мелких везикул, которые потом ссыхаются в корочки, иногда отмечается шелушение. В зависимости от тяжести течения опоясывающего лишая, могут отмечаться лишь небольшие симптомы общей интоксикации или менингоэцифалиальные симптомы. При осложненных формах опоясывающего лишая прогноз крайне неблагоприятный.
Характерные клинические проявления позволяют точно поставить диагноз на основании визуального осмотра и опроса пациента. Схема лечения опоясывающего лишая зависит от интенсивности клинических проявлений и состояния пациента, практически во всех случаях необходима госпитализация. Лечение проводится совместно дерматологом и неврологом. При ярко выраженном болевом синдроме показаны анальгетики и седативные препараты, если имеются церебральные нарушения – то назначаются препараты, корректирующие работу ЦНС. Применение противовирусных препаратов и иммуномодуляторов показано всем пациентам с опоясывающим лишаем. Местное лечение сводится к применению противовирусных мазей и к профилактике бактериальных осложнений. Прогноз зависит от тяжести течения опоясывающего лишая и от адекватности назначенной терапии.
Отрубевидный лишай

Отрубевидный или цветной лишай является грибковым заболеванием кожи, которое поражает роговой слой эпидермиса. Потливость, жаркий климат, себорейные состояния кожи являются предрасполагающими факторами для возникновения отрубевидного лишая. Заболеваемость отрубевидным лишаем выше у женщин и у лиц молодого возраста. Вспышки инфекции и рецидивов отрубевидного лишая фиксируются в жаркое время года. Инфицирование происходит контактно-бытовым путем через пользование общими расческами, предметами обихода, а также при непосредственном контакте больного человека со здоровым.
Начинается отрубевидный лишай с возникновения единичного округлого розового пятна, далее такие же пятна, но меньшего диаметра появляются на гладкой коже и волосистой части головы. При отрубевидном лишае изменения кожи носят невоспалительный характер, пятна обычно желтовато-коричневого цвета, при их поскабливании отмечается незначительное отрубевидное шелушение. Пятна отрубевидного лишая склонны к периферическому росту и слиянию, зуд и другие субъективные ощущения отсутствуют. Под воздействием ультрафиолета на пораженных участках кожи наблюдается вторичная лейкодерма.
Диагностируют отрубевидный лишай при внимательном визуальном осмотре, так как иногда из-за незначительности проявлений и отсутствия неприятных ощущений, отрубевидный лишай можно не заметить. При микроскопии соскоба обнаруживается мицелий и характерное скопление нитей гриба. Лечение проводят с помощью противогрибковых мазей и таблетированных препаратов, обработка пораженных участков салициловым спиртом перед наложением мази, позволяет активному веществу глубже проникнуть в слои дермы. Соблюдение правил личной гигиены является единственной профилактикой отрубевидного лишая. Полностью избавиться от микотических клеток невозможно, а потому в весеннее время следует пользоваться косметическими средствами с противогрибковым эффектом и избегать инсоляции, чтобы предотвратить рецидив.
Стригущий лишай

Стригущий лишай или трихофития – грибковое заболевание кожи, при котором поражается гладкая кожа, волосистая часть головы, реже ногти. Источником инфекции являются больные люди и животные, заражение происходит контактно-бытовым путем. Чаще встречаются внутрисемейные очаги стригущего лишая и вспышки заболевания в детском саду.
После прорастания мицелия, структура волос нарушается, и они выпадают, оставляя после себя «пеньки», волосы выглядят как остриженные отсюда и название – стригущий лишай. На пораженной коже отмечается легкое шелушение и светлый налет из спор гриба. Зуд и неприятные ощущения отсутствуют. Стригущий лишай может протекать практически бессимптомно, но при внимательном осмотре можно заметить «пеньки» волос. Нагноительные формы стригущего лишая характеризуются наличием плотного гнойного инфильтрата, из которого при надавливании выделяется гной, инфильтраты бывают разных размеров, но возникают обычно на волосистой части головы, в области бороды и усов. Инфильтрат либо благополучно саморазрешается через 7-10 дней из-за губительного действия гноя на микотические клетки, либо осложняется абсцессами. Без лечения микотические клетки сохраняются по периферии и поддерживают хроническое вялотекущее течение стригущего лишая.
Диагноз ставится на основании клинических проявлений, микроскопия соскоба подтверждает микотическую природу заболевания, а посев отделяемого позволяет выявить тип и вид возбудителя и определить его чувствительность к противогрибковым препаратам.
Лечение стригущего лишая сводится к местному применению противогрибковых мазей и внутреннему применению таблетированных форм. Осложненные формы стригущего лишая требует симптоматической терапии. Профилактика стригущего лишая заключается в соблюдении личной гигиены, своевременное выявление больных и регулярный осмотр детей в детских учреждениях.
Псориаз — системное дерматологическое хроническое заболевание. Для него характерно чередование периодов ремиссии и обострения. Болезнь обусловлена генетической предрасположенностью и диагностируется у 1-2% жителей развитых стран.[1] Специалисты безошибочно диагностируют псориаз. Однако без специальных знаний раннюю стадию болезни сложно отличить от сходных по симптоматике дерматологических заболеваний — плоского лишая, нейродермита или экземы.
Характерные симптомы псориаза
Псориаз также известен как чешуйчатый лишай. Болезнь может иметь разные формы, каждая из которых отличается своей специфической клинической картиной [2] :
- вульгарный псориаз — характеризуется формированием красно-розовых папул с четкими краями, склонных к слиянию в крупные очаги;
- экссудативный псориаз — характеризуется формированием на поверхности бляшек серо-желтых корок и мокнутием;
- себорейный псориаз — характеризуется сильным зудом и формированием бляшек в волосистой части головы;
- каплевидный псориаз — характеризуется формированием множественных очагов с умеренным шелушением;
- пустулезный псориаз — характеризуется образованием пузырьков с гнойным содержимым;
- генерализованный псориаз Цумбуша — характеризуется лихорадкой на фоне быстро сливающихся очагов.
Как отличить псориаз от лишая
Внешне ранние признаки псориаза напоминают симптомы красного плоского лишая. Отличить болезнь можно по месту распространения. При лишае обычно поражаются грудь, живот, ладони и предплечья. Псориатические бляшки локализуются на голове, нижней части спины, ягодицах, стопах, локтевых сгибах. [3]
Есть отличия и во внешнем виде очагов воспаления. При плоском лишае высыпания симметричные. Они красные со светлой ровной окантовкой. Зуд, как правило, сильный. На ранних стадиях псориаза дискомфорта практически нет. Бляшки выглядят как бугорки. Они выступают над поверхностью кожи и покрыты серыми чешуйками. При прикосновениях шелушение на пораженных участках усиливается. [4]
Отличие псориаза от дерматита
Основной критерий для дифференциации с дерматитами — зуд. При псориазе его практически нет. При контактном, аллергическом или атопическом дерматите кожа сильно чешется, отекает и шелушится [5] . Кроме того, дерматиты развиваются быстро, а псориаз медленно.
Как отличить псориаз от экземы
Спутать псориаз с экземой сложнее, чем с другими дерматологическими заболеваниями. При псориазе формируются пятна с четко очерченными краями. Для экземы свойственно образование мелких пузырьков. Они часто лопаются. Из них изливается жидкость. Места лопнувших пузырьков сильно чешутся. На поверхности поврежденной кожи формируются корочки. Экзема чаще всего поражает стопы и кисти [6] .
Первая помощь при псориазе
Спутать псориаз с экземой сложнее, чем с другими дерматологическими заболеваниями. При псориазе формируются пятна с четко очерченными краями. Для
Псориаз — хроническое, генетически обусловленное заболевание. Его нельзя вылечить, но можно максимально продлить период ремиссии. Для уменьшения неприятных симптомов в период обострения болезни может применяться мазь Акридерм СК [7] .
Активные компоненты препарата — бетаметазон и салициловая кислота. Крем работает комплексно и способствует:
- подавлению воспаления;
- снятию отечности;
- размягчению ороговевшего слоя кожи;
- ускорению заживления кожи;
- устранению зуда.
Для восстановления кожи и устранения симптомов псориаза мазь Акридерм СК наносится тонким слоем на пораженные участки. Минимальный курс лечения — 2 недели [7] . Препарат быстро впитывается и не оставляет липкой пленки.
Информация о препаратах, представленная на сайте, не должна использоваться для самостоятельной диагностики и лечения заболеваний и не может служить заменой очной консультации врача.
© 2022 "АКРИХИН". Все права защищены. Использование любых материалов и данных сайта разрешается только с письменного согласия администрации сайта.
Экзема – кожное заболевание, характеризующееся сыпью с покраснением, жжением и зудом. Возникает с первых месяцев жизни. Имеет рецидивирующую форму, практически не поддается излечению. То есть после исчезновения симптомов они могут появиться снова.
Симптомы экземы у детей
Для заболевания характерны:
- сыпь;
- покраснение кожи участками, которые слегка воспалены и имеют признаки отечности, с четкими контурами;
- шелушение кожи;
- зуд, усиливающийся к вечеру;
- пузыри, на месте которых потом формируются корочки;
- сниженный аппетит;
- слабость;
- раздражительность.
Характер проявления перечисленных признаков зависит от стадии заболевания. В остром периоде кожа интенсивно краснеет, отекает и становится горячей на ощупь. На ней образуются мокнущие пузырьки. В случае их инфицирования к первичным симптомам добавляются вторичные – высокая температура, головная и мышечная боль, слабость и т. п.
Экзема у детей протекает сравнительно тяжело. Характеризуется повышенной чувствительностью кожи и слизистых, снижением сопротивляемости к инфекциям, воспалительные очаги нередко нагнаиваются.
Причины появления
Одна из главных причин – наследственность. Чтобы болезнь проявилась, нужен стимул для этого, которым может служить аллергическая реакция (на детскую косметику, бытовую химию, шерсть животных и др.), стресс на фоне общей слабости организма. Также заболевание вызывается:
- эндокринными патологиями;
- заражением глистами;
- вирусами;
- дисбактериозом;
- инфекциями;
- некоторыми продуктами питания и препаратами, которые употребляет мать, если ребенок – на грудном кормлении.
Самостоятельно каждый из этих факторов не вызывает заболевание. В развитии «мокнущего лишая» участвуют сразу несколько равнозначных причин. В результате формируется необычная ответная реакция организма на внутренние и внешние воздействия.
Экзема у ребенка может возникнуть на теле, ногах, руках, лице, голове, пальцах рук, за ушами, на локтях.
«Мокнущий лишай» на ногах проявляется сыпью, жжением, зудом в начале жизни или в подростковом возрасте. Вероятность его возникновения повышается, когда ноги сильно потеют, снижен иммунитет, нарушен режим питания и не соблюдаются правила личной гигиены. Кожа сильно высыхает, формируются трещины, причиняющие боль.
Экзема на руках доставляет психологический дискомфорт, если ребенок уже адаптируется в обществе, накладывает ограничения на привычные действия. Возникает от: длительного контакта с моющими средствами, при аллергии на шерсть кошек, некоторые продукты питания, пыльцу, повышенной потливости рук, излишней сухости кожи, нагноений.
Очень распространено это заболевание, локализующееся на локтях. При нем кожа очень сухая, образуются трещины, ребенок ощущает зуд, кожные покровы шелушатся и краснеют.
Также распространенным видом экземы является ее сухая форма. Локализация – пальцы рук. Начинается обычно с одного пальца и распространяется без лечения вплоть до всей кисти. Клиническая картина: трещины, сухость и огрубение кожи, снижение ее эластичности, шелушение, сыпь. Зуд появляется редко, бывает слабовыраженным. Разновидность – локализация между пальцев. Проявляется мелкими пузырьками, сильным зудом. Когда пузырьки лопаются, формируются мокнущие участки, которые затем грубеют, шелушатся, покрываются пигментацией и трещинами.
Недуг может развиваться на теле. При этом появляется зудящая сыпь, воспаление, пузырьки и везикулы (водянистые полости, выступающие над поверхностью кожи), эрозии, красные пятна. Может проявиться в первые недели жизни.
На голове болезнь очень часто появляется у грудных детей уже на 2-й неделе жизни, когда еще не устоялся гормональный фон. Обычно она не беспокоит ребенка, выглядит как шелушение.
Экзема на лице причиняет очень большой дискомфорт, потому что портит внешность ребенка. Другие дети сторонятся таких больных. Протекает болезнь чаще всего остро, сопровождается отеком, покраснением, пузырьками с прозрачной жидкостью, зудом и болью. Когда пузырек вскрывается, на его месте видна эрозия, потом формируется корочка. Этот цикл многократно повторяется, поэтому лицо фактически «цветет»: на нем одновременно есть эрозии, пузырьки, подсохшие участки. На веках при этом кожа утолщается и сильно шелушится, щеки и брови выдают симптомы симметрично, губы очень сильно сохнут, могут трескаться и кровоточить, от них отделяются белесые чешуйки.
Заболевание может локализоваться за ушами. Формируются мокнущие участки, которые затем высыхают, образуются трещины. Сопровождаются зудом, отечностью кожных покровов.
Разновидности экземы
Экзема подразделяется на несколько видов – истинную, вирусную, себорейную, атопическую, микробную и микотическую.
Истинная (идиопатическая) экзема
Это самая распространенная. В острой форме проявляется множеством микровезикул – мельчайших пузырьков, заполненных жидкостью. Они быстро вскрываются, образуя микроэрозии, которые покрываются грануляциями – корочками. Поражения начинаются с лица и кистей, а после покрывают все тело. Они вызывают сильный зуд. Очаги – без четких границ. В хронической стадии образуются инфильтраты, как правило, симметричные относительно друг друга.
Разновидность истинной экземы – дисгидротическая. Локализуется преимущественно на ладонях, подошвах, боковых поверхностях пальцев ног и рук. Множественные пузырьки располагаются группами. Истинной также считается контактная экзема, возникающая на открытых участках кожи после контакта с аллергеном.
Вирусная экзема(экзантема)
Развивается из-за попадания в организм возбудителей вирусных инфекций, поражающих кожу – вирусов герпеса, ветряной оспы, гепатитов В и С, Эпштейн-Бара и Коксаки, энтеровирусов и цитомегаловируса, аденовируса и парвовируса В19. Протекает особенно тяжело. Симптомы появляются резко, сопровождаются отеком кожи, повышением температуры тела и тошнотой. Источник:
Е.О. Утенкова
Инфекционные экзантемы у детей
// Детские инфекции, 2018, №17(3)
Себорейная
Наступает после себореи как осложнение. Характеризуется сильным зудом и шелушением в области волосистой части головы, за ушами и на шее, а также в областях, где много сальных желез – между лопатками, на плечах и в зоне декольте. Сопровождается образованием желто-серых корочек.
Атопическая
Проявляется реакцией на внешние факторы в виде сухости и шелушения кожи. Представляет собой хроническое рецидивирующее воспаление кожи. Может осложняться грибковыми и микробными поражениями. Нередко развивается в грудничковом возрасте и по мере взросления может переходить в стадию устойчивой ремиссии. Источник:
Л.С. Намазова, Ю.Г. Левина, А.Г. Сурков, К.Е. Эфендиева, И.И. Балаболкин, Т.Э. Боровик, Н.И. Вознесенская, Л.Ф. Казначеева, Л.П. Мазитова, Г.В. Яцык
Атопический дерматит
// Педиатрическая фармакология, 2006, №1, с.34-40
Микробная
Это асимметричные высыпания, провоцируемые попаданием микробов в ранки на коже – ссадины, царапины, свищи. Очаги поражения – с четкими границами, часто располагаются на ногах и руках.
Микотическая
Развивается как аллергия на грибковую инфекцию. Характеризуется четкими округлыми поражениями. Трудно поддается лечению.
Диагностика заболевания
Врач ставит предварительный диагноз на основании клинической картины и результатов опроса. Для его подтверждения назначают:
- общий и биохимический анализы крови;
- общий анализ мочи;
- комплексные аллергологические и иммунологические исследования, в том числе аппликационные кожные пробы.
Так как иногда проявления экземы у детей схожи со стригущим лишаем и чесоткой, для дифференциальной диагностики может понадобиться гистологическое исследование пораженных тканей.
Лечение экземы у детей
Чем лечить экзему у ребенка
Важно! Детские аллергические реакции нельзя запускать и лечить народными средствами. Обязательно нужно обратиться к врачу для постановки верного диагноза.
Источники:
Дата публикации: 20.10.2017 г.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Хочу выразить огромную благодарность Луниной Анне Викторовне.
Анна Викторовна – большой профессионал! За столь короткий срок, смогла поставить дочери недостающие звуки и автоматизировать их в речи. Спасибо огромное!
Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Лишай – это обобщенное название обширной группы кожных заболеваний, спровоцированных грибками (микозами) и вирусными агентами. Эти болезни объединяет схожесть внешних проявлений – пятен, склонных к шелушению. Характерные особенности – различные поражения тела и кожи головы, покрытой волосами, реже ногтевых пластин и слизистых оболочек.
Заболевание вызывает дискомфорт как физический, так и психологический. Лишай представляет небольшие папулезные высыпания на коже, сопровождающиеся зудом и шелушением. Папулы имеют воспалительную природу. Узелковый элемент образуется в слоях кожи, хорошо снабжаемых кровью. Это приводит к появлению небольшой отечности вокруг папулы.
Лишай у детей может вызвать присоединение вторичной инфекции или развитие хронического состояния. При стригущей форме болезни возникает риск необратимого пятнистого облысения. Поэтому следует знать, как выглядит лишай у ребенка и принять необходимые лечебные меры. При появлении первичных симптомов рекомендуется обратиться в клинику «РебенОК» к детскому дерматологу.
Виды болезни
Все виды лишая у детей требуют немедленного лечения. Необходима грамотная диагностика для выбора адекватной терапии. Некоторые виды заболевания излечиваются полностью и не несут в себе опасности. Опоясывающая форма может привести к поражению спинного и головного мозга, а также к дальнейшей инвалидизации.
Заболевания кожи, объединенные в группу «лишай», различаются по симптомам, возбудителям и причинам возникновения. Встречаются у 90% детей различных возрастных групп. Всего насчитывается 7 видов болезней кожи этого типа.
Опоясывающий
Имеет вирусно-герпетическое происхождение. При первом контакте происходит развитие ветряной оспы. На момент выздоровления вирус сохраняется в нервных узлах. Ослабление иммунитета, длительный прием антибиотиков или препаратов гормонального ряда могут активировать вирус.
На фоне опоясывающего лишая появляется опасность развития конъюнктивита, стоматита, неврита глазодвигательного и зрительного нерва. Если происходит поражение глаз, то без своевременного лечения возникает риск потери зрения. Дети с ослабленным иммунитетом подвергаются риску возникновения миелита, энцефалита или менингита.
Линейный (полосовидный)
Причиной развития болезни могут быть невриты периферических нервов. Появляется очаговое высыпание на ногах, руках, иногда на лице или теле. Линейный лишай чаще поражает детей дошкольного возраста. Девочки страдают от этой разновидности болезни в 2-3 раза чаще, чем мальчики. Заболевание хорошо поддается лечению. Продолжительность терапии составляет 2-4 месяца.
Стригущий
Источником стригущего лишая являются грибки микроспорум и трихофитон. Микроспория и трихофития могут поражать лицо, голову, плечи и шею. Этот вид болезни является очень заразным. Передается контактно-бытовым путем. Заразиться можно от кошек, собак, морских свинок, хомячков, кроликов.
У детей со слабым иммунитетом происходит образование гнойного инфильтрата. При заживлении остаются глубокие шрамы. В запущенной стадии этот вид болезни распространяется на все тело, приводит к истощению детского организма. Только врач знает, как распознать лишай у ребенка. Поэтому родители должны быть предельно внимательны, а также своевременно обращаться за помощью.
Этот вид болезни опасен развитием осложнений, особенно со стороны нервной системы. Может сопровождаться лимфаденитом, фолликулитом, пиодермией.
Шиповидный
Заболевание не сопровождается поражением внутренних органов и заметным ухудшением общего состояния. Может протекать десятилетиями. У некоторых больных происходит самостоятельное заживление, без применения лечения.
Розовый
Эритематозно-плоскоклеточный дерматоз или болезнь Жибера имеет вирусную природу. Вирус герпеса 6 или 7 типа провоцирует развитие заболевания. Чаще всего это происходит в весной и осенью. Появляется розовый лишай у ребенка на ноге, на руке или в паху.
Отмечается склонность к рецидиву. Воспаления нет, но есть характерное шелушение. Локализуется по всему телу, за исключением конечностей, а также головы. В основном образуется розовый лишай на спине у ребенка.
Встречается преимущественно у взрослых, детей старше 10 лет. Длительность заболевания составляет от 4 до 6 недель. Спровоцировать может стресс или простуда. Частое раздражение пораженных мест приводит к образованию гнойного инфильтрата. Появляется риск возникновения гидраденита, импетиго, фолликулитов.
Красный плоский
Этот вид лишая встречается реже в 2,5 раза по сравнению с остальными. Локализуется во рту, на слизистых оболочках, предплечьях, голеностопных, лучезапястных суставах в виде плоских бляшек 3-6 мм в диаметре.
По природе возникновения относится к аутоиммунным болезням. Спровоцировать его могут стрессы, гормональные нарушения, воздействие токсинов, а также длительный прием некоторых лекарственных препаратов.
Отрубевидный
Относится к числу наименее агрессивных. Возбудителем является дрожжевой грибок Питироспорум (Pityrosporum), который постоянно обитает на коже человека и активируется при несоблюдении правил гигиены. Часто встречается у детей в подростковом возрасте.
Причины болезни
Каждая форма болезни имеет конкретные причины возникновения. Например, у розового лишая имеется инфекционно-аллергическая природа, у разноцветного и стригущего – грибок, у опоясывающего – вирусы.
Часто причиной появления лишая у детей является контакт с больным человеком или бродячим животным. К возбудителям опасного заболевания относятся вирусы и грибки. Антропофильные возбудители колонизируют на коже человека, зооантропофильные не только на коже людей, но также на шерсти животных. Зона обитания геофильных грибков – почва. Известно, что любой возбудитель лишая может длительное время находиться в организме человека, не проявляя себя до момента воздействия определенных факторов.
Факторы-катализаторы, провоцирующие развитие заболевания:
несоблюдение правил личной гигиены;
плохие экологические условия;
нарушение гормонального фона;
перенесенные вирусные заболевания;
длительный прием некоторых лекарственных средств;
контакты детей с уличными животными;
патологии аутоиммунного характера;
недостаток в организме витаминов, необходимых микроэлементов в результате несбалансированного питания;
перенесенные сопутствующие заболевания;
нарушение функции сальных, потовых желез;
частые стрессы, неврологические расстройства.
Заболеть лишаем можно при посещении образовательных, развлекательных учреждений, в которых не соблюдаются необходимые санитарные меры.
Симптомы и признаки болезни
Лишай у взрослых и детей может проявляться в виде единичных или множественных очагов. Округлые бляшки с четко-выраженными границами имеют чешуйчатую поверхность и возникают в разных частях тела.
Основные симптомы некоторых видов лишая:
Отрубевидный. Возникают симптомы лишая на лице у ребенка, в подмышечных впадинах, груди, шее, спине, плечах. Отрубевидный лишай представляет собой небольшие темные, четко очерченные пятна. Встречаются красновато-коричневые высыпания. Пораженные участки кожи на солнце не темнеют. Сопровождается зудом и сильным потоотделением. Шелушение по внешнему виду напоминает отруби.
Стригущий. Гладкая кожа покрывается возвышающимися четко очерченными красными пятнами с характерными чешуйками серого цвета. На волосистой части головы наблюдаются розовые пятна в области затылка, темени и висков. После образования небольшого шелушения, появляется несколько крупных очагов, диаметр которых достигает 5 см. Постепенно наблюдается отторжение волос, что приводит к образованию залысин. Со временем может начаться зуд, который продолжается, пока активное проявление не станет бессимптомным. Детей со слабым иммунитетом беспокоят головные боли, повышается температура, наблюдается снижение аппетита.
Красный плоский. Сыпь имеет синеватый или красный цвет. Очаги поражения образуются на местах травм (рубцов, ожогов, царапин). Может поражать ногтевые пластины, с образованием борозд, углублений и помутневших участков. Красный плоский лишай на теле у ребенка сопровождается сильным зудом.
Опоясывающий. Локализуется вдоль расположения нервов, на одной стороне тела в виде пузырчатой сыпи с дальнейшим образованием корочки. Наблюдается резкое повышение температуры, зуд, слабость, боль и покалывание в местах, где позже появляются высыпания. Увеличиваются регионарные лимфоузлы. Основным проявлением является боль разного характера. Через несколько дней после первых симптомов появляются заполненные жидким содержимым пузырьки, достигающие в диаметре 0,5 см. Позднее жидкость внутри мутнеет, на месте пузырьков образуются корочки. После них остается легкая пигментация.
Розовый. Первичный очаг представляет собой единичную овальную бляшку ярко-розового цвета размером 2-5 см. Мелкие высыпания диаметром 1-2 см появляются в течение недели. Пятна имеют шелушения в центре и красную окантовку. Сопровождается небольшим зудом.
Линейный. Полоса может быть от 2 до 30 см в длину, шириной 0,5-2 см. Бледно-розовая сыпь иногда не заметна на коже. Имеет вид небольших плоских мелких узелков, покрытых серыми чешуйками. Иногда чешуйки образуют корку коричневого цвета. В местах высыпаний ощущается онемение кожи.
Шиповидный. Сыпь имеет вид мелких папул в форме конуса с характерным шипом на верхушке. Цвет у такого образования неяркий, розово-синюшный. Ороговевшие фолликулярные папулы образуются симметрично в области живота, на сгибах конечностей, ягодицах, шее. Поверхность сыпи может быть покрыта мелкими белыми чешуйками. Пациентов не беспокоят субъективные ощущения. Иногда в области элементов появляется зуд и легкая эритема.
Многие виды лишая имеют схожие симптомы. Появление розового пятна на коже малыша, должно стать поводом для беспокойства. Далее происходит разрастание высыпаний, появляется шелушение и зуд. Как вылечить лишай у ребенка может знать только профильный специалист. Вовремя обратившись за помощью, вам удастся улучшить состояние малыша.
Диагностика болезни
Прежде чем лечить лишай у ребенка, врач рассматривает причины, и устанавливает, к какому виду относится заболевание. Диагностируют детские болезни, относящиеся к группе «лишай», дерматолог, инфекционист или миколог.
Благодаря высоким технологиям и современным методам обследования, специалисты диагностической лаборатории быстро и точно определяют лишай на коже ребенка. Лечение, начатое вовремя – это важный шаг на пути к выздоровлению.
Порядок проведения диагностики:
визуальное обследование поверхности кожи;
специальные пробы (изучение соскоба кожи с помощью светового микроскопа);
бакпосев образца для определения микрофлоры;
осмотр пораженных зон под лампой Вуда.
При подозрении на красный плоский лишай дополнительно назначается биопсия и морфологическое исследование кожи. Отрубевидный тип заболевания определяется с помощью йодной пробы Бальцера. При нанесении йода на кожу, пораженные участки приобретают насыщенный коричневый цвет, здоровая кожа слегка желтеет.
Диагностика опоясывающего лишая предусматривает исследование крови методом ИФА. Ребенок направляется на консультацию к детскому инфекционисту и неврологу. Обязательно проводится дифференцирование лишая от заболеваний со схожими симптомами: экзема, псориаз, гнездная алопеция, корь, краснуха.
Лечение болезни
Появился у ребенка лишай. Что делать? В первую очередь надо обратиться к врачу. Только дерматолог после тщательного обследования может поставить правильный диагноз. Терапия лишая у ребенка проводится в зависимости выраженности симптомов и вида заболевания.
Методы лечения заболевания грибковой природы:
бляшки обрабатываются противогрибковыми мазями;
назначаются системные антимикотики;
применяются противогрибковые шампуни.
Лечение опоясывающего лишая:
назначаются противовирусные лекарственные препараты широкого спектра действия и нестероидные противовоспалительные средства;
проводится дезинфекция зоны очаговых высыпаний специальными средствами, чтобы исключить образование нагноений;
продуктивна физиотерапия (УФ-облучение, криотерапия, лазеротерапия).
выраженный болевой синдром предусматривает рефлексотерапию и новокаиновые блокады.
Методика лечения красного плоского лишая:
определение очагов инфекции, имеющих хронический характер;
исследование ЖКТ (желудочно-кишечного тракта);
выявление заболеваний нервной системы;
сильный зуд снимается антигистаминными средствами;
назначаются седативные препараты.
Высыпания при полосовидном лишае обрабатываются отшелушивающими кремами и мазями. Методы борьбы с шиповидным видом болезни направлены на укрепление иммунитета. Назначаются жирорастворимые витамины.
Терапия детского лишая должна сопровождаться обязательным соблюдением следующих требований:
Регулярная смена постельного, нижнего белья.
Исключение длительного контакта кожных высыпаний с водой.
Регулярная дезинфекция всех предметов личной гигиены.
Обеспечение ребенка гипоаллергенной диетой.
Исключения расчесывания пораженных мест.
Ограничение контакта больного ребенка с другими детьми.
Профилактика лишая
Основной профилактикой заболевания является своевременное, а также грамотное обучение детей правилам личной гигиены. Следует проинформировать ребенка о существовании болезни и обо всех последствиях. Малыш должен иметь представление о том, к чему приводит контакт с бездомными животными.
Главные профилактические правила:
Исключение контакта ребенка с уличными животными.
Наблюдение за состоянием домашнего животного, если у него есть доступ к открытой среде.
Научить ребенка не пользоваться предметами личной гигиены, одеждой, головными уборами других людей.
Быстрая изоляция малыша в случае подозрения на заболевание, оказание немедленной медицинской помощи.
Периодические профилактические осмотры в местах постоянного или временного пребывания детей.
Восстановительные меры: сбалансированное питание, достаточное пребывание на свежем воздухе, умеренная регулярная физическая активность. Важно, сократить пребывание на солнце, так как грибок в тепле быстро разрастается.
Заключение
Важно знать, как и чем лечить детский лишай. Этот процесс занимает много времени и требует терпения. Необходимо придерживаться рекомендаций врача относительно сроков лечения и соблюдения карантина. Не всегда исчезновение внешних проявлений является свидетельством полного выздоровления.
При обнаружении лишая у ребенка, лечение должно проводиться незамедлительно. Последствия самолечения могут быть непредсказуемыми. Не все знают, чем лечится лишай у детей. Неправильное использование лекарственных средств не даст желаемого результата.
Противомикробные препараты при опоясывающем лишае бесполезны, так как у этого вида заболевания герпетическая природа возникновения. Для профилактики рекомендована вакцинация от ветряной оспы.
Неправильное лечение приводит к длительному течению болезни и серьезным осложнениям. Именно поэтому при появлении первичной симптоматики нужно проконсультироваться со специалистом.
Для лечения лишая у детей обращайтесь в медицинский центр «РебенОК» в Москве. У нас работают опытные специалисты, которые изучают анамнез заболевания и назначают лабораторные анализы при необходимости. На основании полученных результатов врач подбирает эффективное лечение.
Юсупова Л.А., Хайретдинова К.Ф. Современный взгляд на проблему красного плоского лишая, 2015 г. [Электронный ресурс]
Дворянкова Е.В., Красникова В. Н., Корсунская И.М. Красный плоский лишай в детской практике, 2018 г. [Электронный ресурс]
Сирак С.В., Ханова С.А, Копылова И.А., Сирак А.Г. Современные принципы комплексной терапии красного плоского лишая, 2013 г. [Электронный ресурс]
Читайте также:

