Как определить что с кожей тела
Обновлено: 22.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Проблемная кожа - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
В дерматологии устойчивый термин «проблемная кожа» применяется для обозначения вполне определенного спектра косметических проблем: в первую очередь, это повышенная сальность кожи и связанные с ней проблемы, а также сухость кожи и ее возрастные изменения.
В широком смысле «проблемная кожа» – эта любая кожа с косметическими дефектами, вызванными внешними (воздействие окружающей среды) или внутренними (заболевания) факторами.
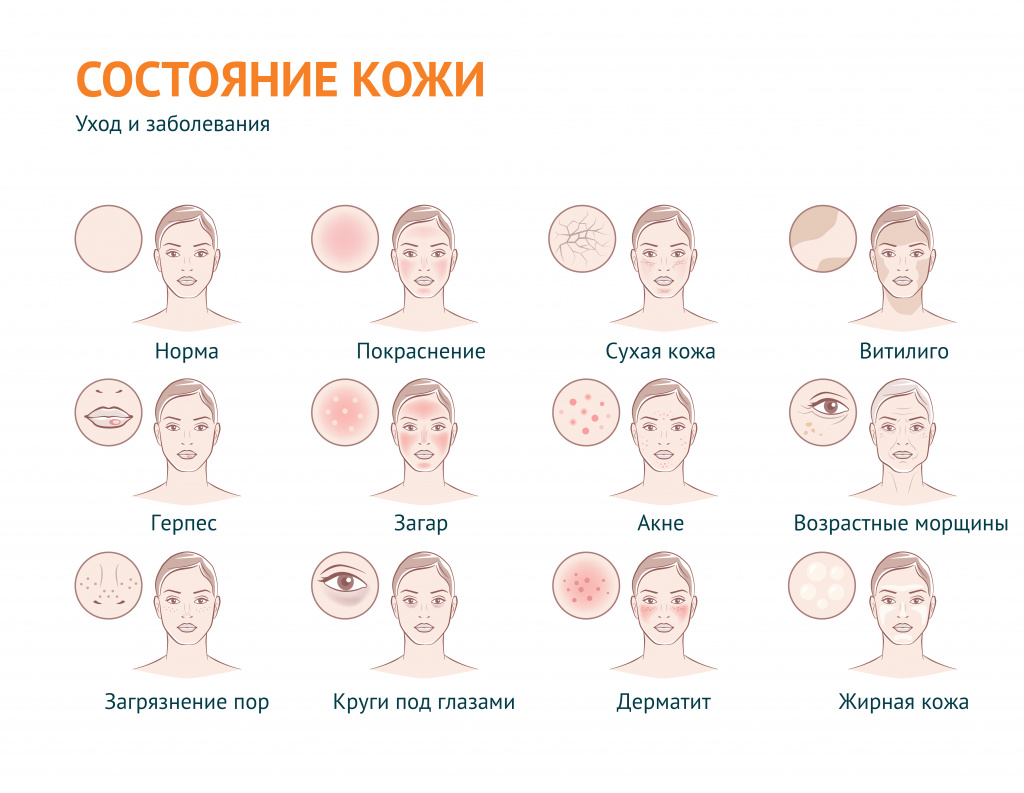
Под этим выражением подразумевают также наличие морщин и растяжек, пигментных пятен и веснушек, бородавок, шрамов, рубцов, сосудистых звездочек, грибковых поражений, бледности или покраснения и т. д.
Проблемная кожа может появиться в подростковом возрасте и быть следствием гормональной перестройки организма или (если речь идет о взрослом человеке) быть индикатором определенных заболеваний.
Жирная кожа – кожа с характерным сальным блеском, вызванным гиперсекрецией сальных желез. Поры жирной кожи расширены и, как правило, закупорены сальным секретом и загрязнениями (так называемыми «комедонами»). Нередко на жирной коже появляются акне (прыщи) – воспаление волосяного фолликула и сальной железы или их разновидности – фурункулы (когда в процесс воспаления вовлекается окружающая ткань). На лице наиболее предрасположена к появлению акне Т-зона – лоб, нос, подбородок. Как правило, на этих участках сальные железы более активны. На теле прыщи чаще всего появляются в пространстве между лопатками или в районе трицепсов.
О чем свидетельствует появление прыщей.
- Прыщи и избыточное оволосение по мужскому типу у женщин: возможная причина – гиперандрогения. Необходимо исследовать уровень половых гормонов.
- Прыщи у беременных чаще всего связаны с гормональной перестройкой организма.
- Белые высыпания у грудных детей могут быть связаны с избытком гормонов в молоке матери. В этом случае нужно проконсультироваться с педиатром.
- Большое количество закупоренных сальным секретом пор не только на лице, но и на теле может указывать на сниженную функцию щитовидной железы. Диагноз ставит эндокринолог.
Сухая кожа. Ксероз, или сухость кожи – это проблема, связанная со сниженным содержанием влаги в роговом слое эпидермиса. В такой коже замедляется метаболизм (обменные процессы). При этом нарушается ее барьерная функция. Кожа становится чувствительной к воздействию внешних факторов, быстро теряет упругость.
Сухой кожа лица, как правило, становится за пределами Т-зоны. На теле сухости часто подвержена кожа живота, поясницы, ног.
Комбинированная кожа. При этом типе кожи зоны наибольшей активности сальных желез лоснятся от кожного сала, остальные участки могут быть сухими, истонченными, склонны к появлению морщин и уязвимы перед внешними факторами.
Возрастная кожа. Чаще всего так называют сухую, истонченную кожу со сниженным тургором. Признаками возрастных изменений могут служить не только морщины, но и гиперпигментация, участки неравномерной пигментации, сосудистые пятна и т. д.
Жирная кожа, склонная к появлению прыщей, не обязательно связана с патологическим процессом. Часто это «визитная карточка» подросткового возраста (13-15) лет. У взрослых данная проблема требует более пристального внимания, поскольку может быть вызвана эндокринными нарушениями (например, болезнями щитовидной железы или гипофиза), заболеваниями желудочно-кишечного тракта, погрешностями в диете, злоупотреблением жирной пищей и простыми углеводами (продуктами, содержащими сахар в больших количествах).
- холецистит;
- колит;
- запоры;
- заболевания печени;
- гиперандрогения (повышенная выработка мужских гормонов);
- гипертрихоз (избыточный рост волос);
- сахарный диабет.
Особенно настороженно следует отнестись к появлению прыщей в детском возрасте (от двух до семи лет) лет. В этом случае следует исключить опухолевые образования надпочечников.
Проблема сухой кожи может быть возрастной (появляется у женщин в период менопаузы), носить перманентный характер либо быть связанной с сезонными климатическими колебаниями и т. п. Однако иногда сухость кожи может быть вызвана нарушениями питания (в частности, нехваткой витаминов А и Е), курением, злоупотреблением кофе, приемом некоторых лекарственных препаратов (например, диуретиков). Но не стоит забывать о том, что такое состояние кожи может быть одним из симптомов серьезных заболеваний, например, сахарного диабета, аллергии и целого ряда тяжелых хронических кожных болезней.
«Возрастная кожа» может появляться не только по мере естественного старения, но и в результате определенных заболеваний. В списке недугов-провокаторов традиционно лидируют сахарный диабет, гипотиреоз, заболевания половых желез, гипоталамо-гипофизарный синдром, легочные патологии, вызывающие кислородное голодание кожи.
Для начальной диагностики обратитесь к дерматовенерологу или терапевту. Возможно, после сбора анамнеза и получения результатов диагностики вас направят к другим специалистам – эндокринологу, гастроэнтерологу, хирургу или аллергологу.
Чаще всего выяснение причины проблемной кожи начинается со стандартных лабораторных исследований – клинического и биохимического анализа крови.

Наш организм совсем не так безмолвен, как может показаться. Он довольно грамотный, опасливый и умеет говорить о своём состоянии, только мы не всегда к нему прислушиваемся, редко понимаем и не хотим расшифровывать его послания.
Наши ощущения — признаки болезней
В моменты, когда организм начинает ощущать недостаток в чём-либо – это может быть недостаток жиров, углеводов, белков, микроэлементов, витаминов или кислорода – он подает нам сигналы-импульсы в мозг, которые воспринимаются в виде определённых ощущений.
- Дыхание, чаще всего проявляется в виде частого зевания. Наиболее вероятная причина – недостаток кислорода в организме. Поэтому стоит обратить внимание на качество сна, а также нужно следить, насколько хорошо проветривается помещение, за прогулками на свежем воздухе и занятиями спортом.
- Мышцы. Если немеют пальцы, ощущается покалывание, то стоит обратить внимание на приём витаминов группы В. Восполнить недостаток помогут молочные продукты, хлеб, яйца, рыба, крупы, фасоль.
- Если ночью периодически сводит судорогой ноги, то причина может быть в недостатке магния и калия. В рацион не помешает ввести фасоль, орехи, фрукты и сухофрукты, семечки, горох.
- Сосуды. Если наблюдается кровоточивость дёсен, следует увеличить количество витамина С в организме. Для этого стоит обратить внимание на лук, цитрусовые, особенно лимоны, фрукты, чеснок, клубника, квашеная капуста, овощи.
- Синяки, которые долгое время не сходят, особенно это касается расположенных на голенях и предплечьях, сигнализируют о дефиците витамина Р (рутин) и витамина С. Рутин можно найти в свежезаваренном зелёном чае, цитрусовых, капусте, вишне, сливе, красном перце.
- Кожа и ногти. Усиление жирности кожи, появление шелушений свидетельствует о дефиците витамина В2 (рибофлавин). В рацион необходимо ввести говядину и баранину, бобовые, шпинат, ростки пшеницы.
- Дерматозы в сочетании с сухой кожей могут быть связаны с нехваткой витаминов группы В, а также йода. В питании необходимо присутствие мяса, рыбы, морепродуктов, морской капусты.
- Сухая кожа говорит о дефиците витаминов А и Е, поэтому кушать необходимо масло, растительное и сливочное, жирную рыбу, орехи. Также может присутствовать недостаток витаминов из группы В, которые можно получить из мясных и молочных продуктов, хлеба, проростков зёрен.
- Пигментные пятна возникают из-за недостатка витамина Н (биотин). Он встречается в субпродуктах, бобовых, молочных продуктах, желтке яйца, грецких орехах.
- Проблемы с ногтями. Если они слабые, легко сгибаются, желтеют, слоятся, не растут, то необходимо восполнить запасы витамина С.
- Пятнышки и заусеницы сигнализируют о проблемах с наличием в организме витаминов А, Е, С. Необходимо включить в рацион салаты из фруктов и овощей, для заправки которого лучше использовать не рафинированное растительное масло.
К слабым сигналам организма стоит прислушаться, чтобы избежать в последующем более глобальных проблем.

Кожа человека ежедневно контактирует с различными микроорганизмами. Наименьшие из этих микроорганизмов — вирусы.
Классификация вирусов
Вирусы можно разделить на три группы:
- К первой группе относятся вирусы, суть и цель которых – занимать или заражать клетки кожи и тем самым вызывать кожные заболевания. Такие вирусы называются эпителиальными вирусами. В эту группу входят папилломавирусы, поксвирусы и вирусы герпеса.
- Ко второй группе относятся вирусы, вызывающие заболевания всего организма, но с кожными проявлениями, различного рода сыпью. У одних специфические, у других вариабельные, неспецифические «насосы», такие как ветряная оспа, корь, краснуха, вирусная инфекция Коксаки. В некоторых случаях воздействие на организм может быть минимальным, но кожные проявления очень выражены.
- Третья группа вирусов считается безопасной для кожи, поскольку они не имеют кожных проявлений. Это, например, грипп, аденовирус, вирус ринита. Эти вирусы имеют тенденцию локализоваться в эпителии дыхательных путей.
Другая особенность, позволяющая классифицировать вирусы, – молекулы их генетического материала:
- рибонуклеиновая кислота или РНК;
- дезоксирибонуклеиновая кислота или ДНК.
Вирусы папилломы, поксвируса, герпеса относятся к ДНК-группе вирусов.
Вирусы кожи или эпителиальные вирусы
Контагиозный моллюск, контагиозный моллюск, контагиозный моллюск – кожное заболевание, характеризующееся появлением на коже узелков телесного цвета размером от 4 до 7 мм. Обычно они имеют небольшое углубление в центре, похожее на пупок. На коже их внешний вид напоминает маленькие бусинки, поэтому их еще исторически называли моллюсками. Это не имеет ничего общего с водой или объемами воды.
В целом заболевание имеет минимальные симптомы, редкие образования могут вызывать зуд, но без лечения их количество может достигать нескольких сотен. Они располагаются на любом участке тела, чаще поражают дошкольников и младших школьников. Особую осторожность следует проявлять родителям детей с некоторыми другими кожными заболеваниями, такими как атопический дерматит, поскольку у этих детей более вероятно присутствие моллюсков.
Как и при многих инфекциях, заражение происходит от другого уже инфицированного человека. Путь передачи, например от животных, неизвестен. Этот вирус не передается при чихании или кашле.
Моллюски чаще встречаются у посетителей бассейнов. Известно, что инфекция передается не при купании в воде, а при использовании полотенец. После длительного пребывания в воде кожа размягчается, поэтому снижается ее защитная способность. Как только вирус достигает поверхности кожи нового хозяина, он распространяется из одной части тела в другую путем простого трения кожи или так называемой аутоинокуляции.
Контагиозными моллюсками можно заразиться при половом контакте. Появление множественных образований в области лобка свидетельствует о передаче инфекции половым путем.
Вирус обнаруживается только в верхних слоях кожи и не имеет шансов стать хроническим компаньоном человека как вируса герпеса и вызвать рецидивы в течение его жизни.
Возможно самоизлечение. Оно может занять от двух до четырех лет, но на него не следует полагаться. Все это время больной будет источником инфекции для других людей и способен заразить окружающих.
Вирус папилломы человека (CPV или ЦПВ)
CPV — это вирус, поражающий клетки кожи и слизистых оболочек. Известно более 200 типов ЦПВ. Есть такие в семействе вирусов, которые просто живут на коже человека, не причиняя хозяину никаких неудобств. Их не определяют в научных лабораториях, потому что они не имеют значения в нашей жизни. Они просто живут с нами.
Среди ЦПВ известна группа малоопасных типов вируса, вызывающих доброкачественные образования на коже и слизистых оболочках типа бородавок. Есть вызывающие не только бородавки, но и изменения в клетках, способствующие образованию опухолевых клеток. Эти штаммы папилломавируса хорошо известны в дерматологии и гинекологии.
Бородавки, вызванные вирусом, часто считают косметическим дефектом. Это заблуждение, поскольку вирусные бородавки – источник распространения вируса на других людей, а их наличие свидетельствует о сниженном иммунитете.
Инфекция CPV передается от одного человека другому. Проявления вируса чаще встречаются у детей, поскольку они находятся в тесном контакте друг с другом, обмениваются игрушками, что может служить путем передачи бородавок.
У взрослых бородавки часто появляются на половых органах. При этом возможно попадание вируса в эти места руками, возможно, половым путем. Вирус папилломы «любит» кожу и слизистые оболочки, поэтому бородавки на половых органах часто видны на границе кожи и слизистых оболочек. Эти бородавки имеют бахромчатую структуру и называются остроконечными кондиломами, или же они заразны, а ЦПВ, вызывающий заболевание, относится к штаммам высокого риска.
Роль CPV в развитии рака шейки матки хорошо известна. Эта опухоль представляет собой опухоль слизистой оболочки. Также было показано, что CPV – фактор плоскоклеточного рака кожи. Это чаще встречается у пожилых мужчин на лице или коже головы, годами подвергавшихся воздействию солнца. На коже обычно обнаруживают множественные солнечные образования – солнечные кератозы: кожа розовая, под пальцами прощупываются пескообразные структуры.
Диагностика
Вирусные бородавки обычно диагностируются клинически на основании изменений кожи и слизистых оболочек. Однако идентифицировать штамм вируса, который его вызывает, невозможно. Его определяют специальными методами в лаборатории. Как уже упоминалось, ЦПВ можно обнаружить и в визуально неповрежденной коже. Точно так же можно обнаружить «опасные» штаммы на неповрежденной слизистой оболочке. В таких случаях также требуется лечение.
Как избежать заражения кожными бородавками?
CPV невозможно полностью избежать, поэтому большинство людей перенесли его хотя бы раз в жизни.
Чтобы снизить риск заражения:
- не трогайте чужие бородавки или бородавкообразные образования;
- соблюдайте личную гигиену – не используйте чужие носки, обувь и полотенца;
- носите тапочки для душа при посещении общего душа.
Из-за большого количества информации, а также интереса к связи различных кожных образований с ХПВ среди врачей и широкой общественности возник ряд неправильных представлений. На коже век, шеи и подмышечных впадин имеются небольшие кожные образования, называемые также папилломами, на их поверхности можно обнаружить наличие некоторых штаммов ЦПВ, но в большинстве случаев их возникновение не связано напрямую с вирусом. Аналогичная ситуация и с другими не менее распространенными образованиями – себорейными кератозами или возрастными бородавками. Наличие ЦПВ также может быть обнаружено на поверхности этих образований, но возникновение образований с ними не связано.
Лечение поксвируса и папилломавируса
Попытки удаления образований самостоятельно в домашних условиях не поддерживаются. Перед удалением поражений рекомендуется проконсультироваться с дерматологом, чтобы снизить риск неправильного диагноза и неподходящего лечения.
Основные виды лечения:
- Ликвидация физического образования. Учитывая строение моллюсков, такой метод возможен, но, к сожалению, в случае вирусных бородавок он не будет успешным.
- Криодеструкция – доказана эффективность источников холода разного происхождения при разной температуре в лечении вирусных образований.
- Средства местного действия. В аптеке представлен широкий ассортимент безрецептурных и рецептурных лекарственных средств. Они обычно содержат отшелушивающие и жгучие вещества.
- Натуральные средства. Некоторые природные средства обладают противовирусной активностью.
- Оральные препараты. Доступны лекарства, ограничивающие способность вируса размножаться. Использование успешно в сочетании с местными средствами.
Организм человека не застрахован от бородавок и контагиозных моллюсков. Он может повторно заразиться в течение жизни. Вакцинация против штаммов CPV высокого риска проходит успешно.
Вирусная инфекция герпеса
Заражение вирусом герпеса встречается у многих людей. Вирус герпеса не образует кожных поражений, но имеет ярко выраженные проявления. Характерный симптом – водянистые мелкие пузыри на ранних стадиях заболевания. Они быстро вскрываются и образуют участки с поверхностными эрозиями.
Вирус герпеса обнаруживается у подавляющего большинства людей, а после заражения «прячется» в нервных ганглиях и сохраняется годами. Когда вирус находится в благоприятном состоянии, он активируется и вызывает симптомы заболевания.
Ультрафиолетовое излучение солнца может стимулировать активацию вируса весной и летом.
Заболевание имеет две основные локализации:
- лицо – кожа губ, носовые ходы – вызывается ВПГ-1;
- половые органы – вызывается ВПГ-2.
Как и CPV, вирус герпеса считается венерическим заболеванием. Заражение происходит от другого больного человека при половом контакте. Может произойти заражение и вирус генитального герпеса может попасть на лицо и наоборот. Рецидивы генитального герпеса в среднем в шесть раз чаще, чем у лицевого вируса.
Это одно из проявлений герпетической инфекции – распространение вируса на обширный участок нерва. Как и при поражении губ, заболевание сопровождается многочисленными мелкими везикулами. Очень часто это происходит через межреберные пути или по ходу поясничных нервов. Заболевание распространяется от задней к средней линии передней поверхности. Первые симптомы появляются на спине, позже на ребрах и, наконец, на передней части тела. Одна из самых тяжелых форм заболевания – распространение вируса герпеса через систему тройничного нерва лица.
Все виды опоясывающего герпеса или опоясывающего лишая асимметричны – заболевание развивается на одной стороне тела. Очень редко бывает симметричный след.
Опоясывающий герпес лечат пероральными системными и местными противовирусными препаратами. Воспаление нервов после герпетической инфекции часто может напоминать боль по ходу нерва в течение месяцев и даже лет.
Ветряная оспа
Это известное возрастное заболевание у детей вызывается заражением вирусом герпеса. Сопровождается общими симптомами различной интенсивности:
- высокой температурой;
- слабостью;
- возможными головными болями;
- кожными проявлениями.
Вирус полиомы
Этот вирус вызывает редкую опухоль кожи, называемую карциномой. Эта опухоль наблюдается у пожилых людей на лице и руках, в местах, подверженных воздействию солнца. Ее развитие напрямую связано с иммунодепрессивным действием солнца.
По внешнему виду опухоль представляет собой образование розового цвета, возвышающееся над нормальным уровнем кожи, быстро растущее и имеющее плотную консистенцию. Опухоль агрессивна и часто рецидивирует после операции.
Таким образом, вирусы играют важную роль в развитии различных кожных заболеваний. Большинство из них живут на нашей коже, формируют ее нормальную микрофлору и выполняют важную функцию – защищают от других вирусов.
Первый и самый частый вопрос, который мы интуитивно задаем себе, не грозит ли это мне? Ответ таков: в большинстве случаев, регулярно моя руки, мы просто смываем вирусы с поверхности кожи до тех пор, пока они не проникнут вглубь кожи, но в ситуации, когда наша кожа больна, хрупка или травмирована, открываются ворота для вирусов.
На данный момент у нашего организма есть другая защита – иммунная система. В большинстве случаев она отлично выполняет свою функцию. Однако насколько эффективно организм борется с вирусом, зависит от того, насколько быстро вирус адаптируется и способен скрыться от нашей защиты.

Тип кожи определяется генетикой, но ее состояние может меняться под воздействием различных факторов — гормонального фона, климата, простуды и хронических заболеваний, неправильно подобранной косметики. Принято выделять четыре основных типа, каждый из которых имеет свои особенности и требует определенных процедур по уходу. Каких именно, разбираемся вместе с дерматологом и косметологом.
Наталья Лукашева, к. м. н, дерматолог-косметолог, эксперт направление Beauty клиники «Семейная»;
Наталья Щеплева, врач-дерматовенеролог, врач-трихолог, врач-подолог «СМ-Клиника».
Какие типы кожи бывают

Тип кожи — то, с чем человек рождается, его во многом предопределяет наследственность. Тип кожи также зависит от активности потовых и сальных желез. Как правило, выделяют четыре основных типа [1]:
- нормальная кожа;
- жирная кожа;
- сухая кожа;
- комбинированная кожа.
Такое разделение часто называют косметическим. Считается, что впервые его предложила в начале ХХ века Элена Рубинштейн [2]. Подобная классификация довольно проста и понятна, за что ее особенно полюбили маркетологи косметических компаний.
Но в действительности эта типизация не исчерпывающая. В арсенале дерматологов и косметологов существует десяток различных шкал, которые позволяют относить кожу к определенному типу. Например, классификация Фитцпатрика, разработанная в конце XX века, основывается на цвете кожи и ее реакции на солнце [3]. Этот подход используется, среди прочего, для определения фактора защиты от солнца и для прогнозирования риска рака кожи.
Еще одна шкала носит имя Лесли Бауманн [4]. В ней описывается не только тип кожи, но и состояния, которые она приобретает на время. В частности, учитывается, насколько кожа чувствительна к разного рода раздражителям, склонна к пигментам, образованию морщин, насыщена влагой. В итоге комбинации из таких характеристик формируют 16 разных вариантов.

Наталья Щеплева, врач-дерматовенеролог, врач-трихолог, врач-подолог «СМ-Клиника»
«Говоря про тип кожи, мы подразумеваем, конечно, лицо. Однако бывает и так, что кожа на лице сухая, а, например, на спине и груди — более жирная. С возрастом люди часто отмечают, что кожа становится более сухой. Это связано со снижением себорегуляции, ухудшением тонуса и эластичности. Но также человек может заметить, что в отпуске кожа стала жирнее и начала блестеть или изменилась при смене времени года».
Как определить тип своей кожи

Выяснить свой тип кожи самостоятельно довольно трудно. Во-первых, часто сложно оценивать себя критически; во-вторых, временное состояние кожи можно ошибочно принять за тип, предупреждают эксперты. Поэтому самый верный путь — обратиться к специалисту.
Способ 1
- умойте лицо и осторожно промокните кожу насухо;
- подождите примерно 15 минут, а затем прижмите тонкую бумажную салфетку к различным участкам лица;
- если бумага собирает жир на всех участках — кожа жирная;
- если бумага не прилипает ни к одной части лица — сухая;
- прилипает только к подбородку, носу и лбу (Т-зона), то кожа нормальная или комбинированная.
Способ 2
Узнать немного больше о своей коже можно, просто наблюдая за ней. Стоит обратить внимание на свои ощущения после умывания и без косметики.
Наталья Щеплева:
«Сухая кожа сопровождается ощущением стянутости, иногда шелушением; жирная — блеском, высыпаниями, расширенными порами; комбинированная сочетает в себе два этих состояния».
Способ 3
В интернете есть множество тестов и опросников, с помощью которых можно попробовать определить тип кожи. Кроме того, можно воспользоваться одним из приложений для смартфона. В большинстве таких программ достаточно загрузить свое селфи или серию фото, после чего искусственный интеллект вынесет вердикт.
Нормальная кожа

Такая кожа выглядит гладкой, упругой и эластичной, говорит Наталья Лукашева, к. м. н, дерматолог-косметолог клиники «Семейная». На ней почти не видно пор, черных точек, у нее равномерный оттенок. Она почти не создает проблем, так как способна быстро компенсировать негативное влияние внешних факторов.
Признаки нормальной кожи
- почти не заметны поры;
- бархатистая и мягкая текстура;
- низкая чувствительность к раздражителям или кожным аллергенам.
Как ухаживать за нормальной кожей
Нормальную кожу следует защищать от УФ-излучения, подбирая кремы с SPF-фильтрами. Зимой подойдут колд-кремы для защиты от ветра и мороза, хотя потребность в них возникает нечасто, отмечает доктор. Использование ночных кремов с антиоксидантами позволит бороться с механизмами внутреннего старения.
Сухая кожа

Сухость кожи может появляться под воздействием внешних факторов, например при низкой влажности или смене климата. Обычно это временное явление, но для некоторых оно может стать пожизненным состоянием. Такой коже не хватает липидов, которые удерживают влагу и создают защитный барьер. Сухость разной степени выраженности считается одной из самых распространенных жалоб, особенно у женщин [5].
Признаки сухой кожи
- узкие поры;
- тусклый цвет лица;
- склонность к раздражениям;
- ощущение стянутости.
Как ухаживать за сухой кожей

Наталья Лукашева, к. м. н, дерматолог-косметолог, эксперт направления Beauty клиники «Семейная»
«Рекомендуется использовать средства на жировой основе. Дневной крем должен не только хорошо удерживать влагу, но и защищать от солнца. На вечер или ночь можно наносить питательные кремы с маслами. В холодное время года использование колд-кремов обязательно для защиты от обветривания и мороза».
Жирная кожа

Жирная кожа проявляется из-за повышенной выработки кожного сала. Для нее характерен чрезмерный блеск, сильно расширенные поры и проблема с «черными точками». Из-за нерационального ухода, например при использовании спиртовых лосьонов или щелочного мыла, жирная кожа может стать обезвоженной, из-за чего возникнут стянутость и шелушение, предупреждает дерматолог Наталья Лукашева.
Признаки жирной кожи
- хорошо заметные поры;
- глянцевый блеск;
- частые угри, акне и другие проблемы.
Как ухаживать за жирной кожей
- матировать кожу;
- сужать поры;
- предупреждать воспаления.
Наталья Лукашева:
«Для коррекции хорошо подойдут очищающие гели и кремы на основе фруктовых кислот. Один-два раза в неделю требуется глубокое очищение скрабами. Летом следует использовать солнцезащитные эмульсии, а вот в зимнее время жирная кожа практически не страдает от мороза и холодного ветра».
Комбинированная кожа
Комбинированная кожа имеет характеристики как сухой, так и жирной. Распределение сальных и потовых желез неравномерно, обычно они находятся в Т-зоне. В этом случае лоб, нос и подбородок жирные, а вокруг глаз и на щеках кожа тонкая нормальная или сухая.
Признаки нормальной кожи
- нормальные или сухие щеки;
- большие поры в Т-зоне.
Как ухаживать за комбинированной кожей
- поддерживать pH-баланс;
- увлажнять;
- защищать.
Наталья Лукашева:
«Можно использовать разные средства зонально или чередовать их через день. Для обработки Т-зоны подойдут себорегулирующие и сужающие поры тоники. Днем можно наносить легкие и увлажняющие эмульсии с матирующими свойствами. Для очищения подойдут бесщелочные пенящиеся средства. В солнечный период года рекомендуется активно пользоваться средствами, содержащими SPF-фильтры».
Читайте также:

