Как не отрывать кожу на ногах
Обновлено: 01.05.2024
Небольшие ранки, порезы и ссадины – все это дело обычное и вполне привычное. С подобными неприятностями часто приходится сталкиваться в быту. Чаще всего с такими проблемами сталкиваются дети, но и взрослые ни в коей мере не застрахованы от получения мелких травм.
Небольшие ранки, порезы и ссадины – все это дело обычное и вполне привычное. С подобными неприятностями часто приходится сталкиваться в быту. Чаще всего с такими проблемами сталкиваются дети, но и взрослые ни в коей мере не застрахованы от получения мелких травм.
С одной стороны большинство уверены, что наверняка знают, как надо поступить – йод, спирт, пластырь или бинт являются основными помощниками в беде. Однако все несколько сложнее, ведь при неправильной обработке раны можно получить осложнения, которые приведут к инфекции, длительному заживлению или некрасивому шраму.
Виды ссадин и ран
С порезами и всевозможными ссадинами мы сталкиваемся в простом быту. Ссадина – это повреждение, получаемое при механическом трении о грубую и шероховатую поверхность, чаще твердую. Это может быть в результате падения на асфальт или гравий.
Ссадина может быть поверхностной, в этом случае затронут только эпидермис. Место краснеет, немного отекает. Если травма более глубокая, то повреждается не только эпидермис, но и капилляры, что приводит к точечному кровотечению, выделяются капельки крови, но самое главное – человек испытывает сильную боль.
Порез – это неглубокая резаная рана. При такой травме повреждается либо только кожа, либо затрагивается слой жировой клетчатки. В таких случаях возникает кровотечение, интенсивность которого будет определяться глубиной пореза и количеством поврежденных сосудов.
Раны бывают разные поверхностные или глубокие, могут даже повреждаться крупные сосуды. В таком случае возникает сильное кровотечение. Раны могут сопровождаться ушибами, кровоподтеками. Кроме того в рану нередко попадают грязь, различные предметы, земля и т.д.
Лечение ран и ссадин
В первую очередь необходимо обеззаразить полученную рану. Это сделать надо до лечения. Иначе в рану и ткани может попасть инфекция, которая вызывает воспалительные процессы.
При порезах, ранах и ссадинах действуют по следующему алгоритму:
- Промывание – рану промывают под проточной водой, желательно с хозяйственным мылом. Можно растворить в бутылке с водой мыло и промыть раствором рану. Таким образом, смывается грязь, песок, а также останавливается кровотечение, если оно небольшое.
НЕЛЬЗЯ: не используйте воду из открытых водоемов (река, озеро, пруд), так как в них живут микроорганизмы, способные вызвать заражение и инфицирование.
Если вы получили рану на природе, и под рукой нет чистой воды, то промывать рану нужно любым антисептиком на водной основе – перекись водорода, хлоргексидин, мирамистин, раствор марганцовки или фурацилина. Все или любое из этих средств необходимо всегда держать в своей аптечке.
- Удаление посторонних включений и предметов. На данном этапе удаляются инородные тела из раны. Делается это при помощи пинцета, очень аккуратно.
НЕЛЬЗЯ: расширять рану, копаться в ней и т.д. Лучше обратиться за помощью к специалистам.
НЕЛЬЗЯ: поливать раны и ссадины спиртовыми растворами (йод, зеленка, водка и т.п.), так как они могут привести не к лечению, а к ожогам. Такими растворами можно лишь смазывать ткани, окружающие рану.
- Заживляющие мази – эти составы необходимо использовать, чтобы раны быстрее заживали. Это могут быть спреи, гели, мази, желе. Например, солкосерил, пантенол, аргосульфан, эплан и т.д. После того как рана обработана, ее протирают сухой чистой салфеткой и наносят мазь.
НЕЛЬЗЯ: использовать на свежих ранах бактерицидные порошки, потому что они препятствуют процессу стягивания краев.
- Наложение повязки – если повреждение небольшое, то повязка не требуется. Если небольшие повреждения оставить открытыми, то они заживают намного быстрее. К тому же салфетки и бинты прилипают к коркам, а при снятии повязки корки срываются вместе с бинтами и это не только сопровождается болью, но и нарушает заживляемость раны. При больших ранах без повязок не обойтись. Это нужно для защиты и нанесения заживляющих средств, но к повязкам прибегают после того, как будет сформирована и подсохнет корочка. На глубокие раны повязка накладывается так, чтобы края раны были максимально стянуты.
Причины обращения к врачу
Надо обратиться к врачу, если рана или ссадина сопровождаются проблемами. В следующих случаях обязательно нужно посетить специалиста:
- Рана нанесена ржавым предметом – это может быть банальный гвоздь, но в таких случаях может потребоваться противостолбнячная вакцина.
- Если края раны сильно расходятся, и требуется их сшивание. Если швы не наложить, то в результате будет сильный и глубокий шрам, заживление будет медленным.
- Если рана сопровождается сильным кровотечением, которое не удается остановить в течение 20-30 минут. В таких случаях может быть либо нарушена свертываемость крови, либо поврежден крупный и важный сосуд.
- Если область вокруг раны сильно отекла, появилась припухлость, нагноение, все это сопровождается дергающей болью и повышением температуры. В таких случаях необходима хирургическая обработка раны и, вероятно, медикаментозная терапия, так как симптомы говорят об инфицировании раны.
ВАЖНО: даже самая маленькая и незначительная ранка – это нарушение кожного покрова, которое болезнетворные микробы и бактерии могут использоваться в качестве входных ворот. Особенную опасность представляют бактерии столбняка. Обязательно обрабатывайте все, даже мелкие ссадины и порезы.

Вросший ноготь: причины, симптомы, диагностика и лечение
Онихокриптозом называют врастание части ногтевой пластины в ткань ногтевого валика (если точно, боковой край). Чаще всего вросший ноготь обнаруживается на большом пальце ноги.
Появляются воспалительный процесс, отек, краснота и болезненные ощущения. Нередко только боль заставляет к врачу обратиться, когда уже терпеть невозможно и происходит нагноение. Из-за этого проблема становится хронической. По статистике хронический онихокриптоз приобретает половина пациентов.
Почему ноготь может врастать
Причины разные и условно делятся на внешние факторы и заболевания.
Внешние причины
- Незнание и несоблюдение правил проведения педикюра.


- Неудобная (не вашего размера) и узкая обувь (включая узкий нос).
Заболевания
- Вальгусные стопы и плоскостопие. Стопа деформируется, и из-за давления второго пальца искривляется большой.
- Беременность и послеродовой период. Врастать ноготь у женщин способен как на поздник сроках беременности, так и при лактации или через полтора-два месяца после родов.
- Болезни, связанные с неправильным питанием ногтевой пластины. Среди них сахарный диабет, заболевания сосудов и сердца, всевозможные эндокринные патологии и ожирение.
- Проведение лучевой или химической терапии при онкологии.

Какие симптомы говорят об онихокриптозе
Основных признаков пять, некоторые напрямую говорят об определенной стадии заболевания:
-
Постоянная боль у ногтя, которая становится особенно сильной, если надеваете не домашнюю обувь и ходите.

Диагностика
Как только заподозрили врастание ногтя, обязательно обращайтесь к специалисту по заболеваниям стоп либо хирургу.
Врачи попросят пройти несколько простых лабораторных исследований, чтобы максимально точно поставить диагноз. Это анализы крови:
- Общий. Помогает понять, на какой стадии воспаление.
- На глюкозу. Чтобы исключить наличие сахарного диабета.
Если у вас грибок, покажитесь дерматологу и придерживайтесь комплексной схемы лечения. Одного метода явно будет недостаточно. Появились осложнения? Тогда без дополнительной диагностики не обойтись.
Хирург непременно скажет сделать рентгенографию стопы, с ее помощью на кости обнаруживают нагноения и на пальце можно рассмотреть костный вырост (остеофит).
Если онихокриптоз у ребенка
Описанные ниже домашние средства можно и не пробовать, поскольку у детей все протекает серьезнее, им сложно выносить боль, труднее понять, что именно беспокоит. Сразу берите талончик к хирургу или записывайтесь к специалистам частных клиник.
Лечение в домашних условиях
Лечение в домашних условиях возможно только на начальных стадиях онихокриптоза или с целью профилактики, и требует соблюдения определенных условий:
- нужно носить только свободную обувь;
- соблюдать гигиенические правила;
- правильно стричь ногти;
- дважды в день менять носки.
Из домашних способов избавления от вросшего ногтя можно назвать шесть. Коротко опишем их ниже.
Прием нестероидных противовоспалительных препаратов
Показан при сильных болевых ощущениях. Нужно придерживаться инструкции и в целом не злоупотреблять таблетками. Использовать можно Нимесулид, Парацетамол, Ибупрофен и другие препараты из группы.

Дезинфицирующие ванночки
Для хорошего эффекта делают дважды-четырежды в день, регулярно. Растворяют в воде либо пищевую соду, либо раствор марганцовки, либо соль морскую. Ванночки размягчают ткань и помогают аккуратно удалить ноготь. Если это получается сделать, не забудьте потом протереть обработанные места йодом.
Компресс из лекарственных средств
Предназначен для снятия воспаления. Готовится из 10 миллилитров димексида, 20 — воды, 1 миллилитра дексаметазона и 1 ампулы анальгина. В растворе смачивают марлевый тампон, прикладывают к пальцу, накрывают целлофаном, забинтовывают и надевают поверх носок. Держат ночь, делают процедуру три-четыре дня. Если за указанное время не проходит, срочно к доктору.
Кипяток
Применяется исключительно в начале заболевания, не при абсцессе. Отекший, воспаленный палец на пару секунд помещают в очень горячую воду и достают обратно. Повторяют на протяжении минут 10-20. Должно получиться около 20-30 раз.
Раствор хлоргексидина
Смачивают им стерильный бинт и прикладывают в область между кожным валиком и ногтем. Как только высохнет, снова «сдабривайте» антисептиком. Ежедневно слегка продвигают бинт вперед, чтобы освободить ноготь.
Вертикальная бороздка
Она делается на роговом слое вросшего ногтя пилочкой для ногтей. Позволяет при затягивании поднять край проблемного участка.
Неплохо зарекомендовали себя в консервативном лечении и специальные лекарственные препараты: растворы и мази.
Уродерм
Главное действующее вещество — карбамид (мочевина), смягчающая ноготь и ткани и позволяющая легче производить обрезку. Наносить нужно на сухой палец, заправляя мазь лопаточкой между ногтевым краем и околоногтевым валиком. После процедуры надевают носки. Продолжительность — 3-4 дня, дальше пробуют состричь ноготь.
Мазь Вишневского
Показана при инфекциях. Состоит из березового дегтя, касторового масла, ксероформа. Наносить следует под повязку на ночь, с утра снимать. Срезать ноготь можно, если он вышел из-под валика.
Ноктинорм
Размягчает, избавляет от воспалительных и болевых симптомов. В нем экстракты маклеи и солодки, пальмовое масло, плюс горофит зверобоя, вазелин. Сначала ноги распаривают, а после на валик и всю пластину наносят бальзам. Достаточно одного-двух раз за день.
Хирургические методы
- Лазерное прижигание
Обычно к этой процедуре прибегают, если ноготь врос на уровне кутикулы. Относится к высокотехнологичным и позволяет добиться стойкой ремиссии. С помощью лазерного пучка выжигается часть проблемного ногтя и ростковые клетки, удаляются грануляции и воспалившаяся ткань.


Как вести себя после хирургического вмешательства
Резекция — довольно серьезная операция, требующая длительного восстановления. Поначалу обработанный участок будет болеть. Полное заживление происходит в течение месяца, и все время требуется контроль: максимально оберегать ногтевое ложе от попадания инфекции. Еще прибегают к таким мерам:
- Три-пять дней обрабатывают прооперированное место антисептическими средствами, например, перекисью водорода или хлоргексидином, используют антибактериальные мази (Гентаксан, Левомеколь и др.), стерильными материалами перевязывают палец. Дальше перевязка через день.
- В первые дни желательно вообще не наступать на ногу, а дальше придерживаться щадящего режима и избегать нагрузок.
- Если сильно беспокоят неприятные ощущения, можно принимать обезболивающие.
- Обувь разрешается только широкая, чтобы материалы не соприкасались с больным пальцем.
Ультрасовременные безоперационные и безопасные методы
Это оптимальное решение, поскольку проводится под контролем специалистов с использованием новейшего оборудования. Быстро и безопасно.

Подофикс (Podofix)
Подофикс — Это безоперационное лечение вросших ногтей, разработанное немецкими специалистами. Для коррекции используются небольшие скобы-пластины на ноготь, которые вполне можно покрыть лаком. Они практически незаметны, не вызывают дискомфорта, не требуют отказа от активного образа жизни. Эта скоба на клеевой основе показана и при стержневых мозолях, гипергрануляции, закручиваемости ногтей, в косметических целях.
Узнать подробнее и цена

- Комбипед (Combiped)
Комбинированная методика, конструкция сочетает в себе пластины Подофикс и скобы ЗТО (металлическая скоба и приклеивающая пластмассовая площадка). Легко устанавливается, выпрямляет ноготь, снимает болевой синдром.
Полное описание метода и цена
Возможные негативные последствия, если не начать своевременное лечение
- Абсцесс пальца
Гнойный процесс с покраснением и отеком.

Как не допустить врастания ногтя
Прежде всего, освоить азы педикюра. Правил не так много, вот главные:
- Делайте теплую ванночку для ног, чтобы ногти смягчились.
- Стригите прямо, закруглять не надо.
Гиперкератоз стоп представляет собой избыточное ороговение и утолщение эпидермиса в области подошвы. В результате кожа становится грубой и сухой, могут появиться мозоли и даже кровоточащие трещины. Именно поэтому такой патологический процесс относится не только к косметическим проблемам.
Если и вам знакомо такое состояние дермы, затрудняющее ношение легких босоножек и сланцев в летнюю жару, возможно, стоит уделить повышенное внимание своим ножкам. Диагностику заболевания можно пройти у подолога, дерматолога или ортопеда. А вот о способах лечения и профилактике гиперкератоза стоп вы узнаете из нашей статьи.
Причины гиперкератоза стопы

Гиперкератоз стоп – это натоптыш, который возникает из-за разрастания рогового слоя до 1 см и более. Данное заболевание может иметь и осложнения, которые проявляются в виде мозолей (мягких либо твердых), язвенных образований из-за чрезмерного давления на стопу, а также кровоизлияний. Все это не представляет никакой угрозы здоровью человека, но выступает неприятным косметическим дефектом, мешающим нормально передвигаться. Для того чтобы от него избавиться, проводятся различные мероприятия. Чаще всего патология появляется у тех, кто страдает диабетом, поэтому в данном случае, кроме процедур, направленных на устранение внешних симптомов, требуется лечение самого заболевания.
Нередко при гиперкератозе стоп возникают трещины, которые приносят больному довольно сильный дискомфорт. Однако подобное явление необязательно связано с отвердением ороговевшего слоя кожи, поскольку причиной может быть просто плохой уход за ногами.
Гиперкератоз можно разделить на следующие группы в соответствии с клинической картиной:
В этом случае заболевание появляется по причине нехватки в организме витамина А и плохой гигиены. Из-за ороговевшего слоя происходит закупорка волосяных фолликулов, что в итоге приводит к образованию мелких прыщей.
Самыми распространенными местами появления данной формы патологии являются бедра, локти, ягодицы и колени.
При несвоевременно начатом лечении или его отсутствии недуг может распространиться дальше, и прыщей станет больше. Данную форму болезни нередко можно встретить у детей, и поражает она чаще руки, ноги, лицо.
Рекомендуемые статьи по теме:
В данном случае заболевание проявляется в виде образований желтого цвета, напоминающих бородавки. Основным местом локализации становятся стопы и ладони.
Бородавчатый гиперкератоз наблюдается чаще всего из-за недостаточной выработки кератина или чрезмерной нагрузки на стопы.
Основной симптом этого вида гиперкератоза – наличие обширных шелушащихся участков кожного покрова. Может наблюдаться на локтях, голове, руках, лице, ногах и т. д. Встречаются случаи, когда заболевание поражает всю кожу на теле человека.
Этим видом недуга чаще всего страдают взрослые мужчины. У женщин он практически не встречается.
Для диагностики болезни достаточно осмотра. На коже можно наблюдать коричневые или желтые папулы большого размера (0,1–0,5 см). Основными местами поражения становятся голени и бедра. При отсутствии лечения гиперкератоз может перейти на слизистую рта, а также уши.
Независимо от форм заболевания чаще всего они появляются из-за проблем с синтезом кератина.
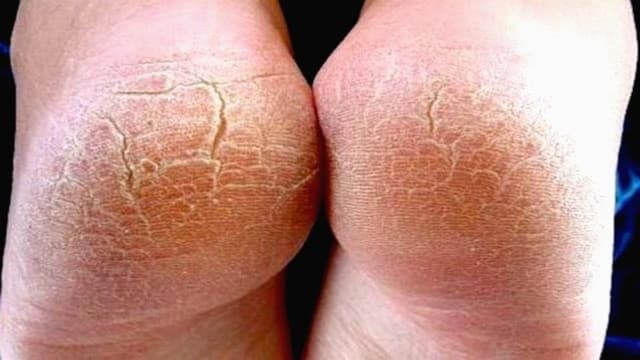
Причины развития гиперкератоза стоп (фото выше) могут быть разными, но все они делятся на внешние и внутренние.
Влияние на развитие патологии, которая представляет собой разрастание рогового слоя, оказывают:
Длительная нагрузка на отдельные участки стопы может привести к возникновению недуга. Дело в том, что при постоянном давлении начинается ускоренное размножение ростковых клеток. Когда у человека все в порядке со здоровьем, обновление верхнего слоя эпидермиса происходит методично, то есть старый отшелушивается, образуется новый. Но когда начинается слишком быстрое деление клеток, этот процесс нарушается, поскольку поверхностный слой не успевает слущиваться, а роговой все также растет, что в итоге приводит к гиперкератозу.
Ношение обуви не по размеру тоже является распространенным внешним фактором, который и становится причиной данной патологии. Причем давление на подошву оказывают не только очень тесные или узкие туфли, но и слишком свободные и стоптанные. Дело в том, что в такой обуви нет необходимой фиксации ноги, что приводит к трению и повышенной нагрузке на стопу, а затем к патологическому изменению.
Не менее распространенным внешним фактором является большая масса тела или высокий рост, что тоже способствует избыточному давлению на нижние конечности. Причиной гиперкератоза может также быть деформация стопы врожденная (в виде косолапости или плоскостопия) либо приобретенная (операции, травмы). Нагрузка сверх физиологической нормы, оказываемая на некоторые участки, приводит к повышенному на них давлению.
Гиперкератоз возникает достаточно часто из-за заболеваний, связанных с кожей или эндокринной системой. Когда у человека имеется сахарный диабет, в организме начинаются проблемы с обменом углеводами. В результате чувствительность ног (болевая и тактильная) меняется, происходит нарушение трофики тканей и кровообращения, дерма сохнет, появляются язвы и другие факторы, способные привести к развитию гиперкератоза.
Проблемы, связанные с кожей, к примеру, ихтиоз, псориаз, ладонно-подошвенная кератодермия (ЛПК), осложнения с кератиновым синтезом (врожденные) тоже нередко становятся причиной возникновения этого дефекта.
Вероятность появления болезни с последующим ее прогрессированием увеличивается в несколько раз в том случае, если происходит сочетание внешних и внутренних факторов. Если человек, страдающий сахарным диабетом, будет носить слишком тесную обувь, то прогноз в отношении жесткого рогового слоя (ЖРС) для него будет совсем неблагоприятным.
Как проявляется гиперкератоз кожи стоп
Симптоматика заболевания может быть различной в зависимости от его формы и степени тяжести.
Обработка пальцев ног (педикюр) необходима каждому человеку, ведь именно на стопы выпадает самая высокая ежедневная нагрузка. Если не ухаживать за ножками, то придется столкнуться с разными проблемами: трещинами, натоптышами, потливостью, изменениями ногтевой пластины, грибковыми заболеваниями.
Есть разные виды обработки. Например, медицинский педикюр носит оздоровительный характер, а просто салонный создан для ухода и красивого покрытия ногтей. Какой выбрать именно вам? Давайте разбираться вместе.
Основные виды обработки пальцев ног
Есть два главных типа обработки пальцев и ногтей на ногах, а также ступней – ручной (обрезной) и аппаратный. Все прочие разновидности так или иначе происходят от одного из названных.
Ручной (классический)

Другое название традиционной обработки ног – обрезной педикюр. Он выполняется без использования машинки, вручную, при помощи различных инструментов, например, бритвенного станка. Чаще всего перед его выполнением стопы распаривают в ванночке для ног с использованием специальных средств. Это необходимо для того, чтобы было легче снять грубый слой кожи. Лезвием срезают самые жесткие натоптыши и обрабатывают пятки. В домашних условиях для распаривания ног можно взять теплую воду с добавлением отваров трав, морской соли, эфирных масел или пищевой соды.
Кроме лезвия используются педикюрные терки и пилки. Их применяют для удаления отмершей кожи на менее грубых участках. Во время процедуры обрабатывают также околоногтевые валики и ногти. Кутикула удаляется вместе с наросшей кожей, пластина ногтя укорачивается и подпиливается. В самом конце применяется масло для кутикулы, лаковое покрытие и крем для увлажнения.
Необрезной (аппаратный)
Аппаратный педикюр выполняется при помощи специальной машинки, на основание которой крепятся разного размера и зернистости фрезы. Они вращаются с очень большой скоростью и за счет этого, в зависимости от предназначения конкретной фрезы, происходит или срезание отмершей кожи, или полировка различных участков, в том числе ногтей. Материал, из которого изготовлены фрезы, может быть самым разнообразным: существуют кремниевые, стальные фрезы, с алмазным напылением и прочие. Нравятся мастерам такие расходники, как песчаные колпачки.
Если кожа на ногах не в запущенном состоянии, то допускается аппаратная обработка в сухом состоянии. В этом случае ничего не срезают, лишь шлифуют пятки и наносят лак. Если же на стопах много натоптышей и огрубевших участков, то применить ремувер или распаривающую ванночку необходимо. Лишь после этого можно пускать в ход фрезы.
3 техники выполнения обработки пальцев ног
Достоинства и недостатки есть у каждой разновидности педикюра. Нужно обладать информацией о них, чтобы чувствовать себя спокойно, а мастеру обезопасить клиентов.
Современная косметология предлагает женщинам, которые постоянно стремятся к совершенству, разные способы и виды обработки пальцев ног.
Классический педикюр

Традиционная обработка пальцев ног знакома каждому, этот вид педикюра можно сделать в салоне красоты, а можно и самостоятельно.
Основные этапы:
- размягчение кожи ног отпариванием в ванночке;
- срезание натоптышей, удаление омертвевшей кожи пемзой;
- подпиливание ногтевых пластин;
- обработка кутикулы.
Этот вид педикюра самый востребованный в салонах красоты из-за его легкости, быстроты и доступной цены.
Рекомендуемые статьи по теме:
Европейский
Он во многом похож на обрезной, классический, но проводится без использования потенциально опасных инструментов и распаривания ног в ванночке.
Европейский педикюр состоит из следующих этапов:
- на кутикулу наносится специальное средство, которое делает ее мягче, после чего она сдвигается к краю ногтя, такая обработка безопаснее обрезания, к тому же при регулярном повторении данной процедуры рост кутикулы замедляется;
- желаемая форма ногтевым пластинам придается не стачиванием, а при помощи ножниц и щипчиков;
- терками и скребками снимается омертвевшая кожа с пальцев ног и стопы.
Европейский педикюр обладает большим количеством достоинств: безопасность, нацеленность на долговременный результат, красивый внешний вид ступней. Но у него есть и обратная сторона. Чтобы результат стал ощутим, нужна не одна процедура, а регулярное их повторение, по-настоящему ухоженный вид стопы обретут лишь после 6 обработки.
Аппаратный
Помимо классического вида педикюра, правильную обработку пальцев ног обеспечивает и аппаратный способ.
Он выполняется специальной машинкой для педикюра, принцип действия которой очень прост: у прибора есть много различных насадок-фрез, они вращаются на большой скорости и совершают необходимое действие. В зависимости от зернистости и размера фреза может срезать мертвую кожу, шлифовать, удалять кутикулу.
Существуют различные средства, которыми предварительно нужно обработать стопу, чтобы химическим способом избавиться от самой огрубевшей кожи. Выбор правильной насадки для того или иного этапа педикюра позволит снизить риск занесения инфекции или травмирования клиента.
Еще одно преимущество аппаратной обработки ног – более долгий период, в течение которого сохранится ухоженный внешний вид стопы.
Если вы собираетесь стать мастером аппаратного педикюра, вам придется купить сам прибор, фрезы к нему и все необходимые средства.
Фрезы для обработки пальцев ног

Насадки для аппаратной обработки стоп все разные, у них варьируются форма, диаметр, размер зерна в напылении. Опытный мастер всегда понимает, в чем предназначение каждой из насадок – это признак его высокой квалификации и гарантия верного выбора расходников. Остановимся поподробнее на том, какие бывают фрезы, и из чего их делают.
Керамические фрезы по праву считаются наименее опасными, их можно использовать даже в домашних условиях тем, кто только обучается искусству педикюра. Насадки из керамики применяются на самых разных участках: и при обработке кутикулы, и при удалении грубой кожи, и при шлифовке ногтевой пластины.
Рекомендуем
Фрезы с наиболее крупной зернистостью подходят для снятия грубой кожи, например, на пятках или с натоптышей. По своему составу такое напыление – это алмазная крошка.
Обработать кутикулу можно с помощью насадки со среднезернистым напылением. А самое мелкое зерно у тех фрез, которыми совершают шлифовку кончиков пальцев и ногтей.
Главное преимущество таких насадок – небольшая жесткость, что существенно снижает вероятность повредить что-либо, особенно это касается нежной ногтевой пластины и валика кожи вокруг нее.
Но у керамики есть и существенный недостаток: она служит гораздо меньше, чем другие.
Существует множество разновидностей таких фрез по форме: от цилиндрической до овальной. Распознать зернистость насадки очень просто, нужно лишь посмотреть на цвет полоски на наконечнике: голубой означает низкую, белый среднюю, а черный высокую.
Алмазные насадки используют для обработки наиболее грубых участков кожи и свободной части ногтевой пластины.
У фрез с алмазным напылением бывает различная абразивность:
- Суперкрупная. Ее можно отличить по черной полоске, предназначена для очень грубой кожи.
- Крупная. Полоска на этой фрезе – зеленая, функция насадки – удаление утолщений на ногте.
- Средняя. Отличается синей полосой и обтекаемой формой. Предназначена для бережной обработки вблизи нежных мест: рядом с валиками ногтя и кутикулой.
- Мелкая. Фреза с красной полоской нужна для прохождения самой кутикулы и боковых валиков кожи.
- Экстрамелкая. Насадка имеет желтую полоску, предназначена для коррекции формы ногтя.
Стальные и твердосплавные фрезы изготавливают из твердых сортов стали. Для этих насадок характерно в процессе работы оставлять после себя не пыль, а стружку.
Функционировать могут в двух режимах: стандартный подразумевает вращение в одну сторону, реверсивный включает вращение в обе стороны.
Насадка из металла прекрасно справится с первичной обработкой даже запущенных стоп. Насечки на таких фрезах бывают разными: прямыми, крестообразными или косыми. Больше всего аккуратности следует проявить при работе с фрезой, насечки которой прямые, так как она наиболее жесткая.
Если на коже имеются серьезные дефекты в виде натоптышей и мозолей, то именно стальная фреза с ними справится, не затронув при этом живой кожи.

Существует еще одна разновидность металлических насадок, которые тоже способны удалять самую грубую кожу, мозоли и натоптыши – это фиссурные (перфорированные) фрезы.
Корундовые насадки – лучший выбор для тех, кто еще в процессе обучения мастерству педикюра. Такие фрезы, скорее, шлифуют кожу, чем что-то удаляют. Поэтому для утолщенной кутикулы, особенно если она сухая, нужно подобрать другую разновидность.
Песочные колпачки являются одноразовыми насадками, продающимися в комплектах по несколько штук. Представляют из себя тканевую или бумажную основу, покрытую наждачным напылением. Бывают трех разновидностей: круглые, цилиндрические, с острыми кончиками.
Рекомендуем
Обработка колпачками проводится по сухой коже, причем они справляются даже с самыми грубыми участками и дефектами.
После применения необходимо стерилизовать основу, а сам колпачок выкинуть, во избежание инфицирования нового клиента.
Мягкие насадки сделаны из тканей, в основном натуральных, таких как фетр, замша, хлопок.
Назначение этих фрез – до блеска отполировать поверхность ногтей. Чаще это делают по-сухому, но все-таки лучше применить масло, оно полезно для ногтя и облегчает процесс. После его нанесения необходимо дождаться впитывания, удалить остатки и затем уже включать машинку.
Альтернативные виды обработки пальцев ног
Жидкий химический
Этот способ обработки стоп считается экспресс-методом. Он основывается на использовании химических средств, в составе которых присутствуют щелочи или кислоты, по своей форме это может быть гель, крем, а также эмульсия. Размягчение кожи происходит всего за несколько минут, после чего ее легко удалить.
Карбамидный

Если стопы поражены натоптышами или гиперкератозом, то рационально использование мочевины (карбамида) для их обработки. Маленький размер молекул этого вещества способствует глубокому проникновению в слои отмершей кожи и ее размягчению.
Карбамид может обогащать ткани полезными веществами, к тому же он является хорошим увлажнителем.
Последовательность процедуры:
- на кожу ног наносят антисептик в виде спрея;
- далее следует обработка карбамидом;
- засекают пять минут, по истечении которых шпателем или салфеткой снимают размягчившийся эпидермис;
- стопам придается аккуратный вид путем шлифовки;
- ногтевые пластины полируются и покрываются лаком.
Гелевый
Этот подвид педикюра бывает и щелочным, и кислотным, и карбамидным. Главное, что средство, которое используется, имеет консистенцию геля. В такой форме оно не стекает с поверхности кожи и легко удаляется – это удобно.
Многим нравятся спа-процедуры как альтернатива обычным видам педикюра. Стоит обратить на них внимание, возможно, именно они придадут особое очарование.
5 салонных методов обработки пальцев ног, которые не оставят вас равнодушными
Горячий педикюр с парафинотерапией
Данная разновидность обработки ступней хороша для максимального размягчения и увлажнения кожи.
Последовательность процедуры:
- сначала пройдитесь по коже ног щеткой со скрабом или мылом;
- удалите отмершую кожу с пяток и отшлифуйте их пилкой;
- придайте ухоженный вид ногтям;
- растопите парафин на водяной бане;
- нанесите на кожу увлажняющее средство: масло кокоса, какао или питательный крем;
- немного остудите парафин до температуры, которую сможет вытерпеть кожа;
- ступни обмакните в парафин и достаньте, повторите несколько раз;
- замотайте ноги пленкой и теплым полотенцем, оставьте на полчаса, потом снимите.
Рекомендуем
Тайский педикюр

В процессе этого вида spa-педикюра производят пилинг кожи ступней, делают массаж, наносят косметические средства для питания, увлажнения и смягчения эпидермиса. Существуют различные виды тайского педикюра: ореховый, кокосовый, кофейный. Для запущенных ног такая процедура не подойдет, но если больших проблем нет, то она великолепно расслабит ноги и окажет пользу коже.
Японский педикюр
Прекрасный способ сохранить ножки молодыми и в тонусе.
Последовательность процедуры:
- производится обработка стоп антисептиком;
- кутикула сдвигается палочкой татибана и покрывается составом из экстракта огурца;
- на кутикулу наносится средство для смягчения на основе минералов;
- стопа растирается с помощью скраба;
- ноги погружают в ароматическую ванночку;
- происходит шлифовка ногтей с использованием рисового блока;
- маслом лотоса обрабатывают кутикулу для замедления ее роста;
- пудру, в составе которой есть пчелиный воск, накладывают на ногтевые пластины, а кожу стоп смазывают средством с эфирным маслом цитрусов, которое омолаживает ее;
- в завершение процедуры на ноги наносят маску из лечебных трав и делают массаж.
Spa- педикюр – полный релакс
Эта разновидность спа-педикюра занимает очень много времени и является самой дорогой. Чтобы расслабление было полным, создают особую атмосферу, применяя для этого благовония, свечи, спокойную музыку.
Соответственно, и все прочие составляющие процедуры преследуют главную цель: клиент должен максимально расслабиться. Для этого ступни массажируют, увлажняют, охлаждают, смягчают, используя при этом самые разнообразные средства.
Для удаления омертвевшей кожи не применяются машинка или лезвия. Соли Мертвого моря и концентраты водорослей выступают в данной процедуре в качестве абразива.
На кутикулу наносят альфагидрокислоты, чтобы она стала мягкой. Лишнее удаляется. Мозоли сводят с помощью специально предназначенной для этого морской сыворотки. Ее воздействие очень нежное. Затем следует пилинг с использованием скрабов.
Рекомендуем
В самом конце накладывают лечебную маску. Летом лучше всего выбрать охлаждающую с мятой или ментолом. Также хороши масла и кремы с витамином Е, который является антиоксидантом и способствует омоложению кожи, придает эпидермису упругость и тонус.
Последним штрихом будет нанесение огуречного комплекса для увлажнения. В его составе алоэ, огуречный экстракт, пантенол, экстракт ромашки. Вся процедура длится примерно полтора часа.
Рыбный педикюр

Эта экзотическая техника родом из Азии. Для нас она относительно нова, но многие уже успели оценить ее преимущества. В чем суть, видно на фото.
Перед процедурой клиенту дезинфицируют стопы. Затем их опускают в аквариум с рыбками, которые имеют смешное название garra rufa. Именно они занимаются удалением отмершей кожи, так как эпидермис является главной составляющей их рациона.
Слюна рыбок, помимо прочего, способствует регенерации тканей, поэтому быстрее заживают ранки.
По запросу клиента в конце процедуры ногтевые пластины покрывают лаком.
Чтобы правильно выбрать вид педикюра, нужно знать особенности различных видов обработки пальцев ног и их стоимость. Также следует внимательно рассмотреть свои стопы, чтобы понять, есть ли проблемы и какие. Для здоровых ножек, которым требуется придать ухоженный вид, оптимальным будет классический вид педикюра. Но если вы заметите серьезные отклонения от нормы, такие, как вросший ноготь, бородавка, грибок, трещины, то вам необходимо посетить подолога.
Обязательно изучите цены в салоне, который вам приглянулся. Позвоните туда и проконсультируйтесь: что выбрать и на какой день можно записаться.
Регулярные ухаживающие процедуры станут гарантом красоты ваших ступней. Но имеет значение не только привлекательность. Делать педикюр нужно еще и для профилактики проблем с кожей ног, в результате и здоровье организма в целом будет крепче.
Почему клиенты выбирают Центр красоты и здоровья Veronika Herba:
Это центр красоты, где вы сможете ухаживать за собой по умеренной стоимости, при этом вашим лицом и/или телом будет заниматься не рядовой косметолог, а один из лучших косметологов в Москве. Это совершенно другой, более высокий уровень сервиса!
Получить квалифицированную помощь вы можете в любое удобное для себя время. Центр красоты работает с 9:00 до 21:00 без выходных. Главное — заранее согласовать с врачом дату и час приема.

Массаж лица против морщин: 10 эффективных техник

Как убрать второй подбородок быстро и навсегда

Полезные витамины для волос: от выпадения и для роста

Прессотерапия: худеем без нагрузок, диет и таблеток
Диабетическая стопа: симптомы, лечение и профилактика
Биохимический анализ крови как способ контроля за состоянием своего здоровья
Что такое эксфолиативный кератолиз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Похлебкиной Алевтины Алексеевны, педиатра со стажем в 6 лет.
Над статьей доктора Похлебкиной Алевтины Алексеевны работали литературный редактор Вера Васина , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Эксфолиативный кератолиз — это очаговое симметричное шелушение кожи на ладонях, поверхности пальцев и, реже, на подошвах. Заболевание характеризуется сухостью кожи и поверхностными пузырями, заполненных воздухом.
Также эксфолиативный кератолиз называют рецидивирующей фокальной ладонной десквамацией, сухим пластинчатым дисгидрозом и рецидивирующей ладонной десквамацией.

Заболевание широко распространено и часто носит хронический, но доброкачественный характер. Эксфолиативный кератолиз чаще встречается у детей и подростков, реже у взрослых. Нередко его ошибочно принимают за псориаз, экзему или хронический контактный дерматит. У людей с повышенной потливостью рук состояние ухудшается в тёплую погоду и может быть связано с гипергидрозом — усиленным потоотделением [1] .
Ранее эксфолиативный кератолиз называли дисгидротической экземой , и считалось, что заболевание вызвано нарушением работы потовых желёз. Эта связь уже опровергнута, но термин "дисгидротическая экзема" всё ещё используется [2] .
Дисгидротическая экзема, также называемая помфоликсом, может предшествовать эксфолиативному кератолизу. При этом состоянии на пальцах рук, ног, ладонях и подошвах образуются волдыри, наполненные жидкостью, и возникает сильный зуд [2] . Причина дисгидротической экземы неизвестна, но, вероятно, на развитие заболевания влияет множество факторов. В большинстве случаев причину и предрасполагающий фактор выделить невозможно [17] .
Причины эксфолиативного кератолиза
Предполагалось, что экфолиативный кератолиз может быть вызван грибковым поражением, но в дальнейших исследованиях эта гипотеза не подтвердилась.
Возможные провоцирующие факторы эксфолиативного кератолиза:
- трение и контакт с водой[3][6];
- мыло, моющие средства и растворители: химические вещества, содержащиеся в них, могут привести к появлению трещин и пузырей на руках;
- аллергия: продукты питания, загрязнение воздуха и другие вещества могут спровоцировать появление аллергии на коже;
- стресс: может не только вызвать, но и усугубить течение болезни;
- жаркий климат: при тёплой погоде потоотделение усиливается, что может привести к шелушению кожи;
- воздействие солёной воды;
- сухость кожи.
Эксфолиативный кератолиз не связан с дефицитом какого-либо витамина . Встречаются семейные случаи заболевания, однако генетическая роль в развитии эксфолиативного кератолиза изучена недостаточно [14] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эксфолиативного кератолиза
Эксфолиативный кератолиз часто протекает без выраженных симптомов и проявляется незначительным поражением кожи ладонно-подошвенной области [5] . Отшелушиванию кожи предшествует появление наполненных воздухом пузырей, которые никогда не бывают заполнены жидкостью [3] . В некоторых случаях заболевание начинается только с очагового шелушения кожи, без образования пузырей.
После вскрытия пузырей остаются широкие сетчатые, круглые или овальные очаги. Они шелушатся, распространяются по периферии и образуют большие округлые участки, напоминающие кружева.

Участки слущенного эпителия теряют защитную функцию, становятся красными, сухими и покрываются трещинками. Шелушению может предшествовать небольшой зуд или жжение, в некоторых случаях область слущенного эпителия становится болезненной [3] .
Высыпания всегда симметричные. Иногда на кончиках пальцев образуются глубокие трещины, кожа становится жёсткой и немеет — в таком случае для полного заживления потребуется 1—3 недели. Эксфолиативный кератолиз может повториться через несколько недель после того, как на месте отшелушивания образовалась новая кожа.
Патогенез эксфолиативного кератолиза
Эпидермис — верхний наружный слой кожи, состоящий из кератиноцитов. Эти клетки содержат белок кератин, необходимый для прочности и эластичности кожи. Когда кератин разрушается, прочность кожи снижается, из-за чего она начинает шелушиться.
Также в эпидермисе содержатся корнеодесмосомы — белковые структуры, которые соединяют кератиноциты в сеть. В верхнем роговом слое кожи количество таких структур обычно уменьшается. Это нормальный физиологический процесс. Он называется десквамацией. Благодаря нему клетки кожи отшелушиваются, при этом поддерживается постоянная толщина рогового слоя [8] .

Исследование 24 пациентов с эксфолиативным кератолизом показало, что заболевание может возникать из-за дисбаланса активности ферментов, участвующих в процессе десквамации, особенно на коже ладоней [3] .
Точный механизм развития эксфолиативного кератолиза неизвестен. Прояснить возможные генетические или приобретённые причины заболевания помогут дальнейшие исследования десквамационных ферментов и ингибиторов — веществ, подавляющих или задерживающих течение ферментативных процессов. К таким веществам относятся ингибитор секреторной лейкоцитарной протеазы (SLPI), альфа-2 макроглобулин-1 (A2ML1), сульфат холестерина и ион цинка.
Классификация и стадии развития эксфолиативного кератолиза
По МКБ-10 (Международной классификации болезней) дерматологи часто кодируют эксфолиативный кератолиз как L26, относя заболевание к "другим эксфолиативным состояниям".
Классификации и стадийности эксфолиативный кератолиз не имеет. Заболевание иногда может приобретать хроническое течение с периодами ремиссии и обострения.
Осложнения эксфолиативного кератолиза
Эксфолиативный кератолиз не вызывает системных проявлений или осложнений. При заболевании может повреждаться кожа, в результате чего присоединяется бактериальная инфекция. Её признак — красные пятна, которые превращаются в гнойнички и пузырьки. Пузырьки безболезненные и легко вскрываются, образуются желтоватые чешуйки, так называемые "медовые корочки". При этом может возникать зуд.

Диагностика эксфолиативного кератолиза
Диагноз "эксфолиативный кератолиз" ставится на основании данных клинического обследования и сбора анамнеза [15] . Некоторые пациенты отмечают, что состояние усугубляется после воздействия химических или физических раздражителей, таких как вода, мыло и моющие средства. Другие ассоциируют шелушение кожи с повышенным потоотделением.
Эксфолиативный кератолиз, вероятно, распространён, но часто протекает бессимптомно, поэтому врачи его наблюдают редко.
При осмотре отмечаются симметричные округлые участки шелушения на ладонях и, реже, на стопах. При этом воспаление на коже отсутствует.
Обычно дополнительное диагностическое тестирование не требуется. Однако в более сложных случаях, при подозрении на грибковое поражение, может потребоваться исследование с гидроксидом калия (KOH).
Биопсия кожи при кератолизе показывает расщепление и частично разрушенные корнеодесмосомы в роговом слое.
Патч-тесты , оценивающие потенциальную контактную аллергию , при эксфолиативном кератолизе отрицательны.
Дифференциальную диагностику проводят со следующими заболеваниями:
- различные формы дерматита рук, включая контактный дерматит, — для него характерен зуд, воздействие провоцирующих факторов в анамнезе, положительный ответ на гормональные мази;
- дисгидроз — сопровождается зудом, появлением трещин и везикул, наполненных жидкостью; — бляшки с чёткими границами бордово-красного цвета, выступающие над поверхностью кожи;
- дерматофития рук — изменение ногтей на руках и ногах, положительный ответ на противогрибковые препараты, не всегда симметричное поражение;
- простой буллёзный эпидермолиз — пузыри на разных участках кожи младенцев, возникающие после трения;
- ограниченный ладонный гипокератоз — редкое состояние, характеризуется центральной розовой областью с тонкой кожей на ладонях или подошвах стопы, по краям резкий переход к нормальной коже;
- пальмоплантарная кератодерма — возникает на коже стоп и кистей, характеризуется выраженным утолщением кожи [11] ;
- синдром акрального шелушения кожи — генетическое заболевание с пожизненным отслаиванием кожи.
Лечение эксфолиативного кератолиза
Причин возникновения эксфолиативного кератолиза может быть несколько, и не всегда они очевидны. Поэтому лечение болезни направлено на устранение симптомов и усугубляющих факторов. Это достигается защитой рук от физических или химических раздражителей ношением перчаток, когда это возможно.
Активное увлажнение кожи — важный, безопасный и эффективный метод лечения [10] . Наиболее подходящим способом для большинства пациентов являются кератолитические кремы, содержащие мочевину, молочную кислоту, лактат аммония или салициловую кислоту. Кремы с мочевиной увлажняют кожу и предотвращают её сухость. Кремы могут содержать мочевину 20 % или 40 %, 12 % лактата аммония, 6 % салициловой кислоты и 12 % молочной кислоты. Любой из них применяют до двух раз в день.

Приём наружных гормональных препаратов (стероидов) не требуется, так как воспаление отсутствует.
В некоторых исследованиях упоминается использование фотохимиотерапии с псораленом и ультрафиолетовым светом (PUVA), но только при тяжёлых случаях, так как риски этой терапии превышают пользу [9] .
PUVA-терапия заключается в приёме пациентом фотоактивного материала псоралена с последующим воздействием на кожу UVA лучей. Данных, подтверждающих пользу фототерапии при эксфолиативном кератолизе, на сегодняшний день недостаточно.
Возможные побочные эффекты PUVA-терапии: покраснение кожи вплоть образования пузырей, зуд; к редкими побочными эффектам относятся головная боль, головокружение, учащённое сердцебиение и слабость [4] .
Также в литературе встречаются данные о лечении эксфолиативного кератолиза ацитретином [7] [14] . Но для рутинного применения ацитретина в качестве лечения кератолиза информации пока недостаточно. Ацитретин — это производное витамина А, которым лечат псориаз.
Прогноз. Профилактика
Прогноз благоприятный. Обычно симптомы эксфолиативного кератолиза проходят самостоятельно или после прекращения контакта с провоцирующим фактором. Спустя несколько недель или месяцев формируется здоровая кожа. Однако через несколько недель может возникнуть рецидив.
Иногда кератолиз приобретает хронический характер и длится много лет подряд. В таком случае заболевание трудно поддаётся лечению. С возрастом эксфолиативный кератолиз возникает реже [2] .
Меры профилактики:
- избегать веществ, которые способствуют шелушению, например растворителей, антибактериального мыла и некоторых тканей;
- соблюдать гигиену рук и ног с частой стрижкой ногтей — это поможет избежать вторичного инфицирования;
- использовать перчатки при контакте с химическими веществами;
- наносить увлажняющие кремы для рук, особенно полезны кремы, содержащие мочевину, молочную кислоту или силикон.

Роль продуктов питания в развитии эксфолиативного кератолиза не доказана, поэтому соблюдать диету не нужно.
Читайте также:

