Как называется кожа рядом с ногтем
Обновлено: 28.04.2024
Что такое вросший ноготь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Костромин Р. А., хирурга со стажем в 6 лет.
Над статьей доктора Костромин Р. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
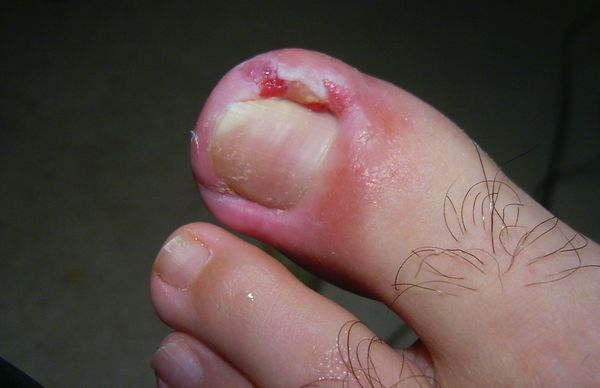
Вросший ноготь, или онихокриптоз — это заболевание, при котором ногтевая пластинка врастает в боковой край околоногтевого валика. Ткани вокруг ногтя воспаляются, краснеют, появляется болезненный отек с гноем. Чаще всего онихокриптозом поражаются большие пальцы стоп. В начальной стадии проявляется болью при ходьбе, а в дальнейшем неприятные ощущения не проходят и в состоянии покоя. При отсутствии специализированного лечения заболевание часто рецидивирует. Периоды воспаления сменяются периодами ремиссии годами, а лекарственное лечение (противовоспалительная, антибактериальная терапия) дает кратковременный эффект.
Основные причины возникновения заболевания:
- Неправильный уход за пальцами стоп:
- если углы ногтя выстригать слишком глубоко, это приведет к неправильному росту ногтевой пластины и врастанию в мягкие ткани околоногтевого валик;
- ношение тесной обуви с узким носком механически вдавливает кожный валик в ногтевую пластинку. Это провоцирует воспаление, которое в дальнейшем развивается в онихокриптоз. В молодом и трудоспособном возрасте тесная обувь — основная причина появления вросшего ногтя;
- длительное сдавливание пальцев стоп гипсовой лангетой, либо другой иммобилизующей или корригирующей повязкой также может привести к врастанию ногтя.
- Анатомические особенности строения стопы и пальцев[1]:
- врожденные и приобретенные костные деформации — плоскостопие, широкая стопа, вальгусная деформация первого пальца стопы;
- физиологически крупные, мясистые околоногтевые валики.
- Факторы, приводящие к вторичному развитию вросшего ногтя:
- грибковое поражение пальцев стоп (онихомикоз): ногтевая пластинка утолщается, деформируется и врастает в околоногтевой валик;
- травма стопы;
- сахарный диабет, подагра и др.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вросшего ногтя
Жалобы при обращении к врачу чаще всего одни и те же: боль в области большого пальца стопы, которая появилась либо без видимой причины, либо после травмы или ношения неудобной обуви. Для заболевания характерно усиление интенсивности боли, отёк и гиперемия околоногтевого валика, появление гноя и разрастание грануляций, называемых «дикое мясо» (в связи со схожестью по цвету с сырым мясом).
Клинически выделяют три стадии развития заболевания [3] :
- Умеренный, либо незначительный отёк и инфильтрация ногтевого валика без изменения ногтевой пластинки, выделения гноя и «дикого мяса». Боль чаще всего появляется при движении и ношении обуви.
- Выраженный отёк околоногтевого валика, его увеличение и деформация, «наплыв» тканей на ногтевую пластинку, появление гноя, уплотнение ногтевой пластинки, её тусклость;
- Резкий отёк и гиперемия околоногтевых валиков, выраженные гипергрануляции, «дикое мясо», гной. Ногтевая пластинка истончается, становится ломкой и подвижной.
Все стадии развития заболевания могут осложняться воспалительным процессом.
Патогенез вросшего ногтя
При разборе патогенеза (механизма появления и развития болезни) онихокриптоза важно учитывать особенности строения и роста ногтя [4] .
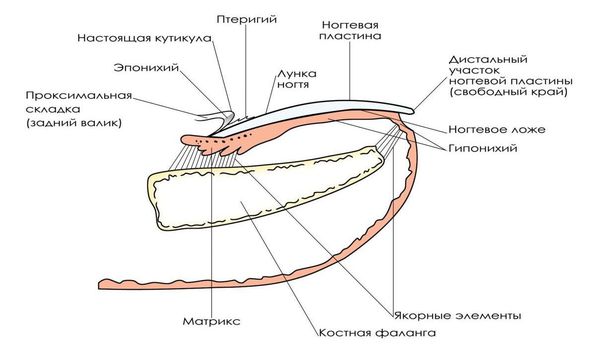
Рост ногтя происходит постоянно, в течение всей жизни человека. Скорость роста составляет около 0,1 мм в сутки, ноготь полностью обновляется через 100 дней.
Ногтевая пластинка образуется в герминативной зоне (матрикс) и в дальнейшем продвигается по ногтевому ложу. При удалении части ногтевой пластинки и сохранении матрикса ноготь вырастет вновь и вызывает те же проблемы, происходит рецидив заболевания.
Ногтевая пластина не растёт в ширину, и врастание ногтя возникает исключительно из-за воспаления околоногтевого валика. В процессе развития болезни мягкие ткани околоногтевого валика травмируются об острый край ногтевой пластины. Начинается воспалительный процесс с отёком мягких тканей, из-за которого они ещё больше вдавливаются в ноготь. В результате постоянной травматизации начинает разрастаться грануляционная ткань (довольно мягкая и пористая, воспринимаемая незнающим человеком как «лишняя кожа»). Постепенно отёк и воспаление нарастают, всё больше причиняя дискомфорт. Присоединяется грибковая и бактериальная среда, возникает изменение цвета пораженного околоногтевого валика, локальное повышение температуры и выделение гноя. Носить привычную обувь становится практически невозможно, попытки опереться на больной палец вызывают острую боль. Далее воспалительный процесс приобретает хроническое течение, грануляционная ткань уплотняется, ногтевая пластинка деформируется, и воспаление может распространиться на костную ткань [5] .
Классификация и стадии развития вросшего ногтя
Классификация Д.И. Муратова (1972) наиболее полно отражает причины и патогенез заболевания. Автор подразделяет течение заболевания на четыре степени тяжести [6] :
Первая степень: обычная форма ногтя, жалобы на боль в ногтевой фаланге пальца, умеренная отёчность и покраснение бокового валика на первом пальце стопы.
Вторая степень: форма ногтя выпуклая, его толщина колеблется в пределах 0,5-1 мм, виден врастающий край. Угол врастания ногтя варьирует от 15 до 30 градусов.
Третья степень: ноготь принимает башневидную форму, края глубоко врастают в окружающие ткани. Толщина ногтевой пластины составляет 2,5 мм, а угол врастающего края достигает 30-45 градусов.
Четвертая степень: форма ногтя приобретает вид рога или когтя, его толщина более 2,5 мм, угол искривления врастающего края более 45 градусов, наблюдаются клинические симптомы трофических изменений матрикса, тканей ногтевого ложа и ногтя.
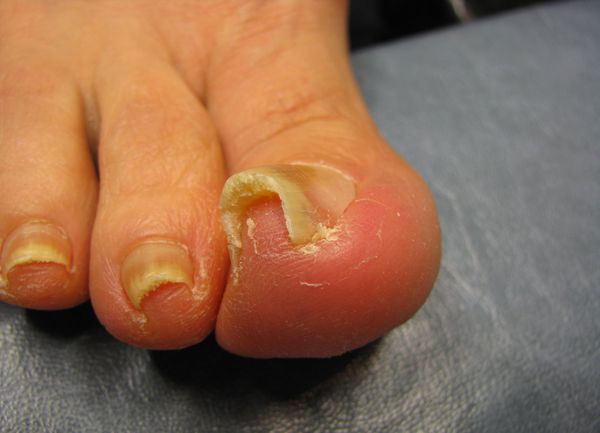
Осложнения вросшего ногтя
Осложнения при несвоевременном лечении вросшего ногтя связаны с развитием инфекционно-воспалительного процесса, который выражается в следующих патологических состояниях [7] :
- Абсцесс пальца стопы — формирование полости с гнойным содержимым, отёк и покраснение всей ногтевой фаланги. Требует хирургического вмешательства.
- Остеомиелит ногтевой фаланги пальца — инфекционный процесс переходит на кость, необходимо медикаментозное и оперативное лечение. При позднем обращении может потребоваться ампутация фаланги пальца.
- Гангрена пальца стопы — необратимое повреждение (некроз) мягких тканей стопы. Единственный способ лечения при таком состоянии — ампутация ногтевой фаланги или всего пальца.
- Лимфангиит или лимфаденит — распространение инфекции по лимфатической системе с поражением лимфатических сосудов или лимфатических узлов. Требует комплексного лечения с назначением противовоспалительной и антибактериальной терапии.
Сахарный диабет, облитерирующий атеросклероз сосудов нижних конечностей и иммунодефицит повышают вероятность развития осложнений. Также к факторам риска относят курение, ожирение, старческий возраст. Снижение местных защитных реакций приводит к более частому выявлению микозов. Кроме того, длительно существующий вросший ноготь может стать причиной формирования фибром и злокачественных новообразований.
Диагностика вросшего ногтя
Диагностика вросшего ногтя начинается с выявления характерных жалоб, причин развития заболевания и предрасполагающих факторов. При осмотре врач устанавливает наличие анатомических особенностей, стадию развития заболевания, наличие осложнений, проводит сравнительный осмотр другой конечности.
Характерный вид пальца, наличие предрасполагающих факторов и анатомических особенностей, признаки воспаления, гнойные выделения и грануляции позволяют без труда поставить диагноз и определить степень тяжести процесса [8] .
При подозрении на возможность осложнений, а также для уточнения причин развития заболевания врач использует дополнительные методы диагностики:
- Общий анализ крови — для исключения признаков общего воспалительного процесса.
- Рентгенологическое исследование стоп. Рентгенограмма предназначена для выявления распространения гнойного воспаления, перехода патологического процесса на кости фаланг, а также для уточнения анатомических особенностей стопы (степени отклонения первого пальца стопы, оценки степени плоскостопия).
- Посев гнойного отделяемого для изучения вида возбудителя. Это необходимо, чтобы определить чувствительность бактерий к антибиотикам при длительном рецидивирующем течении заболевания и неэффективности терапии.
Лечение вросшего ногтя
На начальном этапе развития заболевания назначается консервативное лечение с устранением предрасполагающих факторов заболевания. Рекомендуется уменьшение нагрузки на палец, ограничение ходьбы, ношение свободной обуви (по возможности ходьба без обуви), прикладывание холода к месту воспаления, гигиена стоп, исключение травматизации, компрессы с антисептическими растворами. Не рекомендуется применение мазей, таких как ихтиоловая мазь или мазь Вишневского. Если воспаление проходит, то больному рекомендуется соблюдать осторожность и при рецидиве воспаления снова обратиться к хирургу.
При неэффективности проводимой терапии, более поздней стадии заболевания или рецидивирующем течении показано хирургическое вмешательство.
В настоящее время известно более 150 способов хирургического и консервативного лечения вросшего ногтя [2] [9] . Однако желаемый результат (минимальный риск рецидива, высокий косметический эффект, высокая скорость восстановления) дают лишь некоторые из них.
Наиболее эффективные и часто применяющиеся хирургические операции:
- Краевая резекция ногтевой пластинки без резекции околоногтевого валика — включает в себя удаление 1-2 мм вросшего края ногтевой пластинки с разрушением ростковой зоны удалённого фрагмента для исключения рецидива. Операция выбора при незначительно и умеренно изменённом околоногтевом валике без выраженных грануляций и «дикого мяса».
- Краевая резекция ногтевой пластинки с резекцией околоногтевого валика (операция по Бартлетту, по Шмидену) — дополнена одним из вариантов резекции околоногтевого валика. Показана при выраженном изменении околоногтевого валика, обильных грануляциях и наличии «дикого мяса». В данном случае резецированный околоногтевой валик ушивается однорядными узловыми швами. Данный вид операции более травматичный, однако при проведении операции значительно снижается риск рецидива.
- Полное удаление ногтевой пластинки (операция Дюпюитрена) используют всё реже в связи с высоким риском рецидива, высокой интенсивностью боли после операции и низким косметическим эффектом. Операция выбора при сильном поражении ногтевой пластины, например, при онихомикозе.
- Радиоволновой и лазерный методы. В чистом виде применяются редко, однако могут дополнять краевую резекцию. После удаления вросшей части ногтя радиоволновым методом врач воздействует на фрагмент ростковой зоны с целью его разрушения и профилактике рецидива. Ту же процедуру хирург может сделать при помощи лазера.
Любая операция может производиться в условиях малой операционной, не требует длительной предоперационной подготовки и выполняется под местной анестезией. Раствор анестетика (новокаин, лидокаин) вводится в основание большого пальца. Полный анестезиологический эффект достигается через 7-10 минут после введения анестетика.
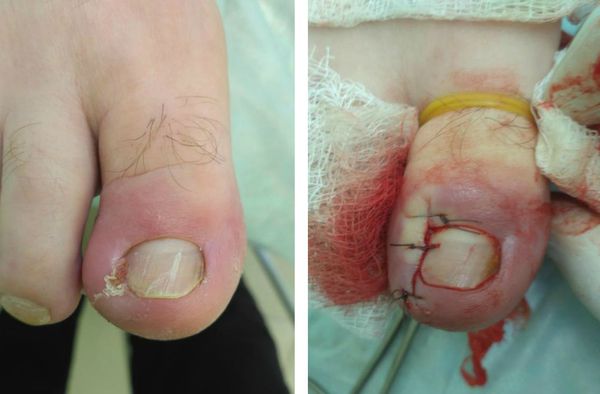
При правильном проведении анестезии операция по удалению вросшего ногтя абсолютно безболезненная и занимает от 10 минут, в зависимости от сложности и распространённости процесса. Перед анестезией врач обязан уточнить у пациента наличие аллергии на анестетик и другие лекарственные препараты. После операции накладывается тугая асептическая повязка с антисептиком. Перевязки в послеоперационном периоде достаточно проводить один раз в день под контролем врача. Швы снимаются на 7-14 сутки, в зависимости от объёма операции и способностей организма к восстановлению.
Вышеперечисленные методики требуют исключительно квалифицированного лечения. Если воздействие будет недостаточным, велика вероятность рецидива заболевания. В случае избыточного воздействия могут быть повреждены участки ростковой зоны, что вызовет стойкую деформацию ногтя на всю жизнь.
Существует большое количество научных работ, исследующих способы комбинированного лечения вросшего ногтя. Рассмотрены способы криодеструкции, динамической деструкции фенолом, озонотерапии, ультразвука, КВЧ-облучение и т. д., однако широкого распространения данные методики не получили [10] [11] [12] .
Отвечу на наиболее частые вопросы пациентов:
- После операции можно уйти домой на своих ногах, можно водить машину и вести привычный образ жизни.
- Эффект анестезии сохраняется до 2 часов, после чего появляется боль в области послеоперационной раны. Для послеоперационного периода заранее расписывается обезболивающая терапия с учётом аллергии и сопутствующих заболеваний пациента.
- После операции повязка может незначительно пропитаться кровью, но при сохранении признаков кровотечения необходимо в неотложном порядке обратиться к лечащему доктору.
Прогноз. Профилактика
При своевременном обращении к врачу, правильном проведении операции и соблюдении необходимых рекомендаций риск рецидива остается достаточно низким.
Хирургическое лечение — самый эффективный способ лечения данного заболевания. Консервативные методы способны устранить проблему лишь на самых начальных стадиях [2] и используются с операцией в комплексе.
Операция по удалению вросшего ногтя обычно не требует особой подготовки и может проводиться в условиях частных медицинских центров. При правильном выборе анестезии она абсолютно безболезненная, занимает от 10 минут и имеет низкий процент рецидива. Операция устраняет заболевание, улучшает косметический эффект и повышает качество жизни пациента, не ограничивая его повседневную активность.
Для профилактики вросшего ногтя необходимо устранить причины его возникновения:
- носить удобную обувь;
- соблюдать гигиену в уходе за ногтями;
- правильно подрезать ногти: по прямой линии, проходящей не ниже верхушки пальца;
- края ногтя подпиливать пилочкой по углам, чтобы они были гладкими и не травмировали кожу.
Помимо этого, рекомендуется корректировать сопутствующие заболевания: нормализовать сахар в крови при сахарном диабете, контролировать массу тела при ожирении, вылечить онихомикоз (грибок стопы), носить ортопедическую обувь при плоскостопии и силиконовые вкладыши при вальгусной деформации пальцев стопы.

Ониходистрофия (код по МКБ 10 – L 60) – это термин, которое объединяет патологические изменения формы, структуры или окраски ногтя. Их вызывает нарушение обмена веществ, питания тканей ногтевой пластины на фоне системных патологий, травм, инфекций, генетических аномалий. Признаки ониходистрофии ногтей обнаруживают у детей и взрослых, чаще у женщин, чем у мужчин.
Классификация ониходистрофий
По внешним проявлениям ониходистрофии делят на разные виды. Рассмотрим их ниже.
Ломкость
Ломкость ногтей встречается в основном у женщин. Пластины отличаются повышенной хрупкостью, даже от легкого воздействия обламываются по всей толщине.

Расщепление
Проходит в двух направлениях – продольном и поперечном. Поперечное называется онихорексис, продольное – онихошизис.
При онихошизисе пластина отрастает до свободного края неповрежденной. Затем расщепляется на два, три или четыре слоя, которые обламываются либо растут по отдельности параллельно друг другу. Чтобы придать ногтям аккуратный вид, рекомендуют их коротко подстричь. Если не устранить причину расслоения, отрастающий свободный край будет опять расщепляться. Чаще страдают второй, третий, четвертый пальцы рук.

При онихорексисе вначале ноготь раскалывается вертикально со стороны свободного края, а затем образовавшаяся трещина удлиняется по направлению к зоне роста ногтя. Такое отклонение обычно вызывают травмы. В зависимости от тяжести повреждений образуются поверхностные (длиной до 5 мм) и глубокие трещины, доходящие до ногтевого матрикса, разделяющие ноготь на две половины.
Борозды
Борозды бывают множественными и единичными, разной глубины, ширины, продольными, поперечными. Появляются на всех пальцах сразу или только на одном.
Вертикальные гребни проходят параллельно боковым валикам по всей длине ногтя: от свободного края до кутикулы. Из-за снижения кровообращения, скорости обмена веществ их обнаруживают у пожилых людей.

Горизонтальные борозды называют линиями Бо. Они выглядят как небольшие углубления в виде полосок или дуг, проходящие через всю ногтевую пластину от одного бокового валика к другому. Иногда по нижнему краю есть возвышающийся гребешок. Борозды бывают поверхностными и при тяжелом повреждении ногтевого матрикса глубокими. Если травма случается дважды или трижды через небольшие временные промежутки, образуется 2 – 3 борозды, поверхность пластины становится волнистой. Обычно линии Бо формируются на ногтях большого, указательного, среднего пальцев рук.

Еще один тип борозд называется срединная каналообразная ониходистрофия. По центру или по краям появляется глубокая, продольная выемка, которая начинается у основания ногтя и продвигается к свободному краю. Характерный признак срединной дистрофии – симптом «елочки», когда от центра борозды под углом отходят полоски, напоминающие ветки ели.
Отслоение
Тип дистрофии, при котором пластина отслаивается от ногтевого ложа со стороны свободного края, называют онихолизис. Он развивается из-за разрыва прочной связи пластины с мягкими тканями. Отслоившаяся часть сохраняет целостность, но теряет прозрачность, становится белой. Пример такой ониходистрофии ногтей на фото.

При отсутствии инфекционных осложнений поверхность пластины остается без изменений. Зона онихолизиса составляет до половины ее площади. Полная отслойка, доходящая до матрикса, происходит редко.
Если ноготь отсоединяется со стороны нижнего валика, то это называется онихомадезис. Такой тип ониходистрофии ногтевой пластины встречается редко. Нарушение развивается быстро, сопровождается болью, воспалением. В основном страдают ногти на больших пальцах.
Утолщение
Утолщение или гипертрофия ногтей заключается в увеличении толщины пластины. В норме она составляет 0.4 – 0.5 мм на руках и 0.8 – 0.9 мм на ногах. Если это значение превышает указанные величины, пластина становится грубой на ощупь, теряет прозрачность, доставляет неудобства в уходе, неприятные ощущения.

В запущенных случаях при резкой гипертрофии развивается онихогрифоз. Это состояние, при котором меняется текстура, направление роста ногтя. Он закручивается, по форме напоминает птичий коготь, цвет становится грязно-желтым, серым или коричневым. Поверхность неровная, шероховатая, бугристая. Как правило, встречается такая ониходистрофия ногтей на стопах у пожилых людей.
Утолщение ногтевых пластин наблюдается при склеронихии, когда повреждаются все пальцы рук и ног одновременно. Вначале ноготь становится плотным, теряет эластичность, прозрачность, а затем отделяется от ложа. Окраска переходит в желтую или коричневую, лунка исчезает, рост замедляется.
Изменение цвета
Самая частая форма нарушения пигментации ногтей – лейконихия. Отклонение проявляется в виде белых пятен, точек, полосок разного размера, формы. Ониходистрофия встречается на руках. При лейконихии структура ногтевой пластины сохраняется. Пятнышки или полосы сначала появляются у основания ногтя, а затем по мере роста продвигаются к свободному краю. Бывают случаи тотальной лейконихии, когда пластина полностью становится белой, окраска не исчезает по мере отрастания ногтя.

При болезнях печени, желчного пузыря, эндокринной системы, на фоне приема некоторых лекарств ногти приобретают желтоватый оттенок. При недостатке кислорода, нарушениях кровообращения становятся синюшными, а при травмах – черными в результате подногтевых кровоизлияний. Темные пятна или полосы на ногте также вызывает отложение в пластине пигмента меланина.
Грязно-серый или желтый цвет характерен для поражения грибками, а желто-зеленый – для бактериальной инфекции.
Изменение окраски ногтя – один из симптомов трахионихии, которая характеризуется нарушением цвета, текстуры. Пораженный ноготь тускнеет, стает шероховатым, теряет блеск, иногда покрывается вдавленными точками.

Точечные углубления
Ониходистрофия в виде множественных точек развивается на фоне хронических болезней кожи. При этом поверхность пластины напоминает наперсток.

Размягчение
К редким типам ониходистрофии относится гапалонихия. При этой болезни пораженная пластина теряет жесткость, становится мягкой. Легко сгибается, обламывается, трескается со стороны свободного края.
Изменение формы
- Койлонихия, когда пластина напоминает блюдце с углублением посередине. Структура ее остается гладкой, без утолщения. Чаще поражаются указательный, средний пальцы рук.
- Платонихия, при которой поверхность ногтя становится плоской, без выпуклостей;
- Ногти Гиппократа. При этой деформации площадь пластины увеличивается, по форме напоминает часовые стекла. Структура, окраска остаются нормальными.


Что вызывает ониходистрофии?
Они возникают с рождения или приобретаются в течение жизни.
Врожденные дистрофии ногтей – это следствие пороков развития плода, генетических аномалий, отягощенном семейном анамнезе. Приобретенные возникают на фоне травм, неправильного ухода, инфекций, хронических болезней, трофических нарушений.
К сожалению, причины ониходистрофии ногтей не всегда удается установить, так как иногда их провоцируют разные факторы.
- заболевания эндокринной системы (сахарный диабет, болезни щитовидной железы);
- травмы;
- неправильное выполнение маникюра или педикюра;
- ослабленный иммунитет;
- недостаток витаминов, минералов, участвующих в формировании ногтевой пластины;
- кожные болезни (псориаз, экзема, дерматит, красный плоский лишай);
- хронические патологии, приводящие к снижению притока крови, питательных веществ к пальцам (атеросклероз, сахарный диабет, гипертония, сердечно-сосудистая недостаточность);
- постоянный контакт с водой;
- работа с агрессивными веществами, химикатами без защитных средств;
- использование плохого лака для ногтей, смывок с ацетоном;
- нервные стрессы;
- вредные привычки;
- употребление наркотиков;
- опухоли;
- грибковое поражение (онихомикоз), другие инфекции.
Ониходистрофию ногтей на ногах вызывает неправильно подобранная или не соответствующая по размеру обувь.
Кроме общих причин есть специфические, когда изменения связаны с конкретными факторами.
- Срединная дистрофия появляется из-за инфарктов, проблем с кровообращением, шоковых состояний;
- Точечные углубления по всей поверхности – признак псориатической ониходистрофии. При псориазе ногтей симптомы также включают пятна, отслойку пластины, поперечные полосы, хрупкость, расслаивание;
- Борозды Бо вызывают травмы или воспалительных процессов в области ногтевого матрикса;
- Ломкость ногтей появляется по причине частого взаимодействия с горячей водой, неаккуратного маникюра;
- Онихорексис возникает от дерматозов, попадания на кожу и ногти щелочей, растворителей, кислот, других агрессивных химикатов, которые сушат пластину;
- Лейконихия развивается из-за применения плохого лака для ногтей, неграмотного маникюра, педикюра, контакта с моющими, чистящими средствами, дефицита витаминов;
- Онихогрифоз развивается как следствие единичных или повторяющихся травм, приводящих к избыточному ороговению;
- Трахионихия встречается при ослаблении иммунитета;
- Ногти Гиппократа – признак бронхиальной астмы, нарушений легочной вентиляции, опухолей легких, сердечно-сосудистых патологий;
- Гапалонихия возникает при нарушении в организме метаболизма серы, эндокринных расстройствах.
Чаще ониходистрофии встречаются у женщин. Не последнюю роль в этом играет непрерывное ношение искусственных покрытий, гель-лака. Ониходистрофия ногтей от шеллака проявляется в виде ломкости, расслаивания, онихолизиса поперечных борозд, лейконихии.
Что делать в случае ониходистрофии?
Симптомы бывают неоднозначны, поэтому при обнаружении малейших отклонений обратитесь к подологу или дерматологу. Самостоятельно поставить правильный диагноз, выявить тип, причины ониходистрофии по отзывам на форумах в интернете невозможно. Нужны знания медицины, понимание механизмов патологических изменений. Иногда присутствует несколько вариантов ониходистрофии одновременно, что затрудняет диагностику.
Вначале врач осмотрит ногти. Оценит цвет, прозрачность, состояние кутикулы, форму пластины, плотность прилегания к ногтевому ложу. Затем спросит о сопутствующих симптомах, образе жизни, работе, уходе за ногтями, общих заболеваниях.
- анализ крови;
- дерматоскопия (осмотр при увеличении);
- соскоб пораженной зоны для обследования на грибок.
При наличии любого типа ониходистрофии кистей и стоп делают анализ пораженных участков на грибок, так как он вызывает 50 % всех болезней ногтей. При сомнительных результатах тест повторяют 2 – 3 раза через промежутки времени, чтобы точно убедиться в отсутствии или присутствии возбудителя. От этого анализа зависит тактика терапии. При подтверждении грибковой инфекции упор делают на борьбу с возбудителем, после его уничтожения ногтевая пластина сама восстановится.
Если же диагноз онихомикоз поставлен ошибочно, то лекарства от грибка не дадут результат, а состояние ногтя не улучшится. К тому же необоснованная терапия фунгицидными средствами вредит здоровью.
Как лечить ониходистрофию ногтей?
Главное для успеха в борьбе с ониходистрофией ногтей – устранить причину. Лечение занимает несколько месяцев, что связано с медленным ростом пластины. Назначают комплексную терапию, которая направлена на восстановление структуры и химического состава ногтя.
При подозрении на внутренние болезни сердца, сосудов, легких, печени, эндокринные нарушения, направляют на обследование и лечение у профильных врачей.
- препараты, которые улучшают трофику, поступление крови к тканям ногтевого аппарата;
- витамины, минералы, аминокислоты, ненасыщенные жирные кислоты;
- средства для стимуляции иммунитета;
- препараты против грибка (назначают только при выявлении онихомикоза);
- аппаратный маникюр или педикюр, который помогает убрать пораженные зоны, скорректировать форму ногтям, придать аккуратный вид;
- лечебные ванночки с укрепляющими средствами;
- коррекцию питания;
- лекарства, которые устраняют инфекцию, воспаление;
- средства от аллергии;
- правильный уход;
- массаж;
- физиотерапию (ванночки, аппликации воском, парафинотерапия, грязелечение).
В период лечения ониходистрофии ногтей кисти рук не должны контактировать с агрессивными веществами, смывками для лака, бытовой химией. При стирке, мытье посуды, уборке нужно надевать резиновые перчатки, бережно относиться к рукам, защищать от раздражения, травм. При лечении ониходистрофии ногтей на ногах важно подобрать удобную обувь, которая не будет сдавливать пораженные зоны.
Чтобы предупредить болезни ногтей, нужен правильный уход, регулярная проверка их состояния. При обнаружении отклонений не пускайте все на самотек, а сразу идите к специалистам, которые поставят правильный диагноз, назначат терапию. Ведь изменения на ногтях могут говорить о скрытых проблемах со здоровьем и важны для диагностики.

Онихогрифоз (код по МКБ 10 L 60.2) – это дистрофическое изменение ногтевой пластины, при котором она утолщается и по форме становится подобной птичьему когтю. Название болезни происходит от сказочной птицы грифона с туловищем льва и головой орла, потому что такие ногти схожи с ее когтями.
Что вызывает?
В отличие от других типов дистрофии ногтевой пластины когтеобразная деформация случается редко. В основном она поражает только ногти на ногах. На руках онихогрифоз почти не встречается. Болезнь провоцируют травмы, нарушение питания пластины, инфекции, постоянное раздражение ногтя.
При травме деформация возникает, потому что образующаяся гематома, отек сдавливают ткани ногтевого ложа, нарушают кровоток, замедляют обменные процессы. Это приводит к накоплению в клетках вредных продуктов метаболизма, усилению синтеза кератина. В результате зона ороговения разрастается, чешуйки кератина не успевают отшелушиваться, накладываются друг на друга. Соединение пластины с ложем нарушается, что приводит к утолщению.
При инфекционном поражении онихогрифоз провоцирует хроническое воспаление, скопление в мягких тканях гнойных образований, примесей крови, лимфы.
Еще один механизм связан с нарушением питания тканей ногтевого аппарата. По этой причине он так распространен среди пожилых людей, особенно тех, кто старше 70 лет. Дело в том, что с возрастом происходит физиологическое старение кожи и ее придатков. Из-за хронических болезней сужаются сосуды, а значит, уменьшается поступление кислорода, питательных веществ к пальцам. Ногтевой матрикс истончается, теряет влагу, жиры. Все это провоцирует трофические изменения, нарушение структуры, химического состава пластины, вызывает усиленный гиперкератоз.
- молоткообразная деформация пальцев, плоскостопие;
- нарушение кровоснабжения околоногтевых тканей из-за хронических патологий сосудов (васкулит, атеросклероз, сахарный диабет, варикоз);
- травмы, обморожение, ожоги;
- грибковое поражение (онихомикоз);
- нарушение функций щитовидной железы;
- тяжелые инфекции (сифилис, туберкулез);
- воспаление периферических нервов;
- врастание ногтя;
- нехватка питательных веществ.
Кроме указанных причин онихогрифоз вызывают еще внешние факторы. Например, он встречается у спортсменов, пальцы которых подвергаются однотипным нагрузкам.
- плохо подобранной, сдавливающей пальцы обуви;
- неаккуратного выполнения педикюра;
- использования некачественных лаков или смывок на основе ацетона;
- контакта с агрессивными средствами бытовой химии.
Деформация по типу птичьего когтя иногда развивается как осложнение аутоиммунной патологии псориаза, при которой организм вырабатывает избыток кератиноцитов, а кожа покрывается красными, сухими, чешуйчатыми пятнами. В 50 % случаев она затрагивает не только кожу, но и ногти.
- многочисленные точечные углубления на ногте;
- отсоединение пластины от ложа;
- воспаление ногтевых валиков.
Болезнь бывает не только приобретенной, но и врожденной, когда ее появление связано с мутацией генов. При врожденной форме бывают поражены все пальцы рук и ног.
Симптомы и стадии
- Ранняя. Ноготь утолщается, мутнеет, приобретает желтый, серый или коричневый оттенок. Его поверхность теряет гладкость, становится бугристой, шероховатой. Пластина немного искривляется, возвышается над ложем;
- Поздняя. Ноготь перекручивается, меняется его структура. Появляются множественные продольные, поперечные полосы. Форма становится выпуклой, уже четко напоминает «птичий коготь».
Как выглядят ногти при онихогрифозе, смотрите на фото.

К ранним признакам болезни относятся неприятные ощущения в зоне ногтевой пластины. Например, боль, зуд, дискомфорт при надевании обуви или ходьбе. Особенно сильно такие симптомы ощущаются на большом пальце, причем при нажиме или сдавливании усиливаются.
Затем искажается текстура, направление роста ногтя. Он становится выпуклым, растет сначала вверх, а затем выходит за пределы ногтевого ложа, заворачивается. По форме пораженный ноготь напоминает спираль, винт, рог или просто загнут вниз. В скрученном виде его длина достигает 5 – 6 см и больше.
Нередко изменения затрагивают не только ноготь, но и окружающие мягкие ткани. Отмечаются пролежни, воспалительные процессы.
К кому обратиться за помощью?
При подозрении на онихогрифоз нужно пойти к дерматологу или подологу. Специалист внимательно осмотрит пораженные пальцы. Спросит об уходе за ногтями, образе жизни, хронических болезнях, перенесенных недавно травмах в области пальцев. Затем поставит диагноз, выяснит, почему произошла деформация, назначит адекватную терапию.
К сожалению, на ранних стадиях болезнь трудно диагностировать. Присутствующая гипертрофия пластины характерна для разных нарушений ногтей, поэтому без помощи не обойтись.
Для уточнения причины онихогрифоза рекомендуют дополнительное обследование, консультации узких специалистов (эндокринолога, сосудистого хирурга, иммунолога).
- анализ на сифилис (реакция Вассермана);
- определение уровня глюкозы в крови;
- дерматоскопию (осмотр с помощью дерматоскопа при увеличении в 10 раз).
При подозрении на грибок или другие инфекции берут соскоб с пораженного ногтя для анализа под микроскопом.
Как лечить?
Лечение ногтей от онихогрифоза зависит от степени тяжести состояния, причины болезни.
- устранить провоцирующий фактор;
- уменьшить толщину ногтя, скорректировать форму, улучшить вид;
- убрать болезненные симптомы, воспалительные процессы;
- восстановить двигательную активность.
Для коррекции формы применяют медицинский аппаратный педикюр, средства кератолитики, которые помогают размягчить огрубевшую пластину, облегчить уменьшение ее толщины.
Для лечения онихогрифоза нужен комплексный подход, включающий медикаментозную терапию, аппаратную обработку, физиопроцедуры, массаж, лечебные ванночки, укрепление иммунитета, улучшение местного кровообращения.
При выявлении грибковой инфекции пораженные зоны ногтевой пластины зачищают, назначают фунгицидные лекарства.
- Мази с антибиотиками для купирования бактериальных осложнений;
- Витаминно-минеральные комплексы, содержащие селен, кальций, кремний, цинк, ретинол, токоферол. Помогают ускорить процессы восстановления, восполнить дефицит питательных веществ, повысить иммунитет;
- Средства, купирующие воспаление.
Если онихогрифоз связан с другими внутренними болезнями, человека направляют к узкому специалисту, который занимается их лечением.
В запущенных случаях, если нет улучшений от консервативной терапии, прибегают к хирургическому лечению. Оно заключается в счистке твердого рогового слоя, удалении пораженных участков пластины. При отсутствии результата рекомендуют полное удаление ногтя.
- Удаление пораженного ногтя скальпелем. Метод травматичен, требует наложения швов, тяжелой реабилитации. Долго сохраняется болезненность, что затрудняет движения, уверенную опору на ногу;
- Фенолизация или прижигание ростковой зоны фенолом. После такой процедуры ноготь больше не отрастает. Метод применяют при наследственных формах болезни, когда устранить причину невозможно;
- Радиоволновое удаление. Ноготь удаляют радионожом с помощью установки «Сургитрон». Метод не травмирует здоровые ткани, обработанная зона заживает быстро;
- Лазерное удаление, когда пораженная пластина выпаривается лазерным лучом. Период восстановления длится несколько дней.
Можно ли вылечить онихогрифоз ногтей самим?
Самостоятельное лечение дома скорее приводит к инфекционным осложнениям и травмам, чем к хорошим результатам.
- распаривание в содовых растворах;
- ванночки с лекарственными травами;
- удаление поврежденных пластин пластырями с салициловой кислотой или мочевиной;
- повязки с чайным грибом, листьями алоэ, соком чистотела;
- компрессы с эфирным маслом чайного дерева, лаванды, пихтовым маслом.
Лечение онихогрифоза в домашних условиях малоэффективно. Прежде чем решиться использовать такие методы, нужно подумать. Не навредите ли вы себе? Знаете ли, почему ваш ноготь так изменился? Уверены ли, что такое лечение вам не противопоказано? В лучшем случае вы не получите результата, а в худшем занесете инфекцию, вызовите раздражение, воспаление, оторвете часть ногтя, получите травму.
Когтеобразная деформация – это тяжелое нарушение, поэтому здесь необходима врачебная помощь, уход. Перед попытками лечения онихогрифоза ногтей народными средствами посоветуйтесь с доктором.
Осложнения
Онихогрифоз – это не только эстетическая проблема. Он ухудшает качество жизни, приводит к осложнениям, вызывает трудности ухода за ногтями, подбора обуви. Из-за невозможности надеть обувь и сильной боли, возникающей при ходьбе, болезнь ограничивает двигательную активность человека.
При когтеобразной деформации довольно распространены инфекционные осложнения. Неправильное направление роста пластины приводит к врастанию ногтя, развитию гнойного воспалительного процесса.
Как предупредить?
В отличие от врожденной формы болезни приобретенную можно предупредить. Ведь часто деформацию провоцирует неаккуратность, неправильный уход, невнимательный подбор обуви.
- быть осторожным, чтобы не допустить случайных травм;
- тщательно выбирать обувь, чтобы она подходила по размеру и нигде не сдавливала стопу;
- носить корректирующие ортопедические стельки, ортезы, обувь, если есть плоскостопие или деформация пальцев (вальгусная, варусная, молоткообразная);
- заботиться о профилактике грибковой инфекции;
- контролировать течение хронических болезней, которые могут привести к нарушению поступления питательных веществ, кислорода к тканям ногтевого аппарата;
- регулярно проходить осмотр у подолога, выполнять аппаратный медицинский педикюр для раннего выявления болезни;
- обеспечить полноценное питание;
- подстригать ногти на стопах только под прямым углом, а не полукругом;
- аккуратно выполнять маникюр и педикюр.
При врожденной форме нужно постоянное наблюдение, обработка пораженных ногтей специалистом. Это помогает улучшить их вид, избежать осложнений, свести к минимуму неприятные ощущения, боль.
Помните, что любые проблемы с ногтями и стопами лучше решать на ранней стадии. Так будет больше шансов на быстрое, успешное лечение. Если вы заметили какие-либо нарушения или странные изменения, сразу идите к подологу. Своевременное обращение к специалисту при онихогрифозе позволит сохранить ногтевые пластины, избежать их полного удаления.
Центр Подологии Евы Корнеевой занимается лечением грибка на ногах, удалением вросшего ногтя, мозолей, натоптышей, обработкой диабетической стопы и медицинским педикюром в г. Москва.

Вросший ноготь: причины, симптомы, диагностика и лечение
Онихокриптозом называют врастание части ногтевой пластины в ткань ногтевого валика (если точно, боковой край). Чаще всего вросший ноготь обнаруживается на большом пальце ноги.
Появляются воспалительный процесс, отек, краснота и болезненные ощущения. Нередко только боль заставляет к врачу обратиться, когда уже терпеть невозможно и происходит нагноение. Из-за этого проблема становится хронической. По статистике хронический онихокриптоз приобретает половина пациентов.
Почему ноготь может врастать
Причины разные и условно делятся на внешние факторы и заболевания.
Внешние причины
- Незнание и несоблюдение правил проведения педикюра.


- Неудобная (не вашего размера) и узкая обувь (включая узкий нос).
Заболевания
- Вальгусные стопы и плоскостопие. Стопа деформируется, и из-за давления второго пальца искривляется большой.
- Беременность и послеродовой период. Врастать ноготь у женщин способен как на поздник сроках беременности, так и при лактации или через полтора-два месяца после родов.
- Болезни, связанные с неправильным питанием ногтевой пластины. Среди них сахарный диабет, заболевания сосудов и сердца, всевозможные эндокринные патологии и ожирение.
- Проведение лучевой или химической терапии при онкологии.

Какие симптомы говорят об онихокриптозе
Основных признаков пять, некоторые напрямую говорят об определенной стадии заболевания:
-
Постоянная боль у ногтя, которая становится особенно сильной, если надеваете не домашнюю обувь и ходите.

Диагностика
Как только заподозрили врастание ногтя, обязательно обращайтесь к специалисту по заболеваниям стоп либо хирургу.
Врачи попросят пройти несколько простых лабораторных исследований, чтобы максимально точно поставить диагноз. Это анализы крови:
- Общий. Помогает понять, на какой стадии воспаление.
- На глюкозу. Чтобы исключить наличие сахарного диабета.
Если у вас грибок, покажитесь дерматологу и придерживайтесь комплексной схемы лечения. Одного метода явно будет недостаточно. Появились осложнения? Тогда без дополнительной диагностики не обойтись.
Хирург непременно скажет сделать рентгенографию стопы, с ее помощью на кости обнаруживают нагноения и на пальце можно рассмотреть костный вырост (остеофит).
Если онихокриптоз у ребенка
Описанные ниже домашние средства можно и не пробовать, поскольку у детей все протекает серьезнее, им сложно выносить боль, труднее понять, что именно беспокоит. Сразу берите талончик к хирургу или записывайтесь к специалистам частных клиник.
Лечение в домашних условиях
Лечение в домашних условиях возможно только на начальных стадиях онихокриптоза или с целью профилактики, и требует соблюдения определенных условий:
- нужно носить только свободную обувь;
- соблюдать гигиенические правила;
- правильно стричь ногти;
- дважды в день менять носки.
Из домашних способов избавления от вросшего ногтя можно назвать шесть. Коротко опишем их ниже.
Прием нестероидных противовоспалительных препаратов
Показан при сильных болевых ощущениях. Нужно придерживаться инструкции и в целом не злоупотреблять таблетками. Использовать можно Нимесулид, Парацетамол, Ибупрофен и другие препараты из группы.

Дезинфицирующие ванночки
Для хорошего эффекта делают дважды-четырежды в день, регулярно. Растворяют в воде либо пищевую соду, либо раствор марганцовки, либо соль морскую. Ванночки размягчают ткань и помогают аккуратно удалить ноготь. Если это получается сделать, не забудьте потом протереть обработанные места йодом.
Компресс из лекарственных средств
Предназначен для снятия воспаления. Готовится из 10 миллилитров димексида, 20 — воды, 1 миллилитра дексаметазона и 1 ампулы анальгина. В растворе смачивают марлевый тампон, прикладывают к пальцу, накрывают целлофаном, забинтовывают и надевают поверх носок. Держат ночь, делают процедуру три-четыре дня. Если за указанное время не проходит, срочно к доктору.
Кипяток
Применяется исключительно в начале заболевания, не при абсцессе. Отекший, воспаленный палец на пару секунд помещают в очень горячую воду и достают обратно. Повторяют на протяжении минут 10-20. Должно получиться около 20-30 раз.
Раствор хлоргексидина
Смачивают им стерильный бинт и прикладывают в область между кожным валиком и ногтем. Как только высохнет, снова «сдабривайте» антисептиком. Ежедневно слегка продвигают бинт вперед, чтобы освободить ноготь.
Вертикальная бороздка
Она делается на роговом слое вросшего ногтя пилочкой для ногтей. Позволяет при затягивании поднять край проблемного участка.
Неплохо зарекомендовали себя в консервативном лечении и специальные лекарственные препараты: растворы и мази.
Уродерм
Главное действующее вещество — карбамид (мочевина), смягчающая ноготь и ткани и позволяющая легче производить обрезку. Наносить нужно на сухой палец, заправляя мазь лопаточкой между ногтевым краем и околоногтевым валиком. После процедуры надевают носки. Продолжительность — 3-4 дня, дальше пробуют состричь ноготь.
Мазь Вишневского
Показана при инфекциях. Состоит из березового дегтя, касторового масла, ксероформа. Наносить следует под повязку на ночь, с утра снимать. Срезать ноготь можно, если он вышел из-под валика.
Ноктинорм
Размягчает, избавляет от воспалительных и болевых симптомов. В нем экстракты маклеи и солодки, пальмовое масло, плюс горофит зверобоя, вазелин. Сначала ноги распаривают, а после на валик и всю пластину наносят бальзам. Достаточно одного-двух раз за день.
Хирургические методы
- Лазерное прижигание
Обычно к этой процедуре прибегают, если ноготь врос на уровне кутикулы. Относится к высокотехнологичным и позволяет добиться стойкой ремиссии. С помощью лазерного пучка выжигается часть проблемного ногтя и ростковые клетки, удаляются грануляции и воспалившаяся ткань.


Как вести себя после хирургического вмешательства
Резекция — довольно серьезная операция, требующая длительного восстановления. Поначалу обработанный участок будет болеть. Полное заживление происходит в течение месяца, и все время требуется контроль: максимально оберегать ногтевое ложе от попадания инфекции. Еще прибегают к таким мерам:
- Три-пять дней обрабатывают прооперированное место антисептическими средствами, например, перекисью водорода или хлоргексидином, используют антибактериальные мази (Гентаксан, Левомеколь и др.), стерильными материалами перевязывают палец. Дальше перевязка через день.
- В первые дни желательно вообще не наступать на ногу, а дальше придерживаться щадящего режима и избегать нагрузок.
- Если сильно беспокоят неприятные ощущения, можно принимать обезболивающие.
- Обувь разрешается только широкая, чтобы материалы не соприкасались с больным пальцем.
Ультрасовременные безоперационные и безопасные методы
Это оптимальное решение, поскольку проводится под контролем специалистов с использованием новейшего оборудования. Быстро и безопасно.

Подофикс (Podofix)
Подофикс — Это безоперационное лечение вросших ногтей, разработанное немецкими специалистами. Для коррекции используются небольшие скобы-пластины на ноготь, которые вполне можно покрыть лаком. Они практически незаметны, не вызывают дискомфорта, не требуют отказа от активного образа жизни. Эта скоба на клеевой основе показана и при стержневых мозолях, гипергрануляции, закручиваемости ногтей, в косметических целях.
Узнать подробнее и цена

- Комбипед (Combiped)
Комбинированная методика, конструкция сочетает в себе пластины Подофикс и скобы ЗТО (металлическая скоба и приклеивающая пластмассовая площадка). Легко устанавливается, выпрямляет ноготь, снимает болевой синдром.
Полное описание метода и цена
Возможные негативные последствия, если не начать своевременное лечение
- Абсцесс пальца
Гнойный процесс с покраснением и отеком.

Как не допустить врастания ногтя
Прежде всего, освоить азы педикюра. Правил не так много, вот главные:
- Делайте теплую ванночку для ног, чтобы ногти смягчились.
- Стригите прямо, закруглять не надо.

Онихолизис ногтей – дистрофическое поражение ногтевой пластины, проявляющееся в ее отделении от ложа при частичном или полном сохранении привычной формы. Патология с одинаковой частотой развивается на пальцах кистей или стоп. Около 60% выявляемых случаев заболевания становятся последствиями травм, до 30% формируются под воздействием дерматомикоза. Оставшиеся 10% приходятся на соматические заболевания, дерматозы или пиодермии. Заболевание может развиться у человека в любом возрасте, у женщин диагностируется чаще, чем у мужчин. При травматическом поражении ногтя патология не доставляет существенного дискомфорта носителю, лечение проводится из эстетических соображений.
Причины развития
Дерматологи выделяют три группы причин развития заболевания:
Механизм развития онихолизиса на пальцах определяется первопричиной патологии.
Травматические поражения рук или ног оказывают влияние на ногти и ногтевое ложе. Между ними формируется подногтевая гематома, сосуды в верхних слоях дермы сдавливаются, что приводит к нарушению питания ногтя, изменению его химического состава и потере эластичности. Пластинка деформируется, связь между ней и ложем ослабевает. Происходит отслоение со стороны свободного края. Нарушение прилегания усиливает риск возникновения очага инфекции и развития воспаления. Корень ногтя не утрачивает связи с матрицей. После рассасывания гематомы пластинка растет в прежнем режиме.
Инфекционный онихолизис на руках или ногах возникает из-за воспаления. Процесс включает три стадии:
- альтерацию – патологическое повреждение дермы, клетки иммунной системы вырабатывают цитокины и медиаторы воспаления;
- экссудацию – нарушение водно-электролитного баланса в тканях, набухание ногтя, развитие патогенной микрофлоры на ложе;
- пролиферацию – развитие гиперкератоза ногтевого ложа с его последующей деформацией.
Нормальный рост ногтевой пластинки начинается после полного купирования воспалительного процесса. Осложненный онихолизис ногтей на руках или ногах потребует от пациента не только выполнения всех медицинских предписаний дерматолога, но и соблюдения диеты.
Аллергический вариант патологии развивается по схожему с воспалительным сценарию. В стадии экссудации вырабатывается избыточное количество антител к патогенной микрофлоре. Это приводит к повышению чувствительности кожи, усилению процессов деформации пластины ногтя и прилежащей к ней дермы. Процесс регенерации существенно замедляется.
Дерматологи выделяют несколько основных типов патологии на основании клинической картины заболевания и причины поражения ногтевых пластин пациента. Наиболее часто встречаются следующие виды онихолизиса:
- травматический;
- дерматологический;
- эндокринный;
- системны;
- грибковый;
- бактериальный;
- аллергический.
Травматические поражения ногтей возникают после ранений или ожогов тканей пациента. Вероятными причинами остаются занозы, чрезмерные физические воздействия, влияние ядовитых или токсичных веществ. Пальцы ног могут пострадать при ношении тесной или плохо вентилируемой обуви.
Дерматологический тип патологии развивается под действием дерматозов, приводящих к нарушениям процессов клеточного питания в зоне поражения. Эндокринный онихолизис становится результатом гуморальных нарушений в организме человека или хронических расстройств желез внутренней секреции.

Системный онихолизис вызывают заболевания пищеварительного тракта человека и следующие за ними нарушения обменных процессов. Состояние тканей пациента существенно улучшается после устранения заболевания-первопричины отделения ногтей от ложа.
Грибковый тип патологии формируется после образования колоний микрогрибов в подногтевом пространстве. Следующее за этим изменение ногтевого ложа почти не затрагивает сам ноготь, который сохраняет неизменный вид. Заболевание развивается как итог длительной микотической инфекции.
Бактериальное течение онихолизиса – результат присоединения вторичной инфекции в любому типу патологии. Аллергические поражения тканей ногтей развиваются на фоне приема пациентом лекарственных препаратов, контактов с химическими веществами или направленным ультрафиолетовым излучением.
Симптомы на руках и ногах
Клиническая картина заболевания одинакова при всех типах патологии: ногтевая пластина отделяется от ложа со свободного края в дистальном или боковых отделах до луночки ногтя. Окраска пластинки меняется с телесной на серо-белую из-за попадания воздуха в подногтевой промежуток. При развитии в образовавшемся свободном пространстве патогенной микрофлоры возможно дальнейшее изменение цвета: желтый становится результатом бактериальных инфекций, коричневый – формирования колонии микрогрибов, зеленый – поражения синегнойной палочкой.
Бактериальные инфекции влияют на структуру и прочность ногтевой пластинки. Поверхность ногтей теряет блеск, становится шероховатой и постепенно деформируется. Подногтевое пространство наполняется грязью и кератином. Это приводит к развитию гиперкератоза, характеризующегося неприятным запахом. При запущенных стадиях патологии может развиться очаг вторичного воспаления. Отслоение части ногтя называется частичным онихолизисом, всей пластинки – тотальным.
Обращение к врачу
Обнаружение первых симптомов онихолизиса – весомая причина для визита в клинику. Любые стадии заболевания требуют консультации с дерматологом. Во время диагностики и лечения болезни пациенту могут потребоваться заключения других специалистов: эндокринолога, хирурга, терапевта.
Игнорирование симптомов патологии может привести к множественным повреждениям ногтевых пластин на руках и ногах пациента, формированию многочисленных очагов инфекции и поражению иных тканей и систем организма.
Диагностика на ногах и руках
Постановка диагноза осуществляется в ходе визуального осмотра пациента дерматологом. Развитию онихолизиса предшествует поражение ногтевых пластин линиями Бо, возникающими на фоне повреждения матрицы ногтей. Этот признак свидетельствует о систематических травмах или наличии соматических патологий.
Обязательным этапом клинических тестов становится получение соскобов с поврежденных тканей для проведения лабораторных исследований и исключения микотических поражений ногтя и ногтевого ложа. Дифференциальная диагностика онихолизиса проводится с микозами, псориазом, красным плоским лишаем, болезнью Боуэна и ониходистрофиями неясной этиологии.
Разные виды онихолизиса на пальцах рук или ног потребуют углубленных анализов для установления причин развития патологии с множественной клинической картиной. Поводом для того становится разнообразие цветов ногтевых пластин, видимые отличия в их структуре, прозрачности, площади гиперкератотического наслоения.
Лечение онихолизиса ногтей
Патология требует проведения комплексной терапии. Ключевой задачей становится лечение основного заболевания, на фоне которого развивается онихолизис ногтей. Аллергический тип поражения ногтевой пластины требует консультации пациента с диетологом или гастроэнтерологом для корректировки работы пищеварительной системы посредством диеты. Устранение дисбаланса минералов и витаминов снизит вероятность дальнейшего прогресса онихолизиса.
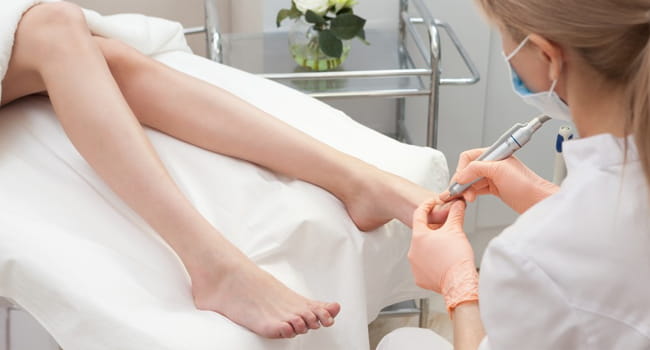
Травматический тип патологии предполагает ежедневного удаление отрастающих тканей отслоившегося участка с последующей дезинфекцией подногтевого пространства и защитой ложа антибактериальным пластырем.
Отслоения большой площади лечатся хирургическим путем. После удаления ногтевой пластинки на ложе накладываются антибактериальные и антисептические повязки. Операция позволяет хирургам удалить гиперкератотические наслоения, грязь и последствия развития гематом. Восстановление ногтя осуществляется с применением желатиновых растворов различной концентрации.
Бактериальные и микотические поражения ногтя лечатся с помощью спиртовых растворов анилиновых красок, антибактериальных и противогрибковых препаратов.
Запись на прием
Записаться на прием к специалистам АО «Медицина» (клиника академика Ройтберга) можно на сайте – интерактивная форма позволяет выбрать врача по специализации или осуществить поиск сотрудника любого отделения по имени и фамилии. Расписание каждого доктора содержит информацию о приемных днях и доступных для визитов пациентов часах.
Удобное расположение на территории центрального административного округа Москвы (ЦАО) – 2-й Тверской-Ямской переулок, дом 10 – позволяет быстро добраться до клиники от станций метро «Маяковская», «Новослободская», «Тверская», «Чеховская» и «Белорусская».
Читайте также:

