Как называется бесполезная кожа вокруг влагалища
Обновлено: 25.04.2024
Бартолинит — распространённая патология, связанная с воспалением большой железы преддверья влагалища. Она названа по имени анатома, впервые ее описавшего, Бартолиновой железой. Железа эта парная, расположена симметрично по обе стороны входа во влагалище в районе нижней трети больших половых губ. В норме выделяемый ими специальный секрет поддерживает оптимальную влажность и Ph слизистой вульвы и влагалища, а при половом возбуждении за счет него обеспечивается смазка интимной зоны и защита ее от повреждения.
Воспаление бартолиновой железы развивается при попадании в ее ткань патогенных микроорганизмов. Это могут быть неспецифические микроорганизмы (стафилококк, стрептококк, кишечные палочки и др.) или возбудители инфекций, передающихся половым путём — гонококк, хламидия, гонорея и пр.
Содержание статьи
Содержание статьи
Нужна консультация специалиста?
Оставьте заявку и мы свяжемся с Вами в течение 30 минут.
Цены на лечение воспаления бартолиновой железы
- Лечение бартолинита 6 900
- Вскрытие абсцесса бартолиновой железы 8 100
- Вскрытие абсцесса наружных половых органов 2 700
- Удаление кисты бартолиниевой железы 19 000
- Вскрытие абсцесса бартолиновой железы с марсупиализацией 22 000
- Восстановление проходимости выводного протока большой железы преддверья 15 000
- Установка катетера Ворда при кисте/абсцессе бартолиновой железы 12 000
- Запись на приём
Причины бартолинита
Существует несколько способов попадания патогенных микроорганизмов в толщу бартолиновой железы:

- при местном поражении тканей. В этом случае очаг инфекции локализуется в половых органах женщины;
- при генерализованной инфекции, когда перенос микроорганизмов произошел по кровеносной или лимфатической системе из других органов, анатомически между собой не связанных.
В норме организм в состоянии самостоятельно справляться с патогенной флорой и подавлять ее способность к размножению и распространению, но если существуют такие факторы как:
- несоблюдение женщиной правил личной гигиены и ношение неудобного, синтетического нижнего белья. Синтетическая ткань может влиять на баланс влажности и температуры, что вызывает размножение патогенных бактерий. Тесное нижнее белье может сдавливать промежность, мешая выходу секрета, что приводит к набуханию железы.
- чрезмерная опрятность с применением щелочных мыльных средств, частое спринцевание антибактериальными препаратами вызывающих нарушения микрофлоры влагалища.
- снижение иммунитета на фоне переохлаждения, вредных привычек, нерационального питания и др.;
- незащищенные половые контакты с разными партнерами;
- травмы, расчесы в области промежности;
- при дисбактериозе влагалища на фоне длительного приема антибиотиков;
- при хронических воспалительных болезнях с формированием постоянного очага инфекции: хроническом цистите, уретрите, колите, хроническом гайморите и даже кариесе инфекция может попасть в железу по кровеносным или лимфатическим сосудам;
- При падении иммунитета на фоне сахарного диабета и других заболеваний возрастает риск проникновения бактерий в паренхиму и развития воспаления бартолиновой железы.
Как проявляется бартолинит у женщин?
Для бартолинита характерна несимметричность поражения. Случаи, когда воспаление протекало сразу же в двух железах одновременно, крайне редки и относятся к казуистике. Обычно первичный воспалительный процесс локализуется в устье протока, где формируется плотный отек, приводящий к его закупорке. В таких условиях, когда нарушается способность эвакуации секрета, очень быстро инфекция распространяется по всей структуре органа. Подобное острое воспаление всегда характеризуется специфическими симптомами:

- появление плотного болезненного образования в области большой половой губы. При надавливании на него боль усиливается;
- неприятные ощущения при мочеиспускании
- половые губы становятся ассиметричны;
- женщина жалуется на сильную боль в области промежности, которая усиливается при ходьбе
- боль при сексуальном контакте; недостаточность интимной смазки во время возбуждения.
- гнойное отделяемое из преддверия влагалища. При некоторых инфекциях, передающихся половым путём, выделения могут быть слизистыми и водянистыми;
- общий интоксикационный синдром с повышением температуры тела, ознобом и общей слабостью.
Появление таких симптомов не должно оставаться без внимания, так как требует незамедлительного лечения. Целью которого будет восстановление общего самочувствия, недопущения развития осложнений и перехода заболевания в хроническую форму.
При хроническом, рецидивирующем бартолините эпизоды обострения будут сменяться ремиссиями, и так вплоть до угасания репродуктивной функции женщины, которая наступит в климакс. В этот период эстрогензависимая секреторная функция желез преддверья влагалища существенно снизится и вместе с этим затихнут предпосылки для воспаления. Но стоит ли так долго ждать?
Необходимое обследование
Наши врачи быстро распознают бартолинит. Как правило, он основывается на характерном внешнем виде половых губ, что выявляется во время гинекологического осмотра. Какие методы используют в нашей клинике?
Обязательно берётся мазок из мочевыделительного канала и влагалища. Это необходимо для оценки микрофлоры и выявления её отклонений. Исследование дополняют бактериологическим посевом отделяемого из протоков железы. Благодаря этому врачи определяют конкретного возбудителя болезни и его восприимчивость к антибиотикам.
Дополнительно проводится общий гинекологический осмотр, который может выявить сопутствующие гинекологические заболевания.
Лечение бартолинита
Самостоятельное устранение патологии невозможно — оно может стать причиной развития осложнений различной степени тяжести, вплоть до тяжелой гнойной инфекции. Поэтому всем пациенткам с признаками бартолинита следует обратиться за профессиональной медицинской помощью.

Наши специалисты в Клинике Современных Технологий проводят комплексный осмотр всех пациенток и определяют оптимальную тактику лечения. Оно зависит от стадии болезни и сопутствующих патологий.
Консервативная терапия используется при остром воспалении. Активно используют два подхода: антибактериальное лечение и противовоспалительные медикаменты. Антибиотики назначаются при определении чувствительности возбудителей к ним. Благодаря этому лечение становится эффективнее и безопаснее. Противовоспалительные средства предназначены для снятия симптомов интоксикации. Также при лечении используются:
- суппозитории, для введения препаратов более близко к очагу инфекции
- прикладывание холода — для замедления развития инфекции
- антигистаминные препараты
- обезболивающие препараты
- капельницы с водно-солевым раствором — при сильной интоксикации
При формировании в области промежности абсцесса или хронической кисты проводится хирургическое лечение. Гнойник, содержащий большое количество бактерий, вскрывается в операционной. Весь гной удаляют, а рану промывают с помощью антисептических растворов. После этого в полость абсцесса устанавливают дренаж, по которому оттекает вся воспалительная жидкость. Хирургические вмешательства всегда сопровождаются антибактериальной терапией.
Для того чтобы в будущем киста или абсцесс не образовались вновь, очень важно своевременно восстановить проходимость протока бартолиновой железы. В нашей клинике делается это двумя способами:

В операционной под внутривенным наркозом проводится операция, в ходе которой формируется новый проток. По нему в дальнейшем секрет железы будет выводиться наружу.

Не оперативно, с помощью катетера Ворда. Для постановки катетера Ворда не требуется наркоз и операционная. Эта щадящая процедура проводится в гинекологическом кабинете под местным обезболиванием. Длится она не более 10 минут и комфортно переносится пациентами. Метод также позволяет создать новый проток, который позволит железе полноценно функционировать.
Выбор правильного лечения бартолинита — залог выздоровления и отсутствия проблем с женской половой системой в будущем. Поэтому мы рекомендуем обращаться к нашим специалистам при первых симптомах заболевания, когда высокой эффективностью обладают даже консервативные подходы. Помните об этом и не оттягивайте визит к гинекологу.
Врачи, занимающиеся лечением бартолинита
Главный врач,
Врач акушер-гинеколог, гинеколог-эндокринолог.
Врач УЗИ-диагностики,
Врач Высшей врачебной категории
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗИ,
Специалист по лазерному вульво-вагинальному ремоделированию.
Врач высшей квалификационной категории
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗИ,
Специалист по интимной реабилитации,
Специалист по комплексному вульво-вагинальному лазерному ремоделированию
Врач акушер-гинеколог, Врач УЗИ,
Специалист по пластической интимной хирургии,
Специалист по лазерному вульво-вагинальному ремоделированию.
Врач высшей квалификационной категории
Врач акушер – гинеколог, Врач УЗИ,
Специалист по эндоскопической гинекологии (гистероскопия, лапароскопия),
Врач Высшей квалификационной категории
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗИ,
Коуч-эксперт по лазерным, аппаратным, инъекционным методикам,
Ведущий специалист Клиники по комплексному вульво-вагинальному восстановлению
Врач акушер-гинеколог, гинеколог-иммунолог,
Специалист по эстетической гинекологии.
Кандидат медицинских наук
Дистрофические процессы в тканях могут влиять на состояние кожи. Пациенты часто жалуются на появление очагов измененной пигментации и деформацию кожного покрова. В гинекологической практике встречается атрофическое поражение кожи наружных половых органов. Крауроз вульвы может прогрессировать и становится причиной роста злокачественной опухоли. В большинстве случаев патология не влияет на функции внутренних половых органов. Лечение проводится с помощью терапевтических процедур.
Общая информация
Крауроз вульвы представляет собой хроническую патологию наружных половых органов у женщин, проявляющуюся дистрофическими изменениями в тканях. У женщин, страдающих от такого недуга, возникает огрубение и деформация кожи в области влагалища и половых губ. Поражение слизистой оболочки органов приводит к нарушению функций вульвы. В некоторых случаях наблюдается разрастание соединительнотканных рубцов, уродующих вульву. Заболевание может развиваться в течение многих лет.
Стадии развития крауроза:
- Первая стадия. Возникают первичные изменения в коже и слизистых оболочках гениталий, связанные с недостаточным кровоснабжением тканей и воспалительным процессом. Женщины жалуются на покраснение и отек вульвы.
- Вторая стадия. Усиливается ороговевание наружного эпителия гениталий, появляется кератоз. К другим признакам этой стадии гинекологи относят изменение пигментации наружного покрова, шелушение кожи. Отмечается деформация больших и малых половых губ.
- Третья стадия. Пораженный эпителий вульвы активно замещается соединительной тканью (рубцами). Атрофия тканей приводит к нарушению функций органов. Уменьшается размер половых губ, сужается вход во влагалище. Женщины жалуются на неприятные ощущения во время мочеиспускания.
Крауроз чаще всего возникает у женщин в возрасте от 30 лет. После наступления менопаузы вероятность развития болезни увеличивается. Повреждение кожного покрова вульвы может приводить к инфекционному поражению тканей. При несвоевременном лечении заболевание становится причиной необратимых косметических дефектов. Злокачественное перерождение тканей выявляется примерно у 5% пациенток. Редко признаки дистрофии могут появиться у ребенка.
Прием (осмотр, консультация) врача-акушера-гинеколога первичный
Ультразвуковое исследование органов малого таза (комплексное трансабдомиральное и трансвагинальное)
Кожа и наружные половые органы
Женские репродуктивные органы включают молочные железы, вульву, яичники, матку и другие тазовые структуры. В урогенитальной области расположены наружные половые органы (вульва). Это влагалище, мочеиспускательный канал, железы, клитор, большие и малые половые губы. К основным функциям вульвы относят транспортировку сперматозоидов в область маточных труб и выделение мочи через уретру. Из-за особенностей расположения эта анатомическая область часть подвергается неблагоприятным воздействиям, вроде инфекций и травм.
Кожа женских наружных половых органов образована тремя отделами. К функциям наружных покровов можно отнести защиту внутренних органов от внешних воздействий, терморегуляцию и выделение пота. Заболевания кожного покрова вульвы возникают из-за внешних и эндогенных факторов, включая инвазию патогенных микроорганизмов, нарушение обмена веществ и патологии иммунитета.
Строение кожного покрова вульвы:
- Эпидермис – самый наружный участок, образованный многослойным ороговевающим эпителием. Мертвые клетки поверхностного слоя выполняют барьерную функцию, в то время как базальный слой необходим для регенерации ткани.
- Дерма – срединный слой, в состав которого входят железы, волосяные луковицы, мышечные волокна и кровеносные сосуды.
- Подкожная клетчатка, преимущественно образованная жировой тканью. Этот отдел кожи вульвы защищает внутренние органы от механических воздействий и перепадов температуры.
Слизистая оболочка наружных половых органов имеет иное строение. Плоский эпителий в этой области не ороговевает. Присутствие большого количества желез необходимо для выработки слизи. Это вещество способствует иммунной защите и облегчает процесс совокупления. В слизистой оболочке и коже вульвы представлены компоненты иммунной системы.
Причины возникновения
Крауроз вульвы является полиэтиологическим заболеванием. Дистрофические изменения в коже представляют собой специфический ответ тканей на внешние и внутренние факторы. Это может быть самостоятельное заболевание или осложнение других патологических состояний, вроде расстройства эндокринной системы или инфекции.
- Патологии эндокринных органов. Железы внутренней секреции выделяют гормоны, контролирующие развитие и функции органов. Недостаток половых гормонов может привести к дистрофии кожи вульвы. Также такое заболевание часто диагностируется на фоне болезни надпочечников, щитовидной железы и яичников.
- Вирус папилломы человека или ВПЧ-инфекция. Это заболевание, передающееся половым путем. Инвазия вируса в эпителий кожи и слизистых оболочек половых органов (преимущественно в шейку матки) приводит к дисплазии тканей и формированию папиллом. Крауроз может быть последствием длительного течения ВПЧ-инфекции. Сочетание дистрофических изменений вульвы с инвазией вируса папилломы человека значительно увеличивает риск озлокачествления тканей.
- Другие инфекционные заболевания, включая вирус герпеса и гонорею. Патогенные микроорганизмы повреждают ткани и вызывают хроническое воспаление. Отдельные исследования указывают на связь крауроза вульвы с гепатитом C и болезнью Лайма.
- Аутоиммунные заболевания, при которых защитная система организма атакует собственные ткани.
Уточнение причины дистрофических изменений важно для проведения лечения.
Факторы риска
Этиология крауроза не ограничивается перечисленными выше механизмами повреждения кожи. Врачам также известны различные формы предрасположенности к этому состоянию, связанные с образом жизни, состоянием здоровья и наследственностью женщины.
Известные факторы риска:
- Неблагоприятный наследственный анамнез. Кожные и репродуктивные заболевания, выявленные у ближайших родственников, свидетельствуют о повышенном риске возникновения недуга. Атрофия вульвы может быть обусловлена генетическими мутациями, передающимися по наследству.
- Сахарный диабет первого типа, болезнь Крона, ревматоидный артрит и другие заболевания, обусловленные аутоиммунными патологиями.
- Хронические инфекции кожи и органов репродуктивной системы.
- Проведение диагностических и лечебных вмешательств в области наружных половых органов.
- Постоянная травматизация кожи вульвы, вроде порезов, растяжений и ожогов.
- Психогенные факторы: стойкое снижение настроения, тревога и хронический стресс.
- Ожирение и патологии обмена веществ.
- Гиперсенсибилизация иммунной системы, проявляющаяся аллергическими реакциями.
Точные причины дистрофических изменений в области наружных половых органов у женщин неизвестны. Устранение главных факторов риска недуга является отличным способом профилактики.
Симптомы
Первые стадии заболевания могут протекать без появления симптомов. Иногда женщины жалуются на легкое покалывание в области вульвы и ощущение сухости кожи. Характерным симптомом более поздних стадий является сильный зуд. Неприятные ощущения усиливаются во время сна, гигиенических процедур и половых контактов. На этом этапе обычно появление заметные признаки крауроза, включая деформацию больших и малых половых губ.
Другие симптомы и признаки:
- покраснение кожи вокруг влагалища;
- изменение цвета кожных покровов;
- сексуальное возбуждение не приводит к выработке смазки;
- истонченный волосяной покров;
- ороговевание и шероховатость наружного эпителия;
- уменьшение половых губ и клитора;
- сужение влагалищного отверстия;
- болезненность во время мочеиспускания и дефекации;
- появление мелких трещин и кровоизлияний в области вульвы (эрозия);
- нарушение сна;
- снижение работоспособности.
Перечисленные симптомы негативно влияют на психологическое благополучие пациентки. Жжение в области слизистой оболочки создает постоянный эмоциональный дискомфорт, а косметические дефекты и нарушения функций желез неблагоприятно сказываются на половой жизни.
Диагностика
Для прохождения обследования необходимо обратиться в профильный медицинский центр. Во время консультации врач расспросит женщину о жалобах и изучит анамнестические данные. Тщательный осмотр кожи вульвы в гинекологическом кресле позволяет обнаружить специфические симптомы крауроза. Для подтверждения диагноза назначаются инструментальные и лабораторные обследования.
Дополнительные методы диагностики:
- Вульвоскопия – метод высокоточного визуального обследования наружных половых органов. Гинеколог использует оптический прибор для многократного увеличения изображения. При необходимости перед обследованием кожа обрабатывается специальными растворами. Вульвоскопия позволяет специалисту подтвердить диагноз и исключить признаки злокачественного перерождения тканей.
- Взятие мазка со слизистой оболочки. Врач использует специальный тампон для забора материала и отправляет образец в лабораторию. Цитологическое исследование дает возможность исключить наличие аномальных клеток. Также используются питательные среды для идентификации возбудителя бактериальной инфекции (при наличии показаний). Цитологическое исследование папилломы помогает обнаружить признаки ВПЧ-инфекции.
- Анализ крови. Медсестра проводит забор крови из вены в процедурном кабинете. Целью исследования крови является определение соотношения и количества форменных элементов. Иммунограмма необходима для обнаружения признаков аутоиммунного процесса. Для более точной диагностики инфекции проводятся серологические реакции: специалисты ищут в крови пациентки антитела, вырабатываемые иммунитетом для борьбы с патогенными микроорганизмами. Полимеразная цепная реакция используется для идентификации типа ВПЧ-инфекции. При необходимости проводится определение концентрации половых гормонов.
- Биопсия – удаление небольшого участка пораженных тканей. Предварительно гинеколог вводит местную анестезию в ткани и обрабатывает кожу раствором йода. Полученный материал исследуется в лаборатории для определения причины дистрофических изменений и обнаружения злокачественных клеток. Биопсия является наиболее достоверным методом исключения рака вульвы.
Проведение сразу нескольких диагностических процедур позволяет врачу назначить наиболее эффективное лечение. При необходимости гинеколог назначает пациентке консультацию дерматолога, венеролога или иммунолога.
Лечение
Методы лечения подбираются в зависимости от стадии дистрофических изменений, риска злокачественного перерождения тканей, возраста женщины и сопутствующих заболеваний. Крауроз является трудноизлечимым заболеванием, однако современные способы консервативной терапии позволяют предотвратить дальнейшее прогрессирование недуга. Внимание уделяется не только устранению первопричины крауроза, но и коррекции внешних дефектов.
- Назначение антибиотиков, противогрибковых или противовирусных препаратов. Такое лечение назначается при подтвержденной инфекции.
- Топическое применение кортикостероидов и антигистаминных средств. Мази и гели на основе этих медикаментов облегчают воспалительный процесс и улучшают кровоснабжение тканей.
- Местные средства на основе эстрогена и прогестерона. Из-за нарушения эндокринных функций в организме пациентки может быть дефицит этих гормонов.
- Удаление папиллом с помощью лазерной или радиоволновой коагуляции. Также может быть назначена криохирургия.
- Физиотерапия. Прогревание тканей с помощью высокочастотного тока улучшает регенерацию кожи.
- Блокада полового нерва с помощью инъекции новокаина.
- Хирургическое лечение с помощью абляции и воздействия холода (жидкого азота). Такой способ коррекции назначается при неэффективности консервативной терапии.
Гинеколог обязательно назначает пациентке лечебную диету и витаминные добавки. При выраженной тревоге проводится консультация психотерапевта. Седативные препараты улучшают стрессоустойчивость.
Прогноз и профилактика
В большинстве случаев врачам не удается полностью восстановить состояние кожи вульвы, однако комплексное лечение замедляет дистрофические процессы в тканях. Физиотерапия способствует улучшению внешнего вида наружных половых органов. Даже после проведения лечения необходимо регулярно проходить обследования у гинеколога для исключения злокачественного перерождения тканей.
Методы профилактики болезни:
- безопасный секс;
- своевременное лечение воспалительных заболеваний половой системы;
- тщательная гигиена наружных половых органов;
- предотвращение травматизации кожи;
Консультация дерматолога и гинеколога поможет женщине узнать больше о методах профилактики и лечения крауроза вульвы.
Крауроз вульвы (склероатрофический лихен) в большинстве случаев диагностируется на поздней стадии, так как на начальном этапе протекает практически бессимптомно. К сожалению, пациентки обращаются к врачу только когда появляются яркие, изнуряющие симптомы крауроза вульвы, а процесс уже имеет распространенный характер. Лечение не позволяет быстро создавать стойкую, длительную ремиссию. Поэтому мы не перестаем говорить о важности регулярной гинекологической диспансеризации.
Содержание статьи
Содержание статьи
Нужна консультация специалиста?
Оставьте заявку и мы свяжемся с Вами в течение 30 минут.
Цены на лечение крауроза вульвы
- Лечение крауроза вульвы лазером при одностороннем очаговом поражении (1 процедура) 3 900
- Лечение крауроза вульвы лазером при одностороннем очаговом поражении курсовое лечение (3 процедуры) 10 500
- Лечение крауроза вульвы лазером при одностороннем многоочаговом поражении (1 процедура) 6 400
- Лечение крауроза вульвы лазером при одностороннем многоочаговом поражении (3 процедуры) 16 000
- Лечение крауроза вульвы лазером при двухстороннем поражении (1 процедура) 14 000
- Лечение крауроза вульвы лазером при двухстороннем поражении (3 процедуры) 29 000
- Лечение крауроза вульвы лазером при двустороннем распространённом поражении с переходом на область заднего прохода (1 процедура) 19 000
- Лечение крауроза вульвы лазером при двустороннем распространённом поражении с переходом на область заднего прохода (3 процедуры) 46 000
- Внутрикожное введение аутологичной плазмы при лечении дистрофических заболеваний вульвы 6 500
- Поддерживающая, профилактическая процедура лечения крауроза вульвы лазером при локализованном поражении 5 200
- Поддерживающая, профилактическая процедура лечения крауроза вульвы лазером при распространённом поражении 10 500
- Профиль комплексного обследования при краурозе вульвы Расширенный (Первичная консультация гинеколога, диагностическая вульвоскопия, мазок на флору, цитологическое исследование соскоба с шейки матки и вульвы, биопсия вульвы с последующим гистологическим исследованием) 9 900
- Профиль обследование при краурозе вульвы Скрининг 1. (для пациентов с подтвержденным диагнозом) (Первичная консультация гинеколога, диагностическая вульвоскопия, цитологическое исследование соскоба с шейки матки и вульвы, мазок на флору) 4 800
- Профиль обследование при краурозе вульвы Скрининг 2. (для пациентов с подтвержденным диагнозом) (Первичная консультация гинеколога, диагностическая вульвоскопия, цитологическое исследование соскоба с шейки матки и вульвы) 4 100
- Запись на приём
Клинические проявления крауроза вульвы (склероатрофического лихена)
На начальной стадии болезнь может проявляться только чувством сухости, легкого покалывания в интимной зоне. Также может отмечаться небольшая отечность половых губ и легкий дискомфорт на этом фоне. Это так называемая папулезная форма заболевания. В этом случае обычно процесс локализован только в области половых губ, чаще всего в виде единичных элементов атрофии, проявляющейся визуально в виде белесоватых пятнышек. Прианальная область, преддверье влагалища, клитор и область мочеиспускательного канала не поражены. Это начальная стадия заболевания имеет менее выраженные симптомы и легче всего поддается лечению.
У пациенток с отягощенным аллергологическим анамнезом болезнь может дебютировать с эритематозно-отечного варианта. В этом случае на фоне участков атрофии слизистой отмечается выраженный отек половых губ. При этой форме на первое место в жалобах выходит боль в области промежности, чувство дискомфорта во время полового акта.
Практически бессимптомно протекает витилигинозная форма, которая часто ошибочно диагностируется как лейкоплакия вульвы или витилиго. В этом случае от врача требуется опыт и наличие клинического мышления для проведения правильной дифференциальной диагностики.
При самой распространённой, атрофической форме крауроза, склеро-дистрофические изменения в интимной зоне выражены значительно. Процесс носит распространённый характер, вовлекается прианальная область, область мочеиспускательного канала, клитора.
Истонченная кожа в очагах поражения начинает напоминать «папиросную бумагу», она полностью теряет свою эластичность и подвержена образованию трещин и мацераций. Ранимая и потерявшая свои защитные свойства, такая кожа становится источником вторичных уже бактериальных инфекций. Что значительно осложняет течение основного заболевания и вызывает новые дополнительные страдания у пациенток.
К сожалению, без должного лечения болезнь только прогрессирует и приводит к склеротической деформации промежности. Выражающейся в:
- деформации и сморщивании половых губ;
- атрофии, вплоть до полного исчезновения клитора;
- сужении, и даже полном срастании входа во влагалище;
- сморщивании и стенозировании области мочеиспускательного канала и ануса.
Кроме выраженных анатомических дефектов пациентки при этой форме заболевания начинают предъявлять яркие, эмоционально окрашенные жалобы.
Характерные жалобы, которые должны насторожить клинициста
Мы одна из первых Московских гинекологических клиник, занимающихся лечением крауроза вульвы. За время существования наши специалисты обратили внимание, что все чаще на лечение приезжают пациенты с поздно диагностированным краурозом вульвы. В этом случае требуется более длительное и затратное лечение. А ведь болезнь можно было диагностировать намного раньше по характерным жалобам и симптомам.
Зуд в области промежности
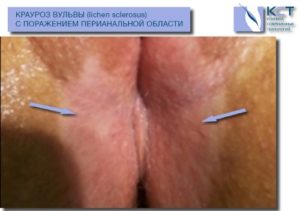
Жалоба на зуд в промежности является самым ярким симптомом крауроза вульвы, обычно именно она заставляет обратиться к гинекологу за помощью. Для нее характерны некоторые особенности, в виде усиления:
- в ночное время;
- при перегреве;
- после приема горячих ванн или просто контакта с водой;
- после физических нагрузок;
- приема острой пищи, кофе.
Если на начальном этапе симптомы выражены незначительно и проявляются в виде чувства покалывания в промежности, то со временем они стремительно усиливаются. Пациентки начинают испытывать изнуряющий, постоянный, приносящий глубокое страдание зуд в области промежности.
К нам на прием в Отделение лечения крауроза вульвы приходили женщины, настолько измученные своим состоянием, что честно признавались о суицидальных мыслях на этом фоне.
Вульводиния
Болезненные ощущения и дискомфорт в области вульвы и преддверия влагалища – называется вульводиния. Она может быть первым симптомом начинающейся атрофии и требует внимания со стороны гинеколога. Женщины с вульводинией описывают свои ощущения как:
- Болезненное жжение.
- Сухость и напряжение.
- Стягивание кожи промежности.
Стоит отметить, что вульводиния может встречаться при психосоматических расстройствах, у больных сахарным диабетом, в климактерическом периоде, у беременных. В этих случаях тактика лечения и ведения будет отличаться, поэтому мы призываем врачей гинекологов проводить тщательную дифференциальную диагностику.
Боль во время полового акта
Боль во время полового акта (диспареуния) – обусловлена склероатрофическими и дистрофическими изменениями, происходящими в эпителиальной ткани вульвы. На этом фоне происходят деформация и сужение преддверия влагалища, уменьшение половых губ и клитора. В сложных, запущенных случаях мы видели пациенток даже с полностью сомкнувшейся половой щелью, суженным отверстием мочеиспускательного канала, с полной атрофией малых половых губ и клитора. Травмирование во время полового акта тонкого, истощенного на фоне болезни эпидермиса при отсутствии должного лечения делает интимную близость тягостной и практически невозможной.
Болезненное мочеиспускание
При распространении атрофических процессов на наружное отверстие мочеиспускательного происходит его рубцовая деформация и последующее сужение. В результате к основным жалобам добавляется новое страдание, связанное с болезненным, частым мочеиспусканием. Кроме всего, истонченная, атрофичная кожа этой зоны может стать источником бактериальной инфекции с развитием осложнений в виде уретрита, цистита.
Боль при дефекации
При поражении анального отверстия, его сужении и деформации пациентки испытывают чувство дискомфорта и боли как во время акта дефекации, так и в повседневной жизни. Кожа вокруг заднего прохода на фоне болезни истончается, легко травмируется, появляются болезненные, кровоточащие трещины. Зачастую такие пациентки ошибочно обращаются к проктологам, хотя причина – гинекологическая.
Кровянистые выделения
В дебюте болезни могут появляться жалобы на мажущие кровянистые выделения, причина которых истончение, изъязвление наружного эпителиального слоя, выстилающего слизистую интимной области. В дальнейшем в этих областях могут формироваться очаги вторичной инфекции, образовываться рубцы и трещины, развиваться воспаление.
Важно понимать, что своевременно начатое лечение позволяет снять симптомы заболевания, вызвать длительную ремиссию, локализовать процесс и не доводить до его распространения на все зоны промежности.
Врачи, занимающиеся лечением склероатрофического лихена вульвы (крауроз):
Главный врач,
Врач акушер-гинеколог, гинеколог-эндокринолог.
Врач УЗИ-диагностики,
Врач Высшей врачебной категории
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗИ,
Специалист по лазерному вульво-вагинальному ремоделированию.
Врач высшей квалификационной категории
Врач акушер – гинеколог, Врач УЗИ,
Специалист по эндоскопической гинекологии (гистероскопия, лапароскопия),
Врач Высшей квалификационной категории
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗИ,
Коуч-эксперт по лазерным, аппаратным, инъекционным методикам,
Ведущий специалист Клиники по комплексному вульво-вагинальному восстановлению
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗИ,
Специалист по интимной реабилитации,
Специалист по комплексному вульво-вагинальному лазерному ремоделированию
Лейкоплакия вульвы — хронический, невоспалительный процесс с признаками дистрофии, поражающий слизистую оболочку наружных половых органов, который выражается стремительным ороговением и пролиферацией многослойного плоского эпителия. Клинические симптомы данного патологического состояния многообразны. Диагностика патологии осуществляется врачом гинекологом, а комплексное лечение включает как консервативные, так и высокотехнологичные методы.
Чаще всего, данное состояние развивается у женщин в период менопаузы, но современная статистика все чаще регистрирует случаи заболеваемости у женщин молодого возраста. Опасность болезни заключается в том, что риск перерождения очагов ороговения в злокачественное новообразование, составляет по данным различных авторов от 5 до 12%. Женщины с таким заболеванием нуждаются в своевременном лечении и последующем наблюдении. В нашей клинике лечением лейкоплакии занимаются специалисты отделения лечения крауроза вульвы. Это связано с тем, что оба заболевания имеют схожий патогенез и клиническую картину. Многими учеными они даже объединяются в одну общую группу болезней «белого поражения вульвы». До сих пор ведутся споры не является ли лейкоплакия вульвы одной из стадий склероатрофического лихена или, как его принято называть в нашей стране, Крауроз.
Содержание статьи
Содержание статьи
Нужна консультация специалиста?
Оставьте заявку и мы свяжемся с Вами в течение 30 минут.
Цены на лечение лейкоплакии вульвы
- Лечение крауроза вульвы лазером при одностороннем очаговом поражении (1 процедура) 3 900
- Лечение крауроза вульвы лазером при одностороннем очаговом поражении курсовое лечение (3 процедуры) 10 500
- Лечение крауроза вульвы лазером при одностороннем многоочаговом поражении (1 процедура) 6 400
- Лечение крауроза вульвы лазером при одностороннем многоочаговом поражении (3 процедуры) 16 000
- Лечение крауроза вульвы лазером при двухстороннем поражении (1 процедура) 14 000
- Лечение крауроза вульвы лазером при двухстороннем поражении (3 процедуры) 29 000
- Лечение крауроза вульвы лазером при двустороннем распространённом поражении с переходом на область заднего прохода (1 процедура) 19 000
- Лечение крауроза вульвы лазером при двустороннем распространённом поражении с переходом на область заднего прохода (3 процедуры) 46 000
- Внутрикожное введение аутологичной плазмы при лечении дистрофических заболеваний вульвы 6 500
- Поддерживающая, профилактическая процедура лечения крауроза вульвы лазером при локализованном поражении 5 200
- Поддерживающая, профилактическая процедура лечения крауроза вульвы лазером при распространённом поражении 10 500
- Профиль комплексного обследования при краурозе вульвы Расширенный (Первичная консультация гинеколога, диагностическая вульвоскопия, мазок на флору, цитологическое исследование соскоба с шейки матки и вульвы, биопсия вульвы с последующим гистологическим исследованием) 9 900
- Профиль обследование при краурозе вульвы Скрининг 1. (для пациентов с подтвержденным диагнозом) (Первичная консультация гинеколога, диагностическая вульвоскопия, цитологическое исследование соскоба с шейки матки и вульвы, мазок на флору) 4 800
- Профиль обследование при краурозе вульвы Скрининг 2. (для пациентов с подтвержденным диагнозом) (Первичная консультация гинеколога, диагностическая вульвоскопия, цитологическое исследование соскоба с шейки матки и вульвы) 4 100
- Запись на приём
Формы лейкоплакии вульвы
Данное патологическое состояние мы привыкли классифицировать по степени тяжести гиперкератоза. Выделяют такие формы лейкоплакии вульвы:
- Бородавчатая. При этом виде гиперкератоза появляются очаговые новообразования, которые визуально напоминают бородавки. Такой процесс может сопровождаться появлением эрозий, трещин. Бородавчатая форма расценивается как предрак и нуждается в немедленном врачебном вмешательстве.
- Гипертрофическая. Сопровождается появлением выпуклых сухих бляшек, белого цвета с серым оттенком. Такие образования невозможно удалить с поверхности слизистой оболочки. Очаги патологии нередко сливаются между собой в обширные участки.
- Простая или плоская. Этот вариант лейкоплакии сопровождается появлением белесоватых пятен с гладкой поверхностью. После механического удаления пятен с поверхности слизистой оболочки, они появляются снова. Данная форма заболевания может быть очаговой или генерализованной, распространяясь по широкой площади вульвы.

Причины возникновения
Медицина сегодня не в состоянии дать ответ, каковы же точные причины, вызывающие патологическое ороговение эпителиальной ткани вульвы. Некоторыми исследователями диагноз лейкоплакия вульвы расценивается как защитная или ответная реакция, которая проявляется в ответ на воздействие агрессивных раздражающих внешних факторов. Замечено, что риск развития лейкоплакии на вульве повышается при следующих обстоятельствах:
- папилломавирусная инфекция;
- патологии со стороны обмена веществ (ожирение, сахарный диабет);
- генитальный герпес 2 типа;
- пренебрежение правилами интимной гигиены;
- авитаминоз витамина А;
- травмы наружных половых органов;
- гормональный дисбаланс;
- функциональная недостаточность щитовидной железы (гипотериоз);
- функциональная надпочечниковая недостаточность;
- дефицит эстрогенов;
- яичниковая дисфункция.
Хроническое нарушение психоэмоционального состояния тоже относится к потенциальным причинам развития болезни. Немалый вклад в развитие лейкоплакии наружных половых органов вносят постоянные стрессы.
Симптомы лейкоплакии вульвы
Нередко лейкоплакия вульвы протекает в латентной, незаметной форме и выявляется только во время обследования. Очаги лейкоплакии могут размещаться по всей поверхности вульвы и влагалища, часто поражается шейка матки. На вульве изначально наблюдается лейкоплакия малых половых губ, позже процесс распространяется и может поражать клитор, зону анального отверстия, большие половые губы.
Характерным признаком заболевания является появление на слизистой белых пятен, вначале небольшого размера. По мере ороговения, пятна приобретают серый или перламутровый оттенок. Со временем пятна уплотняются и выделяются на поверхности слизистой оболочки. Чаще всего, именно в этот момент у женщины появляются жалобы на:
- интенсивный постоянный зуд в области вульвы, усиливающийся в вечернее время и ночью;
- дискомфорт, жжение при опорожнении мочевого пузыря
- боль или дискомфорт при половом контакте.
При развитии воспалительного процесса, симптомы лейкоплакии вульвы дополняются покраснением и отечностью.
Диагностика заболевания

Начальный этап комплексной диагностики, включает анализ жалоб пациентки и осмотр гинекологом. Для подтверждения диагноза назначаются такие варианты обследования:
- Вульвоскопия или кольпоскопия. Эта методика помогает обнаружить характерные очаги поражения на слизистой оболочке, слабую визуализацию кровеносных сосудов. Дополнительно, вульвоскопия помогает обнаружить сопутствующие атрофические и диспластические процессы в области наружных половых органов.
- Шиллер-тест. При этой процедуре используется раствор Люголя, которым окрашивают очаги лейкоплакии. Характерные пятна не поддаются окрашиванию.
- Исследование мазка на цитологию, микрофлору и онкоцитологию.
- Прицельная биопсия и гистологическая оценка полученного биоматериала.
Лечение лейкоплакии вульвы
Лейкоплакия наружных половых органов и влагалища требует комплексного, терпеливого и внимательного подхода. Терапия болезни включает использование лекарственных средств, диету, физиотерапевтические и лазерные методики. Дополнительно может потребоваться психотерапевтическая помощь.
При тяжелом или запущенном течении болезни, раньше, до появления СО2 лазера, прибегали к хирургии.
Оперативное лечение лейкоплакии вульвы заключается в иссечении измененных очагов хирургическим скальпелем. Сегодня такой травматичный способ лечения практически не применяется, так как оказался слабо эффективным — на месте иссечения со временем появлялись рецидивы в еще более активной форме.
Медикаментозная терапия
Мази и другие средства для наружного лечения лейкоплакии должен назначать и строго контролировать врач. Это важное правило, которое мы просим соблюдать своих пациенток. Нерациональное, чрезмерное, не контролируемое их применение со временем может усугубить течение болезни и вызвать:

- истончению тканей вульвы;
- присоединению вторичных инфекций;
- негативному влиянию на весь организм.
Врачебный контроль за состоянием позволяет своевременно выявлять атипичные клетки и предотвращать перерождение лейкоплакии в рак вульвы.
Современная доказательная медицина рекомендует лечить дистрофические заболевания вульвы СО2 лазером. Мы также придерживаемся этой тактики, так как на своем опыте видели, насколько улучшилось состояние женщин, прошедших у нас курс лазеротерапии.
Медикаментозное лечение лейкоплакии вульвы назначается на начальных стадиях заболевания, при отказе пациента или отсутствии возможности лазерного воздействия, в качестве поддерживающего курса. Так как медицина до сих пор не знает точных механизмов развития болезни, настоящего патогенетического лечения не существует. Основная тактика — это создание длительной ремиссии и избавление женщины от мучительного, нестерпимого зуда. Самыми предпочтительными средствами для медикаментозного лечения лейкоплакии вульвы являются топические кортикостероиды. Благодаря их иммуносупрессивной, гипосенсибилизирующей и противовоспалительной способности при местном нанесении удается стабилизировать эпидермальную ткань, ограничить распространение процесса, значительно уменьшить кожный зуд.
Кроме кортикостероидов для лечения лейкоплакии вульвы применяют эстрогенсодержащие препараты. Особенно их любят назначать сторонники теории эстрогендефицита как фактора развития дистрофии вульвы. Мы не отвергаем, но однозначно не подтверждаем данную тактику лечения, особенно в виде монотерапии. Применение мазей и кремов содержащих половые гормоны для лечение лейкоплакии оправдано у женщин находящихся в предклимактерическом и климактерическом периоде. Назначение должно контролироваться врачом с соблюдением протокола противопоказаний.
В качестве вспомогательных медикаментов при лейкоплакии назначаются различные эмоленты (увлажнители), антигистаминные препараты и мази, поливитаминные комплексы.
При ассоциации лейкоплакии с бактериальной или грибковой инфекцией проводится их тщательное лечение. Пациентки, являющиеся носителем ВПЧ, особенно высокогенного риска, подлежат диспансерному наблюдению и более активному лечению.
Лечение СО2 лазером
Принцип действия СО2 лазера при лейкоплакии вульвы основан на его способности прицельно выпаривать (вапоризация) очаги гиперкератоза, а лечебный эффект достигается за счет:
- разрушения и отторжения измененных тканей,
- стимуляции в зоне воздействия неоколагеногенеза,
- ускорения регенерации,
- улучшения кровоснабжения и трофики,
- повышение клеточного метаболизма.
- полного или частичного восстановления пигмента в зоне лейкоплакии.
Лазер воздействует точечно, поэтому отсутствует риск повреждения рядом расположенных здоровых тканей. Мы полюбили и активно применяем эту методику, так как увидели с помощью СО2 лазера:
Прогноз и профилактика

Лейкоплакия вульвы относится к группе «хронических невоспалительных заболеваний женский половых органов». При своевременном лечении и регулярном диспансерном наблюдении в большинстве случаев прогноз благоприятный.
Риски перерождения лейкоплакии в рак вульвы возрастают у женщин, инфицированных вирусом папилломы человека и у пациенток пожилого возраста.
Прогноз относительно выздоровления при этом заболевании зависит от:
- наличия сопутствующих инфекций;
- состояние гормонального фона;
- тяжести патологии;
- возраста женщины.
Профилактика развития данного заболевания — не специфична. Уменьшить риск развития лейкоплакии, помогает соблюдение таких простых правил:
- При отсутствии хронических заболеваний мочеполовой системы, посещать лечащего врача гинеколога не реже 1 раз в год. При наличии хронических заболеваний мочеполовой системы, посещать лечащего врача необходимо не реже 2-х раз в год.
- Не пренебрегать правилами интимной гигиены, по возможности отказаться от ношения нижнего белья из синтетических тканей.
- Своевременно лечить инфекционные и неинфекционные заболевания мочеполовой системы.
- Проводить медикаментозную коррекцию метаболических нарушений (если они имеются).
Для профилактики лейкоплакии вульвы, важно уделять внимание питанию. По возможности необходимо ограничить до минимума употребление острых, копчёных, жареных блюд, фастфуда, черного чая, кофе, специй и соусов. Рекомендовано отказаться от табакокурения и не злоупотреблять алкоголем. В ежедневное меню необходимо включать свежие овощи, фрукты с повышенным содержанием витаминов А и С, кисломолочную продукцию, диетические сорта рыбы и мяса, крупы, злаки.
Необходимо следить за состоянием гормонального фона, а при возникновении симптомов гормонального дисбаланса, своевременно обращаться за консультацией к гинекологу-эндокринологу.
Врачи, занимающиеся лечением лейкоплакии вульвы:
Главный врач,
Врач акушер-гинеколог, гинеколог-эндокринолог.
Врач УЗИ-диагностики,
Врач Высшей врачебной категории
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗИ,
Специалист по лазерному вульво-вагинальному ремоделированию.
Врач высшей квалификационной категории
Врач акушер – гинеколог, Врач УЗИ,
Специалист по эндоскопической гинекологии (гистероскопия, лапароскопия),
Врач Высшей квалификационной категории
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗИ,
Коуч-эксперт по лазерным, аппаратным, инъекционным методикам,
Ведущий специалист Клиники по комплексному вульво-вагинальному восстановлению
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗИ,
Специалист по интимной реабилитации,
Специалист по комплексному вульво-вагинальному лазерному ремоделированию

Акушер-гинеколог, эндовидеохирург, пластический хирург (интимная пластика), оперирующий хирург-гинеколог. Высшая категория. Член Европейского общества косметической и реконструктивной гинекологии и Российского общества акушеров-гинекологов. Выполнено более 2000 оперативных вмешательств. Принимает в Университетской клинике. Стоимость приема 1500 руб.
- Запись опубликована: 11.07.2020
- Reading time: 2 минут чтения
При этих заболеваниях ухудшается проходимость влагалища. Стриктура – это резкое сужение вагины, а атрезия – полная непроходимость. Пациентки испытывают боль при менструациях и проблемы с половой жизнью.
Обе патологии необходимо лечить. Особенно опасна атрезия. Ее осложнения — гематометра (скопление крови в матке), гематокольпос (задержка крови во влагалище) и гематосальпинкс (кровь остается в маточных трубах). Все эти состояния приводят к гнойным воспалениям.
Чем стриктура отличается от атрезии?
Стриктурой называют сужение просвета влагалища, которое может проявляться в любой его части или захватывать всю протяженность вагинального канала. Если же влагалище полностью зарастает — говорят об атрезии.
Почему возникает стриктура или атрезия – причины сужения влагалища
Эти заболевания женской половой сферы иногда носят врожденный характер, также причиной сужения влагалища выступают перенесенные инфекции или неудачно проведенные операции.
- Врожденные патологии вагины. Закладываются внутриутробно, зачастую сочетаясь с пороками развития матки и яичников – недоразвитием, удвоением, неправильной формой. Врожденная аномалия бывает истинной и ложной. В первом случае наблюдается непроходимость самого влагалища, а во втором проблема связана с утолщенной девственной плевой.
- Приобретённые стриктура и атрезия . Это результат хронических воспалений влагалища, осложнений после родов или хирургических вмешательств.
Патологии грозят не только взрослым женщинам: у девочек приобретенная стриктура или атрезия — осложнения после инфекционных болезней, дифтерии, свинки, скарлатины. В этом случае инфекция проникает в половые органы ребенка с током крови, вызывая воспаления влагалища, перетекающие в спаечный процесс.
Что чувствуют девочки при стриктуре и атрезии – симптомы и признаки
Стриктура у подростков до начала половой жизни не дает никаких симптомов, а вот врожденная атрезия (истинная и ложная) проявляется впервые с началом менструаций. Из-за того, что кровь не может найти выхода наружу, она скапливается в матке и влагалище. У девушки-подростка появляется сильная схваткообразная боль внизу живота, отдающая в прямую кишку и поясницу. Из-за сдавления увеличенной маткой прямой кишки и мочевого пузыря их функция нарушается.
В дальнейшем состояние ухудшается — кровь загнивает и отравляет организм. Появляются тошнота, рвота, обмороки. Помимо матки воспаляются яичники. Без своевременного лечения присоединяется инфекция, гнойное содержимое выходит в брюшную полость, начинается заражение крови (сепсис) и перитонит (гнойное воспаление брюшины). Признаки гнойного процесса — высокая температура, сильные боли в животе, потеря сознания.
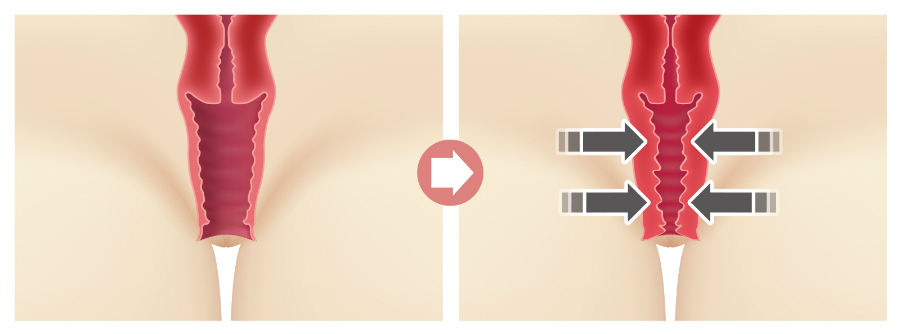
Стриктура и атрезия влагалища
Что чувствуют женщины при стриктуре и атрезии влагалища
Доктор видит патологии при стандартном обследовании на гинекологическом кресле. Девочек осматривают через прямую кишку, чтобы не нарушить девственность. Обязательно проводится УЗИ малого таза — диагностика четко показывает степень сужения. При ложной непроходимости хорошо видна набухшая девственная плева, выпячивающаяся из половой щели — эта патология на УЗИ не видна.
Лечение стриктуры и атрезии
Вне зависимости от того, что послужило причиной, патологии нужно лечить, так как сильное сужение препятствует выходу менструальной крови. В результате содержимое скапливается в матке, влагалище и даже в маточных трубах. Дальнейший этап — острое инфицирование или прорыв органов с выходом гноя в брюшную полость (перитонит).
Лечение стриктур и атрезий влагалища проводится только оперативно . Доктор рассекает спайки и перегородки, удаляет рубцовые жесткие ткани, затем формирует полноценное влагалище, соединяя ткани кетгутовыми (саморассасывающимися) швами. При непроходимости девственной плевы ее просто крестообразно рассекают. При врожденных пороках выявляют степень и высоту непроходимости. В зависимости от расположения дефекта, его убирают через влагалище или брюшную стенку.
Для предотвращения инфекции и ускорения заживления назначают антибиотики и общеукрепляющие препараты. После операции проводят осмотр для выявления повторной непроходимости.
После лечения менструальная кровь и влагалищные выделения больше не остаются в вагине и матке. Женщина может вести нормальную половую жизнь.
Мифы и правда о лечении стриктур и атрезии влагалища
Миф №1. Сужение влагалища можно не лечить, так как, являясь мышечным органом, оно может восстановиться самостоятельно
Сужение влагалища всегда связано с патологическим состоянием — анатомическая недостаточность, чрезмерное разрастание тканей маточного эндометрия, воспаление тканей вагинальных стенок, образование рубцов и спаек на слизистой и т.д. При этом сужение влагалища никак не связано со спазмом или укорочением мышц. Поэтому гимнастика и активная половая жизнь не принесут ожидаемого результата, а лишь усугубят состояние женщины, спровоцировав воспаления и травмы.
Именно поэтому сразу после возникновения подозрений о сужении следует немедленно обратиться к врачу-гинекологу, который установит причину состояния и устранит стриктуру.
Миф №2. Лечить стриктуры и атрезии влагалища можно медикаментозными препаратами
Восстановить нормальную анатомию влагалища поможет только операция. Даже если причиной сужения стала инфекция, добиться увеличения просвета можно, только удалив разросшуюся ткань или даже часть вагинального канала.
Тем не менее, принимать антибиотики тоже придется, так как лечение в этом случае должно быть комплексным, воздействующим и на причину заболевания, и на следствие.
Миф №3. Провести операцию по расширению влагалища может каждый гинеколог в любой больнице
Восстановление просвета влагалища требует от врача высокой квалификации и навыков работы с современным медицинским оборудованием. Операция проводится по кольпоскопическим контролем. Это означает, что гинеколог, помимо инструментов, использует специальный оптический прибор — это позволяет тщательно контролировать ход операции по расширению влагалища и исключить повреждения стенок.
При полной атрезии влагалища или тяжелых стриктурах потребуется реконструкция всех тканей, которую может произвести только опытный и квалифицированный врач на базе клиники, оснащенной по последнему слову техники в медицине.
Миф №4. Расширение просвета влагалища вызывает сильное кровотечение
Для удаления рубцовых тканей, сужающих просвет влагалища, используются разные инструменты, в том числе и хирургические. Классическая методика предполагает иссечение спаек с последующим наложением швов на поврежденный участок. При этом врач при помощи кольпоскопа тщательно следит за состоянием поврежденных сосудов влагалища и при необходимости сшивает или прижигает их.
Современные методики предполагают проведение операции бескровным способом. К таким методам относят лазерную и радиоволновую технологии. Преимущества этих методик перед классическими хирургическими очевидны — воздействие только на патологическую ткань, быстрое заживление и одновременная коагуляция (запайка) сосудов.
Миф №5. После лечения стриктуры или атрезии влагалища невозможно забеременеть
Детородная и половая функции женщины восстанавливаются полностью, если расширение просвета влагалища было проведено по современным гинекологическим стандартам. В Университетской клинике работа специалистов направлена в первую очередь на сохранение полноценного женского здоровья.
Доверьте свое здоровье профессионалам — обратитесь в наше гинекологическое отделение.
Читайте также:

