Как лишай влияет на сперму
Обновлено: 28.04.2024
Наличие герпеса сильно влияет на зачатие как у мужчин, так и у женщин.
ВПГ очень часто передается при помощи половых контактов.
Среди вирусных инфекций ВПГ одна из самых распространенных.
Женщина становится беременной от мужчины, у которого бессимптомный герпес, всего лишь на пять процентов реже, чем от здорового мужчины.
Но женщине, у которой обнаружили вирус простого герпеса, забеременеть в два раза сложнее, чем герпес-негативной женщине.
По статистике, каждый девятый из десяти человек во всем мире инфицирован герпесом.

Инфицированность уменьшаться не будет, она ежегодно только растет.
Герпес во время зачатия
Герпес очень негативно влияет на зачатие.
Если герпес возник во время беременности, то за беременной всё время нужно наблюдать, чтобы не допустить заражения плода.
Лучше не проводить естественные роды, а сделать кесарево сечение, чтобы не допустить вертикального заражения во время родов.
Именно так чаще всего заражается герпесом ребенок.
Зачатие при герпесе на губах
При банальном герпесе на губах первого типа тоже можно заразиться и зачать ребенка.
У герпеса первого типа четыре стадии проявлений.
Первая стадия развития этого герпеса проявляется зудом и дискомфортом на губах, в носу или в других областях лица, при общем ухудшении самочувствия и повышенной температуре.
На второй стадии возникает воспаление на лице или на губах, характеризующееся припухлостью и болезненностью зоны поражения на губах, в частности, и на лице, вообще.
Образуются пузырьки, заполненные жидкостью серозного характера.
Спустя некоторое время эти пузырьки лопаются, и из них выходит серозный секрет, в котором содержится много ВПЧ.
На этой стадии человек очень заразен в бытовом плане при поцелуях.
Образуется изъязвленная раневая поверхность.
На четвёртой стадии изъязвления покрываются струпьями (корочками), они кровят и болезненны при дотрагивании.
Так что существует опасность заразится банальным герпесом, даже во время зачатия ребенка, особенно на третьей стадии его развития.
Генитальный герпес и зачатие
Не менее опасен для будущего ребенка и генитальный герпес ВПГ-2.
Необходимо всячески укреплять иммунную систему, чтобы ослабить проявления вирусной инфекции.
Это касается любого вируса, как лабиального, так и генитального.
Так как от герпеса нельзя на сегодняшний момент избавиться полностью, необходимо максимально повысить эффективность иммунной системы для борьбы с вирусом.
Поскольку ВПГ представляет немалую опасность для будущего ребенка.
Про это нужно помнить всегда и планировать зачатие во время хорошей работы иммунной системы и ремиссии вируса.
Влияние герпеса на сперматозоиды, сперму, секрет простаты
Герпес оказывает очень негативное воздействие на репродуктивные органы мужчины и может привести к мужскому бесплодию.
Проводились специальные эксперименты, которые показали, что герпесвирусная инфекция негативно влияет на сперматозоиды, сперму и секрет простаты.

Такие исследования позволяют не только сделать теоретические выводы.
Но, и зная о негативном влиянии вируса герпеса на репродуктивные органы мужчины, можно продуктивно их лечить с помощью противовирусной терапии и пить иммуномодуляторы.
Влияние герпеса на зачатие детей у женщин
Герпес очень негативно влияет и на женский организм.
Что нужно делать женщине во время беременности?
Во-первых, провести анализы, чтобы выяснить, если ли антитела в организме беременной.
Дело в том, что плацентарный барьер не всегда срабатывает.
Это даст информацию об инфицированности герпесом в прошлом и состоянии иммунной системы на сегодняшний момент.
Если антител в крови нет или их еще очень мало, а вирус активно действует, это представляет огромную опасность для правильного развития ребенка.
Если инфицирования не было, то нужно исключить любую возможность заразиться.
А если беременная женщина уже заражена вирусом герпеса, то нужно повышать статус иммунной системы и не допускать обострения заболевания и всяческих осложнений.
Особенно опасно заражение в третьем триместре беременности.
У ребенка может поражаться мозг или он вообще может родиться мертвым.
При бессимптомном протекании заболевания беременная женщина зачастую даже не знает свой диагноз, потому что не сделала анализ и, естественно, не лечится.
Если обостряется герпес за три-четыре недели до родов, то можно заразить ребенка вертикальным путём.
В таком случае проводится кесарево сечение.
Если мать была заражена до беременности, то у нее в крови много антител и риски для плода минимальные.
Если обострение уже есть, то нужно хорошенько пролечиться.
При наличии генитального герпеса до беременности необходимо делать УЗИ, чтобы контролировать правильность развития ребенка.
Некоторая патология в развитии плода видна только при достижении определенных сроков и этапах развития ребенка в матке.
Проводить лечение нужно только у специалиста, самолечения нельзя допускать.
Это очень плачевно может закончиться.
Какие типы герпеса влияют на зачатие
ВПГ-1 и ВПГ-2 представляют опасность и влияют на зачатие ребенка.
По статистике, не только женщины виноваты в бесплодии.
Иногда, в 25-30% случаев, в бесплодии виноваты мужчины.
И герпес здесь играет не последнюю роль.
Но даже экстракорпоральное оплодотворение у вирус-позитивных женщин под действием герпеса чаще бывает неудовлетворительным и отрицательным.
Носительницам вируса простого герпеса забеременеть намного проблематичней, чем не зараженным вирусной инфекцией женщинам.
Влияет ли герпес зостер на зачатие
У вируса зостер очень большая степень заразности, до девяноста процентов.
Влияет он негативно и на зачатие.
Симптоматика заражения этим вирусом такова, что в первую очередь поражаются чувствительные нервы.
На коже, по их ходу, чаще в грудной области, образуются нечеткие высыпания, в виде розовых пятен три-пять сантиметров в диаметре.
На месте пятен спустя сутки формируются болезненные везикулы.
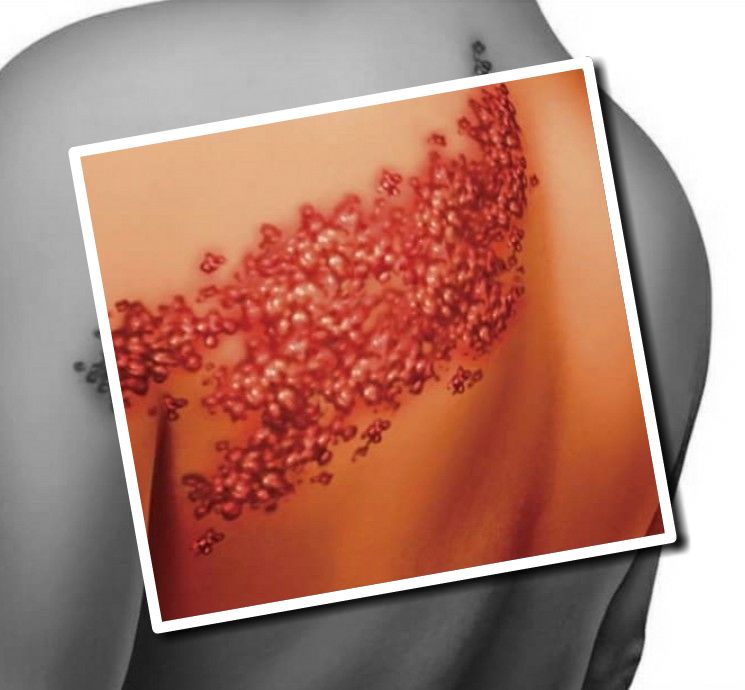
У взрослых возникший опоясывающий лишай, вызванный вирусом зостер, грозит развитием энцефалита и пневмонии.
У детей вирус зостер проявляется ветрянкой, которая, по мнению многих исследователей, приводит к рецидивированию во взрослом состоянии в виде опоясывающего лишая.
Зачатие и инкубационный период герпеса
Заражение вирусом простого герпеса может произойти во время инкубационного периода тем более, что вирус себя еще никак не проявил, и человек даже не знает, что инфицирован.
В этот период он может зачать ребенка.
Наличие у него вируса не исключает возможности заразить и партнера, поскольку он уже заразен, как и при клинических проявлениях герпетической инфекции.
Зачатие при герпесе и ВИЧ-инфекции
Зачатие при герпесе у ВИЧ-инфицированных тоже может быть затруднено.
Хотя наличие гематоплацентарного барьера не позволяет плоду заразиться ВИЧ-инфекцией от матери.
Если плацента не повреждена, то вполне возможно сохранение здоровья ребенка.
С тридцать второй недели беременности через плаценту в кровяное русло младенца поступают материнские антитела против ВИЧ-инфекции.
Но они не защищают организм.
Их титр только учитывают, если ребенок родится инфицированным ВИЧ.
Профилактика заражения герпесом плода при зачатии
Зачатие - необходимый этап для зарождения новой жизни.
От того, насколько оно будет правильным, зависит здоровье будущего ребенка.
Для того чтобы снизить риски заражения герпесом, так как от него нельзя избавиться полностью, нужно максимально повысить иммунную защиту у матери и отца будущего ребенка.
Необходимо, чтобы герпес себя никак не проявлял, и у матери и отца было только носительство, без явно выраженных признаков герпеса.
При таком течении герпес позволяет не заражать малыша.
Медикаментозная профилактика при зачатии на фоне герпеса
При ВПГ-1 можно заразиться при оральных половых контактах и даже поцелуях.
От больного с генитальным герпесом проще всего заразиться при обычных генитальных сексуальных контактах.
Профилактика таких заражений заключена в отказе от поцелуев и половых сношений с такими инфицированными людьми.
Профилактическими методами считают использование натуральных биодобавок для повышения качества иммунной защиты.
Принципы такой профилактики и терапии лежат в разумном сочетании местных воздействий и общих принципов, чтобы повысить иммунную защиту.
Такими лекарствами считаются препараты ацикловира.

Также жидкие экстракты брусники, клюквы и можжевельника, масло чёрного тмина, полынь, чабрец и чеснок.
Лекарственные препараты и побочные эффекты от них, влияющие на зачатие
Более тридцати препаратов оказывают тератогенное действие и приводят к патологиям в развитии плода, а значит, могут повлиять и на процесс зачатия.
Особенно опасны антибиотики.
На фоне их применения зачатие рекомендуется отложить до периода, когда антибиотикотерапия закончится, тем более, если лечение антибиотиками длительное.
Приём таких препаратов приводит к эмбриолетальному действию, к порокам и аномалиям на этапах внутриутробного развития и просто к токсическому эффекту.
Только врач решает, какие препараты можно применять, а от приема каких лучше воздержаться.
Осложнение герпеса, влияющие на зачатие
От герпеса у людей со слабой иммунной системой могут быть всевозможные осложнения.
Одним из осложнений считают наличие ВИЧ-инфекции, конечно, она влияет даже на желание зачать ребенка.
И хоть герпес не влияет на репродуктивные органы, если больной герпесом человек болеет в придачу менингоэнцефалитом, эзофагитом, гепатитом или пневмонией, то это не приносит ему желания зачать ребенка.
Зачем вакцина от герпеса при зачатии
Вакцина от герпеса помогает не заболеть герпесом.

Есть определенные правила ее применения.
Если применять вакцину конкретно при зачатии, то она не даст должного эффекта.
Вакцину нужно применять по схеме.
Это должен рассказать лечащий врач.
У какого врача консультироваться по поводу зачатия на фоне герпеса
Обычно лечением больных с герпесом занимаются дерматовенерологи, гинекологи, урологи, иммунологи или инфекционисты.
В зависимости от пола больного герпесом и его состояния.
Они и проконсультируют по всем вопросам, связанным с герпесом, в том числе расскажут и про зачатие при герпетической инфекции в организме.
Ведут приём врачи в специализированных лечебных учреждениях или отделениях.
Вообще, герпес не самый благоприятный фон для зачатия новой жизни, но иногда приходиться идти на этот шаг.
Ведь не зачинать же ребенка от здорового, но чужого мужчины?
Эффективность уколов и таблеток от герпеса при зачатии
Эффективность зачатия определяется тем, насколько активно организм борется с герпетической инфекцией.
Для усиления иммунной защиты проводят серию инъекций альфа-интерферонами.

Инъекции подкожные по три миллиона международных единиц, по три раза на неделю, в течение шести недель.
Затем в течение восьми недель еще два укола в неделю.
Это позволит создать благоприятный климат для эффективной борьбы с герпесом.
Также применяются противовирусные препараты, лечатся ацикловиром или валацикловиром, фоскарнетом, фамцикловиром или бривудином.
Механизм действия у них схожий.
Также повышают иммунную защиту бета-интерферонами.
При герпесе эффективны и иммуноглобулины.
Также лечатся индуктором интерферона – циклофероном.
Проводят лечение инъекциями по два с половиной грамма в количестве десяти инъекций.
Для диагностики и лечения герпеса обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
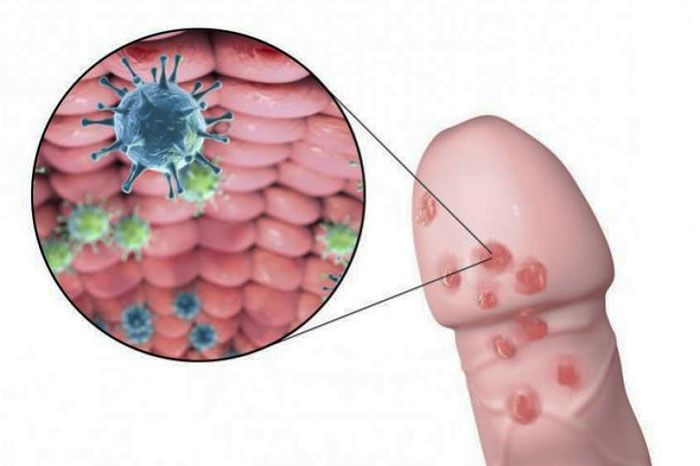
Связь герпесвирусов и мужского бесплодия — на сегодня одна из актуальных и важных проблем в медицине, учитывая, что вирусом простого герпеса (ВПГ) заражены около 40-60% взрослого населения. Речь идет о генитальной форме, при которой заболевание проявляется на слизистой наружных и внутренних половых органов. Ввиду актуальности проблемы предлагаем подробнее изучить, в чем же связь герпеса и бесплодия у мужчин.
Особенности генитального герпеса у мужчин
Еще недавно изучением генитального герпеса занимались дерматовенерологи. С течением времени стало ясно, что в случае с мужским здоровьем эта проблема касается также урологов и андрологов. У мужчин генитальный герпес имеет 2 клинические формы:
- герпес верхнего отдела урогенитального тракта;
- герпес нижнего отдела полового тракта, области анального отверстия и ампулы прямой кишки (находится на уровне крестца).
Во многих случаях единственным признаком генитального герпеса становится выделение вируса в отделяемом органов мочеполовой системы. Симптомы воспаления при этом минимальные и неспецифические, а по результатам анализов даже не удается выявить объективные признаки того, что в организме протекает воспалительный процесс. Все это подчеркивает сложность диагностики генитального герпеса. Чаще всего его выявляют по типичным клиническим проявлениям рецидивов.

Влияние вируса герпеса на репродуктивную функцию
У мужчин, имеющих диагноз «бесплодие», в 31% случаев инфекционно-активный ВПГ выявляется в эякуляте и в 30% во фракции подвижных сперматозоидов. Статистика для здоровых пациентов — это 17% и 8% соответственно. Это доказывает, что герпес опасен для мужчин и напрямую влияет на состояние репродуктивной системы. У пациентов с обнаруженным герпесвирусом наблюдаются:
- снижение фертильности;
- нарушение сперматогенеза (созревания мужских половых клеток);
- уменьшение пролиферативной активности (образование клеток) сперматогониев (из их формируются сперматозоиды);
- снижение количества подвижных и нормальных по форме сперматозоидов;
- обострение хронического простатита;
- блокирование мейоза (деления клеток);
- увеличение апоптоза (нормальной программируемой клеточной смерти) половых клеток);
- повышение риска спонтанного прерывания беременности при естественном зачатии из-за передачи инфицированных сперматозоидов ВПГ в яйцеклетку при оплодотворении.
В процессе обследования мужчин с ВПГ было выяснено, что вирус герпеса находится не только в семенной жидкости и на поверхности клеток, но и внутри сперматозоидов. Причем инфицированию подвергается и фракция спермиев с нормальным строением и размерами. Это и позволяет предположить, что оплодотворение яйцеклетки может произойти инфицированным сперматозоидом. Если здесь рассматривать, на что влияет герпес у мужчин, то нужно сказать, что при успешном зачатии высок риск, что беременность будет протекать с осложнениями, у плода и уже новорожденного ребенка могут развиться различные аномалии.
Вирусный простатит
Вирус герпеса может быть причиной развития простатита. В большинстве случаев заболевание вызывают бактерии, но абактериальную (вирусную) форму тоже нельзя исключать. По оценкам разных специалистов ВПГ вызывает или поддерживает развитие простатита в 2,9-21,8% случаев.
Простатит развивается как осложнение вирусного уретрита, т. е. поражения мочеиспускательного канала, которое чаще всего происходит половым путем. Из уретры вирус проникает в предстательную железу, т. е. в развитии простатита преобладает уретрогенный каналикулярный путь передачи — из уретры по семявыносящему протоку.
Заболевание может проявляться в виде изолированной формы. Тогда ВПГ не определяется в отделяемом уретры, а рецидивы герпеса отсутствуют. В таком случае вирус обнаруживают в секрете предстательной железы. Это важно, поскольку определение возбудителя — одно из решающих условий для проведения полноценного лечения.
Другим признаком вирусного простатита становятся выраженные фиброзные очаги в периферических зонах предстательной железы. Их обнаруживают на УЗИ как гиперэхогенные участки размером 3-9 мм. Это характерный признак, отличающий герпетический простатит от других абактериальных форм заболевания.
Как проявляется бесплодие и как его лечат
Как уже было сказано, герпес и бесплодие у мужчин имеют прямую связь. Проблема с зачатием из-за герпесвируас проявляется в виде вирусоспермии. Это один из видов патоспермии — патологического изменения эякулята, при которых наблюдаются различные отклонения от нормальных показателей.

Вирус простого герпеса — это пожизненное носительство. Поэтому лечение бесплодия направлено только на достижение стойкой ремиссии, которая позволит добиться беременности и рождения здорового ребенка. С этой целью мужчинам, у которых в секрете простаты был обнаружен ВПГ и диагностирована вирусоспермия, назначают противогерпетические препараты. Их принимают по супрессивной схеме, т. е. рецидивы отсутствуют только в течение курса приема. Чтобы добиться нормализации качества спермы, лекарство принимают не менее 2,5-3 месяцев.
Что в итоге
В связи с тем, что генитальный герпес и бесплодие имеют прямую связь, в парах, где планируется беременность или есть проблемы с зачатием, мужчине необходимо пройти вирусологическое обследование. Это важно, поскольку бессимптомные формы ВПГ-инфекции органов мочеполовой системы встречаются чаще, чем принято считать.
Для обследования вам необходимо записаться на первичную консультацию к урологу-андрологу. В клинике Dr. AkNer вы можете выбрать удобное время для приема. Для этого позвоните нам по контактному номеру или напишите в онлайн-чате, и специалист поможет вам с записью на любой день.
Репродуктивная функция пары оценивается не только по состоянию здоровья женщины. Ровно в половине случаев причина неудач в зачатии – в недостаточном качестве спермы. Репродуктолог назначит обследование для обоих партнеров, на основании чего даст рекомендации по улучшению биоматериалов.
Обследование в репродуктологии
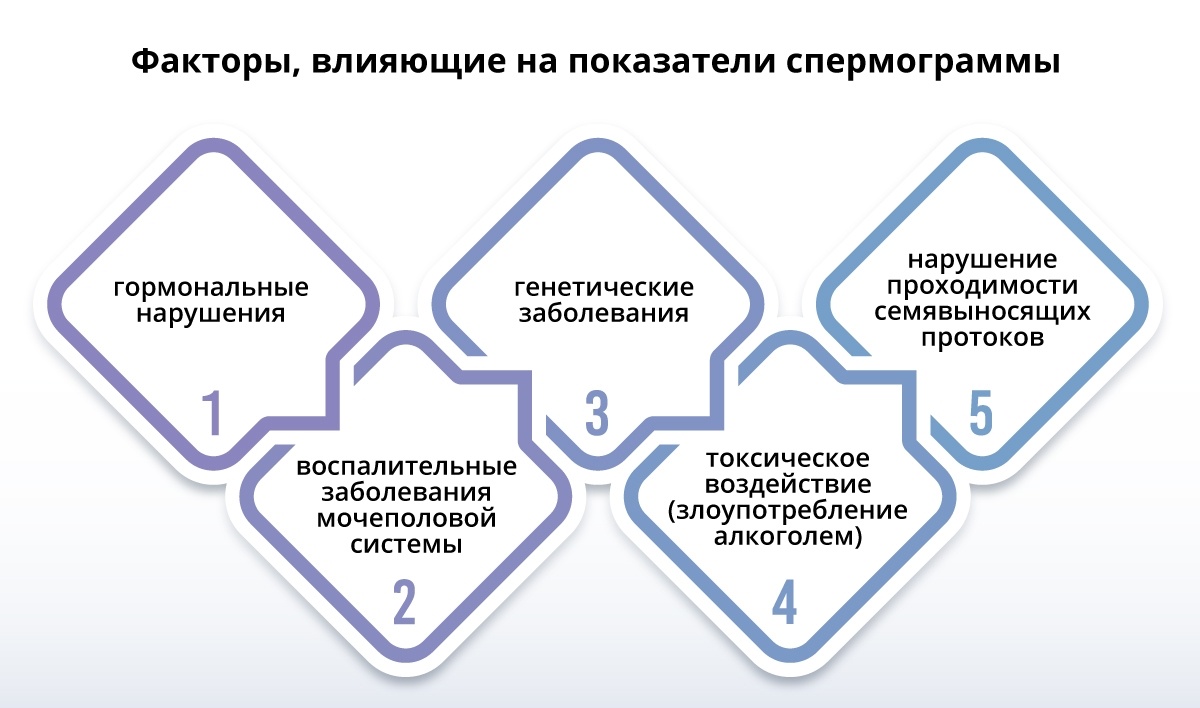
Мужчинам, испытывающим проблемы в зачатии, врач назначает обширное исследование. Оно исключает патологии, влияющие на качество и количество сперматозоидов в эякуляте:
- гормональные дисфункции;
- преждевременное семяизвержение; ;
- врожденные аномалии репродуктивных органов;
- воспаления мочеиспускательной системы, простатит;
- новообразования;
- острые воспалительные состояния.
Повлиять на качество спермы и привести к мужскому бесплодию могут ЗППП: гарднерелла, трихомониаз, хламидиоз, уреаплазмоз, вирусные инфекции.
Как определить качество спермы методами лабораторной диагностики:
- MAR-тест – основной метод определения иммунного бесплодия;
- фрагментация ДНК – оценка ДНК-спиралей;
- биохимия спермы – дает общую клиническую картину состояния сперматозоидов;
- ЭМИС – для оценки функциональных патологий.
На начальных этапах обследования врач может назначить общую спермограмму для оценки количества, подвижности сперматозоидов, соотношения в составе эякулята. Дополнительным инструментом диагностики станет УЗИ мошонки, предстательной железы, мочеиспускательной системы.
Как улучшить качество спермы: лучшие методы
Чтобы повлиять на мужскую фертильность, важно действовать сразу по всем факторам, влияющим на качество и количество сперматозоидов:
- Качество спермы от стресса снижается, потому нужно избегать сильных стрессовых состояний.
- Ухудшение качества спермы провоцирует хроническое недосыпание, низкая физическая активность, нарушение режима сна и бодрствования.
- Рацион питания нужно скорректировать для получения максимума полезных компонентов.
- Отказаться от алкоголя, курения, наркотиков, фаст-фуда и слишком жирной, жареной пищи.
По решению врача будут назначены препараты и витамины для улучшения качества спермы, дополнительные процедуры.
Продукты для повышения качества спермы
На качественные показатели положительно влияют такие вещества в рационе будущего отца:
- омега-3 жирные кислоты;
- кальций;
- цинк;
- бета-каротин;
- витамины D, C, E.
Самостоятельно назначать себе пищевые добавки и препараты не стоит – их избыток приводит к нарушениям половой функции.

Большое количество этих веществ содержится в продуктах:
- бобовые;
- жирная морская рыба;
- морковь;
- тыква;
- персики;
- абрикосы;
- свежая зелень;
- овсянка;
- гречка;
- курица, индейка.
Если есть проблемы с весом, рекомендуется снижение массы тела до нормальных показателей. Красное мясо отрицательно влияет на подвижность сперматозоидов, потому в период планирования ребенка стоит дополнить рацион птицей и рыбой.
Воздержание и качество спермы
По рекомендации ВОЗ, длительность воздержания не должна превышать 4-х дней. Качество сперматозоидов с 5 дня ухудшается, его будет недостаточно для зачатия здорового ребенка. Воздержание меньше 2-х дней не рекомендуется – объема эякулята может не хватить для зачатия вне окна фертильности у женщины.
Комплексные рекомендации
Несколько советов, которые помогут улучшить качество спермы для зачатия:
- предупреждать и проводить профилактику заболеваний – качество спермы после коронавируса, вирусных и острых респираторных заболеваний заметно хуже;
- избегать синтетического, сдавливающего белья, не пропускающего влагу – нижнее белье только из натурального материала, свободное;
- не злоупотреблять долгими горячими ваннами, сауной, баней;
- отказаться от интенсивных физических тренировок в пользу ежедневной нормальной активности: плавание, прогулки.
В клинике Dr. AkNer проводится полное комплексное обследование репродуктивной функции у мужчин, тест на анализ спермы и успешно излечиваются обнаруженные отклонения. Обращайтесь к квалифицированным врачам с многолетним опытом лечения урологических заболеваний – мы способствуем счастливому отцовству!

Решение использовать донорские половые клетки – серьезный, ответственный шаг. У женщин и мужчин, рассматривающих такую возможность, возникает много опасений, и это вполне естественно. Например, специалистов Репробанка часто спрашивают о том, может ли попасть в криохранилище материал от доноров-носителей инфекций, и чем это грозит для реципиента. В данной статье мы подробно поговорим о возбудителях герпесвирусных инфекций.
Герпесвирусные инфекции – одна из самых распространенных групп инфекционных заболеваний. Вызывают их вирусы герпеса, которые бывают разных типов. Возбудитель может попадать в организм разными путями: по воздуху, во время непосредственного контакта с больным, через кровь.
Наиболее распространенные типы герпесвирусов:
- Вирус простого герпеса 1 типа вызывает оральный герпес, чаще всего в виде «простуды» на губах. Многие люди заражаются еще в детства. Иногда ВПГ-1 вызывает генитальный герпес – в области половых органов.
- Вирус простого герпеса 2 типа вызывает генитальный герпес, реже – оральный.
- Герпесвирус человека 3 типа – это вирус ветряной оспы. Он вызывает ветрянку, а при рецидиве – опоясывающий лишай.
- Герпесвирус человека 4 типа – вирус Эпштейна–Барр. Вызывает инфекционный мононуклеоз и некоторые синдромы при иммунодефицитных состояниях.
- Герпесвирус человека 5 типа – цитомегаловирус. Вызывает инфекционный мононуклеоз, некоторые синдромы при иммунодефицитных состояниях.
Многие люди даже не знают, что были заражены герпесвирусами, потому что инфекция протекала бессимптомно. Если были симптомы, которые затем прошли, и больной выздоровел, это не означает, что его организм избавился от возбудителя. Вирус встраивается в клетки тела и сохраняется там на всю жизнь. Он находится в «спящем» состоянии и не дает о себе знать, но может активироваться при некоторых условиях:
- Иммунодефицитные состояния – когда в силу различных причин снижается иммунная защита организма. Например, при ВИЧ-инфекции, врожденном иммунодефиците, туберкулезе. В таких случаях герпес является оппортунистической инфекцией – то есть такой, которая обычно не развивается у здорового человека, но её риск сильно повышается при ослаблении иммунитета.
- Прием препаратов, подавляющих иммунитет. Чаще всего их назначают при аутоиммунных заболеваниях, после пересадки органов, чтобы предотвратить отторжение трансплантата.
- Во время беременности.
Учитывая высокую распространенность возбудителя и его склонность сохраняться в организме, можно утверждать, что носителями вирусов герпеса того или иного типа являются 90% взрослых людей. Например, по данным экспертов Всемирной Организации Здравоохранения (ВОЗ), во всем мире ВПГ-1 инфицированы 3,7 миллиарда человек младше 50% лет (67%), а ВПГ-2 – 417 человек младше 50 лет (11%).

Можно ли заразиться герпесвирусными инфекциями от доноров?
Такая вероятность есть, причем, особое значение в донорстве имеет инфицирование вирусами герпеса 5 типа – цитомегаловирусом (сокращенное обозначение – ЦМВ, CMV). Заболевание сложно диагностировать, потому что чаще всего оно протекает бессимптомно или сопровождается неспецифическими симптомами, которые встречаются при многих других инфекциях: повышенной утомляемостью, недомоганием, повышением температуры тела.
По статистике, 60–90% взрослых людей во всем мире в определенный момент жизни перенесли инфекцию, вызванную ЦМВ. После этого возбудитель пожизненно остается в организме, он неактивен, не вызывает проблем, но может проявиться и привести к тяжелым поражениям при сниженном иммунитете.
ЦМВ можно выявить с помощью специальных анализов. Когда инфекция активна, в крови человека обнаруживают два типа специфических антител – иммуноглобулинов:
- Иммуноглобулины M (IgM) – первый ответ организма на инфекцию. Обнаружение этих антител говорит о том, что человек болен прямо сейчас, либо переболел недавно.
- Иммуноглобулины G (IgG) – это «иммунная память». Они сохраняются на случай, если организм снова столкнется с ЦМВ, чтобы сразу встретить возбудителя «во всеоружии». Обнаружение IgG говорит о том, что человек когда-то, возможно очень давно, уже перенес инфекцию. В таком случае говорят о положительном CMV–статусе (CMV STATUS).
CMV–статус очень важен в донорстве крови и органов. После трансплантации пациенты получают препараты, которые подавляют иммунную систему (иммунодепрессанты), чтобы организм не отторгал донорские ткани. Если реципиент был CMV–отрицательным, а донор положительным, на фоне сниженной иммунной защиты вирус активируется и вызывает заболевание, которое может грозить серьезными осложнениями и даже гибелью.
Цитомегаловирусная инфекция во время беременности грозит такими последствиями, как выкидыш, мертворождение, смерть новорожденного. У ребенка может развиваться анемия, кровотечения, тяжелое поражение печени и головного мозга, нарушение слуха, умственная отсталость.
Но надежных данных о том, опасно ли использовать половые клетки и эмбрионы от CMV–положительных доноров, на данный момент нет. Учеными не удалось получить прямых доказательств возможности инфицирования реципиента при использовании такого репродуктивного материала.
Почему это важно при планировании беременности?
Цитомегаловирусная инфекция абсолютно «безобидна» для человека с нормальным иммунитетом, но губительна для ослабленного, незрелого организма, такого как плод в утробе матери. CMV – самая распространенная врожденная вирусная инфекция, хоть и встречается всего у 0,2–1% детей, родившихся живыми. Обычно инфицирование плода происходит из-за первичного заражения беременной матери, реже при рецидивирующем заболевании.
По законодательству Российской Федерации все доноры спермы и яйцеклеток в обязательном порядке проходят молекулярно-биологическое исследование на цитомегаловирус. Это помогает выявить ДНК возбудителя в крови. Если результат теста положительный, это значит, что на момент обследования инфекция активна. Такие кандидаты не могут стать донорами, по крайней мере, до тех пор, пока у них не будут «чистыми» результаты.
В чем опасность CMV–положительных доноров?
ЦМВ встраивается в клетки организма и остаётся там навсегда. «Излюбленные» места обитания возбудителя: слизистые оболочки, различные железы (слюнные, щитовидная и др.), почки, легкие, другие внутренние органы. Иными словами, ЦМВ может обитать в организме практически везде.
Учитывая это, специалисты опасаются, что доноры с CMV–положительным статусом (то есть те, кто переболели и носят вирус в организме) могут передать инфекцию через биологические жидкости, при заборе спермы и яйцеклеток.
Однако, весь биологический материал, который применяется во вспомогательных репродуктивных технологиях, проходит специальную обработку, поэтому вероятность заражения снижается в разы. Например, сперму 2–3 раза переосаждают в центрифуге, затем разбавляют физиологической средой. Ооциты «отмывают» от фолликулярной жидкости и помещают на культуральную среду для дальнейшего оплодотворения. Благодаря этим процедурам вероятность заражения стремится к нулю.
В программах донорства для реципиентов обеспечивается максимальная безопасность. Тщательный подбор кандидатов путем многоэтапного отсеивания, а также четкое выполнение необходимых мер на всех этапах помогают выявить и свести практически к нулю все риски.
Тератозооспермией называют состояние, при котором в семенной жидкости мужчины присутствует очень много сперматозоидов аномального строения. Эти клетки не являются полноценными, и им сложнее попасть в матку и оплодотворить женский ооцит. Поэтому тератозооспермия относится к причинам мужского бесплодия.
Морфологию (форму, внешний вид) сперматозоидов оценивают при проведении спермограммы. В конце прошлого столетия профессор Тинус Ф. Крюгер (Thinus F. Kruger) из больницы Тайгерберг в Южной Африке предложил считать нормальными те сперматозоиды, которые проникают в цервикальный канал (он находится в шейке матки) в течение 8 часов после полового акта. Были изучены внешние черты этих клеток, и их приняли за критерии нормы. С тех пор исследование носит имя ученого – «спермограмма с оценкой морфологии сперматозоидов по Крюгеру».

Сколько нормальных клеток в сперме?
На самом деле нормальных клеток в сперме не так много. Итак, нормальными считаются сперматозоиды, которые способны к оплодотворению и преобладают в цервикальной слизи. Их доля составляет от 0 до 30% как у здоровых мужчин, так и у мужчин с диагностированным бесплодием. Показатель выше 25% можно обнаружить лишь в очень немногих образцах спермы. Таким образом, чтобы у партнерши наступила беременность, вовсе не обязательно, чтобы все клетки в эякуляте выглядели идеально, или хотя бы их большая часть. Достаточно совсем небольшой доли «элитных солдат» – 3–5%. Например, если в семенной жидкости содержится 40 миллионов сперматозоидов, то нижний предел нормы будет находиться примерно на 2 миллионах клеток нормальной формы. Небольшой процент, но в абсолютных показателях – не так уж мало.
Согласно стандартам Всемирной организации здравоохранения, тератозооспермию диагностируют, когда доля сперматозоидов с нормальной морфологией составляет менее 4%, а с аномальной – более 96%.
Как «правильные» сперматозоиды отличают от «неправильных»?

Чтобы оценить морфологию сперматозоида, нужно внимательно изучить его головку, шейку и хвост. Эксперты ВОЗ предлагают следующие критерии нормы:
- Головка должна иметь овальную форму и гладкие ровные контуры. Ее размеры: длина – 4–5 мкм, ширина – 2,5–4 мкм. На верхней части должна находиться четко очерченная «шапочка» – акросома. Этот «орган» сперматозоида представляет собой пузырек и содержит ферменты, которые растворяют оболочку яйцеклетки во время оплодотворения. В норме акросома составляет 40–70% от общего объема головки. В ней не должно быть крупных вакуолей (пузырьков) и больше двух мелких вакуолей (если они присутствуют, то должны занимать не более 20% акросомы). В самой головке сперматозоида вакуолей не должно быть вообще.
- Шейка должна быть четко выражена. В норме она может быть той же длины, что и головка, а ее толщина должна быть не больше одной трети от толщины головки. Ось шейки должна совпадать с осью головки (иными словами, она не должна располагаться по отношению к головке под углом, прикрепляться сбоку).
- Хвостик, или жгутик, должен быть одной толщины на всем протяжении. У сперматозоидов с нормальной морфологией его длина составляет около 45 мкм – примерно в 10 раз длиннее головки. Допустимо, когда хвостик закручивается сам на себя, но при этом на нем не должно быть изломов, и его целостность должна быть сохранена.
Основные нарушения морфологии сперматозоидов
Дефекты головки:
- чрезмерно большие размеры;
- чрезмерно малые размеры;
- округлая форма;
- конусообразная форма;
- грушевидная форма;
- большое количество вакуолей или их присутствие в головке за пределами акросомы;
- слишком большая или маленькая акросома, или ее полное отсутствие;
- двухголовый сперматозоид.
Дефекты шейки:
- неправильное прикрепление к головке;
- толстая или слишком тонкая шейка;
- неправильная форма шейки;
- чрезмерно изогнутая, сломанная шейка.
Дефекты хвостика:
- короткий;
- два или несколько хвостиков;
- сильно согнутый или сломанный;
- шпилькообразный;
- неправильные очертания хвостика;
- скрученный хвостик.
Эти аномалии могут сочетаться между собой. Такие сперматозоиды имеют намного меньше шансов добраться до яйцеклетки и оплодотворить ее. Причем оплодотворяющий потенциал зависит от типа аномалии. Поэтому важным показателем является также индекс тератозооспермии. Он отражает количество дефектов, которое приходится на один сперматозоид. Например, при индексе тератозооспермии 1 на одну клетку приходится один дефект (неправильную форму имеет только головка, шейка или хвост), 2 – два дефекта на клетку и т. д. В пределы нормы укладываются значения индекса от 0 до 1,6.
Зачастую у сперматозоидов неправильной формы обнаруживаются поломки в генах: высокий уровень фрагментации ДНК, изменения в структуре и количестве хромосом. В таких случаях даже при успешном оплодотворении могут возникнуть другие проблемы, например замершая беременность.
Почему возникает тератозооспермия?
Даже при современном уровне развития медицины с диагностикой причин мужского бесплодия дела обстоят не совсем хорошо. По статистике, бесплодны 15% всех пар в мире. Примерно в половине случаев у мужчин в таких парах обнаруживаются отклонения в спермограмме. Это так называемый мужской фактор бесплодия, и он может быть единственной причиной или сочетаться с женским фактором.
При этом в 30–50% случаев причину изменений в спермограмме установить не удается. Например, у мужчины обнаружена тератозооспермия; врач объясняет, что из-за нее пара бесплодна, а почему в семенной жидкости так мало нормальных сперматозоидов, сказать не может. Вспомогательные репродуктивные технологии – ЭКО, ИКСИ и применение донорской спермы – универсальны для любых случаев. Но, зная о первопричинах нарушения, можно было бы понять, как на них повлиять.
Ученые видят причину таких слабых возможностей диагностики в том, что на показатели спермы влияет множество факторов, и все учесть очень сложно. Что касается тератозооспермии, то вклад могут вносить:
- генетические нарушения;
- варикоцеле – варикозное расширение вен яичек;
- половые инфекции;
- травмы и различные заболевания яичек;
- курение;
- постоянное недоедание, нехватка витаминов;
- частое употребление алкоголя;
- употребление наркотиков;
- перенесенная вазэктомия – операция, во время которой перевязывают или пересекают семявыносящие протоки (мужская стерилизация);
- возраст мужчины старше 45 лет;
- сахарный диабет;
- лучевая терапия и химиотерапия при онкологических заболеваниях;
- перегревание яичка, если мужчина любит принимать горячие ванны, посещать сауны, джакузи, часто ездит в автомобиле с подогревом сидений;
- ожирение;
- воздействие на организм вредных веществ, например некоторых пестицидов;
- некоторые ферментопатии – заболевания, связанные с нарушением работы ферментов;
- гормональные нарушения.
Как лечить это состояние?
Иногда тератозооспермия – временное состояние. В некоторых случаях, чтобы показатели спермы вернулись к норме, достаточно изменить образ жизни. Если у мужчины есть заболевание, которое приводит к повышению процента аномальных сперматозоидов, врач может назначить соответствующее лечение:
- при бактериальных инфекциях – антибиотики;
- при нарушениях гормонального фона – гормональные препараты;
- при варикоцеле – хирургическое вмешательство, которое устранит застой венозной крови.
Некоторым мужчинам улучшить показатели спермы помогают витамины и антиоксиданты. Но так везет не всем.
Если несмотря на лечение и изменения в образе жизни, зачать ребенка не получается, то врач порекомендует одно из следующих решений:
Внутриматочная инсеминация. Сперматозоиды вводят в полость матки с помощью шприца и катетера. В матку сразу попадает много сперматозоидов, и им не нужно преодолевать влагалище и шейку. За счет этого шансы встретиться с яйцеклеткой и оплодотворить ее повышаются.
Экстракорпоральное оплодотворение – еще более эффективная методика. У женщины извлекают яйцеклетки (обычно после курса гормональной стимуляции), мужчина сдает сперму. Половые клетки смешивают в лаборатории, и примерно через пять дней эмбрион переносят в матку.
Интрацитоплазматическая инъекция сперматозоида (ИКСИ) дополняет стандартное ЭКО, если мужские половые клетки настолько слабы, что не могут оплодотворить ооцит сами. Врачи искусственно вводят их в яйцеклетку с помощью специальных инструментов.
Использование донорской спермы рекомендуют мужчинам, у которых собственные сперматозоиды совсем не годятся для оплодотворения. Это сложное решение, но в ряде случаев именно оно становится оптимальным.
Если вы откладываете отцовство на более зрелый возраст, вовсе не обязательно дожидаться, когда проблемы с фертильностью встанут остро. Мужчина может заранее «застраховать» свои репродуктивные возможности – сохранить сперматозоиды в специализированном криобанке в «замороженном» состоянии. Это особенно важно для мужчин, которые находятся в группе повышенного риска по бесплодию, например страдают хроническими заболеваниями, работают с вредными веществами. «Репробанк» – один из самых крупных банков половых клеток в России и странах СНГ. Мы надежно сохраним ваш биоматериал, а при необходимости поможем подобрать донорский в нашем обширном каталоге.
Читайте также:

