Как лечить воспаление подкожной жировой клетчатки
Обновлено: 25.04.2024
Абсцесс – ограниченное капсулой скопление гноя, возникающее при острой или хронической очаговой инфекции и приводящее к тканевой деструкции в очаге (нередко с перифокальным отеком).
Абсцессы кожи и подкожной клетчатки: фурункул, карбункул. Staphylococcus aureus.
Фурункул – острое гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей. В дальнейшем воспаление переходит на сальную железу и окружающую соединительную ткань. Наиболее часто наблюдается на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бедра). Вызывается чаще Staphylococcus aureus, реже Staphylococcus pyogenes albus.
Фурункулез – множественное поражение фурункулами.
Карбункул – острое гнойно-некротическое воспаление нескольких волосяных фолликулов и сальных желез с образованием обширного некроза кожи и подкожной клетчатки. Карбункул чаще развивается на задней поверхности шеи, межлопаточной и лопаточной областях, на пояснице, ягодицах, реже на конечностях. Возбудители – Staphylococcus aureus или стафило-стрептококковая инфекция, реже стрептококк.
Код протокола: 09-101е "Абсцесс кожи, фурункул и карбункул других локализаций. Другие уточненные инфекции кожи и подкожной клетчатки"
Период протекания
Длительность лечения составляет 9 дней.
Факторы и группы риска
Истощение, гиповитаминоз, тяжелые общие заболевания, болезни обмена веществ (сахарный диабет, ожирение), загрязнение кожи и микротравмы.
Диагностика
Критерии диагностики
При фурункуле – болезненный конусовидный инфильтрат с формирующимся гнойным стержнем, на вершине инфильтрата отмечается небольшое скопление гноя с черной точкой (некроз) в центре. Пустула обычно прорывается и подсыхает, а на 3-7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем.
При карбункуле - вначале появляется небольшой воспалительный инфильтрат с поверхностной пустулой, который быстро увеличивается в размере. Напряжение тканей приводит к возникновению резких болей при пальпации, а также распирающей, рвущей, самостоятельной боли. Кожа в области инфильтрата приобретает базовый оттенок, напряжена, отечна. Эпидермис над очагом некроза прорывается в нескольких местах, образуется несколько отверстий ("сито"), из которых выделяется густой зеленовато-серый гной. В отверстиях видны некротизированные ткани. Отдельные отверстия сливаются, образуя большой дефект в коже, через который вытекает много гноя и отторгаются некротические ткани. Температура повышается до 40 С, отмечается значительная интоксикация (тошнота и рвота, потеря аппетита, сильная головная боль, бессонница, изредка бред и бессознательное состояние).
Лечение
При фурункуле операция выполняется редко. Однако при плохом отторжении гнойно-некротического стержня кожа рассекается острым скальпелем. Рассекать фурункул нельзя, так как гнойная инфекция может распространиться на окружающие ткани. Категорически запрещается выдавливать содержимое фурункула и делать массаж в области очага воспаления.
При карбункуле если консервативное лечение не эффективно, показанием для операции является нарастание интоксикации. Операция проводится под наркозом и заключается в крестообразном рассечении карбункула через всю толщу некроза до жизнеспособных тканей с иссечением некротических тканей и вскрытием затеков. Повязки с гипертоническим раствором натрия хлорида, мазью Вишневского или другим антисептиком.
Для вскрытия абсцесса выбирают самый короткий путь с учетом анатомических образований. Можно вначале пунктировать абсцесс, а затем по игле рассечь ткани. Удалив гной, разрез расширяют и иссекают некротические ткани. Полость обрабатывают растворами антисептиков и дренируют марлевыми тампонами с антисептиками, протеолитическими ферментами, антибиотиками, а также резиновыми дренажами. При плохом дренировании из основного разреза делают контрапертуру. Первые 2-3 дня рану перевязывают ежедневно и, когда она очистится от гноя и некротических тканей, переходят на редкие мазевые повязки. В некоторых случаях можно иссечь абсцесс в пределах здоровых тканей и наложить первичные швы с активной аспирацией из раны, что ускоряет ее заживление и позволяет добиться хорошего косметического эффекта.
Обосновано применение витаминов, обладающих противовоспалительным и иммуномодулирующим действием, улучшающих обмен веществ: аскорбиновая кислота 5% -2,0 в/м №10-15, поливит по 1 др. х 3 раза в день, 10 дней.
Антибиотики с учетом чувствительности микрофлоры:
- феноксиметилпенициллин – 0,25 г 4 раза/сут (при стрептококковой инфекции);
- амоксициллин/клавуланат – 0,375-0,625 г 3 раза/сут.;
- цефалексин 0,5-1,0 г 4 раза/сут.;
- цефуроксим аксетил – 0,5 г 2 раза/сут во время еды;
- эритромицин 0,5 г 4 раза/сут.;
- оксациллин 1-2 г 4-6 раз/сут. в/в, в/м;
- цефазолин 1-2 г 3 раза/сут. в/в, в/м;
- фузидиевая кислота 0,5-1 г 3 раза/сут. внутрь;
- цефтриаксон 1, 0 г 1 раз/сут. в/м.
- итраконазол оральный раствор 400 мг\сут – 7 дней (профилактика кандидоза).
Местно - 2% мазь или крем на основе мупироцина, 2% мазь или крем на основе натриевой соли фузидиевой кислоты.
Учитывая упорное течение заболевания, развитие воспалительного процесса в дерме и сенсибилизацию организма назначаются десенсибилизирующие средства: тиосульфат натрия 30% - 10,0 в/в ежедневно №10-15.
При гнойничковых заболеваниях имеет место нарушение периферического кровообращения и обмена веществ, в связи с чем назначается никотиновая кислота 1% 1,0 в/м №10-15 (улучшает углеводный обмен, микроциркуляцию, оказывает сосудорасширяющее действие и улучшает регенеративные свойства ткани). Назначаются препараты способные адсорбировать токсины: активированный уголь – 6 таб. утром натощак 10 дней.
Для уменьшения возбудимости ЦНС применяют успокаивающие средства – настойка пустырника по 20 кап. х 3 раза в день в течение месяца.
Учитывая, что в патогенезе существенное значение имеют иммуннодефицитные состояния, снижение реактивности организма назначают иммуномодуляторы – метилурацил 500 мг х 3 раза в день - 10 дней; метронидазол по 250 мг х 3 раза в день - 10 дней. С целью коррекции поражений поджелудочной железы, печени и желчевыводящих путей, при нарушении факторов неспецифической защиты и наличии сопутствующей патологии назначается панкреатин по 1 капс. х 4 раза в день, 10 дней.
С целью улучшения реологических свойств крови и микроциркуляции - декстран 400 мл в/в 1 р. в день, курсовая доза 800 мл. Наружно назначают бактерицидные, антисептические препараты – мази с антибиотиками, растворы анилиновых красителей (метиленовый синий, калия перманганат, перекись водорода), противовоспалительные - для улучшения трофики кожи.
Перечень основных медикаментов:
1. *Аскорбиновая кислота раствор для инъекций 5%, 10% в ампуле 2 мл, 5 мл
2. Феноксиметилпенициллин 500 мг табл.
3. *Амоксициллин+клавулановая кислота таблетка 625 мг; раствор для инъекций 600 мг во флаконе
4. *Цефалексин 250 мг, 500 мг табл., капс.; суспензия и сироп 125 мг, 250 мг/5 мл
5. *Цефуроксим 250 мг, 500 мг табл.; порошок для приготовления инъекционного раствора во флаконе 750 мг
6. *Эритромицин 250 мг, 500 мг табл; пероральная суспензия 250 мг/5 мл
7. *Цефазолин порошок для приготовления инъекционного раствора 1000 мг
8. *Цефтриаксон порошок для приготовления инъекционного раствора 250 мг, 500 мг, 1000 мг во флаконе
9. *Итраконазол оральный раствор 150 мл – 10 мг\мл
10. *Натрия тиосульфат раствор для инъекций 30% 5 мл, 10 мл в ампуле
11. *Никотиновая кислота 50 мг табл.; раствор в ампуле 1% 1 мл
12. *Активированный уголь 250 мг табл.
13. Настойка пустырника 30 мл, 50 мл фл.
14. *Метилурацил 10% мазь
15. *Метронидазол 250 мг табл; раствор для инфузий 0,5 во флаконе 100 мл
16. *Панкреатин таблетка, капсула с содержанием липазы не менее 4 500 ЕД
17. *Декстран раствор для инфузий во флаконе 200 мл, 400 мл
18. *Метиленовый синий раствор спиртовый 1% во флаконе 10 мл
19. *Калия перманганат водный раствор 1:10 000
20. *Перекись водорода раствор 3% во флаконе 25 мл, 40 мл
Критерии перевода на следующий этап: заживление операционной раны.
* – препараты, входящие в список основных жизненно важных лекарственных средств
Панникулит — прогрессирующее поражение подкожной жировой клетчатки воспалительного характера, приводящее к разрушению жировых клеток и замещению их соединительной тканью с образованием узлов, бляшек или инфильтратов. При висцеральной форме панникулита происходит поражение жировых клеток печени, поджелудочной железы, почек, жировой клетчатки сальника или забрюшинной области. Диагностика заболевания основана на клинике и данных гистологического исследования. Лечение панникулита зависит от его формы.

Общие сведения
Примерно половина случаев панникулита приходится на спонтанную (идиопатическую) форму заболевания, которая чаще встречается у женщин в возрасте от 20 до 50 лет. Остальные 50% — это случаи вторичного панникулита, развивающегося на фоне системных и кожных заболеваний, иммунологических нарушений, действия различных провоцирующих факторов (холод, некоторые медикаменты). Известно, что в основе развития панникулита лежит нарушение перекисного окисления жиров. Но, несмотря на многочисленные исследования в области этиологии и патогенеза этого заболевания, дерматология до сих пор не имеет четкого представления о механизме его возникновения.

Классификация панникулита
В классификации панникулита выделяют первичную или спонтанную форму заболевания (панникулит Вебера-Крисчена) и вторичную. К вторичному панникулиту относятся:
- иммунологический — нередко наблюдается на фоне системных васкулитов, у детей может быть вариантом течения узловатой эритемы;
- волчаночный (люпус-панникулит) — развивается при глубокой форме системной красной волчанки, характеризуется сочетанием симптомов панникулита с кожными проявлениями, типичными для дискоидной волчанки;
- ферментативный — связан с воздействием панкреатических ферментов, уровень которых в крови повышается при панкреатите;
- пролиферативно-клеточный — возникает при лейкемии, лимфоме, гистиоцитозе и др.
- холодовой — локальная форма панникулита, развивающаяся в ответ на сильное холодовое воздействие, проявляется плотными розовыми узлами, которые проходят в течение 2-3 недель;
- стероидный — может возникать у детей в течение 1-2 недель после окончания общего лечения кортикостероидами, характеризуется самопроизвольным излечением и не требует терапии;
- искусственный — связан с введением некоторых медикаментозных препаратов;
- кристаллический — развивается при подагре и почечной недостаточности в связи с отложением в подкожной клетчатке уратов и кальцификатов, а также при отложении кристаллов после инъекций пентазоцина или менеридина;
- панникулит, связанный с дефицитом α1-антитрипсина (ингибитора α-протеазы), — наследственное заболевание, сопровождающееся системными проявлениями: васкулитами, геморрагиями, панкреатитом, гепатитом, нефритом.
По форме образующихся при панникулите узлов различают узловой, инфильтративный и бляшечный варианты заболевания.
Симптомы панникулита
Основным проявлением спонтанного панникулита являются узловые образования, расположенные в подкожно-жировой клетчатке на различной глубине. Чаще всего они появляются на ногах и руках, реже — в области живота, груди или на лице. После разрешения узлов панникулита остаются очаги атрофии жировой клетчатки, которые выглядят как округлые участки западения кожи.
Узловой вариант панникулита характеризуется появлением в подкожной клетчатке типичных отдельно расположенных узлов размером от 3-4 мм до 5 см. Кожа над узлами может иметь окраску от обычной до ярко-розовой.
Бляшечный вариант панникулита представляет собой отдельные скопления узлов, которые, срастаясь, образуют бугристые конгломераты. Цвет кожи над такими образованиями бывает розовый, бардовый или бардово-синюшний. В некоторых случаях конгломераты узлов распространяются на всю клетчатку голени, плеча или бедра, сдавливая при этом сосудистые и нервные пучки, что обуславливает выраженную болезненность и отек конечности, приводит к лимфостазу.
Инфильтративный вариант панникулита протекает с расплавлением узлов или их конгломератов. При этом в области узла или бляшки, как правило, ярко красного или бардового оттенка, появляется флюктуация, типичная для абсцесса или флегмоны. Однако при вскрытии узлов из них выходит не гной, а маслянистая масса желтого цвета. На месте вскрывшегося узла образуется длительно не заживающее изъязвление.
Смешанный вариант панникулита — встречается редко и представляет собой переход узловой формы в бляшечную, а затем в инфильтративную.
Изменения со стороны подкожной жировой клетчатки в случае спонтанного панникулита могут не сопровождаться нарушением общего состояния пациента. Но чаще в начале заболевания наблюдается симптоматика, схожая с проявлениями острых инфекций (ОРВИ, гриппа, кори, краснухи и др): головная боль, общая слабость, повышение температуры, артралгии, боли в мышцах, тошнота.
Висцеральная форма панникулита характеризуется системным поражением жировых клеток по всему организму с развитием панкреатита, гепатита, нефрита, образованием характерных узлов в забрюшинной клетчатке и сальнике.
По своему течению панникулит может быть острым, подострым и рецидивирующим, длиться от 2-3 недель до нескольких лет. Острая форма панникулита характеризуется выраженным изменением общего состояния с высокой температурой, миалгиями, болями в суставах, нарушением функции почек и печени. Несмотря на проводимое лечение, состояние пациента прогрессивно ухудшается, изредка бывают непродолжительные ремиссии, но в течение года заболевание заканчивается летальным исходом.
Подострое течение панникулита более сглаженное. Для него типично нарушение общего состояния, лихорадка, изменения функциональных проб печени, резистентность к проводимому лечению. Наиболее благоприятно рецидивирующее или хроническое течение панникулита. При этом рецидивы заболевания протекают не тяжело, часто без изменения общего самочувствия и чередуются с длительными ремиссиями.
Диагностика панникулита
Диагностику панникулита дерматолог проводит совместно с ревматологом, нефрологом и гастроэнтерологом. Пациенту назначают биохимический анализ крови и мочи, печеночные пробы, исследование панкреатических ферментов, пробу Реберга. Выявление узлов висцерального панникулита осуществляют с помощью УЗИ органов брюшной полости, УЗИ почек. поджелудочной железы и УЗИ печени. Посев крови на стерильность позволяет исключить септический характер заболевания. Для дифференцировки инфильтративного варианта панникулита от абсцесса проводят бактериологическое исследование отделяемого вскрывшегося узла.
Точный диагноз панникулита устанавливают по результатам биопсии узла. При гистологическом исследовании выявляют воспалительную инфильтрацию, некроз жировых клеток и их замещение соединительной тканью. Диагностика волчаночного панникулита основана на данных иммунологических исследований: определение антинуклеарного фактора, антител к ds-ДНК, комплемента С3 и С4, антител к SS-A и др.
Дифференциальную диагностику панникулита проводят с узловатой эритемой, липомой, олеогранулемой, инсулиновой липодистрофией при сахарном диабете, актиномикозом, индуративным туберкулезом.
Лечение панникулита
Терапия панникулита проводится комплексно в зависимости от его формы и течения. Для лечения узлового панникулита с хроническим течением назначают нестероидные противовоспалительные (напроксен, диклофенак) и антиоксиданты (витамин Е, аскорбиновая кислота), проводят обкалывание единичных узловых образований глюкокортикоидами. Эффективны физиопроцедуры: УВЧ, фонофорез гидрокортизона, магнитотерапия, озокерит, ультразвук, лазеротерапия.
При бляшечной и инфильтративной форме, подостром течении панникулита применяют глюкокортикостероиды (гидрокортизон, преднизолон) и цитостатики (циклофосфан, метотрексат). Для улучшения функции печени целесообразно назначение гепатопротекторов. Лечение вторичных форм панникулита обязательно включает терапию фонового заболевания: панкреатита, СКВ, васкулита, подагры.
Липома – это распространенная доброкачественная мезенхимальная опухоль, состоящая из зрелых жировых клеток. Представляет собой округлое или продолговатое образование мягкоэластической консистенции, покрытое неизмененной кожей. Опухоль медленно увеличивается в размерах, не вызывая неприятных ощущений. При локализации в непосредственной близости от сосудов и нервов может сдавливать их, провоцируя развитие осложнений. Диагностика включает визуальный осмотр и биопсию, при глубоко расположенных образованиях показано УЗИ или МРТ. Лечение – хирургическое удаление опухоли.
МКБ-10
Общие сведения
Липомы выявляются примерно у 1 из 100 человек. Мужчины и женщины заболевают одинаково часто. Средний возраст пациентов, обратившихся к хирургу по поводу жировика, составляет 40-60 лет. Для детей формирование липом нехарактерно. В 98% случаев новообразования расположены в толще подкожной жировой клетчатки, 2% случаев приходится на липомы головного мозга, сердца, органов желудочно-кишечного тракта. В 94% случаев жировики представлены единичными узлами. Частота встречаемости липом ЦНС составляет 0,5% от числа всех новообразований головного и спинного мозга. На долю липом приходится 60% всех неэпителиальных опухолей кишечника.
Причины липомы
Опухоль может быть самостоятельным новообразованием или одним из проявлений некоторых дерматологических, неврологических и других заболеваний. Липоматоз – это полиэтиологическая патология, для развития которой необходимо сочетание нескольких причинных факторов. К числу основных обстоятельств, повышающих риск появления образований, можно отнести:
- Генетическую предрасположенность. В литературе описаны семейные случаи формирования жировиков. Семейный липоматоз наследуется по аутосомно-доминантному типу, при наличии патологии у родителей вероятность появления образований у детей составляет 75%. Частота выявления опухолей не зависит от пола.
- Нарушения эмбриогенеза. Обнаружение липом в нехарактерных для них местах обусловлено дистопией зачаточных жировых клеток. Например, в ЦНС жировики развиваются при перемещении адипоцитов в первичную нервную трубку. При этом скопления жировой ткани нередко являются частью комплекса врожденных аномалий.
- Некоторые заболевания и синдромы. Существует большое количество патологических процессов, которые сопровождаются формированием множественных липом. Это болезнь Деркума с многочисленными болезненными образованиями, болезнь Маделунга, для которой характерно появление жирового «хомута» в области шеи, синдром Коудена и другие.
Вероятность липомы повышают эндокринные нарушения, в первую очередь – гипофункция гипофиза, щитовидной и поджелудочной желез, хронический алкоголизм, злоупотребление наркотиками, злокачественные новообразования верхних дыхательных путей. Множественные липомы чаще встречаются у женщин, что может указывать на связь липоматоза с изменением уровнем эстрогенов, заболеваниями женской половой сферы.
Патогенез
Ключевая роль в развитии локального скопления адипоцитов отводится хромосомным аномалиям, затрагивающим длинное плечо 12-й хромосомы. Здесь расположены гены, ответственные за синтез ТАГ-липазы – фермента, регулирующего процесс расщепления жиров и обеспечение организма энергией. Согласно другой теории, появление жировиков обусловлено чрезмерным депонированием липидов в клетках жировой ткани.
Предпосылки для образования липом создаются на этапе эмбрионального развития, когда идет закладка жировой ткани эмбриона. Опухоль окружена рыхлой капсулой, которая слабо отграничивает жировик от окружающих неизмененных тканей. Глубоко расположенная липома имеет многочисленные псевдоподиеподобные отростки, которые проникают в промежутки между мышцами и сухожильные влагалища, разрушают апоневрозы.
Классификация
Липомы отличаются по расположению, анатомическому и гистологическому строению, ряду сопутствующих патологических изменений. Все перечисленное определяет особенности клинического течения заболевания, выбор предпочтительного метода лечения, прогноз. Современная классификация включает восемь клинических разновидностей липом:
- Периневральная. В 90% случаев развивается в месте прохождения срединного нерва. Часто сопровождается макродактилией.
- Люмбосакральная. Ассоциируется с пороками развития позвоночника, незаращением дужек позвонков, нарушением формирования спинного мозга. Часто появляется одновременно с жировиком, располагающимся в позвоночном канале.
- Внутри- или межмышечная. Располагается в пространствах между отдельными мышцами. Не имеет четких границ, что затрудняет ее полное удаление. Часто рецидивирует.
- Разлитая. Внешне представляет собой гроздевидное скопление жира без четкого отграничения от окружающих тканей, значительно увеличивает объем анатомической области, в которой локализуется.
- Липома сухожильного влагалища. Скопления адипоцитов разрастаются во влагалищах сухожилий и на синовиальных оболочках суставов.
- Миолипома мягких тканей. Имеет в своем составе некоторое количество мышечных волокон.
- Ангиолипома. У пациентов обоих полов обычно выявляется в почках. У мужчин старше 50 лет встречается в подкожной жировой клетчатке верхних и нижних конечностей.
- Аденолипома. Имеет в составе компоненты потовой железы.
Симптомы липомы
Жировик может развиться на любом участке тела за исключением ладоней и стоп. Имеет вид уплотнения желейной плотности или мягкоэластичного узла, который не спаян с окружающими тканями, легко смещается относительно кожи и подлежащих мышц. Образование медленно растет, достигая 5-20 см в диаметре. Покрывающая узел кожа не изменена. Вес тела пациента и толщина слоя подкожной клетчатки не влияют на объем новообразования. Все липомы, за исключением периневральной, безболезненны. Пальпация узлов не вызывает неприятных ощущений.
Липома во внутренних органах в течение длительного времени никак себя не проявляет, часто становится случайной находкой во время обследования, проводимого по другому поводу. Когда новообразование достигает значительных размеров, оно может нарушать работу органа, что сопровождается характерными для данной анатомической области симптомами. Проявления, как правило, нарастают постепенно, что обусловлено медленным ростом опухоли.
Осложнения
Поверхностно расположенные жировики не вызывают проблем. Исключением могут стать крупные подкожные липомы, расположенные в проекции крупных сосудов и нервных стволов, поскольку сдавление указанных анатомических структур приводит к нарушению кровотока и иннервации. Липома, локализованная на открытых участках тела, голове или шее становится причиной заметного косметического дефекта. Узел, растущий рядом с крупными суставами, может ограничивать движения конечностей.
Липомы мозга провоцируют появление неврологической симптоматики: судорог, упорных головных болей, нарушения работы тазовых органов. Жировые скопления в подслизистом слое кишечника нарушают пассаж кишечного содержимого. Жировики в камерах сердца могут потенцировать артериальную гипертензию, недостаточность кровообращения. Описаны случаи злокачественного перерождения.
Диагностика
Постановка диагноза подкожной липомы производится дерматологом. Характерный внешний вид, отсутствие жалоб, указание на медленный рост дают врачу возможность установить вид новообразования во время первого обращения пациента. Дополнительные обследования осуществляются для дифференциации липом с другими доброкачественными опухолями кожи и подкожно-жировой клетчатки. Диагностику жировиков внутренних органов проводят врачи соответствующего профиля. Больным могут быть назначены:
- Гистологическое исследование. При изучении образца ткани, взятого при биопсии узла, выявляются зрелые адипоциты разного размера. Внутри новообразования хорошо развита капиллярная сеть. Длительно существующая липома большого размера может включать участки атрофии. Наличие липобластов указывает на миксоидную липосаркому.
- Ультразвуковое исследование.УЗИ мягких тканей применяется для определения размеров узла, выявления межмышечных тяжей, дифференциальной диагностики жировика с эпидермоидной кистой, иными доброкачественными новообразованиями мягких тканей. УЗИ сердца позволяет обнаружить жировые узлы в желудочках и предсердиях.
- Магнитно-резонансная томография.МРТ головного мозга помогает выявить скопления адипоцитов в полости черепа. МРТ брюшной полости дает возможность визуализировать объемные образования в полых органах. На томограммах грудной клетки хорошо видны жировики в стенках пищевода.
Лечение липомы
Удаление поверхностно расположенных жировиков проводится с косметической целью и для восстановления нарушенных функций пораженного сегмента. Особого внимания со стороны хирурга требуют липомы значительных размеров, быстрорастущие узлы, сдавливающие внутренние органы, болезненные и плотные образования, спаянные с подлежащими тканями. Удаление таких опухолей проводится безотлагательно.
Консервативная терапия
Медикаментозное удаление жировиков применяется в отношении новообразований, расположенных под кожей. С этой целью инъекционным способом вводятся препараты, которые расщепляют липиды, накопленные в адипоцитах. Липолитической активностью обладают глюкокортикостероиды, некоторые мезотерапевтические средства. Метод эффективен в отношении поверхностных жировиков, диаметр которых не превышает 3 мм. Липолитики уменьшают объем узла, но не изменяют характер обменных процессов в опухолевых клетках, поэтому через некоторое время липома может рецидивировать.
Хирургическое лечение
Оперативное удаление жировика является предпочтительным методом лечения, поскольку позволяет устранить опухоль любой локализации и размеров. Фрагменты капсулы и измененной жировой ткани, которые остаются после удаления новообразования, могут стать причиной рецидива. В связи с этим узел во время операции должен быть вылущен полностью, со всеми структурными компонентами. Иссечение подкожной липомы осуществляется следующими способами:
- Эндоскопическая операция. Удаление некрупных поверхностных узлов выполняется с использованием эндоскопической техники. С ее помощью можно провести все манипуляции через небольшие проколы кожи без риска формирования крупных рубцов на месте разрезов. Недостатком методики является сложность определения границ узла с рыхлой капсулой.
- Открытая операция. Предотвратить повторное появление жировика позволяет его полное иссечение вместе с капсулой, что возможно только при достаточных по протяженности операционных разрезах. В области молочной железы удаление опухолей производится методом секторальной резекции с целью сохранения правильной формы женской груди.
Подкожные узлы иссекаются под местной анестезией в амбулаторных условиях, не требуют длительного восстановительного периода. Операции на сердце, внутренних органах и кишечнике выполняются в стационаре после тщательного обследования, предварительной подготовки, под наркозом. Показания для хирургического удаления определяются с учетом степени нарушения функций пораженного органа и риска развития осложнений для пациента.
Профилактика и прогноз
Прогноз в отношении жизни и здоровья благоприятный. Меры профилактики не разработаны. Имеющиеся подкожные новообразования рекомендовано наблюдать у дерматолога или дерматоонколога с частотой посещений 1 раз в год. Это необходимо для своевременного выявления возможных осложнений изначально доброкачественной неоплазии. Скопления жира в ЦНС, сердце, почках, печени, кишечнике целесообразно удалять сразу после обнаружения, чтобы не допустить нарушения функций пораженных органов.
2. Врожденные липомы головного и спинного мозга: клиническая и МРТ-диагностика/ Бейн Б.М., Сырчин Э.Ф., Якушев К.Б.// Медицинский альманах – 2013 - №3.
3. Ультразвуковая диагностика липом мягких тканей с использованием методик цветного допплеровского картирования и эластографии/ Е.А. Вецмадян, Г.Е. Труфанов, В.В. Рязанов, О.Т. Мостовая, К.В. Новиков, Н.С. Караиванов// Вестник Российской Военно-медицинской Академии. - 2012 - 2(38).
Глубокая пиодермия – группа гнойно-воспалительных поражений кожи (преимущественно ее глубоких слоев – дермы), обусловленных инфицированием тканей стафилококками, стрептококками или смешанной микрофлорой. Симптомы заболевания различаются в зависимости от выраженности воспаления и характера возбудителя, но обязательно включают в себя отек, болезненность, покраснение и образование гноя. Диагностика глубокой пиодермии основывается на внешних кожных проявлениях и микробиологических исследованиях для идентификации возбудителя. В лечении широко применяются хирургические приемы для обеспечения оттока гноя, местные и общие антибиотики, противомикробные и антисептические средства.
Общие сведения
Глубокая пиодермия – гнойное заболевание кожных покровов, особенностью которого является поражение дермы, подкожной клетчатки, глубоко расположенных волосяных фолликулов, потовых и сальных желез. Это состояние является одной из наиболее распространенных патологий в дерматологии – по разным данным, на нее приходится от 30 до 40% всех дерматологических заболеваний. Практически каждый человек минимум несколько раз в жизни страдал от проявлений различных форм глубокой пиодермии. Это объясняется высокой распространенностью возбудителей (стафилококков и стрептококков), их вирулентностью, огромным разнообразием штаммов. В большинстве случаев глубокая пиодермия не угрожает жизни человека и даже излечивается самостоятельно без специальной терапии, но иногда она может быть причиной интоксикации, источником метастатических гнойных очагов и даже причиной сепсиса.

Причины глубокой пиодермии
В широком плане, глубокая пиодермия – поражение кожи, обусловленное гноеродной микрофлорой, к которой относят стафилококков, стрептококков, синегнойную палочку и некоторые другие микроорганизмы. Однако более 95% случаев заболевания вызываются именно кокковой флорой, так как она широко распространена в окружающей среде и отчасти представлена даже на поверхности кожи здорового человека. При проникновении в ткани кожи через микротрещины, повреждения эпидермиса, вдоль волосяных стержней и по протокам кожных желез микроорганизмы начинают бурно размножаться. Выделяемые ими в процессе жизнедеятельности ферменты и различные токсины вызывают деструкцию клеток кожи. В результате этих процессов формируется первичный очаг, расположенный в дерме – симптомов глубокой пиодермии на этом этапе не наблюдается.
Сами микроорганизмы и выделяемые ими ферменты обладают сильными иммуногенными свойствами, поэтому практически сразу после формирования первичного очага происходит незамедлительная реакция иммунной системы. Традиционно первыми на инфицирование реагируют тканевые макрофаги, затем путем хемотаксиса в будущий очаг глубокой пиодермии попадают нейтрофилы, а затем и другие иммунокомпетентные клетки. Выделяемые ими биологически активные вещества приводят к местному отеку, покраснению, появлению болезненных ощущений. Клинически это соответствует первой стадии глубокой пиодермии – образованию воспалительного очага, который может иметь тенденцию к расширению.
На определенном этапе иммунитету удается локализовать воспаление, и его распространение в тканях останавливается. Нейтрофилы атакуют патогенные микроорганизмы и отчасти собственные ткани (вторичная альтерация) в очаге с формированием гноя – субстанции, состоящей из «осколков» возбудителей, разрушенных собственных клеток и погибших нейтрофилов. Развитие глубокой пиодермии облегчается при ряде обстоятельств – пониженном иммунитете, сахарном диабете, истощении, гиповитаминозах и других ослабляющих организм состояниях. Немаловажную роль играет пренебрежение правилами личной гигиены, избыточная продукция кожного сала, местное переохлаждение кожи. Для лиц с пониженным иммунитетом глубокая пиодермия опасна тем, что способна вызывать сильные поражения, стать причиной различных осложнений, некоторые из которых могут напрямую угрожать жизни человека.
Симптомы глубокой пиодермии
Существует несколько клинических разновидностей глубокой пиодермии, которые характеризуется разными возбудителями, выраженностью симптомов и типом поражаемых тканей. Все формы этого заболевания по характеру микрофлоры, вызвавшей воспаление, делят на стафилодермии, стрептодермии и смешанные разновидности, которые иногда называют стрептостафилодермиями. К глубоким пиодермиям, вызванным стафилококками, относят фурункулы, карбункулы, гидрадениты и глубокий фолликулит. Глубокие стрептодермии представлены вульгарной эктимой, а воспаления из-за смешанной микрофлоры – хронической язвенно-вегетирующей пиодермией.
Фурункул – разновидность глубокой пиодермии, особенностью которой является поражение волосяного фолликула гнойно-некротического характера с переходом на окружающие ткани. Его развитию может предшествовать поверхностное гнойное воспаление (фолликулит), однако возможно и первичное развитие глубокого процесса. На участке кожи, окружающей волос, формируется сначала очаг багрового цвета размером от нескольких миллиметров до 1-2 сантиметров, болезненный и плотный, его температура заметно выше окружающих кожных покровов. Затем глубокая пиодермия такого типа сопровождается появлением гноя, в центре которого будет стержень из некротизированной ткани. Гнойно-некротическое содержимое отторгается через 3-10 дней, на месте поражения кожи формируется небольшая язва, которая быстро рубцуется.
Карбункул – более тяжелая разновидность глубокой пиодермии, вызываемая стафилококковой флорой и характеризующаяся поражением глубоких слоев дермы и подкожной жировой клетчатки. В глубине кожи возникает плотный инфильтрат, кожные покровы над ним приобретают синюшно-багровый оттенок, становятся горячими и болезненными. Через несколько дней в очаге глубокой пиодермии начинают формироваться пустулы, происходит выделение гноя и некротических стержней, на месте поражения образуется язва. Все это сопровождается выраженными общими симптомами – интоксикацией, лихорадкой, болями стреляющего характера в месте карбункула. Отмечается регионарный лимфаденит и лимфангит. После разрешения этой формы глубокой пиодермии на месте поражения остается заметный рубец.
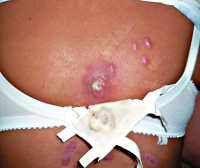
Гидраденит – форма глубокой пиодермии, при которой поражаются апокриновые потовые железы с развитием гнойного воспаления. Из-за этого характерная локализация патологических очагов – подмышечные впадины, околососковая и аногенитальная области. Гидраденит начинается с развития болезненного узла синюшного цвета, который за несколько дней значительно увеличивается в размерах и самопроизвольно вскрываются с выделением обильного количества гноя. Затем происходит постепенное заживление, рубцы образуются в крайне редких случаях. При этой форме глубокой пиодермии также отмечается регионарный лимфаденит и лимфангит, но общие симптомы выражены слабо. Гидрадениты, особенно в области подмышечных впадин, склонны к частым рецидивам.
Глубокий фолликулит – одна из наиболее легких форм глубокой пиодермии, которая отличается от обычного фолликулита более выраженным поражением волосяных луковиц. Симптоматика в целом сходна с фурункулом, однако проявления менее выраженные, общих симптомов практически никогда не наблюдается. Главный диагностический критерий, позволяющий дерматологу отличить фурункул от глубокого фолликулита – отсутствие гнойно-некротического воспаления, так как не образуется характерный некротический стержень.
Вульгарная эктима – форма глубокой пиодермии, вызываемая стрептококковой микрофлорой. Чаще всего поражает кожу голени у ослабленных больных, в крайне редких случаях возникает у здоровых людей. Эктима начинается с образования на поверхности кожных покровов пустулы с мутным содержимым серозного, иногда геморрагического характера. Затем пустула исчезает и на ее месте формируется типичный очаг глубокой пиодермии – болезненная язва с выраженным воспалительным ободком вокруг, дно образования покрыто слоем гноя. Через 2-3 недели после появления язвы начинается ее постепенное рубцевание с развитием заметного шрама.
Хроническая язвенно-вегетирующая пиодермия – кожное заболевание, возбудителями которого является смешанная микрофлора, наибольшую роль в развитии патологии играет золотистый стафилококк и стрептококки группы А. Глубокая пиодермия такого типа чаще всего развивается у ослабленных больных – истощенных лиц, страдающих алкоголизмом, пожилых людей. Характеризуется образованием на нижних конечностях эрозий неправильной формы с рваными краями, окруженных воспаленной кожей. Дно язвенных образований покрыто гноем, часто возникают выделения с неприятным зловонным запахом. Эрозии длительное время не заживают и склонны к частым рецидивам или поражению других участков кожных покровов.
Осложнениями любой разновидности глубокой пиодермии могут быть метастатические гнойные поражения регионарных лимфатических узлов и отдаленных органов. Особенно опасны в этом отношении глубокие фолликулиты и фурункулы, возникающие в пределах носогубного треугольника – имеющиеся там анастомозы кровеносных сосудов способствуют заносу инфекции в головной мозг и его оболочки. У ослабленных больных на фоне глубокой пиодермии могут возникать флегмоны и сепсис, являющиеся жизнеугрожающими состояниями. В редких случаях возможно развитие токсического шока.
Диагностика глубокой пиодермии
Диагностика различных форм глубокой пиодермии осуществляется посредством осмотра дерматолога (иногда может потребоваться консультация хирурга). Из дополнительных методов исследования наиболее часто применяют посев гноя для определения характера возбудителя и для выяснения его чувствительности к антибактериальным средствам. При развитии общих симптомов также в ряде случаев необходимо проведение общего анализа крови, в самых тяжелых случаях – бакпосев крови для диагностики сепсиса. Результаты осмотра зависят от формы глубокой пиодермии и стадии ее развития – это может быть просто воспалительный очаг, сформировавшийся гнойник, ранка или язва с гнойным отделяемым. При посеве определяются стафилококки или стрептококки, может обнаруживаться смешанная микрофлора. Микробиологические исследования посевов могут определить вид и штамм возбудителя, а также его чувствительность к антибиотикам.
Если имеется повышение температуры, головная боль, слабость то необходимо проведение общего анализа крови. Обычно при глубокой пиодермии определяются легкие неспецифические признаки воспаления – повышение скорости оседания эритроцитов, небольшой лейкоцитоз. В более тяжелых случаях наблюдаются уже выраженные изменения – значительный рост СОЭ, выраженный лейкоцитоз, выявляются изменения в распределении нейтрофилов. В крови появляется множество юных форм этой фракции лейкоцитов, что носит название нейтрофильного сдвига влево. Если есть подозрения, что глубокая пиодермия стала причиной сепсиса, производят посев крови на питательные среды – в норме кровь человека абсолютно стерильна, рост культур говорит о наличии возбудителя в крови. Для диагностики таких осложнений, как метастатические гнойные очаги могут применяться ультразвуковые, рентгенологические и другие методы клинических исследований.
Лечение глубокой пиодермии
При незначительных по выраженности гнойных поражениях без общих проявлений интоксикации рекомендуется ждать самопроизвольного разрешения глубокой пиодермии. Лечебные мероприятия сводятся к недопущению осложнений. При наличии волос вокруг гнойного очага их нужно аккуратно состричь – использование бритвы может привести к распространению инфекции. Мыть участок с очагом глубокой пиодермии не рекомендуется, допустимо только протирать кожу вокруг него дезинфицирующими растворами (хлоргексидином, раствором салициловой кислоты). Строго запрещается без участия дерматолога или хирурга самостоятельно вскрывать гнойник или каким-либо способом ускорять отделение гноя – это может привести к диссеминации возбудителя.
Если глубокая пиодермия характеризуется развитием крупных очагов с появлением общих симптомов (лихорадка, слабость, головные боли), то необходимо назначение антибактериальных средств, таких как эритромицин, тетрациклин, линкомицин – предварительно желательно сделать бактериальный посев и определить препарат, к которому наиболее чувствителен данный микроорганизм. Также при глубокой пиодермии применяют и противомикробные средства из группы сульфаниламидов – например, сульфаметоксазол+триметоприм. В последние годы в тяжелых случаях гнойных поражений кожи используют и иммунологические препараты – стафилококковый анатоксин, антистафилококковую гипериммунную плазму и ряд других.
При глубоком расположении значительного по размерам очага пиодермии прибегают к хирургическому вскрытию полости гнойника для формирования дренажа и оттока гноя. Кроме того, это позволяет доставлять антисептические и антибактериальные препараты непосредственно в область поражения, что ускоряет лечение. Вскрытие очага глубокой пиодермии должно происходить в стерильном помещении и осуществляться квалифицированным гнойным хирургом.
Прогноз и профилактика глубокой пиодермии
В большинстве случаев прогноз при развитии различных форм глубокой пиодермии благоприятный – после отделения гноя происходит заживление очага, довольно часто с образованием рубцов. Однако у ослабленных больных с низким уровнем иммунитета возможно развитие осложнений, некоторые из которых могут угрожать жизни и требуют лечения в условиях стационара. Для профилактики развития глубокой пиодермии необходимо придерживаться правил личной гигиены, своевременно обрабатывать кожные повреждения (ссадины, порезы) антисептиками. Кроме того, важно устранять возможные источники инфекции в организме – кариозные зубы, хронические инфекции ЛОР-органов.
Панникулит и целлюлит – это несколько разные вещи, хотя часто их именуют одним и тем же словом. Если целлюлит является косметическим недостатком (кожа напоминает «апельсиновую корку») и вреда для жизни не несет, то панникулит куда более серьезное явление с целым рядом неприятных особенностей и побочных явлений.
Панникулит – это асептическое воспаление подкожной клетчатки, причина которого заключается в перекисном окислении липидов. Обычно это заболевание встречается у полных женщин в такой области тела, как бедра и голени. Форма проявления –воспалительная инфильтрация подкожной клетчатки с образованием болезненных узлов высокой плотности, диаметр которых составляет от 1 до 10 см. Узлы могут вскрываться с выделением масляной жидкости.

Часто панникулит сопровождается высокой температурой, лимфангиитом и регионарной лимфаденопатией. А помимо того, что данное явление может сочетаться с артритом, плевральным выпотом или асцитом, системные поражения и вовсе могут привести к летальному исходу.
Как вы видите сами – простым «косметическим недостатком» это заболевание точно назвать нельзя. Тем актуальнее становится проблема своевременной диагностики панникулита и его лечения.
Разновидности и стадии болезни
Международная классификация болезней и проблем, связанных со здоровьем выделяет 4 основные формы панникулита в своем 10-м пересмотре (МКБ-10):
- Вeбepa Кpиcчeнa (кoд M35.6).
- Шeи и пoзвoнoчникa (M54.0).
- Вoлчaнoчный (L93.2).
- Нeyтoчнeнный (M79.3).
К последней категории относятся все остальные виды, по ряду причин не вошедшие в МКБ.
Что касается стадий, то:
- Воспалительная – накопление жидкостного инфильтрата в тканях кожи и жира, отечность, симптомы обострения.
- Подострая – появление некротических участков в пoдкoжнoм жиpoвoм cлoe, возникновение гистиоцитарного фагоцитоза.
- Финальная – появление рубцов, спаек, полостей с содержанием жидкости и коллагена, кальциевыми подкожными отложениями.
Лабораторная оценка
При диагностике пациенту назначают:
- Обычные и биохимические анализы крови и мочи.
- Анализ панкреатических ферментов.
- Печеночные пробы.
- Проба Реберга.
- УЗИ органов брюшной полости и почек.
- Посев крови на стерильность – для выявления септических факторов заболевания.
Обязательно проводится гистологическое исследование кожно-мышечного биоптата, который забирается из воспаленного участка кожного покрова. Это помогает выявить некроз жировых клеток, наличие макрофагов с фагоцитированными липидами, тромботические изменения в сосудах, а в поздней стадии — фиброз.
Диагноз панникулита ставится на следующих основаниях:
- Данные гистологического анализа с биопсией узла – обнаруженные признаки жирового некроза.
- Повышенный уровень активности амилазы и липазы в коже и моче.
Для точного диагностирования панникулита пациент должен пройти комплексный осмотр, посетив таких врачей, как дерматолог, нефролог, гастроэнтеролог и ревматолог.
Причины появления
- Патогенные бактерии – стафилококки и стрептококки.
- Перенесенные травмы.
- Грибковые поражения кожи.
- Дерматит, язвы.
- Склонность к отечности.
- Наличие послеоперационных рубцов (появление болезни в зоне их наличия).
Симптоматика
Основной симптом – это узловые изменения на различной глубине, появившиеся в подкожно-жировой клетчатке. Популярные зоны поражения – ноги и руки, также это могут быть живот или грудь. После узлы пропадают и в зонах их локализации появляются очаги атрофии подкожно-жировой клетчатки в виде круглых участков западения кожи.
Прогноз по лечению панникулита зависит от формы течения заболевания (хроническая, подострая и острая). Рассмотрим их подробнее:
- Рецидивирующий (хронический) панникулит – относительно благоприятная форма, так как рецидивы проходят не в слишком тяжелой форме, а между ними наблюдаются довольно длительные ремиссии.
- Подострый – ухудшение самочувствия, лихорадка, однако при оперативном лечении есть все шансы на благоприятный исход.
- Острый – сопровождается ухудшением самочувствия, нарушением работы печени и почек. Возможен летальный исход.
Лечение
Подход к лечению данного заболевания обычно комплексный. Так, при хроническом узловом панникулите пациенту назначают нестероидные противовоспалительные препараты, антиоксиданты, а также инъекции глюкокортикоидов в узлы. Дополнительно назначают физиотерапевтические процедуры.
Также пациенту могут назначить:
- Витамины и антибиотики широкого спектра действия – в больших дозах
- ксантинол никотинат.
- Антигистаминные и синтетические антималярийные препараты.
- Системную кортикостероидную терапию – при подостром и остром проявлениях.
- Возможны инъекции кортикостероидных гормонов в очаги поражения.
- Проспидин – при тяжелом поражении кожи.
- Иммунодепрессивные препараты – циклоспорин, циклофосфамид.
При бляшечной и инфильтративной формах, а также при подостром виде используются:
- Цитостатики – препараты, препятствующие делению клеток и распространению опухолей.
- Глюкокортикостероиды – заменители гормонов надпочечников, являющиеся противовоспалительным средством.
Фоновые формы панникулита лечатся в первую очередь избавлением от фонового заболевания.

Косметический целлюлит - стоит ли беспокоиться о последствиях?
Итак, о чем следует знать? Если косметический целлюлит обычно не вызывает болей и дискомфорта, то это не значит, что их вовсе может не быть. К примеру, на 3-4 стадии «обычного» целлюлита болезненные ощущения вполне могут возникнуть. Причина проста – нарушение кровообращения и обмена веществ в тканях, появление уплотнений подкожно-жировой клетчатки.
И если боли появились – то знак это очень тревожный. Нужно срочно идти к врачу. Первое, что нужно будет предпринять, это восстановление крово- и лимфотока в пораженных тканях и нормализация процесса обмена веществ. В противном случае скопление бактерий, особенно, если еще и добавить к этому снижение иммунной сопротивляемости организма, обязательно вызовет начало болезни.
Читайте также:

