Как лечить витилиго витискин
Обновлено: 19.04.2024
Основной компонент Vitiskin – запатентованная формула супероксиддисмутазы (СОД) – Dismutin – BT. В отличие от экстрадированной СОД на спиртовом настое, Dismutin – BT получен при помощи биотехнологий путем культивирования в лабораторных условиях. Благодаря этому Vitiskin содержит только высоко концентрированную и особо чистую СОД, полезная активность которой достигает 50 млн. ед. на 1 литр.
СОД-BT более стабильна, чем экстрадированный фермент природного происхождения, а вакуумная система тубы сохраняет полезную активность на более долгий период. Односторонний клапан предотвращает проникновение воздуха в гидрогель, благодаря чему активность Vitiskin остается постоянной все время использования.
Важное свойство Vitiskin – наличие в составе вспомогательных веществ, сопровождающих меланогенез на всех стадиях: цинк и витамин B12 (необходимы для выработки меланина), медь (участвует в процессе активации тирозиназы ) и пантотенат кальция (необходим для усвоения меди). Все компоненты тщательно подобраны таким образом, чтобы ускорять процесс репигментации.
Состав:
ВОДА, СПИРТ, БУТИЛЕН ГЛИКОЛЬ, ПОЛИАКРИЛАМИД, С13-14 ИЗОПАРАФИН, ПРОПИЛЕН ГЛИКОЛЬ, СУПЕРОКСИД ДИСМУТАЗА, ТРОМЕТАНИН, ЛАУРЕТ-7, ФЕНОКСИЭТАНОЛ, ДИАЗОЛИДИНИЛ МОЧЕВИНЫ, ТИОСУЛЬФАТ НАТРИЯ, МЕТИЛПАРАБЕН, ДИЭТИЛ ФТАЛАТ, ПАНТОТЕНАТ КАЛЬЦИЯ, АЦЕТАТ МЕДИ, АЦЕТАТ ЦИНКА, ПРОПИЛПАРАБЕН, ЭТИЛПАРАБЕН, ЦИАНОКОБАЛАМИН, БУТИЛПАРАБЕН, БИКАРБОНАТ НАТРИЯ.
Способ применения:
Наносить гидрогель VITISKIN утром и вечером на пораженные/депигментированные зоны, заходя за границы пятна. Избегать попадания на кожу вокруг глаз.
Описание:
Vitiskin – средство нового поколения для лечения витилиго, разработанное французской лабораторией Isis Pharma и произведенный в Швейцарии с соблюдением высочайших стандартов качества и безопасности. Гидрогель протестирован и апробирован под контролем Института Здоровья Saint-Jacques г. Безансон во Франции.
Предназначен для местного применения в очагах депигментации, выступая в качестве вспомогательного средства при лечении узкополосной УФ-терапии, ускоряя процесс репигментации более, чем в 2 раза. Восстанавливает метаболизм клеток кожи и способствует появлению пигмента на пораженных местах.
Условия хранения:
Хранить при комнатной температуре. После вскрытия упаковки использовать в течение 12 месяцев.

ЛАМПА ДЕРМАЛАЙТ 311 UVB. ЛЕЧЕНИЕ ПСОРИАЗА И ВИТИЛИГО.
В статье приводятся данные изучения эффективности наружной терапии больных витилиго с включением узкополосного средневолнового излучения длиной волны 311 нм и витискина. Для выявления динамики течения витилиго была использована шкала индекса Виман, расчёт которой основан на объективной оценке перифолликулярной и периферической репигментации в процессе терапии. Результатами исследования установлено, что применение геля витискин у больных витилиго, получающих наружную терапию UVB TL01, привело к более раннему началу репигментации кожи в очагах витилиго. Полученные клинические результаты свидетельствуют, что при лечении больных витилиго комбинация геля Витискин и UVB TL01 (311 нм) более эффективна, чем монотерапия гидрогелем, и позволяют рекомендовать комплексную терапию в амбулаторных условиях.

1. Батюк Л. Поражения кожи при эндокринных заболеваниях // Журн. косм. и мед. – 2006. – № 2. – С. 8–12.
2. Блюмина В.А., Хаирова О.А. Современные представления о роли оксидативного стресса в процессе меланогенеза и возможности восстановления антиоксидантного баланса с помощью препаратов супероксиддисмутазы на примере Дисмутина (DISMUTIN-J PF) // Эффективная фармакотерапия. – 2013. – № 25. – С. 36–40.
3. Исмаилов P.Г. Состояние компонентов системы перекисного окисления липидов – антиоксидантной системы у больных витилиго // Мир медицины и биологии. – 2011. – № 4. – С. 89–90.
4. Олисова О.Ю., Гаранян Л.Г., Котельникова Л.А. Современные методы лечения витилиго // Экспериментальная и клиническая дерматокосметология. – 2013. – № 2. – С. 30–38.
5. Юсупова Л.А., Юнусова Е.И. Алгоритм применения УФ-В-излучения с длиной волны 311 нм при витилиго // Эффективная фармакотерапия. – 2014. – № 2 – C. 28–31.
6. Юсупова Л.А., Юнусова Е.И., Саломыков Д.В. Узкополосная УФ Б терапия больных витилиго // Казанские дерматологические чтения: синтез науки и практики: материалы Всероссийской научно-практической конференции. – Казань, 2014. – С. 67–72.
Одной из актуальных проблем современной дерматологии является терапия витилиго. Актуальность витилиго определяется чрезвычайной распространенностью этого дерматоза – среди населения земного шара заболевание встречается с частотой до 8,8 %. Поражаются преимущественно открытые участки кожи, что приносит пациентам эстетический дискомфорт. Витилиго может возникать в любом возрасте, поражает как мужчин, так и женщин, чаще проявляется в возрастной группе 10–30 лет, у людей с тёмной кожей. Имеются наблюдения увеличения числа витилиго у детей, при этом в 25 % случаях дерматоз начинается в первые 12 лет жизни, у половины больных – до 20-летнего возраста. Витилиго является мультифакториальным, полигенным расстройством с комплексным патогенезом, возникает при сочетании генетических и предрасполагающих факторов, приводящих к исчезновению эпидермальных и/или фолликулярных меланоцитов в коже [1, 4, 5]. В ряде исследований показано, что общим для всех групп пациентов с витилиго является повышение активности перекисного окисления липидов, что приводит к накоплению гидроперекисей липидов, диеновых конъюгатов и малонового диальдегида в крови. Выявлены изменения и среди ферментов антиокислительной системы, контролирующих уровень активных форм кислорода. У пациентов с витилиго установлено также снижение активности супероксиддисмутазы и каталазы. Ряд авторов подтверждают снижение активности этих экзогенных ферментов при различных патологических процессах [2, 3, 6]. В связи с этим изучение патогенетических механизмов развития депигментации и поиск адекватных терапевтических мер для больных витилиго является одним из актуальных направлений современной дерматологии.
Витискин является гидрогелем, действующим на всех уровнях регулирования депигментации. Механизм лечебного действия данного топического препарата помогает сбалансировать клеточный метаболизм с помощью антиоксидантов. Витискин состоит из компонентов супероксиддисмутазы (Дисмутин – ВТ), меди, цинка, витамина B12 и пантотената кальция. В составе Витискина супероксиддисмутаза высокой концентрации, являясь быстродействующим и самым стабильным ферментом устраняет цепочки свободных радикалов, не разрушаясь в процессе, повышая тем самым эффективность терапии, обладает противовоспалительным действием, замедляет липидное пероксидирование. Медь и цинк способствуют защите от окислительных повреждений. Витамин B12 участвует в синтезе меланина, незаменим в метаболизме. Пантотенат кальция участвует в синтезе меланина, является необходимым для усвоения меди. Наружная терапия с применением топического геля с супероксиддисмутазой и каталазной активностью, действующего на всех этапах процесса регулирования депигментации, может быть более эффективной с применением узкополосного средневолнового излучения длиной волны 311 нм у больных витилиго.
Целью данного исследования было изучение клинической эффективности и переносимости геля с супероксиддисмутазой и каталазной активностью для наружного применения Витискин по сравнению с нейтральным гелем на фоне и без UVB TL01 терапии на двух симметричных зонах больных витилиго.
Материал и методы исследования
Под нашим наблюдением находились 24 пациента в возрасте от 15 до 48 лет с диагнозом генерализованное витилиго. Продолжительность исследования в зависимости от группы составила 10 и 14 недель. В исследовании приняли участие 45,8 % пациентов мужского пола, 37,5 % пациентов женского пола и 16,7 % подростков. Средний возраст обследованных составил 24,5 ± 7,8 года. Все пациенты (24 человека) в случайном порядке были разделены на три группы по 8 человек в каждой, рандомизированные по форме заболевания, полу и возрасту. Больные получали наружную терапию гелем Витискин и нейтральным гелем на очаги поражения не более 1/2 ладони пациента. В первой группе больные получали 4-недельное лечение в виде местного применения геля Витискин и нейтрального геля по симметричным зонам 2 раза в день утром и вечером. Затем трижды в неделю в течение 10 недель дополнительно применяли терапию узкополосным средневолновым излучением с длиной волны 311 нм (UVB TL01). Доза УФО подбиралась индивидуально в щадящем режиме в зависимости от фоточувствительности. Во второй группе больные наружно использовали 2 раза в день гель Витискин и нейтральный гель по симметричным зонам в комбинации с терапией узкополосным средневолновым излучением с длиной волны 311 нм (UVB TL01) с первого дня терапии трижды в неделю в течение 10 недель. В третьей группе больные наружно применяли только гель Витискин и нейтральный гель по симметричным зонам 2 раза в день в течение 14 недель без UVB TL01 терапии. Перед началом и после лечения у каждого больного проводилось измерение площади очагов депигментации, определялся индекс тяжести поражения кожи Виман.
Алгоритм обследования пациентов до начала лечения и в конце терапии (через 10 и 14 недель) включал следующие мероприятия: проверка критериев включения/исключения; подписание информированного согласия; сбор медицинского анамнеза (длительность основного заболевания, перенесенные и сопутствующие заболевания, предшествующая терапия, аллергологический анамнез, принимаемые в данный момент препараты (системные и местные); проведение клинической оценки дерматологического статуса; выбор двух тестовых зон; клиническая оценка по шкале Виман по одной анатомической области; фотографирование с унифицированной меткой (линейка).
Клиническое обследование больного витилиго включало оценку жалоб, изучение анализа основного заболевания, исследование состояния дерматологического статуса, при этом оценивалась окраска, форма, четкость границ очагов поражения. Для выявления динамики течения витилиго была использована шкала индекса Виман, расчёт которой был основан на объективной оценке перифолликулярной и периферической репигментации в процессе терапии на симметричных очагах по одной анатомической области. Прогрессирование пятен витилиго оценивалось по 7-балльной шкале: без изменений – 0; легкая репигментация диффузная – 1; легкая репигментация равномерная – 2; средняя репигментация диффузная – 3; средняя репигментация равномерная – 4; почти полная репигментация, но не покрывающая полностью зону поражения – 5; полное восстановление пигмента – 6.
Для оценки клинической эффективности терапии на завершающем этапе (10 и 14 недель) по отношению к выбранной зоне использовали критерии: ухудшение – отрицательная динамика со стороны кожного процесса по сравнению с исходным состоянием; отсутствие изменений – отсутствие динамики со стороны кожного процесса по сравнению с исходным состоянием; незначительное улучшение – репигментация кожи на площади, составляющей менее чем на 15 % по сравнению с исходными данными; улучшение – репигментация кожи на 15–50 % по сравнению с исходными данными; значительное улучшение – репигментация кожи на 51–95 % по сравнению с исходными данными; клиническая ремиссия – репигментация 96–100 % площади очагов.
В качестве оценки эффективности лечения больных витилиго использовалась оценка дерматологического статуса, индекса терапевтического эффекта (ИТЭ), проведенного до и после лечения.
Через 10 и 14 недель от начала исследования проводилась оценка индекса терапевтического эффекта. Оценку ИТЭ лечения проводили по проценту снижения степени тяжести витилиго, выраженной в баллах, после проведения терапии. Для этого использовали формулу
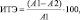
где А1 – исходная степень тяжести витилиго; А2 – степень тяжести витилиго после проведенного лечения.
Косметические свойства гидрогеля производилась пациентами при помощи следующих параметров: текстура (мягкая/жесткая); нанесение (удобное/требующее опыта); время впитывания (до 5 минут/до 20 минут/до 40 минут); запах (приятный/нейтральный/резкий).
Для оценки состояния кожи при одинаковых условиях у больных витилиго до начала и после терапии проводилось фотографирование с унифицированной меткой (стандартная метрическая линейка) очагов поражения.
Результаты исследования и их обсуждение
Под нашим наблюдением находились 24 пациента витилиго в возрасте от 15 до 48 лет. Среди них было 4 подростка в возрасте от 15 до 18 лет с давностью заболевания от года до 7 лет. Значительный процент обследованных (20 человек) составили больные в возрастной группе от 18 до 48 лет (83,3 %) с давностью заболевания от 2 до 28 лет. У мужчин средняя продолжительность заболевания составила 6,4 ± 2,6 лет, у женщин этой возрастной группы – 11,8 ± 1,3 года. Среди вероятных причин развития витилиго наиболее часто пациенты отмечали перенесенный стресс (55,0 % случаев). После проведенного анкетирования установлено, что проводимые ранее различные виды терапии больными витилиго никакого положительного влияния на репигментацию не оказывали.
По результатам нашего исследования среди взрослых обследованных больных витилиго вульгарная форма наблюдалась – у 8 (40,0 % мужчин и у 6 (30,0 %) женщин, смешанная у 2 (10,0 %) мужчин и у 1 (5,0 %) женщин. Витилиго акрального типа наблюдалось у 1 (5,0 %) мужчин и у 2 (10,0 %) женщин. Стационарная стадия заболевания констатирована у 5 пациентов (20,8 %), стадия прогрессирования – у 19 больных (79,2 %). Среди пациентов витилиго наблюдалось 19 человек (79,2 %) со II фототипом, 5 человек (20,8 %) с III фототипом кожи по Фитцпатрику.
В ходе исследования эффективности наружной терапии больных витилиго были выбраны симметричные анатомические области: плечо у 2 пациентов, предплечье – 6, колени – 1, кисти – 3, бедро – 4, грудь – 3, живот – 4, стопы у 1 обследуемого. Средний клинический индекс больных витилиго до лечения составил 30,8 баллов, признаков перифолликулярной и периферической репигментации не было выявлено.
Лечение завершили все 24 пациента. Нежелательных реакций, требующих отмены гидрогеля, за указанный период выявлено не было. Однако эффективность терапии значительно отличалась в зависимости от применяемой методики терапии, локализации очагов витилиго и продолжительности заболевания. Наилучший результат терапии был отмечен во 2 группе пациентов при «полной комбинации» местного применения Витискин с УФО.
В итоге проведенного лечения положительный результат был достигнут у 22 (91,7 %) пациентов и проявлялся сглаживанием границ участков витилиго периферическая репигментация 17 (70,8 %), появлением в очагах вкраплений пигмента от 1/3 до 2/3 очага (перифолликулярная репигментация) 14 (58,3 %), потемнением пятна (диффузной репигментацией) 19 (79,2 %) (из них лёгкая диффузная – у 8 (42,1 %), средняя диффузная у 11 (57,8 %) человек), почти полная репигментация 2 (8,3 %), у одного человека равномерной репигментации не было.
Установлено статистически значимое снижение величины индекса Виман с 270 до 168 баллов после курса узкополосной (311 нм) фототерапии совместно с гелем Витискин (вторая группа), что свидетельствует об уменьшении активности заболевания под действием проводимого лечения. Индекс терапевтического эффекта составил 37,8 %. В первой группе до лечения клинический индекс Виман на симметричных очагах составил 300 баллов, а после лечения с использованием активного гидрогеля – 207 баллов. Показатель индекса терапевтического эффекта у больных составил 31,0 %. В третьей группе показатели клинического индекса до лечения составили 270 баллов, а после терапии – 228 баллов (индекса терапевтического эффекта –15,5 %).
В результате проведенной терапии гелем Витискин у 22 больных (91,7 %) больных к концу 10-й и 14-й недели отмечалась положительная динамика. Значительное улучшение было достигнуто во II группе у 2 больных (8,3 %), улучшение – у 17 пациентов (70,8 %), из них в I и II группе по 6 (25,0 %), соответственно, в III группе – 5 (20,8 %), незначительные улучшения у 3 (12,5 %): в I группе – 1(4,2 %), и II группе – 2 (8,3 %), отсутствие изменений у 2 (8,3 %) в I и II группе по 1 (4,2 %) соответственно. При оценке общей эффективности после проведенной терапии нейтральным гелем полное отсутствие эффекта выявлено на левой стороне симметричного очага поражения у 12 больных (22,2 %), незначительные улучшения наблюдалось у 7 испытуемых (29,2 %), улучшение наступило у 5 (20,8 %).
Все пациенты, участвующие в исследовании, отметили хорошие косметические свойства Витискина: мягкую структуру, определяющую комфортность нанесения, хорошую впитываемость с быстротой за 5 минут, отсутствие жирного блеска и приятного запаха.
Комбинированная наружная терапия с применением геля Витискин и UVB TL01 терапии привела более раннему началу репигментации кожи в очагах витилиго на стороне с нанесением активного действующего вещества. Контрольная сторона с нанесением нейтрального геля в качестве сравнения не показала ярких положительных изменений. Такой эффект, вероятно, был связан как с применением топического геля с супероксиддисмутазой и каталазной активностью, действующего на всех этапах процесса регулирования депигментации, так и с механизмом действия узкополосного средневолнового излучения длиной волны 311 нм у больных витилиго. Следует также подчеркнуть, что результаты терапии зависят от локализации очагов витилиго и продолжительности заболевания, что указывает на необходимость более ранней диагностики и лечения пациентов с данной патологией. Целью наружной терапии больных витилиго является достижение клинического выздоровления или значительного улучшения процесса на коже. Результаты проведенного лечения показали, что комбинация наружного средства – геля Витискин и узкополосного средневолнового излучения с длиной волны 311 нм (UVB TL01) более эффективна, чем монотерапия гелем Витискин в течение 14 недель и 4-недельная монотерапия гелем Витискин с последующим подключением UVB TL01 терапии в течение 10 недель – 37,8 и 15,5; 31,0 % соответственно.
Таким образом, результаты проведенного исследования позволяют говорить о достаточно высокой эффективности применения геля Витискин для лечения больных витилиго, позволяющего добиться наилучших результатов в комбинации с УФО.
Выводы
1. Результаты проведенного исследования указывают на значительную клиническую эффективность и хорошую переносимость геля Витискин.
2. Применение геля Витискин у больных витилиго, получающих наружную терапию UVB TL01, приводит к более раннему началу репигментации кожи в очагах витилиго.
3. Полученные клинические результаты свидетельствуют, что при лечении больных витилиго комбинация геля Витискин и UVB TL01 (311нм) более эффективна, чем монотерапия гидрогелем.
Рецензенты:
Абдрахманов Р.М., д.м.н., профессор, зав. кафедрой дерматовенерологии, ГБОУ ВПО КГМУ Минздрава России, г. Казань;
Поздняк А.О., д.м.н., профессор, зав. кафедрой терапии и семейной медицины, ГБОУ ДПО КГМА Минздрава России, г. Казань.
ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздравсоцразвития РФ, Москва
Российский государственный медицинский университет, Москва
Российский государственный медицинский университет им. Н.И. Пирогова
Современный взгляд на проблему лечения витилиго
Журнал: Клиническая дерматология и венерология. 2012;10(2): 118‑123
Усовецкий И.А., Шарова Н.М., Короткий Н.Г. Современный взгляд на проблему лечения витилиго. Клиническая дерматология и венерология. 2012;10(2):118‑123.
Usovetskiĭ IA, Sharova NM, Korotkiĭ NG. The current view of the problem of vitiligo therapy. Klinicheskaya Dermatologiya i Venerologiya. 2012;10(2):118‑123. (In Russ.).
ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздравсоцразвития РФ, Москва
Представлены результаты собственных исследований, посвященных особенностям клинического течения разных форм витилиго, некоторым патогенетическим аспектам развития данного заболевания и оценке клинической эффективности комплексной терапии сегментарной и несегментарной формы витилиго.
ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздравсоцразвития РФ, Москва
Российский государственный медицинский университет, Москва
Российский государственный медицинский университет им. Н.И. Пирогова
Витилиго характеризуется внезапным возникновением депигментированных пятен вследствие нарушения секреторной функции меланоцитов или их гибели, развивается у лиц с генетической предрасположенностью, сопровождается выраженными дисрегуляторными изменениями клеточно-опосредованных реакций иммунной системы, вегетативного дисбаланса с преобладанием симпатического тонуса и серьезной социальной дезадаптацией, обусловленной личностными особенностями и внешними социальными факторами.
Витилиго является распространенным дерматозом. В мире число больных с данным заболеванием превышает 1% всего населения. В 70% случаев заболевание начинается в возрасте 10—25 лет, дети младше 10 лет, в том числе новорожденные и грудного возраста, составляют приблизительно 25% всех больных витилиго [1]. Витилиго может возникнуть в любом возрасте, длиться неопределенно долго, самопроизвольное восстановление нормальной окраски кожи наблюдается редко.
Причины появления депигментированных очагов не известны. Недостаточно понятно, в результате каких нарушений резко прекращается синтез меланина и погибают меланоциты. Разные эндогенные и экзогенные факторы могут оказывать прямое и опосредованное повреждающее действие на меланоциты.
Среди внешних факторов наибольшее значение придают инфекционным и токсическим агентам, чрезмерному ультрафиолетовому облучению, стрессам. На протяжении многих десятилетий витилиго связывали с аутоиммунным тиреоидитом, ревматоидным артритом, красной волчанкой, атопическим дерматитом, заболеваниями печени инфекционного или токсического генеза, глистной инвазией и рядом врожденных синдромов [2]. Однако частота встречаемости витилиго у этих больных не выше, чем в популяции в целом. Ряд авторов [3, 4], подводя итоги многолетним исследованиям, считают, что больные витилиго в большинстве случаев не имеют никаких тяжелых или хронических сопутствующих заболеваний, а терапия выявленных у 28% больных функциональных расстройств органов пищеварения, вегетососудистой дистонии не оказывала влияния на результат репигментации.
Многие исследователи считают [5, 6], что витилиго является серьезным косметическим дефектом, возникает у лиц с генетической предрасположенностью и в у большинстве случаев, перенесших эмоциональные расстройства. Лишь у 4—7% больных витилиго сочетается с аутоиммунным тиреоидитом.
В современных генетических исследованиях продемонстрирована связь возникновения витилиго с разными аспектами наследования. Среди спорадических случаев витилиго в европейской популяции средний возраст возникновения заболевания составляет 24,2 года, тогда как в семьях с множественными случаями заболевания средний возраст составляет 21,5 года (статистически достоверные различия) [7]. Более раннее начало заболевания в «семейных» случаях и риск заболевания у отдаленных родственников является типичной характеристикой полигенного заболевания. Около 20% больных витилиго имеют не менее одного кровного родственника с подобным заболеванием. Формально-генетический сегрегационный анализ витилиго определяет существование многих локусов, нарушения в которых формируют предрасположенность к витилиго. Однако не обнаружены ключевые гены, ответственные за манифестацию, прогрессирующее течение или предрасположенность к данному заболеванию.
При витилиго обнаружено снижение антиоксидантного потенциала, приводящего к активному повреждающему воздействию на меланоциты свободных радикалов и накоплению продуктов перекисного окисления липидов [8, 9]. Позднее выяснилось, что свободные радикалы оказывают повреждающее действие на разные клетки, участвующие в воспалительных реакциях разного типа, и нарушения антиоксидантной защиты не являются основными механизмами депигментации при витилиго.
Теория нарушений иммунных механизмов регуляции является наиболее обоснованной. При длительном течении и распространенном патологическом процессе наблюдаются изменения в субпопуляционном составе Т-лимфоцитов. Одновременно с этим, особенно на начальных стадиях заболевания, повышаются уровни активационных рецепторов лимфоцитов, отражающие степень активации иммунокомпетентных клеток [10]. В настоящее время большинство исследователей полагают, что ведущая роль в развитии аутоиммунных заболеваний принадлежит клеточно-опосредованным реакциям, при которых наблюдается выраженный дисбаланс цитокинов. При витилиго выявляется снижение активности регуляторных Т-лимфоцитов, что подтверждается уменьшением количества трансформирующего фактора роста-β (TGF-β) и интерлейкина-10 (ИЛ-10) в сыворотке крови больных [11].
Лечение витилиго является сложнейшей задачей. Так как причины его возникновения неизвестны, в большинстве случаев заболевание развивается на фоне полного физического благополучия. Предлагается применять в основном топические стероиды и/или иммуномодуляторы при площади поражения до 20%, а также длительную фототерапию [12, 13]. В комплексную терапию включают ферментные препараты, гепатопротекторы, витамины и микроэлементы (цинк, медь) [14, 15]. В ряде рекомендаций содержатся сведения о применении седативных и антидепрессивных средств.
Цель настоящего исследования — изучение клинических особенностей течения витилиго и эффективности комплексной терапии, включающей иммуномодулирующий компонент — тимоген и наружно 1% пимекролимус, и коррекцию аффективных расстройств у больных разными формами витилиго с использованием препарата антидепрессивного действия агомелатин.
Материал и методы
Все больные разными формами витилиго были полностью обследованы (проведены клинические анализы крови и мочи, биохимический анализ крови, ультразвуковое исследование органов брюшной полости и щитовидной железы, гормоны щитовидной железы Т3, Т4, тиреотропный гормон — ТТГ и антитела к тиреоидной пероксидазе — АТ-ТПО по показаниям, консультация невропатолога по показаниям, консультация психиатра, иммунологические исследования — популяционный и субпопуляционный состав лимфоцитов, уровень провоспалительных и регуляторных цитокинов).
Результаты
Под нашим наблюдением с 2006 по 2011 г. находились 84 больных витилиго (46 женщин, 38 мужчин) в возрасте от 18 до 56 лет.

Давность заболевания варьировала от 6 мес до 30 лет, средняя продолжительность составила 6,5±4,8 года. Среди вероятных причин развития витилиго большинство больных называли перенесенный стресс (39 пациентов, 46%). Витилиго возникло после оперативных вмешательств у 3 (3,5%) пациентов, после травм — у 4 (4,5%). По мнению 4 (5%) женщин, впервые депигментированные пятна появились у них после родов, в период лактации, причем 1 пациентка отмечала, что после 2- и 3-х родов увеличивалась площадь поражения и появлялись свежие очаги. У 14 (17%) больных заболевание возникло после воздействия длительного ультрафиолетового излучения, 20 (24%) пациентов не могли связать появление депигментированных пятен с какими-либо значимыми причинами (рис. 1). Рисунок 1. Вероятные причины развития витилиго. У 21 больного среди ближайших родственников имелись проявления витилиго разной давности и степени распространенности, у 2 из них, помимо поражений кожи были обесцвечены участки волос.
При обследовании больных витилиго обнаружено, что наиболее часто (у 48 больных, 57,1%) встречаются дискинезия желчевыводящих путей и желчекаменная болезнь, хронический холецистит, жировой гепатоз. Гастрит обнаружен у 16 (19%) больных. В процессе обследования патология щитовидной железы (аутоиммунный тиреоидит, диффузный токсический зоб, кисты щитовидной железы) выявлена или подтверждена у 13 (15,4%) больных витилиго. Только у 4 больных из 13 с патологией щитовидной железы были обнаружены АТ-ТПО, что подтверждало диагноз аутоиммунный тиреоидит.

Гинекологические заболевания (дисфункциональные нарушения менструального цикла, миома) обнаружены у 5 (5,9%) женщин. У 10 (11,9%) больных подтверждена гипертоническая болезнь I—II степени, у 1 (1,2%) выявлен сахарный диабет 2-го типа, у 3 (3,5%) обнаружено алиментарное ожирение II—III степени. Достоверных отклонений от нормальных значений в клинических анализах крови не обнаружено. Тяжелых хронических заболеваний или декомпенсированных состояний у больных витилиго не выявлено (табл. 1).
Мы наблюдали за больными с разными формами витилиго (табл. 2). Среди них 7 (8,3%) больных имели сегментарную форму с площадью поражения 2% (рис. 2). Рисунок 2. Сегментарная форма витилиго. Вульгарная форма наблюдалась у 44 (52,3%) больных. В этих случаях площадь поражения составляла 3—70% площади кожного покрова (рис. 3, а, б). Рисунок 3. Пациентка (а) и пациент (б) с вульгарной формой витилиго. Отдельную группу составили больные с акрофациальной формой (31 человек, 36,9%) с депигментированными очагами на лице и конечностях (рис. 4, а—в). Рисунок 4. Акрофациальная форма витилиго (а—в). У 10 (11,9%) пациентов при клиническом обследовании обнаружены невусы Сеттона (рис. 5). Рисунок 5. Невусы Сеттона.
Витилиго является серьезной психологической проблемой [16, 17]. При исследовании уровня тревожности методом Спилбергера—Ханина низкий уровень реактивной тревожности наблюдается у 52 (61,9%) больных, а у 32 (38,1%) — умеренно выраженная реактивная тревожность. У 55 (77,4%) больных витилиго отмечен высокий уровень личностной тревожности, причем он не зависел ни от площади поражения, ни от давности заболевания. Наличие депрессивных расстройств подтверждены с помощью госпитальной шкалы Гамильтона (средний показатель 13,9±2,4 балла) и шкалы Бека (средний показатель 22,4±2,8 балла). У большинства обследованных выявлялись депрессивные расстройства невротического уровня, характеризующиеся подавленностью настроения, нарушением сна, тревожными и астеническими проявлениями.
Таким образом, в ходе обследования каких-либо тяжелых сопутствующих заболеваний не выявлено. По данным литературы, аффективные и вегетативные нарушения наблюдаются практически у всех больных витилиго и требуют адекватной коррекции.
При иммунологическом исследовании, проведенном 25 больным витилиго, обнаружены достоверные отклонения от контрольных значений в субпопуляционном составе Т-лимфоцитов и дисбаланс провоспалительных цитокинов (табл. 3; рис. 6). Рисунок 6. Содержание цитокинов в сыворотке больных витилиго. Примечание. ИЛ-2, ИЛ-8, ФНО-α, ИФН-γ, ИЛ-10 в пг/мл; TGFβ, в нг/мл. Так, содержание CD8+ в крови больных витилиго было достоверно выше, чем у здоровых, иммунорегуляторный индекс (ИРИ) также имел достоверные отличия от контрольных значений. В сыворотке крови больных витилиго обнаружено повышенное содержание ИЛ-2, ИЛ-6, ИЛ-8 и фактора некроза опухоли-α (ФНО-α), интерферона-γ (ИФН-γ) на фоне низкого уровня регуляторных цитокинов TGF-β и ИЛ-10 по сравнению с контролем.
Комплексное лечение больных проводили с учетом клинических особенностей витилиго, в том числе давности, распространенности и активности патологического процесса. Использовали направленную иммуномодулирующую терапию — тимоген (назальный спрей по 1 мл/сут в течение 20 дней) и пимекролимус (1% крем 2 раза в сутки в течение 4—6 мес). Психокорригирующую терапию проводили агомелатином, который является агонистом мелатонина (МТ1- и МТ2-рецепторов) и антагонистом 5НТ2с. Агомелатин больные витилиго принимали по 25 мг/сут 1 раз в день не менее 6 нед. После консультации психиатра 5 больным с умеренно выраженными признаками депрессии агомелатин был назначен в суточной дозе 50 мг на 12—24 нед.
Мы провели комплексное лечение 57 больным разными формами витилиго (3 пациента — с сегментарной формой, 25 — с акрофациальной, 29 — вульгарной).
У всех больных с сегментарной формой витилиго 100% репигментация наблюдалась через 4 мес после начала терапии.
У больных акрофациальной формой полная клиническая ремиссия отмечена в 16 (64%) случаях через 5 мес терапии. Значительное улучшение со 100% репигментацией большинства очагов и уменьшением площади очагов депигментации более чем на 60% имелось у 7 пациентов. Незначительная эффективность отмечена у 2 больных, причем полностью восстановилась нормальная окраска кожи в периорбитальных и периоральной областях, на тыльной поверхности кистей и в области фаланг площадь депигментированных очагов практически не изменилась, частично (до 40%) уменьшилась площадь очагов в области голеностопных суставов.
Положительные изменения после проведенной комплексной терапии наблюдались у всех больных вульгарной формой витилиго. Клиническая ремиссия отмечалась у 20 из 29 больных данной группы.
В течение первых 3 мес терапии (12 нед) у этих пациентов началась активная репигментация очагов, площадь которых сокращалась на 30—60%. К концу 6-го месяца цвет кожи восстановился полностью.

У 6 больных наблюдалось сокращение площади депигментированных очагов на 50—70% за счет полной репигментации отдельных очагов и частичного восстановления нормального цвета кожи отдельных участков. У 3 пациентов отмечались незначительные позитивные изменения, которые выражались в восстановлении пигментации свежих, небольших по площади участков (не более 2 см 2 ), сглаживании границ по периферии очагов депигментации (табл. 4).
Все больные хорошо переносили лечение, побочных эффектов, осложнений, отказов от терапии не было. В процессе терапии удалось изменить отношение пациентов к своему заболеванию, оценить позитивные изменения в процессе лечения. На фоне активной репигментации очагов нормализовались иммунологические показатели и произошла редукция признаков депрессивных расстройств.
Таким образом, полученные нами результаты свидетельствуют о возможности обоснованного эффективного и безопасного лечения витилиго.
Республиканский специализированный научно-практический медицинский центр дерматологии и венерологии Министерства здравоохранения Республики Узбекистан, Ташкент
Республиканский научно-практический медицинский центр дерматологии и венерологии Министерства здравоохранения Республики Узбекистан, Ташкент
Хирургические методы лечения витилиго
Журнал: Клиническая дерматология и венерология. 2013;11(1): 84‑90
Сабиров У.Ю., Ибрагимов Ш.И. Хирургические методы лечения витилиго. Клиническая дерматология и венерология. 2013;11(1):84‑90.
Sabirov UIu, Ibragimov ShI. Surgical techniques for vitiligo treatment. Klinicheskaya Dermatologiya i Venerologiya. 2013;11(1):84‑90. (In Russ.).
Республиканский специализированный научно-практический медицинский центр дерматологии и венерологии Министерства здравоохранения Республики Узбекистан, Ташкент
В статье описаны современные принципы лечения витилиго и хирургические методы коррекции.
Республиканский специализированный научно-практический медицинский центр дерматологии и венерологии Министерства здравоохранения Республики Узбекистан, Ташкент
Республиканский научно-практический медицинский центр дерматологии и венерологии Министерства здравоохранения Республики Узбекистан, Ташкент
Витилиго — приобретенное заболевание кожи, проявляющееся ее депигментацией. Прогноз и терапия пациентов с витилиго непредсказуемы. Существует много методов его лечения, но эффективного не выработано. Причиной возникновения заболевания является взаимодействие генетических факторов, связанных с иммунной системой и самими меланоцитами. Вследствие этого взаимодействия, спровоцированного определенными факторами, и развивается меланоцитарная деструкция. Успехи, достигнутые в понимании этиологии витилиго, будут способствовать разработке новых методик лечения данного заболевания [1].
По мере расширения технических возможностей в изучении морфологических и биохимических процессов в меланоцитах, дерматологическая наука получает новые данные о патогенезе и этиологии витилиго. Однако многие аспекты этих вопросов не выяснены. Например, еще неизвестны причины развития заболевания, оптимальное лечение, способное нормализовать нарушенные процессы [2].
Пока механизмы развития витилиго полностью не раскрыты, лечение данного заболевания является достаточно трудной задачей. В настоящее время основная цель терапии витилиго — устранение косметического дефекта и восстановление общей равномерной пигментации кожного покрова. Для этого используют разные методы как местные, так и системные (кортикостероиды, фото- и витаминотерапию, пересадку меланоцитов, лечение лазером, депигментацию кожи, солнцезащитные средства). Выбор метода лечения зависит от размеров и локализации депигментированных очагов, степени активности патологического процесса, соматического статуса пациента и предпочтения того или иного метода самим больным [1].
Знания о патогенезе витилиго увеличиваются. Его терапия направлена на предотвращение разрушения меланоцитов и стимуляцию резидуальных меланоцитов, способствующих репигментации.
Ограниченную форму витилиго лечат топическими стероидами, которые подавляют иммунную систему: снижают содержание иммуноглобулинов и их комплементов [3], а также топические ингибиторы кальциевых каналов, например, такролимус, который угнетает Т-клетки, замедляя регуляцию кодирующих генов провоспалительных цитокинов [4]. Кроме того, в исследованиях in vitro показано прямое действие такролимуса на кератиноциты, что создает благоприятные условия для меланоцитов, роста и миграции меланобластов [5—7].
При генерализованной форме витилиго в качестве первой линии терапии используют ультрафиолетовые лучи (UVA и UVB). Механизм их действия связан с иммуносупрессией и стимуляцией миграции и размножения меланоцитов. UVB активизируют Т-супрессоры, которые, в свою очередь, подавляют аутоиммунное состояние [8]. Плазма пациентов после UVA-терапии содержит высокий уровень фактора роста фибробластов (bFGF), стволового клеточного фактора и фактора роста гепатоцитов, которые также создают благоприятные условия для роста меланоцитов [9]. Пероральный псорален и UVA увеличивают количество резидуальных меланоцитов в основном за счет фактора роста меланоцитов, таких как bFGF и эндотелин 1 [10], и стимулируют миграцию пигментных клеток вдоль наружного корня волосяного фолликула к эпидермису.
Системные кортикостероиды используют не все врачи и только в случае, если витилиго быстро прогрессирует. Механизм их действия заключается в снижении содержания антител, токсичных к пигментным клеткам [11].
На фармацевтическом рынке имеется не так много терапевтических средств, которые могут длительно предотвращать меланоцитарное разрушение и при этом не вызывать значительных побочных осложнений. Кроме того, важным условием применения этих средств является обязательное наличие (в начале лечения) резидуальных меланоцитов в форме меланоцитарного резерва, чтобы достигнуть пролиферации и получить необходимый клинический эффект. Многие исследователи установили присутствие меланоцитарного резерва в нижней трети волосяного фолликула. Результаты исследований C. Loomis и соавт. [12] свидетельствуют о том, что меланоцитарные стволовые клетки выявляются в выпуклой зоне около входа мышцы волосяного фолликула. Важность меланоцитарного резерва клинически доказана тем, что при лечении на лице и шее достигается максимальный клинический эффект в отличие от конечностей и туловища. Акральные части конечностей и не волосистые части тела (локти, ноги, мужские гениталии) плохо подвергаются репигментации [13]. По данным A. Dutta и S.Mandal [14], присутствие лейкотрихии также является плохим прогностическим признаком.
В последние годы возобновились исследования по трансплантологии в виде аутотрансплантатов как кожи, так и аутологичных меланоцитов [15].
Примерно 30 лет назад витилиго лечили только консервативно. Первые результаты хирургического лечения данного заболевания были опубликованы P. Behl [16, 17] и R. Falabella [18].
Тканевая пересадка, или обычный метод пересадки кожи в форме покрышки пузырей, лоскута кожи или панч-пересадки не вовлекает клеточное разделение in vitro, и меланоциты стимулируют с помощью ультрафиолетовых лучей, чтобы усилить их распространение на пересаженном участке.
Мини- или панч-пересадку осуществляют следующим образом: биопсийный материал, предпочтительно с бедренной части, устанавливают внутрь отверстий, созданных схожими инструментами в необходимом месте, и укрепляют специальными покрытиями, которые удаляют через 7—14 сут. Основы проведения процедуры были впоследствии модифицированы для того, чтобы уменьшить побочные эффекты, увеличить пролеченную область, усилить и улучшить пигментацию. Размер трансплантатов — 1—3 мм, они устанавливаются на расстоянии 3—10 мм (расстояние определяют типом кожи и размером трансплантата) [3, 19]. Трансплантаты темнокожих пациентов могут быть расположены через 5—10 мм вдоль, благодаря меланоцитам, которые продуцируют крупные меланосомы. Однако у пациентов с 3-м и 4-м типами кожи меланоциты трансплантируются вдоль через 3—5 мм, так как они продуцируют мелкие меланосомы [19]. Булыжная мостовая (побочный эффект, который в основном наблюдается при этом методе) может быть предотвращена имплантированием трансплантатов по размеру больших, чем произведенные отверстия, удалением излишней жировой ткани со дна трансплантата [19] или созданием отверстий в месте введения на 1 мм глубже, чем толщина трансплантата. После пересадки обычно рекомендуется фототерапия для усиления распространения пигмента.
Показано положительное действие миниграфтинга (панч) при лечении локализованной формы витилиго: из 13 пациентов, у которых была достигнута 90—100% репигментация, лишь у 2 отмечен частичный эффект, и у 2 эффекта не наблюдалось, так как изначально они имели негативный миниграфт-тест. В целом у 23 пациентов (36 очагов) была оценена эффективность миниграфтинга при вульгарной форме витилиго: в 14 очагах получено 80—99% репигментации, в 12 — до 50%. По результатам проспективного исследования S. Malakar и S. Dhar у 880 (74,5%) пациентов репигментация достигнута в 90—100%, у 10,6% распространения пигмента не наблюдалось, а у 2,4% пациентов трансплантаты депигментировались.
Эпидермальная пересадка заключается в следующем: эпидермис из среза покрышек пузырей (получены путем негативного давления 300—500 мм рт.ст. на нормальную пигментированную кожу) переносят в место пересадки (аналогичный пузырь) и накладывают повязку на 7 суток. Эта техника впервые была описана U. Kistala [20] и впервые использована для лечения лейкодермы/витилиго Р. Фалабеллой [21]. С того времени было создано много аппаратов для манипуляций — масляный, вакуумный, соединенный с манометром [22], ручное аспирационное устройство с прозрачными пластиковыми чашками [23], одноразовые шприцы, прикрепленные к трехклапанному крану с трубкой, покрытой латексом и 50 мл шприцом для получения пузырей на донорской и реципиентной частях тела. Пузыри на обеих частях создают одновременно в течение 2—3 ч. Однако этот период может быть сокращен, если применять тепло и выбирать кожу над костными выступами [24].
M. Koga [22] произвел эпидермальную пересадку у 31 пациента с сегментарной формой витилиго и у 14 с вульгарной формой и наблюдал за ними в течение 6 мес. При сегментарной форме у 25 пациентов была достигнута нормальная репигментация, у 4 — частичный эффект, а у 2 — эффекта не было. У 11 больных с вульгарной формой изначально наблюдалась репигментация, но затем у 3 пигмент постепенно исчезал. S. Mutalik [23] указывал на хорошую репигментацию у 48 из 50 пациентов с локализованной стабильной формой витилиго, пролеченной эпидермальной пересадкой в течение 3-4 мес после трансплантации. В ретроспективных неконтролируемых исследованиях [25] положительные результаты были получены при генерализованной и сегментарной/фокальной формах витилиго (в 53 и 91% случаев соответственно).
Преимущества эпидермальной пересадки заключаются в минимальном образовании рубцов и хорошем косметическом результате. Однако этот метод занимает много времени и его можно использовать только на небольших участках во время одной хирургической манипуляции.
Пересадка кожи — самый первый метод, использованный для хирургического лечения витилиго. Для отбора лоскута кожи используют специально приспособленные аппараты: они переносят лоскут на подготовленную кожу путем лазерной абляции или дермабразии. Затем перенесенный лоскут покрывается хирургическим покрытием, который удаляется через 1 нед. По данным P. Behl [16], отличная репигментация наблюдалась у 70% пациентов. Преимущество метода заключается в том, что большие очаги могут быть вылечены при одной хирургической манипуляции. Однако соотношение донорской и реципиентной частей остается 1:1 и больничные расходы на лечение больших участков увеличиваются. Иногда наблюдаемое рубцевание (зависящее от опыта медицинского персонала) может быть предотвращено применением специальных инструментов. Несмотря на отличные результаты, популярность этого метода среди дерматологов невысока, его в основном используют хирурги.
При клеточной пересадке культивированных и некультивированных меланоцитов используют меланоциты, приготовленные в клеточной среде в виде суспензии, которые трансплантируют в место пересадки.
В настоящее время дерматологи Узбекистана используют хирургические методы лечения и в своей практике применяют пересадку аутологичных некультивированных меланоцитов. По нашим данным, пересадку меланоцитов проводили 21 больному (11 мужчинам, 10 женщинам) в возрасте 17—50 лет с сегментарной формой витилиго и длительностью заболевания от 1 мес до 16 лет. Стабильность очага поражения была не менее 1 года, максимальная зона поражения депигментированного очага — 110 см 2 , минимальная — 3 см 2 . Общая площадь проведенной трансплантации составила 715 см 2 (в среднем 34 см 2 у каждого пациента). У 16 пациентов после проведенной пересадки наблюдался отличный результат (95—100% репигментации депигментированных очагов), у 3 пациентов — хороший (65—94%), у 1 пациента — удовлетворительный (25—64%), у 1 пациента — плохой (0—24% репигментации). Вид до и после процедуры представлен на рисунке. Рисунок 1. Клинические проявления витилиго до и после пересадки аутологичных некультивированных меланоцитов. a, б — больной А.: состояние до (a) и после (б) лечения; в, г — больная Б.: состояние до (в) и после (г) лечения; д, е — больная В.: состояние до (д) и после (е) лечения. Рисунок 2. Клинические проявления витилиго до и после пересадки аутологичных некультивированных меланоцитов (продолжение). ж, з — больная Г.: состояние до (ж) и после (з) лечения; и, к — больная Д.: состояние до (и) и после (к) лечения.
Преимущества техники клеточной пересадки —это возможность лечить большие очаги депигментации с отличными косметическими результатами.
Таким образом, дерматовенерологическая наука настоятельно рекомендует традиционное терапевтическое лечение витилиго дополнять хирургическим лечением.
Миниграфтинг (панч-пересадка), пересадка эпидермиса, лоскутное наложение кожи, пересадка культивированных и некультивированных клеток – каждая из этих манипуляций имеет свои особенности, от которых зависит достигаемый эффект. Однако есть у этих методов и общее: все они являются надежным механизмом, длительно предотвращающим разрушение меланоцитов на любых анатомических участках, стимулирующим пролиферацию и обеспечивающим отличный косметический результат. Именно поэтому хирургическое лечение все более востребовано дерматологами. На фоне обычной фармакотерапии они позволяют получить успешные результаты в 90—100% случаев. Однако следует напомнить и о том, что хирургическое лечение требует от дерматолога тщательного обследования больного и выбора метода терапии в зависимости от его индивидуальных особенностей — возраста, длительности заболевания, стабильности процесса, площади поражения и других факторов.
Здравствуйте!
Витистел – средство для лечения витилиго.
В составе препарата цветы звездчатки, которые стимулируют нормализацию пигментации. Также за счет прополиса оказывает сильное иммуноукрепляющее действие.

Здравствуйте! Хорошо бы было активнее подключить рефлексотерапию ,нужна и консультация эндокринолога( щитовидная!), Иммунолога


Здравствуйте! В настоящее время аналогов средства Витекс не существует.Состав препарата позволяет улучшать обмен и усаиваемость меланина кожей,что играет положительную роль в лечении витилиго.Применяется одновременно препарат местно и внутрь

Добрый день Екатерина, также кроме анализов которые вы сдавали , надо сдать гормоны щитовидной железы.ТТГ, Т4,АТ ТГ, , АТ - ТПО,как правило в 40 % случаев отмечается повышение гормонов.Также УЗИ щитовидной железы.
Назначенный вам препарат можно заменить на Витистел 1т- 4 раза в в день 1 мес, затем повторить анализ на медь ОАК, б/х.
Удачи вам.

Здравствуйте. Можно применять сульсен. Также лазеротерапия, ультрафиолетовая лампа 311 подходит для домашнего использования

Здравствуйте! Екатерина, к сожалению, препаратов с доказанной высокой эффективностью в отношении витилиго не существует.
Витикс не является лекарственным препаратом, это БАД.
Есть исследования в отношении мази протопик 0,1% применяется 2 раза в день 6-8 недель, далее 2 раза в неделю до года.
Лучшие эффекты в отношении очагов, сущесвующих менее года.
Обязательна фотозащита, избегать травматизации кожи.

Здравствуйте! Екатерина, можно использовать мазь Такропик или Элидел 2 раза в день. Обязательно используйте солнцезащитный крем

Добрый день.Все что тут советует-неэффективно в Лечении витилиго.Доказательная база есть только в отношении препарата Такролимус(Протопик)Его нужно использовать длительно до 8 недель.Витилиго даже на сегодняшний день малоизученное заболевание и даже поиск причины, вызвавшей его , может не увенчаться успехом.Но люди прекрасно с этим живут.Главное правило-избегать попадания УФ-лучей на очаги.

Здравствуйте Екатерина.
Кто назначал это обследование и лечение, дерматолог или гомеопат? Оно не имеет никакого отношения к современным представлениям о развитии витилиго.
Из обследований необходимо обследования функции щитовидной железы, как минимум, ТТГ и антитела к ТПО.
Для лечения наружно применяются сильные гормональные мази или ингибиторы кальциневрина. Учитывая локализацию высыпания на лице, лучше взять мазь Такропик 0,1% и использовать ее 2 раза в день на очаг. Курс длительный до 6-ти месяцев.
Перед выходом на улицу на лицо обязательно наносить солнцезащитные средства.

Здравствуйте, соглашусь с коллегами, данный препарат не является лекарственным средством и не имеет доказательной базы. Необходимо гормональное обследование (щитовидная железа), ограничение инсоляций и использование солнцезащитных средств СПФ 50, которые необходимо обновлять на открытых участках тела каждые 3 часа находясь на улице. По лечению мазь дермовейт 1 раз в день под пленку на 40 мин 1 раз в день до 1 месяца (если очаги на лице то с осторожностью) крем протопик 0,1% до 6 ти месяцев.

Поддерживаю коллег, в настоящий момент нет эффективного лесения, назначенное лечение БАД. Необходимо исследовать функцию щитовидной железы, исключить вредные привычки. Такромилус неплохо алзбезна очаг .

Дообследуйтесь ,щитовидная железа слелайте Узи,гормоны .Используйте крема с спф не ниже 40 на улицу даже если нет Солнца .

Здравствуйте! Витикс можно заменить Витистелом, Еще есть Витискин от Исисфарма. Но доказательной эффективностью от витилиго обладает использование топических гормональных средств и фототерапия.
Обязательно нужно проверить щитовидную железу на предмет аутоиммунного тиреоидита.

Здравствуйте. Попробуйте АХРОМИН крем. Из пищевых продуктов ВИШНЯ (свежая или замороженная). С уважением. Здоровья и удачи.
Читайте также:

