Как лечить узелковый дерматит
Обновлено: 18.04.2024
Атопический дерматит — это хроническое аллергическое заболевание с периодами обострения и ремиссии. Наиболее характерными симптомами заболевания являются постоянный зуд кожи и красные поражения, напоминающие лишайник. Атопический дерматит чаще всего диагностируется у маленьких детей, взрослые болеют реже.
Другие термины для атопического дерматита, такие как атопическая экзема или ранее использовавшаяся чесотка, в самом названии сближают природу и специфические симптомы этого заболевания. Люди, страдающие АД, страдают хроническим зудом кожи. В результате царапин, которые трудно контролировать, кожа разрушается, ослабляя защитную барьерную функцию. Как следствие, происходит чрезмерная потеря воды из более глубоких слоев кожи (происходит ее высыхание), и аллергены имеют больше шансов проникнуть в организм.
Что такое атопия?
Атопия — это ненормальная реакция организма на аллерген, приводящая к перепроизводству антител IgE, ответственных за аллергическую реакцию. Атопический дерматит относится к группе атопических заболеваний, как и бронхиальная астма, крапивница и сенная лихорадка.
Пациенты, склонные к атопии, обычно имеют несколько аллергических заболеваний одновременно. Организм человека, страдающего AD, реагирует на очень низкие дозы аллергена (молекулы, которые могут вызвать иммунную реакцию) в окружающей среде. Болезнь может быть вызвана многими факторами, которые нас окружают: пылевыми клещами, пыльцой с цветов, животных и пищи.
Причины атопического дерматита
Первые симптомы атопического дерматита почти у половины пациентов появляются между третьим и шестым месяцем жизни, в большинстве случаев заболевание появляется в возрасте до пяти лет. Происхождение атопического дерматита является сложным, и его развитие представляет собой совокупность экологических, генетических, иммунологических и неиммунологических факторов.
У пациентов с БА существует генетический дефект в эпидермисе, который вызывает нарушения в составе поверхностного слоя кожи. В результате кожа пациента подвергается чрезмерному воздействию аллергенов, она становится сухой, чрезмерно чувствительной и зудящей.

Атопический дерматит
Заболевание является генетическим, что означает, что если у одного или двух родителей был атопический дерматит или любое другое атопическое заболевание, вероятность того, что дети унаследуют склонность к атопии, включая атопический дерматит, высока.
Каковы симптомы атопического дерматита (AD)?
Наиболее распространенным симптомом атопического дерматита является экзема, воспаление, которое проявляется в виде папул на покрасневшей коже. Повреждения кожи обычно появляются группами и выстраиваются в неправильные формы.
В результате царапин появляются повреждения кожи. Хронические поражения приводят к лихенизации (утолщению) кожи и ее гиперкератозу, то есть ихтиозу (кератоз пиларис, ихтиоз). В очень тяжелых условиях может возникнуть эритродемия, то есть общее воспаление кожи, увеличение лимфатических узлов и повышение температуры.
В зависимости от возраста пациента течение заболевания можно разделить на три фазы: детская, подростковая, взрослая. Локализация изменений отличается время от времени. У детей симптомы атопического дерматита часто видны на щеках и лбу, в то время как у взрослых он в основном виден в изгибах нижних и верхних конечностей. Кроме того, у взрослых могут развиться другие симптомы AD, такие как беловатая перхоть, которая не встречается у детей.
Как распознать атопический дерматит?
В диагностике часто используются тесты — кожные пробы и атопические пластыри, но отрицательный тест не всегда означает, что болезнь отсутствует, это может быть только то, что аллергенный аллерген еще не обнаружен.
Лаборатория также выполняет определения общего сывороточного IgE, которые определяют аллергию у пациента. Поскольку атопический дерматит является аллергическим заболеванием, мы не можем его полностью вылечить, мы лечим его только симптоматически. В некоторых случаях можно десенсибилизировать пациента.
Как предотвратить и лечить рецидивирующее воспаление при AD?
Лечение АД является комплексным и требует постоянного контроля состояния кожи. Это особенно важно для детей, которые чаще всего не могут определить, к каким продуктам они проявляют аллергию и в каких ситуациях. Пациенты должны минимизировать контакт с аллергенами, что нелегко из-за множественности аллергенов и их распространенности.
Симптомы атопического дерматита усиливаются в ответ на стресс, поэтому для предотвращения рецидивов рекомендуется избегать стрессовых ситуаций, особенно когда это хроническое течение.
Во время обострения симптомов необходимо проконсультироваться с дерматологом, который подберет подходящие антигистаминные препараты, которые также обладают противозудными свойствами, и другие лекарства, которые ингибируют развитие аллергии — для местного или общего применения (например, иммунодепрессанты).
Стоит позаботиться о том, чтобы исключить из рациона продукты, которые заставляют больных чувствовать себя плохо и дают сыпь. Избегание аллергенов в порошках и жидкостях для полоскания рта, которые сильно раздражают уже пораженную кожу, также играет ключевую роль.
Избегайте одежды из шерсти и других «едких» материалов. Важно качество постельного белья, на котором пациент спит. Оно также должно быть мягким и не раздражающим. Гигиенические и косметические процедуры также оказывают влияние на состояние кожи при AD. Избегайте отшелушивающих моющих средств и мыла, регулярно увлажняйте и слегка смазывайте кожу.
Атопия — болезнь не только организма
Атопический дерматит — это заболевание, которое может оказать негативное влияние на психику пациента. Дети и подростки, которым поставлен диагноз AD, чаще всего имеют проблемы с принятием в своей среде. Трудно объяснить своим сверстникам, откуда берутся красные пятна и шрамы после обострения заболевания.
К счастью, только около у 30% больных симптомы сохраняются в зрелом возрасте. В оставшиеся 70% симптомы полностью исчезают или проявляются в более мягкой форме, которую пациент может контролировать с помощью хорошего дерматолога.
Диагностика атопического дерматита (АД): кожные пробы
При диагностике атопического дерматита — в дополнение к анализу симптомов и лабораторных тестов — для выявления веществ, ответственных за чрезмерную аллергическую реакцию, проводится ряд кожных тестов, таких как кожные пробы, атопические пластыри или тесты на воздействие пищевых элементов на кожу.
Диагноз подтверждается иммунологическими лабораторными тестами — определением концентрации антител IgE — и рядом кожных тестов, которые позволяют выявить аллергены, ответственные за чрезмерную аллергическую реакцию.
Кожные пробы (STP)
В тестах на кожные пробы проводится тест на определенный аллерген. Этот тест основан на факте, что антитела IgE присутствуют на поверхности клеток иммунной системы. Цель теста — привести такие клетки в контакт с аллергеном.
Раствор, содержащий аллерген, наносится на кожу пациента, а затем ее прокалывают с помощью специального ланцета. Обычно во время такого теста одновременно тестируют несколько веществ, например, пыль, волосы или пыльцу.

Кожные пробы
Этот тест ничем не отличается от теста, определяющего аллергию на какое-либо вещество. Поэтому наличие положительной аллергической реакции не означает автоматически атопический дерматит. В дополнение к аллергенной реакции, должны появиться и другие симптомы, такие как сухость и зуд кожи. Кроме того, отрицательный результат теста не означает, что заболевание не является AD; это только означает, что данный набор веществ не вызывает аллергических реакций.
Атопические пластыри (АТФ)
Атопические пластыри — это тип эпидермальных пластырей, с помощью которых специально приготовленные аллергены наносятся на нетравмированную кожу спины пациента и заклеиваются. Они используются, чтобы обнаружить отсроченные аллергенные реакции, которые не могут быть обнаружены кожными пробами укола.
Атопические пластыри являются очень хорошим дополнением к диагностике АД с веществами, которые пациент должен исключить из жизни, чтобы уменьшить симптомы заболевания.

Атопические пластыри
Аппликация для кожи с тестом питания SAFT
SAFT — это метод тестирования пищевой аллергии, который в основном используется для маленьких детей. Методика включает в себя употребление пищи, которая, как подозревается, вызывает аллергию у ребенка, и отслеживание симптомов.
Если во время применения возникает эритема, зуд и отек кожи, это указывает на положительный результат, то есть аллергию. Чаще всего такой тест проводят на аллергенных фруктах, овощах, молоке, куриных яйцах и орехах.
Диагностические проблемы в диагностике АД
Атопический дерматит вызывает диагностические проблемы, так как некоторые из симптомов атопического дерматита характерны для других кожных заболеваний. Атопию иногда путают с псориазом, симптоматической чесоткой или легкой сыпью. Полезны при постановке диагноза наборы критериев для диагностики AD по Вильямсу или Ханифину и Райке.
Также не всегда легко определить аллергены, ответственные за возникновение неприятных симптомов. Отрицательный кожный тест не всегда означает, что болезнь отсутствует, это может говорить только о том, что сенсибилизирующий аллерген еще не обнаружен. Между тем именно правильный выбор веществ, которые пациент должен исключить из жизни, чтобы уменьшить симптомы заболевания, является ключом к улучшению его самочувствия.
Диагностика атопического дерматита (АД): лабораторные исследования
Атопический дерматит — это иммунное заболевание, при котором происходит перепроизводство антител в ответ на аллерген. Лабораторный анализ крови может измерять общую концентрацию антител IgE или концентрацию антител IgE против определенных аллергенов или всех их групп. Результаты этих тестов, превышающие норму, позволяют поставить диагноз АД.
Лабораторные тесты в диагностике AD
Диагностика AD направлена на выявление нарушений в функционировании иммунной системы, особенно при иммуноглобулиновых нарушениях IgE.
Определение общей концентрации IgE-антител
Самый простой тестом, выполняемый при диагностике AD, — определение общей концентрации IgE-антител в крови. Эта концентрация указывается в МЕ, а стандарт составляет 100 МЕ/мл. У пациентов с атопией общая концентрация антител IgE увеличивается на 80%. Часто существует связь между концентрацией IgE, превышающей норму в 10 раз, и клиническим состоянием кожи пациента. Чем выше концентрация антител, тем хуже и тяжелее изменения кожи.
Поэтому пациентов с атопическим дерматитом можно разделить на две группы: те, у кого повышенный уровень антител, и те, у кого нормальный уровень антител (около 20% пациентов).
- В первом случае мы говорим о внешнем атопическом дерматите (внешний атопический дерматит — EAD), потому что симптомы вызваны аллергенами, поступающими из окружающей среды.
- Реже мы имеем дело с внутренним AD (внутренний атопический дерматит — IAD), где симптомы появляются по неиммунным причинам, например, дефект кожи или неспецифический воспалительный ответ. Это означает, что результат IgE в пределах нормы не обязательно исключает атопический дерматит.
Определение концентрации специфических антител IgE
Разновидностью этого теста является определение специфических антител IgE, которые направлены против конкретных веществ или целых групп (например, пищевых продуктов). Такой тест особенно полезен, когда состояние кожи пациента или неспособность прекратить прием лекарств препятствует проведению кожных проб.
Как диагностируется атопический дерматит? Критерии диагностики АД
При постановке диагноза атопический дерматит, помимо иммунологических лабораторных анализов крови, ключевым является анализ состояния кожи пациента и ее симптомов в соответствии с критериями Уильямса и его коллег или критериями Ханифина и Райки.
Атопический дерматит (AD) является хроническим заболеванием со сложной причиной. На его появление влияют иммунологические, генетические, неиммунологические факторы и факторы окружающей среды. Поэтому это не просто аллергическая реакция. По этой причине основой правильной диагностики АД является общая картина заболевания, прежде всего внешний вид кожи.
Атопический дерматит представляет собой заболевание, которое вызывает диагностические проблемы — аналогичные симптомы могут возникать при других типах дерматита, например себорейном или потовом дерматите, контактной экземе, микозе или псориазе. Самым распространенным диагнозом атопического дерматита является так называемый Критерии Уильямса и его коллег или критерии Ханифина и Райке.
Нодулярный дерматит (Dermatitis nodularis bovum), бугорчатка кожи, узелковая сыпь — инфекционное заболевание, которое характеризуется лихорадкой и образованием на коже специфических узелков (бугорков). Протекает в виде эпизоотии. Летальность составляет 4 — 95%. Заболеванию подвержен крупный рогатый скот (Bos Taurus, Bos indicus). При первичных вспышках болезни может заболевать от 50% до 95% животных (особенно высокопродуктивных европейских пород). У 50% животных болезнь может протекать атипично.
В своем развитии заболевание обычно проходит в два этапа. На первом этапе инфекционный процесс обеспечивают вирусы группы Neethling. Затем на фоне вирусного поражения возникают секундарные (вторичные) инфекции бактериальной природы, в значительной степени усугубляющие картину заболевания. Наиболее восприимчивы к нодулярному дерматиту высокопродуктивные молочные породы скота.
Болезнь наносит значительный экономический ущерб в скотоводстве, так как вызывает порчу шкур, существенное снижение качества и удоя молока, потерю массы тела. У стельных коров отмечают аборты, быки могут стать временно или постоянно бесплодными. Болезнь может продолжаться около четырех недель, а при осложнении вторичной бактериальной инфекцией возможен летальный исход. Около половины зараженных животных демонстрируют генерализованную кожную форму поражений, однако, все инфицированные животные могут передавать вирус, являться источником инфекции.
Специфические ветеринарные препараты и методы его лечения до сих пор не были разработаны. Традиционно применяется, в основном, лишь симптоматическое лечение. Животным создают хорошие условия кормления и содержания, применяют душевые установки для обмывания кожного покрова животных дезрастворами, проводят обработку вскрывающихся пузырей дезинфицирующими средствами. Все вышеперечисленные методы и подходы в лечении нодулярного дерматита носят чисто симптоматический характер, малоэффективны и практически не влияют на сроки и тяжесть протекания заболевания, а также на уровень смертности.
Для лечения и профилактики нодулярного дерматита крупного рогатого скота разработаны ветеринарные препараты: «Биферон-Б», «Гентабиферон-Б» и «Энрофлоксаветферон-Б». Отличительной чертой всех этих препаратов является то, что они комплексные, видоспецифические и полифункциональные. Т.е., предназначены для лечения и профилактики заболеваний крупного рогатого скота. Осуществляют множественные реакции влияя как на организм животного, так и на инфекционные факторы. Видоспецифическим компонентом в составе указанных препаратов являются рекомбинантные белки, в частности бычьи альфа-2 — и гамма- интерфероны.
Пример 1. Способ лечения и профилактики нодулярного дерматита биопрепаратом «Биферон-Б» на первой стадии — моно вирусной инфекции
При угрозе заражения в регионе в хозяйстве осуществлять ежедневный тщательный осмотр стада коров на предмет появления первых клинических признаков инфицирования отдельных особей вирусом нодулярного дерматита КРС (повышение температуры тела до 40 °C и выше; появление водянистых истечений из глаз, вялость, слюнотечение, образование в области ног и живота отдельных бугорков). Следить за информацией о эпизоотической обстановке в соседних хозяйствах и регионе.
Если инфекция выявлена вовремя, на самых ранних этапах заболевания, и ещё не отягощена вторичными бактериальными осложнениями, то для лечения применяют биопрепарат «Биферон-Б».
Схема лечения: 3-5 инъекций в объме 1 мл на 10 кг животным массой до 100 кг, 10-15 мл животным массой более 100 кг и 15 мл животным массой более 500 кг 1 раз в день внутримышечно или подкожно.
Лечение должно быть начато как можно раньше, чтобы не допустить развития вирусного заболевания. При необходимости, при недостаточном терапевтическом эффекте у отдельных особей курс повторяют. Наступает выздоровление и формируется противовирусный иммунитет, оказывающий защитное действие от нодулярного дерматита продолжительностью до года.
Профилактика: Условно здоровых животных, имевших контакт с заболевшими, или при угрозах инфицирования другими путями, при выявлении заболевания в соседних хозяйствах или в регионе, с профилактической целью животных обрабатывают «Бифероном-Б» двукратно с интервалом в 24 — 48 часов в указанных выше дозах. Это неспецифическая профилактика, действующая 2-3 недели, защищает здоровых животных от инфицирования вирусом, что дает возможность провести противоинфекционные мероприятия в хозяйстве (дезинфекцию, вакцинацию, изоляцию и др.). При этом, в случае, если животное уже является вирусоносителем без проявления клинических признаков (латентный период развития инфекции, который может по длительности достигать 30 суток) «Биферон-Б» не дает развиваться болезни и стимулирует образование стойкого иммунитета.
При вакцинации животных гомологичными или гетерологичными (осповакцины) применение «Биферона-Б» в значительной степени повышает эффективность специфической защиты. Применяют до или одновременно с вакцинацией однократно в разных шприцах в указанных выше дозах, либо в качестве разбавителя-адъюванта для сухих вакцин по схеме производителя вакцины.
Пример 2. Способ лечения нодулярного дерматита КРС препаратами «Гентабиферон-Б» и «Энрофлоксаветферон-Б» на второй стадии – смешанные вирусно-бактериальные инфекции
В хозяйстве были выявлены особи с явными клиническими признаками развития заболевания вплоть до стадии смешанной вирусно-бактериальной инфекции – превращение бугорков в язвенно подобные структуры.
Схема лечения: 5 дней подряд животным вводится препарат «Гентабиферон-Б» или «Энрофлоксаветферон-Б» 1мл на 10 кг животным массой до 100 кг, 10-15 мл животным массой более 100 кг и 15 мл животным массой более 500 кг 1 раз в день внутримышечно или подкожно. При тяжелых случаях заболевания лечение было продлено до 7-10 суток. В сложных случаях в начале лечения добавляли 2 — 3 инъекции «Биферона-Б» по примеру 1 в идентичных дозах по схеме, например, утром «Биферон-Б», вечером «Гентабиферон-Б» или «Энрофлоксаветферон-Б». Животным без признаков заболевания применяли профилактическую обработку препаратом «Биферон-Б» двукратно с интервалом 48 часов. Все заболевшие животные выздоровели, и у них сформировался продолжительный иммунитет. Профилактическая эффективность «Биферона-Б» составила 93,75%.
Что такое узловатая эритема? Причины возникновения, диагностику и методы лечения разберем в статье доктора Загидулины Марии Валерьевны, дерматолога со стажем в 13 лет.
Над статьей доктора Загидулины Марии Валерьевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Узловатая эритема — это воспаление подкожно-жировой клетчатки, которое сопровождается появлением болезненных пальпируемых подкожных узелков красного или фиолетового цвета. Чаще всего они появляются на голенях, иногда в других областях.
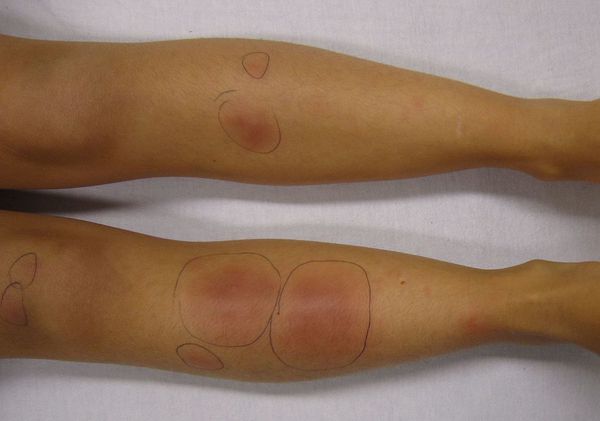
Это заболевание обусловлено повышенной иммунной реакцией организма на возбудителя [1] [3] . Несмотря на многочисленные исследования данной патологии, причины возникновения узловатой эритемы и механизм её развития изучены недостаточно. Однако существует теория о том, что основной причиной узловатой эритемы могут быть различные инфекционные заболевания.
Таблица 1. Причины узловатой эритемы.
К факторам риска появления узловатой эритемы относятся грибковые заболевания, воспалительные заболевания желудочно-кишечного тракта, нарушения гормонального фона, туберкулёз, приём различных лекарственных средств [2]
Важную роль играют провоцирующие факторы, такие как смена климата, переходное время года, стрессы, перепады температуры (переохлаждение), варикоз нижних конечностей и др. Заболевание имеет сезонность, обычно появляется ранней весной и поздней осенью, что обусловлено частыми простудными заболеваниями, ангинами, снижением иммунитета.
Заболеваемость узловатой эритемой в разных странах может варьировать от 1 до 5 случаев на 100 000 населения в год [12] . Это зависит от распространённости болезней, которые могут вызвать узловатую эритему, в конкретной местности. В основном узловатая эритема выявляется у людей 20-30 лет [2] [12] . Именно в этом возрасте человек впервые встречается со многими инфекциями.
Женщины, которые имеют ген HLA В8, более подвержены возникновению узловатой эритемы, что может подтверждать факт наследственной предрасположенности к данному заболеванию [4] . HLA (Human Leukocyte Antigen — человеческий антиген лейкоцитов) отвечает за распознавание чужеродных клеток и активацию иммунного ответа на них. При запуске этого механизма мы видим клиническую картину воспаления, причиной которого является реакция иммунной системы.
Известно, что HLA В8 располагает к нескольким группам заболеваний, в том числе к узловатой эритеме. И так запрограммировано, что чаще он встречается у женщин [11] . Именно поэтому женщины болеют гораздо чаще, чем мужчины (примерно в 3-6 раз) [12] . Если не брать в расчёт изменение генома, то узловатая эритема встречается пропорционально одинаково у мужчин и женщин, так как стрептококковой инфекции и другим заболеваниям они подвержены одинаково.
Узловатая эритема чаще выявляется у населения Европы, в частности в Скандинавии, при этом у азиатов её диагностируют редко, так как ген HLA B8 у них почти не встречается [11] [13] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы узловатой эритемы
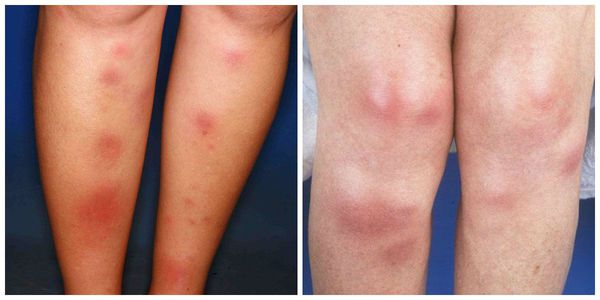
Узелки могут сливаться между собой, образуя красные уплотнения. В редких случаях они распространяются на кожу бёдер, задней поверхности рук, шеи и даже лица [6] . Узлы прощупываются нечётко, так как вокруг них имеется отёк [7] . По центру узлы имеют возвышение. Как правило, на 3-10 день узлы становятся плотными и болезненными, поэтому их часто принимают за абсцессы. Но уже на 10-14 день они постепенно размягчаются и спадают.
На 10-14 день узлы из красных превращаются в синие или сине-багровые, что визуально напоминает обычный синяк. Вся клиническая картина держится примерно 14-20 дней, после этого кожа на месте узлов и вокруг них начинает шелушиться [9] . Такой симптом довольно характерен для узловатой эритемы, что позволяет диагностировать её и на поздних стадиях. Язв не возникает, что также является диагностически важным признаком при постановке диагноза. Параллельно могут беспокоить боли в суставах и мышцах.
На месте узлов, как правило, ничего не остаётся, они исчезают бесследно. Повторное возникновение узловатой эритемы наблюдается нечасто [6] .
Для детей характерно более лёгкое течение болезни, узлов обычно немного. Боли в суставах бывают редко [7] .
Патогенез узловатой эритемы
Кожа — это показатель здоровья всего организма, поэтому любые изменения должны направлять врача и пациента на поиск их причины.
Узловатая эритема начинается с того, что бактерии, вирусы или другие агенты попадают в организм. Они могут проникнуть извне или из очага инфекции, который находится в организме, например в кишечнике, миндалинах и т. д. В ответ на их внедрение срабатывает иммунная система, начинают вырабатываться антитела — белки, которые связываются с антигенами (возбудителями), маркируют их или нейтрализуют самостоятельно. Комплексы, состоящие из антител и антигенов, называются циркулирующими иммунными комплексами (ЦИК). С током крови ЦИК разносятся по организму и задерживаются в различных органах и тканях. В том числе иммунные комплексы оседают в подкожно-жировой клетчатке, стенках сосудов и вокруг венул, находящихся в соединительнотканных перегородках подкожной клетчатки .
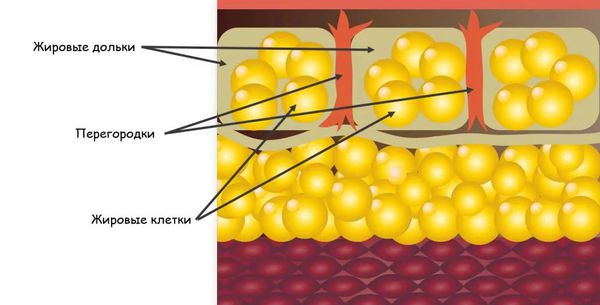
В результате возникает избыточная иммунная реакция местного характера, которая характеризуется воспалением и повреждением тканей. Это приводит к образованию узлов на коже.
Сочетание воспалительного процесса с расширением сосудов обусловливает красное окрашивание узлов в первые дни заболевания, а изменения в подкожно-жировой клетчатке приводит к образованию узлов, которые прощупываются под кожей [4] . По некоторым источникам инфекционные агенты параллельно могут вызывать развитие васкулита (воспаления стенок сосудов), что усугубляет течение узловатой эритемы [5] .
Можно сделать вывод, что большую роль в процессе развития узловатой эритемы играет чрезмерный иммунный ответ организма на внедрение инфекции, вируса или другого возбудителя. Как это происходит, до сих пор до конца не изучено. И почему организм реагирует так бурно, тоже точно неизвестно.
Классификация и стадии развития узловатой эритемы
По возникновению узловатая эритема бывает двух видов::
- Первичная (идиопатическая) — узловатая эритема протекает самостоятельно, без наличия других заболеваний.
- Вторичная — есть основное заболевание, на фоне которого возникла узловатая эритема.
Таблица 2. Узловатая эритема по течению и клиническим проявлениям.
Заболевание проходит три стадии:
Осложнения узловатой эритемы
Осложнения узловатой эритемы напрямую связаны с основным заболеванием. Нужно отметить, что и сама узловатая эритема является следствием запущенного процесса в организме.
Опасность острой узловатой эритемы заключается в её переходе в хроническую форму, так как при рецидивирующем характере заболевания возможно тяжёлое течение.
В единичных случаях осложнением патологии у детей может быть поражения глаз. В основном речь идёт о патологии переднего отрезка глаза: эписклерит (воспаление соединительного слоя между склерой и конъюнктивой), пигментная эпителиопатия (снижение остроты зрения вследствие появления множественных очагов сероватого или беловатого цвета) [9] .
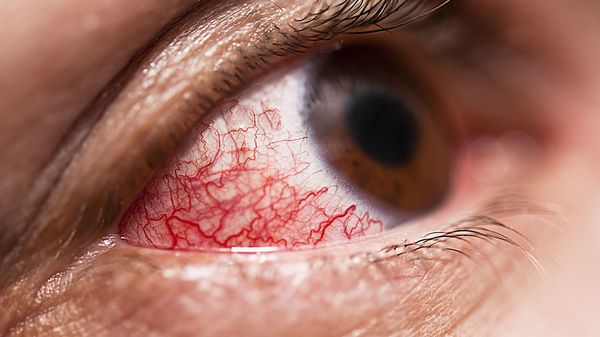
Диагностика узловатой эритемы
Диагностика узловатой эритемы начинается со сбора анамнеза. При этом необходимо учитывать:
- чем болел пациент в последнее время, не было ли заболевания, которое могло спровоцировать узловатую эритему.
- приём лекарственных препаратов;
- наследственность;
- заболевания печени, поджелудочной железы;
- поездки в другие страны, смена климата и т. д.
Минимальный перечень лабораторных исследований:
- Общий анализ крови. Как правило, показывает повышение скорости оседания эритроцитов (СОЭ), что отображает картину воспаления. Лейкоциты чаще остаются в пределах нормы.
- Биохимический анализ крови: печёночные ферменты (АЛТ, АСТ), амилаза, липаза, трипсин, ферритин. Печень является индикатором очищения организма, изменения показателей печени показывают нарушение процессов в организме.
- Иммунологическое обследование:
- С-реактивный белок (СРБ) — белок острой фазы воспаления, повышается при развитии узловатой эритемы и при некоторых других заболеваниях. Одним из первых повышается в крови, говорит об общем процессе воспаления, не является специфичным, а лишь направляет врача в диагностике заболевания.
- Антистрептолизин О (АСЛ-О). Повышение этого показателя говорит о наличии стрептококковой инфекции в организме, в частности гемолитического стрептококка, который вызывает ангины, тонзиллит, фарингит и другие инфекции, которые могут спровоцировать развитие узловатой эритемы. Увеличение АСЛ-О в крови можно увидеть через неделю от начала заболевания (например ангины). Для достоверности анализ сдают двукратно, с интервалом 2-4 недели. Если уровень значительно повышен, это подтверждает причину возникновения узловатой эритемы
Для исключения воспалительного процесса в организме выполняют следующие исследования:
- Внутрикожный туберкулиновый тест. Реакция манту выполняется всем для исключения туберкулёза [7] .
- Рентгенограмма или компьютерная томография органов грудной клетки. Данное обследование зависит от жалоб, от клиники, оснащения больницы др. В некоторых случаях могут провести рентгенограмму, а затем при необходимости компьютерную томографию. В других случаях сразу выполняют КТ внутренних органов для исключения и\или выявления саркоидоза [8] .
- Биопсия узла (редко). Гистологический анализ показывает наличие или отсутствие характерных клеток для узловатой эритемы в материале [7] .
Дифференциальная диагностика проводится со следующими заболеваниями:
- кольцевидная эритема;
- клещевая мигрирующая эритема;
- эритема Базена;
- гранулематозный саркоидоз;
- ревматологические заболевания;
- рожа;
- узелковый полиартериит;
- спонтанный панникулит;
- синдром Свита [7] .
Лечение узловатой эритемы
Как будет проходить лечение, амбулаторно или стационарно, зависит от жалоб пациента, клинической картины и тяжести заболевания.
Показания к госпитализации:
- Неэффективное амбулаторное лечение.
- Ухудшение клинической картины, распространённость кожного процесса, его усиление.
- Наличие основного заболевания, которое обострилось и ухудшает самочувствие пациента [7] .
В остальных случаях лечение и необходимое дообследование проводят в амбулаторных условиях.
Лечение включает в себя:
- Постельный режим. Он необходим, так как долгое хождение или сидение вызывает у пациента выраженную отёчность ног, которая усиливается, при этом нарастает боль в ногах. В связи с этим рекомендуется по возможности держать ноги в приподнятом положении, а при значительном дискомфорте бинтовать их обычными или эластическими бинтами или носить эластические чулки [8] .
- Лекарственная терапия. Обычно проводится симптоматическое лечение, либо лечение, зависящее от основного заболевания, при его выявлении. Может включать:
- Для обезболивания — НПВС (нестероидные противовоспалительные средства).
- Одновременно назначаются сосудистые препараты ( пентоксифиллин ) для улучшения микроциркуляции, что способствует более быстрому разрешению процесса.
- В случаях с выраженным отёчным синдромом к лечению добавляют мочегонные препараты.
- При необходимости назначают антибактериальные, противовирусные препараты [7] .
- В условиях стационара включают инфузионную терапию.
- Назначаются витамины, препараты кальция для поддержания иммунитета и снижения реактивности организма.
- Местно на узлы применяют:
- раствор диметилсульфоксида 33 % (аппликации);
- НПВС мази и гели;
- клобетазола дипропионат 0,05 % (мазь);
- ангиопротекторы для улучшения микроциркуляции ( "Троксевазин") .
- Физиотерапевтические методы : электрофорез, фонофорез с гидрокортизоном 1 % (мазь) на узлы [7] .
При хроническом течении терапия направлена большей частью на лечение основного заболевания. Оно проводится по клиническим общепринятым рекомендациям. Следует разобраться в причине возникновения узловатой эритемы, выявить возбудителя, тогда врач сможет назначить лечение, которое будет направлено на профилактику рецидивов. В следующие 2-3 месяца после окончания терапии пациентам нужно беречь своё здоровье, так как процесс снова может активироваться.
Учитывая инфекционную природу заболевания, важным направлением в исследованиях, посвящённых узловатой эритеме, является разработка различных схем и методов антиинфекционной терапии в комплексном лечении рассматриваемой патологии [10] .
Прогноз. Профилактика
Прогноз для жизни при узловатой эритеме в большинстве случаев благоприятный. Как правило, при остром течении заболевание резко возникает и так же резко исчезает без последствий для организма. Рецидивы заболевания возникают редко. Иногда они наблюдаются при узловатой эритеме, связанной со стрептококковыми или нестрептококковыми инфекциями верхнего респираторного тракта. В некоторых случаях хроническое течение возможно у пациентов с заболеваниями сердечно-сосудистой системы [8] . В этом случае прогноз полностью зависит от особенностей заболевания, сил организма и эффективности лечения.
С целью профилактики узловатой эритемы при возникновении ангин, гайморитов и герпетических инфекций нужно обязательно обращаться к врачу, делать анализы для выявления возбудителя, проходить терапию, специфичную для данного возбудителя. Так можно обезопасить себя от возникновения узловатой эритемы и многих других процессов.
Профилактика рецидивов в первую очередь направлена на полноценное лечение основного заболевания, также важно избегать провоцирующих факторов. После основного лечения следует наблюдаться у дерматолога и необходимых специалистов, продолжать лечение с профилактической целью и проходить полное клиническое обследование до нормализации показателей анализов.
Рекомендуется защищаться от простудных заболеваний, повышать иммунитет, для этого сбалансированно питаться, заниматься физической активностью, особенно в течение года после болезни. При плохом самочувствии или ОРВИ обращаться к своему лечащему врачу для предотвращения рецидива. Врачам следует аккуратно назначать вакцинации и новые лекарственные средства [3] .

Нодулярный дерматит относится к одним из наиболее тяжёлых кожных заболеваний, которые встречаются у крупного рогатого скота. До недавнего времени этот недуг считался территориальным, который встречается на Африканском континенте и близлежащих территориях, однако за последние несколько лет инфекции удалось широко распространиться вглубь Евразии. На данный момент заболевание представляет серьёзную опасность для скота, однако большинство фермеров к нему относятся с пренебрежением.
Что это за болезнь
Нодулярный либо узелковый дерматит — это сложное инфекционное заболевание, встречающееся как у крупного рогатого скота, так и прочих млекопитающих. Причиной развития дерматита у скота является поражение организма специфическим вирусом. Инфекция является достаточно заразной, поэтому мгновенно распространяется среди животных, а также оказывает серьёзные последствия для организма животных. Смертность скота от поражения узелковым дерматитом составляет от 4 до 95%.
История выявления и распространения
Впервые с этим заболеванием скота человек столкнулся в 1929 году в Южной Африке (Северная Родезия) и на острове Мадагаскар. В это время появились небольшие точечные очаги инфекции, которые были восприняты многими ветеринарами как ложная крапивница. Спустя несколько десятилетий, в середине 1940-х годов, английским учёным Бакстром данная патология была выделена в список отдельных заболеваний, характеризующихся высокой степенью заразности. К началу 1950-х годов недуг стал массово встречаться в Южной Африке, в частности, на территории ЮАР, Мозамбика, Малави и Намибии. В 1960 году вспышки инфекции достигли экваториальной части континента, а также Северной Африки, откуда инфекция всего за пару десятилетий распространилась до Индии и Румынии. В 2015 году недуг достиг территории Российской Федерации, крупные очаги распространения инфекции были зафиксированы на территории Чечни, Северной Осетии и Дагестана, а в 2017 году и на территории Татарстана.
Сегодня узелковый дерматит считается одним из наиболее активно распространяющихся инфекционных заболеваний сельскохозяйственных животных, а также является главной проблемой промышленного скотоводства на территории Африки и близлежащих регионов.
Возбудитель, источники и пути заражения
Основной причиной узелкового дерматита являются патогенные специфические ДНК вирусы. Условно их можно разделить на три основные группы: BLD, Allerton и Neethling. Зачастую скот поражается вирусами группы Neethling, близкородственными к возбудителям оспы у коз, овец и прочих парнокопытных. К инфекционным болезням КРС также относят хламидиоз, бруцеллез, бородавки на вымени, ЭМКАР, блютанг, лептоспироз, злокачественную катаральную горячку, анаплазмоз, парагрипп-3, актиномикоз, абсцесс. Данная группа вируса отличается высокой стойкостью к экстремальным условиям и жизнеспособностью, поэтому совершенно благополучно может выдерживать до 3 циклов продолжительного замораживания вне клеток организма. В зрелом состоянии вирионы Neethling представляют собой самостоятельную структурную единицу округлой формы. Ей характерна двойная оболочка, боковые включения, а также плотная сердцевина с генетическим материалом.
Развитие вируса в организме происходит повсеместно, но в большинстве случаев он поражает органы и смежные системы, отвечающие за образование и активный транспорт разнообразных физиологических выделений организма (кровь, сперма, слюна и т. д.). Наиболее восприимчивые к инфекции — культурные породы скота, особенно европейского происхождения. Всего одно больное животное за 10–14 дней способно заразить всё поголовье и стать причиной настоящей эпидемии.
Главными резервуарами распространения инфекции считаются больные животные с хронической либо скрытой формой течения недуга, а также активные и пассивные переносчики. Вирус распространяется через кровь при помощи кровососущих насекомых. Именно поэтому массовые вспышки узелкового дерматита зафиксированы в жарких странах, а также округах массового размножения комаров и москитов. Внутри организма насекомых вирус успешно сохраняется до 1 месяца, что приводит к практически бесконтрольному переносу заболевания в любом направлении. Также недуг активно распространяется и благодаря физиологическим выделениям животных. Они способны заражать пищу, воду и окружающие предметы, а далее достигать и дополнительного переносчика — перелётных птиц. Сами пернатые зачастую не поражаются специфическим вирусом скота, но довольно успешно его переносят с заражёнными предметами на значительные расстояния.
Возбудители нодулярного дерматита не отличаются половыми или прочими предпочтениями, поэтому одинаково поражают любых особей КРС. Кроме того, развитие недуга не имеет сезонного либо закономерного характера, поэтому контролировать вспышки инфекций на сегодня практически невозможно.
Инкубационный период и симптомы
Первые симптомы поражения организма возбудителем узелкового дерматита наступают через 3–30 дней от момента заражения, но зачастую инкубационный период этого заболевания составляет около 7–10 дней. Картина развития инфекции зависит от общего состояния организма, поэтому активность заболевания может тесно зависеть от способности иммунитета противостоять опасному возбудителю. Инкубационный период завершается резким повышением температуры тела у инфицированных животных до +40 °С. На фоне общего жара у больных животных наблюдаются следующие симптомы: потеря аппетита; периодическое слезотечение; обильные слизистые выделения из носа. Спустя 2 суток после повышения температуры у животных возникают характерные для недуга округлые либо продолговатые узелки под кожей диаметром от 0,5 до 7 см, высотой около 0,5 см. Количество узелков зависит от степени развития недуга, зачастую образования имеют массовое распространение — от нескольких десятков, до нескольких сотен штук. Иногда единичные узелки могут сливаться, в таком случае они образовывают плотные, выпуклые пятна. Через некоторое время (1–2 суток) по краям узелков начинает отделяться кожа, а по их центру появляется небольшая впадина — это приводит далее к некрозу узелков и возникновению характерных гнилостных выделений. Спустя 2–3 недели после активизации инфекции узелки полностью отделяются от поверхности тела, а на их месте возникает плотный рубец, который со временем зарастает эпидермисом и шерстью. Если же инфекция усложняется, то на месте узелков появляются язвы. В период активной лактации узелки обязательно появляются на вымени. В таком случае это приводит к ухудшению качества молока. Оно становится розоватым, густым, приобретает неприятный запах и привкус. После нагревания такое молоко превращается в густую гелеобразную массу. При этом у коровы наблюдается воспаление лимфатических узлов, которое особо ярко заметно в подлопаточной зоне.
Важно! Если нодулярным дерматитом поражаются телята, недуг протекает атипично. В этом случае вместо характерных симптомов инфекция проявляется лихорадкой и периодическими диареями (без кожных проявлений).
При сниженном иммунитете и наличии в активной фазе прочих недугов заболевание может протекать в тяжёлой форме. В этом случае у животного наблюдается: лихорадка; резкая потеря аппетита и веса; затруднённое дыхание; расстройство желудочно-кишечного тракта; узелки по всему телу, в области слизистых оболочек они проявляются в виде округлых язв и некротических бляшек серовато-жёлтого оттенка. Со временем они перерастают в обильные гнилостные поражения; язвы и нагноения в зоне глаз, это приводит к эрозии век, а также к поражению роговицы и глазного яблока; гнойная слизь изо рта и носа.
Диагностика заболевания
Диагноз о поражении организма скота нодулярным дерматитом ставится на основе: анализа массовости инфекции — отчётливым признаком недуга является высокая заразность и обширность распространения среди поголовья; общих клинических симптомов — совокупности жара, резкого ухудшения самочувствия больных животных, а также проявления характерных узелков на кожных покровах; гистологических исследований узелков — в клетках отобранных тканей обнаруживаются характерные тельца-включения. Они имеют вид самостоятельных структур овальной формы. Подтверждают наличие патологических включений благодаря окраске клеток ксантеновым красителем (эозин); микробиологического анализа — из ткани узелков выделяют вирусы-изоляты, которыми заражают эмбрионы овец или телят. О специфичности вируса говорят после появления характерных телец-включений в тканях эмбрионов. Подтверждают тип инфекции благодаря заражению восприимчивых к патогену животных (мышата, овцы, козы, телята) и проявлению у них характерных признаков недуга; дифференциального анализа — при помощи полученных в ходе вышеперечисленных исследований данных проводят дифференциацию недуга от схожих по симптоматике заболеваний (крапивница, туберкулёз, стрептотрихоз, эпизоотический лимфангоит, демодекоз, оспа, последствия укусов клещей и других жалящих насекомых, поствакцинальные отёки).
Патологоанатомические изменения
Нодулярный дерматит — это чрезвычайно опасное заболевание, во время развития инфекции вирус вызывает тяжёлые изменение в организме животных. Важно! Выявить недуг самостоятельно на первых этапах довольно тяжело, зачастую первые симптомы размыты и не имеют чёткой картины проявления, поэтому при первых подозрениях на поражение поголовья узелковым дерматитом нужно как можно скорее обратиться к ветеринару. В результате этого у КРС наблюдается: появление характерных включений под кожей и в области мышечной ткани, почках (под капсулой), лёгких (в редких случаях); отёчность и увеличение лимфатических узлов, нередко это сопровождается водянистостью тканей и увеличением количества лимфоцитов, эозинофилов, плазматических клеток, нейтрофилов (при некрозе); периодические кровоизлияния в области висцеральной плевры, носовой раковины, капсуле печени и селезёнки, в рубцовой ткани (после деструкции узелков); отёчность лёгких и затруднение работы дыхательной системы; застойное полнокровие и стаз в сальниках, носовом ходе; воспаление тканей слизистой оболочки сычуга, нередко это сопровождается язвами в области дна и пилоруса; некроз эпидермиса и сосочкового слоя дермы, по краям повреждённых тканей возникает плотное утолщение дермы; под повреждённой тканью наблюдается периваскулярная инфильтрация клеток и тромбы в венах. У павших животных дополнительно можно встретить следующие патологические изменения: признаки тяжёлого энтерита; кровоизлияние в слизистой оболочке толстой и тонкой кишки; поражения суставов.
Лечение
На сегодня узелковый дерматит благополучно поддаётся лечению, для этих целей зачастую используют комплексные высокоактивные препараты, отличающиеся мощным видоспецифичным и полифункциональным воздействием. Среди них наиболее популярными являются следующие препараты: «Биферон-Б» — представляет собой смесь из бычьих интерферонов альфа-2 и гамма. Основные действующие вещества препарата находятся в стабилизированной форме, поэтому «Биферон-Б» отличается не только мощным, но и продолжительным воздействием на патогенный вирус. Вводят препарат при помощи внутримышечных или подкожных инъекций. Животным с массой до 100 кг препарат показан 1 раз в сутки, с расчётом 1 мл/10 кг веса. Скоту массой свыше 100 кг препарат вводят 1 раз в сутки в объёме 10–15 мл. Длительность терапии зависит от состояния здоровья животного, но зачастую не превышает 3–5 дней; «Гентабиферон-Б» — лекарственная смесь, состоящая из сульфата гентамицина и бычьих рекомбинантных интерферонов альфа и гамма типа. «Гентабиферон-Б» используют для внутримышечных и подкожных инъекций. Животным с массой до 100 кг препарат вводят 1 раз в сутки с расчётом 1 мл/10 кг веса. Скоту массой свыше 100 кг препарат вводят 1 раз в сутки, в объёме 15–20 мл. Длительность терапии составляет от 2 до 5 дней; «Энрофлоксаветферон-Б» — препарат состоит из антибиотических соединений из группы фторхинолонов энрофлоксацина, а также бычьего рекомбинантного альфа интерферона. «Энрофлоксаветферон-Б» вводят путём внутримышечных инъекций с расчётом 1 мл/10 кг веса, с интервалом в 24 часа. Длительность терапии составляет от 3 до 5 дней. При серьёзных поражениях покровов кожу КРС обрабатывают антибиотическими мазями 2–3 раза в день, лучше всего для этих целей зарекомендовали себя синтомициновая и цинковая мази, а также линимент Вишневского.
Важно! Продукты животноводства после высокоактивной лекарственной терапии пригодны к употреблению не раньше чем через 20 дней.
Чтобы предотвратить развитие последствий инфекции для дыхательной системы и кишечника, в лечении скота дополнительно используют на выбор: «Нитокс-200» — используют средство в качестве внутримышечных инъекций с расчётом 1 мл/10 кг веса животного. Вводят «Нитокс-200» однократно, но по необходимости через 72 часа инъекцию повторяют; «Тетрациклин» — используют перорально, каждые 12 часов на протяжении 5–7 дней, с расчётом 20 тыс. ЕД/кг веса животного; «Олеандомицин» — применяют препарат внутримышечно, с расчётом 20 мг/кг веса животного 3 раза в день. Длительность терапии составляет от 5 до 7 дней.
Профилактика и схема вакцинации
Несмотря на то что у переболевших нодулярным дерматитом животных развивается стойкий иммунитет к недугу, качественная и своевременная профилактика является главным условием не только успешной борьбы с инфекцией, но и предотвращения повсеместного развития заболевания на крупных территориях. Наиболее эффективными профилактическими мерами являются: периодический осмотр животных; обязательный карантин больных особей; запрет на ввоз скота и продуктов животноводства из потенциально опасных регионов; активная борьба с переносчиками заболевания. Также защититься от недуга поможет и периодическая вакцинация скота. Наиболее часто для этих целей используют комплексные вакцины либо специфические живые препараты, основанные на штаммах SP-143, Isiolo и Кедонг вируса оспы ягнят, выращенных в среде с тканями семенников ягнят. Вакцинируют молодняк впервые в возрасте 3 месяцев, ревакцинацию проводят каждые 12 месяцев. Это позволяет создать массовый и продолжительный иммунитет у всего поголовья.
Может ли человек заразиться от больных животных?
Нодулярный дерматит крупного рогатого скота является абсолютно безопасным для человека недугом, так как на сегодня не зафиксировано ни единого случая передачи инфекции от животных к людям. Однако контактировать с больными животными в хозяйстве рекомендуется исключительно в защитной экипировке, так как человек может стать переносчиком заражённых физиологических жидкостей больного скота, а следовательно, и спровоцировать активное распространение инфекции на крупных территориях. Нодулярный дерматит — это сложное инфекционное заболевание, встречающееся у крупного рогатого скота довольно широко. Несмотря на то что крупные очаги этой инфекции зачастую встречаются в тропических и субтропических регионах Африки, ежегодно опасный вирус становится всё ближе и к более холодным регионам. На данный момент это заболевание, к сожалению, остаётся не до конца изученным, поэтому во избежание серьёзных последствий для здоровья животных следует обязательно вакцинировать, в противном случае узелковый дерматит может стать причиной серьёзных убытков.

Раздражающий дерматит на гениталиях (ирритативный дерматит) — это сыпь или покраснение на гениталиях, возникающая у чувствительных людей после контакта с определенным раздражителем. Раздражителями могут быть любые препараты, наносимые на кожу половых органов. Наиболее распространенными являются мыло, моющие средства и презервативы.
Сыпь выглядит как покраснение полового члена или покраснение вульвы (наружных половых органов женщины), которое вызывает зуд половых органов у мужчин или зуд половых органов у женщин, дискомфорт и боль. После покраснения на половых органах появляются волдыри и струпья — места, где может развиться генитальная инфекция.
Лечение ирритативного дерматита на половых органах основано на распознавании раздражителя и его избегании. Снимают симптомы крема с кортикостероидами и прохладные ванны.
Раздражающий дерматит половых органов — причины
Раздражающий контактный дерматит половых органов — это воспаление кожи. Оно проявляется покраснением (генитальная сыпь) и легким отеком кожи, возникающим в результате неспецифической реакции на прямое химическое повреждение. Агент, который действует как сильный раздражитель, вызывает повреждение эпидермальных клеток кожи и воспалительную реакцию, приводящих к покраснению, отеку и изъязвлению кожи.
Химические вещества, удаляющие липидный слой кожи или повреждающие клеточную мембрану, вызывают раздражение.
- мыло и моющие средства;
- средства гигиены (например, тампоны, гигиенические прокладки, влажные салфетки);
- ванны, гель для душа, масла, духи;
- туалетная бумага;
- презервативы (латекс);
- слишком частое мытье половых органов;
- ношение синтетического и цветного белья.
Раздражающий дерматит половых органов — симптомы
Симптомы могут появиться через несколько минут или часов после воздействия раздражителя. В редких случаях симптомы могут появиться даже через несколько недель или месяцев (кумулятивном контактном дерматите). Такой тип дерматита обычно возникает после контакта с легкими раздражителями, например, моющими средствами в течение длительного периода времени.
Больные жалуются на покраснения, зуд, жжение, боль и дискомфорт в половых органах.
Выделяют несколько стадий:
- Эритематозная стадия — покраснение половых органов;
- Везикулярная стадия — образование волдырей на половых органах;
- эрозивная стадия — появление язвы на половых органах;
- плоскоклеточная стадия — образование более толстого рогового слоя.
Типичная картина раздражающего контактного дерматита включает диффузное покраснение пораженной кожи с образованием корок.
На поврежденной коже могут образовываться борозды, вызывающие боль в половых органах и зуд.
Поврежденная кожа половых органов — это место, где легко развиваются воспаление и инфекция.
У мужчин заболевания половых органов не редкость. Воспаление головки полового члена чаще всего вызвано инфекцией или хроническими изменениями кожи, возникающими из-за плохой гигиены и раздражения. Незалеченные заболевания, передающиеся половым путем, могут привести к баланиту (воспалению головки пениса).
Раздражение головки полового члена может быть вызвано недостаточным смыванием мыла после душа, использованием гелей для мытья, не подходящих для половых органов, или других неподходящих препаратов (лосьонов, ароматизаторов).
- покраснение на крайней плоти вокруг головки;
- покраснение на половом члене,
- зуд половых органов у мужчин;
- уплотнение крайней плоти;
- белые круглые бляшки на головке пениса;
- болезненная кожа на половом члене;
- затрудненное мочеиспускание.
Лечение воспаления головки полового члена зависит от вызвавшей его причины.
Воспаление вульвы (вульвит) и влагалища (вагинит)
Вульвит — это воспаление вульвы, то есть воспаление наружных женских половых органов. Если поражено и влагалище, то речь идет о вульвовагините.
Причины вульвита — инфекции, раздражители, лекарства и гормональные изменения. Плохая интимная гигиена может способствовать размножению грибков и бактерий, а также вызывать раздражение.
По причинам возникновения вагиниты можно разделить на несколько групп:
- неинфекционный вагинит — следствие контактного дерматита;
- атрофический вагинит — у женщин в период менопаузы из-за недостатка эстрогена влагалище истончается и становится восприимчивым к инфекциям;
- инфекционный вагинит — заражение микроорганизмами;
- бактериальный вагиноз — следствие дисбаланса бактериальной флоры влагалища;
- грибковая инфекция половых органов — кандидоз влагалища.
Наиболее частыми симптомами у женщин являются необычные выделения, раздражение и зуд половых органов. Кожа краснеет и опухает. Из влагалища распространяется неприятный вагинальный запах, а при мочеиспускании чувствуется жжение.
Диагноз очень легко поставить на основании анамнеза и клинической картины.
Необходимо отличать аллергический контактный дерматит от контактного дерматита, вызывающего раздражение, и для этого проводится кожный эпикутанный тест на аллергены.
При диагностике ирритативного дерматита кожная проба отрицательная.
Причины, которые следует исключить при постановке диагноза раздражающий дерматит:
- аллергический контактный дерматит;
- генитальный псориаз;
- генитальный грибок у мужчин (грибок полового члена);
- генитальный грибок у женщин (вагинальный кандидоз);
- генитальный герпес;
- сифилис;
- воспаление головки полового члена (баланит);
- воспаление крайней плоти (баланопостит);
- воспаление влагалища (вагинит);
- воспаление вульвы (вульвит);
- воспаленные сальные железы;
- волосяной фолликулит.
Раздражающий дерматит на половых органах — лечение
Самый важный шаг в лечении ирритативного дерматита на гениталиях — распознать раздражитель и избегать его применения.
Холодные компрессы и ванны могут помочь облегчить симптомы, а местные кортикостероиды в виде кремов можно использовать в краткосрочной перспективе.
Пациент должен сократить частое мытье половых органов ароматизированным мылом и прекратить носить тесную синтетическую одежду, которая может вызвать раздражение. Женщинам надо отказаться от использования влажных гигиенических салфеток, ежедневных прокладок, а также ароматной и цветной туалетной бумаги.
Читайте также:

