Как лечить свищи в паху в домашних условиях
Обновлено: 19.04.2024
Свищ всегда приходит внезапно, когда воспаление уже вылечено или операционная рана давно зажила. Его появление нельзя предугадать, хоть его формирование проходит не без симптомов, но то, что в этом месте случится именно свищ, догадаться невозможно. Зато появившийся свищ спутать с чем-то другим очень сложно.
Что такое свищ?
Свищ — это сформировавшееся в результате патологического процесса соустье между полыми органами желудочно-кишечного тракта и/или мочеполовой системы. Свищ — это также и извитой трубчатый ход от органа, проходящий через мягкие ткани с выходом на кожу.
Более благозвучное название свища, заимствованное из латыни, — фистула, но это медицинское понятие более широкое. Оно включает также искусственно сформированные соустья, как оперативно создаваемая фистула между веной и артерией у диализных пациентов. В одной ипостаси фистула — это свищ, в другой — искусственно созданное соустье, свищ же — всегда нерукотворная патология.
Свищ всегда имеет начало — внутреннее отверстие, локализующееся в первичном очаге воспаления с нагноением. Началом свища может быть незаживающая рана от травмы или операции, что особенно характерно для органов желудочно-кишечного тракта, продуцирующих секреты: желудочный, кишечный или панкреатический сок, желчь.
Наружное отверстие свища может открываться в другой орган или на кожу, как при свище прямой кишки, но это отверстие не обязательно — некоторые свищевые ходы слепо заканчиваются в мягких тканях, мышцах или клетчатке, образуя там гнойные кистообразные полости — затёки.
Виды свищей
Классификация свищей многообразна, у каждого органа — собственная градация свищей по локализации, иногда степени вовлечения окружающих тканей и даже по объему через свищ выделяемого секрета.
Полные свищи имеют наружное и внутреннее отверстие, неполные — только внутреннее.
Открывающиеся в коже называются наружными свищами, соединяющие органы свищи — внутренние.
Внутренние свищи по числу вовлеченных в процесс органов бывают комбинированными и изолированными. Изолированные свищи называются по органу, давшему ему начало: панкреатический, желчный, кишечный, вагинальный, мочеточниковый и так далее.
При соустье двух или нескольких органов, комбинированном виде свища, используется «объединённое» название. Так при свищевом ходе между прямой кишкой и влагалищем — свищ ректовагинальный, при свищевом ходе от желчного пузыря к желудку — свищ холецистогастральный, между поджелудочной железой и стенкой желудка — панкреатогастральный или поджелудочно-желудочный свищ.
По количеству ходов свищи делятся на одноканальные или простые и многоканальные или сложные, а также разветвленные или непрямые и неразветвленные или прямые.
По состоянию тканей и хода — инфицированные или осложненные свищи, как правило, гнойные и «чистые» неинфицированные или неосложненные свищи с выделением, к примеру, желчи или панкреатического сока.
| В зависимости от количества отверстий | Полные свищи | Имеют два отверстия – соединяют два органа между собой или один орган с поверхностью кожи |
| Неполные свищи | Имеют только одно отверстие | |
| В зависимости от локализации второго отверстия (для полных свищей) | Внутренние свищи | Соединяют внутренние органы |
| Наружные свищи | Соединяют внутренние органы с поверхностью кожи | |
| В зависимости от количества вовлеченных органов | Изолированные свищи | Получают название только по одному органу, давшему начало свищу |
| Комбинированные свищи | Вовлечено два и более органов | |
| В зависимости от хода свища | Одноканальные (простые) | Один свищевой ход |
| Многоканальные (сложные) | Несколько свищевых ходов | |
| Разветвленные (непрямые) | Имеется разветвление свища | |
| Неразветвленные (прямые) | Нет разветвлений | |
| В зависимости от наличия осложнений | Неосложненные (неинфицированные) | Признаки инфекции отсутствуют |
| Осложненные (инфицированные) | Имеются признаки инфекционного процесса в свище | |
| В зависимости от течения | Первичные | Свищ обнаружен впервые |
| Рецидивирующие | Процесс то утихает, то вновь активируется: развивается воспаление, появляются новые свищевые ходы или открываются старые |
Свищи делятся на первичные и хронически протекающие — рецидивирующие, когда процесс то затухает, то вновь воспаляется с образованием новых ходов и иногда закрытием старых.
Свищ прямой кишки классифицируют по отношению к анальному сфинктеру, а свищи, локализующиеся над анусом и подковой огибающие его, с открытием внутрь прямой кишки ещё и градуируют по 4 степеням сложности.
Поджелудочные полные свищи могут быть малыми с выделением до полстакана сока, средними — до 700 миллилитров и большими.
Вариантов классификаций столько, сколько существует в человеческой природе видов свищей.
Причины появления свищей
Большинство свищей формируется в результате осложненного течения воспалительного процесса: при остром панкреатите, воспалении окружающей прямую кишку клетчатке — парапроктите, язвенно-некротическом колите — болезни Крона, остеомиелите.
Деструктивные процессы внутренних органов тоже могут положить начало формированию свищевого хода, так происходит при пролежнях стенки желчного пузыря крупным камнем, когда сдавливание тканей приводит к их истончению и последующему разрыву. У трёх их четырёх женщин с желчнокаменной болезнью пролежни — ведущая причина формирования желчного свища.
Аналогичный механизм локальной деструкции тканей включается при прободении или пенетрации язвы желудка в поджелудочную железу, завершающийся открытием желудочно-поджелудочного свищевого хода.
Некоторые исследователи причиной образования свища считают ишемические изменения стенки прямой кишки при частом использовании ректальных свечей с НПВС.
Травмы операционные, родовые и спонтанные — одна из ведущих причин образования свища. Операционные травмы могут быть случайными — не замеченными при ревизии и практически микроскопическими рассечениями тканей в зоне операции и отсроченными, когда отторгаются организмом используемые в хирургии материалы: шовный шёлк или скобки степлера.
Кроме случайной хирургической травмы к свищам может привести оперативная помощь при вскрытии гнойного парапроктита. Речь не идет о неадекватной хирургии, просто это такое неблагоприятное место: плохое кровоснабжение клетчатки — основного места действия при невозможности прекращения транзита через кишку каловых масс, изобилующих кишечной микрофлорой. Нет стерильности и всегда присутствуют патогенные микроорганизмы — нет условий для заращения операционной раны.
Травмы при родах, особенно разрывы при неадекватной акушерской помощи, а также незамеченные при послеродовом осмотре повреждения — самая частая причина влагалищных фистул.
Изменение мягких тканей после давней лучевой терапии, особенно при сочетанном облучении рака шейки или тела матки, рака прямой кишки тоже может привести к формированию свищей. К формированию хода предрасполагает несколько факторов: нарушение питания тканей в результате постлучевого фиброза при наличии обильной кишечной и влагалищной микрофлоры. Постлучевые свищи довольно сложно дифференцировать с истинными злокачественными свищами, формирующимися при некрозе прогрессирующей или рецидивной злокачественной опухоли.
Кисты поджелудочной железы, наполненные едким панкреатическим секретом, способны самопроизвольно находить выход своему содержимому, расплавляя ткани ферментами и формируя свищевые ходы из брюшной полости в грудную — между поджелудочной железой и плеврой или бронхами.
Аналогичный результат, только с выходом на кожу, возможен при пункционном дренировании кистозных полостей поджелудочной железы, выполняемом с лечебной целью у ослабленного пациента, или при дренировании перекрытого камнем или опухолью общем желчном протоке.
Каждый свищ имеет свою конкретную причину и комбинацию неблагоприятных условий для заживления.
Симптомы появления
Процесс формирования свища сложно отследить, он может занимать от нескольких дней, как случается при остром панкреатите, так и несколько месяцев, как при постлучевых изменениях тканей.
Проявления на начальном этапе формирования свища обусловлены его первопричиной, как правило, местным воспалительным процессом с исходом в гнойное расплавление тканей с болью и инфильтрацией, часто интоксикацией и лихорадкой.
Вне обострения воспалительной реакции свищевой ход прощупывается как тяж. Размеры уплотнения вокруг свищевого хода обусловлены воспалительной инфильтрацией и разветвлением самих свищевых ходов, рубцовыми изменениями окружающих тканей, ранее вовлекавшимися в воспалительный конгломерат.
Сформированный свищ имеет вход и иногда выход, ткани вокруг него уплотнены, из отверстия можно выдавить отделяемое: гной, желчь, панкреатический сок и так далее. При свищевом ходе из кишки во влагалище из половых органов может вытекать кал, при соустье кишки с мочевым пузырём из ануса подтекает моча. Отделяемое из кишечного свища имеет каловый запах, гнойный секрет из влагалища тоже специфически пахнет. Особенно тяжёлым окружающим кажется запах отделяемого свища, ведущего из зоны распада злокачественной опухоли.
Воспаление вызывает болевой синдром от небольшого дискомфорта до невыносимых болей. Опухолевые свищи не болят, поскольку формируются внутри распадающегося новообразования.
При активизации инфекции с формированием затеков гнойного содержимого присоединяется общая реакция: интоксикация, высокая температура, потливость и бледность, сердцебиение и учащённое дыхание.
Методы диагностики
Диагностика простого неразветвленного одноканального свища несложна — достаточно прощупать в локальном уплотнении тяж, из которого при надавливании может потечь содержимое.
Все наружные выходы свища исследуются пуговчатым зондом, так определяется локализация ходов. Зонд вводят со стороны кожи, осторожно продвигая его до упора, если исследуется прямокишечный свищ, то внутри прямой кишки прохождение зонда определяют указательным пальцем.
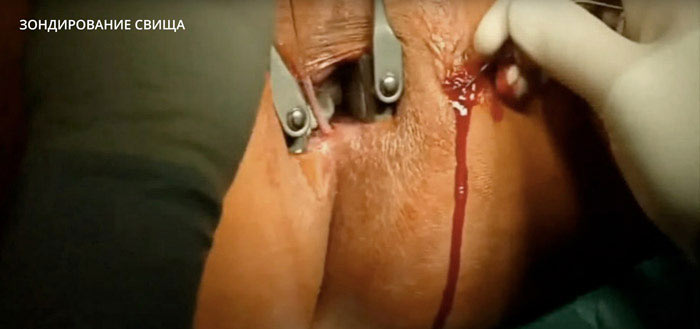
Дальше проводится проба с красящим веществом — метиленовым синим, который шприцем вводится в наружное отверстие. При ректальном свище до пробы в кишку вставляют ватный тампон, по отметкам красителя на нем определяют точное место внутреннего отверстия.
При любом свище можно фиксировать выход краски при эндоскопии: аноскопии, ректоскопии, колоноскопии, цистоскопии, кольпоскопии и так далее. Эндоскопическое обследование одно из ведущих и в процессе диагностики и лечения выполняется неоднократно.
В некоторых случаях выполняется фистулография — рентген анатомической области до и после введения в свищ контрастного вещества. Процедура не требуется только при простых и коротких свищах прямой кишки вне обострения воспаления.
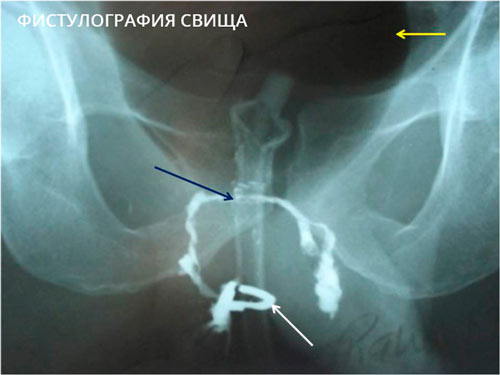
Методы визуализации, КТ и МРТ, также позволяют уточнить локализацию ходов и затеков, разветвленность и первопричину заболевания.
При вовлечении прямой кишки информативна ультрасонография (УЗИ) специальным ректальным датчиком, когда компьютерная программа позволяет увидеть патологию в трёхмерном изображении. При планировании операции дополнительно определяется функция анального сфинктера.
- Пальпация (ощупывание),
- осмотр отверстия на коже,
- исследование свища с помощью зонда,
- проба с метиленовым синим.
- Установить предварительный диагноз,
- оценить состояние пациента,
- оценить ход свища,
- выявить ответвления, карманы.
- Общий анализ крови,
- общий анализ мочи,
- биохимическое исследование крови,
- бактериологическое исследование отделяемого.
- Оценить общее состояние здоровья пациента,
- выявить возбудителей инфекционного процесса в свище, чтобы правильно подобрать антибиотики.
- Эндоскопическая диагностика: аноскопия, ректоскопия, колоноскопия, цистоскопия, кольпоскопия,
- фистулография – рентгенография после введения в свищ контрастного раствора,
- УЗИ,
- КТ,
- МРТ.
- Детально оценить свищевой ход,
- установить окончательный диагноз,
- уточнить детали в сложных случаях.
Способы лечения свищей
Свищи редко закрываются самостоятельно, на это можно надеяться только при создании благоприятных условий, к примеру, ограничении и отчасти контроле движения кала по прямой кишке с помощью очистительных клизм. В подавляющем большинстве случаев консервативная терапия неэффективна, единственный радикальный способ лечения — хирургический, то есть иссечение патологического участка в том числе и с реконструкцией недостающих тканей.
Технически простое оперативное вмешательство, в том числе эндоскопическое, и добрая сотня хирургических модификаций не может вылечить около половины пациентов, которых преследуют рецидивы. Особенно сложно добиться успеха при кишечных и мочевых свищах, поскольку они всегда контаминированы микрофлорой. В некоторых случаях приходится прибегать к формированию кишечной стомы, временно — на несколько месяцев прекращая движение каловых масс по патологически измененному участку кишки.
В единичных случаях прибегают к «дедовским методам» лечения с выскабливанием слизистой оболочки хода, обжигают её химическими реагентами и ферментами, добиваясь слипания стенок. Большего результата, приблизительно у 50%, добиваются введением в свищевой ход фибринового клея, склеивающего стенки.
Аналогично клею действуют тампоны из биоматериалов, герметизирующие внутреннее отверстие, запустевание хода способно вызвать слипание стенок и закрытие свища.
До настоящего времени не определились с ролью антибиотиков в лечении свищей, вызванных воспалением, поскольку лекарства не способны проникнуть внутрь инфильтрата из-за массивных рубцовых изменений. Тем не менее, при свищевых ходах на фоне болезни Крона специфическая медикаментозная терапия проводится обязательно и небезуспешно.
Операция при свищах методом LIFT
Профилактика свищей
Не все болезни поддаются профилактике, особенно свищи, осложнившие течение гнойного парапроктита. Тем не менее возможно адекватное лечение приводящих к парапроктиту заболеваний — геморроя и трещин, и именно это будет профилактикой образования свищей.
Осложненное течение родов не предотвратить, но качественная и своевременная акушерская помощь, внимательное отношение к женщине и тщательный послеродовый осмотр — доступная профилактическая мера.
Высокая частота постлучевых поражений тканей, прогрессирующий с течением времени фиброз, заставил онкологов отказаться от высоких доз лучевой терапии и даже изменить подходы к лечению злокачественных опухолей половой сферы.
Особое значение придается правильному выбору способа хирургического лечения заболеваний полых органов и адекватному ведению послеоперационного периода.
В нашей клинике осложненное течение заболевания — большая редкость, потому что мы не только знаем о способах профилактики, но и активно их используем.
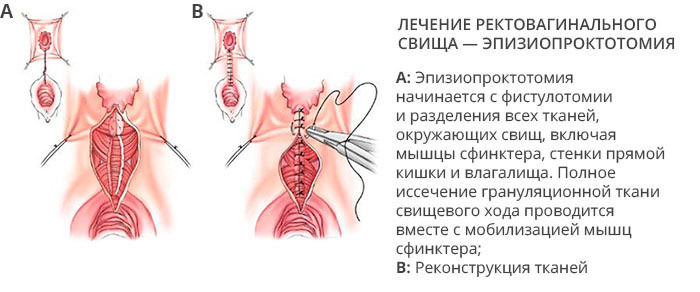
Прямокишечно-влагалищный свищ (ректовагинальный свищ) - причины, признаки, лечение
Большинство ректовагинальных свищей - приобретенные, например, в результате родов или хирургических вмешательств в аноректальной области (пластика ректоцеле, геморроидэктомия, НПР), лучевых повреждений, периректальных или промежностных абсцессов (криптогландулярного происхождения или при болезни Крона).
Лечение (вид операции и время) зависит от тяжести симптомов, этиологических факторов, состояния тканей (например, после недавнего вмешательства, лучевой терапии и т.д.) и уровня свища (доступен ли со стороны промежности или нет?): необходимо отличать ректовагинальный свищ от коловагинального/энтеровагинального свища (высокий).
а) Эпидемиология. Общая заболеваемость неизвестна в связи с разнообразием этиологических факторов. Повреждения во время родов приводят к образованию ректовагинального свища в 0,1-1% случаев, облучение - в 1-6%, болезнь Крона - в 5-10%.
б) Симптомы прямокишечно-влагалищного свища:
• Отхождение газов или стула через влагалище.
• Сопутствующие симптомы: боль, кровотечение, изменения стула, диарея, лихорадка/сепсис, инфекция мочевых путей, раздражение перианальной кожи и вульвы. • Мелкие свищи могут быть бессимптомными.
в) Дифференциальный диагноз:
- Коловезикальный свищ.
- Ректовагинальный свищ:
• Абсцесс (острый парапроктит, абсцесс бартолиниевых желез и т.д.).
• Посттравматический: акушерская травма, инородное тело и т.д.
• Послеоперационный: геморроидэктомия, пластика при ректоцеле, НПР, колпроктэктомия и т.д.
• Опухоли.
• Болезнь Крона.
• Постлучевой (в частности, после перенесенной брахитерапии).
• Венерический лимфогранулематоз.
• Врожденные ректовагинальные свищи (например, в сочетании с атрезией ануса).
г) Патоморфология. Зависит от заболевания, приведшего к образованию свища.
д) Обследование при ректовагинальном свище
Необходимый минимальный стандарт:
• Анамнез: точное описание и последовательность развития симптомов? Предшествующие заболевания, операции, время возникновения => обоснованное предположение о внутрибрюшном или тазовом происхождении свища? Предшествующие попытки ликвидации свища?
• Клиническое обследование: исследование прямой кишки и влагалища, аноскопия/ ректороманоскопия, обследование живота => дифференциация между ректовагинальным свищом низкого/среднего уровня и высоким ректовагинальным/коловагинальным свищом.
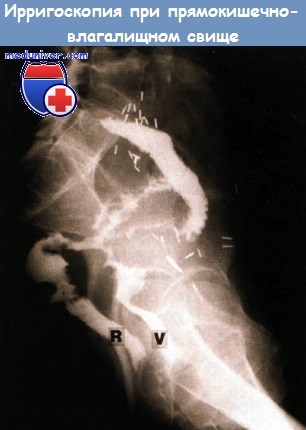
Дополнительные исследования (необязательные):
• Проба с воздухом: кольпоскопия (введение воздуха в прямую кишку через ректороманоскоп в положении Тренделенбурга при заполненном физиологическим раствором влагалище => поступление пузырьков воздуха со стороны влагалища?).
• Проба с тампоном, введенным во влагалище: введение около 200 мл физиологического раствора с 0,5 ампулы метиленовой сини в прямую кишку. Проверка тампона через 30 минут => тест считается положительным при наличии краски на верхушке тампона и чистом основании. Возможны ложноположительный, отрицательный и ложноотрицательный результаты.
• Методы визуализации: проктография, вагинография, КТ/МРТ.
• Эндоскопия (колоноскопия, фибросигмоидоскопия):
1) обследование;
2) скрининг в соответствии со стандартами.
е) Классификация:
• Высокий: коловагинальный, энтеровагинальный, высокий ректовагинальный свищ.
• Средний: ректовагинальный свищ.
• Низкий: ректовагинальный, ановагинальный свищ.
ж) Лечение без операции прямокишечно-влагалищного свища:
• Средства, закрепляющие стул.
• Если у пациента уже выполнено отведение мочи/кала => выжидательная тактика (3-6 месяцев) и повторное обследование.
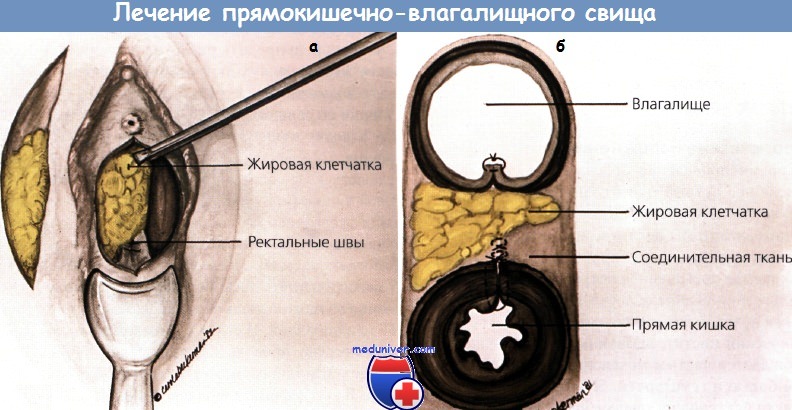
а - закрытие прямокишечно-влагалищного свища ускорено интерпозицией луковицы преддверия влагалища и окружающей ее жировой клетчатки.
б - на поперечном разрезе показано расположение неоваскулярной жировой прослойки
з) Операция при ректовагинальном свище
Показания. Любой симптомный ректовагинальный свищ.
Хирургический подход:
- Выжидательная тактика: проксимальная стома для выигрыша во времени (например, выраженная симптоматика, недавно перенесенная операция) => соответствующая реконструкция и ликвидация свища в плановом порядке через 3-6 месяцев.
- Окончательные паллиативные меры без ликвидации свища и реконструкции: колостома, БПЭ.
- Первичная/вторичная ликвидация свища (в зависимости от этиологии и времени): промежностный или абдоминальный доступ:
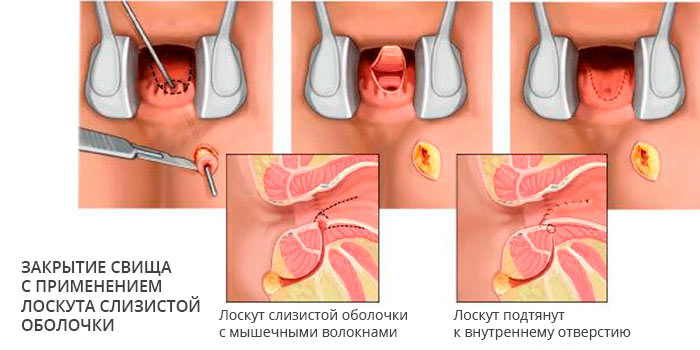
• Низведение лоскута из стенки прямой кишки.
• Рассечение свища с послойным ушиванием и реконструкцией ректовагинальной перегородки.
• Установка коллагеновой пломбы.
• Проведение лигатуры.
• Промежностный доступ с интерпозицией: например, коллагеновой пластинки, мышц - нежной мышцы, прямой мышцы живота, бульбокавернозной мышцы (лоскут по Martius).
• Трансабдоминальный доступ: НПР/БАР с колоанальным анастомозом, интерпозиция сальника.
• Показания к простому рассечению свища или пластике лоскутом влагалища отсутствуют.
и) Результаты лечения прямокишечно-влагалищного свища. Зависят от этиологических факторов, состояния тканей, количества предшествующих попыток ликвидации свища, нутритивного статуса, варианта реконструкции.
к) Наблюдение и дальнейшее лечение. Повторный осмотр больного через 2-4 недели после начала лечения или выполненной операции. Если проблемы, связанные со свищом, устранены => закрытие стомы в плановом порядке. Дальнейшее наблюдение зависит от заболевания, вызвавшего образование свища.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Свищ прямой кишки - причины, признаки, лечение
Свищи прямой кишки находятся в тесной взаимосвязи с параректальными абсцессами. Свищевой ход, соединяющий первичное(-ые) отверстие(-я) с одним или несколькими вторичными, становится симптомным после спонтанного или хирургического вскрытия параректального абсцесса. Значительное число больных не могут вспомнить эпизод образования абсцесса.
Примерно в 50% случаев воспалительный процесс приводит к облитерации свищевого хода после вскрытия абсцесса (первый эпизод). Слепо заканчивающиеся затеки ухудшают ситуацию и становятся источником рецидива.
Ход свища может варьировать в значительной степени, однако имеются закономерности (правило Гудзала):
• Свищ открывается кпереди от поперечной линии на расстоянии прямой радиальный ход от зубчатой линии.
• Свищ открывается кзади от поперечной линии => изогнутый ход свища, направление к задней срединной линии.
• Свищ открывается кпереди от поперечной линии на расстоянии >3см от края ануса => изогнутый ход свища, направление к задней срединной линии.
а) Эпидемиология. Популяционные эпидемиологические данные ограничены. В одном исследовании, проведенном в Швеции, распространенность заболевания оценена как 6-12% на 100000 населения.
б) Симптомы свища прямой кишки:
• Циклическая симптоматика: абсцесс с усиливающейся болью => вскрытие спонтанное/хирургическое с отхождением гноя => стихание симптомов с закрытием кожи («заживление») => обострение дремлющей инфекции => абсцесс.
• Постоянные симптомы: отделяемое, мокнутение, зуд.
в) Дифференциальный диагноз:
• Криптогландулярное происхождение: подавляющее число свищей.
• Некриптогландулярное происхождение: болезнь Крона, несостоятельность анастомоза (НПР, ИРА), состояние после операций/травмы аноректальной области, мест-нораспространенные опухоли, туберкулез, актиномикоз, хроническая форма венерического лимфогранулематоза, гнойный гидраденит.
• Врожденный свищ.
г) Патоморфология свища прямой кишки
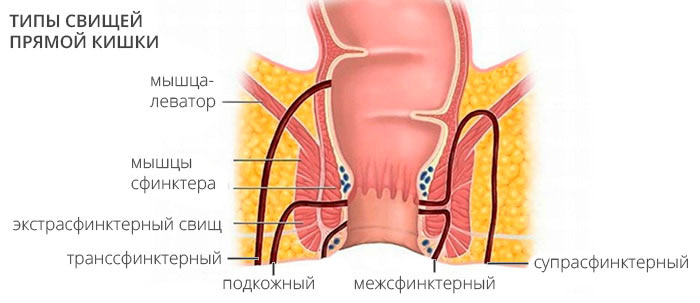
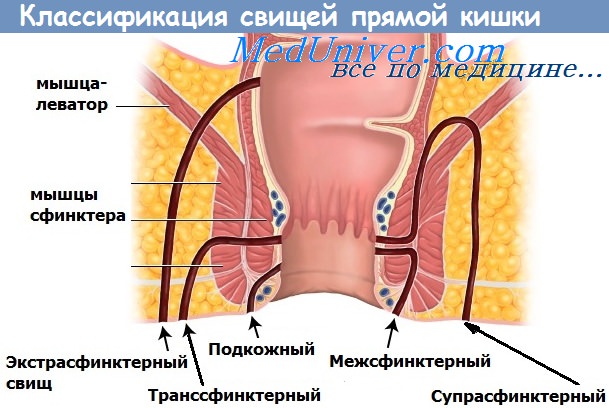
По локализации в параректальных пространствах:
• Перианальный/подкожный свищ.
• Межсфинктерный свищ (45-60% всех свищей): через дистальную часть внутреннего сфинктера => межсфинктерное пространство => наружное отверстие.
• Транссфинктерный свищ (25-30%): через внутренний и наружный сфинктеры.
• Супрасфинктерный свищ (<3%): начинается в межсфинктерном пространстве и проходит выше и вокруг комплекса наружного сфинктера.
• Экстрасфинктерный свищ ( <3%): стенка кишки выше зубчатой линии =>вокруг обоих сфинктеров; чаще возникает после травм, при болезни Крона, воспалительных процессах в полости таза.
• Ишиоанальный (подковообразный) свищ (20-35%): первичное отверстие наиболее часто располагается по задней срединной линии => глубокое позадианаль-ное пространство, затем ишиоректальные пространства с обеих сторон, возможно образование множественных вторичных отверстий.
д) Обследование при свище прямой кишки
- Необходимый минимальный стандарт:
а) Анамнез: характеристика симптомов, стула, предшествующая инконтиненция, симптомы соответствующие болезни Крона (боль в животе, диарея, кровотечение), ранее перенесенные абдоминальные/тазовые/аноректальные операции?
б) Клиническое обследование:
• Наружный осмотр: выявление наружного отверстия, возможно ограниченное зондирование, однако точное определение направления свищевого хода необязательно в предоперационном периоде.
• Аноскопия/проктоскопия: исключение опухоли, геморроя, проктита и т.д.
в) Полное/частичное обследование толстой кишки в соответствии с руководствами по скринингу.
- Дополнительные исследования (необязательные). Методы лучевой диагностики: только при рецидивном или сложном свище - обычная фистулография, МРТ фистулография, эндоректальная ультрасонография с введением перекиси водорода.
е) Классификация
• Классификация по Парксу => возможны комбинации:
- Интрасфинктерный свищ
- Транссфинктерный свищ
- Супрасфинктерный свищ
- Экстрасфинктерный свищ
• Сложный свищ или простой свищ (например, подковообразный, разветвленный, множественные вторичные отверстия и т.д.).
ж) Лечение свища прямой кишки без операции:
• Бессимптомный свищ.
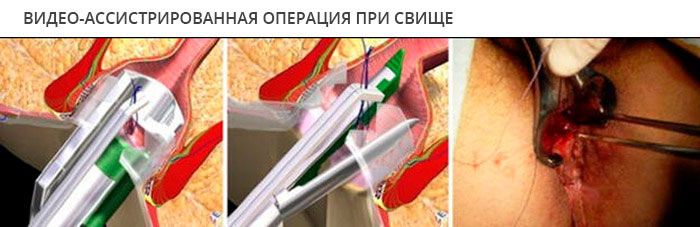
з) Операция при свище прямой кишки
Показания:
• Любой симптомный свищ.

Хирургический подход:
В целом: интраоперационная ревизия, введение серебряного зонда, введение перикиси водорода/краски и т.д.
• Выбор оптимального метода с учетом локализации и степени вовлечения сфинктера: рассечение/иссечение свища: при вовлечении сфинктера < 10-20%.
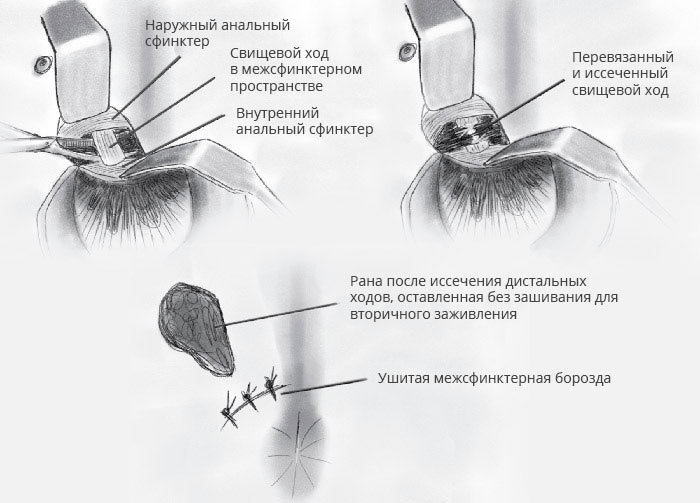
• Проведение лигатуры: дренирующая или пересекающая лигатура - сложный или рецидивный свищ.
• Пластика низведенным лоскутом стенки прямой кишки с/без иссечения свища.
• Пломбирование свищевого хода (фибриновый клей, коллагеновая пломба): длинный узкий ход без активного нагноения.
• Изменение хода и направления свища.
• Наружная пластика кожным лоскутом.
и) Результаты лечения свища прямой кишки:
• Рецидив свища: > 10-30% при любом методе => нет наилучшего решения.
• Риск инконтиненции: 0-15% (стул), 0-25% (газы); в отдельных сериях наблюдений результаты еще хуже!
Иссечение свища прямой кишки
к) Наблюдение и дальнейшее лечение. Повторный осмотр каждые 2-4 недели для амбулаторного лечения:
• Открытая рана: периодический контроль до достижения заживления вторичным натяжением.
• Дренирующая лигатура: за исключением случаев длительного применения (например, при болезни Крона), вопрос удаления может быть рассмотрен через 3-4 недели, если воспаление стихло, а объем отделяемого - уменьшился.
• Пересекающая лигатура: затягивание каждые 3-4 недели до полного пересечения.
• Коллагеновая пломба: контроль каждые 3-4 недели до прекращения поступления отделяемого из отверстия свища.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Мочеполовые свищи – патологические ходы, возникающие между смежными внутренними органами половой и мочевыделительной системы. Через сообщающийся орган начинает выделяться моча, чего не должно быть у здорового человека. Заболевание имеет очень длительное течение, доставляет серьезные моральные и физические страдания, сопровождается частыми инфекциями мочевых путей.
Как проявляются мочеполовые свищи
У мужчин свищ проявляется непроизвольным выделением мочи, хотя естественное мочеиспускание при этом не нарушено. Если дефект значительный, то вся моча вытекает наружу. При воронкообразной и извилистой форме свища уретры в определенном положении (вертикальном или горизонтальном) моча может частично удерживаться.
У женщин такой дефект вызывает водянистые выделения из влагалища. Дополнительно может наблюдаться подтекание мочи, причем естественное мочеиспускание тоже не нарушается, как в случае с мужчинами. На фоне этого у женщины развиваются циститы, кольпиты, появляются нарушения менструального цикла.
Другие характерные симптомы мочеполовых свищей:
- повышенная температура;
- воспаление половых органов;
- резкая боль в пояснице и внизу живота.

Виды мочеполовых свищей
У мужчин бывают разные виды мочеполовых свищей: кишечно-мочепузырные, прямокишечно-мочевые и пр. Еще к ним можно отнести уретро-промежностные, уретро-ректальные, надлобковые. Мочеполовые свищи у женщин тоже представлены несколькими разновидностями. Они различаются органами, в которых появляются. Существуют следующие виды свищей:
- уретро-влагалищный – между уретрой и влагалищем;
- мочеточниково-влагалищный – между мочеточником и влагалищем;
- пузырно-влагалищный – между мочевым пузырем и влагалищем;
- пузырно-маточный – между маткой и мочевым пузырем;
- комбинированный – между мочевым пузырем, мочеточником и влагалищем, между прямым кишечником, влагалищем и мочевым пузырем и пр.
В чем причины образования свищей
В отдельную категорию относят врожденные свищи. Они возникают из-за порока на этапе эмбрионального развития. Оно проявляется в виде незаращения первичного мочевого протока. Сюда относятся пузырно-пупочные и пузырно-кишечные свищи. С врожденными дефектами чаще сталкиваются мужчины, а с приобретенными – женщины.
Приобретенный свищ может иметь разное происхождение: воспалительное, онкологическое, травматическое или радиационное. В 97% случаев он появляется в результате хирургического вмешательства. Основной причиной появления пузырно-влагалищных свищей у женщин выступает проведение гинекологической операции или родовые повреждения. На этот вид приходится 55-65% всех свищей у женщин. К другим причинам относятся:
- повреждения при медицинском аборте, гистерэктомии (удалении матки), диагностическом выскабливании);
- ранение мочевого пузыря;
- прорастание опухоли при раке влагалища или мочевого пузыря;
В список общих и наиболее частых причин образования мочеполовых свищей и у женщин, и у мужчин включают рак кишечника, дивертикулит и болезнь Крона. Мужчины могут сталкиваться с проблемой при раке простаты и абсцессе предстательной железы, а также:
- при поражении мочеиспускательного канала актиномикозом или туберкулезом;
- злокачественных новообразованиях семенных пузырьков, простаты, полового члена.
Как вылечить свищ у мужчины и женщины
Лечение свища у мужчин и женщин происходит по одним принципам. Если размер отверстия не более 3 мм в диаметре, прибегают к консервативной терапии. В мочевой пузырь устанавливают катетер, через который вводят необходимые лекарства. У женщин во влагалище вводят мазевые тампоны с антибиотиками и уросептиками. В 2-3% случаев удается добиться рубцевания.
После 6-8 недель лечения при отсутствии эффекта прибегают к операции. Она называется фистулопластикой. Ее проводят, когда в зоне свища стих гнойный воспалительный процесс. Суть операции – устранить измененные ткани, освежить и ушить края дефекта.
Лечение свища мочевого пузыря у мужчин и женщин требует очень серьезного подхода, поскольку фистулы могут приводить к серьезным осложнениям вплоть до некроза стенок мочевого пузыря и перерождения в злокачественное образование.
Акопян Гагик Нерсесович - врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова

Распространенность такого рода патологии оценить сложно, поскольку генитальные свищи не регистрируются отдельно, а наблюдаются в рамках различных симптомокомплексов, заболеваний и синдромов, которые и становятся объектом эпидемиологических исследований. Известно, однако, что наиболее частым вариантом генитальных свищей выступают кишечно-генитальные фистулы (около половины всех учитываемых случаев); на втором месте по распространенности находятся генитально-мочевые свищи.
Наличие одного или нескольких генитальных свищей резко ограничивает качество жизни женщины, становится причиной глубокого психофизиологического дискомфорта, фактором развития полисистемных нарушений, инфертильности и, в ряде случаев, инвалидизации.
2. Причины
К образованию генитальных свищей в большинстве случаев приводят гнойно-воспалительные процессы с расплавлением тканей. Такие фистулы могут соединять влагалище с различными отделами тонкого и толстого кишечника, с промежностью.
Вагинально-прямокишечные свищи нередко становятся результатом травматичных акушерско-гинекологических манипуляций и операций, проктологических инвазивных процедур, иных видов травмы.
Мочеполовые свищи (пузырно-, уретеро- или уретровлагалищные) могут образовываться вследствие механической (насильственной), акушерской, химической, электрической травмы.
3. Симптомы и диагностика
Клиническая картина может существенно варьировать в зависимости от локализации и этиологии генитального свища.
Наиболее типичными симптомами являются спонтанное выделение кишечных и влагалищных газов, появление каловых масс во влагалище, ощущения зуда, раздражения, жжения, мокнутия, различных по характеру и интенсивности болей внизу живота, повышение температуры, схваткообразные боли в прямой кишке, диарея с примесью слизи или гноя, «подтекание» мочи.
Выявление и идентификация генитальных свищей производится путем стандартного гинекологического осмотра, бимануального ректовагинального исследования, ректороманоскопии, рентген-контрастной фистулографии, УЗИ, колоноскопии, томографических методов, цистоскопии и т.д.
4. Лечение
В некоторых случаях интенсивное консервативное лечение с применением антисептических, антибиотических, противовоспалительных и иммуностимулирующих средств приводит к естественному закрытию (заращению) свищевого хода.
Однако в большинстве ситуаций методом выбора является хирургическое вмешательство с целью иссечения и ушивания свищевого хода. Такие операции планируются с учетом результатов диагностики и являются сугубо индивидуальными, поскольку в каждом конкретном случае клинические характеристики могут варьировать очень широко.
Заболевания ![частые заболевания]()
Жалобы и симптомы ![Жалобы и симптомы]()
- жжение и зуд
- неприятный запах
- нехарактерные вагинальные выделения
- Боль во время полового контакта
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика ![Диагностика]()
- УЗИ органов малого таза
- УЗИ транвагинальное
- Мазок на флору
- Кольпоскопия
- Гистероскопия
- РДВ (раздельное диагностическое выскабливание)
Наши цены ![Типичные жалобы]()
- Первичный прием акушера-гинеколога - от 4700 р.
- Консультация врача гинеколога - от 3500 р.
- Лазерное вульво -вагинальное ремоделирование (Лазерный дермальный оптический термолиз ) область воздействия: слизистая влагалища, входа во влагалище,периуретральная область,наружное отверстие уретры, область клитора, малых половых губ, наружной и внутренней поверхности больших половых губ - 65 000 р.
- Лазерное вульво -вагинальное ремоделирование (лазерный дермальный оптический термолиз ) область воздействия: слизистая влагалища - 55 000 р.
- Лазерное вульво -вагинальное ремоделирование (лазерный дермальный оптический термолиз ) область воздействия: наружная и внутренняя поверхность больших половых губ, промежность - 45 000 р.
- Лазерная шлифовка рубцовых изменений в области промежности и вульвы (1 кв.см.) - 3 650 р.
- Восстановление влагалищной флоры \ лазеротерапия - 1 сеанс - 12 500 р.
- Интимная контурная пластика препаратом гиалуроновой кислоты Vivacy, Франция, Stylage M, Lidocaine, 1 мл - 21 750 р.
- Биоревитализация интимной зоны Vivacy, Франция, Stylage Hydro, 1 мл - 27 000 р.
- Аутоплазмотерапия шейки матки (уровень 1) - 15 000 р.
- Аутоплазмотерапия шейки матки (уровень 2) - 25 000 р.
- Аутоплазмотерапия шейки матки (уровень 3) - 35 000 р.
- Аутоплазмотерапия наружных половых органов (уровень S) - 25 000 р.
- Аутоплазмотерапия наружных половых органов (уровень M) - 35 000 р.
- Аутоплазмотерапия наружных половых органов (уровень L) - 45 000 р.
- Радиоволновое удаление кондилом урогенитальной зоны 1 ед. - 1900 р.
- Радиоволновое удаление кондилом урогенитальной зоны до 5 ед. - 7000 р.
- Радиоволновое удаление кондилом урогенитальной зоны до 10 ед. - 10000 р.
- Радиоволновое удаление кондилом урогенитальной зоны свыше 10 ед. - 15000 р.
- Лазерное удаление папиллом/кондиллом влагалища/вульвы - 1 ед - 3100 р.
- Лазерное вскрытие наботовых кист - 3700 р.
- Лазеротерапия шейки матки ( 1 сеанс) - 10 500 р.
- Лазеротерапия шейки матки и цервикального канала (1 сеанс) - 15 500 р.
- Мэлсмон терапия 1 ампула - 5 000 р.
- Мэлсмон терапия 2 ампулы 7 300 р.
- Мэлсмон терапия 3 ампулы - 13 300 р.
- Мэлсмон терапия минимальный курс 20 ампул - 72 000 р.
- Мэлсмон терапия оптимальный курс 40 ампул - 140 000 р.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Читайте также:




