Как лечить склеродермия без гармнонвлеих таблеток
Обновлено: 18.04.2024
Термин «склеродермия» означает «плотная кожа». Обширная склеродермическая группа болезней включает заболевания, основным признаком которых является уплотнение кожи, но все они различаются по спектру клинических проявлений, течению и прогнозу.
При очаговой склеродермии наблюдается ограниченное уплотнение кожи, но могут вовлекаться подкожные ткани и кости. Выделяют две основные формы очаговой склеродермии – бляшечную (морфея) и линейную. В первом случае поражение кожи имеет вид уплотнений округлой формы («Бляшки»), с лиловым ободком по периферии в дебюте болезни. Эти очаги, единичные или множественные, могут появляться как на туловище, так и на лице и конечностях. При линейной форме очаговой склеродермии участки поражения имеют вид полос уплотнения кожи, часто с вовлечением подлежащих мышц и костей, и локализуются, главным образом, на конечностях и лице. Эта форма очаговой склеродермии в случае развития в детском и подростковом возрасте, может приводить к ограничению движений (мышечные и суставные контрактуры) и нарушениям развития пораженных участков. Внутренние органы при очаговой склеродермии не страдают.
Системная склеродермия (ССД) – форма склеродермии, при которой наряду с уплотнением кожи выявляются разнообразные поражения суставов, кровеносных сосудов и внутренних органов (сердца, легких, желудочно-кишечного тракта, почек). В редких случаях наблюдается поражение только внутренних органов, без изменений кожи. Болезнь может развиться во всех возрастных группах, но пик заболеваемости наблюдается в возрасте 30-50 лет. Женщины заболевают в 3-5 раза чаще, чем мужчины. ССД подразделяется на лимитированную и диффузную форму, которые различаются по распространенности и выраженности поражения кожи и внутренних органов.
Причина развития (этиология) ССД остается неизвестной. В основе заболевания лежит чрезмерная продукция белка, называемого коллагеном, определенными клетками. Избыток коллагена накапливается в коже и внутренних органах, приводя к утолщению и уплотнению кожи и нарушениям функций пораженных органов. Также наблюдается повреждение малых кровеносных сосудов и активация иммунной системы. Все это в совокупности постепенно приводит к склерозированию пораженных тканей.
Лимитированная форма ССД характеризуется менее распространенным уплотнением кожи, незаметным началом и постепенным развитием заболевания. В течение длительного времени болезнь может проявляться только феноменом Рейно и небольшим отеком пальцев кистей. Уплотнение кожи ограничивается лицом и кистями рук. Наиболее частым поражением внутренних органов является снижение перистальтики пищевода, которое проявляется затрудненным глотанием твердой пищи, стойкой изжогой. При длительном течении болезни возможны серьезные поражения легких и кишечника.
Диффузная форма ССД обычно развивается внезапно и характеризуется более распространенным уплотнением кожи, с вовлечение как лица и конечностей, так и туловища. Уже на ранних стадиях заболевания выявляются признаки поражения внутренних органов.
Симптомы болезни
Клинические симптомы ССД могут существенно различаться между отдельными больными, что зависит от формы заболевания.
Феномен Рейно – спазм сосудов в ответ на воздействие холода или эмоционального стресса, является одним из характерных и ранних признаков ССД.
Признаками феномена Рейно при системной склеродермии являются следующие:
- побеление и/или посинение пальцев кистей, иногда кончика носа, ушей, на холоде или при волнении;
- покалывание, онемение или болевые ощущения в пальцах кистей во время эпизодов вазоспазма;
- появление язвочек или трещин кожи на кончиках пальцев или вокруг ногтей.
Отечность пальцев кистей: вначале может быть преходящей и появляться только по утрам. Кожа при этом становиться натянутой и блестящей, и человек испытывает затруднения при сжатии пальцев в кулак;
Уплотнение и утолщение кожи, особенно на пальцах кистей и лице;
Ограничение движений в пальцах кистей;
Изменения окраски кожи, которая становится более темной или, наоборот, появляются участки просветления (депигментации);
Появление кальцинатов (подкожные отложения солей кальция в виде небольших уплотнений, обычно на пальцах кистей и вокруг суставов, которые могут вскрываться с выделением белой крошковатой массы);
Появление телеангиэктазий «сосудистые звездочки» являются следствием расширения мелких сосудов кожи и видны в виде маленьких, диаметром несколько миллиметров, округлых пятен красного цвета, которые исчезают при надавливании;
Воспаление суставов (артриты) и мышечная слабость.
Наряду с кожными и мышечно-суставными симптомами, у больных ССД уже на ранних стадиях болезни появляются признаки вовлечения внутренних органов.
Поражение желудочно-кишечного тракта
Проявляется следующими жалобами:
затрудненное глотание (дисфагия), вследствие чего больные вынуждены запивать твердую пищу водой;
стойкая изжога, которая усиливается в положении лежа, при наклоне туловища вперед или при подъёме тяжестей;
чувство быстрого насыщения и переполнения в желудке;
вздутие живота и запоры.
Может быть причиной в разной степени выраженной одышки (от умеренной при физической нагрузке, большей, чем обычная, до значительной – которая беспокоит и в покое) и стойкого сухого кашля.
При этом больные часто ощущают перебои в сердце, сердцебиение, реже – боли в области сердца.
Наиболее серьезным осложнением заболевания остается склеродермический почечный криз. Характеризуется внезапным развитием и быстрым прогрессированием, приводя в короткий период к необратимым нарушениям функции почек. Склеродермический почечный криз практически всегда ассоциируется с развитием артериальной гипертонии, которая приобретает характер злокачественной. Как следствие у больных появляются жалобы на головную боль, нарушения зрения, выраженную слабость. При появлении вышеуказанных жалоб необходимо немедленно обратиться к ревматологу, который назначит необходимые исследования!
Зачем нужна консультация ревматолога?
Доказано, что при рано установленном диагнозе заболевания результаты лечения всегда лучше, чем в запущенных случаях.
Во время приема врач-ревматолог тщательно соберет анамнез заболевания, изучит имеющуюся медицинскую документацию, проведёт осмотр и ответит на все вопросы, касающиеся данного заболевания. Так как при ССД возможны осложнения со стороны разных внутренних органов с преимущественным поражением одного из них, необходимо проведение комплексного обследования, включая лабораторные (анализы крови и мочи) и инструментальные (ЭКГ, Эхо-КГ, рентгенография грудной клетки, спирография и др.) исследования. После подтверждения диагноза врач обсудит с вами доступные возможности терапии.
Можно ли вылечить склеродермию?
К сожалению, полное излечение заболевания невозможно. При очаговой склеродермии возможно добиться длительной ремиссии. При ССД полностью подавить активность болезни труднее, однако при рано начатом лечении удается существенно замедлить скорость прогрессирования и длительно сохранять стабильность функций жизненно важных органов. Только прочный союз пациента и врача позволит достигнуть успеха в решении этой сложной задачи.
Лечение
Всем больным ССД следует избегать переохлаждения, длительного пребывания в холодном помещении. Никотин и кофеин способствуют спазму периферических сосудов, больным ССД следует отказаться от курения, ограничить потребление кофе и кофеинсодержащих продуктов. Все вопросы, связанные с медикаментозным лечением необходимо решать только с лечащим врачом.
Все вопросы, связанные с медикаментозным лечением, которое назначается в зависимости от клинической формы, выраженности и характера поражений внутренних органов необходимо решать только с лечащим врачом.
Обязательным является прием сосудорасширяющих и антиагрегантных (препятствующих свертыванию крови) препаратов, так как поражения сосудов имеют место у всех больных и носят генерализованнй характер. Необходимость лечения противовоспалительными и антифиброзными препаратами решается в каждом случае индивидуально. В Институте разработаны уникальные подходы к лечению ССД, в том числе с применением современных инновационных генно-инженерных биологических препаратов.
Специалисты, занимающиеся диагностикой и лечением в институте: сотрудники лаборатории микроциркуляции и воспаления
Запишитесь на приём к специалисту:
Официальный сайт ФГБНУ «Научно-исследовательский институт ревматологии им. В.А. Насоновой»
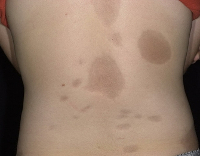
Очаговая склеродермия – это хроническое заболевание соединительной ткани, характеризующееся преимущественным поражением кожных покровов. Клинически проявляется уплотнением (индурацией) различных участков кожи с последующей атрофией и изменением пигментации, образованием контрактур. Диагноз ставится на основании симптоматики, обнаружения в крови антинуклеарного фактора и антицентромерных антител. В сомнительных случаях проводится гистологическое исследование кожи. Лечение заключается в применении глюкокортикостероидов, иммунодепрессантов, антифиброзных средств, блокаторов кальциевых каналов и проведении ПУВА-терапии. В ряде случаев выполняются хирургические операции.
МКБ-10
Общие сведения
Очаговая (локализованная, ограниченная) склеродермия – хроническое аутоиммунное заболевание из группы диффузных болезней соединительной ткани. Патология встречается повсеместно, распространенность составляет от 0,3 до 3 случаев на 100 000 человек. Чаще страдают женщины европеоидной расы. Возраст манифестации очаговой склеродермии зависит от формы. Бляшечная склеродермия чаще встречается у взрослых (30-40 лет), линейная - у детей от 2 до 14 лет, склероатрофический лихен – у женщин старше 50 лет. При локализованной форме, в отличие от системной, поражение внутренних органов в большинстве случаев либо минимально, либо отсутствует. Имеется ассоциация склеродермии с патологиями щитовидной железы (тиреоидитом Хашимото, болезнью де Кервена).

Причины
Точная причина заболевания неизвестна. Предполагается этиологическая роль бактерии Borrelia burgdorferi, вызывающей лайм-боррелиоз, однако убедительных данных за эту теорию на сегодняшний день нет. В развитии склеродермии важную роль играет наследственная предрасположенность. Были выявлены более частые случаи очаговой склеродермии среди близких родственников. При проведении генетических исследований обнаружена взаимосвязь между определенными генами гистосовместимости (HLA – DR1, DR4) и локализованной формой заболевания. Провоцирующими факторами, способствующими возникновению склеродермии, являются переохлаждения, травмы, постоянные вибрационные воздействия на кожу, прием лекарственных препаратов (блеомицина). Триггерными эффектами также обладают различные химические соединения (хлорвинил, кремний, нефтепродукты, сицилий, эпоксидная смола, пестициды, органические растворители).
Патогенез
Выделяют три основных патогенетических механизма склеродермии – фиброз (разрастание соединительной ткани), аутоиммунное повреждение и сосудистые нарушения. Иммунная аутоагрессия заключается в выработке лимфоцитами антител к соединительной ткани и ее компонентам. Также лимфоциты синтезируют интерлейкины, которые стимулируют пролиферацию фибробластов, гладкомышечных клеток и образование коллагена. Разрастающаяся при этом соединительная ткань замещает нормально функционирующую ткань. В результате повреждения эндотелия сосудов антителами и пролиферирующими гладкомышечными клетками снижается уровень простациклина (вещества, обладающего антиагрегантными и вазодилатирующими свойствами). Это приводит к спазму микрососудов, повышению адгезии и агрегации форменных элементов крови, внутрисосудистой коагуляции и микротромбозу.
Классификация
Очаговая склеродермия подразделяется на множество форм. Наиболее распространенными являются бляшечная и линейная. У ряда пациентов могут наблюдаться одновременно несколько вариантов заболевания. Существует целый ряд классификаций, но наиболее оптимальной и широко используемой считается классификация клиники Мэйо, включающей следующие разновидности очаговой склеродермии:
- Бляшечная. Данная форма в свою очередь подразделяется на поверхностную (морфеа) и узловатую (келоидоподобную). Характерны типичные участки уплотнения кожи с атрофией и нарушением пигментации.
- Линейная. К ней относятся полосовидная, саблевидная формы, а также прогрессирующая гемиатрофия лица Парри-Ромберга. Очаги располагаются в виде линий по ходу сосудисто-нервного пучка.
- Генерализованная (многоочаговая). Проявляется сочетанием бляшечного и линейного вариантов. Очаги распространены по всему телу.
- Буллезная. При данной разновидности на коже возникают пузыри с жидкостным содержимым, оставляющие после себя эрозии.
- Пансклеротическая инвалидизирующая. Наиболее неблагоприятная форма очаговой склеродермии. Характеризуется тяжелым, прогрессирующим течением, плохо поддается лечению. Поражаются все слои кожи и ткани, лежащие под ней. Развиваются грубые контрактуры суставов и длительно незаживающие язвы на коже.
- Склероатрофический лихен Цумбуша (болезнь белых пятен). Характерно образование пятен белого цвета, сопровождающихся нестерпимым зудом. Преимущественная локализация пятен – половые органы.
Симптомы
Для клинической картины типично образование на коже очагов, которые проходят три последовательных стадий развития – отек, индурацию (уплотнение) и атрофию. В начале заболевания на коже конечностей, шеи или туловища появляются пятна сиреневого или лилового цвета, имеющие нечеткие края. Размер пятен может сильно варьировать – от просяного зерна до размеров ладони и больше. На этом этапе пациент не испытывает каких-либо неприятных ощущений или боли. Затем пятна начинают отекать, кожа в центре очага уплотняется, становится блестящей, приобретает цвет слоновой кости. Пациент начинает ощущать зуд, покалывания, стянутость кожи, болезненность. Далее наступает стадия атрофии. Кожа в очагах истончается, прекращается рост волос, нарушается потоотделение, возникает стойкая дисхромия (гипер- или депигментация) и телеангиэктазии. Иногда развивается атрофодермия (участки западения кожи).
При линейной склеродермии очаги расположены по ходу нервов и сосудов. В случае локализации на коже лица очаги по внешнему виду напоминают рубец от удара саблей (саблевидная форма). Прогрессирующая гемиатрофия представляет собой глубокий процесс с поражением всех тканей половины лица - кожи, подкожной клетчатки, мышц и костей лицевого скелета, что приводит к выраженной деформации лица, обезображивающей внешний вид пациента. Также происходит атрофия половины языка и снижение вкусовой чувствительности.
Из внекожных признаков очаговой склеродермии стоит отметить офтальмологические и неврологические проявления при гемиатрофии Парри-Ромберга. Они включают выпадение ресниц и бровей на стороне поражения, западение глазного яблока из-за атрофии глазных мышц и орбитальной клетчатки, нейропаралитический кератит, головокружения, когнитивные нарушения, мигренозные головные боли, эпилептические припадки. Также возможно развитие феномена Рейно. Симптомы синдрома Рейно следующие – стадийное изменение окраски кожи пальцев рук вследствие вазоспазма и последующей гиперемии (бледность, цианоз, покраснение), сопровождающееся онемением, болью и покалыванием в пальцах рук. Остальные экстрадермальные проявления, характерные для системной склеродермии, встречаются крайне редко.
Осложнения
Наиболее распространенная проблема рассматриваемого заболевания – косметические дефекты. Серьезные осложнения, представляющие угрозу для жизни больного, возникают редко. К ним относятся нарушение мозгового кровообращения при гемиатрофии лица, ишемия и гангрена пальцев рук при феномене Рейно, выраженные контрактуры суставов, инвалидизирующие пациента. Через несколько лет после дебюта болезни могут развиться тяжелые поражения внутренних органов – фиброз легких, легочная гипертензия, фиброз миокарда, перикардит, стриктуры пищевода, острая нефропатия, почечная недостаточность.
Диагностика
Пациентов с очаговой склеродермией курируют врачи ревматологи и дерматологи. При постановке диагноза учитывается клиническая картина, семейный анамнез. Все методы диагностики направлены в первую очередь на определение степени вовлечения внутренних органов и исключение системной склеродермии. С этой целью применяются следующие исследования:
- Лабораторные. В анализах крови выявляются эозинофилия, повышение уровня ревматоидного фактора, гаммаглобулинов, высокие титры антицентромерных антител и антинуклеарного фактора (АНФ). Наличие антител к топоизомеразе (анти-Scl 70) свидетельствует в пользу системного процесса. При развитии «склеродермической почки» в моче появляются белок и эритроциты.
- Инструментальные. При капилляроскопии наблюдается дилатация капилляров без участков некроза. По данным ФЭГДС могут встречаться признаки эзофагита, стриктуры пищевода. При фиброзе миокарда на ЭКГ иногда обнаруживаются нарушения ритма сердца, на ЭхоКГ – зоны гипокинеза, выпот в перикардиальную полость. На рентгенографии или компьютерной томографии легких отмечаются интерстициальные изменения.
- Гистологическое исследование биоптата кожи. Заключительный этап, позволяющий достоверно поставить диагноз. Проводится при сомнительных результатах предыдущих исследований. Характерны следующие признаки - инфильтрация лимфоцитами, плазмоцитами и эозинофилами в ретикулярном слое дермы, утолщенные коллагеновые пучки, набухание и склероз сосудистой стенки, атрофия эпидермиса, сальных и потовых желез.
Очаговую склеродермию дифференцируют с другими формами склеродермии (системной, склеродермой Бушке), дерматологическим заболеваниями (саркоидозом кожи, липонекробиозом, склеродермоподобной формы поздней кожной порфирии, базально-клеточным раком), поражением мягких тканей (панникулитом, липодерматосклерозом, эозинофильным фасциитом). В дифференциальной диагностике принимают участие онкологи, гематологи.
Лечение
Этиотропной терапии не существует. Метод лечения и вид лекарственного средства необходимо подбирать с учетом формы заболевания, тяжести течения и локализации очагов. При линейной и бляшечной формах используются топические глюкокортикостероиды высокой и сверхвысокой активности (бетаметазон, триамцинолон), синтетические аналоги витамина Д. При выраженной индурации кожи эффективны аппликации с диметилсульфоксидом. В случае поражений внутренних органов с целью уменьшения фиброзообразования назначаются пеницилламин и инъекции гиалуронидазы.
При неглубоких процессах хорошим терапевтическим действием обладает ПУВА-терапия, которая включает облучение кожи ультрафиолетовыми волнами длинного спектра с одновременным пероральным или наружным применением фотосенсибилизаторов. Тяжелое поражение кожи служит показанием к применению иммунодепрессантов (метотрексата, такролимуса, микофенолата), синдром Рейно - блокаторов кальциевых каналов (нифедипина) и препаратов, улучшающих микроциркуляцию (пентоксифиллина, ксантинола никотината). При склероатрофическом лихене проводится низкоинтенсивная лазеротерапия. В случае развития контрактур суставов, значительно затрудняющих движения, или грубых деформаций скелета и косметических дефектов лица требуется хирургическая операция.
Профилактика и прогноз
В подавляющем большинстве случаев очаговая склеродермия имеет доброкачественное течение. Правильно подобранная терапия позволяет добиться регресса симптомов. Иногда наступают спонтанные ремиссии заболевания. Неблагоприятные исходы возникают при тяжелых формах (прогрессирующей гемиатрофии лица, пансклеротической инвалидизирующей склеродермии), а также поражении внутренних органов. Эффективных методов профилактики не разработано. Рекомендуется избегать или максимально ограничить контакт кожи с химическими соединениями (кремнием, сицилием, хлорвинилом, нефтепродуктами, органическими растворителями, пестицидами, эпоксидной смолой).
2. Ревматические заболевания/ Под ред. Дж.Х. Клиппела, Дж.Х. Стоуна, Л.Дж. Кроффорд, П.Х. Уайт – 2012.
3. Диффузные болезни соединительной ткани: руководство для врачей/ под ред. проф. Мазурова В.И. –2009.
Лечение, которое устраняет причину системной склеродермии и позволяет вылечить болезнь, пока никому неизвестно. С другой стороны, комбинированная симптоматическая терапия доказала свою ценность, поэтому акцент в современных схемах лечения делается именно на ней. Терапия фокусируется на трех типах поражений, которые характеризуют системную склеродермию. Это повреждение мелких сосудов, воспалительная реакция в соединительной ткани и видоизменение коллагеновых волокон.
На сегодняшний день основные принципы лечения склеродермии, следующие:
- своевременность;
- последовательность;
- длительность;
- индивидуальность;
- постоянная коррекция
Лечение склеродермии проводят консервативными методами. Оно длительное и эффект зависит не только от квалификации и опытности врача, но и от настойчивости и целеустремленности самого пациента.
Лекарственная терапия
Если профилактических мер недостаточно для предотвращения синдрома Рейно, врач назначает дополнительные лекарства. Таблетки с антагонистами кальция оказывают вазодилататорный эффект и снижают частоту и тяжесть судорог. Вещество илопрост также оказывает противовоспалительное действие. Благодаря ему быстрее заживают открытые раны на кончиках пальцев, он предотвращает их образование, но минус средства в том, что назначается только парентерально.
Активный ингредиент силденафил, который известен как половой энхансер, а также другие вещества из группы ингибиторов фосфодиэстеразы-5, проявляют аналогичный эффект, как илопрост. Их можно принимать в форме таблеток, но они еще не были официально одобрены для лечения системной склеродермии. Врач и пациент должны подробно обсудить, подходит ли терапия в его ситуации. Таблетки, содержащие ингредиенты bosentan и sitaxentan из новой группы антагонистов рецептора эндотелина, одобрены для предотвращения новых открытых областей на кончиках пальцев при системной склеродермии.
У больных на ранней стадии лечение метотрексатом также может улучшить состояние кожи. Это лекарство успешно применялось много лет для лечения различных патологий, но до сих пор официально не одобрено для использования при системной склеродермии. Поэтому врач и пациент должны подробно обсудить, подходит ли терапия в конкретном случае, какие риски существуют и какие побочные эффекты могут возникнуть.
При изжоге в контексте системной склеродермии применяются так называемые антагонисты Н2-рецепторов, такие как ингибиторы ранитидина и протонного насоса, пантопразол. Эти препараты уменьшают производство кислоты в желудке и улучшают рефлюкс-эзофагит. При дисфагии, а также при ощущении вздутия или тошноты после еды, помогает домперидон. Этот препарат способствует качественной транспортировке еды в кишечник.
При легочной артериальной гипертензии антагонисты рецептора эндотелина понижают артериальное давление в легочных артериях и улучшают физическую работоспособность пострадавшего. Острое воспаление в соединительной ткани легких (альвеолит) следует лечить сильными противовоспалительными препаратами, такими как циклофосфамид или азатиоприн в сочетании с препаратом кортизона (глюкокортикоидом).
В случаях почечного поражения ингибиторы АПФ, такие как рамиприл, могут препятствовать дальнейшему повреждению почек. Однако, если функция почек внезапно ухудшается (почечная недостаточность) и кровяное давление резко возрастает, врач доставляет ингибиторы АПФ в особенно высоких дозах и вызывает интенсивную терапию. В особенно тяжелых случаях он проводит промывание крови (диализ) в течение нескольких дней до восстановления функции почек.
Препараты кортизона (глюкокортикоиды) в сочетании с метотрексатом помогают воспалению скелетной мускулатуры (миозит). Последнее вещество еще официально не одобрено для лечения системной склеродермии.
Занимается лечением системной склеродермии ревматолог. Но поскольку системная склеродермия может влиять на очень разные системы и органы, больному человеку в идеале следует лечиться как у дерматолога, так и у ревматолога. Кроме того, если болезнь поражает определенные внутренние органы, в медицинское обслуживание также должны быть вовлечены врачи других специальностей, такие как гастроэнтерологи (желудочно-кишечный тракт), пульмонологи (легкие), кардиологи (сердце) и нефрологи (почки).
Лечение болезни должно проводиться опытными квалифицированными специалистами. Многие лекарства имеют серьезные побочные эффекты, поэтому самолечение недопустимо. Врач расписывает индивидуальную схему терапии, обосновывает выбор каждого препарата и выбирает оптимальную дозу. Используются такие группы медикаментов, как противовоспалительные, сосудорасширяющие, иммунодепрессанты, ферментные препараты, блокаторы эндотелиновых рецепторов и т.д.
Локально назначают мази и гели, которые облегчают проявления феномена Рейно.
Физиотерапия при лечении системной склеродермии
Физиотерапевтические сеансы помогают купировать воспаление, регулирует обмен соединительной ткани, улучшает микроциркуляцию. Пользуются популярностью бальнеотерапия – особенно сероводородные и радоновые ванны, ультрафонофорез, парафинотерапия, аппликации с озокеритом, диатермия.
Световая обработка (фототерапия) с помощью UVA-света помогает против воспаления, затвердевания и утолщения кожи. Для этой цели дерматолог использует особенно длинноволновое УФ-излучение (UVA-1) или, альтернативно, UVA-свет с очень разными длинами волн (широкий спектр UVA). Перед тем, как подвергаться широкому спектру UVA, дерматолог повышает светочувствительность кожи с помощью активного вещества из группы псоралина. Эта комбинация псорален и UVA коротко называется PUVA. В зависимости от того, какая кожа должна лечиться в каждом случае, врач вводит псорален наружно (крема PUVA) или перорально (системный PUVA), добавляет в воду (ванна PUVA). Световые волны проникают под кожу, где энергия преобразуется в химическую и изменяет структуру аномальных клеток.
Важные сведения о лечении PUVA
Существует несколько форм терапии PUVA, включая ванну / крем PUVA-терапию или потребление таблеток и ультрафиолетовое излучение (пероральная терапия PUVA, системная PUVA-терапия). Врач расскажет подробно прежде чем начинать терапию о возможных рисках и побочных эффектах лечения PUVA (расстройство кишечника,
Особенной и дорогой разновидностью лечения PUVA является экстракорпоральный фотоферез (ECP). Этот современный метод уничтожает воспалительные клетки в крови под воздействием света особой длины волны. Для этой цели, кровь собирается из сосудов в специальное устройство. Там она смешивается с раствором псоралена и подвергается воздействию UVA в специальном облучателе. Затем лекарство отфильтровывают и кровь возвращается в вену. Длительность курса терапии зависит от клинического эффекта и от переносимости процедуры.
Физиотерапевтические процедуры назначаются врачом вне обострения заболевания.
Для обеспечения гибкости пальцевых суставов пациенты с системной склеродермой должны всегда выполнять специальные упражнения для суставов каждый день. Если пальцы опухли, может оказаться полезным дополнительный лимфодренаж. Упражнения достаточно простые, они не требуют специальных условий, но, если ни будут выполняться систематически эффект будет ощутим – тугоподвижность уменьшается, кровообращение улучшается, дискомфорт становится минимальным:
- растирайте ладони в течение нескольких секунд;
- сжимайте и разжимайте пальцы в кулак;
- сожмите пальцы в кулак и поочередно разожмите каждый палец;
- прикасайтесь большим пальцем к подушечкам каждого пальца на этой же руке;
- положите руки на стол ладонью вниз, имитируйте игру на пианино;
- встряхивайте кисти, чтобы пальцы стали «безвольными»
Упражнения надо выполнять в одинаковом темпе, регулярно, обеими руками 3-4 раза в день. Не стоит прикладывать усилий, не надо отвлекаться, внимание следует сосредоточить на каждом движении.
Категорический отказ от курения
Поскольку никотин является сильным сосудистым ядом, пострадавшие не должны курить в любом случае. Мало того, пассивное курение не менее опасно для страдающих склеродермией.
Защита рук и ног от холода
Пациенты с системной склеродермией должны тщательно защищать руки и ноги от холода. Для этого им следует придерживаться следующих рекомендаций:
- избегать контакта с холодной водой;
- носки из натуральной шерсти и сапоги на толстой подошве должны приниматься как должное зимой;
- иногда лучше выбрать две тонкие пары носков, эффект будет лучше- толстые носки, не значит теплые;
- обувь надо выбирать просторную, чтобы можно было положить утепленные стельки, кроме того, между обувью и ногой должна быть прослойка воздуха, которая дополнительно защищает пальцы ног от охлаждения;
- зимой надо носить сверхплотные перчатки или варежки; варежки даже предпочтительнее выбирать, так как в них пальцы находятся вместе и дольше держат тепло;
- весной и осенью защищать руки перчатками; утренние температуры в России большую часть года на основной территории часто настолько низки, что пребывание на открытом воздухе в это время может вызвать синдром Рейно, поэтому больные должны носить хотя бы кожаные перчатки с тонкой подкладкой весной и осенью;
- холодные рули автомобиля могут быть снабжены искусственными меховыми покрытиями;
- пользоваться вспомогательными средствами для обогрева конечностей в холодное время года - специальными нагреваемыми перчатками и подошвами для обуви, карманными обогревателями: сейчас в продаже можно найти небольшие тепловые подушечки, которые хорошо вписываются в карман пальто и выделяют тепло из-за химических или физических процессов;
- избегать переохлаждения - если приходится надолго выходить на мороз, брать с собой термос с горячим напитком, засахаренный имбирь, который обладает согревающим эффектом;
- защищать руки от холода в быту – надевать рукавицы, когда приходится что-то доставать из холодильника, не мыть фрукты и овощи холодной водой и т.д.
- во время холодной погоды прикрывать уши и часть лица теплым шарфом
Питание
Специальной диеты у больных склеродермией нет. Но, если пациенты правильно откорректируют свое питание и серьезно отнесутся к рациону, они могут значительно уменьшить проявления болезни и облегчить свое состояние. Упор желательно делать на рыбу и морепродукты, в которых содержится Омега-3 жирные кислоты (тунец, скумбрия, лосось, жирная сельдь). Омега-3 в большом количестве находится в тофу. Соевые бобы хороши еще тем, что их можно добавлять в любые блюда, они легко мимикрируют под их вкус, поставляя ценный белок в организм. Молочные продукты снабдят больных необходимым кальцием, а витамин Д содержится в печени рыб и зеленых листовых овощах. Бобовые и орехи являются источником цинка, калия и магния и укрепляют иммунную систему. Помимо выбора правильных и полезных продуктов надо придерживаться следующих советов:
- ограничить количество соли;
- при поражении почек уменьшить прием жидкости;
- принимать мягкую, кашицеобразную пищу;
- избегать холодных и горячих блюд;
- получать достаточное количество калорий;
- принимать пищу небольшими порциями;
- избегать острых блюд
Чем раньше был поставлен диагноз и начато лечение, тем больше шансов, что болезнь не будет быстро прогрессировать и не будет опасной для жизни. Кожные формы склеродермии после своевременного лечения имеют благоприятный прогноз. Очень важно правильно подобрать схему терапии, чтобы избежать осложнений. Лечение должно быть последовательным, длительным, ранним.
Результат терапии будет зависеть не только от квалификации и опытности специалиста, но и добросовестности и терпения самого пациента.
ДЛЯ СВЯЗИ С НАМИ
Чтобы получить полную информацию о видах лечения и профилактике заболеваний ортопедии, ревматологии или неврологии, пожалуйста, обратитесь к нам:

Наш адрес - г. Москва, ул. Трифоновская 11
Так как причины, вызывающие системную склеродермию, в полной мере не изучены, то и специфической профилактики ее нет.
Важно убрать факторы, ее провоцирующие, и стараться:
- избегать переохлаждения и длительного воздействия холода на пальцы;
- не перегреваться, избегать длительного нахождения на солнце;
- отказаться о курения,
- помнить о вреде пассивного курения;
- избегать травм пальцев;
- уходить от стрессов;
- избегать производственных вредностей (вибрации, паров растворителей, контакта с вредными веществами);
- ограничить взаимодействие с бытовыми чистящими средствами;
- питаться правильно и разнообразно здоровой и качественной пищей, не включать в рацион пряные, острые и холодные продукты;
- помнить о пользе закаливания и тренировке сосудов контрастным душем
Если человек уже болен системной склеродермией, не стоит отчаиваться. Лечение – сложный и длительный процесс, требуется терпение и добросовестность в выполнении всех рекомендаций специалиста. Если соблюдать все советы, если тщательно следовать схеме терапии, если не запускать болезнь, то можно поддерживать организм в нормальном состоянии. Да и медицина не стоит на месте, а развивается огромными шагами. Вполне вероятно, что скоро будет открыто средство, которое сможет бороться с этим недугом.
Ответы на наиболее задаваемые вопросы страдающих системной склеродермией
Заразиться этой патологией нельзя, так как при ССД происходит сбой работы иммунитета и клеток, ответственных за образование коллагеновых волокон. Что именно является триггером пока не совсем ясно, но точно известно, в основе болезни лежит генетическая предрасположенность. За счет каких-то пока неизвестных точно факторов, ген мутирует, активизируется, провоцирует появление специфического белка, который воспринимается организмом как чуждая структура и атаковывается.
Недуг не считается наследственной патологией, но предрасположенность на генном уровне играет роль в появлении заболевания. Согласно медстатистики большинство больных имеют здоровых детей.
Соблюдение постельного и полупостельного режима становится важным и нужным при тяжелых проявлениях болезни, при поражении внутренних органов. В этих ситуациях даже легкая физическая нагрузка может спровоцировать ухудшение. В остальных случаях пациент не должен уменьшать физическую активность, мало того, врачи, наоборот, советуют больше двигаться, регулярно выполнять лечебную физкультуру, больше проводить времени на свежем воздухе (если температура позволяет). Мышцы необходимо нагружать, суставы должны работать, а при отсутствии движения болезнь будет быстрее прогрессировать.
При склеродермии часто поражаются слизистые. Они становятся сухими. Изменения касаются и носовой полости. Клинически это проявляется атрофическим ринитом. Сопутствующее утолщение уздечки языка, фарингит усугубляют катар верхних дыхательных путей.
Нет. Однозначности в этом вопросе нет. Есть люди, у которых возникают периодические проявления феномена, и они не приводят к поражению кожи. Но в этом случае все равно стоит обратиться к ревматологу, чтобы обследовать пальцы на предмет выявления сосудистых изменений и исключить склеродермию. В любом случае, надо сделать несколько визитов к врачу на протяжении нескольких лет (месяцев), чтобы он видел течение в динамике.
Беременность возможна. Склеродермия не является прямым противопоказанием для зачатия и рождения ребенка. Хорошие шансы выносить ребенка у больной без выраженных изменений со стороны других органов на начальных стадиях болезни. Но беременность может серьезно обострить течение болезни, так как происходит серьезный гормональный взрыв, и это уже может грозить существенным риском и для самой женщины, и для плода. Особенно сложный второй период беременности. На поздних сроках возможны преждевременные роды и мертворождение. Поэтому планирование беременности должно быть обязательно согласовано с лечащим врачом. Специалист откорректирует схему терапии, будет регулярно наблюдать за пациенткой в течение всего срока, а при необходимости предложит госпитализацию.
Сосуды реагируют не только на холод, но и на высокую температуру. Во время болезни сосуды становятся особенно уязвимыми, поэтому парные, сауны, горячие ванны необходимо исключить.
Бассейн посещать можно, если вода в нем не будет холодной, если в помещении не будет сквозняков, если после принятия душа, тщательно вытирать кожу полотенцем и не допускать переохлаждения.
В летнее время не стоит планировать отдых на море. Лучше выбирать сезон, когда солнечная активность не такая сильная. Купаться можно только, если температура воды теплая и находиться в ней не больше получаса. После выхода из воды надо сразу вытираться и смазывать кожу специальным защитным средством. Загорать нельзя, следует находиться в тени.
Специальной диеты при ССД нет. Но скорректировав свой рацион можно добиться улучшения состояния. Питание должно быть разнообразным, количество калорий не уменьшается. Следует ограничить острые и раздражающие продукты, отказаться от перца и жгучих приправ, ограничить употребление крепкого кофе, алкоголя и газированных напитков. В связи со снижением перистальтики, быстрого чувства насыщения и ощущения переполненности желудка, при явлениях дисфагии (затрудненного глотания) прием пищи должен быть частым и небольшими порциями, еда - теплой и мягкой (протертой или в виде пюре). Твердую пищу надо запивать водой.
Рождение ребенка со склеродермией возможно, но встречается очень редко. Малыш отстает в физическом развитии от своих сверстников, часто болеет.
Кожа вовремя болезни становится сухой и легкоранимой. За ней надо усиленно ухаживать и защищать ее:
- мыть руки теплой водой жидким мылом, содержащим смягчители или крем;
- несколько раз в день использовать кремы для рук и ног с ланолином;
- во время маникюра не обрабатывайте кутикулы ножницами, аккуратно смягчайте их другим способом;
- мыть посуду в резиновых перчатках;
- при игре на пианино или гитаре, вязании, печатании быть внимательным, быстрые движения могут травмировать уязвимые концы пальцев;
- регулярно делать гимнастику для пальцев;
Нет, нельзя! Курение вредно для любого человека, но для страдающего склеродермией, оно абсолютно противопоказано! Никотин сужает сосуды, вызывает новые атаки, ухудшает течение болезни, способствует возникновению серьезных осложнений. Мало того, лекарства не работают, если в это же время продолжать курить. Причем вредно и пассивное курение.
К сожалению, на сегодняшний день, врачи не могут вылечить болезнь. Это хроническая патология, которая длится многие годы. Но подавить ее активность, уменьшить скорость прогрессирования все-таки можно. Эффект лечения зависит от целеустремленности пациента, его настойчивости и добросовестном выполнении всех назначений врача. Врача необходимо посещать минимум 1 раз в 6 месяцев даже в состоянии ремиссии.
Изменение образа жизни при склеродермии
При правильном подходе к терапии болезни можно избежать опасных осложнений и жить полноценно, ограничивая себя только в некоторых моментах.
- Оберегать открытые участки тела от холода (особенно руки, уши и лицо). Пальцы ног являются тоже уязвимыми, поэтому ноги должны находиться в тепле, зимой – в шерстяных носках, а обувь не должна быть узкой, выбирать зимние сапоги (туфли) надо с широким мыском. Осенью и весной носить перчатки. Вместо перчаток зимой лучше использовать варежки, в этом случае пальцы будут дольше сохранять тепло. Часть лица и уши в прохладное время надо закрывать теплым шарфом.
- Надевать рукавицы даже вытаскивая продукты из холодильника.
- Если руль автомобиля без подогрева, то надо пользоваться теплыми меховыми покрытиями для него.
- Избегать кондиционеров, прямых лучей солнца и перепадов температуры. Под рукой всегда должна быть безрукавка, шаль или джемпер, если помещение холодное, ими можно воспользоваться.
- Не купаться в холодных водоемах, посещать бассейн только с теплой водой;
- Не мыть фрукты/овощи холодной водой, не погружать кисти в прохладную воду.
- Летом носить шляпы с широкими полями или бейсболки с длинными козырьками.
- Категорично отказаться от вредных привычек и особенно от курения. Не находиться рядом с активными курильщиками, пассивное курение также является ядом для организма.
- Принимать пищу небольшими порциями, в пюреобразном состоянии (при дисфагии), в теплом виде. Избегать горячего, холодного, раздражающего, острого, кофе, пряных напитков и маринадов. Исключить газированные напитки и алкоголь. Выпечку ограничить (особенно во время гормонотерапии)
- Не ложиться спать в холодную постель. Необходимо предварительно ее согреть грелкой или электрическим одеялом. Если ноги мерзнут, надевать носки перед сном.
- Наполнять ванну теплой водой и закрывать дверь, когда моетесь, чтобы температура в ванной комнате не падала.
Профилактика склеродермии на сегодняшний день сводится к здоровому образу жизни и к избеганию факторов внешней среды, которые могут спровоцировать этот опасный недуг.
ДЛЯ СВЯЗИ С НАМИ
Чтобы получить полную информацию о видах лечения и профилактике заболеваний ортопедии, ревматологии или неврологии, пожалуйста, обратитесь к нам:

Наш адрес - г. Москва, ул. Трифоновская 11
Шевцова Т.П. Клиника им. Е.М. Тареева, Первый МГМУ им. И.М. Сеченова (Сеченовский Университет), Москва , Надточеева В.Б. Факультет фундамен- тальной медицины, МГУ им. М.В. Ломоносова , Нимирицкая С.В. Факультет фундамен- тальной медицины, МГУ им. М.В. Ломоносова , Акулкина Л.А. Клиника им. Е.М. Тареева, Первый МГМУ им. И.М. Сеченова (Сеченовский Университет), Москва , Буланов Н.М. Клиника им. Е.М. Тареева, Первый МГМУ им. И.М. Сеченова (Сеченовский Университет), Москва , Новиков П.И. Клиника им. Е.М. Тареева, Первый МГМУ им. И.М. Сеченова (Сеченовский Университет), Москва
Оценка влияния ритуксимаба на течение интерстициального поражения легких, фиброз кожи и суставной синдром у пациентов с системной склеродермией (ССД).
Материалы и методы
В ретроспективное исследование включали всех пациентов с ССД, которые получали лечение ритуксимабом. Диагноз ССД устанавливали в соответствии с классификационными критериями ACR-EULAR 2013 г. Эффективность ритуксимаба оценивали через 1 год, а также в конце наблюдения на основании динамики форсированной жизненной емкости легких (ФЖЕЛ) и диффузионной способности легких по оксиду углерода (DLCO), счета DAS-28 ESR/CRP и модифицированного кожного счета по Роднану.
Ритуксимаб применяли у 14 больных ССД в возрасте в среднем 50,5 лет (от 29 до 66 лет), в том числе 12 женщин. У 13 из них имелось интерстициальное поражение легких. Все пациенты ранее получали глюкокортикостероиды и/или различные иммуносупрессивные препараты, в том числе циклофосфамид и микофенолата мофетил. Медиана ФЖЕЛ после лечения ритуксимабом достоверно не изменилась, а медиана DLCO достоверно увеличилась. Снижения этих показателей ни у одного пациента отмечено не было. У 10 (71,4%) пациентов, получавших лечение ритуксимабом, через год выявлено уменьшение модифицированного кожного счета по Роднану, а у 4 пациентов этот показатель не изменился. Медианы счета DAS28/CRP и DAS-28/ESR достоверно снизились через год после начала лечения ритуксимабом (p=0,007 и р=0,017, соответственно). У пациентов, получавших глюкокортикостероиды, средняя суточная доза преднизолона через год была достоверно ниже исходной (p=0,043). Переносимость ритуксимаба (медиана длительности лечения 2 года; от 1 до 6 лет) в целом была хорошей.
Полученные данные свидетельствуют о том, что ритуксимаб оказывает стабилизирующее влияние на показатели функции легких, вызывает уменьшение фиброза кожи и суставного синдрома у части больных ССД, не ответивших на другие иммуносупрессивные препараты.
Системная склеродермия (ССД) – аутоиммунное заболевание, сопровождающееся вовлечением в воспалительный процесс соединительной ткани и проявляющееся изменениями кожи, поражением внутренних органов, сосудов и суставов [1]. ССД характеризуется одним из наиболее высоких уровней смертности среди системных заболеваний соединительной ткани [2]. Прогрессирующее интерстициальное поражение легких является ведущей причиной смерти при ССД [3], при этом возможности терапии до сих пор ограничены [4]. Патогенез ССД изучен недостаточно, однако полагают, что ключевую роль в развитии данного системного заболевания играют иммунологические нарушения, в том числе активация В-клеточного звена иммунитета 5. Результаты опубликованных ранее серий наблюдений и неконтролируемых исследований продемонстрировали возможную эффективность ритуксимаба (химерное моноклональное антитело мыши/человека, которое специфически связывается с трансмембранным антигеном CD20 на поверхности В-лимфоцитов) в лечении поражения кожи и легких у пациентов с ССД 17. В исследовании European Scleroderma Trials and Research group (EUSTAR) и в проспективном когортном исследовании было отмечено, что у пациентов, получавших лечение ритуксимабом, наблюдались положительная динамика поражения кожи, особенно у пациентов с диффузной формой, а также стабилизация показателей функции внешнего дыхания [23,24]. Ритуксимаб характеризовался хорошим профилем безопасности у пациентов с ССД [23].
Целью ретроспективного исследования была оценка влияния ритуксимаба на течение интерстициального поражения легких, ние интерстициального поражения легких, фиброз кожи и суставной синдром у пациентов с ССД.
Материал и методы
В ретроспективное исследование включали всех пациентов с ССД, которые получали лечение ритуксимабом в клинике им. Е.М. Тареева с 2010 по 2020 г. Диагноз системной склеродермии устанавливали в соответствии с классификационными критериями ACR-EULAR 2013 года [25].
Регистрировали демографические показатели, длительность заболевания от возникновения первого “не-Рейно" симптома, клиническую форму, данные о предшествующем лечении другими препаратами и их дозировки, модифицированный кожный счет по Роднану, наличие/отсутствие легочного фиброза, форсированную жизненную емкость легких (ФЖЕЛ) в % от должной, диффузионную способность легких по оксиду углерода (DLCO) в % от должной, число болезненных и припухших суставов, DAS-28 ESR/CRP, уровень С-реактивного белка (СРБ), число инфузий и дозировку ритуксимаба, данные о сопутствующем лечении иммуносупрессивными средствами и глюкокортикостероидами.
Эффективность ритуксимаба оценивали через 1 год, а также в конце наблюдения на основании динамики показателей функции легких, суставного синдрома и кожного счета. Критерием прогрессирования легочного фиброза считали снижение ФЖЕЛ по крайней мере на 10% и/или DLCO по крайней мене на 15% [26]. Критерием прогрессирования кожного фиброза считали нарастание кожного счета более чем на 5 баллов или увеличение кожного счета по крайней мере на 25% [27]. Динамику суставного синдрома оценивали на основании индекса активности DAS-28 ESR/CRP.
Безопасность ритуксимаба оценивали на основании нежелательных явлений, в том числе гипогаммаглобулинемии [28] и инфекций.
Статистический анализ. Нормальность распределения данных оценивали с помощью теста Шапиро-Уилка. Демографические и исходные клинические характеристики представлены в виде медианы и межквартильного интервала для непрерывных переменных и в виде процентов для категориальных переменных. Сравнение непрерывных переменных проводилось с использованием U-критерия Манна-Уитни. Категориальные переменные между группами сравнивали при помощи точного теста Фишера или критерия χ2 Пирсона. Различия считали статистически значимыми при p менее 0,05. Статистическая обработка данных осуществлялась с использованием программного обеспечения STATISTICA 13.
Результаты
Характеристика пациентов. Ритуксимаб применяли у 14 больных ССД в возрасте в среднем 50,5 лет (от 29 до 66 лет), в том числе 12 женщин. Медиана продолжительности болезни с момента появления первого “не-Рейно" симптома составила 5,7 лет (от 2 до 19 лет). У большинства больных была диагностирована лимитированная форма ССД (табл. 1) и определялся антинуклеарный фактор (АНФ) в титре выше 1:160. Антитела к топоизомеразе были выявлены у 3 (21,4%) пациентов, антицентромерные антитела – у 4 (28,5%). Пред шествующее лечение циклофосфамидом проводилось 5 (35,7%) пациентам, микофенолата мофетилом – 6 (42,8%), азатиоприном – 4 (28,5%), гидроксихлорохином – 6 (42,8%), колхицином – 1 (11,1%), D-пеницилламином – 1 (%).
| Значения | |
|---|---|
| Женщины, n (%) | 12 (85,7) |
| Возраст, годы | 50,5 (36; 64) |
| Клиническая форма, n (%) | |
| диффузная | 4 (28,6) |
| лимитированная | 10 (71,4) |
| Давность болезни, годы | 5,3 (2,4; 8.1) |
| Давность болезни, n (%) | |
| (%)≤5 лет | 7 (50) |
| >5 лет | 7 (50) |
| Синдром Рейно, n (%) | 14 (100) |
| Дигитальные рубчики, n (%) | 5 (35,7) |
| Интерстицальное поражение легких, n (%) | 13 (92,8) |
| Снижение ФЖЕЛ ≤80% от должной, n (%) | 4 (28,6) |
| Снижение DLCO ≤80% от должной, n (%) | 10 (71,4) |
| Мышечно-скелетные проявления, n (%) | 10 (71,4) |
| АНФ в титре >1:160, n (%) | 13 (92,8) |
| антитела к топоизомеразе (anti-Scl-70) | 3 (21,4) |
| антицентромерные антитела (АСА) | 4 (28,6) |
| Перекрестный синдром, n (%) | |
| 5 (35,7) | полимиозит |
| 2 (14,3) | синдром Шегрена |
| системная красная волчанка | 1 (7,1) |
| Медиана дозы преднизолона, мг/сут | 8,8 (3,3; 13,7) |
У 13 из 14 больных показанием к лечению ритуксимабом было сохранение или прогрессирование интерстициального поражения легких на фоне предшествующей терапии. У одного пациента с перекрестным синдромом (ССД + системная красная волчанка) ритуксимаб был назначен в связи с наличием суставного синдрома и гематологических нарушений. Всем больным ритуксимаб вводили внутривенно в дозе 500 или 1000 мг после премедикации метилпреднизолоном (250-500 мг внутривенно). При этом трое больных получили 2 г (2 инфузии по 1000 мг с интервалом в 6 месяцев), двое – 3 г (3 инфузии по 1000 мг с интервалом в 6 месяцев), одна – 4 г (4 инфузии по 1000 мг с интервалом в 6 месяцев), семь – 5 г (5 инфузий по 1000 мг с интервалом в 6 месяцев), одна – 9,5 г (8 инфузий по 1000 мг с интервалом в 6 месяцев, далее 3 инфузии по 500 мг с интервалом в 6 месяцев), одна – 14 г (2 г –индукционная доза, затем 12 инфузий по 1000 мг каждые 6 месяцев).
Во время лечения ритуксимабом 10 (71,4%) пациентов получали лечение глюкокортикостероидами, при этом медиана дозы преднизолона составила 8,8 мг/сут (от 5 до 25 мг/сут). У 6 (42,8%) пациентов ритуксимаб применяли в комбинации с микофенолата мофетилом (у 4) или азатиоприном (у 2). Гидроксихлорохин получали 5 пациентов, колхицин – 1.
Поражение легких. Медиана ФЖЕЛ после лечения ритуксимабом достоверно не изменилась, а медиана DLCO достоверно увеличилась (табл. 2). Снижения ФЖЕЛ или DLCO ни у одного пациента отмечено не было. Увеличение ФЖЕЛ наблюдалось у 7 (50,0%) из 14 больных, а увеличение DLCO – у 8 (57,1%).
| Параметры | Исходно | Через год | р |
|---|---|---|---|
| ФЖЕЛ, % от должной | 79 (63; 81) | 83 (76; 86) | 0,111 |
| DLCO, % от должной | 66 (42; 81) | 75 (49; 85) | 0,004 |
| Кожный счет, баллы | 9,3 (5,5; 12,3) | 8,3 (5,0; 11,2) | 0,024 |
| DAS-28/CRP | 3,7 (2,8; 4,1) | 2,8 (2,2; 3,3) | 0,007 |
| DAS-28/ESR | 3,2 (2,1; 4,1) | 2,6 (2,0; 3,0) | 0,017 |
| СРБ, мг/л | 8,9 (3,5; 13,9) | 4,1 (2,2; 6,9) | 0,051 |
| Преднизолон, мг/сут | 10,8 (4,5; 15,6) | 6,5 (2,4; 12,0) | 0,043 |
Фиброз кожи. У 10 (71,4%) пациентов, получавших лечение ритуксимабом, через год выявлено уменьшение кожного счета по Роднану, у а 4 пациентов этот показатель не изменился. Наиболее выраженное снижение кожного счета (на 4-5 баллов) наблюдалось у трех пациентов с диффузной формой ССД (двое из них получали дополнительно микофенолата мофетил в дозе 1000 мг/сут) и у одной пациентки с лимитированной формой ССД и исходным кожным счетом, составлявшим 13 баллов (помимо ритуксимаба она получала терапию азатиоприном).
Суставной синдром. Медианы счета DAS-28/CRP и DAS-28/ESR достоверно снизились через год после начала лечения (p=0,007 и р=0,017). Случаев усиления суставного синдрома на фоне лечения ритуксимабом не было.
Показатели воспаления и сопутствующее лечение. Уровень СРБ во время лечения достоверно не изменился (р=0,051), однако у двух пациентов с исходно повышенным значением этого показателя он значительно снизился. У пациентов, получавших глюкокортикостероиды, средняя суточная доза преднизолона через год была достоверно ниже исходной (p=0,043) (табл. 2).
В нашем ретроспективном исследовании лечение ритуксимабом (медиана дозы 2 г за 12 мес) оказывало благоприятное влияние на показатели функции легких, кожный счет по Роднану и суставной синдром у 14 больных ССД. В исследование были включены пациенты с развернутой формой заболевания, медиана длительности которого составляла около 6 лет. Все больные ранее получали глюкокортикостероиды и/или различные иммуносупрессивные препараты, включая циклофосфамид и микофенолата мофетил. Более чем у 70% пациентов до назначения ритуксимаба отмечалось снижение DLCO менее 80% от должного, хотя ФЖЕЛ была снижена только у 28% больных. При лечении ритуксимабом ни у одного больного не было отмечено ухудшения этих показателей. Медиана ФЖЕЛ существенно не изменилась, в то время как медиана DLCO достоверно увеличилась, хотя клинически значимого нарастания DLCO мы не наблюдали ни в одном случае. Приведенные данные свидетельствуют о том, что лечение ритуксимабом может затормозить прогрессирование интерстициальной болезни легких по крайней мере у части пациентов с ССД.
Сходные результаты были получены в других исследованиях [10,14-17,21,22]. В клиническом исследовании у 63 больных ССД с поражением легких, включенных в базу данных EUSTAR, лечение ритуксимабом предупреждало дальнейшее снижение ФЖЕЛ по сравнению с контролем [24]. Л.П. Ананьева и соавт. в неконтролируемом исследовании у 27 пациентов с ССД выявили статистически значимое увеличение ФЖЕЛ через год после начала лечения ритуксимабом в 59% случаев, а клинически значимое – в 11% [29]. А Daoussis и соавт. наблюдали достоверное нарастание ФЖЕЛ в течение 2 лет наблюдения у 33 больных, получавших ритуксимаб, и отсутствие прироста ФЖЕЛ в контрольной группе у 18 больных, которым проводилась терапия азатиоприном, микофенолата мофетилом или метотрексатом [15]. В то же время польза ритуксимаба не была подтверждена в самом крупном проспективном клиническом исследовании, в котором было сопоставлено течение поражения легких и кожи у 254 больных ССД, получавших ритуксимаб, и 9575 подобранных пациентов, которым не назначали моноклональные антитела к В-лимфоцитам [23]. В этом исследовании у 146 больных с интерстициальным поражением легких как ФЖЕЛ, так и DLCO оставались стабильными во время лечения ритуксимабом. Тем не менее, применение этого препарата не привело к снижению частоты клинически значимого ухудшения функции легких (снижение ФЖЕЛ более чем на 10%) по сравнению с контролем
Следует отметить, что все опубликованные исследования были нерандомизированными, что затрудняет интерпретацию полученных результатов. Интерсти циальное поражение легких при ССД характеризуется постепенным ухудшением показателей функции легких, однако темпы прогрессирования варьируются в широких пределах. В одном исследовании было показано, что при отсутствии лечения иммуносупрессивными препаратами ФЖЕЛ у больных ССД с поражением легких снижается примерно на 4% за год [30], однако при естественном течении ССД могут наблюдаться периоды длительной стабилизации и даже улучшения ее отдельных проявлений. Для подтверждения возможности стабилизации интерстициального поражения легких под влиянием ритуксимаба необходимы рандомизированные клинические исследования. Тем не менее, применение этого препарата представляется оправданным у пациентов с прогрессирующим поражением легких, которые не отвечают на другие иммуносупрессивные средства, в частности циклофосфамид. Однако необходимо учитывать, что прогрессирование легочного фиброза на фоне иммуносупрессивной терапии может быть основанием для назначения антифиброзных препаратов, таких как нинтеданиб.
В нашей серии наблюдений лечение ритуксимабом привело к достоверному снижению медианы кожного счета по Роднану. Уменьшение кожного счета на 4-5 баллов наблюдалось у пациентов с наиболее выраженным фиброзом кожи. В проспективном исследовании Elhai и соавт. 32% из 254 больных получали ритуксимаб в связи с прогрессирующим фиброзом кожи. Авторы выявили достоверное снижение кожного счета при лечении ритуксимабом, а также двукратное увеличение вероятности улучшения кожного фиброза по сравнению с контролем [23]. Достоверное снижение кожного счета, особенно у пациентов с диффузной формой ССД, было выявлено и в исследовании Jordan и соавт. [24], а также в других небольших сериях наблюдений (от 5 до 20 пациентов) 11. Следует отметить, что при ССД установить истинную эффективность препарата в отношении фиброза кожи при отсутствии контрольной группы сложно, учитывая возможность спонтанного улучшения в течение первых нескольких лет.
В нашем исследовании лечение ритуксимабом сопровождалось некоторым улучшением суставного синдрома, а также снижением повышенного уровня СРБ. Сходные данные были получены в исследовании Elhai и соавт. [23]. Концентрация СРБ у больных ССД коррелирует с активностью и тяжестью заболевания [31]. Кроме того, у пациентов, получавших глюкокортикостероиды в дозе 12,5-25 мг/сут в пересчете на преднизолон, на фоне лечения ритуксимабом удалось снизить их дозы. В исследовании Elhai и соавт. также было показано, что терапия ритуксимабом у пациентов с ССД вдвое увеличивает вероятность отмены или снижения доз глюкортикостероидов [23], что имеет важное значение для снижения риска развития субклинического или клинического атеросклероза [32], а также почечного криза [33].
Эффективность ритуксимаба, который вызывает быструю деплецию CD20+ B-лимфоцитов в периферической крови, подтверждает роль В-лимфоцитов в патогенезе ССД [34], хотя действие ритуксимаба может объясняться не только подавлением выработки аутоантител [35], но и другими механизмами. Например, при идиопатической тромбоцитопенической пурпуре и реакции трансплантат против хозяина ритуксимаб оказывал действие на аутореактивные Т-лимфоциты [36, 37]. Обсуждается также возможность “перезагрузки" иммунной системы как о терапевтическом эффекте ритуксимаба [38].
Заключение
Основными ограничениями нашего исследования являются небольшое число пациентов, ретроспективный дизайн и отсутствие контрольной группы. Однако ССД относится к редким заболеваниям, а для ее лечения могут быть использованы различные иммуносупрессивные средства, а также антифиброзные средства (нинтеданиб) при наличии прогрессирующего интерстициального поражения легких. Эффективность ритуксимаба у пациентов с ССД в рандомизированных контролируемых исследованиях не изучалась. Тем не менее, наши данные, как и результаты других исследований, свидетельствуют о том, что этот препарат может оказать стабилизирующее влияние на показатели функции легких и вызывает уменьшение фиброза кожи у части больных ССД, не ответивших на другие иммуносупрессивные средства.
Читайте также:

