Как лечить пятна на коже при сахарном диабете
Обновлено: 25.04.2024
Для цитирования: Волковой А.К., Комелягина Е.Ю., Анциферов М.Б. Поражения нижних конечностей у больных сахарным диабетом. РМЖ. 2006;13:972.
Сахарный диабет (СД) является одним из наиболее распространенных хронических заболеваний и носит характер неинфекционной эпидемии. В настоящее время около 200 млн. человек в мире страдают СД, при этом количество больных ежегодно увеличивается на 5–7% и каждые 15 лет удваивается. По прогнозам экспертов ВОЗ, их число к 2025 году достигнет 325 млн. человек, а у 410 млн. человек будет определяться нарушенная толерантность к глюкозе (НТГ). СД характеризуется ранней инвалидизацией и высокой смертностью больных вследствие развития поздних сосудистых осложнений. Это обстоятельство ставит СД в ряд социально значимых заболеваний.
Поражения нижних конечностей у больных сахарным диабетом являются одной из основных причин инвалидизации, так как риск выполнения нетравматических ампутаций нижних конечностей у больного СД в 22 раза выше по сравнению с аналогичной вероятностью при отсутствии диабета [1]. Вышеуказанный факт явился одной из основных причин, по которой в Сент–Винсентской декларации (1989 г.) провозглашено снижение в мире к 2000 году на 50% количества высоких ампутаций среди больных сахарным диабетом [2].
К поражениям нижних конечностей у больных сахарным диабетом относятся: диабетическая нейропатия (ДН), поражения магистрального кровотока нижних конечностей (макроангиопатия), синдром диабетической стопы (СДС).
Диабетическая нейропатия
Диабетическая нейропатия – наличие симптомов и/или объективных признаков нейрональной дисфункции у больного сахарным диабетом, при условии исключения других причин [3]. Распространенность осложнения достаточно высока, в зависимости от различных методов обследования варьирует в пределах 30–50% [4]. А если к числу пациентов, имеющих явные клинические признаки диабетической нейропатии, прибавить пациентов с субклиническими формами, то частота нейропатии может достичь 90% [5].
Существуют различные классификации диабетической полинейропатии, одна из которых приводится ниже.
Классификация диабетической полинейропатии [6]:
• Гипергликемическая нейропатия
• Генерализованные нейропатии:
– сенсо–моторная
– острая болевая
– автономная
– острая моторная
• Фокальные и мультифокальные нейропатии
• Гипогликемичекая нейропатия.
В аспекте поражения нижних конечностей в клинической практике чаще всего встречается сенсо–моторная нейропатия, о которой и пойдет речь далее.
Ключевая роль в патогенезе диабетической нейропатии принадлежит хронической гипергликемии [7]. Длительно существующий повышенный уровень сахара в крови приводит к активации полиолового пути обмена глюкозы, вызывает оксидативный стресс, снижает образование оксида азота, уменьшает кровоток в нервном волокне, нарушает образование факторов роста. Все вышеуказанные механизмы являются причиной гибели нервной клетки и приводят к замедлению проведения импульса по нервному волокну.
Клинические проявления ДН значительно снижают качество жизни больных и являются важнейшим патогенетическим и прогностически значимым фактором риска развития ряда осложнений сахарного диабета, в частности, синдрома диабетической стопы.
Клиническая симптоматика ДН может быть положительной (продуктивной), когда пациент предъявляет определенные жалобы, и отрицательной, когда активные жалобы отсутствуют, но уже имеются нарушения чувствительности. В основном выделяют болевые и безболевые варианты поражений [8]. При отсутствии активных жалоб больного диагноз нейропатии можно поставить только на основании результатов осмотра и диагностического исследования. Среди болевых форм нейропатий выделяют острую и хроническую [9].
Продолжительность острой болевой формы составляет 6 месяцев. Появляются колющие, стреляющие, ноющие боли в стопах и голенях; чувство жжения, онемения, стягивания стоп. Интенсивность болевого синдрома может усиливаться в вечернее и ночное время.
Для хронической нейропатии характерно наличие болевой симптоматики более полугода. Клиническая картина болевого синдрома разнообразна по интенсивности и частоте. Компенсация СД может приводить к регрессу субъективных симптомов, в то время как ненадлежащий контроль уровня глюкозы в крови, напротив, ухудшает чувствительность и усиливает чувство онемения, жжение, покалывание, парестезии.
В таблице 1 приведены основные клинические проявления нейропатии в зависимости от стадии развития патологического процесса [10].
Диагноз ДН устанавливается на основании характерных жалоб, анамнеза (давность симптоматики, наличие сопутствующей патологии), данных объективного осмотра. В клинической практике при помощи специальных инструментов определяются нарушения различных видов чувствительности. Для оценки наличия изменений тактильной чувствительности применяется монофиламент весом 10 г (5,07 Semmens–Weinstein), болевой – укол тыльной поверхности большого пальца специальной иглой с притупленным концом, температурной – при помощи определения разницы в ощущениях тепла и холода инструментом «tip therm», вибрационной – с использованием камертона либо биотезиометра. Ахилловы и коленные рефлексы применяются для оценки нарушений моторной функции. С целью раннего выявления и углубленного исследования ДН выполняется электромиография с определением скорости проведения импульса по нервному волокну. К наиболее точным методам диагностики можно отнести биопсию нерва с последующим морфологическим исследованием.
Для дифференциального диагноза с нарушением магистрального кровотока нижних конечностей проводится ультразвуковая допплерография (УЗДГ) артерий голеней и стоп.
Лечение диабетической полинейропатии
Лечение ДН отличает комплексный подход и во многом зависит от стадии развития патологического процесса. В таблице 2 приведены принципы ведения больных сахарным диабетом с наличием диабетической полинейропатии.
Как видно, на начальной стадии лечения обязательным условием является достижение компенсации углеводного обмена. Кроме того, нормализация гликемии часто приводит к устранению нейропатических болей, в то время как лекарственная терапия на фоне декомпенсации углеводного обмена может быть малоэффективной.
Назначение средств симптоматической терапии направлено прежде всего на устранение симптомов периферической нейропатии (боли, судороги, жжение, парестезии). Могут назначаться:
• трициклические антидепрессанты (имипрамин, амитриптиллин)
• противосудорожные препараты (габапентин, карбамазепин)
• анальгетики
• местно раздражающие средства
К препаратам патогенетической направленности относятся:
• ингибиторы альдозоредуктазы
• g–линоленовая кислота
• ингибиторы конечных продуктов гликирования структурных белков
• препараты a–липоевой кислоты
• факторы роста нерва
• миоинозитол
В настоящее время из всех вышеуказанных методов патогенетического воздействия, на основании ряда международных плацебо–контролируемых исследований, свою эффективность доказали препараты a–липоевой кислоты.
Необходимо отметить, что одной из основных задач ведения больных с диабетической периферической полинейропатией является предупреждение развития язвенных дефектов стоп. В данном аспекте основная роль принадлежит обучению больных правилам ухода за ногами, подбору ортопедической обуви.
Диабетическая ангиопатия
нижних конечностей
Под диабетической ангиопатией нижних конечностей понимают «наличие таких клинических признаков, как отсутствие пульса на артериях стоп, перемежающаяся хромота в анамнезе, наличие болей покоя и/или изменений, выявляемых при неинвазивном сосудистом обследовании, указывающих на нарушение кровообращения» [3].
Снижение кровотока является ведущим фактором, нарушающим процессы репарации тканей и в сочетании с инфекцией – основным фактором ампутаций нижних конечностей [11].
Развитию диабетической макроангиопатии способствуют: курение, артериальная гипертензия, хроническая гипергликемия, гиперлипидемия, возраст, генетическая предрасположенность, длительность СД [12].
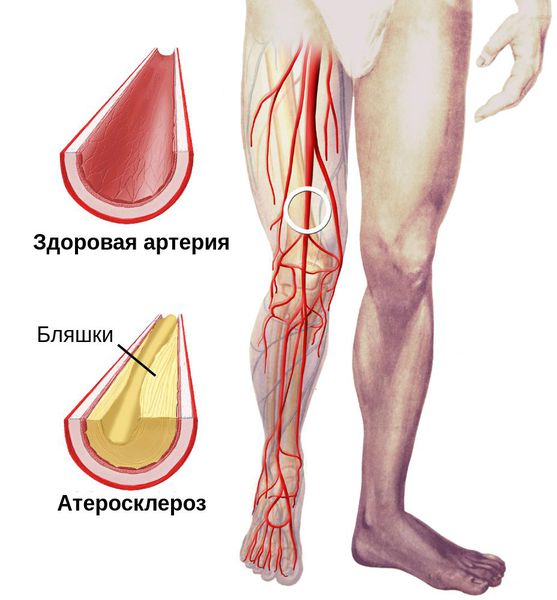
К проявлениям макроангиопатии при сахарном диабете относятся: медиакальциноз (склероз Менкеберга) и атеросклероз. Склероз Менкеберга – кальцификация средней оболочки артериальной стенки. Как правило, медиакальциноз в изолированном виде не является причиной ишемии конечности, так как не сопровождается уменьшением просвета сосуда. Есть мнение, что склероз Менкеберга ассоциируется с автономной полинейропатией [13].
Течение атеросклероза при сахарном диабете имеет некоторые отличия по сравнению с атеросклерозом при его отсутствии [14]. Морфологически атеросклеротическое поражение сосудов характеризуется циркулярным расположением бляшек, системностью, склонностью к осложненным поражениям с казеозным распадом, образованием аневризм, а клинически – поражением больных более молодого возраста, одинаковой частотой встречаемости у мужчин и женщин, более быстрым прогрессированием, частым поражением подколенных и берцовых артерий.
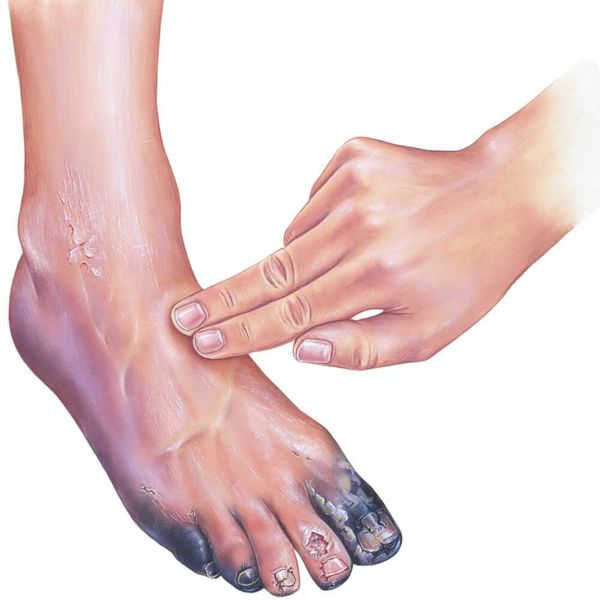
Клинически ангиопатия нижних конечностей проявляется болями в области голеней при ходьбе – «синдромом перемежающейся хромоты», зябкостью стоп. При осмотре – ослабление или отсутствие пульсации магистральных сосудов нижних конечностей; мраморная окраска кожи, алопеция в области голеней, гипотермия стоп. В запущенных случаях развивается критическая ишемия конечности. Она характеризуется наличием ишемической боли в покое более чем в течение 2–х недель, и/или наличием язв или гангрены в области стопы или пальцев при систолическом давлении в области тибиальных артерий 1,15).
К углубленным методам диагностики поражений магистрального кровотока нижних конечностей относится дуплексное сканирование артерий. «Золотым стандартом» исследования сосудистого русла считается ангиография. Показанием к выполнению ангиографии или аорто–артериографии является выявление стеноза или окклюзии по УЗДГ для определения возможности выполнения реконструктивной операции.
Для оценки степени выраженности ишемии тканей все более широкое распространение приобретает метод определения транскутанного напряжения кислорода на нижних конечностях. Посредством чрескожного газоанализа удается измерить локальную оксигенацию (ТсрО2) кожи и, таким образом, оценить прогноз заживления раневого дефекта. Критическим показателем считается уровень ТсрО2 1,2 ммоль/л, триглицериды
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Нарастание частоты заболеваемости инсулинзависимым сахарным диабетом (ИЗСД) у детей и подростков требует расширения исследований по профилактическому и раннему выявлению как доклинических стадий сахарного диабета (СД), так и его осложнений, своевременное
Ряд авторов не только признают, что поражение кожи при ИЗСД является наиболее доступным признаком для клинической оценки врачом, но и прослеживают связь между поражением кожи при ИЗСД и такими осложнениями этого заболевания, как нефропатия, нейропатия, ретинопатия, развитие ограничения подвижности суставов (ОПС) — артропатия (хайропатия)
В настоящее время поражение кожи при ИЗСД у детей может быть классифицировано следующим образом: первичное, вторичное и смешанное (сочетанное) поражения кожи; метаболические нарушения кожи; поражение кожи, связанное с лечением ИЗСД
Нарастание частоты заболеваемости инсулинзависимым сахарным диабетом (ИЗСД) у детей и подростков требует расширения исследований по профилактическому и раннему выявлению как доклинических стадий сахарного диабета (СД), так и его осложнений, своевременное обнаружение и лечение которых являются основными факторами, позволяющими предотвратить инвалидизацию и сократить смертность больных. При ИЗСД поражаются все органы и ткани организма, наиболее общим механизмом поражения является формирование диабетической микроангиопатии. Ряд авторов не только признают, что поражение кожи при ИЗСД является наиболее доступным признаком для клинической оценки врачом, но и прослеживают связь между поражением кожи при ИЗСД и такими осложнениями этого заболевания, как нефропатия, нейропатия, ретинопатия, развитие ограничения подвижности суставов (ОПС) — артропатия (хайропатия). Большинство исследований, проведенных в основном у взрослых больных, страдающих как инсулиннезависимым сахарным диабетом (ИНСД), так и ИЗСД, статистически достоверно показывают, что частота встречаемости симптомокомплекса поражения кожи, чаще всего описываемого как «диабетическая дермопатия», возрастает с повышением частоты других специфических осложнений СД. Все исследователи отмечают, что своевременная диагностика и лечение, включающее повышение уровня гликемического контроля, уменьшают проявления осложнений, а на ранних стадиях делают возможным их обратное развитие.
Особенностью кожных покровов ребенка, обусловливающей их повышенную чувствительность к патологическим изменениям, является более тонкий, чем у взрослых, и более рыхлый слой эпидермиса за счет большего содержания воды. Граница между эпидермисом и дермой неровная, связь между ними слабее, чем у взрослых. Дерма имеет преимущественно клеточную структуру, особенно у детей до шести лет; коллагеновые волокна очень тонкие, эластические, слабо развиты, тогда как волокнистая структура у взрослых имеет малое количество клеточных элементов. За счет этих особенностей защитная функция кожи у детей ослаблена — кожа более ранима, склонна к инфицированию (недостаточная кератинизация рогового слоя, его тонкость, незрелость местного иммунитета), эпидермолизу (легкое отделение эпидермиса от дермы), особенно у детей до трех лет. Поверхность детской кожи суше, чем у взрослых, имеет более выраженную склонность к шелушению вследствие физиологического паракератоза и более слабого функционирования железистого аппарата кожи.
Большинство исследователей считают, что поражения кожи при СД встречаются довольно часто, и, учитывая микроскопические изменения, они могут достигать даже 100% при манифестации заболевания. С помощью гистологических и электронно-микроскопических исследований доказано сходство морфологического строения кожи больных СД в возрасте моложе 40 лет и практически здоровых людей старше 60 лет. У них исчезают эластические волокна и активируются фибробласты, отмечаются разрывы коллагеновых пучков, снижение синтеза эластина и полимеризации коллагена при повышении количества коллагеновых белков, глюкозоаминогликанов, структурных гликопротеинов. При этом установлено, что снижение количества эластических волокон на всех стадиях старения кожи обычно предшествует изменениям коллагена.
У детей, в отличие от взрослых, практически не встречаются такие разнообразные, распространенные при СД первичные формы поражения кожи микроангиопатического и макроангиопатического генеза (в связи с резистентностью к инсулину), как генерализованная кольцевидная гранулема (granuloma annulare), папуллезно-роговой дерматоз Карле (hyperkeratosis follicularis et parafollicularis in cutem penetrans), папиллярно-пигментная дистрофия кожи (acanthosis nigricans), эруптивные ксантомы (xantoma papuloeruptivum), склередема (scleredema), кальцифилаксия (calcifilaxia), а также исчезающие гранулемы, резипелоидоподобная эритема, пигментный пурпурный дерматоз, периунгвальные телеангиоэктазии. Также крайне редки у детей и такие вторичные инфекционные поражения, в том числе кожи, как злокачественный наружный отит — тяжелая инфекция, вызываемая Pseudomonas; неклостридиальная газовая гангрена, как правило вызываемая Proteus, Klebsiella, E. coli, Pseudomonas; некротизирующий фасциит — смертельная инфекция, поражающая поверхностную фасцию. Из метаболических нарушений кожи, сопровождающих СД, практически не встречаются у детей гемохроматоз и порфирия.
- классическая — единичные крупные очаги поражения, чаще встречаемые на коже голеней, нередко с изъязвлениями;
- атипичная — с двумя вариантами течения — склеродермоподобным и поверхностно-бляшечным.
Никакое современное лечение, направленное либо на коррекцию углеводного обмена и метаболических нарушений, либо на улучшение микроциркуляции и тканевой резистентности (лазеротерапия, рентгенотерапия, криодеструкция и др.), не позволяет добиться стойких радикальных результатов. В настоящее время большинство исследователей все же рассматривают ЛН как самостоятельное заболевание — хронический дерматоз.
Таким образом, в настоящее время поражения кожи при ИЗСД у детей может быть классифицированы следующим образом:
- первичное, вторичное и смешанное (сочетанное) поражение кожи;
- метаболические нарушения кожи;
- поражение кожи, связанное с лечением ИЗСД.
Первичное поражение кожи — это сосудистые поражения (осложнения) микроангиопатического генеза — структурные и функциональные нарушения в мелких кровеносных сосудах (артериолы, венулы, капилляры). Клинически проявляются эритемой конечностей, внешне напоминающей рожу, иногда с изъязвлениями. Микроскопически характерны утолщение базальных мембран сосудов и пролиферация эндотелиальных клеток. К ним относится диабетическая дермопатия и рубеоз. Собственно диабетическая дермопатия — одна из самых распространенных форм поражения кожи — выражается в образовании множественных бессимптомных двухсторонних атрофических гиперпигментированных пятен, чаще всего на голенях. Их присутствие свидетельствует о возможности микрососудистых изменений в других тканях. Специфическое лечение дермопатии не проводится. Также имеет место рубеоз — розовый оттенок кожи лица у больных ИЗСД, обусловленный функциональной микроангиопатией или повышенным сродством гликированного гемоглобина к кислороду.
Вторичное поражение кожи включает: кожные инфекции — бактериальные и грибковые; неврологические нарушения — сенсорные, моторные и автономные.
Больные СД склонны к развитию инфекционно-воспалительных заболеваний, особенно при неудовлетворительном контроле гликемии. На поверхности кожи больных СД выявляется в 2,5 раза больше микроорганизмов, чем у здоровых лиц, а бактерицидная активность кожи у больных СД ниже, чем у здоровых, в среднем на 20%, и это снижение прямо коррелирует с тяжестью течения СД, в связи с чем при СД, в том числе ИЗСД, часто наблюдаются различные инфекционно-воспалительные и инфекционно-грибковые заболевания кожи. Прежде всего они развиваются на коже нижних конечностей, пораженных нейропатией и ишемией. Это обычно полимикробные инфекции: золотистый стафилококк, гемолитический стрептококк, грамотрицательные аэробные бактерии и множество анаэробов. На ногах, в области мозолей или в других местах трения и нарушения целостности кожи, в области ногтевых лож образуются язвы или нагноения. Инфекция может распространиться на окружающие ткани, вызывая некротизирующий целлюлит, лимфангит, гнойный миозит, некротизирующий фасциит, остеомиелит или даже газовую гангрену (такие исходы распространения инфекции у детей практически не встречаются). Пиодермии, фурункулы, карбункулы, флегмоны, рожа, дерматиты, эпидермофития, кандидомикоз, хронические паронихии и панариции, инфицированная гангрена встречаются у больных СД значительно чаще, чем в популяции. По принятой нами классификации ИЗСД у детей и подростков инфекционно-воспалительные и инфекционно-грибковые заболевания, в том числе кожи, отнесены не к сопутствующим ИЗСД заболеваниям, а к неспецифическим осложнениям ИЗСД, что правомерно, так как распространенность, тяжесть этих поражений, сложность их лечения у детей обусловлена именно наличием ИЗСД. Фурункулез у больных СД протекает тяжело и длительно, а подкожные абсцессы головы могут привести даже к тяжелым поражениям мозга. У взрослых больных СД встречается и гангрена Фурнье, для которой характерно поражение подкожных тканей в области полового члена, мошонки и промежности, реже — стенки живота. Возбудителем этого поражения является смешанная аэробная и анаэробная микрофлора. Микробно-воспалительные процессы при СД могут привести к сепсису. Присоединение инфекционно-воспалительных и грибковых заболеваний кожи, как правило, приводит к тяжелым и длительным декомпенсациям СД и увеличивает потребность организма в инсулине. У лиц с хорошим контролем СД фурункулез и карбункулы встречаются не чаще, чем в популяции здоровых. Из грибковых поражений у детей с ИЗСД наиболее распространены кандидозы, чаще всего вызывающие ангулярные стоматиты, паронихии, вульвовагиниты или баланиты.
Эпидермофитии у детей с ИЗСД довольно редки, но часто осложняются вторичной бактериальной инфекцией. Крайне редки у детей трудно поддающиеся терапии фикомикоз, мукормикоз, при которых в процесс могут вовлекаться мозговые оболочки. У детей с ИЗСД довольно распространены дерматомикозы, особенно стоп и ладоней, кожа которых становится сухой и чешуйчатой.
Широко распространены вторичные нарушения кожи, связанные с неврологической патологией при СД. Среди них: сенсорные нарушения — онемение пальцев ног, постепенно распространяющееся выше, захватывающее стопы, способствующее развитию травматических язвенных поражений, вторичных инфекций и гангрены, особенно при наличии сосудистых изменений; моторные нарушения — слабость межкостных мышц вызывает уплощение стоп с потерей смягчающей функции подошвы стоп; автономные (вегетативные) нарушения — гипергидроз верхней половины тела и сухость кожи нижней части туловища. Эти проявления относятся к диабетической нейропатии, поражающей 5-50% больных СД. У детей с ИЗСД наиболее часто встречается дистальная симметричная сенсорно-моторная полинейропатия с минимальными кожными проявлениями (сухость кожи, гиперкератоз, мозоли, вторичное инфицирование пораженных участков кожи, нарушения роста ногтей), обратимая в фазе начальных проявлений. Именно нейропатия — один из ведущих патогенетических факторов развития в дальнейшем синдрома «диабетической стопы» (ДС). Среди больных СД, осложненным синдромом ДС, частота ампутации нижних конечностей в 15 раз выше, чем у остального населения. При преобладании нейропатических изменений над изменениями периферического кровотока развивается нейропатическая форма ДС, одним из вариантов течения которой является поражение кожи — нейропатическая язва. Она чаще возникает на участках стопы, испытывающих давление, — плантарной поверхности и межпальцевых промежутках. Длительно протекающая сенсорно-моторная нейропатия приводит к деформации стопы с перераспределением и повышением давления на ее отдельные участки. В этих местах отмечается утолщение кожи, гиперкератоз с высокой плотностью. В дальнейшем развивается аутолиз подлежащих мягких тканей с формированием язвенного дефекта, при этом больной может ничего не замечать из-за снижения болевой чувствительности. Язвенный дефект может вторично инфицироваться, в том числе анаэробной микрофлорой, с развитием гипертермии, лейкоцитоза, требующих срочного хирургического лечения с некроэктомией, антибактериальной терапией, улучшением гликемического контроля. У детей все формы ДС встречаются крайне редко, но начальные проявления имеют место в детском возрасте, что требует адекватного обучения, обследования и лечения больных, в том числе прицельного осмотра состояния кожи при ИЗСД.
К смешанному (сочетанному) поражению кожи при СД относятся: утолщение кожи (синдром «диабетической руки» — ОПС с утолщением кожи и склеродермоподобным синдромом), желтый цвет кожи и ногтей, синдром «диабетических пузырей», пруригус и повреждения волос. К нему же следует отнести склеродермоподобные изменения кожи пальцев и тыльной части кистей рук, снижающие их подвижность. Кожа утолщается в области пальцевых суставов и периунгвально. Эти изменения, иногда в сочетании с артропатией (ОПС), описываются некоторыми исследователями как синдром «диабетической руки». Часто с утолщением кожи ассоциируется гиперкератоз. Желтый цвет кожи и ногтей (ксантохромия) ранее связывался с гиперкаротинемией, но сейчас доказано, что при СД в крови сохраняется нормальный уровень каротина. В настоящее время этиология и патогенез не выяснены. Синдром «диабетических пузырей» возникает редко, как правило на коже конечностей. Выявляются одиночные или множественные пузыри, заживающие без рубцевания через две—пять недель. Возможна симптоматическая терапия. Пруригус — поражение кожи в аногенитальной области на фоне кандидоза (гиперемия, трещины, шелушения, вторичное инфицирование). Иногда при плохо контролируемом СД может быть диффузное выпадение, а у больных пониженного питания — избыточный рост волос (лануго) на коже рук и спины. Редко, обычно при плохом уровне гликемического контроля, наблюдаются повышенное шелушение кожи, себорейный дерматит, ихтиозоподобный синдром, особенно в области голеней.
К метаболическим нарушениям кожи при СД относится ксантоматоз, редко встречающийся в детском возрасте и являющийся следствием гиперлипидемии. Клинически ксантоматоз проявляется в виде плотных желтых папул с эритематозным ободком, чаще на кистях, стопах, ягодицах, разгибательных поверхностях верхних и нижних конечностей. Купируется адекватной инсулинотерапией.
Специфическими кожными осложнениями лечения ИЗСД являются липодистрофии, образующиеся в местах инъекций инсулина. Встречаются в виде липом или липогипертрофий (плюс-ткань) и липоатрофий (минус-ткань). В связи с широким применением в настоящее время хорошо очищенных биосинтетических человеческих инсулинов липоатрофии встречаются крайне редко. В настоящее время именно липогипертрофии, или липомы, представляют собой наиболее распространенную проблему для больных ИЗСД, даже при небольшом сроке заболевания. Они возникают в результате некорректной техники введения инсулина (нарушения схем ротаций мест инъекций инсулина, несоблюдение техники и правил введения препаратов), а иногда и без видимых причин; затрудняют абсорбцию и метаболизм инсулина, ухудшают компенсацию заболевания, увеличивают потребность в инсулине, создают косметические дефекты на коже. Кроме вышеописанных правил профилактики липодистрофий, в случае их появления дополнительно и с хорошим эффектом применяется массаж липом, физиотерапия. Также у некоторых больных периодически возникают кровоподтеки в местах инъекций инсулина. Эти места, как правило, теплее на ощупь, чем окружающая кожа.
Обобщая вышеизложенное, можно сказать, что исследование кожи, представляющей собой наиболее доступную неинвазивному клиническому осмотру систему организма, имеет огромное клиническое значение. Знание особенностей поражения кожи у детей при ИЗСД не только помогает в оценке фазы течения заболевания, но и имеет непреходящее значение для решения вопросов о направлении диагностического поиска, коррекции лечения и прогнозе течения ИЗСД.
Что такое диабетическая стопа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Есипенко И. А., сосудистого хирурга со стажем в 37 лет.
Над статьей доктора Есипенко И. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Диабетическая стопа (синдром диабетической стопы, СДС) — это тяжёлое осложнение сахарного диабета в виде инфекции, язв или разрушения глубоких тканей, которое возникает в связи с нарушением макроструктуры стопы и микроциркуляции крови, по причине разрушения нервных окончаний и нервных волокон. [10]

Главная причина ДС — это сахарный диабет (СД). И хотя синдром диабетической стопы не развивается с первого дня увеличения уровня глюкозы в крови более 7,0-8,0 ммоль/л, каждый пациент с диагнозом «сахарный диабет» должен помнить о таком грозном возможном осложнении.
Хронические раны на ногах у людей с сахарным диабетом встречаются в 4-15 % случаев. В некоторых случаях они становятся первым признаком развившегося диабета [10] .
Основные «пусковые механизмы» развития язв при СДС:
1. Ношение неудобной обуви. К изменению нагрузки на суставы стопы, сдавливанию или потёртости кожи, локальной микроишемии, инфильтрату, или некрозу могу привести любые дефекты обуви:
- несоответствующий размер обуви (меньше или больше, чем нужно);
- стоптанные и/или высокие каблуки;
- рубец на стельке;
- дефект подошвы;
- мокрая обувь;
- несоответствие обуви времени года.
2. Увеличенный вес тела. Учитывая площадь стоп, при увеличении веса тела (даже на 1 кг) увеличивается и нагрузка на каждый сустав стопы. Самая уязвимая область — подошвенная поверхность.
3. Разрастание эпидермиса (поверхности) кожи. Этот процесс происходит из-за нарушенных обменных процессов в коже на фоне СД (под утолщённым эпидермисом-"мозолью" в слоях кожи нарушается микроциркуляция, что приводит к микроишемии и некрозу).
4. Микротравмы:
- укусы животных;
- уколы шипами растений;
- порезы при педикюре и т. п.
5. Стенозы (сужение) и окклюзии (закупорка) магистральных артерий. В результате отсутствия кровоснабжения в стопах и голенях к микроишемии присоединяется макроишемия и развитие гангрены конечности.

6. Условно патогенная или патогенная микрофлора. Активизация флоры (микробов и других микроорганизмов) на поверхности кожи в условиях СД приводит к воспалению кожного покрова, а в условия ишемии или микротравмы значительно ускоряется развитие гангрены.

Часто наблюдается сочетание нескольких причин возникновения язв при СДС.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы диабетической стопы
Отправной точкой развития СДС считается не дата установления диагноза «Сахарный диабет», а время, когда были выявлены первые симптомы СД (однократные подъёмы глюкозы крови, сухость во рту и другие).
Симптомы СДС:
- онемение, зябкость, жжение, отёки в стопах и другие неприятные ощущения;
- выпадение волос на на стопах и голенях, потливость стоп;
- изменение окраски кожи (гиперемия, гиперпигментация, цианоз);

- утолщение, расслаивание, изменение формы и цвета ногтевых пластинок;
- кровоизлияния под ногтевой пластинкой в виде «синяков» под ногтями;

- деформация стоп;
- снижение чувствительности стоп — вибрационного, температурного, болевого и тактильного восприятия;
- боль в области стопы и язвы, возникающая как в покое или ночью, так и при ходьбе на определённые расстояния;
- истончение кожи, шелушение;

- понижение или увеличение температуры стоп и голеней;
- длительная эпителизация (заживление) микротравм — до двух месяцев, при этом остаются коричневые рубцы;

- трофические язвы, длительно не заживающие на стопах.

Чаще всего трофическим изменениям подвержены дистальные отделы конечности: пальцы и подошвенная поверхность стопы в проекции головок плюсневых костей. Зона образования трофической язвы зависит от причины её возникновения.
Патогенез диабетической стопы
Механизм развития СДС представляет собой следующую последовательность нарушений:
- Снижается выработка гормона инсулина.
- Увеличивается уровеь глюкозы в крови — развивается гипергликемия.
- Блокируется кровоток в мелких сосудах, через сосудистую стенку перестаёт поступать кислород и другие микроэлементы.
- Разрушаются нервные волокна и рецепторы.
- Наступает микро- и макроишемия тканей стопы.
- Образуются трофические язвы.
Таким образом, при СДС происходит повреждение всех тканей ноги.

В результате дефицита инсулина в организме диабетика количество глюкозы в крови увеличивается. Это в свою очередь негативно сказывается на состоянии как мелких, так и крупных сосудов:
- на стенках сосудов скапливаются иммунологические вещества;
- мембраны становятся отёчными;
- просвет сосудов сужается.
В результате этих изменений кровообращение нарушается и образуются небольшие тромбы. Эти изменения в организме препятствуют поступлению достаточного количества микроэлементов и кислорода в клетки и тем самым приводят к нарушениям обменного процесса. Кислородное голодание тканей замедляет процесс деления клеток и провоцирует их распад.
Увеличение уровня глюкозы в крови также становятся причиной поражения нервных волокон — снижается чувствительность.

Все деструктивные процессы, происходящие в тканях стопы приводят к тому, что любое повреждение кожи становится лёгким процессом, а заживление — длительным. Усугубить состояние стопы могут присоединившиеся инфекции, которые способны привести к образованию гангрены — некрозу тканей. [9]
Классификация и стадии развития диабетической стопы
Классификация I Международного симпозиума по диабетической стопе
В 1991 году в Нидерландах на I Международном симпозиуме была принята классификация СДС, которая является наиболее распространённой. [1] Она предполагает разделение заболевания на три типа в зависимости от преобладающего патологического процесса:
- нейропатическая инфицированная стопа:
- длительное течение сахарного диабета;
- позднее возникновение осложнений;
- отсутствие болевого синдрома;
- цвет и температура кожи не изменены;
- уменьшение всех видов периферической чувствительности;
- наличие периферического пульса.


Классификация Вагнера
По степени выраженности поражений тканей стопы выделяют следующие стадии СДС: [6] [7]
- Стадия 0 — изменение костной структуры стопы — артропатия;
- Стадия 1 — изъязвление (язвы) кожи;
- Стадия 2 — изъязвление всех мягких тканей, дном язвы являются кости и сухожилия;
- Стадия 3 — абсцедирование и остеомиелит (воспаление костной ткани);
- Стадия 4 — образование гангрены дистальных отделов стопы (пальцев);
- Стадия 5 — образование гангрены стопы и отделов голени.

Классификация Техасского университета
Данная классификация была разработана в 1996-1998 годах. [8] В её основе лежит оценка язвы по глубине, наличию инфицирования и ишемии — риска ампутации конечности.
Что такое сухая гангрена? Причины возникновения, диагностику и методы лечения разберем в статье доктора Манасяна К.В., сосудистого хирурга со стажем в 10 лет.
Над статьей доктора Манасяна К.В. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
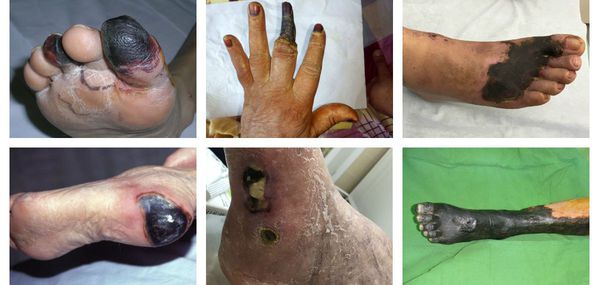
Гангрена — это некроз (омертвление) тканей живого организма, связанных с внешней средой, например, кожи, лёгких, кишечника и других. С древнегреческого данный термин переводится как "разъедающая язва".
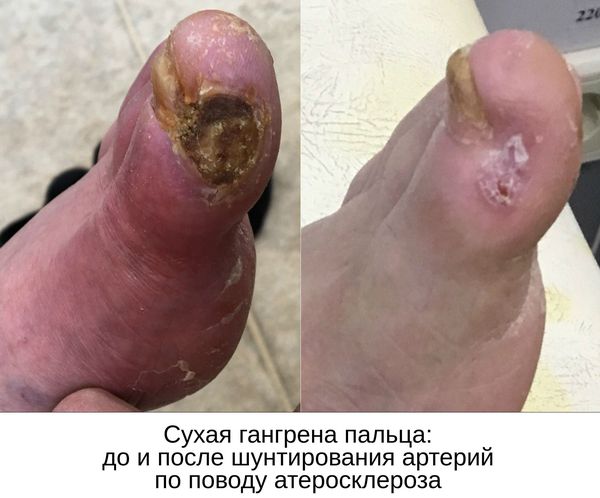
Сухая гангрена — это опасное заболевание, требующее незамедлительного лечения. При этой патологии отмирание ткани происходит без выраженного инфекционного и воспалительного процесса. Иначе такой характер течения заболевания называют мумификацией, т. е. отсыханием органа.
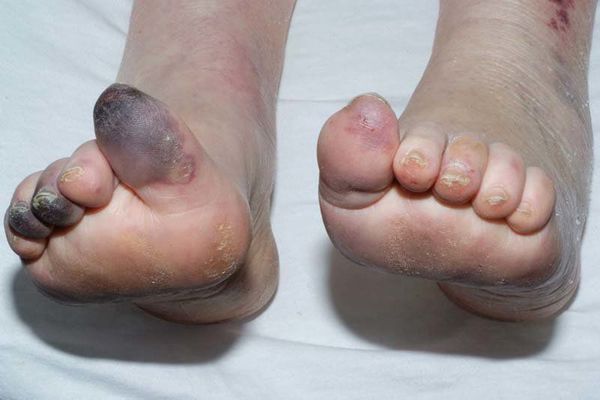
Механизмы возникновения гангрены бывают двух типов:
- прямыми (травматическими и токсическими) — появляются по причине непосредственного повреждения, иногда даже незначительного;
- непрямыми (ишемическими, аллергическими, трофоневрологическими) — происходит опосредованное отмирание тканей через анатомические каналы, в частности, при поражении сосудистой системы.
Исходя из этого факторы риска развития сухой гангрены можно также разделить на две группы:
- Внешние (экзогенные):
- переохлаждение (обмоорожение);
- химический ожог;
- удар током высокого напряжения.
- Внутренние (эндогенные): артерий нижних конечностей; ;
- курение;
- воспалительные заболевания артерий (васкулиты, в частности тромбангиит). [4][5][6]
Зачастую гангрена возникает при совокупности факторов, например, в результате механического повреждения кожи пациента с сахарным диабетом. По статистике, доля людей с мумификацией, развившейся на фоне подобных факторов и приведшей к ампутации конечности, составляет 4,2-6,4 на одну тысячу человек в год. В связи с этим люди с диабетической стопой относятся к группе риска развития гангрены. [10]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы сухой гангрены
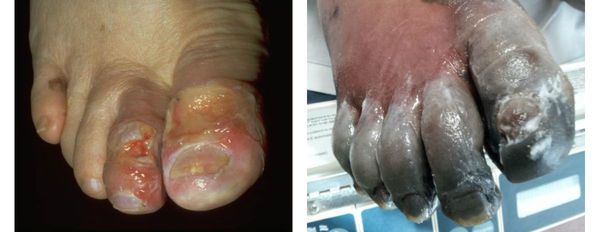
К симптомам сухой гангрены относятся:
- потемнение кожного покрова (вначале кожа бледнеет, приобретает синюшный оттенок, затем постепенно становится чёрной);
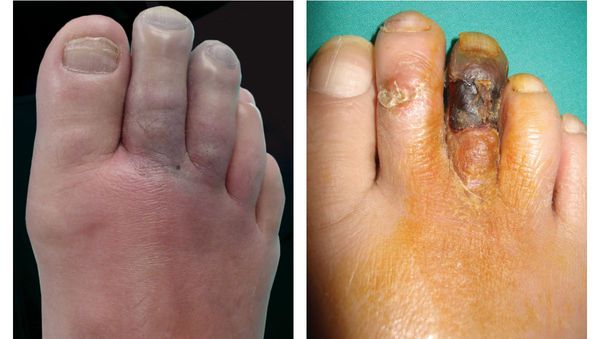
- уменьшение кожи в объёме, её высыхание, сморщивание и уплотнение;
- отслаивание эпидермального слоя кожи;
- снижение температуры конечности (зависимость от температуры окружающей среды);
- снижение чувствительности поражённых тканей (онемение);
- наличие специфического запаха отмирающего участка (хоть и не столь сильного);
- ощущение боли (простреливающие, жгучие и ноющие болевые ощущения, которые могут носить постоянный характер, а также усиливаться при минимальной нагрузке);
- покалывание, жжение или зуд в области поражения;
- нарушение функционирования конечности.
Болевой синдром отражает то, насколько сильно страдают окружающие ткани: чем сильнее боль в зоне некроза, тем больше в этой области живых клеток. Ослабление болезненных ощущений или их исчезновение указывает на прогрессирование заболевания, так как чувствительность отмирающей ткани пропадает в результате гибели нервных окончаний. В это время анатомические области, граничащие с сухой гангреной, остро нуждаются в артериальном кровотоке, которого им не хватает. В итоге в этих тканях вырабатываются продукты метаболизма и болевые импульсы.
Сухая гангрена начинается с появления небольшого очага на конечности (как правило, расположенного на пальце). Далее она распространяется на прилегающие пальцы, подошвенную и тыльную поверхность стопы, захватывая всё больше тканей конечности.
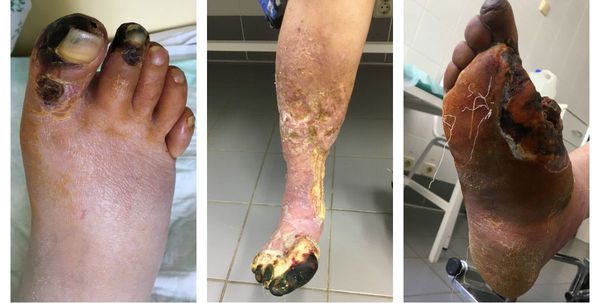
Изменения цвета отмирающих участков кожи связано с накоплением в них гемоглобина и выделением эритроцитарного железа, которое в результате соединения с сероводородом воздуха превращается в сульфид железа.
Зона, которая находится на границе гангрены и здоровой ткани называется демаркацией. Обычно она не оформлена. В исключительно редких случаях при естественном течении болезни она может самостоятельно ограничиться, что приведёт к самоампутации отмирающей конечности. [3] [5] [6]
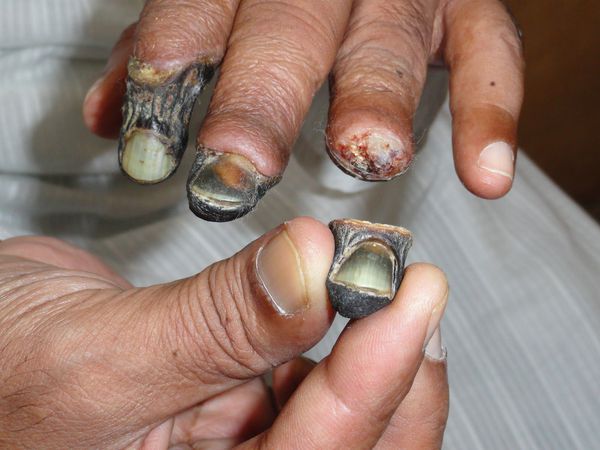
К первым признакам сухой гангрены относятся следующие состояния:
- замерзание конечности даже в тепле;
- боль в ногах и утомляемость после длительной ходьбы;
- наличие долго не заживающих ран и язв на коже конечности.
ВАЖНО: Возникновение одного из этих проявлений при наличии таких предрасполагающих факторов, как сахарный диабет или атеросклероз, — веский повод для скорейшего обращения к врачу-флебологу или хирургу. Промедление как минимум может обернуться для пациента утратой конечности.
Патогенез сухой гангрены
Процесс возникновения и развития сухой гангрены конечностей можно условно разделить на семь этапов:
При естественном течении сухой гангрены признаков инфекции не наблюдается (в отличие от влажной гангрены), однако в омертвевших тканях не исключено наличие возбудителей условно-патогенной инфекции. При этом в зонах некроза не происходит бурного развития инфекции.
Процесс развития сухой гангрены ног и рук может длится от нескольких дней до нескольких месяцев в зависимости от уровня поражения артерий и компенсаторных механизмов саморегуляции. [3] [4] [5] [6] Если некроз уже развился, то заживление без удаления некоторой части конечности невозможно.
Классификация и стадии развития сухой гангрены
В зависимости от распространения некроза на конечности можно выделить следующие виды заболевания:
- гангрена пальцев;
- гангрена дистального сегмента стопы (кисти);
- гангрена пяточной области;
- тотальная гангрена стопы (кисти) или голени (предплечья);
- гангрена бедра (встречается крайне редко, так как пациенты просто не доживают до столь массивного гангренозного поражения). [3][5][6]
По механизму развития различают два вида гангрены:
- Первичная гангрена — это некроз, развившийся в результате ишемии тканей. Иначе говоря, она связана с нарушением проходимости артериального сосуда, кровоснабжающего определённый участок организма.
- Вторичная гангрена — это некроз тканей, возникающий в результате острого гнойного воспаления клетчаточных пространств и фасциальных футляров. Чаще всего развивается при флегмоне стопы, затрагивая пальцы, а также при или глубоком абсцессе на фоне нейроптической формы синдрома сахарного диабета.
По распространённости выделяют три степени гангрены:
- поверхностную — поражается лишь дерма;
- глубокую — проникает в сухожилия, полости суставов, фасции и кости;
- тотальную — затрагивает все отделы органа или конечности.
Помимо сухой гангрены существует ещё влажная и газовая.
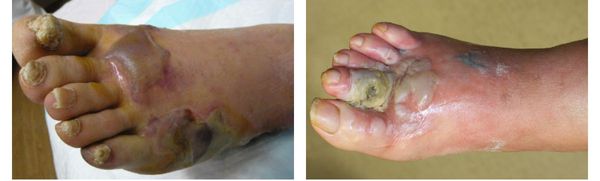
Влажная гангрена протекает с преобладанием инфекционного компонента, т. е. гнилостного расплавления. В процесс вовлекаются все без исключения ткани — кожа, подкожно-жировая клетчатка, фасции, связки, мышцы, сухожилия и кости. Кожные покровы местами приобретают багрово-синюшный, чёрный или серо-зелёный цвет. Характерно появление эпидермальный пузырей, наполненных вначале бурым, а затем зеленоватым содержимым с выраженным неприятным гнилостным запахом.
В отличие от сухой гангрены при влажной ткани не уплотняются, а распадаются, становятся рыхлыми и разжижаются. Отёк и гиперемия кожи быстро распространяются. Кожа голени может быть напряжена, лосниться. Без активного лечения демаркационная линия не появляется, так как процесс стремится к генерализации.
Газовая гангрена отличается возникновением вокруг очага некроза лёгкой крепитации газа под кожей, т. е. ощущением хруста, которое появляется из-за лопающихся пузырьков газа в тканях. Крепитация не слышна, но осязается пальцами как "скрип" крахмала или снега под ногами. Объективно газ в мягких тканях может быть обнаружен при рентгенографии конечности на достаточно "мягких" снимках. [11]
Осложнения сухой гангрены
Само по себе наличие гангрены указывает на полную нежизнеспособность и омертвление тканей, предполагая крайнюю степень патологического процесса. Поэтому отсутствие своевременного лечения может привести к потере поражённой конечности.
Сухая гангрена не может перерасти во влажную или газовую гангрену, как ошибочно утверждают многие источники, потому что изначально при возникновении некроза становится очевиден механизм развития гангрены. [1] [2] [3] [4] [7]
Редкими осложнениями сухой гангрены являются сепсис и септический шок. Они возникают в связи с токсическим действием продуктов распада при проникновении их в системный кровоток. Данные осложнения способны привести к полиорганной недостаточности и, как следствие, летальному исходу.
К проявлениям сепсиса относятся:
- ознобы;
- высокая или очень низкая температура тела (больше 38°C или меньше 36°C);
- одышка (частота дыхания более 20 в минуту);
- артериальная гипотензия (пульс более 90 ударов в минуту);
- аритмия;
- олигурия (объём мочи менее 0,5 мл/кг/ч);
- вялость, заторможенность;
- наличие различных лабораторные показания, не поддающаяся коррекции — низкий уровень белка, тромбоцитов и красных кровяных телец, а также высокий уровень билирубина, остаточного азота, мочевины, сахара в крови и ацетона в моче.
В случае септического шока давление становится крайне низким, даже на фоне интенсивного вливания внутривенных растворов. В связи с этим около 30-40 % пациентов умирает несмотря на оказываемое лечение. [12]
Диагностика сухой гангрены
Диагностика сухой гангрены достаточно проста, так как на некроз указывает внешний вид поражённого органа:
- его сухость;
- уменьшение участка кожи в объёме;
- тёмный, вплоть до чёрного, цвет кожи;
- наличие слабого неприятного запаха и болей непосредственно в мёртвом участке;
- наличие прохладных на ощупь окружающих тканей с выраженным болевым синдромом в них. [1][2][3][4][7]
При осмотре необходимо диагностировать причину сухой гангрены (например, атеросклероз артерий и тромбангиит). Для этого нужно проверить пульсацию артерий как поражённой, так и здоровой ноги на уровне паховых и подколенных областей, позади медиальной лодыжки и на тыле стопы. В дальнейшем необходимо подтвердить причинный диагноз с помощью ультразвукового исследования.
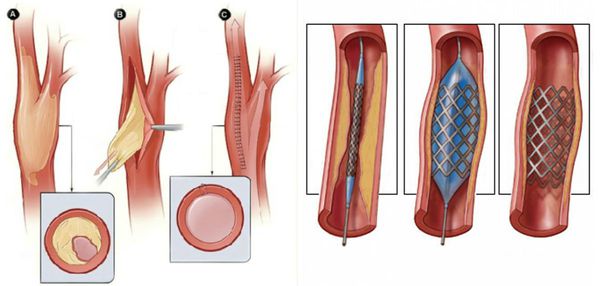
В качестве предоперационной подготовки для определения вида оперативного лечения выполняется ангиография нижних конечностей:
- при протяжённых поражениях артерий выполняется хирургическая операция — аутовенозное шунтирование;
- при коротких поражениях более предпочтительно выполнить эндоваскулярную операцию (наименее травматичное лечение). [1][2]
Для предоперационной подготовки нужно сдавать общий и биохимический анализ крови, а также бактериальный посев. Эти лабораторные исследования помогут выяснить, не является ли причиной сухой гангрены сахарный диабет.
Лечение сухой гангрены
С целью предотвращения гангрены и максимально возможного сохранения конечности требуется восстановить кровоток в тканях, окружающих гангренозный участок.
Нормализовать кровообращение в органе можно при помощи оперативного вмешательства:
- Реконструктивные операции на артериях конечности (как правило, руки):
- аутовенозное шунтирование;
- эндартерэктомия (удаление закупорки артерии) с аутовенозной пластикой;
- шунтирование артерий аорто-подвздошно-бедренного сегмента синтетичсекими протезами.
- Рентгенэндоваскулярные операции (не показаны пациентам с тромбангиитом):
- стентирование;
- баллонная ангиопластика артерий.
Паллиативные операции (поясничная симпатэктомия и остеотрепанация), проводящиеся для улучшения качества жизни, и другие нехирургические методы лечения (генная и физиотерапия) не способны предотвратить прогрессирование сухой гангрены.
Саму гангренозную ткань необходимо убрать. Для этого проводят:
- малые ампутации — удаление пальцев или части стопы с некрозом;
- некрэктомию — поверхностное удаление некротического струпа до пределов тканей с удовлетворительным кровотоком.
В случаях обширного гангренозного поражения с потерей опороспособной стопы прибегают к ампутации голени либо бедра. Чтобы избежать подобного печального исхода, важно при первых же признаках гангрены без промедления обратиться к врачу: потерять конечность куда страшнее, чем её лечить. Особенно это относится к людям с сахарным диабетом и атеросклерозом: нельзя ждать, когда гангрена начнёт прогрессировать, иначе удаление поражённой конечности будет неизбежным.
Если всё же обширная гангрена стопы привела к потере её опороспособности, то в таких случаях целесообразно выполнение ампутации голени на уровне границы средней и верхней трети. В дальнейшем это позволит подобрать и использовать удобный протез.
Даже после ампутации гангрены, возникшей из-за закупорки артерий ноги, необходимо выполнить реконструктивную (шунтирующую) или рентгенэндоваскулярную операцию на артериях нижней конечности. Делается это с целью обеспечения кровотока для успешного заживления постампутационной культи голени.
При физических причинах гангрены (отморожение) или химических (внутриартериальное введение синтетичсеких наркотиков) лечение заключается в нормализации вязкости крови. Для этого проводится:
- антикоагулянтная и инфузионная терапия;
- профилактика синдрома полиорганной недостаточности;
- хирургическое удаление участка, поражённого сухой гангреной. [1][2][3]
Прогноз. Профилактика
Прогноз зависит от степени гангренозного поражения:
- при гангрене пальцев или небольших участков стопы конечность можно восстановить при реставрации кровотока, удалении омертвевших тканей и создании благоприятных условий для заживления;
- при тотальной сухой гангрене стопы показана ампутация на уровне голени, но с условием, что кровоток в голени достаточен для заживления постампутационной культи;
- при обширной гангрене голени пациенту показана ампутация ноги на уровне бедра.
Пятилетняя выживаемость при сухой гангрене сравнима с выживаемостью при злокачественных новообразованиях (например, раковой опухолью кишечника): к концу первого года после подтверждения диагноза "Критическая ишемия" (критическое снижение кровоснабжения) лишь 45 % пациентов имеют шанс сохранения конечности, а около 30 % продолжают жить после ампутации бедра или голени, а 25 % — умирают.
Тем не менее число больших ампутаций остаётся высоким, а их исходы — крайне тяжёлыми. Риск смертности в течение 30 дней после таких ампутаций составляет 4-30 %, а риск развития осложнений, таких как инфаркт миокарда, инсульт, инфекция, — 20-37 %. [1] [7] [10]
Реабилитация и протезирование
Трудности в реабилитации пациентов после ампутаций и протезирования у многих пожилых пациентов отрицательно влияют на отдалённые результаты и качество их жизни.
Период реабилитации зависит от объёма гангренозного поражения, качества заживления дефекта, сопутствующих соматических заболеваний, возраста пациента и его желания вернуться к полноценной жизни. Как правило, при успешном лечении и соблюдении всех рекомендаций врача длительность реабилитации составляет 3-6 месяцев.
На качество реабилитации также влияет питание. Поэтому в период восстановления рацион должен состоять из белковой и калорийной (но не жирной) пищи: из мяса индейки, рыбы, фасоли, творога и яиц. От жирной пищи во время реабилитации лучше отказаться.
Первичный протез подбирается после заживления раны культи. Затем, когда сформирована мышца культи, пациенту подбирают вторичный протез. Этим занимается врач-реабилитолог совместно с протезистом. [7] [8] [9]
Профилактика
Для предупреждения развития гангрены у предрасположенных к этому людей (например, лиц с сахарным диабетом, атеросклерозом), важно соблюдать меры профилактики:
- отказ от курения — эта пагубная привычка может привести к ухудшению кровообращения и закупорке сосудов;
- контроль уровня сахара в крови;
- проверка тела на наличие повреждений, их лечение и ежедневное наблюдение за их заживлением;
- незлоупотребление алкоголем.
Также для профилактики гангрены нужно избегать обморожений и иных внешних причин образования некроза.

Рубеоз лица, так называемое диабетическое покраснение лица, является относительно распространенным микроангиопатическим осложнением, связанным с сахарным диабетом [4,86]. Рубеоз представляет собой гиперемию лица, что приводит к его общему красноватому цвету [4,17]. Одно исследование выявило рубеоз лица у 3,2% пациентов, страдающих сахарным диабетом [3], в то время как более старое исследование, проведенное в Иерусалиме, выявило наличие рубеоза лица у 59% госпитализированных пациентов с СД [87]. Появление РЛ часто является признаком плохого контроля гликемии [4,17]. Гипергликемия у пациентов с СД, как полагают, приводит к появлению застойной микроциркуляции, что может привести к венозной дилатации в области лица [86]. При наличии рубеоза лица следует искать другие микроангиопатические осложнения, такие как ретинопатия [4,86].
Диагноз ставится клинически и основывается на характерной внешности. Основой лечения является строгий гликемический контроль, который может улучшить внешний вид пациентов с РЛ и предотвратить осложнения в виде микроангиопатии в других системах органов [4,17,50].
Околоногтевая телеангиоэктазия (ОT) также представляет собой изменение кожи красноватого цвета, которое имеет место у пациентов с сахарным диабетом у проксимального ногтевого валика [26]. Околоногтевая телеангиоэктазия представляет собой эритему околоногтевого валика, дилатированные капилляры вокруг ногтевого ложа, видимые невооруженным глазом, повышенную чувствительность кончиков пальцев и толстую кутикулу [4]. ОTвозникает на ногтях пациентов с СД после потери капиллярных петель и дилатации поверхностного сосудистого сплетения [4,26]. Одно исследование выявило ОTу 49% больных с СД [88]. ОT, как полагают, вызвана характерной для сахарного диабета диабетической микроангиопатией [89].
Диагноз ОТ можно поставить клинически. Кроме периодически возникающей повышенной чувствительности кончиков пальцев часто симптомы отсутствуют [26] и никакого лечения не требуется [4].
Oниходистрофия представляет собой чрезмерное утолщение и деформацию ногтей, что может вызвать накопление грязи и последующее возникновение инфекции на пальцах ног, что следует рассматривать как диабетические язвы [4]. Само по себе данное состояние может привести к появлению на стопе диабетической язвы [90, 91]. У пациентов с СД ониходистрофия часто является результатом плохого периферического кровообращения и диабетической нефропатии [4].
Диагноз выставляется на основании клинической картины. Плохо подобранная обувь может привести к повторным травмам и ухудшению состояния поврежденного участка кожи [4,21]. Правильный уход за ногтями, тщательно подобранная обувь и внимание к появлению инфекции на ногтях являются основой лечения заболевания [4].
Плоский лишай (ПЛ) - это хроническое воспалительное заболевание, поражающее кожу, слизистые оболочки, волосистую часть кожи головы и ногти [92]. Встречается у 0,4-1,9% населения [92] и обычно поражает людей старше 45 лет [93]. ПЛ имеет более высокую распространенность у пациентов с СД, по данным различных исследований, встречается у 2-4% пациентов с СД 1-го или 2-го типов [94, 95]. Классически это состояние описывается «четырьмя П»: прурит (зуд), фиолетовый цвет поражения (англ. «пёрпл»), полигональные (многоугольные) папулы или бляшки [4]. Кожный плоский лишай представляет собой сгруппированные, симметричные, эритематозные или фиолетовые, полигональные папулы с плоской верхушкой, расположенные в основном на сгибательных поверхностях рук и ног (рис. 6) [96]; кроме этого, могут встречаться язвенный и перфоративный типы плоского лишая [4]. Также могут возникать поражения ротовой полости; они могут быть жгучими, бессимптомными или болезненными [97]. Плоский лишай на слизистых оболочках, как правило, проявляется в виде белых кружевообразных поражений, которые расположены на боковых поверхностях слизистой оболочки полости рта, иногда с вовлечением губ, десен и языка [98]. Точный патогенез плоского лишая остается неясным, но он считается Т-клеточно-опосредованным аутоиммунным процессом, который приводит к повреждению кератиноцитов 99.

Кожный плоский лишай: фиолетовые плоские папулы (A) на ноге, (B) на предплечье и (С) оральный красный плоский лишай: сетчатые белые линии буккальной слизистой оболочки.
Диагноз плоского лишая часто выставляется на основе клинических данных [4]. Если клинический диагноз неопределенный, то показана биопсия [4]. Существуют несколько вариантов лечения, при этом были проведены несколько исследований лечения более высокого уровня для достижения типичной спонтанной ремиссии плоского лишая [95, 102]. Кожный плоский лишай часто разрешается спонтанно в течение от 1 до 2-х лет, в то время как плоский лишай на слизистых оболочках может иметь более стойкое течение и быть более устойчивым к терапии [101]. Даже при проводимом лечении часто возникают рецидивы [101]. К средствам терапии первой линии плоского лишая относятся местные сильнодействующие глюкокортикостероиды [103].
Следует отметить, что для лечения плоского лишая в области лица следует применять глюкокортикостероиды средней и низкой силы действия, потому что сильнодействующие кортикостероиды в этих областях могут привести к развитию стероид-индуцированной атрофии [4]. Внутриочаговое введение кортикостероидов следует использовать для более толстых поражений [4, 104]. Еще одним важным компонентом лечения плоского лишая является контроль зуда [102], который часто достигается путем применения пероральных антигистаминных препаратов (например, гидроксизина) [102]. При генерализации процесса схему лечения можно дополнить светолечением [4]. У пациентов, которым недостаточно местной терапии кортикостероидами, может оказаться эффективным применение системных глюкокортикоидов, светолечение с PUVAи ультрафиолетом типа Bи пероральным ацитретином [4].
Поражение кожи при СД является довольно распространенным явлением, имеющим разнообразные проявления. Поскольку заболеваемость и распространенность СД увеличивается, важное значение для врачей первичного звена имеют практические знания о клинических проявлениях и лечении данных состояний. Большинство поражений кожи при СД могут быть успешно вылечены участковым врачом, но важно понимать, в каких случаях для дальнейшего лечения требуется направление к дерматологу. В данном обзоре представлены сводные данные, касающиеся заболеваний кожи у пациентов с СД, их клинический внешний вид и стратегии диагностики/лечения для каждого перечисленного состояния.Таблица. Сводные данные кожных проявлений у пациентов с СД
Связь с сахарным диабетом
Полиповидные выросты нормальной кожи на узкой ножке, обычно расположенные на шее, подмышечных областях, веках и паховой области
Нет лечения при отсутствии симптомов; при наличии симптомов - иссечение с использованием пинцета, ножниц с тонкими лезвиями, криохирургических методик с жидким азотом или электродиссекции
Бархатные, папилломатозные, коричнево-черного цвета бляшки с гиперкератозом, обычно расположены на интертригинозных поверхностях и шее
Лечение основной причины заболевания, часто с потерей веса: местные или системные ретиноиды и местные кератинолитики для симптоматического лечения
Желтые папулы с эритематозным основанием на ягодицах, плечах и разгибательных поверхностях конечностей
Лечение основной причины заболевания: достижение более низких уровней триглицеридов путем изменения диеты и применения системных препаратов
Толстая, индуративная, иногда эритематозная кожа на верхней части спины, шеи и плеч
PUVAявляется вариантом первой линии терапии: другие варианты включают мощные местные и внутриочаговые инъекции кортикостероидов, пеницилламина, метотрексата в низких дозах
Четко очерченные, депигментированные макулы и участки кожи и волос с отсутствием меланоцитов на микроскопическом уровне
Кортикостероиды с добавлением узкополосного ультрафиолетового излучения типа В или ингибиторов кальциневрина или PUVA
Неровные, безболезненные яйцевидные бляшки с желтым атрофический центром и красно-пурпурные по периферии, чаще всего расположены на коже в области большеберцовой поверхности голени
Местные, внутриочаговые или системные кортикостероиды: пентоксифиллин продемонстрировал эффективность в ряде клинических случаев
Большие и асимметричные, заполненные серозной жидкостью, напряженные буллы, расположенные на акральной и дистальной кожной поверхности нижних конечностей
Маленькие, хорошо отграниченные, округлой или овальной формы атрофические гиперпигментированные поражения на передней поверхности голени в области большеберцовых костей нижних конечностей
Нет необходимости лечения
Сухость, покраснение, чешуйчатость и/или шелушение кожи, которые могут приводить к образованию трещин
Соответствующая гигиена кожи, включая применение кремов или лосьонов, не содержащих отдушек
Эритематозные чешуйчатые папулы и бляшки, наиболее часто встречающиеся в области трения
Местные и системные иммуномодуляторы, УФ-излучение и лазерные аппликации
Эритематозные и телесного цвета папулы, сливающиеся с образованием овального или кольцевидного поражения
Местные или внутриочаговые стероиды для локальной формы заболевания: противомалярийные препараты, изотретиноин или системная биологическая терапия при генерализации заболевания
Сильно зудящие, куполообразные папулы и узелки с центральным углублением, в котором определяется участок гиперкератоза, похожий на пробку, на разгибательных поверхностях конечностей и туловища
Избегание царапания/экскориации, местные или системные глюкокортикостероиды, светолечение, ретиноиды и антигистаминные препараты
Гиперемия лица, придающая лицу общий красноватый вид
Строгий контроль гликемии
Эритема околоногтевого валика, дилатированные капилляры вокруг ногтевого ложа, видимые невооруженным глазом, повышенная чувствительность кончиков пальцев и толстые кутикулы
Правильный уход за ногтями, хорошо подобранная обувь и своевременное лечение инфекции ногтей
Чрезмерное утолщение и деформация ногтей
Сильнодействующие местные глюкокортикостероиды и оральные антигистаминные препараты
Красный плоский лишай
Сгруппированные, симметричные полигональные папулы эритематозного или фиолетового цвета с плоской верхушкой, расположенные, в основном, на сгибательных поверхностях рук и ног
Нет лечения при отсутствии симптомов; при наличии симптомов - иссечение с использованием пинцета, ножниц с тонкими лезвиями, криохирургических методик с жидким азотом или электродиссекции
СД - сахарный диабет; NBUVB- узкопучковая фототерапия ультрафиолетом B; PUVA- псорален + фототерапия ультрафиолетом A; СД1 - сахарный диабет 1-го типа; СД2 - сахарный диабет 2-го типа.
• Кожные заболевания могут появиться как первый признак сахарного диабета или развиться в любой момент заболевания.
• Кожные заболевания также могут свидетельствовать о наличии сопутствующих микрососудистых осложнений сахарного диабета.
• Большинство кожных проявлений сахарного диабета могут быть вылечены врачом первичного звена, но важно понимать, в каких случаях требуется направление к дерматологу для дальнейшего лечения.
Авторы объявляют об отсутствии какой-либо финансовой заинтересованности, а также о наличии каких-либо конфликтов интересов.
Читайте также:

