Как лечить ладонно подошвенную кератодермию
Обновлено: 28.04.2024
Schiller S, Seebode C, Hennies H, Giehl K, Steffen Emmert S. Palmoplantar keratoderma (PPK): acquired and genetic causes of a not so rare disease.
Ладонно-подошвенные кератодермии (ЛПК): приобретенные и генетические причины не такого редкого заболевания
Шиллер С, Зеебоде К, Эммерт Ш, Университет Геттингена, Хэннис Г., Университет Кельна, Гиль К., Университет Мюнхена, Германия
Основная
Ладонно-подошвенные кератодермии (ЛПК) включают гетерогенную группу нарушений кератинизации с гиперкератозом на ладонях и подошвах. Существуют спорадические или приобретенные и генетические или наследственные формы ЛПК. Дифференциация между приобретенными и наследственными формами имеет важное значение для адекватного лечения и консультирования пациентов. Приобретенные формы ЛПК имеют множество причин.Различные генетические мутации могут лежат в основе наследственных ЛПК. В последние годы были идентифицированы несколько новых генетических причин. Различные наследственные ЛПК, как и многие другие моногенных заболевания, демонстрируют очень низкий показатель распространенности, а правильная диагностика их является сложной задачей и зачастую требует молекулярно-генетического анализа.
Клиническая проблема
ЛПК - гетерогенная группа заболеваний.Это относится и к их клинической картине, а также, при наследственных ЛПК – к типу мутации и пострадавшим генам.В связи с гетерогенностью ЛПК и редкостью отдельных вариантов, особенно определенных генетических единиц, период от появления симптомов до установления точного диагноза и назначения адекватной терапии может быть долгим и обременительным для пациента.Несмотря на растущее использование методов молекулярного тестирования, оценка клинических проявлений ЛПК не утратили своего ведущего значения в диагностике пациентов в повседневной практике.
Клинические появления ладонно-подошвенных кератодермий
ЛПК могут быть разделены на приобретенные и генетические типы. Существуют и другие классификации. На основании клинической морфологии различают диффузные, фокусные (пятнистые, полосатые, нитевидные или дискоидные) или точечные с мелкими, округлыми очагами гиперкератоза.Кроме этого, при классификации и диагностике ЛПК учитываются тяжесть заболевания, вовлечение других участков кожи, помимо ладоней и/или подошв (трансгредиентные формы ЛПК), наличие симптомов со стороны других органов, например, ЛПК, как часть какого-либо синдрома.При генетических ЛПК используются молекулярно-генетические методы для идентификации мутантных генов, позволяющие провести точную генетическую классификацию. Возможны аутосомно-доминантный, рецессивный и X-хромосомный тип наследственности.
У пациентов с гипергидрозом может наблюдаться кератоз с мацерацией, сопровождающийся зловонием. Бактериальные и грибковые суперинфекции также могут быть причиной ЛПК. Они требуют адекватной терапии, в т.ч. системных методов лечения.
Диагностика приобретенных ладонно- подошвенных кератозов
Приобретенные ЛПК имеют широкий диапазон клинических появлений: диффузные, очаговые и точечные. Наиболее заметной гистологической особенностью приобретенного ЛПК является гиперкератоз, при котором наблюдаются акантоз и / или различной степени паракератоз, гиперплазия сосочкового слоя и периваскулярная инфильтрация из воспалительных клеток.Клиническая картина, как правило, неспецифична; гиперкератоз рогового слоя является наиболее достоверным клиническим признаком. Наступление приобретенного ППК, как правило, наблюдается в более позднем возрасте у пациентов без отягощенного семейного анамнеза.В некоторых случаях улучшение ЛПК во время отпуска указывает на профессиональный характер дерматоза.Другими данными являются наличие аллергии или инфекции. Причины приобретенной ЛПК разнообразны и включают воздействие некоторых химических веществ (например, мышьяка, хлорированного углеводородного раствора для инъекций), побочные эффекты некоторых лекарств (например, бета-глюкана, лития, химиотерапевтических агентов) и метаболические нарушения (беременность, менопауза, гипотиреоз, микседема) и другие возможные причины. Наиболее распространенными типами приобретенных ЛПК являются ЛПК при контактной аллергии или воздействии токсичных раздражителей, а также ЛПК при атопическом дерматите или псориазе.
Диагностика паранеопластических ЛПК (приобретеных и / или генетических)
При ЛПК с неясной этиологией врач должен рассмотреть возможность злокачественного заболевания в качестве причины.ЛПК может быть первым видимым признаком злокачественности и осознание врачом возможности такой связи может иметь решающее значение.Примеры паранеопластической ЛПК включают синдром Сезари, синдром Базекса и наследственный синдром Howel-Evans.У пациентов с синдромом Базекса или синдромом Сезари лечение основного злокачественного заболевания приводит к улучшению кожных симптомов.Рак пищевода является частым у пациентов с синдромом Howel-Evans, и если врачу известно о данной ассоциации, то опухоль может быть диагностирована быстрее.
Диагностика генетической кератодермии ладоней и подошв
В отношении успешной корректирующей терапии приобретенных ЛПК, а также для генетического консультирования беременных женщин и пациенток, желающих забеременеть, важно различать наследственную ЛПК от приобретенной.Подозрение на наследственную ЛПК должны вызывать различные признаки: начальные проявления болезни в детстве, положительный семейный анамнез, стойкая клиническая картина с небольшим изменением типа и тяжести симптомов и относительная терапевтическая резистентность. Отрицательный семейный анамнез или начальные проявления во взрослом возрасте не исключают возможность наследственной ЛПК. Другие признаки наследственной ЛПК включают симптомы в рамках других синдромов (например, глухота или преждевременная потеря зубов). У пациентов с наследственной ЛПК нет очевидной причины. Тесты на аллергию и инфекции дают отрицательные результаты.Если есть подозрение на наследственную ЛПК, то пациент должен быть направлен в специализированное подразделение для лечения, а также для генетического тестирования.
Клинический диагноз наследственной ладоней и подошв кератодермию
В дополнение к вышеупомянутым признакам наследственной ЛПК, установлению клинического диагноза может помочь морфология повреждений:
ЛПК является изолированным поражением или сопровождается симптомами (синдромами) поражения других органов или систем органов (ЦНС, уши, глаза, иммунная система, ногти, волосы, зубы)?
Кератоз диффузный или мелкоочаговый (точечный, полосный, нитевидный)?
Располагается ли кератоз только на болевых точках?
Поражение других областей, помимо ладоней и подошв (трансгредиентность)?
ЛПК не сопровождается гиперемией кожи (не эпидермолиз) или имеется гиперемия, воспалительные компоненты или пузыри (эпидермолиз)?
Гистологический диагноз
Наряду с основной гистологической характеристикой ЛПК – гиперкератозом, имеет место другая гистологическая особенность - эпидермолиз, которая позволяет отличить эпидермолитическую ЛПК от неэпидермолитической. Они также могут быть полезны в различении между отдельными лицами.
Генетическая диагностика
Новые методы молекулярно-генетического исследования позволяют классифицировать наследственные ЛПК на основе причинно-следственных генных дефектов.Эти типы ЛПК являются гетерогенными в генетическом плане, но в целом пораженные гены изменяют структуру белков, влияющих на различные процессы при эпидермальной дифференциации.В последние годы были идентифицированы различные генетические мутации, способные вызывать ЛПК. Например, в 2013г была обнаружена аутосомно -доминантная мутация в AQP5 гене (хромосома 12q13), который кодирует аквапорин 5, вызвающий аквагенную, неэпидермолитическую ЛПК (тип Ботнического).Идентификация мутации SERPINB7 , чей генетический продукт принадлежит к семейству сериновых ингибиторов протеаз, сделала возможным отличать ЛПК (тип Nagashima) от ЛПК Meleda. Сочетание ЛПК с потерей слуха также было связано с выявлением инициирующих мутаций в GJB2 , который кодирует коннексин 26.Эти примеры показывают, что выявление лежащих в основе мутаций имеет огромное значение для правильного диагноза.
В Таблице 1 приводится краткая информация о наследственных ЛПК, их клинической картине, связи с генетическими дефектами и измененными генетическими продуктами.
Болезнь
Тип наследо
вания
Ген (белок)
Признаки
Сопутствующие симптомы
Диффузные ЛПК
KRT9 (Кератин 9) (KRT1) (Кератин 1)
Изолированная диффузная, не трансгредиентная ЛПК, гистологически акантокератолитическая
Изолированная диффузная, частично трансгредиентная ЛПК
Появление гиперкератоза в младенчестве, гипергидроз, возможна регрессия во время 4 -й или 5 -й декады жизни
Болезнь острова Меледа
SLURP1 (SLURP1 (Ly6/uPAR family)
Диффузная, массово трансгредиентная ЛПК, мутилирующая, редко перетяжки
Изменения ногтей, гипергидроз, мацерирующий кератоз / неприятное зловоние, тенденция к бактериальным суперинфекциям
Диффузная, трансгредиентная ЛПК
Склероатрофия дистальных отделов конечностей, изменения ногтей, задержка роста, влияющая на руки, повышенный риск плоскоклеточного рака
GJB2 (коннексин 26 (коннексин 30)
Ихтиозиформная эритродермия у младенцев, прогрессирующий верруциформный гиперкератоз (в том числе головы, лица, тыла рук и ног, ягодиц) ониходистрофия, алопеция ихтиоз, помутнение роговицы, нарушение слуха с поражением внутреннего уха, склонность к бактериальным суперинфекциям, риск плоскоклеточного рака
GJB2 (коннексин 26)
Потеря слуха с поражением внутреннего уха, лейконихия
ЛПК (тип Bothnia)
Отек пораженных областей после контакта с водой
ЛПК (тип Nagashima)
SERPINB7 (серин ингибитор протеазы)
Мягкая диффузная ЛПК (описанны гиперкератоз с краснотой), не прогрессирующая
Диффузный калеча ЛПК
GJB2 (коннексин 26)
Диффузная, тяжелая, желтоватая, мутилирующая ЛПК
Потеря слуха с поражением внутреннего уха, гипергидроз, алопеция, ониходистрофия, (миопатия, возможно спастическая параплегия)
Синдром Vohwinkel, ихтиозиформный вариант (синдром Camisa)
ЛПК, напоминающая классический синдром Vohwinkel
TRPV3 ( MBTPS2 ) (TRPV3 (MBTPS2)
Диффузная мутилирующая ЛПК
Периоральные гиперкератотические бляшки, диффузная алопеция, ониходистрофии, оральный лейкокератоз, поражение роговицы, псевдоаингум
Диффузная мутилирующая ЛПК
Гиперкератотические бляшки, ихтиоз и папулы, распределенные в линейном порядке на сгибах рук и запястий
Фокусное / точечный ЛПК
AAGAB (альфа-и гамма-адаптин связывающий белок)
RHBDF2 (RHBDF2 (ромбовидное семейство протеаз)
Оральная лейкоплакия, волосянной кератоз, рак пищевода
Полосатый ЛПК
ная ЛПК (синдром Brunauer-Fuhs- Siemens)
Кератоз ладонно-подошвенный стриарный
Кератоз ладонно-подошвенный стриарный
Стриарная ЛПК на ладонях, диффузная на подошвах
Дисплазия эктодермальная
KRT6A / 6В / 16/17(кератин 6а / 6b / 16/17)
Пахионихия, гипергидроз, оральный лейкокератоз, стеатоцистома
KRT14 (кератин 14)
Отсутствие папиллярного рельефа, ониходистрофия, ангидроз, стоматологические дефекты, гиперпигментация и депигментация
CTSC (Катепсин C)
Пародонтит, выпадение зубов
CTSC (Катепсин C)
Сходно с синдромом Papillon-Lefèvre , дополнительно арахнодактилия, акроостеолиз, PES красного плоского лишая, деформация пальцев
Симптомы соответствуют OODD + кисты на веках, повышенный риск опухолей кожи
Одонто-онихо-дермальная дисплазия (OODD)
Гипергидроз, гиподонтия, гипотрихоз, ониходистрофия
с хрупкостью кожи
PKP1 (Плакофилин 1)
Другие типы синдромальной ЛПК
Кардиомиопатия, шерстистые волосы
Кардиомиопатия, шерстистые волосы
ЛПК в качестве сопровождающего симптома
PTEN (фосфатазы PTEN)
Развитие гамартомы, злокачественная трансформация
ATP2A2 (Сарко / эндоплазматическиого кальция-АТФазы изоформы SERCA2)
Ладонно-подошвенное нарушение папиллярного рельефа, твердые папулы на себорейных участках кожи, изменения ногтей
Другие
Лечение приобретенных и наследственных ЛПК
Радикального лечения для наследственных ЛПК нет.У пациентов с приобретенными ЛПК следует ограничить или устранить возможные причины (токсины, инфекции и другие факторы.). Доступен широкий спектр процедур, направленных на укрепление защитного барьера кожи и удаление гипрекератоза. Лечение может быть местным и / или системным.
Регулярные ванны очищают и увлажняют области ороговения. Регулярное использование ручных и ножных ванн приводит к кератолизу и облегчает механическое удаление гиперкератоза. Механический кератолиз должен выполняться по мере необходимости. После бальнеотерапии необходимо нанести на кожу эмолент с целью оптимального увлажнения кожи. Местная терапия мазями на основе мочевины улучшает гидратацию кожи и оказывает кератолитический эффект; мочевина может быть легко объедина с другими агентами, такими как молочная кислота, хлорид натрия, и витамин А, с топическим витамином D и другми. Выбор лечения производится на индивидуальной основе и должен сопровождаться профилактическим применением топических антибактериальных и противогрибковых средчтв. Первичная терапия может быть продолжена в виде поддерживающей терапии для регидратации и ухода за кожей. Системная терапия ретиноидами (обычно ацитретин), принимая во внимание побочные эффекты, может привести к заметному улучшению ЛПК. У пациентов с образованием пузырей или эпидермолитической ЛПК следует придерживаться выжидательного подхода, учитывая, что ретиноидная терапия может вызвать эрозирование на больших участках кожи. Ретиноиды также могут вызывать врожденные дефекты, и препарат сохраняется в жировой ткани в течение 24 месяцев после прекращения его использования. Независимо от того, дается ли системная терапия, рекомендуется активная местная терапия.
Перспективные лечебные методы лечения доступны для ЛПК с доминантными мутациями. Это связано с использованием РНК-интерференции с блокированием доминантных негативных аллелей. Такие корректирующие меры доступны при врожденной пахионихии, а также других заболеваниях с патологией кератина, однако о долгосрочных эффектах пока говорить рано
Выводы для практики
При диагностике и лечении ЛПК, важно различать, приобретенные и наследственные формы. При приобретенных и паранеопластических ЛПК лечение основного заболевания или его триггера приводит к улучшению симптомов ЛПК. При наследственных формах ЛПК лечение только симптоматическое. Генетическое консультирование пациента и его семьи имеет важное значение для точного диагноза с целью прогнозирования течения заболевания и риска передачи его по наследству. Выявление новых мутаций, которые вызывают ЛПК иллюстрирует сложность ЛПК и их дифференциации.
Об авторах
Кристина Зеебоде является докторантом. Стина Шиллер закончила докторантуру. В настоящее время изучают роль гена SNAP29 в эпидермальной дифференциации и установили подходящие модели мышей. Дефицит SNAP29 вызывает редкий синдром CEDNIK ( CErebral Dysgenesis, Neuropathy, Ichthyosis и Keratoderma). Штеффен Эммерт является профессором кафедры дерматологии в Медицинском центре Университета Геттингена и специализируется в дерматоонкологии. Катрин Гиль является преподавателем кафедры дерматологии и аллергологии в Медицинском центре Университета Мюнхена, где ее внимание уделяется редким и наследственным заболеваниям кожи. Ганс Христиан Хэннис возглавляет Центр Дерматогенетики, кафедру дерматологии в медицинском университете Инсбрука и Центр геномики в университете Кельна.
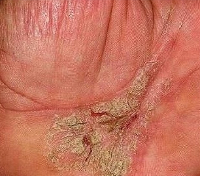
Климактерическая кератодермия – хронический кератодерматит климактерического периода, вызванный недостатком эстрогенов в организме. Симптоматически проявляется спонтанно возникающими очагами гиперкератоза на ладонях и подошвах, существенно снижающими качество жизни, мешающими ходьбе и выполнению домашней работы из-за появления трещин на коже. Первичным элементом является плоская папула, имеющая тенденцию к слиянию и периферическому росту. Высыпания сопровождаются зудом, усиливающимся в ночное время. Диагностика клиническая, подтвержденная гистологическими исследованиями. Терапия патогенетическая (ЗГТ) и симптоматическая (кератолитики, стимуляторы регенерации, местные ванны).
Общие сведения
Климактерическая кератодермия (синдром Хакстхаузена) – гипоэстрогенный климактерический дерматит с преимущественным нарушением процессов кератинизации в роговом слое эпидермиса. Патология имеет яркую гендерную окраску. Болеют около 20% женщин старше 45 лет. Первым дерматологом, описавшим клинику данной формы кератодермии и связавшим ее начало с климаксом, был англичанин Генри Брук в 1891 году. Он посвятил большую половину своей жизни изучению «кератиновых дерматозов», открыв в 1886 году фолликулярный кератоз, а затем необычный эпителиальный невус. В 1934 году Хакстхаузен в деталях дал описание 10 клинических наблюдений за женщинами климактерического возраста с кератотическим поражением ладоней и подошв, имевшими глубокие трещины кожи, приносящие им настоящие страдания. Он же предположил наличие связи между гиперкератозом и патологией яичников. Но только в 1943 году Петер Линч определил ведущий фактор в развитии этой патологии – дефицит эстрогенов. Актуальность проблемы сегодня определяется возможной взаимосвязью климактерической кератодермии с хроническими неопластическими процессами в организме пациенток.

Причины климактерической кератодермии
Современная дерматология считает кератодермию Хакстхаузена одной из составляющих симптомов климакса, связанных с возрастным истощением функции яичников. Поскольку нейроэндокринная регуляция трофики кожи осуществляется через гормоны яичников, «работающие» в тесном контакте со щитовидной железой под контролем ЦНС, то общее состояние кожи напрямую зависит от гормонального фона пациентки. В процессе физиологического старения происходит перестройка этого фона. Естественным путём снижается уровень эстрогенов, сразу же уменьшается транспорт необходимых для строительства нормальных тканевых структур белков, жиров, углеводов. Гипоталамус пытается компенсировать эту нехватку усиленной работой других подконтрольных ему систем, вследствие чего возникают такие явления как гипергидроз и тахикардия, происходит сужение сосудов, повышение защитных свойств кожи.
Одним из механизмов усиления такой защиты служит минимальная десквамация (слущивание) клеток рогового, поверхностного слоя эпидермиса, непосредственно контактирующего с внешними факторами. В данном случае при развитии гиперкератоза клетки эпидермиса не просто начинают делиться с удвоенной скоростью, как при других кератозах, а дегенерируют в результате нарушения обменных процессов в коже. Белки, ответственные за кератинизацию, вырабатываются преждевременно, нарушая соотношение компонентов, участвующих в процессах ороговения. Клетки эпидермиса не успевают из-за нарушения трофики кожи получить необходимые питательные вещества, их ферментные системы работают с минимальными энергетическими затратами, нарушается липидный обмен, цитоплазма переполняется кератином, который вытесняет из клетки ядро и органеллы и в виде роговых чешуек появляется на поверхности.
Одновременно вокруг патологически развивающихся клеток возникает воспаление, продуцируется вещество, цементирующее роговые клетки. Это - липидные включения миелинового типа. В норме на поверхности кожи существует динамическое равновесие между слущивающимися клетками рогового слоя и живыми клетками базального слоя, приходящими им на смену. Это определяет толщину эпидермиса и рогового слоя. При уменьшении синтеза эстрогенов пролиферация клеток снижается, их десквамация уменьшается, а толщина эпидермиса за счёт клеток рогового слоя, остающихся на поверхности, увеличивается. Избыток мёртвых клеток образует очаги кератодермии на поверхности кожи.
Симптомы климактерической кератодермии
Первичным элементом климактерической кератодермии является воспалительная эритема, на фоне которой высыпают папулёзные элементы небольших размеров, имеющие тенденцию к слиянию и диффузному распространению по всей поверхности ладоней и подошв, на которых чаще всего локализуется патологический процесс. Папулы покрыты серебристыми чешуйками. Высыпание происходит в обезвоженном варианте, поэтому кожа сухая, шелушащаяся. Со временем гиперкератотические наслоения утолщают поверхность кожного покрова, из-за сухости в толще кератозных очагов возникают глубокие трещины, вызывающие сильные болевые ощущения. Поражение кожи симметрично, трещины локализуются чаще в местах давления на кожу, то есть по краям ладоней, подошв, однако могут поражать сгибательные поверхности локтевых и коленных суставов, другие участки кожного покрова.
Субъективные симптомы соответствуют климаксу: приливы, потливость, озноб, сердцебиение, повышение АД. Больных мучает сильный зуд, больше ночью. К первичным высыпаниям присоединяются расчёсы, вторичная инфекция, клиническая картина напоминает «сухую» экзему. В процесс вовлекаются ногти. Они мутнеют, утолщаются, становятся ломкими, околоногтевое ложе воспаляется, по периметру появляются заусенцы. Купирование симптомов климакса приводит к саморазрешению кожных проявлений. Однако, если кератодермия развивалась на фоне существующего латентного или явного опухолевого процесса, возможна её малигнизация.
Диагностика и лечение климактерической кератодермии
Клиника заболевания типична, не вызывает сомнений в диагностике. К гистологическому исследованию прибегают редко. Гистопатология неспецифична: явления гипер- и паракератоза с лимфоидной инфильтрацией, дегенерацией коллагеновых и эластических волокон дермы. Обязательна микроскопия соскоба из очага на грибы и консультация гинеколога-эндокринолога. Дифференцируют заболевание с другими формами локального гиперкератоза, «сухой» формой истинной экземы, псориазом, красным плоским лишаём, рубромикозом, кератодермическим сифилидом.
Терапия патогенетическая, направлена на восполнение недостатка эстрогенов. Параллельно применяют тиреоидин, витаминотерапию (А, Е), кератолитические мази, ранозаживляющие препараты. Хороший эффект дают тёплые содовые ванны, ванны с ромашкой, шалфеем. Прогноз относительно благоприятный с учётом частых рецидивов и нарушения качества жизни.
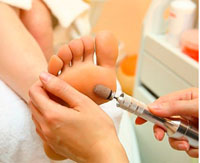
Гиперкератоз стоп - чрезмерное ороговение и утолщение эпидермиса в области подошвенной поверхности стоп. Гиперкератоз стоп характеризуется огрубением и сухостью кожи, появлением омозолелостей, болезненных и кровоточащих трещин. Диагностика гиперкератоза основывается на внешнем осмотре стоп дерматологом, подологом или ортопедом; результатах биопсии кожи с последующим гистологическим исследованием материала. Лечение гиперкератоза стоп проводится комплексно: с этой целью эффективны ванночки для ног, пилинги стоп, проведение аппаратного медицинского педикюра, использование специальных косметических средств.



Общие сведения
Гиперкератоз стопы (жесткий роговой слой, сокращенно ЖРС) представляет собой патологическое разрастание рогового слоя эпидермиса, достигающего толщины до одного сантиметра и более. Осложнения гиперкератоза могут проявляться в виде мелких точечных геморрагий (кровоизлияний), мягких (межпальцевых, ногтевых) и твердых (корневых) мозолей, язв от повышенного давления на стопы. Кровоизлияния и мозоли неопасны для здоровья в целом, но представляют косметический дефект и доставляют неудобства при ходьбе. Они требуют удаления с помощью специальных процедур. Язвы стоп часто возникают у больных сахарным диабетом и помимо применения косметических методик требуют лечения основного заболевания.
Часто на фоне отвердение рогового слоя возникают трещины стопы, доставляющие немалый дискомфорт. Но их развитие не всегда напрямую связано с гиперкератозом, они могут являться и следствием недолжного ухода за кожей стоп.

Причины развития гиперкератоза стоп
В возникновении гиперкератоза выделяют две группы факторов:
Экзогенные факторы (внешние)
В данном случае причиной, обусловливающей развитие гиперкератоза, является повышенная и длительная нагрузка на некоторые участки стопы. Под воздействием давления ростковые клетки кожи начинают быстро размножаться. В норме верхние клетки эпидермиса постепенно отшелушиваются, уступая место вновь образованным. В случае чрезмерно активного деления клеток, верхние не успевают слущиваться, из-за чего роговой слой эпидермиса утолщается. Возникает гиперкератоз.
Одним из самых распространенных экзогенных факторов, вызывающих гиперкератоз, является неправильно подобранная обувь. Не только ношение узкой и тесной обуви оказывает избыточное давление на стопы, не менее коварна и стоптанная обувь, или туфли размером больше. В слишком свободной обуви нога внутри не фиксирована и подвижна при ходьбе, что вызывает давление и трение стопы и, как следствие, её патологические изменения.
Еще одной причиной избыточного давления на стопы служит конституция человека: повышенная масса тела и высокий рост. Также к гиперкератозу приводят и различные виды деформации стопы, как врожденного характера (плоскостопие или косолапость), так и приобретенные в процессе жизни (вследствие травм или операций). При этом нагрузка на некоторые участки стопы оказывается превышающей физиологическую норму в несколько раз и подвергает эти зоны чрезмерному давлению.
Эндогенные факторы (внутренние)
К ним относятся, прежде всего, эндокринные и кожные заболевания. При сахарном диабете в организме человека нарушается углеводный обмен. Это, в свою очередь, приводит к изменению болевой и тактильной чувствительности нижних конечностей, нарушению кровообращения и трофики тканей, сухости кожи, язвенным поражениям и другим факторам риска развития гиперкератоза.
Причиной гиперкератоза могут служить и различные заболевания кожи, среди которых псориаз, кератодермии ладонно-подошвенной области, ихтиоз, врожденные нарушения синтеза кератина.
Сочетание сразу нескольких факторов (эндо- и экзогенных) увеличивает риск образования и прогрессирования гиперкератоза. Например, ношение тесной обуви человеком, страдающим сахарным диабетом, может иметь самые неблагоприятные последствия в развитии ЖРС.
Способы лечения гиперкератоза стоп
Лечение в домашних условиях

Гиперкератоз стоп, помимо салонных процедур, требует тщательного домашнего ухода за ногами.
Врагами гиперкератоза являются регулярные гигиенические процедуры и препараты смягчающего действия. В качестве «домашнего доктора» рекомендуется использовать масляные препараты лаванды, горной сосны, розмарина и др. Наилучший результат дает комплексный уход за кожей ног, включающий в себя нанесение основного лекарственного средства на ночь, специальный тоник или лосьон – утром и ванночку для ног 1-2 раза в неделю.
Гигиенический уход за стопами дома должен включать в себя механическое удаление огрубевшей кожи пемзой различной степени жесткости. Ежедневное использование пемзы позволяет своевременно удалять наросший роговой слой. Для предупреждения гиперкератоза достаточно всего нескольких движений пемзой по всей поверхности стопы. Перед использованием пемзы ноги следует вымыть, но не высушивать, так как пемза «любит» влажную поверхность кожи.
Следуя этим несложным правилам домашнего ухода за стопами, вы сможете избежать образования гиперкератоза или существенно облегчить его течение.
Лечение в кабинете подолога

Лечением гиперкератоза стоп занимаются специалисты-подологи, имеющие медицинское образование. Схема лечения отработана многолетним опытом и включает в себя несколько этапов: размягчение огрубевшей кожи стопы, удаление жесткого рогового слоя и последующая шлифовка кожи.
Существует несколько способов размягчения жесткого рогового слоя. Классический способ предполагает использование в качестве размягчителя воды, иногда с добавлением солей или ароматизаторов - это доступно и приятно. В современной косметологии все чаще используются химические размягчители в виде растворов, гелей или пенящихся средств. Их неоспоримыми преимуществами являются обеззараживающее действие, экономичность и высокая эффективность.
Удаление ЖРС проводится одноразовым инструментарием: скальпелем и съемными лезвиями разного размера. Зоны поражения гиперкератозом, расположенные на подошве стопы, в межпальцевых промежутках или на плюсне-фаланговых суставах напоминают узкие ленты или рисовые зерна. Снятие жесткого рогового слоя на этих участках успешно проводится полыми лезвиями.
Мастер-подолог снимает огрубевшие слои кожи очень осторожно под тщательным визуальным контролем, чуть-чуть не доходя до молодой розовой кожи. При технически грамотном выполнении процедуры целостность мягких тканей не нарушается, а жесткий роговой слой удаляется бесследно.
Заключительным этапом подологического лечения гиперкератоза является шлифовка кожи. Она может проводиться как при помощи традиционных пилок, так и аппаратным методом при помощи керамических насадок одноразового применения. Аппаратные методики педикюра имеют преимущества в быстроте, гигиеничности и большей эффективности.
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова
ЗАО «Ретиноиды», Москва, Россия, 111123
Научный дерматологический центр ЗАО "Ретиноиды", Москва
Актуальные тенденции в лечении ладонно-подошвенного псориаза и приобретенных ограниченных форм кератодермии
Журнал: Клиническая дерматология и венерология. 2017;16(6): 69‑76
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова
Кератодермии представляют собой группу заболеваний, объединенных общим признаком — повышенным ороговением за счет увеличения количества кератиноцитов при уменьшении их нормальной десквамации. Избыточное ороговение кожи ладоней препятствует тактильной чувствительности, что становится источником неприятных ощущений, а трещины приводят к утрате работоспособности. Цель исследования — изучить возможности применения препарата Уродерм для лечения пациентов с приобретенными ограниченными формами кератодермии. Материал и методы. Сформированы две равноценные по основным признакам группы: в 1-ю группу вошли 37 пациентов (10 мужчин и 27 женщин) с диагнозом псориаз ладонно-подошвенный, во 2-ю — 39 женщин с диагнозом климактерическая кератодермия. Участники обеих групп применяли мазь Уродерм 2 раза в сутки в течение 30 дней. Результаты. Установлено значительное сокращение площади очагов поражения от исходного уровня в обеих группах (до 44% в 1-й группе и до 19% во 2-й). Констатировано достоверное снижение величин показателей дерматологического индекса шкалы симптомов и Visual Analogue Scale в 1-й группе — с 9,64±3,71 и 3,39±1,08 до 2,13±1,04 и 1,19±0,83 балла соответственно, во 2-й группе — с 10,31±3,45 и 3,67±0,97 до 1,01±0,62 и 0,57±0,57 балла соответственно. Применение мази Уродерм позволило в течение относительно непродолжительного периода достичь клинического выздоровления участников 1-й группы — 16 (43,2%) из 37 или значительного улучшения состояния у представительниц 2-й — 31 (79,5%) из 39. Заключение. Мазь Уродерм оказывает достоверный положительный эффект на степень выраженности основных объективных клинических проявлений ограниченных форм кератодермии. Препарат обладает высокими показателями безопасности и переносимости: у представителей обеих групп отсутствуют случаи осложнений; ни у одного из участников исследования не зафиксированно эпизодов развития аллергии или индивидуальной непереносимости.
Санкт-Петербургская государственная медицинская академия им. И.И. Мечникова
ЗАО «Ретиноиды», Москва, Россия, 111123
Научный дерматологический центр ЗАО "Ретиноиды", Москва
Кератодермии представляют собой гетерогенную группу заболеваний, характеризующихся диффузным или очаговым утолщением рогового слоя эпидермиса ладоней и подошв, у части больных в сочетании с кератозами другой локализации, эктодермальной дисплазией и воспалением [1—3]. Ладонно-подошвенные кератодермии наследственного характера имеют общие гистологические признаки: акантоз, гиперкератоз, иногда очаговый паракератоз. Встречаются небольшие периваскулярные инфильтраты в верхней части дермы. Гиперкератоз и гранулез отмечаются при подавляющем большинстве диффузных и ограниченных формах ладонно-подошвенных кератодермий [4].
С симптоматической целью для лечения кератодермий применяют кератолитики, одним из которых является мочевина. Мочевина в высокой концентрации денатурирует и растворяет белки, оказывая тем самым кератолитический эффект, улучшает гидратацию кожи и увеличивает десквамацию, уменьшает зуд кожи. Достоинством мочевины является отсутствие токсического и аллергизирующего действия на организм. Положительные результаты при лечении препаратами с мочевиной пациентов с сухой шелушащейся кожей на фоне протекающего или предшествовавшего дерматита и пациентов с экземой рук получили F. Julia и соавт. [5]. P. Oztas и соавт. [6]. Установили, что при псориазе наружное лечение мочевиной уменьшает гиперпролиферацию эпидермиса и индуцирует дифференцировку кератиноцитов.
Отмечены успешные примеры использования препаратов с мочевиной для лечения кератодермий, но поскольку они еще недостаточно многочисленны и не находят широкого применения в практике, поиск оптимальных путей решения данной задачи остается актуальным. В этом смысле перспективным является применение отечественного препарата Уродерм, который по своим характеристикам, содержанию и свойствам близок к представлению об идеальном средстве для успешного лечения, контроля и профилактики приобретенных ограниченных кератодермий (ПОК).
Препарат Уродерм — мазь для наружного применения на эмульсионной основе, обладающая кератолитическим действием, смягчающая и увлажняющая кожу, повышающая ее эластичность. Эмульсионная основа мази легко впитывается роговым слоем кожи, способствуя размягчению кератина. Концентрация мочевины в мази Уродерм составляет 30% — это выше, чем в любом другом средстве, содержащим мочевину. В отличие от различных косметических средств с мочевиной, мазь Уродерм — лекарственный препарат с доказанным фармакологическим эффектом, производится из компонентов фармакопейного качества.
Цель настоящей работы — обоснование целесообразности применения препарата Уродерм как патогенетически оправданного, неинвазивного средства для лечения пациентов с ПОК.
Для реализации цели исследования использовались стандартные критерии оценки эффективности терапии: влияние используемого лечебного средства на выраженность основных клинических признаков патологического процесса (критерий 1), терапевтический эффект (критерий 2), частота возникновения побочных эффектов терапии (критерий 3), качество жизни пациентов в группах сравнения (критерий 4) и потребительские свойства препарата (критерий 5).
Основаниями включения больных в программу клинических испытаний были добровольное информированное согласие на участие в исследовании, подтверждение диагноза псориаз ладонно-подошвенный (ПЛП), климактерическая кератодермия (КК), возраст от 21 года до 69 лет включительно, наличие показаний и отсутствие абсолютных противопоказаний к использованию включенного в программу средства наружной терапии, возможность лечения пациента в амбулаторных условиях и соблюдение оговоренных условий испытания, подразумевающих неукоснительное выполнение медицинских рекомендаций и продолжение участия в исследовании, вплоть до его завершения.
Материал и методы
Объектом наблюдения стали амбулаторные 76 больных (10 мужчин и 66 женщин) в возрасте от 21 года до 69 лет (средний возраст 44,5±9,4 года), страдающие наиболее распространенными нозологическими формами ненаследственных ПОК, не имеющие признаков системности процесса, с продолжительностью заболевания от 3 мес до 20 лет. Диагноз ПОК первоначально устанавливался клинически. В целях его верификации в комплекс предварительных диагностических мероприятий, наряду со сбором анамнеза и физикальным обследованием, были включены обязательные лабораторные исследования, выполняемые в соответствии с рекомендациями по диагностике кератодермий [5].
Были сформированы две группы пациентов: в 1-ю группу вошли 37 пациентов (10 мужчин и 27 женщин) с диагнозом псориаз ладонно-подошвенный, во 2-ю — 39 женщин с диагнозом климактерическая кератодермия. Критериями анализа терапевтической эффективности используемого метода лечения в группах были следующие специфические и неспецифические показатели.
Критерий 1. Признак 1 — динамика регресса объективных симптомов заболевания, оцениваемая по результатам сравнения площадей зон поражения до и после лечения. Текущая оценка результатов — регистрация и сравнение площадей зон поражения до и после лечения в абсолютных величинах. Представление результатов — относительное изменение площадей зон поражения (уменьшение, увеличение), наблюдаемое в процессе лечения и выражаемое в процентной доле от исходного уровня. Признак 2 — динамика регресса объективных симптомов заболевания, оцениваемая по результатам изменения в каждой контрольной точке наблюдения показателя дерматологического индекса шкалы симптомов. Признак 3 — динамика субъективного показателя (индекса) степени выраженности зуда, рассчитываемого по 10-балльной шкале Visual Analogue Scale (VAS) — наиболее постоянного признака, характерного для обоих рассматриваемых заболеваний на 10-е, 20-е и 30-е сутки наблюдения.
Критерий 2. Глобальная оценка терапевтического эффекта (вариант адаптации применительно к условиям данного исследования). Сравнительный анализ эффективности лечения ПОК при использовании препарата Уродерм. Оценка результатов в группах по числу пациентов, достигших клинического выздоровления (отличный результат лечения — уменьшение выраженности клинического признака в процентном отношении от 75% и выше от исходного уровня), значительного улучшения (хороший результат лечения — уменьшение выраженности клинического признака в процентном отношении от 50 до 75% от исходного уровня), умеренное улучшение (удовлетворительный результат лечения — уменьшение выраженности клинического признака в процентном отношении от 25 до 50% от исходного уровня), отсутствие эффекта (неудовлетворительный результат лечения — уменьшение выраженности клинического признака в процентном отношении менее 25% от исходного уровня). Представление результатов — оценка степени выраженности изучаемых явлений до и после лечения (в баллах). Для достоверности полученных результатов при статистической обработке данных использовали метод ранжирования: отличному результату соответствовало 3 балла, хорошему — 2 балла, удовлетворительному — 1 балл, неудовлетворительному — 0 баллов. Контрольная точка оценки — 30-е сутки наблюдения.
Критерий 3. Частота развития нежелательных эффектов лечения, сравнительная оценка безопасности и переносимости препарата Уродерм при лечении ПОК. Методы получения информации: данные клинического наблюдения (объективный метод), анкетирование (субъективный метод).
Критерий 4. Изменения в оценке качества жизни на основании динамики индекса Dermatology Life Quality Index. Оценка психосоматического статуса у больных с ПОК до и после лечения. Анализ силы влияния единственно используемого в эксперименте средства наружной терапии на уровень и качество физического, психического, социального и ролевого или функционально-ассоциированного образа жизни на пациентов с различными по своей природе заболеваниями. Метод: анкетирование. Методика — самостоятельное заполнение универсальной формы стандартного опросника, представляющего собой русифицированную версию Dermatology Life Quality Index или дерматологический индекс качества жизни (ДИКЖ). Контрольные точки — 1-е и 30-е сутки наблюдения.
Критерий 5. Оценка итогов и качества лечения, анализ потребительских свойств, изучение реакции и отношения пациентов к использованию нового для них средства наружной терапии. Метод: анкетирование. Методика — самостоятельное заполнение несложного опросника, позволяющего оценить комплаентность пациентов и дальнейшие перспективы применения препарата пациентами с различными нозологическими формами ПОК.
Статистическая обработка проводилась с применением общепринятых методов параметрической и непараметрической статистики (программы Excel и Statistica 6.0). Для сравнения качественных, количественных и полуколичественных признаков использовали критерии χ 2 и Вилкоксона—Манна—Уитни. Данные представлялись в виде абсолютных или относительных (%) величин, количественные — в виде Х±х, где Х — среднее арифметическое, х — ошибка средней величины. Разница значений считалась значимой при p
Результаты и обсуждение

Значимых различий в степени выраженности оцениваемых клинических проявлений заболевания, а также существенных расхождений в оценке качества жизни на долечебном этапе у представителей обеих групп отмечено не было: исходные показатели в группах сравнения статистически неразличимы (p <0,05) (табл. 1). Таблица 1. Распределение больных по группам

Критерий 1. Сила влияния используемого средства терапии на выраженность основных клинических признаков патологического процесса (табл. 2). Таблица 2. Изменение площади очагов поражения в процессе лечения Примечание. Здесь и в табл.3, 6: * — в границах 95% ДИ, внутригрупповые различия показателей относительно исходного уровня статистически значимы (p<0,05); n — число участников в группе; N — абсолютное число измерений.
Несмотря на то что в результате лечения у пациентов обеих групп отмечалась положительная динамика, сила влияния терапии на оцениваемый клинический признак патологического процесса оказалась различной. Так, у пациентов 1-й группы использование заявленного препарата привело к сокращению площади поражения на 56%, которое к моменту окончания исследования составило 44% от исходного уровня, что может быть интерпретировано лишь как клинически значимый позитивный результат (p>0,05). В то же время у пациенток 2-й группы отмечалось более выраженное сокращение величины исследуемого параметра — до 19% от исходного уровня (p<0,001), что является не только клинически, но и статистически значимым свидетельством эффективности примененного лечения. Кроме того, во 2-й группе интенсивность снижения величины изучаемого параметра была более выраженной, чем в 1-й. Так, статистически значимое сокращение показателя площади поражения отмечалось уже к 20-му дню исследования.

Критерий 2. Глобальная оценка терапевтического эффекта (табл. 4). Таблица 4. Сравнительный анализ эффективности использования мази Уродерм как средства монотерапии у пациентов с псориазом ладонно-подошвенным и климактерической кератодермией
Сравнительный анализ данных, приведенных в табл. 4, демонстрирует различия результатов лечения у пациентов 1-й (рис. 1, а, Рис. 1. Больная О., 48 лет, с ладонно-подошвенным псориазом. а — выраженный гиперкератоз, трещины; б — клиническое улучшение— эпителизация трещин, уменьшение гиперкератоза, восстановление структуры эпидермиса. б) и 2-й (рис. 2, а, Рис. 2. Больная С., 52 года, с ограниченной формой климактерической кератодермии. а — клиническая картина выраженного гиперкератоза правой стопы до лечения; б — значительное уменьшение гиперкератоза в области правой стопы после терапии мазью Уродерм (через 2 нед ежедневного нанесения). б) групп. Преимущества использования препарата во 2-й группе вполне очевидны. Об этом свидетельствует тот факт, что совокупный удельный вес представительниц 2-й группы, достигших клинического выздоровления, — 8 (20,5%) из 39 и значительного улучшения — 23 (59%) из 39 составил 79,5%, в то время как в 1-й группе общая доля участников исследования, достигших подобного результата, оказалась почти в 2 раза меньше и составила лишь 43,2% (5,4 и 37,8% соответственно).

Критерий 3. Частота развития нежелательных побочных эффектов терапии (табл. 5). Таблица 5. Сравнительный анализ безопасности и переносимости использования мази Уродерм у пациентов с псориазом ладонно-подошвенным и климактерической кератодермией
Данные, приведенные в табл. 5, демонстрируют различия в частоте возникновения нежелательных эффектов лечения в группах при использовании изучаемого средства наружной терапии. Анализ представленных результатов свидетельствует как о большем числе возможных вариантов осложнений, возникших у представителей 1-й группы, так и о большей частоте случаев их регистрации, чем во 2-й.

Критерий 4. Оценка ДИКЖ (табл. 6). Таблица 6. Анализ силы влияния использованного метода терапии (препарата) на качество жизни пациентов по группам

Критерий 5. Оценка потребительских свойств мази Уродерм (табл. 7). Таблица 7. Различия в оценке потребительских качеств мази Уродерм по группам, абс. (%)
При сравнительном анализе потребительских свойств мази Уродерм были получены следующие данные: участницы 2-й группы значительно реже (в 12,8% случаев), чем представители 1-й группы (37,8%), акцентировали внимание на наличии побочных эффектов лечения. Существенно реже (в 7,7% против 48,6% соответственно) предъявляли претензии к удобству применения препарата. Объективно реже (17,9% против 43,2%) изъявляли дополнительные пожелания во время лечения. Значимо чаще (87,2 и 59,5% соответственно) позитивно оценивали результаты терапии и выражали готовность к ее продолжению в прежнем объеме (92,3% против 70,3% соответственно).
Выводы
Препарат Уродерм оказывает позитивное влияние на степень выраженности основных объективных клинических проявлений заболеваний. Препарат Уродерм действительно обладает высокими показателями безопасности и переносимости. Препарат Уродерм оказывает выраженное положительное влияние на качество жизни пациентов с ПОК, использующих его в качестве монотерапии своего заболевания. Препарат Уродерм обладает высокими потребительскими характеристиками.
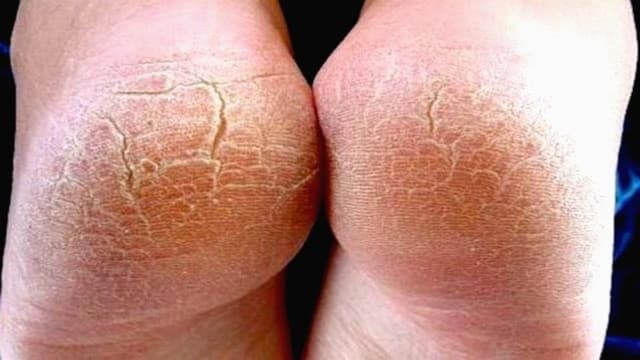
Гиперкератоз стоп представляет собой избыточное ороговение и утолщение эпидермиса в области подошвы. В результате кожа становится грубой и сухой, могут появиться мозоли и даже кровоточащие трещины. Именно поэтому такой патологический процесс относится не только к косметическим проблемам.
Если и вам знакомо такое состояние дермы, затрудняющее ношение легких босоножек и сланцев в летнюю жару, возможно, стоит уделить повышенное внимание своим ножкам. Диагностику заболевания можно пройти у подолога, дерматолога или ортопеда. А вот о способах лечения и профилактике гиперкератоза стоп вы узнаете из нашей статьи.
Причины гиперкератоза стопы

Гиперкератоз стоп – это натоптыш, который возникает из-за разрастания рогового слоя до 1 см и более. Данное заболевание может иметь и осложнения, которые проявляются в виде мозолей (мягких либо твердых), язвенных образований из-за чрезмерного давления на стопу, а также кровоизлияний. Все это не представляет никакой угрозы здоровью человека, но выступает неприятным косметическим дефектом, мешающим нормально передвигаться. Для того чтобы от него избавиться, проводятся различные мероприятия. Чаще всего патология появляется у тех, кто страдает диабетом, поэтому в данном случае, кроме процедур, направленных на устранение внешних симптомов, требуется лечение самого заболевания.
Нередко при гиперкератозе стоп возникают трещины, которые приносят больному довольно сильный дискомфорт. Однако подобное явление необязательно связано с отвердением ороговевшего слоя кожи, поскольку причиной может быть просто плохой уход за ногами.
Гиперкератоз можно разделить на следующие группы в соответствии с клинической картиной:
В этом случае заболевание появляется по причине нехватки в организме витамина А и плохой гигиены. Из-за ороговевшего слоя происходит закупорка волосяных фолликулов, что в итоге приводит к образованию мелких прыщей.
Самыми распространенными местами появления данной формы патологии являются бедра, локти, ягодицы и колени.
При несвоевременно начатом лечении или его отсутствии недуг может распространиться дальше, и прыщей станет больше. Данную форму болезни нередко можно встретить у детей, и поражает она чаще руки, ноги, лицо.
Рекомендуемые статьи по теме:
В данном случае заболевание проявляется в виде образований желтого цвета, напоминающих бородавки. Основным местом локализации становятся стопы и ладони.
Бородавчатый гиперкератоз наблюдается чаще всего из-за недостаточной выработки кератина или чрезмерной нагрузки на стопы.
Основной симптом этого вида гиперкератоза – наличие обширных шелушащихся участков кожного покрова. Может наблюдаться на локтях, голове, руках, лице, ногах и т. д. Встречаются случаи, когда заболевание поражает всю кожу на теле человека.
Этим видом недуга чаще всего страдают взрослые мужчины. У женщин он практически не встречается.
Для диагностики болезни достаточно осмотра. На коже можно наблюдать коричневые или желтые папулы большого размера (0,1–0,5 см). Основными местами поражения становятся голени и бедра. При отсутствии лечения гиперкератоз может перейти на слизистую рта, а также уши.
Независимо от форм заболевания чаще всего они появляются из-за проблем с синтезом кератина.
Причины развития гиперкератоза стоп (фото выше) могут быть разными, но все они делятся на внешние и внутренние.
Влияние на развитие патологии, которая представляет собой разрастание рогового слоя, оказывают:
Длительная нагрузка на отдельные участки стопы может привести к возникновению недуга. Дело в том, что при постоянном давлении начинается ускоренное размножение ростковых клеток. Когда у человека все в порядке со здоровьем, обновление верхнего слоя эпидермиса происходит методично, то есть старый отшелушивается, образуется новый. Но когда начинается слишком быстрое деление клеток, этот процесс нарушается, поскольку поверхностный слой не успевает слущиваться, а роговой все также растет, что в итоге приводит к гиперкератозу.
Ношение обуви не по размеру тоже является распространенным внешним фактором, который и становится причиной данной патологии. Причем давление на подошву оказывают не только очень тесные или узкие туфли, но и слишком свободные и стоптанные. Дело в том, что в такой обуви нет необходимой фиксации ноги, что приводит к трению и повышенной нагрузке на стопу, а затем к патологическому изменению.
Не менее распространенным внешним фактором является большая масса тела или высокий рост, что тоже способствует избыточному давлению на нижние конечности. Причиной гиперкератоза может также быть деформация стопы врожденная (в виде косолапости или плоскостопия) либо приобретенная (операции, травмы). Нагрузка сверх физиологической нормы, оказываемая на некоторые участки, приводит к повышенному на них давлению.
Гиперкератоз возникает достаточно часто из-за заболеваний, связанных с кожей или эндокринной системой. Когда у человека имеется сахарный диабет, в организме начинаются проблемы с обменом углеводами. В результате чувствительность ног (болевая и тактильная) меняется, происходит нарушение трофики тканей и кровообращения, дерма сохнет, появляются язвы и другие факторы, способные привести к развитию гиперкератоза.
Проблемы, связанные с кожей, к примеру, ихтиоз, псориаз, ладонно-подошвенная кератодермия (ЛПК), осложнения с кератиновым синтезом (врожденные) тоже нередко становятся причиной возникновения этого дефекта.
Вероятность появления болезни с последующим ее прогрессированием увеличивается в несколько раз в том случае, если происходит сочетание внешних и внутренних факторов. Если человек, страдающий сахарным диабетом, будет носить слишком тесную обувь, то прогноз в отношении жесткого рогового слоя (ЖРС) для него будет совсем неблагоприятным.
Как проявляется гиперкератоз кожи стоп
Симптоматика заболевания может быть различной в зависимости от его формы и степени тяжести.
Читайте также:

