Как лечить химический ожог трахеи
Обновлено: 07.05.2024
Симптомы ожогов рта, глотки и их лечение
Ожоги кипятком особенно часты у детей. Химические ожоги чаще наблюдаются у взрослых и связаны с ошибочным употреблением растворов едких щелочей и кислот, например щелока, уксусной эссенции, чистящих жидкостей, которые хранят в пустых бутылках из-под напитков, или приемом этих растворов (в частности, соляной кислоты, каустической соды, уксусной эссенции, серной кислоты) с целью суицида.
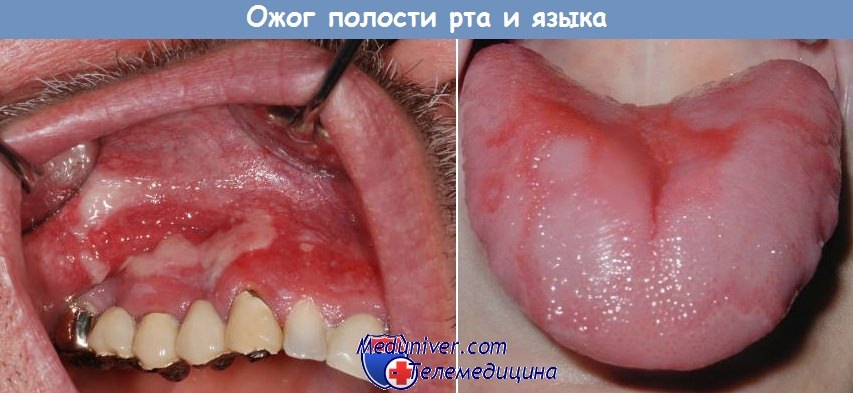
а) Симптомы и клиническая картина химических ожогов отличается драматизмом. Больные жалуются на интенсивную боль в полости рта и глотки, слюнотечение, затруднение глотания, гиперемию и образование пузырей на пораженной слизистой оболочке. Позднее она отекает, обожженные участки покрываются белой пленкой, окаймленной темно-красным пояском.
Едкие растворы обычно заглатываются, поэтому могут появиться также симптомы ожога слизистой оболочки пищевода, желудка и кишечника. В тяжелых случаях развивается шок.
б) Диагностика. В диагностике играют роль анамнез и признаки поражения слизистой оболочки полости рта, глотки и кожи вокруг рта. Следует безотлагательно (не позднее чем через 8 ч) выполнить эндоскопию с соблюдением всех мер предосторожности, чтобы уточнить, не поражены ли пищевод и желудок. Важно уточнить, что за жидкость принял больной и в каком объеме. При необходимости жидкость направляют на исследование.
в) Лечение химических ожогов полости рта и пищевода включает обильное питье воды или, что лучше, молока. При ожогах сильной кислотой для ее нейтрализации употребляют растворы бикарбоната натрия или сульфата магния. При ожоге щелоком для нейтрализации используют разбавленный уксус или лимонный сок. Больным в тяжелом состоянии проводят противошоковую терапию.
Местное лечение включает рассасывание кубиков льда, полоскание полости рта теплой водой, в которую можно добавить местный анестетик. Назначают анальгетики, холодную жидкую пищу. Больным в тяжелом состоянии пищу вводят через назогастральный зонд или налаживают парентеральное питание, назначают антибиотики, глюкокортикоиды.
- Вернуться в оглавление раздела "отоларингология"
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Симптомы химического ожога пищевода и их лечение
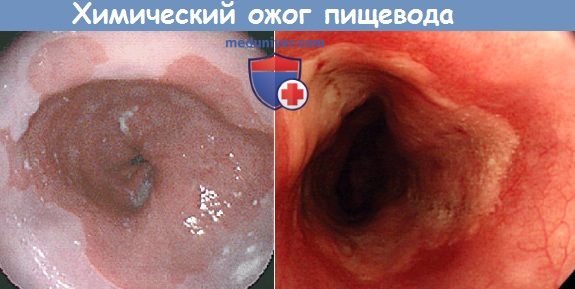
а) Симптомы и клиника химического ожога пищевода. Ожог едкими веществами вызывает интенсивную боль в полости рта, глотке, за грудиной и в эпигастральной области, сопровождающуюся позывами на рвоту, рвотой, слюнотечением и иногда отеком надгортанника и затрудненным дыханием. У большинства больных обожженная поверхность покрывается белыми струпьями.
Развивается шок, состояние больного неуклонно ухудшается, снижается артериальное давление, учащается пульс, появлются бледность и цианоз, кожа покрывается холодным потом, наступает коллапс. Через 24-48 ч появляются признаки интоксикации, нарушения функции почек (гематурия), печени, развивается гемолиз, нарушение водно-электролитного баланса, и иногда появляются симптомы нарушения функции ЦНС.
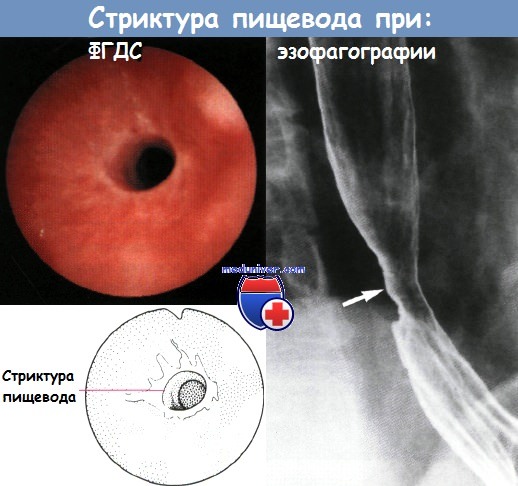
Возникает опасность перфорации или развития медиастинита, плеврита, перитонита, трахеопищеводного свища. Больные быстро истощаются. У выживших больных в дальнейшем развивается протяженный стеноз пищевода и прогрессирующая дисфагия.
Эзофагоскопия при химическом ожоге пищевода
б) Причины и механизмы развития. Глубина поражения стенки пищевода при коагуляционном некрозе, вызванном ожогом сильными кислотами, и колликвацион-ном некрозе при ожоге щелочью, бывает разной. Рубцовый процесс в полости рта и в глотке может быть слабо выражен из-за быстрого прохождения едкого вещества в пищевод, но наблюдаются также случаи образования обширных рубцов, распространяющихся на пищевод и даже желудок и кишечник.
При ожогах щелочью поражение пищевода бывает более серьезным, чем желудка, что объясняется рефлекторным кардиоспазмом, в то время как при ожогах сильными кислотами поражение желудка оказывается более тяжелым.
Динамика ожоговой болезни пищевода включает следующие звенья:
1) первичный некроз слизистой оболочки полости рта, глотки, пищевода, желудка и кишечника;
2) общая интоксикация;
3) острый, подострый и хронический коррозивный эзофагит;
4) заживление пищевода с образованием рубцов и развитием стеноза;
5) поздние осложнения в виде поздних и рецидивирующих стенозов и злокачественной трансформации. Рубцовый стеноз развивается с 3-й недели.
Стриктура пищевода после химического ожога
в) Диагностика. Диагноз устанавливают на основании типичного анамнеза (случайное или преднамеренное (с целью суицида) употребление едкого вещества) и характерных местных признаков. Следует выяснить природу едкого вещества, выполнить рентгенографию грудной клетки и живота. Если по данным анамнеза и клинического обследования ожог не тяжелый, то выполняют контрастное рентгенологическое исследование пищевода, после чего осторожно исследуют пищевод и желудок эндоскопом и вводят желудочный зонд.
Противопоказаниями к эзофагоскопии и зондированию желудка являются шок и подозрение на перфорацию. Эзофагоскопию сразу при поступлении больного можно выполнить лишь в том случае, если протяженность и глубину ожога пищевода оценить невозможно.
г) Лечение химического ожога пищевода. Пострадавшему дают обильное питье (воду), анальгетики, седативные препараты и доставляют в отделение интенсивной терапии для борьбы с шоком, внутривенных инфузий, парентерального питания. Назначают антибиотики широкого спектра действия и при необходимости накладывают гастростому и трахеостому. Показана терапия высокими дозами глюкокортикоидов, вводимых внутривенно по крайней мере в течение 4 нед. Дозы этих препаратов корректируют в зависимости от результатов эндоскопического исследования (появление грануляций).
Первую эзофагоскопию с соблюдением необходимых предосторожностей выполняют через 6-8 дней. Если при рентгенологическом исследовании и эзофагоскопии выявляют стеноз пищевода, то с конца 2-й недели начинают дилатацию пищевода. В дальнейшем эзофагоскопию выполняют каждые 10 дней, пока дефекты слизистой оболочки не эпителизируют. После этого контрольную рентгенографию и эзофагоскопию выполняют через 1, 3, 6 и 12 мес.
Существует два метода бужирования пищевода:
• Позднее бужирование выполняют лишь в том случае, если несмотря на глюкокортикоидную терапию развивается рубцовый стеноз пищевода. Бужирование в этом случае начинают спустя несколько недель. Его можно выполнять под контролем эзофагоскопа, с помощью бужей с ниткой-на-правителем или по клинку; бужирование вслепую недопустимо.
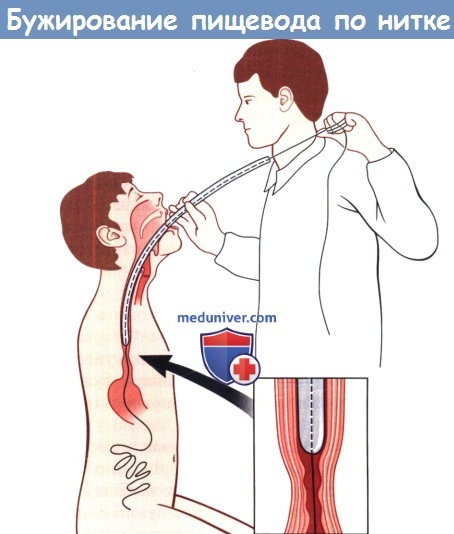
Начинают с подбора бужа подходящего размера с помощью эзофагоскопии. Предварительно с помощью контрастной рентгеноскопии уточняют локализацию стеноза и исключают злокачественную опухоль и множественные стенозы.
Бужирование с ниткой-направителем освобождает от необходимости ежедневного выполнения эзофагоскопии и обеспечивает правильность введения бужа в дистальный отдел пищевода. Применяются фенестрированные бужи. Сначала больной проглатывает свинцовый шарик, прикрепленный к шелковой нитке длиной в несколько метров. Нитку ежедневно приспускают, пока шарик не окажется в желудке, а затем и в кишечнике.
Тогда его положение верифицируют с помощью рентгенографии, нитку фиксируют и по ней начинают вводить в пищевод через стенозированный участок фенестрированные бужи, постепенно увеличивая их размер. Бужирование может занять несколько недель. Когда необходимость в нем отпадает, нитку отрезают на уровне рта, и она вместе с шариком выходит естественным путем.
Цель бужирования состоит в том, чтобы добиться расширения просвета пищевода до размера 45F у взрослых (что соответствует диаметру 15 мм), 30-35F у детей в возрасте до 10 лет и 30-40F у подростков.
Нить можно удалить также через гастростому, а последнюю использовать для ретроградного бужирования от желудка ко рту.
Бужирование таит в себе риск перфорации пищевода. Проведение бужа через нить-направитель устраняет этот риск. Особенно велика опасность перфорации, когда в стенозированной части пищевода имеется участок некроза и образуется слепой карман. Перфорация чревата развитием медиастинита, плеврита или перитонита, что требует наружного дренирования.
Если бужирование пищевода оказывается неэффективным, следует устранить стеноз хирургическим путем, выполнив резекцию пораженного участка с восстановлением непрерывности пищевода сегментом желудка или кишки. В связи с повышенным риском повторного стеноза, а также злокачественной трансформации больных следует взять под медицинское наблюдение и регулярно выполнять контрольную рентгенографию и эндоскопию.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Ожоги бывают химическими, термическими, лучевыми и электрическими. Термические ожоги в глотке и полости рта в основном возникают из-за слишком горячей пищи. Более тяжелые ожоги могут произойти при попадании в эти области химических веществ. Чаще всего – это концентрированные растворы кислот или щелочей.
Кислота при воздействии на ткани отнимает у белков воду, они теряют свои естественные свойства (происходит их денатурация), что приводит к образованию плотного струпа (корочки, которые прикрывают место ожога). Щелочи тоже способны отнимать воду у белков, но при этом они разлагают их, жиры подвергают омылению и проникают в ткани, а образующейся струп при этом имеет рыхлую консистенцию.
В случае термического ожога патологические изменения тканей могут иметь следующие три степени: 1 степень – эритема, 2-я – образование пузырей, 3-я – некроз.
Химические ожоги переносятся значительно тяжелее, чем термические. Чаще всего это происходит в состоянии алкогольного опьянения, при расстройствах психики, с целью самоубийства. Иногда такое случается при ошибочном употреблении вместо воды или лекарства. Наибольшую опасность представляют ожоги концентрированными серной, азотной или соляной кислотами, едкими натрием и калием. Органические кислоты, к которым относятся уксусная и лимонная, а так же нашатырный спирт, оказывают меньшее ожоговое действие.
Очень часто встречаются ожоги распространенными в быту нашатырным спиртом и уксусной эссенцией. Раньше довольно распространены были ожоги каустической содой, но сейчас это случается крайне редко, в виду её отсутствия. Ожог можно получить от перманганата калия, спиртовой настойки йода, ацетоном и целым рядом других химических веществ.
Насколько сильным и выраженным будет ожог, зависит от следующих составляющих:
- Характера вещества;
- Концентрации и количества (объёма) вещества;
- Продолжительности воздействия на слизистую оболочку.
Прижигающее вещество не может надолго задержаться в глотке, поэтому ее поражения бывают менее выражены, чем в пищеводе и желудке. При ожоге чаще всего поражаются: мягкое небо, дужки и язычок, язычная поверхность надгортанника, область, где глотка переходит в пищевод и элементы наружного кольца гортани.
Ожоги слизистой оболочки глотки в зависимости от тяжести изменений в них бывают трех степеней.
При ожогах первой степени отмечается разлитая гиперемия (полнокровие) слизистой и ее отек.
При ожогах второй степени отек более выражен, появляются изъязвления слоя эпителия и образуются серые или белые грубые налеты. В некоторых случаях на слизистой могут образоваться пузыри, которые наполнены серозной жидкостью, а налеты имеют большое сходство с пленками при дифтерии.
Ожоги третьей степени характеризуются глубоким некротическим процессом, который охватывает слизистую и подлежащие ткани. Затем, на этом месте образуется струп. Некротические налеты обычно держаться 3-4 недели. После того как они будут отторгнуты и завершится процесс гранулирования появиться рубцовая ткань. Из-за рубца может развиться стеноз (сужение), что может нарушить процесс глотания и дыхания. Некротические изменения в глотке и присоединение вторичной инфекции может стать причиной абсцесса (ограниченного гнойного воспаления) или глубоких флегмон (разлитое гнойное воспаление).
Очень часто при химических ожогах одновременно поражаются уголки рта, кожа на подбородке, слизистая губ, страдают желудок и пищевод. При ожогах различными химическими веществами слизистая оболочка глотки может приобрести специфическую окраску. Так, при ожоге серной кислотой слизистая имеет черный или бурый цвет, уксусной эссенцией – беловатый, азотной – желто-коричневой. При ожогах нашатырным спиртом и спиртовым раствором йода изо рта исходит характерный запах.
Клиническая картина
После ожога в первые часы и даже дни больные жалуются на сильную боль в глотке, которая усиливается при глотании или кашле. На слизистой оболочке глотки, губ и ротовой полости образуются обширные струпья, цвет которых зависит от причины ожога.
При ожогах первой степени страдает только поверхностный слой эпителия, который отторгается уже на 3-4-е сутки. В результате обнажается несколько гиперемированная слизистая оболочка. Общее состояние пациента обычно не страдает. При ожогах второй степени на 6-7-ой день отмечаются явления интоксикации. В это время происходит отторжение некротических налетов, после которых остаются эрозии с грануляционным заживлением, а впоследствии образуется поверхностный рубец. При ожогах третьей степени слизистая и подлежащая ткань могут поражаться на различную глубину. У лор пациентов отмечается тяжелая общая интоксикация. Струп начинает отторгаться в конце второй недели и образуются глубокие язвы. Заживление может продолжаться несколько недель, а в тяжелых случаях и месяцев. Происходит образование грубых деформирующих рубцов.
Диагностика
На основе сложившейся фарингоскопической картины, а также анализе жалоб больного, постановка диагноза особых сложностей не вызывает.
Лечение
К процессу лечения следует приступать еще на месте происшествия. При ожогах химическими веществами сначала следует нейтрализовать яды. Ожоги, полученные от щелочей, лечат слабыми растворами кислоты и наоборот. При ожогах нашатырным спиртом и каустической содой необходимо полоскать глотку 0,1% раствором хлористоводородной кислоты, а при ожоге кислотой используют 2% раствор гидрокарбоната натрия. В случае их отсутствия следует использовать воду с добавлением молока или белки от сырых яиц. В случае термического ожога места пораженные следует смазать 5% раствором перманганата калия или полоскать раствором этого же препарата, имеющего розовый цвет.
В случае ожогов второй и третьей степени одновременно с нейтрализацией яда необходимы противошоковые мероприятия, проводиться и дезинтоксикация. Пострадавшие нуждаются в немедленной госпитализации в лор стационар.
Прогноз
При не высокой степени и площади ожога, а также правильно выбранной тактике лечения прогноз вполне благоприятный.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ежегодно врачи сталкиваются с огромным количеством эпизодов химических ожогов ротоглотки и гортани. В медицинской помощи при этом нуждаются пациенты разных возрастных групп - наиболее часто ими становятся дети, которые используют агрессивное вещество в ходе игрового процесса или просто из любопытства. Однако ожог горла химическим веществом нельзя назвать редким диагнозом и среди взрослых - контакт происходит случайно, намеренно, а также в результате пренебрежения правилами техники безопасности. Иногда химические вещества применяют с целью лечения - например, купирования воспалительных заболеваний. Какой бы ни была причина возникновения химического повреждения слизистой оболочки горла, пациенту необходима адекватная помощь.
Содержание статьи
Причины

С точки зрения анатомии понятие «горло» включает глотку, в некоторых случаях - также гортань. Для возникновения химического повреждения слизистой оболочки агрессивное вещество должно попасть внутрь - поэтому, как правило, неизбежно также сопутствующее поражение полости рта. Существует два способа поступления химического агрессора в организм:
- во время заглатывания;
- во время вдыхания.
Если пациент глотает химическое вещество, в зависимости от его количества, концентрации и повреждающей активности происходит также травма нижележащих отделов - пищевода, желудка. При ингаляционном поступлении возможно повреждение не только глотки, но и гортани, трахеи, бронхов. Исходя из локализации ожога, его распространения за границы глотки химическое повреждение горла можно разделить как:
Какие вещества могут спровоцировать химический ожог горла? Существует огромное количество химических агрессоров, среди которых наиболее распространены и опасны:
- Уксусная эссенция.
- Аккумуляторная жидкость.
- Нашатырный спирт.
- Концентрированный раствор йода.
- Пероксид водорода 30% (пергидроль).
- Едкий натр (каустическая сода, гидроксид натрия).
Подавляющее большинство случаев химических повреждений горла происходит при пользовании моющими средствами, йодом, нашатырным спиртом. Если емкости легко открываются и находятся на видном месте, к ним могут проявить интерес маленькие дети, которые часто пробуют на вкус незнакомые жидкости. Распространена также бытовая неосторожность, связанная с отсутствием маркировки агрессивной среды.
Щелочи вызывают более глубокий и обширный ожог слизистой оболочки горла, нежели кислоты.
При оценке степени повреждения имеет значение принадлежность химического агрессора к группе кислот или щелочей. В первом случае травма сопровождается развитием некроза коагуляционного типа. Контактный участок покрывается плотным фибриновым налетом - это замедляет проникновение агрессора в глубокие слои ткани, уменьшает объем вещества, попадающий в кровь. Во втором случае наблюдается некроз колликвационного типа, для которого характерно отсутствие пленчатого налета и поражение не только поверхностных, но и глубоких слоев ткани.

Хотя, на первый взгляд, ожог кислотой должен протекать легче, чем ожог щелочью, для пациента опасны оба варианта повреждения. «Сжечь» слизистую оболочку могут концентрированные кислоты (соляная, азотная, карболовая) и щелочи (гидроксид натрия). То же самое касается кристаллов перманганата калия. Менее выраженное прижигающее действие, то есть способность вызывать ожог, свойственно нашатырному спирту, лимонной и уксусной кислоте. При этом повреждающее действие щелочей усиливается в результате образования водорастворимого альбумината - это приводит к распространению прижигающего вещества на ткани, расположенные рядом с участком непосредственного контакта.
Симптомы
Как проявляется ожог глотки химически агрессивным веществом? Стоит отметить, что симптомы возникают остро, резко, почти сразу же после контакта с прижигающей средой, выраженность их быстро нарастает. Это упрощает сбор анамнеза (данных о событиях, которые предшествовали развитию заболевания), но лишь в том случае, если больной - взрослый человек или эпизод травмы произошел при свидетелях. Ключевым признаком является боль - очень интенсивная, мучительная.
Жалобы
При ожоге слизистой оболочки глотки пациента беспокоит:
- боль, усиливающаяся при попытке глотания, иррадиирующая в уши;
- затруднение приема пищи - даже жидкой консистенции (дисфагия);
- слюнотечение (гиперсаливация);
- нарушение вкусовой чувствительности;
- затруднение дыхания;
- лихорадка.
Клиническую характеристику симптомов можно представить в таблице:
Ожог слизистой оболочки горла оказывает влияние на весь организм в целом, что выражается в развитии интоксикации.
Химический агент действует не только на обожженный участок горла, он может всасываться и попадать в кровь; также способны распространяться по организму продукты ожоговой реакции, выделяющиеся при деструкции тканей. Системное повреждение характерно для тяжелых, распространенных ожогов. Запах химического агента, который исходит от больного, чувствуется при ожоге уксусной эссенцией, аммиаком, а также бытовыми моющими средствами.
Данные фарингоскопии
Во время фарингоскопии, то есть визуального осмотра глотки, можно видеть разрыхленную, покрасневшую (гиперемированную) слизистую оболочку; она нередко кровоточит, отекает. Изменения локализуются на задней стенке глотки, небных миндалинах, мягком небе. При I степени тяжести травмы преобладает гиперемия и отек, при II степени картина дополняется появлением налетов, реже - пузырей. Ожог III степени влечет за собой глубокий некроз, в результате которого образуются изъязвления и струпья.
Лечение
Как поступить, если произошел ожог горла - лечение может проводиться дома? Даже взрослый человек иногда неспособен объективно оценить свое состояние; между тем химическое повреждение глотки у ребенка не всегда обнаруживается сразу же, а область контакта с прижигающим веществом может быть обширной. Поэтому во всех случаях необходим незамедлительный осмотр специалиста; в зависимости от состояния пациент может быть госпитализирован в отделение отоларингологии (ЛОР-отделение), токсикологии.
Неотложная помощь

Что делать при ожоге глотки химическим веществом? Установив факт травмы и тип травмирующего агента, следует вызвать «Скорую помощь», обязательно сообщив предполагаемый диагноз. Сразу же прекращают поступление повреждающей среды внутрь. Для правильного выбора лечения важно знать, какая химическая среда обожгла горло. Если это неизвестно, осуществляется полоскание ротоглотки прохладной или слегка теплой чистой водой. Неправильное использование средств по принципу «кислота нейтрализует щелочь, а щелочь - кислоту» может усугубить повреждение.
При изолированной травме глотки щелочью проводится аккуратное полоскание слабым раствором кислоты (1% уксусной, лимонной). Если больной контактировал с кислотой, предпочтение отдается 2% раствору гидрокарбоната натрия (пищевой соды). Когда ожог спровоцирован перманганатом калия, используется 1% раствор аскорбиновой кислоты. При поражении не только глотки, но и нижележащих отделов пищеварительного тракта, растворы принимают внутрь небольшими глотками; при повреждении кислотой допускается питье молока в количестве 0,5-1 стакана.
Химическое повреждение глотки уксусной кислотой нельзя лечить посредством приема внутрь гидрокарбоната натрия.
Это провоцирует острое расширение желудка в результате образования углекислого газа, усугубляет кровотечение. Если оказывающий помощь человек сомневается, можно ли дать раствор соды - лучше консультироваться с врачом по телефону и до уверенности в пользе своих действий предпочесть использование чистой воды.
Специализированная помощь
Проводится врачом, фельдшером. Включает нейтрализацию химической среды, способной обжигать, при необходимости - промывание желудка (в первые 6 часов). Чтобы уменьшить боль, используют раствор Новокаина или других местных анестетиков, растительное масло, Алмагель. Назначается полоскание ротоглотки антисептиками (раствор Фурацилина), вводятся анальгетики (Баралгин), антибиотики (Цефазолин, Ципрофлоксацин). Могут быть показаны глюкокортикостероиды (Преднизолон), дезинтоксикационные растворы, парентеральное питание. Схема терапии подбирается индивидуально.
Осложнения
Среди осложнений ожога глотки можно назвать такие как:
- кровотечение;
- перфорация пищевода, желудка;
- тяжелая интоксикация;
- нарушение дыхания, асфиксия;
- формирование рубцовых сужений.
Перечисленные осложнения не появляются при изолированном ожоге I степени тяжести и характерны для тяжелых комбинированных ожогов. Больным требуется неотложная медицинская помощь, незамедлительная госпитализация.
Ингаляционная травма – повреждение респираторной системы, вызванное вдыханием горячего воздуха, пара, дыма. Проявляется дыхательными расстройствами и симптомами общей интоксикации. Часто сочетается с ожогами кожи. Нередко сопровождается нарушением сознания. Основаниями для постановки диагноза служат данные анамнеза, осмотра, бронхоскопии. Дополнительно выполняется рентгенологическое исследование органов грудной полости, лабораторные анализы. При подтверждении факта и характера травмы осуществляется интенсивная терапия, включающая респираторную и нутритивную поддержку, бронхосанации, ингаляционное и парентеральное введение лекарственных средств.
МКБ-10
Общие сведения
В пульмонологии обобщенным термином «ингаляционная травма» обозначается термическое и токсическое повреждение органов дыхания. Определение «термоингаляционное поражение», широко использовавшееся ранее, подразумевает исключительно ожоги респираторного тракта. Сочетанные термические ожоги кожных покровов и респираторной системы относятся к многофакторным поражениям. Дыхательными расстройствами страдают 20-30% всех ожоговых пациентов и 40-50% пострадавших при пожаре. Летальность при многофакторных поражениях составляет 60-80%, при изолированном травмировании органов дыхания - около 10%.

Причины ингаляционной травмы
Объём бронхолёгочного повреждения, тяжесть состояния, развитие осложнений и смертность напрямую зависят от характера вредного воздействия. Кроме высокой температуры вдыхаемого воздуха, на организм действуют продукты горения, проникающие в дыхательные пути с дымом. В зависимости от этиологического фактора различают следующие варианты ингаляционных поражений:
- Термический. Вдыхание горячего воздуха или пара обычно приводит к ожогу слизистых оболочек полостей рта, носа, верхней части гортани. Благодаря барьерным функциям трахеобронхиального дерева патологический процесс редко распространяется ниже голосовой щели. Такого рода ожоги могут возникать при посещении бани, сауны, курении кальяна. У детей травма бронхолёгочной системы развивается при ошпаривании головы, шеи, груди.
- Термохимический. При пожаре в закрытом помещении в респираторный тракт вместе с дымом попадают продукты горения. Взаимодействуя с внутриклеточной и межтканевой жидкостью, они образуют кислотные и щелочные соединения, вызывающие химические ожоги воздухоносных путей.
- Токсикохимический. При длительном нахождении в задымленном месте в организм поступает ряд ядовитых веществ. При сгорании дерева, синтетических материалов, бытовой химии выделяются угарный газ, фосген, цианиды, альдегиды, ароматические эфиры и другие органические соединения, способные вызвать нарушение жизнедеятельности.
Патогенез
Ингаляционная травма приводит к дыхательной недостаточности, которая является конечным результатом полифакторного многоступенчатого процесса. Раскалённый воздух повреждает реснитчатый эпителий и провоцирует отёк гортани, асфиксию. Из-за снижения защитных функций дыхательной системы токсичные компоненты дыма попадают в бронхоальвеолярную ткань, вызывая воспалительную реакцию. Этот процесс сопровождается высвобождением биоактивных веществ, возникает бронхоспазм, нарушается микроциркуляция, угнетается синтез сурфактанта. Недостаток последнего приводит к коллапсу альвеол и нарушению газообмена. Развивается острый респираторный дистресс-синдром.
Патоморфологические изменения носят полиорганный характер. Со стороны дыхательной системы выявляется воспаление слизистой оболочки и подслизистой основы трахеи и бронхов, массивное слущивание эпителия. В лёгочной ткани определяются множественные ателектазы и дистелектазы, эмфизема. Позднее в бронхах появляется гнойный экссудат, в лёгких обнаруживаются пневмонические очаги.
Классификация
Большое значение для определения тактики ведения пациента и прогнозирования течения патологического процесса в травматологии и комбустиологии имеет объём и степень повреждения органов. По локализации ингаляционная травма делится на поражение верхних дыхательных путей и повреждение всей респираторной системы. Степень тяжести патологических изменений трахеобронхиального дерева выявляется с помощью фибробронхоскопии и классифицируется следующим образом:
- Iстепень. Бронхоскоп свободно проходит до мелких субсегментарных бронхов. Выявляется отёчность и покраснение слизистых оболочек. На стенках дыхательных путей местами видны следы копоти, которые легко смываются при санации. В просвете воздухоносных путей определяется небольшое количество вязкой слизи.
- IIcтепень. Бронхоскоп доходит до сегментарных бронхов. Кроме отёка и гиперемии на слизистых оболочках трахеи и крупных бронхов выявляются острые эрозии. Копоть смывается частично. Присутствует немного слизистого секрета.
- IIIcтепень. Трахеобронхиальное дерево проходимо до крупных долевых бронхов. Стенки дыхательного тракта полностью покрыты фиксированной копотью. При попытке удалить налёт обнажается сухая бледная поверхность, покрытая эрозиями и язвами, легко кровоточащая при контакте. Бронхиальный секрет отсутствует, просветы бронхов заполнены слущенным эпителием.
Симптомы ингаляционной травмы
Характерным для ингаляционного повреждения признаком является кашель с наличием копоти в мокроте. Пострадавшего беспокоят боли в горле, постоянное першение. Изменяется тембр голоса, появляется гнусавость, охриплость или осиплость вплоть до полной афонии. Саднящие загрудинные боли усиливаются при кашле, глубоком вдохе. Дыхание затруднено. Свистящие хрипы на вдохе и (или) выдохе слышны на расстоянии. Синюшность кожных покровов указывает на развитие тяжёлой дыхательной недостаточности. Очень часто имеются ожоги кожи, в том числе на лице, шее, в области грудной клетки. Под действием высокой температуры и дыма возникает покраснение склер, отёк конъюнктивы и слезотечение.
Сопутствующая интоксикация угарным газом, цианистыми соединениями, другими продуктами горения вызывает головную боль разной интенсивности, головокружение, сонливость, тошноту, рвоту. Учащается дыхание и сердцебиение. Нередко нарушается сознание. Пострадавший может быть возбуждённым, дезориентированным, пребывать в коматозном состоянии.
Осложнения
Основная тактическая задача при получении пациентом ингаляционных поражений – своевременно купировать ранние осложнения, предотвратить развитие поздних. Частичная обструкция дыхательных путей очень быстро (иногда в течение нескольких минут) становится полной и приводит к асфиксии. Данная ситуация, равно как и дыхательная недостаточность, возникшая на фоне травмы лёгочной ткани, требует неотложных реанимационных мероприятий. Кроме того, ингаляционная травма утяжеляет ожоговую болезнь и провоцирует развитие шока.
У 20-80% пострадавших респираторная травма осложняется пневмонией. Из-за присоединения вторичной инфекции ожоги в области носоглотки отягощаются нагноительными процессами. Многофакторные поражения часто ведут к сепсису, полиорганной недостаточности. Респираторные осложнения и сепсис становятся причиной смерти 50% пациентов с сочетанными обширными повреждениями кожи и дыхательной системы. Серьёзное травмирование верхних отделов респираторного тракта приводит к хроническим трахеитам, стенозам трахеи, трахеомаляции. Иногда впоследствии развивается хроническая лёгочно-сердечная недостаточность.
Диагностика
Нередко при первом контакте с пациентом специалисты (травматологи, комбустиологи, пульмонологи) испытывают определённые трудности диагностики респираторных повреждений. Дыхательные нарушения могут развиваться отсрочено, через 1-3 суток после происшествия. Учитывая стремительное нарастание асфиксии, своевременная диагностика патологического процесса является чрезвычайно актуальной. Обязательно уточняются обстоятельства травмы. Для исключения бронхолёгочных повреждений применяются следующие методы исследования:
- Осмотр. При отсутствии респираторных жалоб учитывается площадь кожных дефектов, локализация ожогов. Пострадавший осматривается на наличие следов сажи на лице, в носу. Гиперемия, отёчность слизистых оболочек полости рта, зева расценивается как признак ожога дыхательного тракта. У всех обожжённых пациентов с нарушением сознания подразумевается наличие ингаляционных повреждений.
- Физикальное исследование. В латентной стадии аускультативные данные обычно скудные, дыхание может быть нормальным или несколько ослабленным. В период развёрнутых клинических проявлений аускультативно определяются сухие свистящие и разнокалиберные влажные хрипы. Дыхание учащается, при отёке гортани становится стридорозным.
- Бронхоскопия. Относится к обязательным методам диагностики. Выполняется в течение первых часов после госпитализации пострадавшего. Позволяет одновременно определить степень тяжести поражения органов дыхания и очистить респираторный тракт от копоти и скоплений десквамированного эпителия.
Дополнительно анализируется газовый и кислотно-щелочной состав крови. Для исключения отравления угарным газом определяется уровень карбоксигемоглобина. На начальном этапе лучевые методы исследования органов грудной клетки не имеют особого диагностического значения. Изменения на рентгенограммах (признаки отёка лёгочной ткани, участки инфильтрации) выявляются через 1-2 недели от момента повреждения.
Лечение ингаляционной травмы
Пациент с ингаляционным повреждением может погибнуть в течение короткого промежутка времени, поэтому лечение должно быть начато незамедлительно. Ещё на догоспитальном этапе определяются показания для интубации трахеи. Транспортировка пострадавшего выполняется с кислородной поддержкой. По клиническим показаниям вводятся антидоты окиси углерода и синильной кислоты. Дальнейшее лечение проводится в отделении интенсивной терапии. Консервативное ведение пациентов включает:
- Респираторную поддержку.Искусственная вентиляция лёгких осуществляется всем пострадавшим, доставленным в бессознательном состоянии, пациентам с признаками острой дыхательной недостаточности. Показанием для превентивной ИВЛ является высокий риск развития опасных для жизни состояний.
- Небулайзерную терапию. Для снятия бронхоспазма и уменьшения отёка бронхиальной стенки назначается ингаляционная терапия бронхолитиками короткого действия, эпинефрином. Комбинация муколитиков с гепарином улучшает отхождение мокроты и препятствует образованию ателектазов.
- Инфузионно-трансфузионную терапию. Выполняется при сочетании поражения бронхолёгочной системы и кожных покровов для профилактики и лечения ожогового шока. Трансфузия донорской плазмы назначается при выраженных нарушениях микроциркуляции, существенной плазмопотере.
- Бронхиальный лаваж. Проводится санационная бронхоскопия. Вымывается, закупоривающий бронхи, отслоившийся эпителий, удаляется копоть и производные продуктов горения. Благодаря санации восстанавливается проходимость дыхательных путей, уменьшаются воспалительные изменения бронхиальной стенки.
- Нутритивную поддержку. Предпочтение отдаётся энтеральному (самостоятельному или зондовому) питанию высококалорийными смесями. При невозможности наладить полноценное энтеральное кормление пациента, дополнительно вводятся растворы глюкозы, аминокислот.
Для подавления патогенной микрофлоры и снижения риска развития бактериальной пневмонии, сепсиса и других инфекционных осложнений назначаются антибиотики. С противовоспалительной целью коротким курсом вводятся небольшие дозы кортикостероидных гормонов. В качестве патогенетического средства применяется экзогенный сурфактант. В восстановительном периоде рекомендуется дыхательная гимнастика.
Прогноз и профилактика
Исход болезни напрямую зависит от площади и глубины кожных ожогов, степени повреждения трахеобронхиальной стенки по данным фибробронхоскопии. При обширных ожоговых дефектах кожи и респираторных поражениях III степени прогноз неблагоприятный, пострадавший может погибнуть. Изолированная ингаляционная травма I-II степени протекает благоприятно. Своевременно начатая интенсивная терапия и профилактика грозных осложнений позволяют излечить повреждение респираторного тракта и минимизировать отдалённые последствия. Вопросы профилактики сводятся к соблюдению правил пожарной безопасности и использованию средств индивидуальной защиты при работе с воспламеняющимися веществами.
1. Диагностика и лечение ингаляционной травмы: Методические рекомендации/ Алексеев А.А. и соавт. – 2013.
2. Респираторная поддержка при тяжелой ингаляционной травме: Автореферат диссертации/ Брыгин П.А. – 2008.
Читайте также:

