Как лечить фурункул в домашних условиях быстро народными средствами на лице
Обновлено: 18.04.2024
Фурункул — это острое гнойное воспаление волосяного фолликула, которое распространяется на связанную с ним сальную железу и ткани подкожно-жировой клетчатки, которые их окружают. Воспалительный процесс провоцируется гноеродной микрофлорой и чаще всего вызывается золотистым стафилококком. Заболевание может развиваться на любом участке кожи с волосяными фолликулами, но чаще формируется в зонах, которые склонны к загрязнениям и трению. Такой нарыв люди без медицинского образования часто называют словом «чирей».
При появлении множественных фурункулов развивается фурункулез. Фурункулы чаще возникают у мужчин. Увеличение количества больных с такими нарывами наблюдается осенью и весной.
Классификация фурункулов
Выделяют три стадии фурункула:
- Инфильтрация.
Наблюдается в первые 3–4 дня после инфицирования, характеризуется появлением увеличивающегося в размерах уплотненного болезненного участка красноватого цвета.
- Нагноение и некроз.
В центре инфильтрата образуется гной. Над поверхностью кожи появляется гнойно-некротический стержень, который после созревания прорывается вместе с гноем. - Заживление.
Пораженные ткани постепенно покрываются грануляционными тканями и заживают, формируя рубец.
В некоторых случаях фурункул протекает стерто и некротический стержень не формируется.
Воспалительный процесс при фурункулезе бывает:
- Местный.
Поражение ограниченного участка кожного покрова. Обычно распространение одного нарыва вызвано его неправильным лечением.
- Общий.
Появление многочисленных нарывов на значительной площади кожи. Такой воспалительный процесс развивается при ослабленном иммунитете на фоне анемии, нарушений в работе нервной системы или длительных хронических заболеваний.
Фурункулез может протекать остро или хронически. В первом случае нарывы возникают одновременно или в течение небольшого временного промежутка и сопровождаются проявлениями общей интоксикации: слабостью, повышением температуры и пр. При хроническом течении фурункулы присутствуют длительно и не сопровождаются выраженными симптомами интоксикации. Как правило, такое течение заболевания наблюдается при ослабленном иммунитете.
Этиология фурункула
Основная причина фурункула — проникновение золотистого стафилококка в волосяной фолликул. Воспаление может вызываться и другими стафилококками. Многочисленные исследования показывают, что в норме эти микроорганизмы находятся на поверхности кожи, но только 10 % из них являются патогенными. У большинства пациентов с гнойными нарывами это соотношение изменяется, и число патогенных стафилококков иногда достигает 90 %. Такое нарушение микрофлоры кожи может вызываться дополнительным загрязнением кожных покровов или снижением иммунитета.
В первом случае стафилококки попадают на кожу при несоблюдении правил личной гигиены или санитарно-гигиенических норм в быту и на производстве. Инфекция может передаваться через грязные руки, с пылью, при ношении грязной одежды и пр.
Во втором случае снижение реактивности иммунной системы обусловлено различными хроническими заболеваниями и негативными внешними воздействиями. Тогда причины фурункула связаны со следующими состояниями и патологиями:
- длительными хроническими заболеваниями и инфекциями: бронхитом, тонзиллитом, синуситом, гепатитом, пиелонефритом, туберкулезом и др.;
- эндокринными нарушениями: метаболическим ожирением, гипотиреозом, сахарным диабетом;
- иммунодефицитами;
- длительным приемом глюкокортикоидов или других препаратов, снижающих иммунитет;
- химиотерапией;
- гиповитаминозом;
- неполноценным питанием;
- частым физическим переутомлением;
- переохлаждением;
- пребыванием в условиях жаркого и влажного климата.
Способствовать появлению фурункула может такое заболевание кожи как акне, при котором волосяные фолликулы и сальные железы закупориваются скоплением жировых выделений.
Патогенез фурункула
В начальной стадии воспалительного процесса в устье фолликула формируется пустула, в которой находятся стафилококки, лейкоциты и фибрин. Возбудители инфекции спускаются по фолликулу и вызывают воспаление, которое проявляется появлением инфильтрата. Впоследствии пораженные ткани некротизируются, и вокруг них скапливается гной. Гнойный экссудат скапливается вокруг устья фолликула и вместе с некротическим стержнем выходит на поверхность кожи. В области дефекта тканей скапливаются грануляции и формируется рубец. Со временем он может рассасываться.
Клинические проявления фурункула
Чаще всего фурункулы появляются в наиболее подверженных загрязнению, трению и потливости зонах. К ним относятся:
- лицо;
- шея;
- грудь;
- ягодицы;
- бедра;
- поясница;
- подмышечные и паховые зоны.
Весь процесс развития нарыва обычно занимает 10 дней.
После инфицирования вокруг пораженного волосяного фолликула формируется небольшой инфильтрат в виде узелка (до 1–3 см в диаметре). Его появление вначале сопровождается покалыванием и зудом, а затем сменяется болью. Примерно через 1–2 дня фурункул краснеет, становится более горячим на ощупь и выступает над кожными покровами в виде конуса.
Примерно на 3–4 сутки на вершине конуса появляется гнойно-некротический стержень в виде пустулы. Нарыв становится максимально болезненным, особенно при расположении в носу или слуховом проходе.
В этот период у больного может повышаться температура до 38 °С, ощущаться слабость, головная боль и другие симптомы общей интоксикации. Эти проявления более характерны для фурункулеза и редко появляются при единичных и мелких фурункулах.
В нарыве скапливается гной, и на пике гнойно-некротического процесса стержень и гнойный экссудат выходят наружу. После этого симптомы фурункула быстро проходят и начинается процесс восстановления тканей.
Фурункул в стадии заживления очищается, заполняется грануляциями и заживает. На его поверхности формируется рубец. Вначале он красно-синий, но со временем постепенно светлеет, становится белесым и слегка втянутым. Степень его выраженности зависит от глубины воспаления и способности кожи к регенерации. В некоторых случаях он полностью рассасывается и исчезает.
Особенности фурункула у детей
Кожа у детей отличается повышенной чувствительностью к воздействию внешних и внутренних неблагоприятных факторов. Кроме этого, дети не всегда соблюдают правила личной гигиены. Именно поэтому в юном возрасте фурункулы — довольно частое явление.
В большинстве случаев это заболевание не приводит к осложнениям, но при появлении большого гнойника, его расположении на лице, множественных нарывах и возникновении выраженной общей интоксикации лечение должно проводиться в условиях стационара. Признаки фурункула в детском возрасте всегда должны быть поводом для обращения к врачу, поскольку только он может предотвратить развитие опасных осложнений и выявить первопричину воспаления. В некоторых случаях она может быть связана с опасными хроническими заболеваниями.
Осложнения фурункула
Иногда даже одиночный нарыв может приводить к развитию осложнений. Чаще всего осложняются гнойники в зоне преддверия слизистой носа и носогубного треугольника. Нередко к опасным последствиям приводят попытки выдавливания фурункула, его травмирование во время бритья или других процедур. Также частой причиной осложненного течения становится неправильное лечение.
К осложнениям фурункула относят следующие последствия:
- местные: карбункул, абсцесс, рожу, флегмону, фурункулез;
- отдаленные: лимфаденит, лимфангит, флебит;
- общие: сепсис, поражения головного мозга и абсцессы внутренних органов.
Местные осложнения вызываются находящимися в гное возбудителями воспаления. Вместе с гноем они могут поражать окружающие нарыв ткани и становиться причиной инфицирования других участков тела.
При прогрессировании воспалительного процесса возбудители попадают в лимфатическую систему и вены. Такое распространение инфекции приводит к отдаленным осложнениям и вызывает воспаление лимфатических узлов и сосудов, вен.
Самым опасным последствием фурункула является распространение инфекции на артериальные сосуды. При проникновении в кровь стафилококки разносятся по организму и могут приводить к пиелонефриту, сепсису, формированию абсцессов на внутренних органах и тканях головного мозга, развитию менингита, арахноидита.
Диагностика фурункула
При появлении признаков воспаления кожных покровов следует обратиться к врачу-дерматологу. После осмотра и проведения дерматоскопии специалист поставит диагноз. Для выявления возбудителя воспаления и составления тактики медикаментозного лечения проводят бактериологический посев отделяемого с определением чувствительности к антибиотикам.
При множественных фурункулах или при их частом появлении проводится общее обследование больного:
- общий анализ крови и мочи;
- бактериологическое исследование мочи;
- анализ крови на сахар;
- флюорография;
- УЗИ органов брюшной полости и почек;
- рентгенография придаточных пазух носа;
- рино- и фарингоскопия.
При необходимости пациенту назначают консультации педиатра, эндокринолога, отоларинголога, гастроэнтеролога и других специалистов. После получения всех результатов обследования врач будет знать, как вылечить фурункул максимально эффективно.
При развитии осложнений может понадобиться выполнение посева крови на стерильность, люмбальной пункции, МРТ головного мозга и КТ почек.
Лечение фурункула
Тактика лечения фурункула определяется клиническим случаем. При легких проявлениях оно может ограничиваться применением местных препаратов и проведением физиотерапевтических процедур. При необходимости консервативная терапия дополняется назначением антибиотиков. В сложных случаях для вскрытия гнойника проводится удаление фурункула хирургом.
Во время лечения следует тщательно соблюдать правила личной гигиены, не прикасаться грязными руками к очагу воспаления, чаще менять постельное белье и одежду, ограничивать действие сырой воды на зону поражения. Категорически запрещается пытаться выдавливать или прокалывать гнойник.
В легких случаях лечение ограничивается назначением физиотерапевтических процедур (УВЧ, сухое тепло) на стадии созревания и наложением повязок с мазями, которые ускоряют вскрытие гнойной полости. При фурункулах на лице применяют ускоряющие вскрытие гнойника кератолитические средства. После его самопроизвольного дренирования применяют антибактериальные, противовоспалительные и ранозаживляющие мази. При плохом отхождении гноя назначают протеолитические ферменты.
При неосложненных фурункулах допустимо применение некоторых народных средств для ускорения созревания нарыва. Для этого могут использоваться компрессы из картофеля или алоэ. Их применяют только по согласованию с врачом. После вскрытия гнойника лучше принимать назначенные специалистом препараты.
Антибиотики с учетом чувствительности возбудителя назначаются при больших или множественных гнойниках, появлении нарывов на лице, частых рецидивах, возникновении признаков распространяющейся флегмоны, риске развития эндокардита и других осложнениях. Системное лечение антибактериальными препаратами назначается больным с патологиями иммунной системы.
При частом возникновении гнойников и множественных фурункулах рекомендуется лечение выявленных хронических заболеваний. Курс терапии в таких случаях назначает профильный специалист. При необходимости рекомендуют прием иммуномодуляторов, иногда — аутогемотерапию, ультрафиолетовое и лазерное облучение крови (УФОК и ВЛОК). Некоторым больным прописывают введение стафилококковой вакцины или анатоксина, прием гамма-глобулина.
При неэффективности консервативной терапии рекомендуют хирургическое лечение. Оно проводится при помощи классических способов или лазером.
Операции выполняют под местной анестезией. После вскрытия гнойника удаляют гнойный экссудат и участки некроза. Ткани обрабатывают антибиотиками или антисептиками. При необходимости проводят дренирование. На рану накладывают стерильную повязку с антибактериальной мазью.
При применении лазерной технологии необходимости в применении местной анестезии нет. Такой метод дает дополнительный обеззараживающий эффект, бескровный и не оставляет после себя рубцов. Благодаря лазеру ткани заживают быстрее.
Оптимальный метод для удаления фурункула выбирает врач. После операции больному назначают медикаментозную терапию и проводят перевязки.
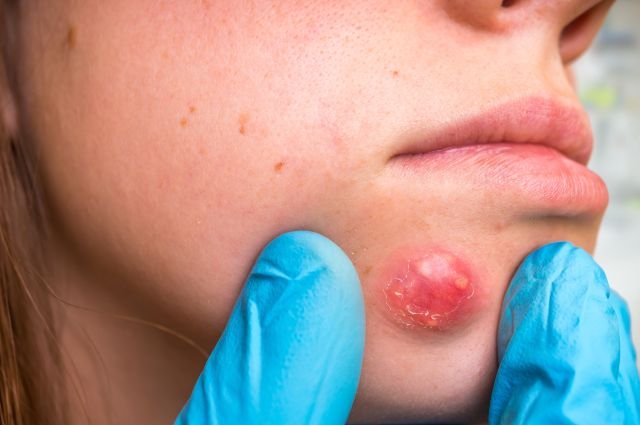
Фурункулы – это болезненные, воспаленные, заполненные гноем полости в коже. Размер фурункула может быть от горошинки до грецкого ореха. Хотя фурункулы могут возникать на любом участке тела, чаще всего они возникают в тех областях, где есть волосяной покров и где происходит трение, например: шея, подмышки, пах, лицо, грудь, ягодицы и т.д.
Карбункулы – это особенно крупные фурункулы или несколько рядом расположенных фурункулов, которые обычно более глубокие и болезненные. При подозрении на карбункул обязательно проконсультируйтесь с врачом, т.к. воспаление может проникнуть в кровоток, и тогда вам могут понадобиться антибиотики.
Причины возникновения фурункула
Фурункулы возникают, когда бактерии проникают в волосяной фолликул. Кожная ткань вздувается и появляется красная, наполненная гноем, болезненная припухлость. Пока фурункул не вскроется и не опорожнится (содержащийся в нем гной не выйдет), фурункул будет болеть, и к нему будет неприятно прикасаться.
Cимптомы
Если у фурункула не формируется головка или не наблюдается улучшения в течение трех дней, или если фурункул очень болезненный, с большим количеством гноя, если возникающая боль мешает движению, или если фурункул возник в области лица, позвоночника или в ректальной зоне, если при этом повышается температура или видны красные полоски, расходящиеся от фурункула (лимфангит), а также при частом появлении (фурункулез) даже небольших фурункулов следует обязательно обратиться к врачу
Осложнения
- распространение фурункулов на другие части тела;
- септицемия (заражение крови).
Что можете сделать Вы
Мойте руки с антибактериальным мылом, прежде чем прикасаться к фурункулу и после контакта с фурункулом (неважно, с ранкой или гнойной головкой).
Мягко нанести на пораженную область антибактериальное средство 3-4 раза в день. Наложите теплый компресс на 15 минут 3-4 раза в день для облегчения боли и ускорения созревания гнойной головки. Затем следует закрыть фурункул толстым слоем марли и держать повязку сухой. Ни в коем случае не царапайте и не ковыряйте фурункул, не выдавливайте и не вскрывайте фурункул самостоятельно, т.к. это может разнести инфекцию. Если фурункул открылся сам, осторожно удалите гной, затем тщательно обработайте это место перекисью водорода. Потом наложите сухую повязку. Повторяйте процедуры каждый день до полного заживления. Примите обезболивающее, чтобы облегчить боль и уменьшить воспаление. Не используйте безрецептурные препараты (кремы, мази), содержащие антибиотики без консультации врача. Никогда не пытайтесь сами вскрыть фурункул без разрешения врача.
Тщательно мойте руки перед приготовлением пищи, т.к. бактерии из фурункула могут вызвать заражение пищи. Диабетикам при возникновении фурункула следует немедленно обратиться к врачу.
Что может сделать врач для лечения фурункула
Ваш врач может вскрыть фурункул, сделав небольшой надрез хирургическим лезвием, так, чтобы гной мог выйти, удалить гной и наложить сухую повязку. При необходимости выписать подходящие антибиотики (в т.ч. и мази). При частых фурункулах (фурункулез) назначить анализы (в т.ч. чтобы убедиться, что у вас нет сахарного диабета).
Профилактические меры
Принимайте ванну или душ хотя бы раз в день. Не царапайте зудящее место на коже, т.к. это может спровоцировать попадание инфекции в поврежденное место.
Наносите антисептический лосьон, чтобы не допустить попадания инфекции.
Р-р д/местн. и наружн. прим. масляный 20%: 5 мл, 10 мл, 15 мл, 20 мл, 30 мл или 50 мл фл., 15 мл, 20 мл или 25 мл фл.-капельн.
Чирей (фурункул) — это гнойное воспаление кожи, возникающее при инфицировании волосяной луковицы, сальной железы, а также окружающей соединительной ткани. Чирей чаще всего возникает на лице, шее, затылке, спине, бёдрах — т.е. в покрытых волосяным покровом областях тела. Скопление этих гнойных образований называется фурункулёзом.
При появлении фурункулов ни в коем случае нельзя их выдавливать. Самолечение может привести к негативным последствиям, поэтому лучше всего обратиться к врачу и следовать его рекомендациям.
Факторы возникновения
Возбудителем инфекции обычно является гноеродная бактерия — золотистый стафилококк. Данная бактерия имеется на коже любого здорового человека, и инфекцию вызывает, только если достигает глубокого слоя кожи (например, через микротравмы). Также развитию фурункулов способствует:
- грязные кожные покровы;
- повышенное потоотделение;
- избыточный вес;
- неправильное питание;
- жаркий влажный климат;
- гормональные сбои в организме;
- плохой обмен веществ.
Часто риску возникновения фурункулёза подвержены люди имеющие сахарный диабет, заболевания кожи, а также склонные к стрессу и депрессиям, поскольку у них ослаблена иммунная система.
Стадии развития
В самом начале развития чирей легко можно спутать с обыкновенным прыщом. Однако в течение 3—4 дней воспаление разрастается, охватывая окружающие ткани. При пальпации можно почувствовать напряженность и плотность этих тканей.
Ещё через несколько дней в центре фурункула формируется мешочек с гнойным образованием, появляется некротический стержень и происходит размягчение тканей.
Со временем чирей, не выдержав большого количества гноя, вскрывается и гной, отторгая некротический стержень, вытекает наружу. После чего постепенно спадает отечность и проходит покраснение, а в центре бывшего чирья формируется небольшой рубец.
Самые опасные фурункулы — возникшие возле губ, ушей и носа. Не стоит пытаться самостоятельно выдавить фурункулы, даже если они возникли в иных локациях. Это может привести к распространению инфекции, что повлечет за собой тяжёлые осложнения, приводящие к развитию регионарного лимфаденита, лимфангита, тромбофлебита.
Лечение дома
При хорошей работе иммунной системы, фурункул сам заживает за 7—8 дней. Но чтобы процесс пошёл быстрее, можно лечить чирей в домашних условиях:
на начальной стадии развития необходимо смазывать абсцесс раствором фукорцина или зелёнкой;
на стадии уплотнения и отёка соединительной ткани хорошо загорать на солнце;
чтобы чирей быстрей опорожнился нужно наложить ихтиоловую мазь;
вскрывшийся абсцесс лучше обработать перекисью водорода, а также делать повязки с хлоридом натрия или мёдом;
огда чирей начнёт заживать рекомендуется делать повязки используя мазь Вишневского.
Для профилактики развития гнойных образований нужно ежедневно принимать душ. Не стоит чесать зудящую область на коже. Помимо прочего, рекомендуется облачаться в одежду из натуральной ткани.
Когда обращаться к хирургу
Чирей можно лечить дома только тем, кто не входит в группу риска (не страдает хроническими заболеваниями), а фурункул небольших размеров (до 5мм). Нельзя заниматься самолечением в следующих случаях:
если появление образования сопровождается интенсивной болью и лихорадкой;
если абсцесс не вскрылся в течение 2 недель;
если развился фурункулёз;
если абсцесс возник у маленького ребёнка;
если фурункул возле носа, губ, в ушном проходе;
произошёл рецидив болезни.
Хирургическое вмешательство
Фурункул можно вскрыть, только если он «созрел» и внутри образовался стержень. Если этого не произошло за 2 недели, то нужно незамедлительно обращаться к хирургу. Если назначено хирургическое вмешательство, значит, антибиотические средства не способны пробиться через стенку абсцесса и необходимо чирей вскрыть и дренировать.
После дренажа рекомендуется сделать влажные компрессы для полного вытягивания гноя. После чего нужно наложить повязку с мазью Левомеколь.
Антибиотическое лечение
В случаях, когда фурункул крупный или расположен в чувствительных местах, а его развитие сопровождается интоксикацией, ознобом и выраженным воспалением, хирургом назначаются антибиотики.
При крупном фурункуле и небольшом повышении температуры назначается недельный курс: врач прописывает клиндамицин или доксициклин.
При высокой температуре и сильной выраженности воспаления чаще всего назначается двухнедельный курс лечения, который включает в себя более сильные антибиотические препараты: рифадин, римактан или другие аналоги.
Не забывайте, золотистый стафилококк легко приспосабливается к разнообразным антибактериальным средствам, и стоит организму немного снизить защитные силы, как они размножаясь образуют новые абсцессы. Поэтому людям со сниженным иммунитетом незамедлительно нужно обращаться к врачу, а не заниматься самоназначением лекарств. Имейте в виду, при рецидиве они вам уже не помогут!
Фурункул – кожная болезнь острого характера, при которой образовываются гнойные прыщики в разных местах на теле. Поражение кожного покрова начинается с гнойно-некротического процесса в волосяном фолликуле (фолликулит) с дальнейшим распространением на близлежащие ткани. Однако стоит различать фурункул и фолликулит. Первый отличается обширностью распространения и особенностями клинических признаков.
Фурункул образовывается из-за попадания в фолликул патогенных возбудителей. Чаще всего это бактерия золотистого стафилококка. Другими возбудителями могут быть стрептококковая инфекция или грибки.
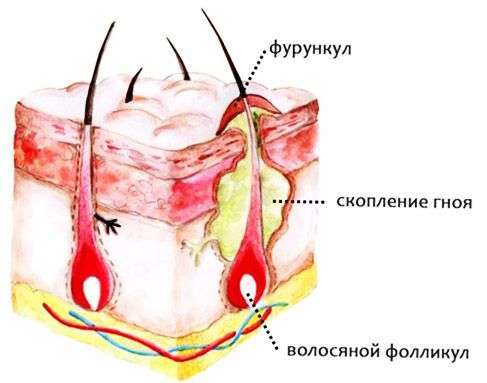
Фурункул причины
Не вызывает сомнений бактериальное происхождение фурункула, поскольку основной причиной называют стафилококковую инфекцию. В норме стафилококк входит в состав микроорганизмов, живущих на коже человека. И лишь примерно 10% всех бактерий семейства Staphylococcaceae способны стать причиной инфекции.
Пациенты, страдающие фурункулезом, имеют нарушенное соотношение патогенной и полезной микрофлоры. Так число вредных микроорганизмов на их коже может достигать 90%. Причинами преобладания патогенных микроорганизмов могут быть: травмы с последующим попаданием инфекции ввиду снижения иммунитета, игнорирование правил гигиены кожных покровов.
Сбои в работе иммунитета часто вызваны наличием очагов хронических инфекций в организме, таких как:
- инфекционно-воспалительное заболевание околоносовых пазух (синусит);
- воспаление гайморовой пазухи носа (гайморит);
- воспаление небных миндалин (тонзиллит).
Провоцируют фурункулез также различные нарушения в обмене веществ, такие как диабет, эндокринные патологии. В лечении этих заболеваний используют кортикостероиды и цитостатические препараты. Они подавляют иммунную систему и имеют ряд других побочных эффектов, что тоже провоцирует образование фурункулов.
Мацерация кожи при склонности к обильному потоотделению, может провоцировать ее травмирование, и попадание патологической флоры в волосяной фолликул.
Кожа теряет защиту и в нее легко могут проникнуть патогенные микроорганизмы, если имеют место такие заболевания:
зуд кожи, как симптом дерматологических болезней;
хронический аллергический дерматит
Образование фурункула в ухе или носу может спровоцировать хронический отит, ринит, и другие носоглоточные воспаления с выделением гнойного содержимого.
Локализация заболевания
Фурункул зачастую поражает зоны волосяного покрова на теле, а также области, подверженные частому трению. Это такие части тела: шея, подмышки, паховая область, ягодицы, грудная железа.
Чирьи с гнойным содержимым могут возникать на теле локально или иметь обширное распространение. Заболевание может проходить в острой или хронической форме, сопровождаемое общим ухудшением состояния больного.
Появление фурункула на губе неприятно и особо болезненно. Причем, возникать чирьи могут также и на половых губах.
Особо опасным считается фурункул на лице в носогубной зоне. Там находятся сосуды, связанные с гайморовыми пазухами и мозгом. Гноеродные бактерии стафилококковых штаммов могут проникнуть через синусовые пазухи в головной мозг.
Медицине известны случаи, когда самолечение фурункула приводило к инфекционному менингиту и летальному исходу.
Особое внимание и осторожность в плане лечения должен вызывать фурункул в носу. Такой прыщ – не что иное, как гнойное воспаление в структуре мягких тканей головы. Венозный кровоток в этих тканях имеет прямой выход в черепно-мозговую коробку. Поэтому, через кровь инфекция может распространиться на ткани головного мозга.
Ощущение ушного зуда, вместе с болезненным плотным образованием, говорит о наличии фурункула в ухе. Находится он обычно у входа в слуховой орган, поскольку источник патологического процесса берет начало в волосяных луковицах, серных или потовых железах.
Фурункул у ребенка
У детей образование фурункулов вызывают факторы внешней среды, переохлаждение, нарушение в работе защитных сил организма. Частое место локализации – лицо. Самолечение в этом случае не лучший выход, необходима врачебная консультация.
Диагностировать фурункулез специалисту не проблематично. Необходимо исключить гидраденит, трихофитию и сибирскую язву. Отличительные черты сибирской язвы на начальной стадии: образование, которое представляет собой нечто среднее между папулой (плотный узелок на коже) и везикулой (полушаровидный пузырек) с темно-бурым струпом. Содержит обширный кожный инфильтрат.
Симптомы заболевания
Обычные прыщи практически невозможно спутать с фурункулом, так как последний имеет ряд присущих только для него признаков:
В первые сутки появляются общие признаки воспаления.
В центре очага расположена маленькая точка, под тонкой коркой которой скрыт гной.
Сокращение мышц под пораженной областью усиливает боль.
Лечение фурункула
Вскрытие с последующим дренированием фурункула.
Назначение антибактериальной терапии.
Самостоятельно заниматься лечением фурункула можно, если он небольших размеров, температура не повышается, отсутствуют какие-либо заболевания и нет симптомов интоксикации.
Необходимо незамедлительно обратиться за медицинской помощью, если:
Присутствуют интенсивные болевые ощущения или наблюдается повышение температуры.
Фурункул расположен на носу, губах.
Инфекция распространилась на близлежащий ткани.
По истечении 14 дней стержень не образовался.
Появился второй инфильтрат.
Вы страдаете такими заболеваниями: онкологическими, сахарным диабетом, эндокардитом, метаболическим синдромом.
Принимаете гормональные препараты.
Как лечить фурункул в домашних условиях?
При лечении фурункулеза дома необходимо помнить о личной гигиене. До контакта с фурункулом и после, следует вымыть руки с хозяйственным мылом. На пораженную область необходимо наносить антибактериальные средства не реже трех раз в день.
Когда фурункул вскроется, следует осторожно убрать гной и обработать очаг перекисью. Затем наложить сухую повязку. Такие действия необходимо проводить каждый день пока фурункул полностью не исчезнет.
Влажное тепло
Утолить боль поможет влажный теплый компресс, который следует наложить на пораженную область. Для этого подойдет обычная нагретая влажная салфетка, так же можно использовать грелку.
Тепло улучшит кровообращение пораженной ткани, что в свою очередь приведет к увеличению уровня лейкоцитов для борьбы с инфекцией. Если фурункул локализован на конечностях, то их можно опускать в теплый солевой раствор, для повышения эффективности лечения.
Вскрытие и обеспечение оттока
Категорически запрещено вскрывать фурункул, когда он еще твердый и небольших размеров. Проводить вскрытие следует, когда образовался некротический стержень, а сам фурункул стал мягким. В исключительном случае, когда длительное время этого не происходит, его вскрывают. Делает это хирург. Фурункулы больших размеров необходимо вскрывать и дренировать, обойтись антибактериальными средствами и компрессами не получится.
Необходимо знать, что компрессы следует применять после вскрытия чирия, а не только, чтобы ускорить его созревания. Такие компрессы ускоряют очищение очага и улучшают отток гноя.
Что убирает гной из фурункула
После того, как чирий был вскрыт, можно пользоваться не только компрессами, но и применять Левомеколевую мазь. Такие компрессы необходимо делать только после того, как чирий был вскрыт хирургически, или же вскрылся самостоятельно. Линимент Левомеколя имеет хорошее антисептическое действие, который способствует быстрейшей очистке раны от некротизированных тканей и гноя.
Важно: ни в коем случае не вскрывайте фурункул самостоятельно (нельзя сжимать, прокалывать, разрезать). Такие действия повышают риск возникновения рубцов, а также могут спровоцировать распространение инфекции. Самолечение фурункулеза грозит спровоцировать тромбоз вен лица, заражение крови и даже смерть человека. В любом случае при самолечении неизбежно формирование рубцов.
Антибиотики при фурункулах
Не всегда при фурункулезе необходимо применение антибактериальных препаратов. В основном, антибактериальная терапия рекомендована при крупном гнойнике или е при его локализации в местах с повышенной чувствительностью (ухо, нос). Также лечение антибактериальными препаратами обязательно при наличии симптомов интоксикации, или если имеется сопутствующая патология.
При фурункуле до 5 мм и отсутствии температуры, лечение антибиотиками не требуется. При фурункуле более 5 мм и отсутствии температуры рекомендован курс пероральной антибиотикотерапии до 10 дней.
При наличии у пациентов большого количества фурункулов или лихорадки необходим курс антибактериальной терапии не менее 14 дней. Для этого применяют следующие препараты:
Одной из особенностей золотистого стафилококка является его способность вырабатывать устойчивость к антибактериальным средствам, что усложняет лечение. Потому нельзя назначать антимикробное средство самостоятельно.
Карбункул (carbunculus) в медицине – это острое обширное гнойно-некротическое воспаление нескольких сопредельных волосяных мешочков или сальных желез с образованием общего инфильтрата и развитием некроза кожи и подкожной жировой клетчатки в результате тромбоза сосудов.
Карбункул, в отличие от фурункула, обычно сопровождается тяжелыми общими проявлениями инфекции и интоксикации организма.
Оставьте телефон –
и мы Вам перезвоним
Причины карбункула
Возникновению карбункула предшествует воспалительный процесс в мягких тканях, который обычно начинается с воспалительного заболевания волосяного фолликула – стафилококкового фолликулита, реже – со стрептококкового фолликулита.
Развития воспаления может привести к образованию фурункула, который представляет собой острое гнойно-некротическое воспаление волосяного фолликула. Когда формируется несколько таких фурункулов на одном участке тела, они могут сливаться между собой.
Продукт слияния нескольких фурункулов – это и есть карбункул. В области инфильтрата возникает резкая распирающая боль. Кожа над инфильтратом становится багровой, напряженной, отекшей. Из пустул выделяется большое количество серо-зеленого гноя.
Ткани некротизируются. Возникают четкие признаки общей интоксикации: тахикардия, тошнота, рвота, сильная головная боль, гипертермия до 39-40 °С, лейкоцитоз, сдвиг формулы крови влево, отсутствие аппетита, бессонница. Если карбункул локализуется на лице, явления интоксикации выражены намного сильнее, вплоть до обморока.
После отслоения некротизированных тканей и удаления гноя выраженность признаков интоксикации значительно слабеет.
Факторы риска формирования карбункула:
наличие в организме хронического очага инфекции;
сахарный диабет и другие нарушения метаболических процессов;
недавно перенесенные операции или тяжелые заболевания;
загрязнение кожи, низкая санитарная культура;
длительное трение кожи одеждой;
В основном карбункул поражает подростков и молодых людей. Мужчины болеют чаще, чем женщины.
Симптомы карбункула
Клиническими признаками карбункула являются:
нагноение и образование раны;
гиперемированность кожи вокруг очага;
резкая болезненность всей зоны поражения.
Возникновение и развитие карбункула обычно сопровождается такими симптомами:
повышенной температурой, которая нередко достигает 40 градусов;
Особенно сильно данные признаки проявляются, когда карбункул возникает на лице или шее.
Выделяют 3 стадии карбункула:
В этот период под кожей образуются узлы, которые будут представлены воспаленными волосяными луковицами. Инфильтрат содержит жировую ткань, гной, лимфу и лимфоциты. Узелки возвышаются над поверхностью кожи.
Так как питание дермы нарушается, она приобретает синюшный окрас. Через несколько дней (от 9 до 12) инфильтрат достигает внушительных размеров. В диаметре он может составлять около 10 см. Кожа отечная, натянутая, горячая на ощупь. Боль будет тем интенсивнее, чем больше отек.
На стадии нагноения карбункул достигает зрелости. На нем формируются пузырьки, которые наполнены гноем. Они вскрываются, поэтому поверхность карбункула напоминает сито. Через эти небольшие отверстия просачивается гной, смешанный с кровью и отмершим эпителием.
Стадия нагноения длится около 14-21 дня. В этот период общее самочувствие больного ухудшается
В этот период гной из карбункула сочиться перестает. На участке воспаления формируются язвы, которые будут иметь стержни. Они сливаются друг с другом, образуя один крупный дефект. Поражение тканей – весьма интенсивное и часто захватывает мышцы. Пораженный участок имеет черный цвет.
Затягивается рана медленно, постепенно заполняясь грануляциями. На ее месте остается рубец. Стадия некроза продолжается около 21 дня.
Методы диагностики карбункула
Карбункул диагностируется на основе клинических симптомов.
Проводится дифференциальная диагностика с такими патологиями:
разрыв эпидермальной кисты;
гидраденит (если карбункул локализован в промежности или подмышечной впадине);
хронический язвенный герпес.
При микроскопии мазка обнаруживаются стафилококки. Идентифицировать возбудителя и оценить чувствительность к антибиотикам позволяет бактериальный посев.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения карбункула
Карбункулы небольших размеров, которые протекают без заметной интоксикации и ухудшения общего состояния пациента, лечатся амбулаторно.
В тех случаях, когда
у пациента наблюдается сильная интоксикация,
карбункул имеет большие размеры и локализуется на лице,
больной страдает некомпенсированным сахарным диабетом или другими тяжелыми заболеваниями,
лечение проводится в стационаре.
Если лечение карбункула было начато еще на стадии его созревания, то применяются консервативные методы, что в большинстве случаев приводит к регрессу заболевания, то есть рассасыванию инфильтрата.
Больному показаны для приема внутрь антибактериальные препараты с широким спектром действия.
Одновременно антибиотиками обкалывают сам карбункул. Чтобы уменьшить болезненные ощущения применяют анальгетические средства (Новокаин, Лидокаин).
Поверхность карбункула обрабатывается этиловым спиртом или другими спиртосодержащими антисептиками. Накладывается асептическая повязка. Также применяют синтомициновую или стрептомициновую эмульсии.
Если карбункул переходит в некротическую стадию, то это является показанием для хирургического вмешательства, которое выполняется на фоне применения антибиотикотерапии.
Операция заключается в рассечении карбункула и удалении из него некротизированных тканей.
Затем в рану вводится тампон с гипертоническим раствором хлорида натрия и протеолитическими ферментами.
Для очищения послеоперационной раны и окончательного отторжения некротизированных тканей повязку ежедневно меняют.
На этапе созревания, а также в послеоперационном периоде назначают УВЧ-терапию и локальное УФО.
Для стимуляции защитных сил организма также может проводиться внутривенное лазерное и ультрафиолетовое облучение крови.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Читайте также:

