Как лечить дискоидную экзему
Обновлено: 27.04.2024
Монетовидная экзема (нуммулярная экзема) – зудящий хронический дерматит, являющийся разновидностью микробной экземы. Клинически проявляется высыпанием округлых ярко-красных монетовидных бляшек с чёткими границами, возвышающихся над здоровой кожей, ограниченных краевой каймой из эпителиальных клеток – остатков вскрывшихся везикул. Процесс сопровождается зудом, появляются расчёсы, присоединяется вторичная инфекция, образуются корки. Монетовидную экзему диагностируют клинически, при подозрении на инфекционную составляющую проводят микробиологическое исследование эпидермальных мазков. Лечение десенсибилизирующее, противовоспалительное.
Общие сведения
Монетовидная экзема – разновидность микробной экземы неясной этиологии, характеризующаяся генерализированными округлыми зудящими очагами. Заболевание широко распространено в дерматологии, составляет около 10% от общего количества дерматозов. У пациентов с ослабленной иммунной системой доля патологии возрастает. Возможно, это связано с тем, что монетовидная экзема полиэтиологична, но всегда имеет инфекционную составляющую, оказывающую негативное влияние на состояние иммунной системы. Кроме того, у больных монетовидной экземой выявляется предрасположенность к нарушениям иммунной регуляции и сопутствующим заболеваниям желудочно-кишечного тракта, в котором расположено около 80% иммунных клеток.
Дерматит одинаково часто встречается у мужчин и у женщин. Может диагностироваться в любом возрасте, пик заболеваемости приходится на период 30-50 лет. Расовая предрасположенность и эндемичность не выявляются. Монетовидная экзема развивается в любое время года, обостряется в период ОРВИ и ОРЗ. Заболевание является разновидностью экземы и входит в группу микробных экзем. Свое название патология получила из-за небольших округлых очагов, по форме напоминающих монеты. Современные дерматологи считают, что при данной форме экземы нарушено клеточное и гуморальное звено иммунитета, что заставляет сенсибилизированную кожу в ответ на действие любого антигена отвечать локальным иммунным воспалением в виде монетовидных очагов.

Причины монетовидной экземы
Любая форма экземы гетерогенна. Факторами, способствующими развитию монетовидной экземы, являются тонзиллит, кариес, гипергидроз, туберкулёз, некорректно принимаемые лекарственные препараты, соматические заболевания и стрессы, которые на фоне наследственной предрасположенности снижают иммунитет организма и вызывают развитие патологического процесса. Однако полной ясности в этиологии заболевания нет. Поскольку монетовидная экзема является разновидностью микробной экземы, причиной поражения кожи считаются бактерии, к которым сенсибилизирован организм.
Кожа при монетовидной экземе постоянно находится в состоянии готовности к активному взаимодействию с чужеродным антигеном. Особенностью такой аллергизации является постепенный переход от моновалентности к поливалентности. Вначале кожа даёт реакцию на один антиген, а со временем начинает реагировать на множество раздражителей. Вероятно, это происходит из-за наследственной предрасположенности. Генетика определяет мультифакторное наследование с выраженной экспрессивностью и пенетрантностью генов. Если болен один из родителей, вероятность развития экземы у ребёнка составляет 40%, если оба – 60%. Большую роль в возникновении монетовидной экземы играет несостоятельность пищеварительного тракта с ферментопатиями, дискинезиями и нарушенными мембранными барьерами, приводящими к прямому попаданию в организм чужеродных антигенов в виде нерасщеплённых, не до конца переваренных белков.
Иммунный механизм развития экзематозного процесса заключается в возникновении аллергической реакции антиген-антитело на уровне эпидермиса и дермы. В эпидермисе присутствуют эпителиальные клетки – кератиноциты. В дерме преобладают лимфоциты и тучные клетки. Лимфоидная популяция, состоящая из Т-хелперов и Т-киллеров, начинает процесс сенсибилизации наследственно аллергизированной кожи. Кератиноциты, выполняющие роль иммунорегуляторов, немедленно экспрессируют МНС II класса, которые обеспечивают взаимодействие между Т-лимфоцитами и макрофагами в процессе иммунного ответа. Избыток антител деструктирует кожу, иммунные реакции переходят в разряд аутоиммунных.
Вовлечение в процесс эпидермиса приводит к нарушению его защитной функции, облегчает проникновение в дерму инфекционного начала, которое дополнительно сенсибилизирует кожу, вызывает воспаление, повреждает клетки эпидермиса и дермы. Дермальные и эпителиальные клетки начинают вырабатывать цитокины и медиаторы, усугубляющие воспаление и сенсибилизацию сверхчувствительной кожи. Начинает преобладать стадия экссудации. Эпидермис и дерма отекают, сосуды дермы компенсаторно расширяются. Клинически это проявляется красной эритемой, на поверхности которой возникает полиморфная сыпь.
Симптомы монетовидной экземы
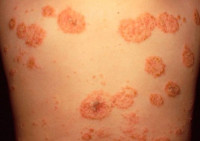
Типичная клиника монетовидной экземы отличается появлением розовой эритемы на фоне неизменённой кожи. Элемент имеет овальную форму, напоминает пятак диаметром до 3 см с чёткими очертаниями, возвышается над уровнем здоровой кожи. Появление пятна сопровождается невыносимым зудом. Типичное расположение эритемы – кожа конечностей.
Почти сразу на поверхности гиперемированного пятна возникают первичные элементы сыпи: серозные буллы, папулы и узелки, отражающие картину истинного экзематозного полиморфизма. Зуд заставляет больных расчёсывать воспалённую поверхность, в результате образуются экскориации, покрывающиеся геморрагическими корками. Одновременно уже существующие везикулы вскрываются, обнажая эрозивные поверхности, присоединяется вторичная инфекция. Оставшиеся и вновь подсыпающие везикулы трансформируются в пустулы и тоже вскрываются, образуя эрозии с гнойными «жирными» корками. Папулы сливаются между собой, формируют бляшки, по периметру которых отчётливо заметна фестончатая кайма из остатков эпителиальных клеток.
Высыпания могут распространяться на туловище и ягодичную область. При этом высыпавшие буллы вскрываются, оставляя открытые эрозивные поверхности, сочащиеся серозной жидкостью. Начинается процесс мокнутия. Крупные эрозии объединяются между собой, новые подсыпания не появляются, острота процесса понемногу снижается. «Серозные колодцы» подсыхают, на их поверхности образуются толстые жёлтые корки. Если в процесс вмешивается стафилококковая инфекция, при надавливании из-под таких корок выделяется гной.
В отличие от папул бляшки не сливаются, но стафилококк может обсеменить их периметр пустулами. При травматизации такого элемента происходит распространение процесса «отсевами» аллергидов, состоящих из вторичных булл, эритем и узелков. Вторичные аллергиды, объединяясь, образуют мокнущие эрозии. При дальнейшем распространении процесса и усугублении тяжести воспалительного компонента наблюдается ухудшение общего состояния пациента. При стихании воспалительных явлений кожа подсыхает, на ней могут появляться трещины. При частом чередовании ремиссий и обострений возможна трансформация монетовидной экземы в истинную.
Диагностика монетовидной экземы
Диагностика монетовидной экземы не вызывает затруднений. Диагноз выставляется дерматологом на основании клинической картины и данных анамнеза. С учётом сопутствующей патологии обязательно назначается стандартное лабораторное обследование: ОАК, ОАМ, биохимия. Пациенты консультируются гастроэнтерологом, неврологом, аллергологом, эндокринологом.
Гистопатология нетипична, морфологическое исследование осуществляется только для дифференциальной диагностики. Осложнённые формы требуют проведения иммуноферментного и аллергологического исследования сыворотки крови на антитела (специфические IgE/IgG, общий IgE). При подозрении на присоединение инфекции назначают микробиологические исследования эпидермальных мазков. При вторичном инфицировании проводят культуральное исследование с целью идентификации возбудителя и определения его чувствительности к антибиотикам. Дифференцируют монетовидную экзему с дерматитами, псориазом, чесоткой и дерматомикозами.
Лечение и профилактика монетовидной экземы
Монетовидная экзема – один из самых резистентных к терапии дерматитов. Целью лечения является достижение стойкой ремиссии. Прежде всего, необходимо санировать очаги хронической инфекции, откорректировать соматическую патологию, нормализовать работу нервной, эндокринной и пищеварительной систем.
Для снятия стресса используют седативные средства (лучше – на основе природных компонентов), применяют транквилизаторы, антидепрессанты, нейролептики, фиточаи и травяные настои. Десенсибилизацию организма проводят путем внутривенных вливаний солей натрия и кальция. Назначают десенсибилизирующие препараты. В осложнённых случаях показаны топические стероиды (по индивидуальным схемам короткими курсами), антибактериальные препараты, дезинтоксикационные и плазмозамещающие средства. Для предупреждения обострения назначают курс гистаглобулина. Дополнительно возможно использование витаминотерапии, препаратов очищенной серы и ферментов, улучшающих работу пищеварительного тракта. Для профилактики дисбактериоза показаны бифидосодержащие и лактосодержащие средства.
Тактика наружного лечения зависит от степени тяжести процесса. При выраженном мокнутии хороший результат дают гормональные аэрозоли, влажно высыхающие повязки, противовоспалительные примочки, антибактериальные и вяжущие препараты на основе цинка. При стихании процесса применяют мази с топическими стероидами, антибактериальными и антисептическими средствами. Топические стероиды эффективны и при зуде. Пиодермические наслоения лечат антибактериальной терапией внутрь и наружно в зависимости от распространённости поражения кожного покрова. Хороший эффект даёт УФО, ПУВА-терапия, фотофорез, ультрафонофорез, УВЧ-терапия, магнито-, озоно-, оксигенотерапия, иглорефлексотерапия, лечебные грязи, аппликации парафина. В тяжёлых случаях подключают гемосорбцию и плазмаферез.
Профилактика заключается в соблюдении режима питания с исключением потенциальных аллергенов. Следует ограничить контакты с косметическими средствами и бытовой химией, носить бельё из натуральных тканей, регулярно наблюдаться у дерматолога. Прогноз зависит от тяжести патологии и в целом рассматривается как относительно благоприятный с учётом нарушения качества жизни.
Мокнущая экзема — это острая форма экземы, которая протекает с выраженным экссудативным компонентом. Она проявляется отечностью, гиперемией кожи, образованием множественных везикулярных высыпаний и эрозий, сливающихся в очаги мокнутия. Для диагностики дерматоза проводится комплексное лабораторное обследование, гистологическое исследование биоптатов пораженных участков кожи, консультации смежных специалистов. Для купирования острой формы мокнущей экземы показано местное применение вяжущих препаратов, системное лечение антигистаминными, гипосенсибилизирующими, противовоспалительными средствами.
МКБ-10
Общие сведения
Экзема — самое распространенное кожное заболевание, на долю которого приходится 25-40% всех кожных патологий. Термин «мокнущая экзема» не используется в официальных классификациях, поскольку он отражает один из этапов островоспалительной кожной реакции, которая возникает при острой стадии различных клинических форм патологического процесса. Лечение дерматоза представляет сложную задачу ввиду хронического течения, частых рецидивов, сложного этиопатогенеза, поэтому болезнь не теряет своей актуальности в практической дерматологии.

Причины
Конкретные этиологические факторы болезни до сих по не установлены. Согласно современной общепринятой концепции, мокнущая экзема представляет собой мультифакториальное кожное поражение, протекающее с нарушениями функций эпидермиса. Она развивается при сочетании эндогенных и экзогенных провоцирующих факторов, основными из которых являются следующие:
- Генетическая предрасположенность. Если патология диагностирована у одного из родителей, риск заболеть составляет 40%, при наличии заболевания у обоих родителей — повышается до 50-60%. Отягощенная наследственность проявляется определенными генами HLA, которые контролируют иммунный ответ.
- Экзогенные факторы. Заболевание провоцируется негативным воздействием химических веществ (бытовая химия, профессиональные вредности), физических факторов (повышенная инсоляция, температурные перепады), аллергизацией при употреблении некоторых продуктов питания, лекарственных препаратов.
- Инфекционно-аллергические факторы. Дерматоз может возникать при попадании в организм бактериальных или грибковых агентов извне. Нередко он начинается на фоне хронических очагов инфекции, особенно при отсутствии адекватного лечения. Во втором случае появления экзематозных симптомов вызвано хронической сенсибилизацией организма к антигенным детерминантам микробов.
- Неврологические нарушения. Функциональные нервные расстройства с преобладанием парасимпатических влияний повышают вероятность появления мокнущих высыпаний. Патология периферических нервов, сопровождающаяся ухудшением микроциркуляции, провоцирует возникновение клинических симптомов в пораженной зоне.
- Соматические заболевания. Стимулируют развитие кожного поражения и отягощают его течение при несоблюдении схемы лечения многие патологии внутренних органов: желудочно-кишечного тракта, панкреатобилиарной системы, мочевыделительной системы. Важная роль отводится нейроэндокринным нарушениям, метаболическим расстройствам, возникающим вследствие поражения желез внутренней секреции.
Патогенез
Основной патогенетический компонент мокнущей экземы — иммунное воспаление в коже, протекающее по типу реакции замедленного типа. В его формировании выделяют 4 предрасполагающих фактора: нарушения клеточного и гуморального иммунитета, сенсибилизация к эндо- или экзоантигенам, изменение функции ЦНС, генетически обусловленные особенности иммунного ответа.
Образование типичных мокнущих поражений кожного покрова связывают с дисфункцией Т-лимфоцитов, которые выделяют в ткани провоспалительные вещества: интерлейкины, интерферон, фактор некроза опухолей. Одновременно усиливается выброс лейкотриенов, простагландинов, гистамина, что завершается острой воспалительной реакцией с преобладаем экссудативного компонента.
В патогенезе дерматоза немаловажную роль играют иммунологические расстройства, ассоциированные с конкретными антигенами главного комплекса гистосовместимости. У пациентов снижается активность Т-лимфоцитов хелперов и супрессоров, что проявляется угнетением иммунологической реактивности. Вследствие этого происходит активация хронической инфекции, замедляется выведение антигенов из организма.
Также в механизме развития мокнущей экземы выделяют снижение активности неспецифических защитных факторов — комплемента, лизоцима, фагоцитов. При этом повышается риск присоединения вторичной инфекции, осложненного течения болезни. Отягощает ситуацию аллергическая перестройка организма, из-за которой кожа приобретает повышенную поливалентную чувствительность к антигенам.
Классификация
На сегодня отсутствует общепринятая систематизация, что обусловлено разнообразием клинических вариантов патологии, разными точками зрения экспертов на причины и механизмы формирования дерматоза, подбор схем лечения. Практикующие дерматологи используют несколько вариантов классификации, при которых учитываются следующие признаки:
- По течению процесс бывает острым, подострым, хроническим.
- По клиническим проявлениям болезнь подразделяется на истинную, микробную, детскую, профессиональную, варикозную формы.
- По классификации Хорнштейна существует экзогенная, эндогенная, дисрегуляторная экзема.
- По классификации Американской академии дерматовенерологии выделяются конкретные нозологические единицы дерматоза (астеатотическая экзема, нумулярный дерматит, белый питириаз и т. д.).
Симптомы мокнущей экземы
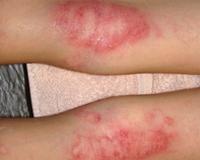
Мокнущая экзема манифестирует покраснением и отечностью кожи с последующим появлением высыпаний в виде мелких пузырьков. При механическом воздействии или самопроизвольно везикулы лопаются, обнажая эрозии с интенсивным мокнутием. Характерным симптомом острой формы дерматоза являются «серозные колодцы» — эрозии, из глубины которых выделяется прозрачная или слегка желтоватая жидкость.
Постепенно мокнущие поверхности подсыхают с образованием тонких корок. Одновременно с этим на пораженных участках могут появляться папулы — мелкие розовые узелки, пустулы со стерильным содержимым. Присутствие на кожном покрове различных морфологических элементов называется истинным полиморфизмом сыпи, этот признак считается типичным для истинной (идиопатической) экземы, не встречается при других формах дерматоза.
Из субъективных ощущений без лечения на первое место выходит сильный кожный зуд, вследствие которого больные расчесывают кожу до крови, усугубляя течение процесса. Зачастую в результате интенсивного зуда возникают нарушения работоспособности, раздражительность, сон становится прерывистым и не снимает усталость. Обширные мокнущие эрозии сопровождаются болезненностью, которая усиливается при соприкосновении пораженной кожи с одеждой.
В клинической картине мокнущего дерматоза выделяют особенности, связанные с конкретной формой. Истинная экземы характеризуется симметричным расположением элементов с их локализацией на коже туловища, верхних и нижних конечностей. Для микробного поражения типичны асимметричные очаги мокнущих высыпаний на нижних конечностях. При детской форме очаги мокнутия имеют блестящую, гиперемированную поверхность.
Осложнения
В периоде мокнутия пораженная кожа представляет открытую раневую поверхность, которая становится хорошими входными воротами для патогенных микроорганизмов. Поэтому самым распространенным осложнением в остром периоде без лечения является присоединение вторичной бактериальной инфекции, наиболее часто вызванной стафилококками или стрептококками. В тяжелых случаях возникает флегмона, регионарный лимфаденит.
У больных с длительным стажем патологии мокнущие элементы и расчесы приводят к утолщению кожи, усилению кожного рисунка, гиперпигментации, повышенной сухости. Такие дерматологические изменения приносят дискомфорт, поскольку кожа теряет эластичность, формируется значимый косметический дефект, что особенно беспокоит женщин.
Диагностика
Данные анамнеза и кожные проявления дерматоза дают врачу-дерматологу ценную информацию для постановки диагноза и выбора лечения. Наличие множественных эрозий, серозного отделяемого, сероватых корок является подтверждением мокнущей стадии экземы. В сомнительных случаях, а также для выявления возможных первопричин болезни показаны:
- Гистологический анализ. На мокнущей стадии в биоптатах кожи определяется спонгиоз, мелкие везикулы, внутриклеточный отек эпидермиса. В структуре дермы наблюдается лимфоидно-клеточная инфильтрация вокруг сосудов, расширение поверхностной сети капилляров.
- Анализы крови. Для подтверждения инфекционно-аллергической этиологии измеряется уровень иммуноглобулина Е, производится аллергологическое исследование для обнаружения антител к специфическим антигенам. Чтобы оценить общее состояние здоровья, назначается клинический, биохимический анализ крови.
- Микробиологические исследования. При подозрении на микробную экзему, осложнении процесса вторичной инфекцией необходим бакпосев отделяемого кожных элементов. По его результатам устанавливают точный вид патогенного возбудителя, чувствительность к антибактериальным препаратам, подбирают подходящее для лечения средство.
- Консультации специалистов. Если при первичной диагностике у человека присутствуют признаки поражения внутренних органов, которые потенциально могли стать провоцирующим фактором мокнущего дерматоза, дальнейшее обследование и лечение проводится с участием профильных врачей. Чаще всего требуется помощь гастроэнтеролога, психоневролога, эндокринолога.
Лечение мокнущей экземы
Системная терапия
Терапия мокнущей экземы подбирается индивидуально с учетом предположительных причин развития заболевания, степени тяжести клинических проявлений, наличия у больного сопутствующих патологий или осложнений. Для уменьшения сенсибилизации организма больным рекомендуется соблюдать гипоаллергенную диету, из которой исключают жирные сорта рыбы и мяса, устрицы и другие морепродукты, кофе и какао-продукты, цитрусовые, томаты, бобовые.
Если обострение болезни связано с воздействием экзогенных факторов, их устранение является необходимым условием для успешности лечения. Учитывая конкретную ситуацию, пациентам может потребоваться сменить место работы, исключить бытовые аллергены, переехать в более подходящие климатические условия. Комплексное лечение мокнущего аллергодерматоза требует применения ряда препаратов:
- Антигистаминные средства. Для ликвидации кожного зуда в острой фазе применяются гистаминоблокаторы первого поколения, а после купирования симптоматики возможно продолжение лечения медикаментами второго и третьего поколения.
- Десенсибилизирующие препараты. Используются растворы кальция, натрия тиосульфат. Лечение уменьшает проницаемость сосудов, оказывает противовоспалительный эффект, нормализует метаболические реакции в дерме.
- Стабилизаторы клеточных мембран. Чтобы усилить эффективность антигистаминных препаратов, показано лечение стабилизаторами мембран тучных клеток. Некоторые авторы советуют применять полиненасыщенные жирные кислоты омена-3 для нормализации структуры мембран клеток.
- Глюкокортикостероиды. При генерализованных формах мокнущей экземы, отсутствии эффекта от других вариантов лечения применяются гормоны в режиме пульс-терапии или длительного приема.
- Иммунокорригирующие средства. Рациональная иммунокоррекция назначается для облегчения состояния при непрерывно рецидивирующей форме мокнущей экземы. Лечение включает препараты тимуса, стимуляторы лейкопоэза.
- Антибиотики. Лечение антибактериальными средствами требуется при микробной форме дерматоза и доказанной инфекционно-аллергической природе болезни.
Поскольку в патогенезе мокнущей экземы играют роль различные соматические нарушения, лечение включает коррекцию этих патологий. Чтобы нормализовать работу пищеварительного тракта, целесообразно использовать заместительную ферментную терапию, пробиотики и синбиотики, витаминно-минеральные комплексы. Чтобы сбалансировать состояние центральной нервной системы, в схему лечения включаются легкие седативные средства, по отдельным показаниям назначаются транквилизаторы, антидепрессанты.
Местная терапия
В фазе мокнутия используются примочки с вяжущими препаратами, которые уменьшают экссудацию, способствуют более быстрому появлению корочек и регрессу болезни. В острой стадии назначаются ежедневные процедуры длительностью 1-1,5 часа, которые предполагают постоянную смену повязок по мере их подсыхания. Затем переходят к нанесению мазей с топическими кортикостероидами, антисептиками, ингибиторами кальциневрина.
Из физиотерапевтических методов лечения наибольшую результативность показывает селективная ультрафиолетовая терапия, во время которой облучение проводится светом узкого диапазона (311 нм). Также выполняется низкоинтенсивное лазерное облучение красного или инфракрасного спектра, электропунктура биологически активных точек, локальная гипертермия. На этапе ремиссии хороший эффект дает озонотерапия, бальнеотерапия, пелоидотерапия.
Прогноз и профилактика
Правильное лечение мокнущей острой экземы дает возможность быстро купировать кожную симптоматику и улучшить состояние пациентов в целом, поэтому прогноз благоприятный. Спустя 5-6 дней интенсивной терапии уменьшается выраженность зуда, сокращается объем кожных поражений, а выздоровление в неосложненных случаях наступает спустя 3-4 недели. Менее оптимистичный прогноз при развитии экземы у страдающих иммуносупрессией, хроническими патологиями.
Профилактика болезни предполагает соблюдение личной гигиены, исключение типичных пищевых, бытовых и профессиональных аллергенов. Пациентам с экземой в ряде случаев помогает молочно-растительная диета. Обязательными превентивными мерами являются лечение сопутствующих расстройств и правильный уход за кожей тела: применение смягчающих кремов, мягких очищающих продуктов, избегание массажа сухой щеткой и других агрессивных воздействий.
2. Экзема в практике семейного врача: клинические формы, дифференциальный диагноз, лечение/ Е.А. Бардова// Клиническая иммунологии, аллергологии, инфектологии. — 2013. — №1.
Дисгидротическая экзема — это хронический экзематозный дерматит, поражающий кожу ладоней и подошв и характеризующийся высыпаниями в виде серозных пузырьков небольшого размера. Как и у других видов экземы, конкретные причины и механизм развития дисгидротической экземы не определены, известна только роль некоторых провоцирующих факторов. Диагностика заболевания проводится в основном путем исключения сходной патологии. Лечение дисгидротической экземы осуществляется мазями, антигистаминными и седативными препаратами, при необходимости кортикостероидами. Важную роль играет устранение провоцирующих факторов.
МКБ-10
Общие сведения
Дисгидротическая экзема в 80% случаев протекает с поражением кистей и лишь в 20% наблюдаются высыпания на подошвах. Заболевание получило свое название, потому что ранее предполагалась его связь с закупоркой потовых желез. Однако современной дерматологией доказано, что во многих случаях потовые железы при дисгидротической экземе функционируют нормально. У женщин дисгидротическая экзема наиболее часто встречается в 20-25 лет, а у мужчин в возрасте 40 лет. Заболевание встречается с одинаковой частотой у обоих полов.

Причины
К развитию дисгидротической экземы могут привести эндокринные болезни, заболевания нервной системы, иммунные нарушения и сдвиги в обмене веществ. У многих пациентов заболевание возникает или обостряется после перенесенного нервного перенапряжения, контакта с веществами, раздражающими кожу (чаще всего это различные средства бытовой химии). Развитию дисгидротической экземы способствует повышенное потоотделение — гипергидроз. Возможна связь с пищевыми аллергенами. Примерно у половины пациентов с дисгидротической экземой выявлена наследственная предрасположенность к аллергическим заболеваниям: бронхиальная астма, атопический дерматит, сенная лихорадка у ближайших родственников.
Симптомы экземы
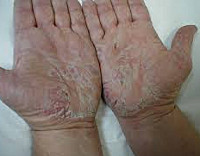
Основной элемент сыпи при дисгидротической экземе — везикулы. Они представляют собой пузырьки размером 1-5 мм, наполненные прозрачной жидкостью. При дисгидротической экземе для пузырьков характерно глубокое расположение в эпидермисе и выраженный зуд, который не только сопровождает возникновение пузырьков, но может и им предшествовать. Высыпания при дисгидротической экземе располагаются группами на ладонной поверхности кистей, подошвах стоп и боковых поверхностях пальцев. Везикулы могут возникать и на коже тыльной поверхности кистей.
С течением времени пузырьки дисгидротической экземы лопаются, образуя эрозии. Эрозии могут быть достаточно большого размера, если они образовались после вскрытия нескольких слившихся вместе везикул. Заживление эрозий происходит с образованием плоских желтоватых или коричневатых корочек. Процесс разрешения везикулы занимает обычно от 1 до 3 недель и оставляет после себя на коже темное пятнышко гиперпигментации. На этом течение дисгидротической экземы не заканчивается. В дальнейшем происходят характерные для экземы хронические изменения кожи: покраснение, утолщение (лихенификация), шелушение и образование трещин.
Встречаются острые формы дисгидротической экземы. Но в подавляющем большинстве случаев заболевание имеет хроническое течение с рецидивами. Периоды ремиссии могут длиться от нескольких недель до нескольких месяцев. Обострения дисгидротической экземы часто происходят без связи с каким-либо провоцирующим фактором и продолжаются несколько недель.
Осложнения
При попадании в эрозии или трещины кожи патогенных микроорганизмов (в основном стрептококков и стафилококков) происходит вторичное инфицирование. Развивается гнойное воспаление (пиодермия) с образованием на коже содержащих гной пустул. Общее состояние пациента с дисгидротической экземой при этом может ухудшаться. Поднимается температура тела. Появляются отечность и болезненность пораженных участков кожи. Увеличиваются регионарные лимфатические узлы: локтевые и подмышечные при поражении кистей, подколенные и паховые — при дисгидротической экземе стоп. Может наблюдаться их болезненность.
Диагностика
Специфических методов диагностики дисгидротической экземы нет. Характерная картина и локализация высыпаний позволяют сразу заподозрить это заболевание, а хроническое рецидивирующее течение только подтверждает диагноз. Проведение дополнительных исследований направлено на дифференциальную диагностику дисгидротической экземы с грибковыми поражениями, контактным дерматитом, ладонно-подошвенной формой псориаза.
При подозрении на дисгидротическую экзему проводят микроскопическое исследование соскоба на патогенные грибы, что позволяет исключить микозную причину поражения кожи. Посев отделяемого эрозий или содержимого пузырей помогает подтвердить первичную неинфекционную природу заболевания, а при присоединении вторичной инфекции адекватно подобрать антибиотикотерапию.
Лечение дисгидротической экземы
Лечение назначает врач-дерматолог. Пациентам рекомендована диета, исключающая алкоголь, приправы, острую пищу и аллергенные продукты: яица, шоколад, цитрусовые, клубнику, мед и т. п. Необходимо также ограничивать прием соли, поскольку она способствует накоплению жидкости в организме и развитию отеков. При дисгидротической экземе следует избегать взаимодействия с потенциальными аллергенами: средства бытовой химии, стиральный порошок, пыльца цветущих растений и др. Если речь идет о дисгидротической экземе подошв, то необходимо отказаться от тесной обуви и синтетических носков.
При дисгидротической экземе в период высыпания пузырьков, сопровождающийся сильным зудом, для облегчения состояния пациента назначают примочки с раствором танина, амидопирина или жидкостью Бурова. Для медикаментозного лечения экземы рекомендованы седативные и антигистаминные препараты для приема внутрь: хлоропирамин, цетиризин, клемастин. Благоприятно воздействует на течение дисгидротической экземы талассотерапия, в частности ванны с солями Мертвого моря.
В лечении дисгидротической экземы часто используют сделанные по специально подобранному рецепту мази или болтушки, кортикостероидные мази. В некоторых случаях выраженного обострения дисгидротической экземы при неэффективности других способов лечения применяют короткие курсы кортикостероидной терапии. Их длительное или частое применение не рекомендовано из-за возможности развития осложнений и стероидной зависимости.
Важная роль в профилактике инфекционных осложнений дисгидротической экземы отводится соблюдению личной гигиены. Дезинфицирующее, успокаивающее и лечебное действие на кожу оказывают местные ванны с отваром ромашки, коры дуба, шалфея, тысячелистника, череды. Ванны для кистей или стоп проводят длительностью 15-20 минут. При инфицировании элементов дисгидротической экземы проводится местная антисептическая обработка, применяются мази с антибиотиками.
Из физиотерапевтических методов лечения при дисгидротической экземе используются лазеротерапия и криотерапия. Эффективны процедуры дарсонвализации, ультрафонофореза, магнитотерапии, общее УФО. Для нормализации состояния нервной системы и уменьшения зуда при дисгидротической экземе назначают сеансы иглорефлексотерапии, общие успокаивающие фитованны и ароматические ванны, электросон.
1. Основные принципы фармакотерапии экземы/ Думченко В.В., Орлов М.А., Дорфман И.П.// Русский медицинский журнал. - 2015 - №19.
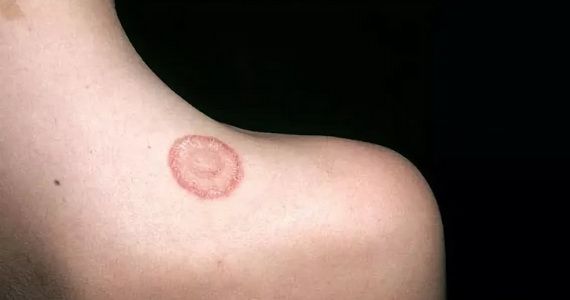
Монетовидная экзема (нуммулярная экзема) – один из видов хронического зудящего дерматита и микробной экземы, составляет около 10% от общего количества дерматозов. Ярким признаком заболевания выступают крупные округлые бляшки с четкими границами, которые возвышаются над здоровой кожей. У детей монетовидная экзема практически не встречается, среди взрослых распространена примерно одинаково, но чаще всего возникает в возрасте 30-50 лет.

Почему возникает монетовидная экзема
Врачи пока не могут однозначно назвать причину монетовидной экземы. Точно известно только то, что заболевание всегда имеет инфекционную составляющую. В то же время такая экзема считается полиэтиологичной, т. е. ее могут вызывать множество разных причин. Но вне зависимости от этого в развитии дерматита главную роль всегда играет инфекция, которая угнетает иммунную систему.
По мнению современных дерматологов монетовидную экзему вызывает нарушение иммунитета: клеточного (его обеспечивают лейкоциты) и гуморального («защитниками» выступают антитела – специальные белки, вырабатываемые клетками). Это связано с тем, что в организме есть очаг хронической инфекции (отита, тонзиллита, ринита), к которому происходит избыточная сенсибилизация – повышенная чувствительность к влиянию раздражителей, вызывающая аллергию.
Риск столкнуться с монетовидной экземой повышается:
- при сбоях в работе нервной системы;
- изменениях гормонального фона;
- чрезмерном потоотделении;
- сахарном диабете;
- частых стрессовых ситуациях;
- нарушениях метаболизма;
- неправильном питании;
- хронических заболевания ЛОР-органов;
- инфекциях ротовой полости.
В список факторов можно добавить лекарственные препараты, которые на фоне наследственной предрасположенности к дерматитам снижают иммунитет и могут вызвать монетовидную экзему. Не меньшее значение в развитии заболевания имеет наследственность. Если один из родителей имеет такой диагноз, то вероятность его появления у ребенка составляет 40%, если оба – то 60%.
Как проявляется монетовидная экзема
Особенность монетовидной экземы заключается в том, что кожа при таком заболевании находится в постоянной готовности к взаимодействию с раздражителем. Причем реакции появляются постепенно: сначала кожные покровы реагируют на что-то одно, а потом – на множество разных антигенов.
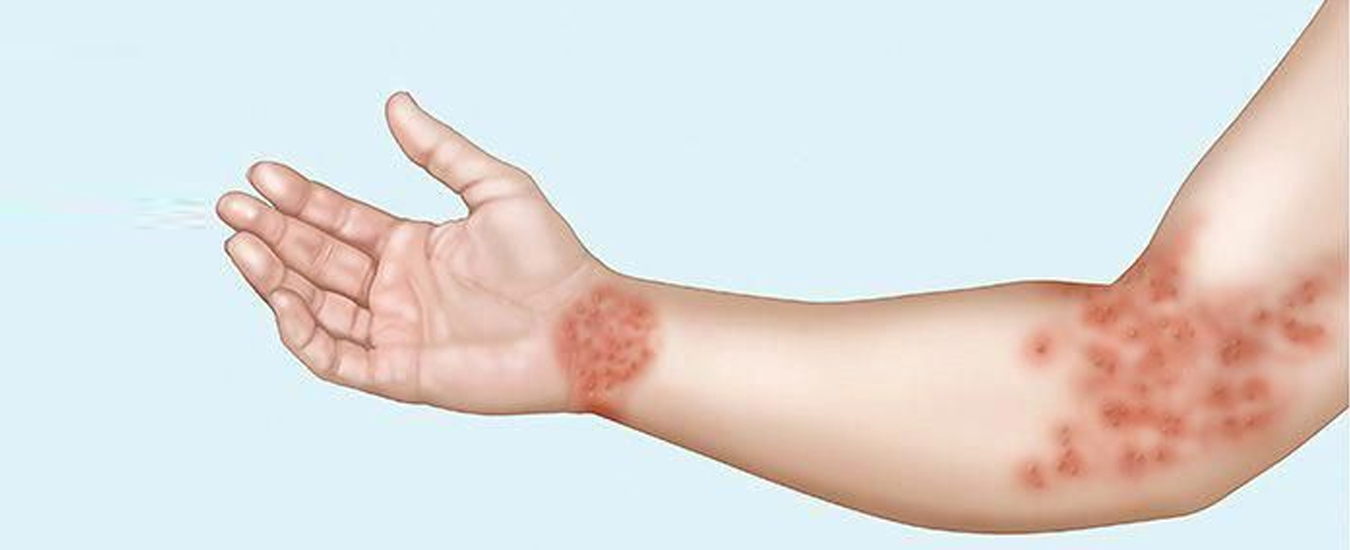
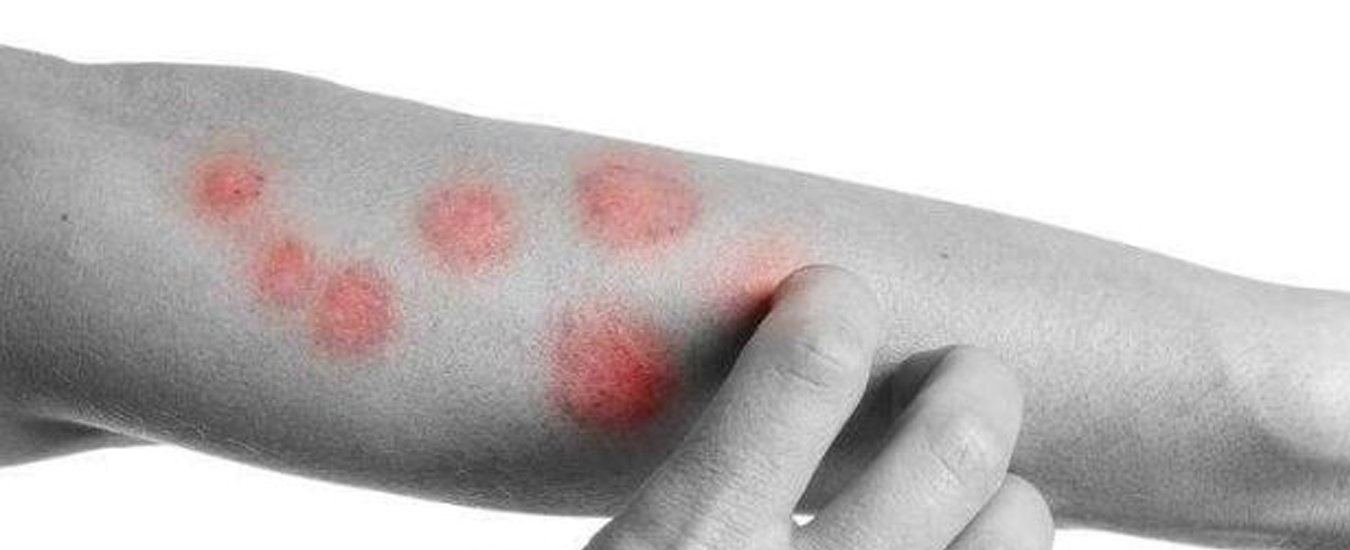
Характерный симптом монетовидной экземы – пятна овальной формы диаметром до 3 см. Они имеют четкие очертания и возвышаются над окружающей здоровой кожей. Пятна чаще всего возникают на коже конечностей, но могут распространяться на верхнюю часть спины, плечи и ягодицы.
Высыпания вызывают сильный и порой невыносимый зуд, мешающий нормальному сну. Из-за этого человек их расчесывает, что ведет к появлению корок. По границам пятен располагаются везикулы, которые вскрываются, образуют эрозии. Когда воспаление немного стихает, кожа подсыхает, и на ней образуются трещины. При обострении пятна появляются на одних и тех же участках.
Многих интересует заразность монетовидной экземы. Как и другие виды дерматита, она абсолютно не заразна, не передается другим людям даже при тесном контакте. Поэтому человек с таким диагнозом никого не может заразить, и нахождение с ним полностью безопасно.
Как диагностируют монетовидную экзему
Дерматолог может заподозрить монетовидную экзему уже по внешним признакам. Для подтверждения назначают стандартные исследования, включая общий анализ мочи и крови, биохимический анализ крови. Пациенту может потребоваться консультация невролога, гастроэнтеролога, аллерголога и эндокринолога.
Монетовидную экзему необходимо отличить от других видов дерматита, псориаза, чесотки и дерматомикоза. С этой целью проводят иммуноферментное исследование крови на антитела. Чтобы выявить инфекцию, проводят микробиологическое исследование мазка с очага воспаления. Это также помогает определить чувствительность к антибиотикам и назначить правильное лечение.
Как вылечить монетовидную экзему
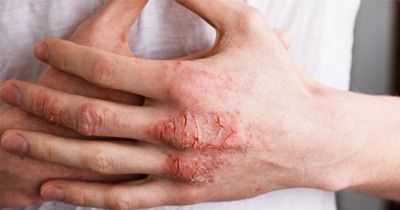
Лечение монетовидной экземы имеет комплексный характер. Необходимо принять меры против основного заболевания, которое связано с очагом хронической инфекции, нормализовать работу пищеварительной, эндокринной и нервной систем. Антибиотики при монетовидной экземе помогают, но часто не приводят к ремиссии, которую и нужно достичь при таком заболевании.
К антибактериальным препаратам чаще прибегают, если присоединилась вторичная инфекция. В остальных случаях основу лечения составляют:
- седативные препараты, транквилизаторы, антидепрессанты, нейролептики, фиточаи – для снятия стресса;
- десенсибилизирующие препараты – для устранения аллергии;
- ферменты – для улучшения пищеварения.
Для наружного лечения экземы применяют гормональные мази, дающие быстрый результат. Но перед их назначением прибегают к негормональным средствам, к которым относятся мази и кремы на основе цинка. При зуде хорошие результаты показывают топические стероиды. Благоприятное влияние на кожу оказывают процедуры физиотерапии: ультрафонофорез, иглорефлексотерапия, УВЧ-терапия, озонотерапия, лечебные грязи, аппликации парафина.
Не менее важно соблюдать диету, исключающую потенциальные аллергены: цитрусовые, маринады и соленья, жареные и копченые блюда, красные фрукты, морепродукты, орехи, мед, шоколад. В основу рациона нужно включить крупы, зелень, овощи, молочнокислые напитки.
Обратиться за помощью к дерматологу
Перед назначением как лечения, так и диеты важно подтвердить диагноз. Если вы обнаружили на коже подозрительные высыпания, обязательно обратитесь к дерматологу. Эффективность лечения напрямую зависит от правильности поставленного диагноза. Поэтому важно не затягивать и не заниматься самолечением. Приглашаем вас на консультацию в Институт здоровой кожи «ПсорМак». У нас большой опыт успешного лечения разных видов дерматита, и мы гарантируем достижение длительной ремиссии.

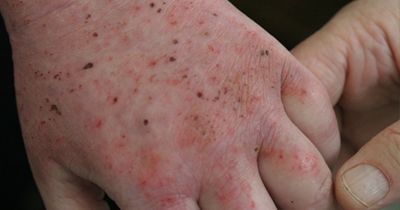
Вначале отмечается появление эритемы, на фоне которой формируются пузырьки (микровезикулы), величиной с булавочную головку, а также преимущественно экссудативные папулы и пустулы. В центре очага поражения микровезикулы вскрываются, серозный экссудат поступает на поверхность кожи, образуя участки мокнутия с мацерированным и слущивающимся роговым слоем (Eczema madidans). При внимательном осмотре очага поражения можно обнаружить многочисленные «точечные» эрозии, из которых на поверхность выступают небольшие капли серозного экссудата (серозные колодцы).
Клиническая картина отличается четким полиморфизмом (истинным и ложным) и пестротой высыпаний; на фоне развития воспалительных явлений могут наблюдаться эритематозные пятна, папулы, пузырьки, пустулы, эрозии, чешуйки, корочки, многочисленные расчесы. Характерным является чередование пораженных участков кожи с непораженными («архипелаг островов»). Высыпания симметричны, могут распространяться на кожу верхних, нижних конечностей и туловища. Больных беспокоит зуд различной интенсивности, способствующий развитию невротических расстройств, нарушению сна вплоть до бессонницы. По мере разрешения воспалительных явлений мокнутия сменяются образованием корочек, чешуек; появляются шелушения, затем вторичные пигментно - сосудистые (или депигментированные) пятна, которые постепенно исчезают. Могут возникнуть очаги сухости и шелушения кожи, трещины в роговом слое (Eczema tyloticum). При длительном хроническом течении экземы на ладонях и подошвах иногда появляются мозолистые гиперкератотические образования с трещинами. Нередко течение экземы осложняется присоединением пиогенной инфекции: появляются пустулы и гнойные корки (Eczema impetiginosum).
Несмотря на выраженный полиморфизм, характерный для экземы, иногда имеет место превалирование одного из морфологических элементов, что позволяет диагностировать указанные выше формы истинной экземы. Следует отметить, что переход острой мокнущей экземы в хроническую, чаще всего совершается постепенно, сопровождается нарастающей инфильтрацией тканей, переходом активной гиперемии в пассивную. Хронический экзематозный процесс нередко обостряется в результате появления активной гиперемии, микровезикул, мокнутия, усиления зуда.
У детей идиопатическая экзема возникает в возрасте 2—6 мес, проявляется симметрично расположенными на лице (область щек), верхних или нижних конечностях эритематозно-сквамозными и экссудативно-папулезными высыпаниями, имеющими нечеткие границы, микровезикулами, сопровождается сильным зудом. Однако чаще всего проявление детской формы экземы характеризуется сочетанием признаков истинной, микробной и себорейной форм экземы. На фоне яркой, сочной, отечной эритемы располагаются серозные папулы, микровезикулы, которые быстро вскрываются, образуя типичные эрозии, крупные мокнущие участки, частично покрытые серозными корками.
К разновидностям истинной экземы относятся пруригинозная и дисгидротическая формы.
Пруригинозная экзема
Проявляется высыпаниями мелких (с просяное зерно) папуловезикулезных элементов на уплотненном основании, не вскрывающихся и не образующих эрозий. Очаги поражения располагаются на коже' лица, локтевых сгибов, подколенных впадин, паховой области, на разгибательных поверхностях конечностей. Они часто рецидивируют. Заболевание протекает хронически. Вследствие длительного течения, расчесов, ссадин, отложения клеточного инфильтрата кожа на пораженных участках грубеет, пигментируется, становится сухой, шершавой, лихенизируется, хотя менее резко, чем при нейродермите. Приступообразный зуд, тяжелые невротические реакции, сопровождающиеся нарушением сна, весьма характерны для этой формы дерматоза. Заболевание обычно «стихает» летом и обостряется зимой. Оно как бы занимает промежуточное место между истинной экземой и почесухой.
У детей пруригинозная форма экземы развивается обычно в возрасте 4—6 мес (в отличие от себорейной и истинной форм экземы, начинающихся в первые недели и месяцы жизни), характеризуется стойким белым дермографизмом, отражающим преобладание тонуса симпатического отдела вегетативной нервной системы. Описанные выше поражения у детей располагаются на отечном, эритематозном фоне и часто сочетаются с бронхиальной астмой.
Дисгидротическая экзема
Эта форма экземы характеризуется образованием мелких (с булавочную головку), плотных на ощупь пузырьков на боковых поверхностях пальцев, иногда на коже ладоней и подошв. Реже встречаются крупные, многокамерные пузырьки. Располагаясь в эпидермисе, пузырьки просвечивают сквозь него, напоминая зерна сваренного риса.
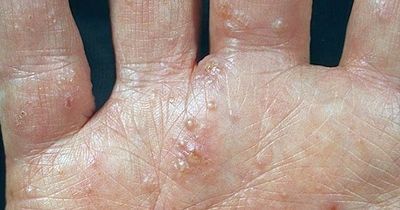
Больных часто беспокоит сильный зуд. Пузырьки могут вскрываться, превращаясь в ссадины, или подсыхать, образуя плоские желтоватые корочки. В дальнейшем возникают резко ограниченные очаги поражения, имеющие ярко выраженную «воспалительную» окраску, что отличает дисгидротическую экзему от истинного дисгидроза и эпидермофитидов ладоней (при дисгидротической эпидермофитии в покрышках пузырей на своде стоп находят нити мицелия гриба эпидермофитона). 5 августа 2019
Читайте также:

