Как лечить белый питириаз у ребенка
Обновлено: 04.05.2024
Является распространенным заболеванием у детей и подростков (чаще всего в возрасте от 3 до 16 лет,из них 90% до 12 лет) и очень редко у взрослых.Наибольшее количество случаев отмечено у детей с атопическим дерматитом, что позволяет его рассматривать как один из симптомов этого заболевания.
Патогенез не ясен.В настоящее время считается, что белый лишай - слабовыраженный экзематозный дерматит, c последующей гипопигментацией вследствии нарушения передачи меланосом из меланоцитов к кератиноцитам.Есть мнение, что заболевание является поствоспалительной гипопигментацией у детей атопиков.
Ряд исследований показывает возможную роль в патогенезе заболевания питируцитрина, вещества, производимого дрожжами Malassezia, который не пропускает УФ излучение, железодефицитной анемии, дефицита меди и наличия атрофических сальных желез, ведущих к ксерозу кожи.
Пик заболеваемости приходит на весну.Предрасполагающие факторы:тепло, влажность, моющие средства, мыло, трущаяся одежда, химикаты, стресс.
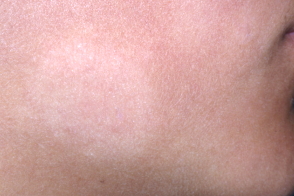
Заболевание начинается с появлением розовых круглых или округлых пятен диаметром от 0, 5 до 3 см (эритематозная стадия), которые по истечению нескольких недель бледнеют, превращаясь в белые пятна с нечеткими границами, плавно переходящими в окружающую здоровую кожу, с шелушащейся, а в дальнейшем с гладкой поверхностью (гипопигментная стадия).
Из-за невыраженности клинических проявлений эритематозная стадия часто остается незамеченной пациентами и(или) их родителями.
Характерной особенностью является отсутстве склонности к слиянию элементов.В редких случаях отмечается незначительный зуд.Пятна могут существовать от нескольких недель до нескольких лет и затем спонтанно регрессировать.
Диагноз ставится на основании клинических данных.В некоторых случаях необходимо исследование на патогенные грибы (тест с КОН).
Осмотр лампой Вуда позволяет выявить малозаметные очаги и дифференцировать заболевание от витилиго.
Гипопигментированные пятна:
Эритематозные пятна:
Белый лишай — это дерматоз низкой степени тяжести, встречающийся в основном у детей.
Белый лишай распространен во всем мире. Поражает детей и подростков в возрасте от 3 до 16 лет, но может встречаться как у пожилых, так и у молодых людей, в равной степени поражает мальчиков и девочек.
Причина белого лишая неизвестна.
Питриаз альба часто сопровождается сухостью кожи и атопическим дерматитом. Он часто появляется после пребывания на солнце, возможно, потому, что загар окружающей кожи делает пораженные участки более заметными.
КЛИНИЧЕСКИЕ ОСОБЕННОСТИ БЕЛОГО ЛИШАЯ.
Классический питириаз альба обычно проявляется в виде от 1 до 20 пятен или слабоинфильтрированных бляшек. Большинство поражений возникает на лице, особенно на щеках и подбородке. Пятна могут также появляться на шее, плечах, в других местах они встречаются редко. Размер пятен варьируется от 0,5 до 5 см в диаметре. Пятна бывают круглыми, овальными или неправильной формы, могут иметь хорошо очерченные или, чаще всего, плохо очерченные края. Зуд минимален или отсутствует. Гипопигментация более заметна летом. Сухость и шелушение более заметны зимой, когда влажность окружающей среды, как правило, ниже.
ДИАГНОСТИКА ПИТИРИАЗ АЛЬБА.
Белый лишай обычно является клиническим диагнозом, но его можно спутать с некоторыми другими заболеваниями, вызывающими гипопигментацию.
Чтобы исключить их, можно провести следующие исследования:
— осмотр с помощью лампы Вуда: гипопигментация при pityriasis alba не усиливается, флуоресценция отсутствует.
— соскобы на микологию: микроскопия и культура грибков при питириазе альба отрицательны.
— биопсия кожи: биопсия требуется редко, но может выявить слабовыраженный спонгиотический дерматит и снижение количества меланина.
Для правильной диагностики заболевания необходимо обратиться к врачу-дерматологу.
ЛЕЧЕНИЕ БЕЛОГО ЛИШАЯ.
При бессимптомном течении питириаза альба лечение не требуется.
Необходимо адекватное увлажнение сухой кожи.
ПРОФИЛАКТИКА БЕЛОГО ЛИШАЯ.
Развитие или проявление питириаза альба можно уменьшить с помощью солнцезащитных средств, чтобы свести к минимуму загар.
Птириаз альба проходит в среднем через год, но может длиться от нескольких месяцев до двух-трех лет. Цвет кожи постепенно полностью возвращается к нормальному.
Пигментация кожи является одним из наиболее изменчивых фенотипов у человека. Различают гипопигментацию и гиперпигментацию, причинами которой могут быть как генетические, так и приобретенные факторы.
Белый лишай (рityriasis alba, питириаз белый) считается экзематозным дерматитом легкой степени тяжести и малым признаком атопического дерматита, который характеризуется пятнистой гипопигментацией. Этот термин происходит от слов pityriasis (чешуйчатый) и alba (белый). Слово «питириаз» использовалось врачом Гиппократом в Древней Греции для описания неряшливой кожи, которая выглядела так, как будто она была покрыта мелкими зерновыми отрубями, называемыми «питирон». Аlba (латинское слово «белый») означает бледность появляющихся пятен.
Описание. Бессимптомные, гипопигментированные, слегка приподнятые, мелкие шелушащиеся пятна с нечеткими границами, типично расположенные на боковой поверхности щек. Белый лишай поражает боковую поверхность щек, боковую поверхность плеч и бедер. Наблюдается чаще у детей в возрасте 6–16 лет, среди взрослых он отмечается у лиц, работающих вне помещений.
Этиология и патогенез белого лишая не выяснены. В некоторых источниках указывают на длительное воздействие солнечных лучей, частое мытье под душем и прием теплых ванн.
Белый лишай протекает бессимптомно. При опросе пациента нет указаний на предшествующую сыпь, травму или воспаление. Больные часто являются атопиками.
Клинически заболевание представлено белыми пятнами круглой или овальной формы различных размеров, около 2–4 см в диаметре. На поверхности пятен можно различить тонкое поверхностное шелушение.
Дифференциальную диагностику проводят между экзематозным дерматитом, разноцветным лишаем, витилиго, химической лейкодермой, гипопигментацией после разрешения бляшек псориаза, туберозным склерозом. Для дифференциальной диагностики с депигментированным невусом, возможно применение видеодерматоскопии.
При лабораторной диагностике в исследование тонких чешуек с гидроксидом калия на наличие грибов дает негативный результат.
Лечение. Обычно рекомендуется не проводить никакого лечения, поскольку заболевание доброкачественное и может разрешиться самостоятельно. Следует избегать мытья лица с мылом, желательно очищать кожу при помощи гидрофильных масел или нежирной эмульсионной мази. Применение крема/мази с 1% гидрокортизоном или 2% серно-салициловой мази в течение нескольких недель на пораженные участки кожи может помочь тем пациентам, которых сильно беспокоит неравномерная пигментация.
Лихеноидный питириаз – острое или хроническое поражение кожных покровов неизвестной этиологии, которое связывают с нарушением функционирования определенных клонов Т-лимфоцитов. Симптомами состояния являются высыпания везикулярного или папулезного характера. Часто наблюдается шелушение кожи, после разрешения сыпи могут оставаться заметные рубцы. Диагностика лихеноидного питириаза производится на основании результатов осмотра специалиста, изучения анамнеза пациента, биопсии и гистологического исследования кожи. Этиотропное лечение заболевания не разработано, для устранения патологии используют солнечные ванны и ультрафиолетовое облучение кожи, в некоторых случаях назначают антибиотики и кортикостероидные препараты.
Общие сведения
Лихеноидный питириаз (вариолиформный парапсориаз, болезнь Муха-Габермана, каплевидный парапсориаз Юлиусберга) – дерматологическое заболевание неясного происхождения, при котором на коже возникают папулезные или везикулярные высыпания с образованием чешуек и рубцов. До недавнего времени лихеноидный питириаз считался одной из разновидностей парапсориаза, открытого и изученного Л. Броком в 1905-м году, но в настоящее время многие дерматологи выделяют данную патологию в отдельную разновидность дерматозов. Заболевание может протекать как в острой, так и в хронической форме – первая чаще возникает у детей, вторая обычно поражает подростков и взрослых. Статистически установлено, что мужчины страдают от этого состояния чаще женщин. Лихеноидный питириаз может создавать потенциальную угрозу здоровью и жизни человека, поскольку в некоторых случаях, как и парапсориаз, трансформируется в злокачественную лимфому кожи.

Причины лихеноидного питириаза
Симптомы лихеноидного питириаза
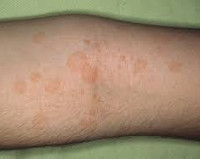
Выделяют две основные клинические формы лихеноидного питириаза – острую или PLEVA и хроническую или PLC. Основное различие между этими двумя формами заключается в возрасте развития и продолжительности течения заболевания, имеются также и другие отличия. Острый лихеноидный питириаз (болезнь Муха-Габермана) чаще возникает у детей, иногда его регистрируют у взрослых в возрасте 20-30 лет. Заболевание начинается внезапно с появления на коже туловища и сгибательных поверхностей конечностей пятен и папулезно-везикулярных элементов розового цвета, имеющих тенденцию к слиянию. При этом могут наблюдаться лихорадка, неинтенсивный кожный зуд и головная боль. Симптомы острого лихеноидного питириаза достигают своего пика через несколько недель после появления первых признаков болезни. Помимо папул и везикул на поверхности кожных покровов образуются чешуйки беловатого или коричневого цвета. Высыпания разрешаются самопроизвольно или на фоне лечения и со временем исчезают, на их месте могут оставаться светлые рубцы.
Хронический лихеноидный питириаз (по старой классификации – каплевидный парапсориаз Юлиусберга) чаще диагностируется у взрослых пациентов. Высыпания обычно появляются на коже ладоней, подошв и конечностей, реже сыпь возникает на туловище. При хронической форме лихеноидного питириаза основными элементами сыпи являются красные или коричневые пятна и везикулы, которые нередко травмируются с обнажением эрозивных поверхностей и последующим образованием корок. Шелушение кожных покровов практически никогда не выявляется, после заживления эрозий остаются белые рубцы. Высыпания при хроническом питириазе самопроизвольно разрешаются через несколько месяцев, на их месте часто возникают новые элементы сыпи. Заболевание может длиться на протяжении нескольких лет.
Диагностика лихеноидного питириаза
Определение лихеноидного питириаза в дерматологии производится методами осмотра кожных покровов, наблюдения за течением заболевания и гистологического изучения пораженных тканей. Некоторую второстепенную роль в диагностике играют иммунологические тесты для исключения ряда инфекций: ветряной оспы, сифилиса, дерматомикозов. При осмотре выявляются характерные высыпания везикулярного или папулезного характера, возможно наличие светлых рубцов, оставшихся после разрешения предыдущих элементов сыпи. В случае острого лихеноидного питириаза пациенты могут жаловаться на недомогание, у них регистрируется повышенная температура тела.
Дифференциальная диагностика острого лихеноидного питириаза необходима для исключения таких состояний, как ветряная оспа, опоясывающий герпес, лимфоматоидный папулез, некоторые формы крапивницы, чесотка. Для этой цели используют общепринятые методы диагностики: иммунологические, микроскопические и другие. Дифференциальную диагностику хронической формы лихеноидного питириаза производят с вторичными сифилитическими кожными проявлениями, плоским и розовым лишаями.
Лечение, прогноз и профилактика
Этиотропное лечение лихеноидного питириаза не разработано, по этой причине для терапии данного состояния используют поддерживающие и неспецифические мероприятия. При острых и хронических формах заболевания больным показаны солнечные ванны, которые могут быть заменены ультрафиолетовым облучением пораженных очагов. В случае острого лихеноидного питириаза, особенно с выраженными общими проявлениями (например, лихорадкой), для лечения применяют антибиотики тетрациклинового ряда. При кожном зуде назначают кортикостероидные мази, замечен хороший эффект от средств на основе каменноугольного дегтя, иногда помогает прием антигистаминных средств. В ряде случаев при типичном течении лихеноидного питириаза дерматологи не назначают никакого лечения, лишь наблюдают за заболеванием и ожидают самопроизвольного разрешения высыпаний.
Прогноз лихеноидного питириаза в большинстве случаев благоприятный, даже при отсутствии терапевтических мер заболевание может самостоятельно разрешиться в течение нескольких месяцев (PLEVA) или лет (PLC). Тем не менее, больным показано диспансерное наблюдение у дерматолога с осмотрами через каждые несколько месяцев, поскольку в отдельных случаях данная патология может перерождаться в злокачественную лимфому кожи. Это осложнение лихеноидного питириаза встречается крайне редко и потому не оказывает существенного влияния на прогноз состояния в целом. Профилактические мероприятия сводятся к своевременному лечению очагов хронической инфекции в организме. При наличии аллергий и других патологических состояний иммунитета показано исключение аллергенных продуктов, адекватное и своевременное лечение аутоиммунных заболеваний.
Розовый лишай у ребенка — это кожное заболевание инфекционно-аллергической природы, которое принадлежит к группе папулезно-сквамозных дерматозов. Патология проявляется зудящими красными высыпаниями на туловище, лице и волосистой части головы, которые покрыты тонкими чешуйками и напоминают папиросную бумагу. Для диагностики заболевания проводится тщательный осмотр кожных покровов, назначаются лабораторные тесты (гемограмма и биохимический анализ крови, микроскопия чешуек, серологические исследования). Лечение включает рациональный уход за поврежденной кожей, местные средства с гормонами и антигистаминными препаратами для снятия зуда и дискомфорта.
МКБ-10
Общие сведения
Розовый лишай (болезнь Жибера, питириаз розовый, розеола шелушащаяся) по клинической классификации в дерматологии относят к папулосквамозным дерматозам, к той же группе, что и псориаз. Патология составляет до 3,5% среди всех случаев дерматозов детского возраста. Она встречается с одинаковой частотой у мальчиков и девочек, пик заболеваемости приходится на возраст 10-18 лет. Младших школьников и дошкольников розовый лишай поражает редко, а случаи болезни у малышей до 2 лет не зафиксированы.

Причины
Этиология заболевания до сих пор не установлена. Большинство ученых сходятся во мнении, что питириаз провоцируется у ребенка вирусами герпеса 6 и 7 типа, но убедительные научные доказательства этого факта отсутствуют. Другая теория причиной болезни называет аллергизацию организма, вызванную хроническими инфекционными очагами. Среди предрасполагающих факторов лишая у детей называют вирусные кишечные и респираторные инфекции, склонность к аллергическим реакциям.
Основной провоцирующий фактор развития заболевания — снижение иммунитета, что обуславливает высокую частоту встречаемости розового лишая весной и осенью, в периоды сезонных авитаминозов. Риск появления дерматоза увеличивается при острых травмах кожи (порезах, ссадинах, ушибах), при неправильном уходе за телом (несоблюдении гигиены, использовании слишком грубых мочалок и полотенец, косметики с аллергенами и вредными синтетическими компонентами).
Патогенез
Механизм развития болезни Жибера окончательно не изучен. Предположительно, розовый лишай имеет инфекционно-аллергическую природу. Типичные кожные изменения вызваны воспалительными изменениями в толще эпидермиса и дермы, образованием цитокинов, иммунных комплексов и иммуноглобулинов. Эти реакции приводят к нарушению процессов кератинизации, избыточному образованию ороговевших клеток.
Симптомы
Розовый лишай преимущественно дебютирует продромальными расстройствами, которые включают головные боли, ломоту в теле, недомогание и слабость. Они возникают за 1-3 дня до специфических кожных очагов. Большинство детей не замечает этих признаков или не акцентирует на них внимание, считая обычной усталостью, поэтому симптомы выявляются только при подробном опросе ребенка и родителей на приеме у врача.
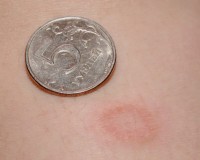
В 80% случаев дерматоз проявляется материнской бляшкой — большим красным пятном округлой или овальной формы, края которого слегка возвышаются над поверхностью кожи. Эпидермис в области поражения покрыт небольшими беловатыми чешуйками, которые внешне напоминают папирусную бумагу. Бляшка имеет типичную локализацию: спина, живот или грудь, иногда у ребенка поражается лицо и волосистая часть головы. На ногах розовый лишай не возникает.
Постепенно происходит распространение кожных поражений от первичного очага в разные стороны. Вокруг большой бляшки появляются небольшие красные пятна и волдыри, внешне напоминающие крапивницу, которые имеют четкие границы и округлые очертания. По форме они похожи на «медальоны», располагаются по линиям Лангера. Высыпания покрываются такими же чешуйками, как и материнская бляшка. Иногда образуются крупные пузыри, наполненные прозрачным содержимым.
В детском возрасте розовый лишай Жибера характеризуется более активным воспалительным процессом и инфильтрацией, по сравнению со взрослыми, поэтому элементы сыпи сопровождаются интенсивным зудом и дискомфортом. Неприятные кожные и субъективные симптомы сохраняются у ребенка в течение 4-8 недель. В большинстве случаев питириаз возникает один раз в жизни, но бывают случаи рецидива дерматоза.
Осложнения
Если лечение не проводится, ребенок может расчесывать кожу до крови, что является входными воротами для бактериальной инфекции. При этом развивается пиодермия — множественные гнойничковые высыпания на коже, сопровождающиеся болезненностью, зудом, жжением. Еще одно возможное осложнение дерматоза — экзематизация, которая характеризуется появлением типичных для экземы поражений кожи на участках, где возник розовый лишай.
Диагностика
Для постановки предварительного диагноза достаточно клинического осмотра у детского дерматолога, который выявляет материнскую бляшку, «медальоны» и другие характерные проявления розового лишая. Диагностическую ценность имеет установление связи между началом сыпи и перенесенной вирусной инфекцией, переохлаждением, снижением иммунитета. Чтобы верифицировать диагноз и обосновать лечение, назначаются лабораторные методы:
- Анализы крови. В показателях гемограммы врач обращает внимание на уровень лейкоцитов и соотношение разных форм, что может указать на существующий вирусный или иммунный воспалительный процесс в организме ребенка. По показаниям рекомендуют биохимическое исследование крови, оценку острофазовых белков и расширенную иммунограмму.
- Микроскопия соскоба кожи. Некоторые элементы розового лишая напоминают микотическую инфекцию. Чтобы правильно подобрать лечение, врач исследует образец чешуек под микроскопом: если мицелий грибов при диагностике не обнаружен, подтверждается диагноз болезни Жибера.
- Серологические реакции. У детей из групп риска необходимо исключить сифилитическую розеолу, для чего применяют ряд лабораторных методов. Для скрининговой диагностики используется РИФ, а при сомнительных результатах исследование дополняют реакцией Вассермана (РСК) и реакцией иммобилизации бледных трепонем.
Лечение розового лишая у ребенка
Лечение начинается с адекватных гигиенических мер, модификации диеты и образа жизни. Чтобы не провоцировать новые высыпания, необходимо максимально ограничить травматизацию кожи. Поэтому врачи разрешают короткий гигиенический душ 1 раз в день с использованием гипоаллергенного мыла или геля. После купания нельзя растирать тело ребенка полотенцем. Одежда должна быть из натуральных тканей, не вызывающих потливость и раздражения.
Поскольку розовый лишай может быть связан с аллергизацией организма, лечение дополняют гипоаллергенной диетой. Из рациона исключают мед, цитрусовые, орехи и другим продукты, которые чаще всего приводят к сенсибилизации ребенка. Детям запрещают загорать и длительное время находится на солнце. Поскольку кремы с SPF могут вызвать дополнительное раздражение кожи, их не применяют; если лишай возник летом, то воздерживаются от длительных прогулок на открытом солнце.
Зачастую заболевание не требует медикаментозных мероприятий, самостоятельно разрешается спустя 1-1,5 месяца. Медикаментозное лечение требуется при интенсивных субъективных симптомах лишая или в случае обширного поражения кожного покрова. Для терапии болезни Жибера детям назначают препараты из нескольких фармакологических групп:
- Кортикостероиды. Лечение дискомфорта и зуда, связанных с дерматозом, проводится с помощью кремов и мазей с топическими противовоспалительными гормонами. Детям наносят невсасывающиеся составы с минимальной концентрацией глюкокортикоидов.
- Антигистаминные средства. Таблетированные лекарства рекомендованы при сильном отеке кожи и мучительном зуде, который не купируется местными средствами. Обычно используют современные медикаменты 2-3 поколения, которые хорошо переносятся ребенком и не вызывают сонливости.
- Гипосенсибилизирующие препараты. В детской дерматологии вводят тиосульфат натрия в виде перорального раствора или внутривенных инъекций. Он обладает высокой способностью к детоксикации, эффективен для купирования активного иммунного воспалительного процесса.
- Антибиотики. Противомикробное лечение назначается по строгим показаниям, если у ребенка диагностированы хронические очаги инфекции (тонзиллит, риносинусит, холецистит). Подбор терапии осуществляют эмпирическим путем, в основном применяют макролиды и пенициллины.
Прогноз и профилактика
У большинства детей выздоровление занимает 1-2 месяца, а своевременно начатое лечение ускоряет этот процесс. Осложнения при розовом лишае отмечаются редко, они не опасны для жизни, поэтому прогноз для всех вариантов течения розового лишая благоприятный. Учитывая неясные этиопатогенетические особенности питириаза, меры специфической профилактики не разработаны. Рекомендуются предупреждение вирусных болезней и санация хронических очагов инфекции.
1. Способ дифференциальной диагностики микроспории гладкой кожи и розового лишая Жибера у детей/ М.А. Уфимцева// РМЖ. — 2018.
2. Лишай розовый Жибера. Клинические рекомендации Российского общества дерматовенерологов и косметологов. — 2016.
3. Дифференциальная диагностика инфекционных экзантем у детей/ Д.Ю. Овсянников// Детские инфекции. — 2015.
Читайте также:

