Как кормить ребенка ожог пищевода
Обновлено: 29.04.2024
Симптомы химического ожога пищевода и их лечение
а) Симптомы и клиника химического ожога пищевода. Ожог едкими веществами вызывает интенсивную боль в полости рта, глотке, за грудиной и в эпигастральной области, сопровождающуюся позывами на рвоту, рвотой, слюнотечением и иногда отеком надгортанника и затрудненным дыханием. У большинства больных обожженная поверхность покрывается белыми струпьями.
Развивается шок, состояние больного неуклонно ухудшается, снижается артериальное давление, учащается пульс, появлются бледность и цианоз, кожа покрывается холодным потом, наступает коллапс. Через 24-48 ч появляются признаки интоксикации, нарушения функции почек (гематурия), печени, развивается гемолиз, нарушение водно-электролитного баланса, и иногда появляются симптомы нарушения функции ЦНС.
Возникает опасность перфорации или развития медиастинита, плеврита, перитонита, трахеопищеводного свища. Больные быстро истощаются. У выживших больных в дальнейшем развивается протяженный стеноз пищевода и прогрессирующая дисфагия.
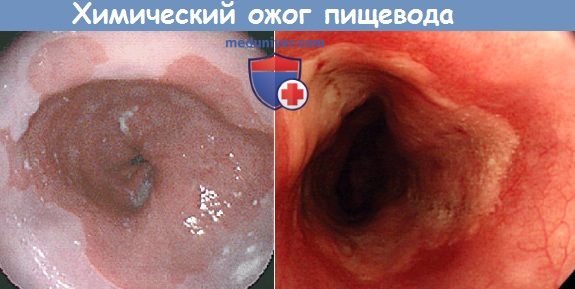
Эзофагоскопия при химическом ожоге пищевода
б) Причины и механизмы развития. Глубина поражения стенки пищевода при коагуляционном некрозе, вызванном ожогом сильными кислотами, и колликвацион-ном некрозе при ожоге щелочью, бывает разной. Рубцовый процесс в полости рта и в глотке может быть слабо выражен из-за быстрого прохождения едкого вещества в пищевод, но наблюдаются также случаи образования обширных рубцов, распространяющихся на пищевод и даже желудок и кишечник.
При ожогах щелочью поражение пищевода бывает более серьезным, чем желудка, что объясняется рефлекторным кардиоспазмом, в то время как при ожогах сильными кислотами поражение желудка оказывается более тяжелым.
Динамика ожоговой болезни пищевода включает следующие звенья:
1) первичный некроз слизистой оболочки полости рта, глотки, пищевода, желудка и кишечника;
2) общая интоксикация;
3) острый, подострый и хронический коррозивный эзофагит;
4) заживление пищевода с образованием рубцов и развитием стеноза;
5) поздние осложнения в виде поздних и рецидивирующих стенозов и злокачественной трансформации. Рубцовый стеноз развивается с 3-й недели.
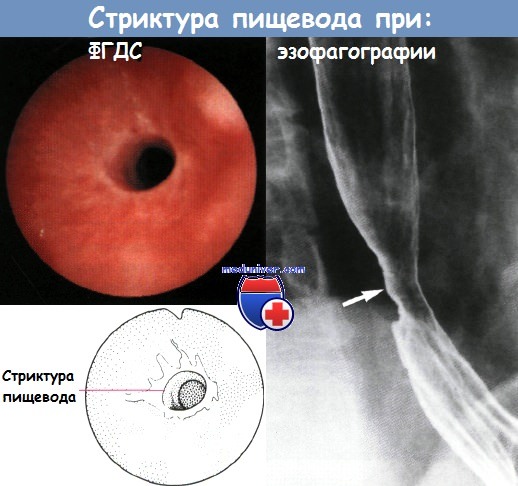
Стриктура пищевода после химического ожога
в) Диагностика. Диагноз устанавливают на основании типичного анамнеза (случайное или преднамеренное (с целью суицида) употребление едкого вещества) и характерных местных признаков. Следует выяснить природу едкого вещества, выполнить рентгенографию грудной клетки и живота. Если по данным анамнеза и клинического обследования ожог не тяжелый, то выполняют контрастное рентгенологическое исследование пищевода, после чего осторожно исследуют пищевод и желудок эндоскопом и вводят желудочный зонд.
Противопоказаниями к эзофагоскопии и зондированию желудка являются шок и подозрение на перфорацию. Эзофагоскопию сразу при поступлении больного можно выполнить лишь в том случае, если протяженность и глубину ожога пищевода оценить невозможно.
г) Лечение химического ожога пищевода. Пострадавшему дают обильное питье (воду), анальгетики, седативные препараты и доставляют в отделение интенсивной терапии для борьбы с шоком, внутривенных инфузий, парентерального питания. Назначают антибиотики широкого спектра действия и при необходимости накладывают гастростому и трахеостому. Показана терапия высокими дозами глюкокортикоидов, вводимых внутривенно по крайней мере в течение 4 нед. Дозы этих препаратов корректируют в зависимости от результатов эндоскопического исследования (появление грануляций).
Первую эзофагоскопию с соблюдением необходимых предосторожностей выполняют через 6-8 дней. Если при рентгенологическом исследовании и эзофагоскопии выявляют стеноз пищевода, то с конца 2-й недели начинают дилатацию пищевода. В дальнейшем эзофагоскопию выполняют каждые 10 дней, пока дефекты слизистой оболочки не эпителизируют. После этого контрольную рентгенографию и эзофагоскопию выполняют через 1, 3, 6 и 12 мес.
Существует два метода бужирования пищевода:
• Позднее бужирование выполняют лишь в том случае, если несмотря на глюкокортикоидную терапию развивается рубцовый стеноз пищевода. Бужирование в этом случае начинают спустя несколько недель. Его можно выполнять под контролем эзофагоскопа, с помощью бужей с ниткой-на-правителем или по клинку; бужирование вслепую недопустимо.
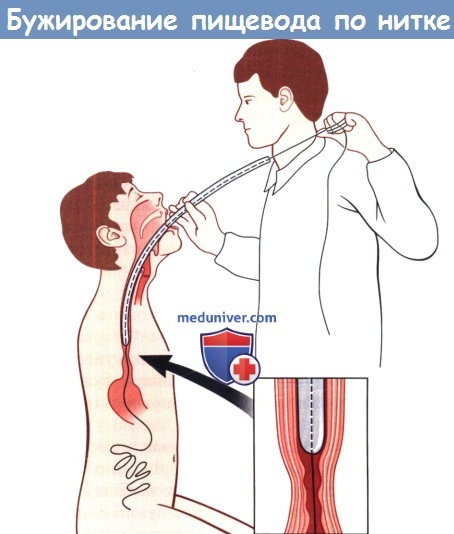
Начинают с подбора бужа подходящего размера с помощью эзофагоскопии. Предварительно с помощью контрастной рентгеноскопии уточняют локализацию стеноза и исключают злокачественную опухоль и множественные стенозы.
Бужирование с ниткой-направителем освобождает от необходимости ежедневного выполнения эзофагоскопии и обеспечивает правильность введения бужа в дистальный отдел пищевода. Применяются фенестрированные бужи. Сначала больной проглатывает свинцовый шарик, прикрепленный к шелковой нитке длиной в несколько метров. Нитку ежедневно приспускают, пока шарик не окажется в желудке, а затем и в кишечнике.
Тогда его положение верифицируют с помощью рентгенографии, нитку фиксируют и по ней начинают вводить в пищевод через стенозированный участок фенестрированные бужи, постепенно увеличивая их размер. Бужирование может занять несколько недель. Когда необходимость в нем отпадает, нитку отрезают на уровне рта, и она вместе с шариком выходит естественным путем.
Цель бужирования состоит в том, чтобы добиться расширения просвета пищевода до размера 45F у взрослых (что соответствует диаметру 15 мм), 30-35F у детей в возрасте до 10 лет и 30-40F у подростков.
Нить можно удалить также через гастростому, а последнюю использовать для ретроградного бужирования от желудка ко рту.
Бужирование таит в себе риск перфорации пищевода. Проведение бужа через нить-направитель устраняет этот риск. Особенно велика опасность перфорации, когда в стенозированной части пищевода имеется участок некроза и образуется слепой карман. Перфорация чревата развитием медиастинита, плеврита или перитонита, что требует наружного дренирования.
Если бужирование пищевода оказывается неэффективным, следует устранить стеноз хирургическим путем, выполнив резекцию пораженного участка с восстановлением непрерывности пищевода сегментом желудка или кишки. В связи с повышенным риском повторного стеноза, а также злокачественной трансформации больных следует взять под медицинское наблюдение и регулярно выполнять контрольную рентгенографию и эндоскопию.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Эзофагит - заболевание пищевода, сопровождающееся воспалением его слизистой оболочки вследствие различных причин.
Примечание 1
В данную подрубрику включены:
1. Абсцесс пищевода.
2. Эзофагит:
- неуточненный;
- лекарственный, по сути - химический без ожога;
Следует использовать дополнительные коды V01-Y98 "Внешние причины заболеваемости и смертности", если это необходимо для определения причины эзофагита.
Примечание 2. Приведенные в данной подрубрике описания отдельных форм и этиологий эзофагита выполнены для общего представления о данном заболевании.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
При классификации эзофагита выделяют следующие виды заболевания:
А. Клинические формы эзофагита
1. Острый эзофагит – воспаление стенки пищевода, проявляющееся болями, наиболее выраженными при прохождении пищи. В основной массе случаев он протекает в сочетании с болезнями желудка (ГЭРБ) или регургитацией и поражает обычно нижнюю часть пищевода. Возникновению заболевания способствуют нарушения питания, ожоги, химические вещества, обширная инфекция, полигиповитаминоз. Продолжительность острого эзофагита - до 3 месяцев.
2. Хронический эзофагит – хроническое воспаление стенки пищевода. Заболевание может развиться при недостаточно вылеченном остром эзофагите или как первично-хронический процесс. Хронический эзофагит может также возникать при длительном приеме слишком грубой или острой пищи, крепких алкогольных напитков. Течение хронического эзофагита характеризуется периодическими обострениями и ремиссиями. При позднем начале лечения и неуклонно прогрессирующем эзофагите, могут образовываться рубцовые изменения пищевода.
По выраженности поражения стенки хронический эзофагит делят на 4 степени согласно классификации Савари и Миллера (классификация эндоскопических признаков хронического эзофагита):
- I - гиперемия без эрозивных дефектов в дистальных отделах;
- II - разрозненные мелкие эрозивные дефекты слизистой;
- III - эрозии слизистой сливаются друг с другом;
- IV - язвенное поражение слизистой, стеноз.
3. Особые формы:
3.1 Идиопатический язвенный (ульцерозный) эзофагит (имеет некоторые общие морфологические черты с неспецифическим язвенным колитом) см. K22.1 Язва пищевода.
3.2 Неспецифический регионарный стенозирующий эзофагит (гранулематоз пищевода) - особая форма хронического эзофагита, для которой характерны трансмуральное неспецифическое гранулематозное воспаление пищевода, утолщение его стенки и почти полная облитерация просвета. Поражение пищевода при этом напоминает болезнь Крона, но в отличие от последней, в клеточном составе гранулёмы отсутствуют эозинофилы и гигантские клетки. Этиология заболевания неизвестна. Заболевание развивается преимущественно у молодых лиц (до 25-30 лет) одинаково часто у женщин и мужчин. Начало заболевания постепенное.
Б. Морфологические формы эзофагита:
1. Катаральная (отечная) форма характеризуется гиперемией и отечностью слизистой оболочки пищевода, является наиболее распространенной формой эзофагита.
2. Эрозивная форма наиболее часто развивается при острых инфекционных болезнях и действии на стенку пищевода раздражающих веществ.
3. Геморрагическая форма развивается при некоторых инфекционных и вирусных болезнях (например, при сыпном эпидемическом тифе, гриппе).
4. Псевдомембранозная форма наблюдается при дифтерии, скарлатине, при данной форме фибринозный экссудат не спаян с подлежащими тканями.
5. Эксфолиативная форма наблюдается при дифтерии, скарлатине, при этой форме фибринозный экссудат прочно связан с подлежащими тканями.
6. Некротическая форма встречается при тяжелом течении таких инфекционных болезней, как корь, скарлатина, брюшной тиф и др., а также при кандидозе, агранулоцитозе , сопровождается образованием глубоких язв (см. K23.8* Поражения пищевода при других болезнях, классифицированных в других рубриках).
7. Флегмонозная форма образуется в результате внедрения в стенку пищевода инфицированного инородного тела (T18.1 Инородное тело в пищеводе) или инфекции. Процесс склонен к абсцедированию и может распространиться вдоль пищевода и в сторону средостения .
В. Этиологические формы эзофагита:
1. Поражения при ГЭРБ (наиболее частая причина) - см. Гастроэзофагеальный рефлюкс с эзофагитом (K21.0).
2. Алиментарый эзофагит - возникает вследствие злоупотребления чрезмерно горячей и острой пищей, крепкими спиртными напитками.
3. Профессиональный эзофагит - возникает в результате воздействия вредной среды (пары концентрированных кислот и едких щелочей, соли тяжелых металлов и др. во время исполнения профессиональных обязанностей).
7. Инфекционные эзофагиты (вирусные грибковые, бактериальные).
8. Поражения при приеме некоторых лекарств.
9. Радиационные (в дозе поглощенного облучения >30 Грей).
Г. По локализации процесса
По локализации и распространенности воспалительного процесса различают дистальный, проксимальный и тотальный эзофагит.
Этиология и патогенез
Основные причины
Желудочно-пищеводный рефлюкс является основной причиной возникновения эзофагита. Он приводит к повреждению слизистой пищевода вследствие воздействия кислотно-пептического фактора. Эзофагит, вызванный рефлюксом, называется рефлюкс-эзофагитом (см. "Гастроэзофагеальный рефлюкс с эзофагитом" - K21.0).
Эзофагит может быть вызван химическим ожогом щелочью или кислотой, растворителем (бензин, ацетон), сильным окислителем типа перманганата калия. Такой эзофагит обычно регистрируется у детей в результате случайной пробы, также наблюдается у взрослых после попытки суицида с применением щелочи, кислоты, растворителя или окислителя ("Химический ожог пищевода" - T28.6).
Эзофагит часто встречается у алкоголиков, в качестве повреждающего фактора выступает спирт.
Возможно развитие эзофагита как профессионального заболевания (при контакте с парами различных повреждающих веществ).
Физическое повреждение пищевода вследствие лучевой терапии, введения зонда ("Инородное тело в пищеводе" - T18.1) также может быть причиной эзофагита.
- лекарственной терапией (в 90% случаев антибиотики из группы тетрациклинов, НПВС, хинидина, фосамакса, эмперониума бромида. Важными факторами являются химическая природа лекарства, его растворимость, время контакта с слизистой оболочкой, размер, форма и покрытие таблетки, малое количество воды при глотании таблетки, существующие изменения пищевода (например, стриктуры, ахалазия);
- ингаляционным наркозом (видимо связан с рефлюксом или раздражающим действием паров анестетиков);
- аллергической патологией (с 2007 года эозинофильный эзофагит выделен в отдельное заболевание, связанное с аллергической реакцией по типу атопии, сезонными обострениями, семейной предрасположенностью. Предположительно 6 основных продуктов связаны с большинством случаев обострения - пшеница, молоко, яйца, рыба / морепродукты, бобовые / арахис, соя);
Морфологические варианты острого эзофагита:
1. Язвенный процесс характерен для поражения пищевода вирусами группы герпеса, отмечается и при туберкулезе.
3. Мембранозный эзофагит возникает при ожогах пищевода и тяжелых инфекционных заболеваниях. Пленки отторгаются болезненно, оставляя рубцовые изменения.
4. Некротический эзофагит развивается в случае поражений пищевода при сепсисе, кандидамикозе, лучевой терапии, на фоне лечения болезней крови цитостатиками. Эндоскопически выявляются некроз и изъязвления слизистой оболочки пищевода; исходом воспалительного процесса являются рубцовые образования.
5. Септический эзофагит встречается при гнойном воспалении стрептококковой этиологии, ранениях пищевода инородными телами.
Эпидемиология
Признак распространенности: Редко
Частота случаев инфекционного эзофагита, наблюдаемого у иммунокомпрометированных лиц высока, у лиц без поражения иммунитета является казуистикой или следствием другой патологии (травмы, туберкулез и т.д.).
Аллергический (эозинофильный) эзофагит регистрируется в с распространенностью 45-55 случаев на 100 000 населения в развитых странах.
Факторы и группы риска
- погрешности питания;
- употребление недостаточного количества воды при проглатывании таблеток;
- прием некоторых лекарственных препаратов;
- прием алкоголя;
- курение;
- семейная (генетическая) предрасположенность к аллергии;
- недостаточность иммунитета;
- вредная профессиональная среда.
Клиническая картина
Клинические критерии диагностики
боль при глотании, дисфагия, одинофагия, кровавая рвота, рвота кофейной гущей, мелена, саливация, боль за грудиной, боль в эпигастрии, изжога, регургитация
Cимптомы, течение
Симптомы эзофагита: затруднения и/или болезненные ощущения при глотании, изжога, боли во рту, ощущение чего-то застрявшего в горле, тошнота, рвота.
При остром эзофагите возможно повышение температуры тела, наблюдается общее недомогание, возникают неприятные ощущения по ходу пищевода во время продвижения пищи, может беспокоить жжение, иногда резкая боль в пищеводе. Больные могут жаловаться на боль в области шеи, отрыжку, нарушенное глотание, слюнотечение.
Примечание
В зависимости от этиологии эзофагита, могут появляться дополнительные признаки, связанные с непосредственной причиной заболевания. Например, пузырьковая сыпь при герпесе, молочница слизистой рта, связь с приемом определенной пищи, сезонные обострения, ассоциированная патология (астма) и прочие.
Радиационный эзофагит может возникнуть спустя значительное время после лучевой нагрузки.
Эозинофильный эзофагит не имеет четкой клинической картины и может не распознаваться длительное время.
Любые пациенты с клиникой хронического рефлюкс-эзофагита, резистентные к проводимой антирефлюксной терапии, должны рассматриваться как пациенты с вероятными редкими причинами эзофагита (все причины кроме ГЭРБ Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) - хроническое рецидивирующее заболевание, обусловленное спонтанным, регулярно повторяющимся забросом в пищевод желудочного и/или дуоденального содержимого, что приводит к поражению нижнего отдела пищевода. Часто сопровождается развитием воспаления слизистой дистального отдела пищевода - рефлюкс-эзофагитом, и/или формированием пептической язвы и пептической стриктуры пищевода, пищеводно-желудочных кровотечений и других осложнений
Подробно ).
Диагностика
Лабораторная диагностика
Обязательные исследования:
- общий анализ крови с определением ретикулоцитов, тромбоцитов;
- общий анализ мочи.
Дополнительные исследования: биохимический анализ крови (общий белок, альбумин, С-реактивный белок, сиаловые кислоты, глюкоза, АлАТ, АсАТ, билирубин, амилаза, ЩФ, мочевина, креатинин, электролиты).
Дифференциальный диагноз
Дифференциальный диагноз при эзофагите проводится в первую очередь с ГЭРБ (отсутствие эффекта от антирефлюксной терапии).
Также необходима дифференциальная диагностика с врожденными мембранами пищевода, стриктурами пищевода, неврогенной анорексией, поражениями пищевода при склеродермии, опухолями пищевода, термическими, химическими, лучевыми поражениями и т.д.
При первичном эозинофильном гастроэнтерите (Аллергический и алиментарный гастроэнтерит и колит - K52.2), наряду с эозинофильной инфильтрацией слизистой желудка и тонкой кишки, также возможны подобные изменения и в пищеводе. Помочь дифференцировать эозинофильный эзофагит от первичного эозинофильного гастроэнтерита могут отрицательные по эозинофильной инфильтрации образцы биопсии из желудка, двенадцатиперстной и толстой кишки.
Инфекционный эзофагит имеет, как правило, признаки инфекции другой локализации и сочетается с иммунодефицитом.
При обширных ожогах возникает заболевание всего организма.
1) способствовать нормализации резко нарушенного обмена веществ, прежде всего белкового, водно-солевого, витаминного;
2) уменьшить явления интоксикации организма;
3) повысить сопротивляемость организма к инфекции;
4) способствовать восстановлению поврежденных тканей.
При ожоговой болезни потребность в пищевых веществах повышена из-за усиленного их расхода в связи с изменением обменных процессов и потерь через раневую поверхность. Организм обедневает белками, минеральными солями, жидкостью, витаминами. Может возникнуть метаболический ацидоз. Усвоение пищевых веществ ухудшается. Угнетаются функции органов пищеварения, снижается аппетит.
При тяжелой ожоговой болезни больные теряют ежедневно 0,8 — 1 кг массы тела и 100—150 г белка. Энерготраты организма больных с ожогами III—IV степени в остром периоде болезни умеренно увеличены. Расход энергии возрастает при высокой температуре, перевязках, мышечном напряжении при вынужденном положении, поэтому энергоценность рациона должна составлять 2500—2800 ккал при высоком содержании белка (110—130 г), железа и витаминов (в 1,5—2 раза выше физиологических норм). При более высокой энергоценности рациона пища потребляется не полностью и часть содержащегося в рационе белка не используется.
В первые дни болезни при тяжелом состоянии показано питание с максимальным механическим щажением по типу нулевых диет. Целесообразно полное или дополнительное зондовое питание (см. «Зондовые диеты»). Большое значение имеет включение в рацион высокопитательных специальных диетических продуктов — белкового и противоанемического энпитов, инпитана, оволакта, унипитов и др. (см. «Консервы и концентраты»). В связи с угнетением аппетита целесообразно применение веществ, улучшающих вкус и запах пищи.
После выхода из тяжелого состояния показаны диеты с умеренным механическим щажением. В основу построения рациона лучше всего положить диету № 11. В рационах, комплектующихся из обычных пищевых продуктов, уменьшают количество хлеба, крупы, макаронных изделий и увеличивают молочные продукты (творог, сыр), яйца, мясо, рыбу. Энергоценность рациона может достигать 3200—3400 ккал, а содержание белка — 130— 135 г. Такое высокое количестве белка особенно важно при лечении ожоговых больных кортикостероидными и анаболическими гормонами (см. «Особенности лечебного питания при лекарственной терапии»). В дальнейшем больных переводят на питание с обычной кулинарной обработкой продуктов, но в диете сохраняют повышенное количество белков, витаминов, железа и умеренное увеличение жиров

Вид годовалого малыша, исследующего незнакомый предмет, умиляет. Осмотреть, ощупать, обнюхать, попробовать на вкус – всё это малыш проделывает, познавая окружающий мир. Однако бывают случаи, когда в руки малышу попадают предметы и вещества, совершенно для него не предназначенные. Результат – более 60% пострадавших от химических ожогов пищевода – дети в возрасте от одного года до 3 лет, попробовавшие на вкус агрессивные химические вещества.
Из общего числа пострадавших от химических ожогов пищевода около 70—75% приходится на детей в возрасте до 10 лет, 25—30% составляют взрослые. Частота химических ожогов пищевода у детей объясняется, с одной стороны, привычкой детей (особенно раннего возраста) все брать в рот, с другой стороны — небрежностью взрослых при хранении применяемых в быту едких химических веществ; в ряде случаев ожоги возникают при случайном приеме этих веществ вместо лекарств или питья.
Ожоги пищевода у детей возникают при случайном проглатывании горячей жидкости, едких химических веществ, в состав которых входит кислота или щелочь. В редких случаях при приеме едких химических веществ у детей возможно отравление, чаще это бывает при проглатывании кислот.
У ожогов прослеживается сезонность: весной, как правило, в марте начинают готовить на дачу рассаду. Иногда для лучшего роста используют различные жидкие удобрения и «марганцовку». Осенью делают заготовки. Осторожно, уксусная эссенция!
Тяжесть ожога пищевода зависит от многих факторов: вида и количества химического вещества, его концентрации, продолжительности воздействия на слизистую оболочку, возраста ребенка.
Бытовая химия прочно вошла в нашу жизнь. В любом доме найдутся опасные химикаты, представляющие угрозу для любознательного малыша. Сегодня ожог пищевода у детей встречается всё чаще.
Вот условный «рейтинг» самых опасных химических веществ в нашем доме:
- Уксусная эссенция
- Каустическая сода (едкий натр)
- Кристаллы марганца
- Нашатырный спирт
- Конторский клей
- Скипидар
- Аккумуляторная жидкость.
- Средства для прочистки засорившихся труб, например, «Крот».



Как видите, возможности получить ожог пищевода у детей самые широкие. Даже самые безобидные, на первый взгляд вещества, могут стать причиной ожога.
При ожогах едкими химическими веществами локализация, протяженность и глубина поражения зависят от количества и вида химического вещества, его концентрации, длительности воздействия и возраста ребенка. У детей младшего возраста ожоги протекают тяжелее. Щелочи проникают в ткани глубже, чем кислоты, поэтому при прохождении по пищеводу они вызывают более глубокие поражения, особенно в местах функциональных сужений. Кислоты, обладая прижигающим свойством при воздействии на белки тканей, образуют струп, препятствующий глубокому проникновению их в стенку пищевода. Однако большие концентрации и значительные количества сильнодействующих кислот также вызывают глубокие изменения в стенке пищевода.
Выделяют 3 степени ожога пищевода. При ожоге 1 степени поражаются только поверхностные слои слизистой оболочки пищевода; при ожоге II степени поражение распространяется до мышечной его оболочки, при ожоге III степени наблюдается поражение всех слоев пищеводной стенки, а также параэзофагеальной клетчатки и окружающих органов. При ожоге III степени помимо местных выражены и общие явления, обусловленные интоксикацией и шоком. При ожогах II и особенно III степени (если больного удается спасти) развиваются рубцовые изменения в пищеводе, стриктуры, рубцовое укорочение пищевода, в ряде случаев — хроническое изъязвление стенки пищевода.

Трудно представить себе картину, когда мама или папа спокойно наблюдают, как их ребенок изучает бутылочку с опасным химическим веществом. Поэтому, о том, что случилась беда, им сообщит детский плач. Как понять, что малыш получил ожог пищевода?
Вот первые признаки химического ожога пищевода:
- Рвота
- Пена на губах
- Обильное слюноотделение
- Ребенок плачет и мечется
- Повышается температура
- Во время осмотра ребенка можно обнаружить ожог кожи вокруг рта. На слизистых оболочках губ, языка, небе, задней стенки глотки определяется покраснение, отек, налёт (цвет налёта разный, в зависимости от проглоченного вещества).
- Жгучая боль во рту, за грудиной, в верхней части живота
- Боль при глотании
Дальнейшая клиническая картина ожога пищевода зависит от концентрации и количества принятой агрессивной жидкости, степени поражения глотки, гортани и пищевода.
У ряда детей развивается отек гортани, что приводит к развитию дыхательной недостаточности: одышке, затрудненному дыханию, кашлю.
В первые 3—4 дня клиническая картина обусловлена острым воспалительным процессом. У больных повышается температура, отмечается беспокойство, слюнотечение, затруднение или невозможность глотания. Прием пищи, а иногда и воды ограничен или невозможен. С 5—6-го дня даже у больных с тяжелыми ожогами пищевода состояние улучшается, температура снижается, слюнотечение и нарушение проглатывания пищи исчезают, дети начинают свободно пить и есть. При ожогах I и II степени клиническое улучшение идет параллельно восстановлению нормальной структуры пищевода.
Клиническая картина рубцового сужения пищевода развивается постепенно. Вначале затрудняется пропитывание плотных пищевых продуктов, а затем - и жидкости. Более чем у половины больных, поступающих в клинику с Рубцовым сужением пищевода, наблюдается истощение.
В остром периоде на основании клинических симптомов нельзя предполагать или отрицать наличие ожога пищевода, а тем более степень и распространенность поражения.
Почти никогда неизвестно, проглотил ли ребенок химическое вещество или только взял его в рот и выплюнул. При изолированном ожоге полости рта и ожоге пищевода могут отмечаться одни и те же симптомы. Отсутствие налетов в полости рта также не исключает ожога пищевода, поэтому диагностика ожогов пищевода основывается не только на клинических симптомах, но прежде всего на данных объективного исследования, в частности диагностической эзофагоскопии. Она позволяет визуально оценить состояние слизистой оболочки пищевода на всем протяжении.
Первое, что следует сделать при ожоге пищевода – набрать номер «скорой помощи». Оглянитесь вокруг и найдите пузырек с химикатом, вызвавшим ожог. Очень важно знать, что именно и в каком количестве проглотил малыш. Это позволит врачу определить тяжесть травмы и методы первой помощи.
Лечение больного в остром периоде ожога пищевода и желудка должно начинаться с тщательного удаления едкого вещества из полости рта, глотки, пищевода и желудка в строго определенной последовательности. Если она не соблюдается, можно усугубить поражение пищевода и желудка.
Промывание желудка –первая помощь при ожоге пищевода.
Если малыш обжегся кислотой или щёлочью – промывать желудок нужно охлажденной водой (при возможности кипячёной).

- Если в доме нет нужного раствора для промывания и нет времени кипятить и остужать воду, то первая помощь при ожоге пищевода может быть оказана с помощью обычного молока.
Дайте ребенку быстро выпить столько жидкости, сколько может вместить его желудок.
- Ребенку от 6 месяцев до года – примерно 200 мл,
- Ребенку от 3 до 5 лет – 300 -400 мл,
- Ребенку от 4 до 7 лет – 600 -800 мл,
- Ребенку старше 10 лет – около 1 литра.
После оказания первой помощи на дому пострадавший доставляется в стационар, где, как правило, производится повторное промывание пищевода и желудка. После госпитализации независимо от общего состояния больному налаживается инфузионная терапия, так как общая реакция на агрессивное вещество в момент поступления ребенка может быть еще не выраженной, но с течением времени может резко ухудшиться.
Питание больного с ожогом пищевода в первые дни осуществляется парентеральным способом, но если возможно энтеральное питание, оно проводится. Пища должна быть холодной и жидкой.
Ожоги пищевода и желудка 2-3-й степеней требуют более интенсивного лечения с проведением противошоковых мероприятий; детоксикационной, противовоспалительной терапии, а также - профилактики стеноза пищевода. Обязательным является использование кортикостероидов для улучшения регенерации слизистой поврежденных участков.
Тем детям, которые могут принимать жидкую пищу через рот, назначаются высококалорийные продукты: мясные бульоны, сырые яйца, сметана, сливочное масло, жидкий творог, кисели, соки из натуральных фруктов и ягод, сахар, какао.
Больным с проходимостью только жидкости или полной непроходимостью пищевода показано в экстренном порядке наложение гастростомы с проведением парентерального питания. Гастростома в дальнейшем будет использоваться для бужирования пищевода за нить.
Ожог пищевода у детей – реальная опасность!
Поэтому, первое правило, которому должны следовать все родители гласит: все химические вещества, все лекарственные препараты, любая бытовая химия, технические средства, порошки – все это должно быть старательно спрятано и заперто от любознательного крохи. Не стоит недооценивать способность детей отыскивать незнакомые предметы.
Давая ребенку лекарство, тщательно читайте этикетку, всегда, каждый раз. Бывали случаи, когда ожог пищевода у детей вызывали сами родители, случайно перепутав капли от насморка и нашатырный спирт.
Ещё один момент – следует объяснять ребенку, что это – нельзя, это – опасно. Бытовую химию сегодня изготавливают в такой же красочной упаковке, как и детское питание. Конечно, малыша, наблюдающего, как мама насыпает в стиральную машину порошок, заинтересует яркая коробочка. В этот момент следует сказать: нельзя, опасно, больно будет!
Пусть малыш не сразу поймет слова, но он обязательно уловит мамины эмоции, её тревогу. Это ощущение опасности может стать дополнительной защитой для малыша, если вдруг он окажется наедине с опасным веществом.
Оградите своего ребенка от боли, страха и мучений.
Что для этого нужно сделать?
Проверить, все ли сильнодействующие чистящие средства стоят для ребенка в недосягаемом месте. «Мистер Мускул», «Крот» должны стоять в недосягаемом для ребенка месте, т.к. порой последствия трудно себе представить. Капля жидкости «Крот» вызывает сильнейший ожог полости рта, гортани, пищевода, иногда ребенку достаточно облизать крышку данного средства. К сожалению, это приводит к рубцовому сужению пищевода, что требует постоянного бужирования, а в отдельных случаях и пластики пищевода.
Детский хирург, эндоскопист Государственного бюджетного учреждения здравоохранения «Тамбовская областная детская клиническая больница» Александр Фёдорович Матыцын.
Персональные данные сотрудников опубликованы на сайте в соответствии с Федеральным законом от 21.11.2011 № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», Приказом Минздрава России от 30.12.2014 № 956н с согласия субъектов персональных данных и в соответствии с требованиями Федерального закона от 27.07.2006 № 152-ФЗ "О персольных данных", дополнительные сведения опубликованы с письменного согласия субъектов персональных данных.

Вид годовалого малыша, исследующего незнакомый предмет, умиляет. Осмотреть, ощупать, обнюхать, попробовать на вкус – всё это малыш проделывает, познавая окружающий мир. Однако бывают случаи, когда в руки малышу попадают предметы и вещества, совершенно для него не предназначенные. Результат – более 60% пострадавших от химических ожогов пищевода – дети в возрасте от одного года до 3 лет, попробовавшие на вкус агрессивные химические вещества.
Из общего числа пострадавших от химических ожогов пищевода около 70—75% приходится на детей в возрасте до 10 лет, 25—30% составляют взрослые. Частота химических ожогов пищевода у детей объясняется, с одной стороны, привычкой детей (особенно раннего возраста) все брать в рот, с другой стороны — небрежностью взрослых при хранении применяемых в быту едких химических веществ; в ряде случаев ожоги возникают при случайном приеме этих веществ вместо лекарств или питья.
Ожоги пищевода у детей возникают при случайном проглатывании горячей жидкости, едких химических веществ, в состав которых входит кислота или щелочь. В редких случаях при приеме едких химических веществ у детей возможно отравление, чаще это бывает при проглатывании кислот.
У ожогов прослеживается сезонность: весной, как правило, в марте начинают готовить на дачу рассаду. Иногда для лучшего роста используют различные жидкие удобрения и «марганцовку». Осенью делают заготовки. Осторожно, уксусная эссенция!
Тяжесть ожога пищевода зависит от многих факторов: вида и количества химического вещества, его концентрации, продолжительности воздействия на слизистую оболочку, возраста ребенка.
Бытовая химия прочно вошла в нашу жизнь. В любом доме найдутся опасные химикаты, представляющие угрозу для любознательного малыша. Сегодня ожог пищевода у детей встречается всё чаще.
Вот условный «рейтинг» самых опасных химических веществ в нашем доме:
- Уксусная эссенция
- Каустическая сода (едкий натр)
- Кристаллы марганца
- Нашатырный спирт
- Конторский клей
- Скипидар
- Аккумуляторная жидкость.
- Средства для прочистки засорившихся труб, например, «Крот».



Как видите, возможности получить ожог пищевода у детей самые широкие. Даже самые безобидные, на первый взгляд вещества, могут стать причиной ожога.
При ожогах едкими химическими веществами локализация, протяженность и глубина поражения зависят от количества и вида химического вещества, его концентрации, длительности воздействия и возраста ребенка. У детей младшего возраста ожоги протекают тяжелее. Щелочи проникают в ткани глубже, чем кислоты, поэтому при прохождении по пищеводу они вызывают более глубокие поражения, особенно в местах функциональных сужений. Кислоты, обладая прижигающим свойством при воздействии на белки тканей, образуют струп, препятствующий глубокому проникновению их в стенку пищевода. Однако большие концентрации и значительные количества сильнодействующих кислот также вызывают глубокие изменения в стенке пищевода.
Выделяют 3 степени ожога пищевода. При ожоге 1 степени поражаются только поверхностные слои слизистой оболочки пищевода; при ожоге II степени поражение распространяется до мышечной его оболочки, при ожоге III степени наблюдается поражение всех слоев пищеводной стенки, а также параэзофагеальной клетчатки и окружающих органов. При ожоге III степени помимо местных выражены и общие явления, обусловленные интоксикацией и шоком. При ожогах II и особенно III степени (если больного удается спасти) развиваются рубцовые изменения в пищеводе, стриктуры, рубцовое укорочение пищевода, в ряде случаев — хроническое изъязвление стенки пищевода.

Трудно представить себе картину, когда мама или папа спокойно наблюдают, как их ребенок изучает бутылочку с опасным химическим веществом. Поэтому, о том, что случилась беда, им сообщит детский плач. Как понять, что малыш получил ожог пищевода?
Вот первые признаки химического ожога пищевода:
- Рвота
- Пена на губах
- Обильное слюноотделение
- Ребенок плачет и мечется
- Повышается температура
- Во время осмотра ребенка можно обнаружить ожог кожи вокруг рта. На слизистых оболочках губ, языка, небе, задней стенки глотки определяется покраснение, отек, налёт (цвет налёта разный, в зависимости от проглоченного вещества).
- Жгучая боль во рту, за грудиной, в верхней части живота
- Боль при глотании
Дальнейшая клиническая картина ожога пищевода зависит от концентрации и количества принятой агрессивной жидкости, степени поражения глотки, гортани и пищевода.
У ряда детей развивается отек гортани, что приводит к развитию дыхательной недостаточности: одышке, затрудненному дыханию, кашлю.
В первые 3—4 дня клиническая картина обусловлена острым воспалительным процессом. У больных повышается температура, отмечается беспокойство, слюнотечение, затруднение или невозможность глотания. Прием пищи, а иногда и воды ограничен или невозможен. С 5—6-го дня даже у больных с тяжелыми ожогами пищевода состояние улучшается, температура снижается, слюнотечение и нарушение проглатывания пищи исчезают, дети начинают свободно пить и есть. При ожогах I и II степени клиническое улучшение идет параллельно восстановлению нормальной структуры пищевода.
Клиническая картина рубцового сужения пищевода развивается постепенно. Вначале затрудняется пропитывание плотных пищевых продуктов, а затем - и жидкости. Более чем у половины больных, поступающих в клинику с Рубцовым сужением пищевода, наблюдается истощение.
В остром периоде на основании клинических симптомов нельзя предполагать или отрицать наличие ожога пищевода, а тем более степень и распространенность поражения.
Почти никогда неизвестно, проглотил ли ребенок химическое вещество или только взял его в рот и выплюнул. При изолированном ожоге полости рта и ожоге пищевода могут отмечаться одни и те же симптомы. Отсутствие налетов в полости рта также не исключает ожога пищевода, поэтому диагностика ожогов пищевода основывается не только на клинических симптомах, но прежде всего на данных объективного исследования, в частности диагностической эзофагоскопии. Она позволяет визуально оценить состояние слизистой оболочки пищевода на всем протяжении.
Первое, что следует сделать при ожоге пищевода – набрать номер «скорой помощи». Оглянитесь вокруг и найдите пузырек с химикатом, вызвавшим ожог. Очень важно знать, что именно и в каком количестве проглотил малыш. Это позволит врачу определить тяжесть травмы и методы первой помощи.
Лечение больного в остром периоде ожога пищевода и желудка должно начинаться с тщательного удаления едкого вещества из полости рта, глотки, пищевода и желудка в строго определенной последовательности. Если она не соблюдается, можно усугубить поражение пищевода и желудка.
Промывание желудка –первая помощь при ожоге пищевода.
Если малыш обжегся кислотой или щёлочью – промывать желудок нужно охлажденной водой (при возможности кипячёной).

- Если в доме нет нужного раствора для промывания и нет времени кипятить и остужать воду, то первая помощь при ожоге пищевода может быть оказана с помощью обычного молока.
Дайте ребенку быстро выпить столько жидкости, сколько может вместить его желудок.
- Ребенку от 6 месяцев до года – примерно 200 мл,
- Ребенку от 3 до 5 лет – 300 -400 мл,
- Ребенку от 4 до 7 лет – 600 -800 мл,
- Ребенку старше 10 лет – около 1 литра.
После оказания первой помощи на дому пострадавший доставляется в стационар, где, как правило, производится повторное промывание пищевода и желудка. После госпитализации независимо от общего состояния больному налаживается инфузионная терапия, так как общая реакция на агрессивное вещество в момент поступления ребенка может быть еще не выраженной, но с течением времени может резко ухудшиться.
Питание больного с ожогом пищевода в первые дни осуществляется парентеральным способом, но если возможно энтеральное питание, оно проводится. Пища должна быть холодной и жидкой.
Ожоги пищевода и желудка 2-3-й степеней требуют более интенсивного лечения с проведением противошоковых мероприятий; детоксикационной, противовоспалительной терапии, а также - профилактики стеноза пищевода. Обязательным является использование кортикостероидов для улучшения регенерации слизистой поврежденных участков.
Тем детям, которые могут принимать жидкую пищу через рот, назначаются высококалорийные продукты: мясные бульоны, сырые яйца, сметана, сливочное масло, жидкий творог, кисели, соки из натуральных фруктов и ягод, сахар, какао.
Больным с проходимостью только жидкости или полной непроходимостью пищевода показано в экстренном порядке наложение гастростомы с проведением парентерального питания. Гастростома в дальнейшем будет использоваться для бужирования пищевода за нить.
Ожог пищевода у детей – реальная опасность!
Поэтому, первое правило, которому должны следовать все родители гласит: все химические вещества, все лекарственные препараты, любая бытовая химия, технические средства, порошки – все это должно быть старательно спрятано и заперто от любознательного крохи. Не стоит недооценивать способность детей отыскивать незнакомые предметы.
Давая ребенку лекарство, тщательно читайте этикетку, всегда, каждый раз. Бывали случаи, когда ожог пищевода у детей вызывали сами родители, случайно перепутав капли от насморка и нашатырный спирт.
Ещё один момент – следует объяснять ребенку, что это – нельзя, это – опасно. Бытовую химию сегодня изготавливают в такой же красочной упаковке, как и детское питание. Конечно, малыша, наблюдающего, как мама насыпает в стиральную машину порошок, заинтересует яркая коробочка. В этот момент следует сказать: нельзя, опасно, больно будет!
Пусть малыш не сразу поймет слова, но он обязательно уловит мамины эмоции, её тревогу. Это ощущение опасности может стать дополнительной защитой для малыша, если вдруг он окажется наедине с опасным веществом.
Оградите своего ребенка от боли, страха и мучений.
Что для этого нужно сделать?
Проверить, все ли сильнодействующие чистящие средства стоят для ребенка в недосягаемом месте. «Мистер Мускул», «Крот» должны стоять в недосягаемом для ребенка месте, т.к. порой последствия трудно себе представить. Капля жидкости «Крот» вызывает сильнейший ожог полости рта, гортани, пищевода, иногда ребенку достаточно облизать крышку данного средства. К сожалению, это приводит к рубцовому сужению пищевода, что требует постоянного бужирования, а в отдельных случаях и пластики пищевода.
Детский хирург, эндоскопист Государственного бюджетного учреждения здравоохранения «Тамбовская областная детская клиническая больница» Александр Фёдорович Матыцын.
Персональные данные сотрудников опубликованы на сайте в соответствии с Федеральным законом от 21.11.2011 № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», Приказом Минздрава России от 30.12.2014 № 956н с согласия субъектов персональных данных и в соответствии с требованиями Федерального закона от 27.07.2006 № 152-ФЗ "О персольных данных", дополнительные сведения опубликованы с письменного согласия субъектов персональных данных.
Читайте также:

