Как избавиться от натоптышей на пятках с помощью перекиси
Обновлено: 17.04.2024
Натоптыши – это область затвердевшей, ороговевшей кожи, которая образовалась вследствие постоянного или частого трения и давления, чаще всего на руках и на ногах. Эти образования безвредны и обычно безболезненны.
Мозоли кожные – это желтоватые образования, обычно на кончиках пальцев ног, где они сильнее всего трутся о поверхность обуви. Если трение продолжается, мозоль может покраснеть, воспалиться и начать причинять боль. Мозоли обычно проходят в результате самолечения и не доставляют особых неприятностей.
Причины появления натоптышей
Постоянное трение, связанное с новой или неудобной обувью, частое хождение босиком, тяжелый ручной труд, постоянное ношение тяжелых предметов и т.д.
Cимптомы
При постоянно повторяющихся или не проходящих в результате самолечения мозолях следует обратиться к врачу.
Что можете сделать Вы
Делайте ванночки из теплой воды и соли для ног или рук на 15 минут. Затем аккуратно высушите и нанесите увлажняющее средство. Используйте чистую пилку для ногтей или пемзу, для того чтобы сделать поверхность мозоли более гладкой. Повторяйте процедуру каждый день, пока мозоль не пройдет. Никогда не пытайтесь отрезать или сбрить мозоль, это может привести к воспалению или возникновению рубца. Купите специальные ортопедические подушечки в форе бублика, не пропитанные никакими лекарствами. Расположив мозоль в области дырки этого «бублика», вы сможете облегчить боль и давление на мозоль. Будьте осторожны с подушечками, пропитанными лекарственными препаратами. Они могут вызвать раздражение кожи, особенно у людей с сахарным диабетом или нарушениями кровообращения. Некоторые подушечки содержат салициловую кислоту, которая устраняет омертвевшие клетки. Это может помочь избавиться от натоптыша. Если же ничего не помогает, и мозоль остается на месте, обратитесь к дерматологу или ортопеду. Специалист сможет ускорить процесс лечения.
Профилактика натоптышей
Носите удобную, подходящую по размеру обувь, достаточно широкую в области пальцев. Старайтесь не носить обувь на высоких каблуках и с острыми носами.
Если вы переносите тяжелые предметы или инструменты, надевайте перчатки. Делайте небольшие перерывы во время ручного труда. Регулярно используйте ланолин, вазелин или увлажняющий крем для смягчения кожи.
Как избавиться от натоптышей? С этой проблемой сталкиваются люди в любом возрасте, считая, что бороться с ними необязательно. Однако со временем ходьба может стать болезненной, а при запущенных случаях придется обращаться к врачу.
Содержание:
Что такое натоптыши
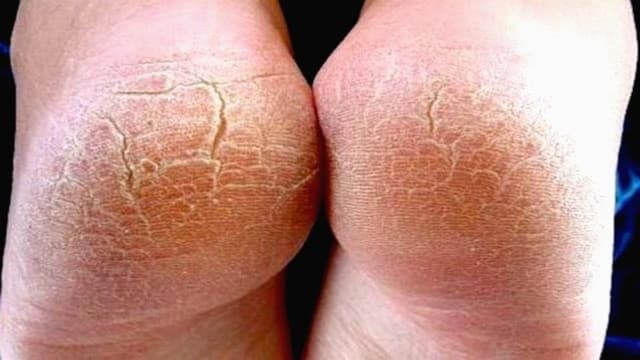
Под натоптышами подразумевается утолщение кожи на ступне. Иногда их также называют сухими мозолями. Они появляются из-за механического воздействия, благодаря которому нарушается кровообращение, а клетки отмирают, перестают отшелушиваться и нарастают на подошве ног.
Мозоли появляются на ступнях, пальцах ног или под ними. Обычно они поражают только верхние слои кожи, но иногда у огрубений образовывается стержень: тогда от них еще труднее избавиться.
.jpg)
Причины их появления
В коже ног очень мало сальных желез, из-за чего она подвержена сухости. Также на ороговение кожи влияют постоянные нагрузки. Как итог — сильное огрубение, трещины и натоптыши.
Иногда огрубения появляются из-за некоторых заболеваний. Однако зачастую проблемы связаны с механическим воздействием и касаются конкретных людей:
Натоптыши на ногах чаще всего появляются у женщин из-за выбора неудобной, но красивой обуви. Высокие каблуки и неудобная колодка дают сильную нагрузку на ступни.
Также от них страдают люди, которые регулярно испытывают большие нагрузки на ноги: любители походов, танцоры, спортсмены.
Толщина жирового слоя кожи снижается с возрастом, поэтому в группу риска попадают пожилые люди. Однако у молодых людей активнее работают потовые железы, что тоже влияет на образование мозолей.
Виды натоптышей и места их локализации
Появление натоптышей трудно заметить сразу. Первый признак — болезненные ощущения, затем — краснота и припухлость. После этого кожа грубеет и уплотняется, теряет чувствительность. Иногда на ногах появляются трещины. От этого становится тяжело передвигаться, даже в самой удобной обуви.
Как лечить натоптыши
Лечение натоптышей на ногах должно быть своевременным. Если не обращать на них внимание, уплотнение разрастется, и у него появится стержень. Вылечить его будет гораздо труднее.

Профилактика натоптышей
Чтобы у вас не появились натоптыши на стопах, нужно не допускать огрубения кожи. Для этого следует соблюдать простые правила:
Выбирайте удобную обувь из натуральных материалов, с качественной подошвой средней или высокой толщины. Такая обувь создает для ног ровную поверхность и защищает их от неправильных сгибов, давления. Подбирайте обувь по размеру и форме ноги, с широким носом и невысоким каблуком.
Чтобы давление на ступни было не таким сильным, используйте гелевые подушечки или стельки из деликатных материалов.
Также надевайте носки и колготки из натуральных тканей. Так ноги не будут потеть и создавать ненужное трение.
Чем больше вес человека, тем сильнее нагрузка на стопы. Это приводит к огрубению кожи и появлению мозолей, так что лучше держать вес в пределах нормы.
Регулярно ухаживайте за ногами: смазывайте их кремом, чтобы не вызвать лишней сухости. Используйте средства с увлажняющими компонентами: глицерином, церамидами, мочевиной.
Ультраувлажняющий крем для сухих, огрубевших и потрескавшихся пяток и кожи ног Ceramed поможет предотвратить образование натоптышей на пятках и ступнях. Средство одобрено дерматологами и является гипоаллергенным, поэтому не вызовет раздражения даже у самой чувствительной кожи. Кокосовое масло в составе снижает испарение жидкости из верхних слоев эпидермиса, а глицерин увлажняет кожу.
Цера-крем содержит 10% мочевины: в таком объеме она оказывает увлажняющее действие, а также обеспечивает мягкое отшелушивание ороговевших клеток. Также мочевина обладает гигроскопическими свойствами и удерживает влагу в эпидермисе, смягчая кожу.
Церамиды — важная часть липидного слоя — помогают удержать влагу на поверхности кожи и защитить её от воздействия внешних факторов. Благодаря своей насыщенной формуле цера-крем восстановит гидро-липидный баланс, поможет устранить трещины и мозоли на начальной стадии, увлажнит и смягчит огрубевшую кожу уже за три дня. Эффективность продукта подтверждена клиническими исследованиями на базе Медицинского Научно-практического центра по экспертной оценке и питания и косметики «КосмоПродТест».
Главное — регулярное использование: нанесите крем на чистые ноги перед сном и спокойно ложитесь в постель - цера-крем впитывается практически моментально. Обязательно делайте это каждый вечер, и тогда мозоли точно не станут для вас проблемой.
Гиперкератоз стоп представляет собой избыточное ороговение и утолщение эпидермиса в области подошвы. В результате кожа становится грубой и сухой, могут появиться мозоли и даже кровоточащие трещины. Именно поэтому такой патологический процесс относится не только к косметическим проблемам.
Если и вам знакомо такое состояние дермы, затрудняющее ношение легких босоножек и сланцев в летнюю жару, возможно, стоит уделить повышенное внимание своим ножкам. Диагностику заболевания можно пройти у подолога, дерматолога или ортопеда. А вот о способах лечения и профилактике гиперкератоза стоп вы узнаете из нашей статьи.
Причины гиперкератоза стопы

Гиперкератоз стоп – это натоптыш, который возникает из-за разрастания рогового слоя до 1 см и более. Данное заболевание может иметь и осложнения, которые проявляются в виде мозолей (мягких либо твердых), язвенных образований из-за чрезмерного давления на стопу, а также кровоизлияний. Все это не представляет никакой угрозы здоровью человека, но выступает неприятным косметическим дефектом, мешающим нормально передвигаться. Для того чтобы от него избавиться, проводятся различные мероприятия. Чаще всего патология появляется у тех, кто страдает диабетом, поэтому в данном случае, кроме процедур, направленных на устранение внешних симптомов, требуется лечение самого заболевания.
Нередко при гиперкератозе стоп возникают трещины, которые приносят больному довольно сильный дискомфорт. Однако подобное явление необязательно связано с отвердением ороговевшего слоя кожи, поскольку причиной может быть просто плохой уход за ногами.
Гиперкератоз можно разделить на следующие группы в соответствии с клинической картиной:
В этом случае заболевание появляется по причине нехватки в организме витамина А и плохой гигиены. Из-за ороговевшего слоя происходит закупорка волосяных фолликулов, что в итоге приводит к образованию мелких прыщей.
Самыми распространенными местами появления данной формы патологии являются бедра, локти, ягодицы и колени.
При несвоевременно начатом лечении или его отсутствии недуг может распространиться дальше, и прыщей станет больше. Данную форму болезни нередко можно встретить у детей, и поражает она чаще руки, ноги, лицо.
Рекомендуемые статьи по теме:
В данном случае заболевание проявляется в виде образований желтого цвета, напоминающих бородавки. Основным местом локализации становятся стопы и ладони.
Бородавчатый гиперкератоз наблюдается чаще всего из-за недостаточной выработки кератина или чрезмерной нагрузки на стопы.
Основной симптом этого вида гиперкератоза – наличие обширных шелушащихся участков кожного покрова. Может наблюдаться на локтях, голове, руках, лице, ногах и т. д. Встречаются случаи, когда заболевание поражает всю кожу на теле человека.
Этим видом недуга чаще всего страдают взрослые мужчины. У женщин он практически не встречается.
Для диагностики болезни достаточно осмотра. На коже можно наблюдать коричневые или желтые папулы большого размера (0,1–0,5 см). Основными местами поражения становятся голени и бедра. При отсутствии лечения гиперкератоз может перейти на слизистую рта, а также уши.
Независимо от форм заболевания чаще всего они появляются из-за проблем с синтезом кератина.
Причины развития гиперкератоза стоп (фото выше) могут быть разными, но все они делятся на внешние и внутренние.
Влияние на развитие патологии, которая представляет собой разрастание рогового слоя, оказывают:
Длительная нагрузка на отдельные участки стопы может привести к возникновению недуга. Дело в том, что при постоянном давлении начинается ускоренное размножение ростковых клеток. Когда у человека все в порядке со здоровьем, обновление верхнего слоя эпидермиса происходит методично, то есть старый отшелушивается, образуется новый. Но когда начинается слишком быстрое деление клеток, этот процесс нарушается, поскольку поверхностный слой не успевает слущиваться, а роговой все также растет, что в итоге приводит к гиперкератозу.
Ношение обуви не по размеру тоже является распространенным внешним фактором, который и становится причиной данной патологии. Причем давление на подошву оказывают не только очень тесные или узкие туфли, но и слишком свободные и стоптанные. Дело в том, что в такой обуви нет необходимой фиксации ноги, что приводит к трению и повышенной нагрузке на стопу, а затем к патологическому изменению.
Не менее распространенным внешним фактором является большая масса тела или высокий рост, что тоже способствует избыточному давлению на нижние конечности. Причиной гиперкератоза может также быть деформация стопы врожденная (в виде косолапости или плоскостопия) либо приобретенная (операции, травмы). Нагрузка сверх физиологической нормы, оказываемая на некоторые участки, приводит к повышенному на них давлению.
Гиперкератоз возникает достаточно часто из-за заболеваний, связанных с кожей или эндокринной системой. Когда у человека имеется сахарный диабет, в организме начинаются проблемы с обменом углеводами. В результате чувствительность ног (болевая и тактильная) меняется, происходит нарушение трофики тканей и кровообращения, дерма сохнет, появляются язвы и другие факторы, способные привести к развитию гиперкератоза.
Проблемы, связанные с кожей, к примеру, ихтиоз, псориаз, ладонно-подошвенная кератодермия (ЛПК), осложнения с кератиновым синтезом (врожденные) тоже нередко становятся причиной возникновения этого дефекта.
Вероятность появления болезни с последующим ее прогрессированием увеличивается в несколько раз в том случае, если происходит сочетание внешних и внутренних факторов. Если человек, страдающий сахарным диабетом, будет носить слишком тесную обувь, то прогноз в отношении жесткого рогового слоя (ЖРС) для него будет совсем неблагоприятным.
Как проявляется гиперкератоз кожи стоп
Симптоматика заболевания может быть различной в зависимости от его формы и степени тяжести.
Мозоли – это болезненные и легко повреждаемые участки кожи, возникающие при трении. Под таким измененным слоем кожи накапливается жидкость, которая как подушка защищает от трения нижележащие слои. В итоге под пузырем образуется новый слой кожи, а жидкость внутри него постепенно реабсорбируется.
Чаще всего мозоли возникают на подошвах и на пятках при ношении неудобной обуви и неподходящих носков во время долгих прогулок.
У детей, которые любят лазить по деревьям и виснуть на ветках, мозоли также образуются на ладонях около основания пальцев.
Причины появления мозолей
- длительное трение кожи о грубую поверхность;
- влажность усугубляет эффект трения.
Cимптомы
- болезненный участок пораженной кожи, заполненный жидкостью;
- боль;
- натирание неудобной обувью и носками.
Что можете сделать Вы
Не надо специально вскрывать пузыри, т.к при этом увеличивается риск инфицирования. Просто сделайте отверстие в полоске из пластыря и поместите прямо вокруг мозоли, чтобы ограничить ее.
Чтобы уменьшить боль и воспаление, примите ибупрофен. Если вы беременны, обратитесь к вашему врачу за безопасным обезболивающим или вообще откажитесь от приема анальгетика.
Если мозоль сама разрывается, помойте этот участок кожи водой с мылом, защитите его тонким слоем антибактериальной мази и оберните бинтом. Если есть возможность, старайтесь проветривать этот участок кожи.
Если дальнейшее натирание неизбежно, вам необходимо вскрыть пузырь.
Для этого, простерилизуйте иглу, протерев ее спиртом или подержав ее на открытым огнем. Введите иглу в основание пузыря и осторожно надавите на него, чтобы дренировать. Помойте кожу водой с мылом. Отрежьте свободные кожные лоскуты, но так, чтобы не порвать живую кожу. Смажьте ее антибактериальной мазью. Положите сверху чистую марлю или стерильный бинт.
Что может сделать врач
Обычно образуются достаточно небольшие мозоли, которые вы можете вылечить сами.
Обратитесь к врачу, если после двух недель самостоятельного лечения нет значительного улучшения или если участок кожи вокруг мозоли вздулся, стал болезненным и воспаленным, появилось гнойное отделяемое.
Доктор очистит и грамотно перевяжет рану. А также объяснит вам, как делать это самостоятельно. При необходимости вам пропишут антибиотики для местного применения или приема внутрь.
Кроме того, врач должен исключить синдром Стивенса-Джонсона, редкое, но потенциально опасное воспалительное заболевание, при котором на коже очень быстро возникают пузыри, не вызванные натиранием.
Профилактика появления мозолей
Безоперационные методы лечения деформаций стопы, (проще говоря, косточки на ноге), наиболее эффективны на начальной стадии заболевания. Подобную деформацию называют вальгусной, и выражается она в искривлении плюснефалангового сустава большого пальца. Выпирающая шишка – это не только эстетический дискомфорт, она может препятствовать ходьбе, вызывать повреждение кожи в виде мозолей и ссадин и даже стать причиной артроза, варикоза или плоскостопия.
Причины возникновения вальгусной деформации
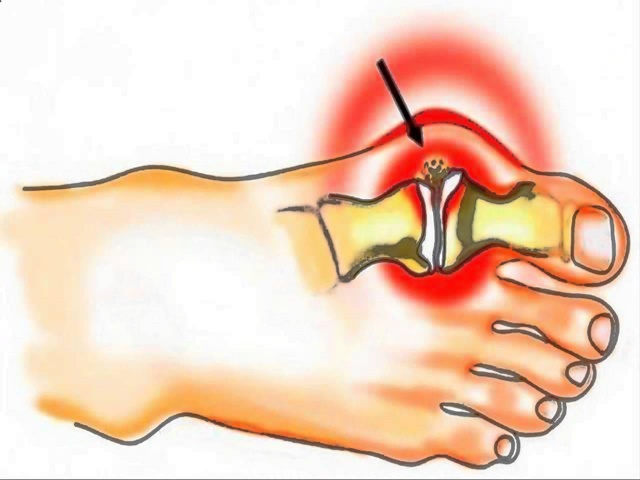
С проблемой сталкиваются чаще всего женщины (97–99 %), возраст которых 30 лет и больше. Это распространенная патология стопы, она находится на втором месте после плоскостопия. Из-за прогрессирующей деформации человек лишается полноты движений. Кроме того, при наличии этого заболевания выбор обуви ограничен, носить ее неудобно или больно.
Рекомендуемые статьи по теме:
Главные причины появления дефекта:
Некомфортная обувь (слишком узкий носок или высокий каблук).
Наличие плоскостопия. У нормальной стопы есть поперечный и продольный свод, их образует и поддерживает мышечно-сухожильный корсет. Благодаря сводам стопа во время ходьбы амортизируется, предупреждая деформацию костно-суставных структур. Если мышечная мускулатура ослаблена, происходит уплощение стопы. В результате костно-суставный аппарат начинает испытывать большие нагрузки, что приводит к деформации.
Наследственность. Деформация возникает из-за генетической предрасположенности к заболеваниям опорно-двигательного аппарата, нехватки кальция (приводит к остеопорозу), недостатка витамина Д (причина развития рахита), мочевой кислоты (способствует появлению подагры). Имеет место и наследственная специфика строения стоп, когда длина первой кости плюсны больше других, ее наклон изменен или сустав очень подвижный.
Работа, связанная с балетом, танцами. Пуанты балерины имеют меньший размер, чем ее обычная обувь. Поэтому ступня вынуждена изгибаться, чтобы была возможность опоры на пальцы. На носках, площадь которых всего 2 см 2 , держится вес тела целиком. В результате танцевальной деятельности у балерин неминуемо деформируется стопа.
Пожилой возраст, в котором происходит сокращение выработки эстрогена, отвечающего за замедление разрушения костных тканей. Без эстрогена кости начинают интенсивно терять кальций, что приводит к остеопорозу.
Лишняя масса тела. Из-за нее возрастает нагрузка на стопы.
Травмированная стопа, у которой нарушена конфигурация и повреждены фиксирующие структуры.
Воспаление суставов (артрит), приводящее к изменению их структуры (усугубляется процесс вальгусной деформации ступни).

Диагностика стадии заболевания
Существует 3 степени заболевания, которые можно различить по проявлениям симптомов и внешнему виду стопы.
Начальная (умеренная). Пациент жалуется на неудобство при носке обуви, что проявляется в трении кожи, образовании мозолей на наружном крае первого плюснефалангового сустава. Появляется шишка с покраснением и отечностью близлежащих тканей. Часто в зоне стопы наблюдаются регулярные боли ноющего характера. Рентгенограмма показывает угол вальгусного отклонения меньше 20 о .
Средняя. Наблюдается артрит (воспаление сустава) с характерным покраснением кожных покровов. Болевые ощущения усиливаются. Внешний осмотр показывает смещение второго пальца первым. Образуются натоптыши на участках под вторым и третьим пальцами. Угол вальгусного отклонения возрастает до 20–40°. На рентгеновском снимке виден подвывих 1-го плюснефалангового сустава.
Запущенная. Во всей стопе ощущается болезненность, движения во время ношения обуви становятся скованными. Во многих случаях пациенты теряют трудоспособность. Стопа существенно деформирована. Происходит сильное смещение первого пальца, который оказывается над или под вторым. В основании первого пальца происходит образование большого костного выступа. Кожные ткани под вторым и третьим пальцами грубеют, формируются натоптыши, мозоли. Рентгенограмма показывает, что угол вальгусного отклонения превышает 40 ͦ. Отчетливо виден подвывих или вывих 1-го плюснефалангового сустава.
Необходима консультация специалиста при следующих изменениях:
в районе основания большого пальца появилась припухлость;
выпирающая косточка покраснела и болит;
палец отклоняется кнаружи;
ноги сильно устают при ходьбе;
на подошвах образуются болезненные мозоли и натоптыши.
С проблемами деформации стопы нужно обращаться к врачу-ортопеду. При первичном осмотре он выяснит, какова величина отклонения большого пальца, в каком состоянии находятся сосуды, есть ли мозоли, натоптыши, ощущается ли боль в суставе. Кроме того, врач оценит степень подвижности ступни. Чтобы поставить диагноз, одного осмотра недостаточно, необходимо дополнительное обследование: рентген в 3-х проекциях, МРТ, компьютерная плантография.
Заболевание поддается безоперационному лечению лишь на начальных стадиях (1–2) при величине угла отклонения не больше 20 ͦ. Хорошо помогают разнообразные фиксаторы, ортопедическая обувь, занятия лечебной физкультурой, медикаменты. Хирургический способ показан, если угол отклонения пальцев превышает 20 ͦ, боль носит постоянный характер, наблюдается нарушение походки, выпирающий сустав неподвижен.
Консервативное лечение вальгусной деформации противопоказано в следующих случаях:
Наличие варикозного расширения вен, тромбофлебита.
Открытые незажившие раны на ступнях.
Пациент испытывает непереносимость фиксирующих материалов.
Выявлены аллергические реакции на медикаменты.
Следует соблюдать осторожность при назначении лечения пациентам с сахарным диабетом, облитерирующим эндартериитом (стопы являются уязвимыми и нуждаются в особом уходе).
Осложнения проявляются в усилении болезненных ощущений, уменьшении подвижности стоп, деформации пальцев, патологии коленного и тазобедренного суставов, нарушении походки.
Если пациент не будет придерживаться рекомендаций ортопеда, это может спровоцировать прогрессирование заболевания. Тогда хирургическое вмешательство неизбежно.
Безоперационные методы лечения деформаций стопы
Консервативный способ направлен на:
Устранение причин, по которым стопа искривлена.
Исправление деформации конечностей.
Снятие симптомов, сопровождающих заболевание (болей, воспалений, отеков).
По прошествии определенного времени, если наблюдается положительная динамика, кость прекращает свой рост, ее размеры уменьшаются, что приводит к нормализации состояния ступни в целом. При условии соблюдения всех предписаний специалиста можно добиться правильного распределения нагрузки на стопу.
Если больной обратился к доктору впервые, его полностью обследуют. Это необходимо для назначения наиболее эффективного курса лечебных процедур.
Самые распространенные диагностические методы, применяемые для изучения патологии:
визуальный осмотр деформированной конечности;
рентгенографическое исследование с целью выявления всех костных изменений;
компьютерная плантография, определяющая степень нагрузки на определенные области стопы.
Подробно изучив и проанализировав полученные результаты, врач-ортопед назначает пациенту оптимальное консервативное лечение. Важными факторами, влияющими на выбор тех или иных методов, являются:
возраст пациента (как правило, 50 лет и старше);
угол вальгусной деформации (не должен быть больше 30°);
отсутствие других патологий стопы.
Сегодня разработан ряд достаточно эффективных безоперационных методов лечения деформаций. Нередко для того, чтобы достичь положительных результатов, применяют сразу несколько медицинских подходов и лечебных препаратов.
Хороший результат в борьбе с вальгусной деформацией стопы показали следующие консервативные методы:
Применение специальных приборов и приспособлений.
Разнообразные лечебные мероприятия.
Использование препаратов народной медицины.
Для получения длительного положительного эффекта важен комплексный подход, при котором гармонично сочетаются все известные методы терапии.
С целью устранения негативных симптомов, сопровождающих деформацию ступней, успешно применяется медикаментозное лечение. Чтобы купировать воспалительный процесс, в суставную полость вводятся препараты, содержащие гормоны («Дипроспан», «Гидрокортизон»). Помимо гормональных средств, с этой же целью используются противовоспалительные средства наружного применения. С болевым синдромом хорошо справляются обезболивающие лекарства, такие как ибупрофен, парацетамол.
Существуют негативные факторы, усугубляющие болезнь, которые рекомендуется исключить. К ним относятся:
ношение неудобной обуви на высоком каблуке;
профессиональная деятельность, связанная с длительной нагрузкой на ноги (учитель, продавец, парикмахер).
Поэтому для быстрого выздоровления важно подбирать удобную обувь, больше ходить босиком, снизить по возможности нагрузку на ноги и четко следовать рекомендациям врача.
Данные приспособления носят и постоянно, и только в ночное время. Бандажи и вальгусные шины бывают силиконовые, пластиковые, изготовленные из эластичных тканей. Принцип действия шины: специальная накладка фиксирует большой палец в нужном положении и давит на выпирающую косточку.
Функция бандажа заключается в снижении нагрузки на ступни, купировании боли, облегчении ходьбы, предохранении костей от последующего искривления.
Рекомендуем
- Синусоидально-моделированные токи (СМТ)
Физиотерапевтический метод. Принцип действия: к ногам крепятся электроды, через которые поступает электрический разряд к мышцам и связкам. Процедура является безопасной и не вызывает болезненных ощущений. Благодаря воздействию СМТ происходит стимуляция нервных окончаний, повышается тонус тканей, улучшается кровообращение, устраняется отечность.
Назначение лекарственных препаратов требуется для купирования боли, воспаления, отеков. Медикаментозная терапия проводится с применением таблеток, уколов, мазей, гелей. При лечении используются «Ибупрофен», «Кетанов», «Диклофенак», «Индометацин» и другие нестероидные противовоспалительные препараты. Если боли сильные, врач назначает введение гормональных средств внутрь полости сустава.
Данные приспособления применяют, если необходимо жестко зафиксировать ногу. С помощью изготовленного из прочного пластика тутора сустав становится неподвижным.
Ортезы бывают 2 видов: безнагрузочные (их используют в ночное время, так как они не допускают движения) и функциональные (в них можно активно двигаться). Для каждого конкретного пациента делается индивидуальный слепок, по которому изготавливается приспособление.
Хорошим домашним средством для ног являются ванночки. Вода в них должна быть теплой (37–38 о С). Процедуру выполняют не более 15 минут. В разнообразные составы ванночек входят, как правило, соль, йод, хвойный или травяной настои. Курс длится 1–2 недели.
Чтобы уменьшить косточку, применяют средства народной медицины. Эффективны различные примочки, компрессы, содержащие прополис, скипидар или глину, йодистая сетка, ванночки с отваром кожуры картофеля или хозяйственным мылом.
Рекомендуем
Тепловые методы лечения включают парафиновые или озокеритовые обертывания ступней. Это позволяет улучшить микроциркуляцию крови, восстановить поступление питания к мышечным тканям, снять усталость.
ЛФК и специальные приспособления для безоперационного лечения деформаций стопы
Лечебная гимнастика и массаж ног — эффективные мероприятия, направленные на снятие напряжения мышц, укрепления связок. Массаж необходимо проводить курсами по 10–20 сеансов с промежутком в один месяц.
Чтобы вернуть пальцам подвижность, нужно выполнять следующие упражнения:
Ходить на носочках.
Ходить с упором на наружную сторону ступни.
Перекатывать небольшой мяч стопой.
Захватывать мелкие вещи пальцами ног.
Кроме того, пользу приносят занятия плаванием, велопрогулки, хождение босиком.
Консервативные методы исправления деформации стопы включают использование специальных ортопедических приспособлений: стелек, стяжек, шин, ночных корректоров и т. д.
Стельки, которые изготавливаются для каждого пациента индивидуально, имеют специальное основание. Они способствуют устранению нагрузки на сустав и помогают вернуть ступне ее амортизирующие функции.
Супинаторы и межпальцевые перегородки служат для выравнивания фаланг пальцев и уменьшения деформации.
Благодаря ночному бандажу-корректору большой палец ноги находится в правильном положении.
Накладка ортопедической шины обеспечивает надежную фиксацию пальцев, тем самым способствуя постепенному выравниванию стопы.
Эти приспособления допускается носить постоянно. В некоторых случаях используются специальные стяжки, поддерживающие поперечный свод стопы.
Чтобы лечение было эффективным, важно устранить главную причину заболевания – отказаться от узкой обуви на высоком каблуке. Следует выбирать комфортную натуральную обувь, которая выполнена из мягких материалов, имеет широкий носок и каблук не более 5 см. Только в этом случае нагрузка на стопу будет распределяться равномерно.
Почему клиенты выбирают Центр красоты и здоровья Veronika Herba:
Это центр красоты, где вы сможете ухаживать за собой по умеренной стоимости, при этом вашим лицом и/или телом будет заниматься не рядовой специалист, а один из лучших в Москве. Это совершенно другой, более высокий уровень сервиса!
Получить квалифицированную помощь вы можете в любое удобное для себя время. Центр красоты работает с 9:00 до 21:00 без выходных. Главное — заранее согласовать с врачом дату и час приема.

Массаж лица против морщин: 10 эффективных техник

Как убрать второй подбородок быстро и навсегда

Полезные витамины для волос: от выпадения и для роста

Прессотерапия: худеем без нагрузок, диет и таблеток
Диабетическая стопа: симптомы, лечение и профилактика
Биохимический анализ крови как способ контроля за состоянием своего здоровья
Читайте также:

