Как избавиться от мозолей во рту
Обновлено: 19.04.2024
Появление прыщиков на языке людьми воспринимается несерьезно. Действительно, высыпания обычно не сильно беспокоят, боль появляется только при попытке съесть горячее или при прикосновении. Тем не менее, оставлять такое проявление без внимания противопоказано. Как минимум, нужно обратиться к врачу, чтобы узнать по какой причине он появился.
Причины появления прыщиков во рту
70% высыпаний красного, белого или розоватого цвета в ротовой полости, в том числе и на языке, свидетельствуют о наличии серьезного стоматологического заболевания. Бессимптомное протекание болезни не означает, что «неприятность» пройдет самостоятельно. Однако и назначать лечение самостоятельно, руководствуясь советами знакомых или рекомендациями из интернета опасно.
Важно!
На языке прыщей не может быть в принципе. Кожные гнойные высыпания развиваются по причине воспаления сальных желез, которых во рту нет. Соответственно, те пупырышки, которые появились в ротовой полости, мы называем «прыщиками» по аналогии. Просто по внешней схожести.
Причин для появления раздражений, зрительно похожих на прыщи, несколько:
- повреждения механического характера. Накол рыбной косточкой, царапина, ожог от горячего кофе могут спровоцировать подобную патологию;
- аллергия. Не обязательно на продукты, возможна сезонная аллергическая реакция, проявляющаяся таким необычным способом;
- вирусные и инфекционные заболевания. Герпес, краснуха, скарлатина и ОРВИ иногда проявляются именно высыпаниями во рту;
- поражение грибком (кандидоз);
- стоматит. Обычно при стоматите в первую очередь прыщики появляются на деснах, но иногда красные с белесым ореолом пятна, остро реагирующие на касание или острую/горячую пищу, образуются по всей языковой поверхности.
Дожидаться, пока заболевания перейдут в хроническое состояние не стоит. В98% случаев подобные патологии лечатся быстро и недорого, если не запускать состояние и не заниматься самолечением.
Появление прыща на языке: заболевания и лечение
Самая безобидная причина появления прыщика на кончике языка – механическое повреждение. Достаточно регулярной антисептической обработки, чтобы избавиться от проблемы. Для снятия воспаления можно использовать отвары шалфея и ромашки. Обязательное условие – не трогать ранку руками, рискуете занести инфекцию посложнее.
Аллергия
Обычно проявляется россыпью мелких прыщиков по всей языковой пластине, если не заняться лечением немедленно, патология проникает на корень языка, уздечку и затрагивает гортань.
Важно!
Возбудителем аллергии иногда являются гигиенические средства (зубная паста), поэтому обратитесь в стоматологию, чтобы определиться, что именно вызывает такую реакцию организма. Просчитать последствия аллергии проблематично, без своевременного обнаружение агрессивного аллергена могут появиться серьезные осложнение, в том числе отек Квинке.
Стоматит
Как правило, симптомами развивающегося стоматита являются язвочки и эрозии с беловатым налетом. Визуально они похожи на прыщи, но лечатся совершенно иначе. На ранних стадиях болезнь асимптоматична, может незначительно подняться температура. Квалифицированное лечение назначается только стоматологом, в зависимости от характера повреждений и предпосылок к прогрессированию патологии.
Вирусные заболевания
Обычно герпес «выскакивает» на губах, но появление его на языке также не редкость. Естественно, лечение герпесной сыпи во рту антивирусными мазями невозможно, а оставлять его без внимания категорически противопоказано. При несвоевременном лечении этот «безобидный» вирус в состоянии поразить любую слизистую человеческого организма, в том числе головной мозг. Не рискуйте, обнаружив водянистые пупырышки алого или розоватого цвета во рту, немедленно обратитесь к врачу.
Кандидоз
Поражение грибком обычно замечают, когда прыщиками с белым налетом «усеяна» вся слизистая ротовой полости. Кроме того, при молочнице немного повышается температура, появляется вялость и пропадает аппетит. Самостоятельное полоскание антигрибковыми средствами помогут снять симптоматику, но полный комплекс лечения пройти необходимо, чтобы исключить риск рецидива.
К сожалению, панацеи от заболеваний ротовой полости пока не существует. Можно бесконечно слушать советы и надеяться, что они помогут. Но гораздо разумнее и безопаснее для здоровья, посетить стоматолога, чтобы точно знать, что именно лечить и каким образом.
Если у вас возникла проблема, похожая на описанную в данной статье, обязательно обратитесь к нашим специалистам. Не ставьте диагноз самостоятельно!
Почему стоит позвонить нам сейчас:
Что такое язвенный стоматит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Грачевой Юлии Александровны, стоматолога со стажем в 17 лет.
Над статьей доктора Грачевой Юлии Александровны работали литературный редактор Вера Васина , научный редактор Елена Страндстрем и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Язвенный стоматит — воспаление и нарушение поверхностного слоя слизистой оболочки полости рта с появлением язв. Болезненные язвы также могут образовываться и на языке. Немного реже возникают беловатые поражения слизистой, и совсем редко ротовая полость выглядит нормальной, но присутствует синдром жжения во рту .
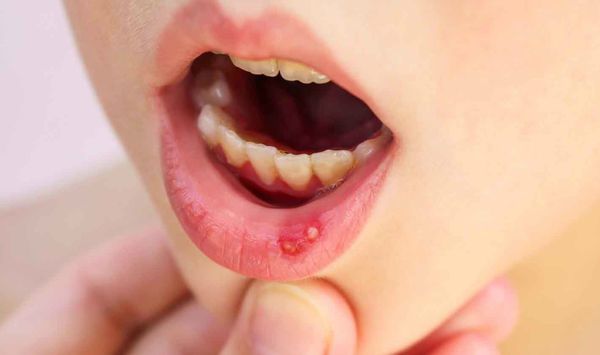
Язвенный стоматит — это самая сложная форма стоматита. Его проявления в полости рта мешают приёму пищи, могут приводить к обезвоживанию и развитию вторичной инфекции, особенно это выражено у пациентов с иммунодефицитом.
Предрасполагающие факторы для развития язвенного стоматита:
- ослабление иммунной системы;
- курение, алкоголь;
- травмы ротовой полости;
- передача инфекции через грязную еду, игрушки, бытовые вещи, от животных;
- пища и вода плохого качества.
Часто причиной стоматитов становится аллергия или токсическая реакция на некоторые вещества, используемые в стоматологии — препараты для анестезии, пломбировочный материал, брекеты, протезы, ортодонтические пластинки.
Провоцирующими факторами также являются:
- воспалительные заболевания кишечника (язвенный колит, синдром Рейтера);
- болезни системы кровообращения (циклическая нейтропения, хроническая анемия);
- гормональные дисфункции;
- хронический иммунодефицит;
- травмы рта, возникающие, например, из-за плохо подобранных зубных протезов;
- аллергия;
- хронический стресс.
Стоматитам наиболее подвержены дети, распространённость в зависимости от возраста:
- дети 1—3 лет (31 % от общего числа детей, заболевших стоматитом);
- дети грудного возраста (26 %);
- дошкольного возраста (20 %);
- младшего школьного возраста (13 %);
- старшего школьного возраста (10 %).
Чаще всего стоматиты возникают в весенний период, на который приходится 38 % заболевших детей, что связано с ослаблениеи защитных сил организма в это время года. Затем следует зима — 26 %, осень — 25 % и лето — 11 % [17] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы язвенного стоматита
Виды язвенного стоматита:
- травматический;
- инфекционный;
- аллергический;
- хронический рецидивирующий афтозный стоматит.
Все эти формы обладают схожими симптомами: отёком, покраснением слизистой оболочки, наличием язвенных элементов. Расположение воспаления зависит от причины возникновения, например, язвы на боковой поверхности языка могут появляться при травмировании острым краем разрушенного зуба или съёмным зубным протезом.
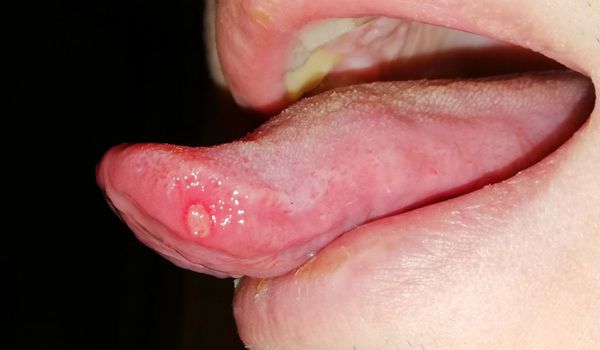
Ещё одним симптомом язвенного стоматита являются везикулы (пузырьки). Они появляются в основном при инфекционном стоматите. Везикулы возникают на слизистой оболочке рта и коже лица (крыльях носа, щеках, верхней губе) и сохраняются 10-12 дней. Мелкие пузырьки быстро превращаются в эрозии с налётом. Воспаление может сопровождаться болями в суставах, мышцах, невралгией, головной болью и увеличением лимфатических узлов.
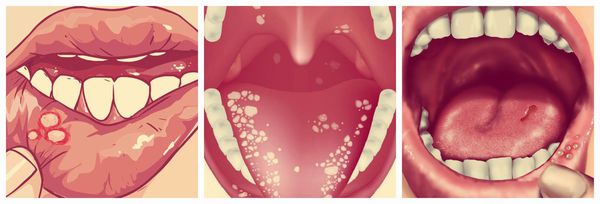
Другие симптомы язвенного стоматита — зуд, жжение и сухость во рту, а также боль при приёме пищи. На слизистой оболочке возникают отёк и покраснение, может наступить омертвение сосочков языка. Подобные симптомы чаще наблюдаются при аллергическом стоматите.
Патогенез язвенного стоматита
Механизмы развития стоматита до конца не изучены, но, вероятнее всего, заболевание вызвано реакцией иммунной системы на раздражители. Одна из самых распространённых теорий возникновения заболевания — инфекционно-аллергическая [18] . Согласно ей, стоматит возникает в результате повышенной чувствительности организма к различным аллергенам и микроорганизмам . Важное значение в развитии заболевания имеют аутоиммунные процессы — на слизистой оболочке полости рта обитают различные микроорганизмы, в ответ на их присутствие организм вырабатывает антитела, которые могут атаковать собственные клетки эпителия.
При первых симптомах стоматита под влиянием медиаторов воспаления происходит раздражение чувствительных нервных окончаний . При этом возникает аллергическая реакция немедленного типа с выделением биологически активных веществ, таких как гистамин, брадикинин, ацетилхолин и др. Это приводит к повреждению эпителия слизистой оболочки , расширению стенок сосудов, увеличению их проницаемости, что становится причиной отёка.
К развитию стоматита также могут приводить хронические инфекции желудочно-кишечного тракта и ЛОР-органов. Они способствуют повышению чувствительности к аллергенам и снижению сопротивляемости к микробам.
Хроническое течение и рецидивы могут быть связаны с обострением болезней внутренних органов. Рецидивы обусловлены развитием иммунопатологических реакций на фоне ослабления защитных сил организма.
Классификация и стадии развития язвенного стоматита
Выделяют:
- Травматический стоматит.
- Инфекционный стоматит:
- герпетический;
- везикулярный;
- язвенно-некротический стоматит Венсана.
- Аллергический стоматит.
- Хронический рецидивирующий афтозный стоматит.
- Стоматиты, вызванные интоксикацией солями тяжёлых металлов (свинца, ртути, висмута).
Травматические стоматиты возникают при повреждении слизистой оболочки зубным камнем, краем разрушенной коронки зуба, съёмным зубным протезом, неправильно расположенными зубами. При этом происходит воспаление дёсен, а в дальнейшем — образование язв.
Инфекционные стоматиты. К развитию герпетического стоматита приводит вирус простого герпеса первого типа. При поражении слизистой оболочки сперва появляется воспаление в виде пятна, которое затем превращается в пузырёк с прозрачным либо с мутным содержимым. После этого возникает язва — болезненный покрасневший участок слизистой. В дальнейшем язва превращается в афту — белесоватое внутри образование с покраснением по краям. Затем афта вновь переходит в пятно, и происходит заживление.
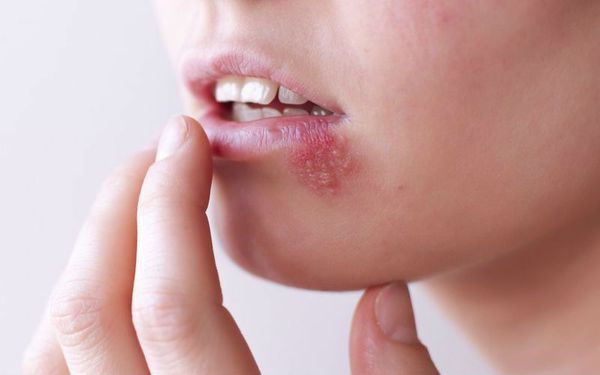
Везикулярный стоматит — острая форма инфекционного заболевания, вызванная везиловирусом. Инкубационный период составляет 2-6 дней, после чего пациент ощущает головную боль, дискомфорт при движениях глаз, общую мышечную слабость, озноб, появляется насморк, боль в горле, повышается температура тела. Больные часто жалуются на увеличение шейных лимфоузлов. При везикулярном стоматите на слизистой оболочке рта появляются пузырьки с красным контуром, наполненные жидкостью. Везикулы расположены на дёснах, губах, языке и внутренней поверхности щёк. Они чувствительны, поэтому приём пищи вызывает боль [10] [13] .
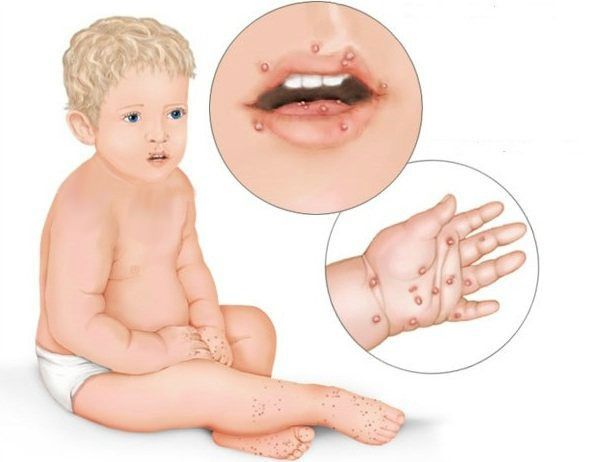
При язвенно-некротическом стоматите Венсана на десневых сосочках появляются поверхностные язвочки, покрытые беловатым налётом. В начале заболевания пациенты испытывают головную боль, общую слабость, у них повышается температура, возникает ломота в суставах. У больных кровоточат дёсны, во рту возникает ощущение жжения и сухости. Боль усиливается при малейшем прикосновении, из-за этого язык при разговоре малоподвижен. Приём пищи и чистка зубов практически невозможны. Усиливается выделение слюны, увеличиваются и становятся болезненными регионарные лимфатические узлы, появляется сильный гнилостный запах изо рта.
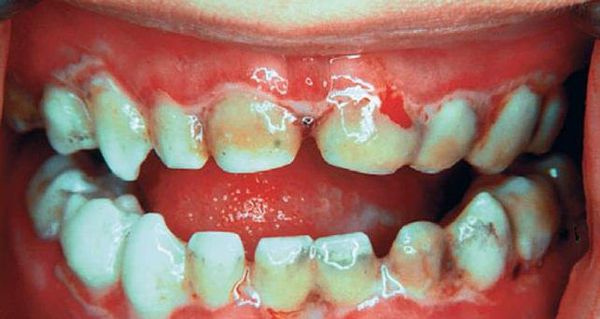
Для аллергического стоматита характерны покраснение и отёк дёсен. При пузырно-эрозивной форме появляется эрозия с беловатым налётом и крупный пузырь на слизистой оболочке твёрдого нёба, который впоследствии разрывается. Аллергический стоматит часто возникает при аллергии на лекарственные препараты. Самая тяжёлая его форма — язвенно-некротическая, при которой сперва появляются язвы, а в дальнейшем происходит отмирание тканей и образование рубцов на поверхности слизистой.
Хронический рецидивирующий афтозный стоматит. Выделяют три формы:
- Фибринозная форма (афта Микулича) — чаще заболевают девочки и женщины в возрасте от 10 до 30 лет. В полости рта появляются резко болезненные одиночные или множественные изъязвления (афты). Количество афт составляет от 1 до 100, в большинстве случаев — 1-6. Заживление происходит за 7-14 дней с образованием нежного рубца или без видимого рубцевания.
- Некротический периаденит (афта Сеттона) — стоматит начинается как глубокая язва, протекает длительно и волнообразно. Количество язв, как правило, от 2 до 10. При заболевании встречается "ползущая" язва, для которой характерны заживление на одном полюсе и рост на другом. Размер язв — от 1 см до значительного поражения участков слизистой оболочки. При заживлении образуется деформирующий рубец.
- Герпетиформный афтозный стоматит — множественные мелкие неглубокие афты, резко болезненные с частыми рецидивами и кратковременными ремиссиями в течение 1-3 лет. Заболевание начинается с небольших эрозий размером 1-2 мм, которые затем увеличиваются и сливаются в обширные эрозивные поверхности. Изъязвления могут поражать любые участки полости рта.
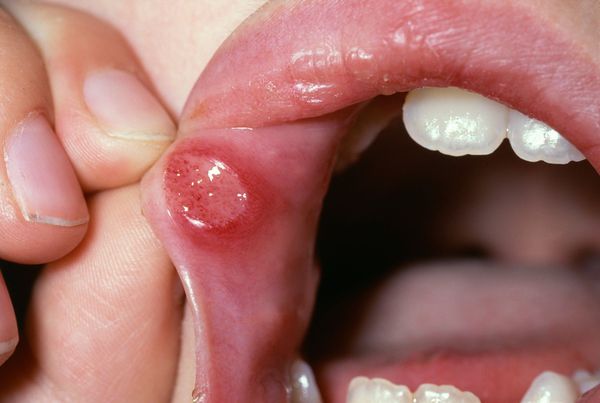
Осложнения язвенного стоматита
Длительное воздействие слабого раздражителя, например зубного протеза, приводит к разрастанию участков слизистой оболочки щёк, губ, нёба. Вследствие этого может развиться лейкоплакия — заболевание, поражающее слизистую оболочку и приводящее к её визуальным и структурным изменениям. На начальных стадиях болезнь проявляется ороговением и покрытием белесым налетом слизистой нёба, дёсен, языка, внутренней стороны щёк. В дальнейшем возможно образование злокачественной опухоли.
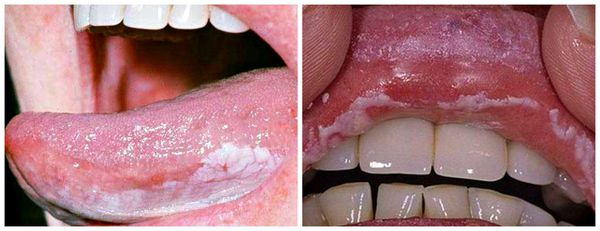
При язвенном стоматите нередко кровоточат дёсны, в отдельных случаях могут выпадать зубы. Также при заболевании снижается иммунитет, из-за чего организм более подвержен инфекциям. Речь больного становится осипшей или хриплой, что чревато возникновением ларингита — болезни горла и связок.
Диагностика язвенного стоматита
На приёме врач расспросит пациента , как давно проявились первые симптомы заболевания, какова их интенсивность, возникали ли подобные случаи ранее. Также доктору необходимо знать о сопутствующих и перенесённых заболеваниях и аллергологическом статусе.
При осмотре ротовой полости стоматолог обратит внимание на зубные отложения, наличие острых краёв коронок зубов, на состояние ортопедических конструкций, патологическую стираемость зубов.
В ряде случаев потребуется лабораторная диагностика. Для этого из полости рта берётся мазок, который поможет выявить возбудителя и подобрать лекарственные препараты.
При аллергическом стоматите дополнительная диагностика может включать биохимический анализ слюны с выявлением активности ферментов. Также может потребоваться определение болевой чувствительности слизистой оболочки и гигиеническая оценка протезов.
Дифференциальную диагностику проводят с трофической язвой, с изъязвлённой опухолью, туберкулёзной и сифилитической язвами, стоматитом Венсана.
Инфекционный стоматит дифференцируют с другими вирусными заболеваниями (везикулярным стоматитом, ящуром и др.), а также с аллергическим стоматитом. Пузырно-эрозивные поражения при аллергическом стоматите слизистой оболочки рта следует отличить от пузырчатки, многоформной экссудативной эритемы, герпетического стоматита.
Лечение язвенного стоматита
Основная цель терапии состоит в том, чтобы уменьшить боль и ускорить заживление. Прежде всего необходимо устранить раздражители, которые причиняют дискомфорт пациенту. Далее следует уменьшить симптомы настолько, насколько это возможно.
Для лечения стоматита назначают полоскания растворами фурацилина, мирамистина, хлоргексидина, перекисью водорода. Полоскания уменьшат боль и зуд, очистят ротовую полость от остатков пищи, которые травмируют повреждённые участки.
При сильной боли назначают аппликации с обезболивающими средствами — "Камистадом", "Лидокаин асептом". Лечение различных форм стоматитов будет отличаться.
Инфекционный стоматит. При лечении в первую очередь необходимо понять, вследствие какой проблемы с иммунитетом возникло это состояние, и укрепить защитные силы организма. Для этого внутримышечно вводят "Продигиозан", полость рта обрабатывают антисептиками, протеолитическими ферментами, назначают УФ-терапию [11] .
Везикулярный стоматит. Для уменьшения симптомов будут полезны полноценный отдых, обильное питьё, приём жаропонижающих препаратов. Также слизистую оболочку рта обрабатывают антисептиками ("Супрастин", "Гексэтидин", "Пипольфен") и применяют противовирусные мази — риодоксоловую и теброфеновую. Часто назначают антигерпетические препараты — "Фамцикловир", "Ацикловир", "Валацикловир". Если придерживаться рекомендаций врача, то симптомы заболевания быстро уходят, и больной выздоравливает.
Язвенно-некротический стоматит Венсана. При лечении тщательно удаляют зубные отложения, обрабатывают слизистую оболочку полости рта антисептиками и назначают приём поливитаминов (например, "Компливита").
Аллергический стоматит. Лечение заключается в устранении причины аллергии и приёме внутрь антигистаминных препаратов. В тяжёлых случаях аллергического стоматита вводят внутривенно раствор тиосульфата натрия. При лечении в стационаре назначают капельное вливание гемодеза, изотонического раствора хлорида натрия, полиглюкина, а также приём кортикостероидов.
Хронический рецидивирующий афтозный стоматит. При местном лечении устраняют травматические факторы, полоскают рот тетрациклином (250 мг на 5 мл воды 4 раза в день в течение 5-7 дней), делают аппликации с кортикостероидами и антибиотиками, назначают обезболивающие. При глубоких язвах применяют протеолитические ферменты.
Общее лечение включает приём препаратов:
-
, рифампицин (две капсулы дважды в сутки); (по одной таблетке дважды в сутки в течение 20 дней); (10 мл 30 % раствора внутривенно один раз в сутки или 1,5-3 г внутрь);
- "Продигиозан" (начинают с 15 мкг один раз в пять дней и увеличивают дозу до 100 мкг); (50 мг три раза в сутки два дня подряд в неделю или 150 мг однократно);
- "Делагил" (по одной таблетке один раз в день);
- "Колхицин" (по одной таблетке дважды в день в течение двух месяцев);
- "Аевит" (1 мл один раз в день внутримышечно в течение 20 дней);
- "Гистаглобулин" (2 мл подкожно один раз в три дня) [11] .
Стоматиты при интоксикациях солями тяжёлых металлов и химическими растворами. Если на слизистую попало химическое вещество, необходимо сразу смыть его нейтрализующим раствором. Дальнейшее лечение пациентов с химическими ожогами проводится обезболивающими и антисептическими средствами и препаратами, ускоряющими восстановление эпителия. Также важна высококалорийная диета. При обширных рубцах показано оперативное вмешательство [15] .
Прогноз. Профилактика
При своевременном обращении к врачу и адекватном лечении прогноз благоприятный [12] . Тяжелее всего поддаётся терапии хронический рецидивирующий афтозный стоматит. Для профилактики рецидивов следует:
- исключить контакты с провоцирующими факторами;
- придерживаться диеты;
- соблюдать гигиену полости рта;
- своевременно лечить инфекции;
- отказаться от вредных привычек [7][12] .
Для предпреждения стоматита важно следить за состоянием зубов: регулярно посещать стоматолога, вовремя лечить кариес, снимать зубные отложения.
Небо – это костно-мышечная перегородка, отделяющая полость рта от глотки и носа. Основные его функции заключаются в распределении потоков воздуха в ротовой полости и носоглотке при разговоре, а также препятствие попадания пищи в полость носа во время приема пищи.
Болезненность неба может сигнализировать о серьезных патологиях, развивающихся в полости рта. При несвоевременном обращении к стоматологу воспаление чревато патологическими изменениями всей зубочелюстной системы и ухудшением общего состояния организма.
Содержание
Специалисты

Маметьев Евгений Сергеевич
Опыт работы — 14 лет

Литвин Ирина Борисовна
Опыт работы — 31 год

Радько Оксана Юрьевна
Опыт работы — 17 лет

Сорокин Александр Максимович
Опыт работы — 9 лет

Гусарова Еленa Сергеевнa
Опыт работы — 11 лет

Герасимова Яна Олеговна
Опыт работы — 14 лет
Причины воспаления
Среди наиболее частых причин воспаления неба выделяют травмы и вирусные инфекции. Рассмотрим полный список факторов, способствующих развитию болевых ощущений верхнего неба.
- Инфекционные заболевания полости рта (стоматит).
- Нарушение функции слюноотделения (слюнокаменная болезнь, мукоцеле).
- Панникулит – воспаление подкожно-жировой клетчатки вследствие инфекций или травм.
- Воспаление миндалин (ангина, фарингит, тонзиллит).
- Неврологические заболевания.
- Дисфункции челюстных суставов.
- Травматические поражения слизистой оболочки полости рта при чистке зубов жесткой щеткой или употреблении грубой пищи.
- Травмы неба, слизистой оболочки щек, десен вследствие аномалий развития зубов.
- Воздействие термических, химических и физических раздражителей (ожоги).
- Онкологические новообразования в полости рта.
- Предраковые состояния (лейкоплакия).
- Сиалометаплазия – доброкачественное образование на слюнных железах, достигающее 2 см в диаметре.
- Заболевания зубочелюстной системы (периодонтиты, пульпиты, кариес).
- Неправильно изготовленная ортопедическая конструкция.
- Аллергическая реакция на материал протезов.
Нередко дискомфортные ощущения человек испытывает в случае сильного обезвоживания, которое наблюдается при чрезмерном потоотделении, нарушениях работы мочевыделительной системы, приеме некоторых лекарственных препаратов.
Симптомы
Клиника поражения твердого или мягкого неба весьма специфична. Симптомы напрямую зависят от причин.
Травмы слизистой оболочки
Травмы – частая причина болезненности неба как у взрослых, так и у детей. В области воздействия механического или термического раздражителя развивается небольшая рана, которая служит входными воротами для бактерий. Как следствие – слизистая оболочка отекает, становится гиперемированной, болезненной. На небе появляются небольшие царапины, ранки, язвочки, волдыри. Размножение бактериальной флоры провоцирует инфекционные заболевания всей полости рта.
Предраковые состояния (лейкоплакия)
Предрасполагающим фактором лейкоплакии служит употребление чрезмерно горячей или грубой пищи. Состояние характеризуется уплотнением слизистой оболочки в виде узелковых новообразований. У заядлых курильщиков воспаленное небо окрашивается в серовато-беловатый цвет.
В большинстве своем течение лейкоплакии бессимптомно. Однако при отсутствии лечебной терапии заболевание может перейти в злокачественную форму и проявляться общим недомоганием, потерей аппетита, сильной болезненностью неба.
Вирусные и бактериальные инфекции носоглотки
Инфекционное поражение неба характеризуется покраснением, отеком, формированием язв. При этом человек испытывает сухость, болезненность, жжение и першение в горле. В случае бактериального воспаления на небе появляется беловатый налет.
Воспалительные процессы в челюстных суставах
При воспалении суставов ощущается болезненность, иррадиирующая в соседние органы и ткани.
Сиалометаплазия
Данное заболевание характеризуется появлением доброкачественных новообразований в виде пузырьков. После достижения определенных размеров они лопаются, оставляя маленькие язвочки на слизистой оболочке. Ведущими проявлениями состояния являются припухлость и незначительная болезненность.
Нарушенное слюноотделение
Вследствие формирования кисты и закупорки слюнных протоков сдавливаются кровеносные сосуды. Это приводит к болезненности головы и шеи.
Заболевания зубов
Кариозные поражения зубов приводят к инфицированию костной ткани и последующему образованию кисты в области верхушки корня. Как следствие – болевые ощущения в области кариозного зуба (преобладающие в ночное время), неприятный запах изо рта, гиперемия и отечность слизистой оболочки, повышение температуры тела, абсцессы со свищом.
Дополнительно при воспалениях неба будут выраженные реакции на температурные и химические раздражители, боли при глотании, приеме пищи, контакте языка с небом.
Как лечить воспаленное небо
Определение лечебной тактики и выявление причины воспаления проводятся во время осмотра у стоматолога. Если первопричиной являются заболевания зубов, то осуществляют следующие мероприятия:
-
; ;
- заполнение каналов противовоспалительными пастами; .
После лечения для снятия воспаления назначают:
- полоскания солевыми растворами, отварами трав (ромашки, шалфея, коры дуба, календулы) для устранения отека неба, гиперемии;
- противовоспалительную терапию;
- антибиотикотерапию.
Не стоит заниматься самолечением. Препараты и их дозировки подбирает стоматолог после оценки состояния полости рта и определения причины воспаления.
Если эффект от терапии отсутствует, то проводят хирургическое лечение: вскрытие гнойных очагов, удаление пораженного зуба.
В случае предраковых состояний пациента направляют на консультацию онколога и челюстно-лицевого хирурга. При заболеваниях миндалин лечение заключается в противовирусной, противовоспалительной терапиях, полоскании горла.
При частой болезненности неба не стоит злоупотреблять обезболивающими спреями и гелями. Данная тактика приведет к тому, что вовремя не будет распознан патологический процесс зубов, мягких тканей.
Профилактика
Чтобы предупредить развитие воспалительного процесса, следует придерживаться ряда важных профилактических мероприятий, среди которых выделяют:
- Соблюдение гигиены полости рта: чистка зубов после каждого приема пищи или не реже 2 раз в день.
- Проведение профилактических осмотров у стоматолога 1 раз в полгода.
- Наблюдение у онколога при подозрении на предрак или злокачественное новообразование.
- Своевременное лечение заболеваний ЛОР-органов, консультации отоларингологов.
- Укрепление иммунитета.
- Отказ от вредных привычек.
- Ограничение употребления продуктов, раздражающих слизистую оболочку неба.
Оказание помощи в наших клиниках
Воспаление неба – явление нередкое и, в некоторых случаях, опасное. Специалисты наших клиник в Москве предлагают широкий спектр лечебно-диагностических мероприятий, которые подбираются индивидуально для каждого пациента.
В зависимости от клинической ситуации врачи назначают консультации узких специалистов: онкологов, отоларингологов, челюстно-лицевых хирургов. В своей ежедневной практике врачи руководствуются современными протоколами лечения и используют качественные лекарственные препараты, материалы.
Чтобы записаться на прием к врачу-стоматологу, свяжитесь с нами по телефону или заполните форму на сайте.
Источники информации
- Доктор медицины Аттила Финта / Земмельвейсский университет / 1-е отделение патологии и экспериментального рака: Патологии ротовой полости
- Анисимова И.В., Недосеко В.Б., Ломиашвили Л.М. - Клиника, диагностика и лечение заболеваний слизистой оболочки рта и губ.
- Барер Г.М., Волков Е.А. - Терапевтическая стоматология. Заболевания слизистой оболочки полости рта.
Возможно Вам будет интересно
Вопросы и ответы
✅ Что делать, если опухло небо?
При появлении отека и гиперемии неба следует сразу же обратиться к стоматологу. Врач проведет осмотр, после чего назначит соответствующую лечебную терапию. Крайне не рекомендуется самостоятельно выбирать препараты и регулировать дозировки лекарственных средств. Неправильно составленная схема лечения грозит ухудшением состояния и развитием тяжелого патологического процесса.
хирург‑имплантолог, стоматолог‑хирург, врач высшей категории
✅ Каковы симптомы воспаления твердого неба?
При воспалении твердого неба около передних зубов будет ощущаться отек, гиперемия и болезненность, повышение температуры тела до субфебрильной. Лечебная тактика в первые дни воспаления включает в себя антибактериальную и противовоспалительную терапии.
хирург‑имплантолог, стоматолог‑хирург, врач высшей категории
Статью проверил эксперт
Климович Виктория Борисовна
Квалифицированный специалист в области ортодонтии, челюстно-лицевой хирургии и эстетической реставрации зубов, опыт работы - 11 лет
Стоматит или воспаление слизистой оболочки ротовой полости — одна из наиболее часто встречающихся патологий в стоматологии. С проявлением заболевания — белесой небольшой болезненной язвочкой с округлыми краями, каждый сталкивался хотя бы один раз. Образование может располагаться на языке, небе, десне, губе, внутренней поверхности щек и сопровождаться проявлениями воспалительного процесса — покраснением, отеком, локальным повышением температуры, болью. Заболевание может ограничиться только покраснением одного или нескольких участков слизистой или перейти в стадию язвообразования.

Почему появляется стоматит?
Стоматит не является заразным заболеванием и возникает в качестве ответной реакции иммунной системы на снижении общего иммунитета, обострение хронических заболеваний. Исключение составляет герпетический стоматит, передаваемый воздушно-капельным и контактным путями. При различных механических травмах, нанесенных рыбной косточкой, острым краем зуба или коронкой, патология является защитной реакцией на повреждение слизистой оболочки.
Стоматит – причины и факторы, запускающие процесс воспаления в полости рта:
- Механическое повреждение слизистой – прикусывание внутренней стороны щеки, укол острым предметом, травма от расколовшегося зуба или неудачно поставленной коронки, натирание десны зубным протезом и т. д.
- Химический или термический ожог – употребление кислой или горячей пищи, крепких алкогольных напитков.
- Никотиновый стоматит – раздражение с последующим воспалением вследствие воздействия агрессивными компонентами в составе табачных изделий.
- Плохая гигиена – при недостаточном уходе за полостью рта происходит бурный рост микроорганизмов, вызывающих воспаление.
- Аллергическая реакция.
Чаще всего от стоматита страдают дети, но и у взрослого населения процент возникновения этого заболевания велик. Если детский вариант болезни, как правило, развивается на фоне инфекции, попавшей в ранку во рту, то у взрослых пусковым механизмом будут ОРВИ, глистные инвазии, ВИЧ-инфекции, обострение хронических заболеваний.
Проявления стоматита
Заболевание проходит пять стадий развития:
- Вначале наблюдается появление покраснения на одном или нескольких участках слизистой оболочки рта, слегка возвышающееся относительно невоспаленных областей. Образование имеет округлые или овальные очертания.
- Место воспаления становится горячим, отечным и болезненным.
- На пятне появляется белый или сероватый налет – образуется язва. При соскабливании некротической ткани эрозия кровоточит.
- Количество и размер язв увеличиваются. Наибольшее количество наблюдается на языке (боковой поверхности), внутренних поверхностях губ и языка.
- Толщина фиброзного налета увеличивается, в слизистом слое скапливается инфильтрат.
Далее воспаление стихает и постепенно язвенный дефект заживает, либо переходит в хроническую форму и распространяется на всю полость рта.
Как проявляется стоматит во рту: от больного при разговоре исходит неприятный запах, часто беспокоят сильное жжение, болезненность; постоянно обильно выделяется слюна; боль лишает возможности нормально употреблять пищу.
При сильном поражении слизистых температура тела может повыситься до 38 С° и выше, также возможно увеличение лимфатических узлов, общая слабость. Характерным признаком стоматита являются частые повторы – рецидивы. Периодичность составляет от нескольких дней до нескольких месяцев. При своевременном обращении к врачу и при наличии хорошего иммунитета проявления стоматита значительно уменьшаются через 4-5 дней лечения. Запущенное заболевание может длиться до двух недель. Наличие иммунодефицита ухудшает течение болезни и увеличивает сроки лечения.
Классификация и стадии стоматита
В течении болезни выделяют острую и хроническую форму, что важно при лечении. По причине, вызвавшей патологию, существует травматический стоматит, бактериальный, вирусный, грибковый, протезный (на фоне ношения зубных протезов), аллергический, медикаментозный (из-за раздражения слизистой препаратами), лучевой (при облучении).
Отдельно стоит афтозный стоматит — разновидность патологии, сопровождающаяся развитием афт. Афта является видом эрозии, для которой характерна болезненность при раздражении поверхности (контакте с пищей, зубной щеткой, языком), зуд, жжение, а также хроническое рецидивирование. В среднем, заболевания проявляется от 3 для 6 раз за год.
По глубине поражения заболевание бывает поверхностным и глубоким. В зависимости от локализации выделяют стоматит на языке, небе, щеке, десне.
Диагностика стоматита
В большинстве случаев диагноз не вызывает затруднений. Врач опрашивает и осматривает больного, и на основании полученных характерных данных выносит предварительный диагноз и назначает лечение. Иногда для успешного устранения патологии необходимо определить возбудителя, для этого с поверхности язвы сдаются мазки с целью рассматривания под микроскопом, посева на питательные среды либо выполнения ПЦР-анализа.
Лечение стоматита
Прежде всего, необходимо исключить фактор, провоцирующий развитие заболевания, например, посетить стоматолога с целью проведения гигиены полости рта, устранить острый край зуба, мыть руки перед едой и т. д.
Второй важный момент — изменение питания. Необходимо временно убрать их рациона острую, кислую и грубую пищу, чтобы дополнительно не травмировать и не раздражать слизистую оболочку. Среди лекарственных препаратов основную роль играют средства для местного воздействия, в тяжелых случаях применяется системная терапия.
Рекомендованные лекарства
Выбор препаратов зависит от причины заболевания, обычно сочетаются обезболивающие и этиотропные (направленные на возбудителя) средства. Принципы лечения стоматита у взрослых:
- Можно наносить гель «Камистад», содержащий лидокаин и успокаивающий экстракт ромашки.
- Для обеззараживания – орошение слизистой или примочки с хлоргекседином, фурацилином.
- При грибковой природе – средства на основе клотримазола, раствор и гель «Кандид».
- Бактериальная, вирусная инфекция – таблетки для рассасывания «Имудон».
- Для ускорения заживления и создания защитной пленки – масло шиповника, облепихи, подсолнечника, витамин А, стоматологическая паста с солкосерилом, гели «Афтофикс» и «Герпенокс».
Для точечного нанесения удобно использовать гель или мазь от стоматита, например, «Метрогил Дента», «Холисал», «Нистатин».
Можно ли при стоматите полоскать рот? Нужно, поскольку полоскание является одним из методов лечения. Используются отвары на основе зверобоя, тысячелистника, ромашки, календулы, коры ивы, шалфея, чабреца, подорожника. Частота применения составляет 3–6 раз в день.
Чем лечить стоматит у взрослых в домашних условиях? После устранения причины (по возможности) можно использовать действенное средство – раствор соды. Для этого 1 ч. л. соды размешивают в 200 мл горячей воды, дают немного остыть и теплым раствором полощут рот 7–8 раз в день. Средство подсушивает, уменьшает воспаление, дезинфицирует слизистую, тем самым ускоряя заживление. Как правило, не вызывает побочных реакций. Для лечения стоматита может применяться лазер, прицельно действующий на все виды микроорганизмов. Манипуляция безболезненна и безопасна, проводится детям и взрослым.
Лечение стоматита у детей
Заболевание сопровождается болью во время приема пищи, поэтому больные часто отказываются от еды. Дети, помимо этого, могут плакать, кричать за столом, пытаться потрогать воспаленную область пальцами или просто показывать на рот и жаловаться. Как вылечить стоматит у ребенка – основные аспекты:
Мозоль — локальное утолщение либо уплотнение участка кожи белого, желтоватого или серого оттенка. Может быть сухой или влажной, от типа образования зависит тактика лечения. Характерный симптом — боль при движении и надавливании, что мешает вести привычный образ жизни. Бороться с проблемой можно при помощи консервативных и хирургических методов, успех терапии напрямую зависит от того, насколько устранен фактор, спровоцировавший появление мозоли.
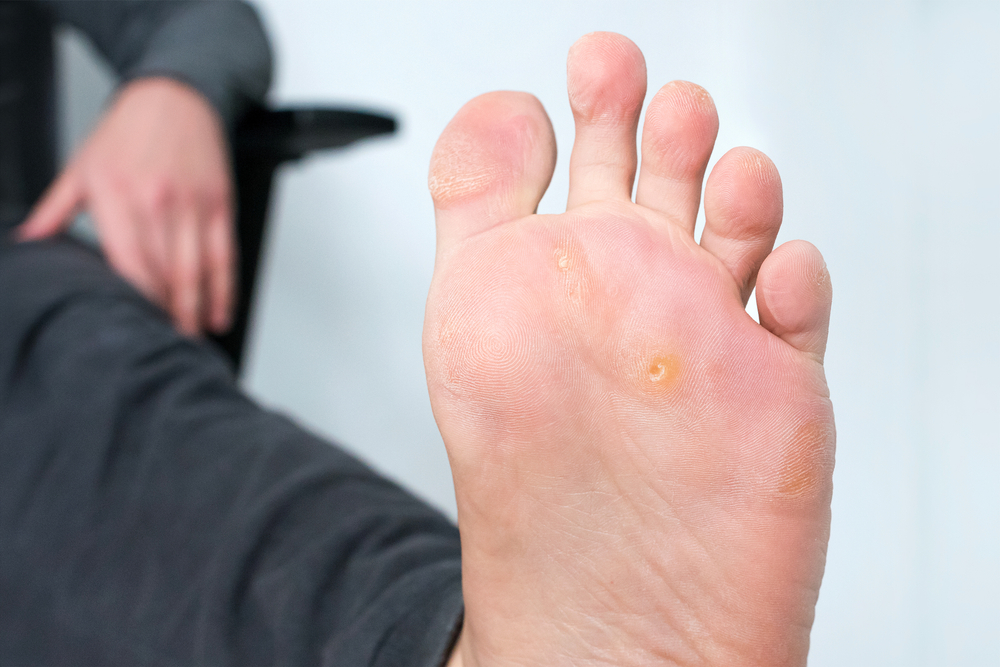
Чем раньше вы начнете бороться с мозолями, тем легче от них избавиться
Виды мозолей
По типу формирования и ведущему патологическому процессу выделяются четыре основных вида мозолей:
- Влажные или мокрые (в народе – водянка). Являются пузырем с жидкостью внутри – прозрачной лимфой или розоватой, с примесью крови. Мягкие по структуре, сопровождаются болезненностью, мешают передвижению. Если мозоль лопается, то скопившаяся в пузыре жидкость вытекает наружу, нередко после этого образование кровоточит в ответ на движение стопой. При сохраняющемся воздействии негативного фактора мокрая мозоль трансформируется в сухую.
- Твердые или сухие. Представляют собой участок уплотненной отмершей кожи, под которым сформировалось полупрозрачное образование в форме конуса (конусовидные мозоли) либо пластины малых размеров (плоские мозоли). Являются превалирующим типом по сравнению с остальными — именно с данной патологией обращаются на прием чаще всего. Типичные места образования сухих мозолей — пятки, выступающие части суставов, а также пальцы ног, особенно с тыльной и боковых сторон. При надавливании на поверхность возникает боль из-за вдавливания в ткани твердой структуры.
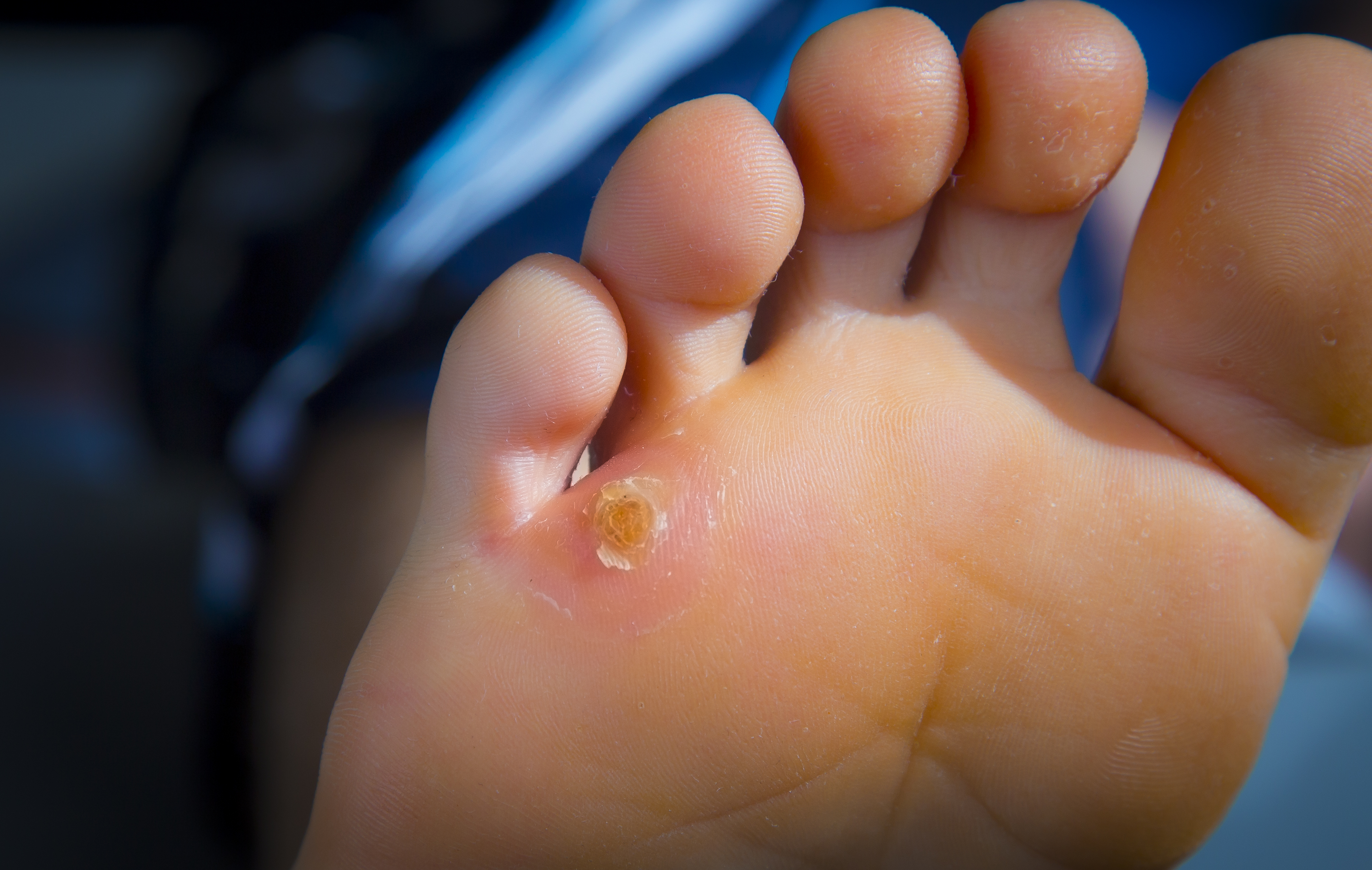
- Натоптыши. Относятся к сухим мозолям, но выделяются в отдельную группу, поскольку не имеют четких границ. Представляют собой уплотненную кожу, претерпевшую изменения в результате постоянного механического воздействия — трения либо давления. Не имеют стержня, могут годами присутствовать на коже, доставляя боль, жжение, дискомфорт при ходьбе, беге, физической работе. Если не надавливать на образование, то симптомов не возникает. Обычно такие мозоли наблюдаются на пальцах ног со стороны подушечек. Отличительная черта натоптышей — большая площадь образования по сравнению с мозолями, размер которых не превышает нескольких миллиметров.
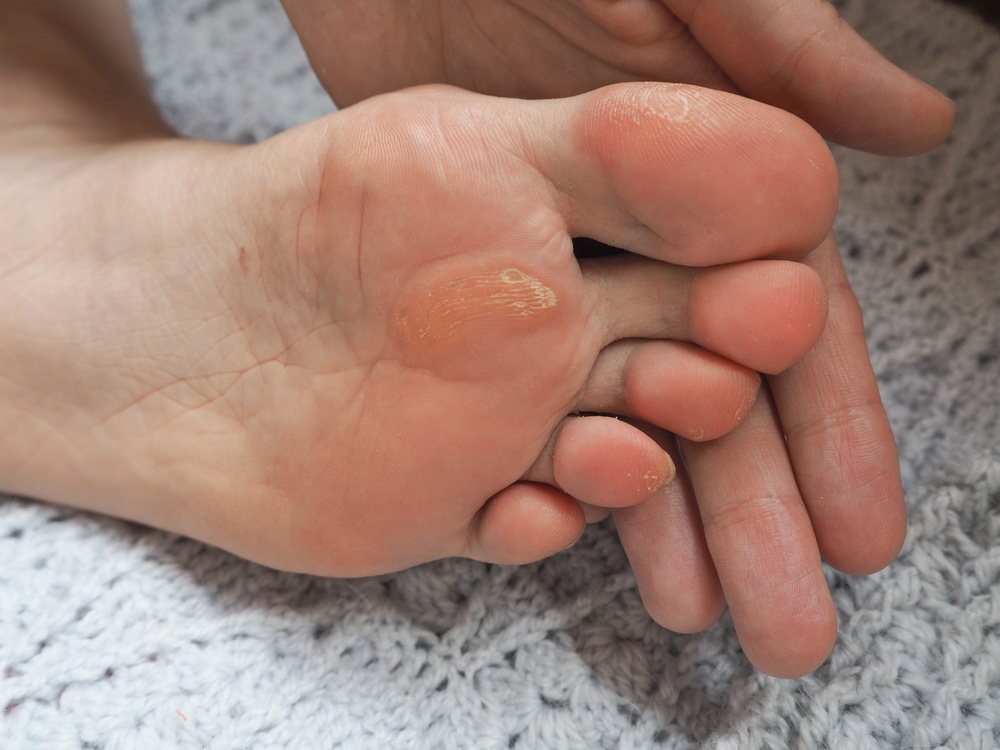
- Стержневые или врастающие. Также представители сухих мозолей, отличающиеся образованием стержня длиной до 4 мм, который уходит вглубь тканей из-за чего данную патологию сложно вылечить окончательно. Обычно стержневые мозоли формируются на стопах — пяточных и пальцевых поверхностях. При ходьбе постоянно происходит надавливание на образование, стержень является дополнительным болевым раздражителем. Отличительный признак — углубление в центре сухой поверхности.
Недавно сформировавшиеся мозоли нередко окружены покрасневшей кожей, при длительном течении ткани вокруг могут истончаться, высушиваться.
Причины образования мозолей
При травматизации, истирании в слоях кожи развивается защитная воспалительная реакция, задачи которой ускорить восстановление, отделить поврежденные, неподлежащие восстановлению, ткани. Любая мозоль на ноге или руке начинается с покраснения, отека и боли как проявления воспаления. На месте негативного воздействия формируется пузырь, наполненный лимфой, при повреждении кровеносного сосуда к ней добавляется кровь. Крышка пузыря ограждает раневую поверхность от дополнительного повреждения, а также попадания микроорганизмов.
Далее возможны два пути — в случае прекращения давления, трения и иной травматизации на раневой поверхности образуется новый эпидермис, оболочка пузыря лопается и сходит. При продолжении воздействия на кожу продолжается воспалительная реакция, в ходе которой происходит уплотнение эпидермальных клеток. Данная функция также является защитной, поскольку предполагает отграничение глубже расположенных тканей от внешних повреждений.
Причины появления мозолей на ногах следующие:
- Неудобная, тесная обувь, например, туфли, натирающие кожу ремешком или ботинки с узким носиком. Нередко мозоли формируются у военнослужащих при ношении жестких сапог или у девушек и женщин при переходе от свободной зимней обуви к более тесной — весенней и летней.
- Высокий каблук. Данный фактор следует выделить отдельно, поскольку он не обязательно указывает на неудобную обувь. Обычно приводит к появлению мозоли на пятке, первом, втором или четвертом пальце стопы.
- Ортопедические патологии — плоскостопие, косолапость, деформация голеней, укорочение одной конечности, пяточная шпора, вывих и подвывих ноги.
- Иные заболевания костей и суставов, приводящие к изменению их формы – артриты, артрозы.
- Ожирение. Лишние килограммы создают дополнительное давление на кости, которые в свою очередь давят на кожу стоп, прижимая ее к обуви.
- Несоблюдение личной гигиены, неправильный уход за ногами.
К образованию мозолей на пальцах рук приводит физическая работа, сопровождающаяся однообразными движениями, например, забивание гвоздей или распилка дров, перекапывание грядок, стрижка деревьев и кустов секатором. У студентов на пальцах нередко формируются участки огрубения кожи наподобие натоптышей из-за натирания данной области ручкой при записи лекций.
Влажные и сухие мозоли образуются при ношении гипсовой повязки на любом участке тела, возникая из-за трения твердой лонгеты о кожу с ее последующей травматизацией.
Диагностика мозолей
В абсолютном большинстве случаев врач-дерматолог устанавливает диагноз при первом посещении, этому способствуют типичные жалобы, определенные провоцирующие факторы и характерный внешний вид.
В отдельных случаях требуется провести сравнение прежде всего с подошвенными бородавками, которые внешне напоминают мозоли. Признаки бородавки — повышенная чувствительность и боль при ее прокручивании, при этом для мозоли характерно возникновение болевого синдрома при надавливании, а прокрутить ее практически не получится.
Также у части пациентов нужно исключить воспаление суставов и врожденную особенность строения кожи, при которой имеется ее повышенное ороговение. При осмотре дерматолог может использовать дерматоскоп, позволяющий детально рассмотреть поверхность образования. Мозоли не требуют лабораторных или инструментальных обследований. В случае необходимости врач может назначить следующие исследования:
- Общий анализ крови для выявления уровня воспаления в организме, важен при изменении окружающих тканей, покраснении и отечности кожи над суставами;
- Биохимический анализ крови на сахар и общий анализ мочи при подозрении на сахарный диабет.
Дерматолог направляет пациента на консультацию к узкому специалисту при обнаружении отклонений в анализах либо при подозрении на иные заболевания, ставшие причиной местного уплотнения кожи.
Лечение мозолей
Успешная терапия мозолей напрямую зависит от устранения негативного фактора, если это невозможно, то необходимо максимально уменьшить воздействие на кожу. Что можно предпринять:
- сменить узкую обувь на более просторную;
- отказаться от высоких каблуков;
- использовать в обуви специальные прокладки, в том числе — изготовленные самостоятельно из плотной мягкой ткани, резины или войлока;
- носить ортопедические стельки и обувь при плоскостопии и косолапости;
- нормализовать массу тела;
- ввести в привычку регулярно ухаживать за ногами.
Если мозоль образовалась на руке, то используются прокладки, разделяющие соседние фаланги, либо специальные рукава и чехлы для защиты боковых поверхностей и кончиков пальцев. Существует два основных способа, как убрать мозоль — медикаментозное лечение и хирургическое. В первом варианте устранение образования и заживление происходит благодаря нанесению лекарственных средств для местного применения, во втором — мозоль устраняется с помощью ее физического удаления разными способами.
Медикаментозное
Лекарственные средства, используемые для лечения сухих мозолей и натоптышей, представляют собой крема или мази для местного нанесения. По типу действия препараты можно разделить на следующие группы:
- Растворяющие твердые ткани — кератолитики. Основными действующими веществами являются мочевина, салициловая кислота, сера, бензойная кислота.
- Смягчающие. Содержат масла папайи, амаранта и других растений.
- Увлажняющие. В качестве действующих компонентов выступают питательные масла.
- Заживляющие. Могут содержать пантенол, гемодериват, масло чайного дерева.
- С обезболивающим эффектом. На основе новокаина или лидокаина.
Как правило, многие производители выпускают средства с комплексным действием, например, кератолитическим и анестизирующим или увлажняющим и заживляющим. Перед наложением мази или крема рекомендовано распарить мозоль, провести пилинг для максимального очищения поверхности от ороговевших клеток. После данных манипуляций нанести препарат, сверху прикрепить компресс, который позволит предотвратить средство от растекания и увеличить время его воздействия.
Влажные мозоли лечатся по тому же принципу, что и иные раневые поверхности. Их дезинфицируют, наносят подсушивающие и заживляющие средства, сверху накладывают повязку. В случае присоединения инфекции применяют антибактериальные мази или кремы.
Операционное
Манипуляция начинается с обезболивания — врач обкалывает мозоль местным анестетиком, таким образом исключаются болевые ощущения. После этого удаляется слой ороговевшей кожи над и вокруг мозоли, позволяя отчетливее обозначить ее границы. Образование удаляется путем перпендикулярного разреза цилиндрической формы вглубь тканей длиной до 10 мм. По завершению процедуры раневую поверхность обрабатывают антисептиком, тампонируют и ведут открытым способом.
Альтернативными способами являются менее травматичное устранение мозолей и натоптышей с помощью лазера, жидкого азота, электрокоагуляции или радиоволновой аппаратуры. Как правило, к хирургическому удалению прибегают при неэффективности более щадящих методов.
Профилактика мозолей
Для предупреждения появления мозолей необходимо соблюдать следующие несложные правила:
- ношение мягкой и не тесной обуви с плотной подошвой;
- использование средств защиты при работе — перчаток, наколенников;
- регулярный уход за кожей, подвергающейся постоянной травматизации;
- пиллинг и обработка пемзой областей ороговения кожи;
- надевание носков, особенно в тесной обуви.
Мероприятия по предупреждению образования мозолей особенно важно проводить группам лиц, у которых снижена скорость заживления тканей в связи с имеющимися заболеваниями. Прежде всего, это люди, страдающие сахарным диабетом, хронической венозной недостаточностью, облитерирующим атеросклерозом, а также у больных в возрасте.
Гигиена ног
Предотвратить появление мозолей помогут такие гигиенические мероприятия, как ежедневное мытье ног теплой водой с мылом с последующим тщательным обсушиванием кожи и нанесением увлажняющих лосьонов или кремов. Желательно использовать специализированные средства для ног, а не парфюмированную косметику для тела или лица. Если нет возможности увлажнять и смягчать кожу ног каждый день, то необходимо делать это периодически — после физической работы, бега, плавания в соленой воде, а также в холодное время года.
Применение антиперсперанта для ног снижает потоотделение, за счет чего уменьшается трение об обувь. Препараты на основе талька либо спреи наносятся на очищенную кожу, затем надеваются носки.
Читайте также:

