Как избавиться от кондилом на коже
Обновлено: 23.04.2024
Остроконечные кондиломы у женщин - это вирусное инфекционное заболевание, характеризующееся развитием папилломатозных образований на коже и слизистых оболочках аногенитальной зоны, хроническим рецидивирующим течением, широким распространением, высокой контагиозностью.
Эти проявления ВПЧ-инфекции медикам известны - они описаны еще врачами Древней Греции под названием "кондилома". Гиппократ называл их также "половыми бородавками". В конце 60-х годов ХIX века, когда появились новые возможности изучения инфекций, из них были выделены возбудители бородавки на гениталиях - вирусы папилломы человека.
Особенности заболевания:
• Восприимчивость человека высокая.
• Инкубационный период от 1 до 5 месяцев.
• Источник заражения: человек.
• Передача кондилом сексуальному партнеру происходит в 45-70% случаев.
• Возможен их перенос от родителей к детям и внутри детских коллективов.
Интимные кондиломы гинекологи относят к заболеваниям, передаваемым половым путем, а также контактно-бытовым путем. Заразиться кондиломами женщина может при половых контактах во влагалище, прямую кишку, реже - при оральном сексе. Обычный презерватив часто не становится для них непреодолимой преградой. Возможно самораспространение половых бородавок с возникновением новых очагов вне зоны первичного образования. У 50-70% детей, родившихся у инфицированных матерей, происходит вертикальная передача вируса.
Кондиломы у женщин
Вирус способен находиться и размножаться в поверхностном слое эпителия длительно и скрыто, чем определятся сложность своевременной диагностики и высокая частота рецидивирования кондилом в интимной зоне. В настоящее время известно более 100 типов ВПЧ, которые условно делятся на онкогенные и неонкогенные.
10% клинически здоровых женщин являются носителями вирусов. 85% пациенток с типичными остроконечными кондиломами наружных половых органов (НПО) при обследовании выявляются дополнительные очаги ВПЧ-инфекции влагалища и шейки матки в выраженной и маловыраженной формах. Возбудитель обитает в коже и слизистых оболочках половых органов. Количество его находится в четкой связи с состоянием иммунитета - чем он выше, тем меньшее количество вируса содержится в них. Для того, чтобы ВПЧ мог проявить себя как остроконечные бородавки, должно накопиться определенное его количество. А это возможно только при условии снижения местного иммунитета.
Эти данные позволяют рассматривать женщин с кондиломами интимных мест и носительством вируса папилломы как группу высокого риска возникновения интраэпителиальной карциномы шейки матки.
Где растут кондиломы
- Область половых губ,
- Мочеиспускательный канал,
- Слизистая влагалища и его преддверие,
- Малые половые губы,
- Шейка матки,
- Промежность,
- Околоклиторальная зона и
- Область ануса.
В чем опасность для женского здоровья
Чем опасны ВПЧ и кондиломы? У женщин они могут вызывать:
* дисплазии шейки матки (62%),
* инвазивный рак шейки матки (38%),
* кондиломы на интимных местах (51%);
Известны четыре наиболее возможных пути развития:
- Регресс кондилом НПО (15-17%), особенно развившихся во время беременности;
- Более или менее длительная стабилизация процесса без увеличения их числа;
- Интенсивный рост, вызывающий необходимость оперативного вмешательства;
- Озлокачествление в 5% случаев в течении пяти лет.
Как выглядят кондиломы
У женщин кондиломы могут быть различных форм, цвета и размеров. Их цвет может варьировать от бледно-розового, до сероватого или красного. Плоские - чуть возвышаются над поверхностью слизистой оболочки, их практически невозможно обнаружить без специальных методов диагностики, особенно если эти наросты располагаются на слизистой оболочке шейки матки. Например, остроконечные кондиломы внешне напоминают сосочки на тонкой ножке. При слиянии между собой образуются конгломераты, которые напоминают "соцветие цветной капусты" или выглядят как "петушинный гребешок". В любом случае, каждый из видов половых бородавок смотрится на интимном месте неэстетично.
Фото кондилом у женщин
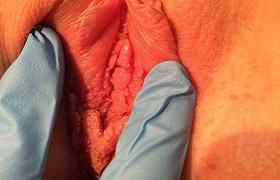
Кондиломы на губе
Фото остроконечных кондилом половых губ с двух сторон. Крупные образования, сливаясь книзу, перекрывают вход во влагалище. Рыхлая, "губчатая" структура и бугристая поверхность.

Кондиломы во влагалище
Фото кондилом на стенках влагалища, которые располагаются в интимной зоне небольшими группами, чаще по боковым и задней стенке. Имеют плоскую, шерховатую поверхность.

Кондиломы вульвы
Единичные крупные остроконечные кондиломы у и входа во влагалище внизу, россыпь множества мелких образований по малым половым губам сдвух сторон. Умеренная "зернистость" вульвы.

Плоские кондиломы
Кондиломы плоского типа с эндофитным ростом. В отличие от остроконечных, они растут вглубь тканей, вызывая структурные изменения, незаметные глазом. На этом фото - уже заметные.

Кондиломы плевы
Фото множественных кондилом по всей окружности девственной плевы, мочеиспускательного канала. Отдельные мелкие очаги по малым половым губам и у входа во влагалище.
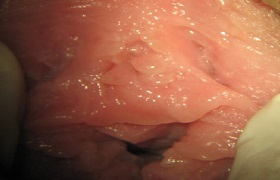
Кондиломы уретры
Отдельные относительно кондиломы уретры - наружного отверстия мочеиспускательного канала в виде "лепестков". Мелкие интимные бородавки по верхней окружности уретры.
Вопросы - ответы по теме
1. "Врач обнаружил кондиломы - что делать?"
Не паниковать. Для начала - сдать анализы на типы ВПЧ. При отрицательном результате, т.е. онкотипы не обнаружены, просто удалить кондиломы. Если анализ положительный, т.е. выявлен тот или тип ВПЧ, то помимо обязательного удаления кондилом с интимных мест, может потребоваться и медикаментозное лечение. Последний вопрос решается в индивидуальном порядке.
2. "Кондилома на попе - отчего выскочила и как избавиться?"
Папиллома на попе появляется из-за внедрения в клетки эпителия вируса. Они иногда чешутся, краснеют и несильно выступают над поверхностью кожи, то это плоская разновидность. Чаще анальные кондиломы и в области ягодиц у девушек выглядят типично, напоминая цветную капусту или петушиный гребень. Риск злокачественного перерождения низкий, но он может повыситься, если образование часто травмируется при бритье, эпиляции глубокого бикини, тесной и грубой одеждой. Избавиться от кондиломы на попе у ребенка или взрослого несложно - обратиться в клинику к врачу!
3. "ВПЧ не обнаружен, а кондиломы есть!"
Очень частый вопрос у молодых женщин и девушек, которым гинеколог находит в интимные кондиломы, связан с недопонимаем того, как может отсутствовать вирус в анализах при наличии этих бородавок. Типичная ситуация, которая возникает от недостатка информации. Надо знать, что если есть кондиломы, не обязательно диагностика покажет наличие ВПЧ, т.к. вирус может быть не активен и наоборот. Из всего известного числа вирусов папилломы (а их медицина знает около 100), только несколько могут вызвать папилломатозные разрастания в аногенитальной зоне. Поэтому отрицательный результат анализа на кондиломы и необнаружение его в анализе мазка не исключает возможность наличия остроконечных кондилом на интимных местах. И, наоборот, их обнаружение на НПО при гинекологическом осмотре совсем не обязательно приведет к "+" заключению лабораторного тестирования на ВПЧ!
4. Как выявить кондилому?
Опытные врачи нашей клиники имеют большой практический опыт в диагностике и лечении кондилом у женщин, девушек, подростков и детей младшего возраста. В зависимости от предполагаемой локализации патологического очага, возраста пациентки и ее генитального статуса, анализы при обнаружении бородавок на гениталиях могут быть следующими:
- Осмотр на кресле,
- Вульвоскопия,
- Аноскопия,
- Кольпоскопия и вагиноскопия,
- Ректоскопия,
- Пальпация уретры,
- Пальцевое исследование прямой кишки,
- Тест с уксусной кислотой,
- Проба Шиллера,
- Онкоцитология.
5. К какому врачу обращаться с кондиломами?
Что касается образований в интимном месте, то здесь все максимально понятно: женщины и девушки могут обратиться к гинекологу, девочкам и подросткам до 16 лет - следует идти к детскому гинекологу, молодые люди - направляются к врачу дерматовенерологу или урологу. Если Вы нащупали кожный нарост на теле, то обращайтесь к дерматологу или онкологу. Проведя осмотр, по показаниям - с помощью специального прибора, специалист поставит точный диагноз и порекомендует, как лучшее и эффективнее избавиться от папиллом.
Как удаляют кондиломы и чем лучше
Обнаружили интимные кондиломы, которые нужно удалить срочно и желательно безболезненно? У женщин прижигание во влагалище, на шейке матки, уретре, анальной зоне, малых половых губах и т.д. заключается в ликвидации непосредственно самих образований, а также удалении атипически измененного, окружающего их эпителия. Медицинские центры Москвы, в том числе и наш, могут предложить разные методы воздействия, которые кардинально отличаются друг от друга: лазерный, радиоволновой, криодеструкция, медикаментозный (смесь кислот). В каждом отдельном случае хороший врач выбирает для конкретной пациентки наиболее ей подходящий, эффективный способ удаления интимных папиллом.
ПРЕДВАРИТЕЛЬНАЯ ДИАГНОСТИКА
• Прием гинеколога + осмотр;
• Расширенная кольпоскопия;
• Онкоцитология (по показаниям);
• ПЦР "скрытые инфекции";
• Анализ на ВПЧ;
• Анализы крови (сифилис, ВИЧ, гепатит В,С).
.jpg)
Обследование позволит точно установить характер процесса, степень распространенности поражений, их локализацию. На основании этих данных наш гинеколог индивидуально для каждого пациента подбирает оптимальный способ. Специалисты клиники прибегают к различным методам устранения этих образований. Индивидуальный подход позволяет добиться наилучших результатов.
В настоящее время наиболее щадящими и эффективными являются следующие способы прижигания кондилом: химический (Солкодерм) и физический (радиоволновым аппаратом).
Радиоволновое удаление кондилом
Удаление кондилом стало значительно лучше и эффективнее с появлением такой разработки, как радиохирургия. Преимуществом радиоволнового метода являются быстрота, отсутствие косметических дефектов и послеоперационных осложнений.
Процедура удаления интимных кондилом радиоволной является безболезненной и не оставляет после себя рубцов или шрамов, так как непосредственного контакта электрода и ткани не происходит. Количество сеансов, необходимых для полного их устранения, определяется после получения результатов предварительного обследования. В нашем медицинском центре прижигание кондилом у женщин в основном осуществляется с помощью аппарата «Фотек» / «Сургитрон».
Чем меньше новообразование и чем раньше провести процедуру лечения, тем выше шанс избежать распространения вируса папилломы человека на соседние ткани. В отличие от "прижигания" жидким азотом, электрокоагулятором или "выпаривания" лазером, при удалении кондилом в интимных местах радиоволновым методом "снимается" тончайший слой измененной кожи или слизистой. Не вызывая ожога окружающих здоровых тканей, радиоволна обеспечивает хороший результат лечения и быстрое заживление. В особо чувствительных зонах интимной области при удалении кондилом / папиллом Сургитроном проводится местное обезболивание.
После данной манипуляции не бывает таких неприятных послеоперационных последствий, как боль, отек, воспаление, которые часто появляются после применения традиционных средств. Длительность заживления после удаления кондиломы аппаратами «Сургитрон» / «Фотек» в 2-2,5 раза меньше, чем у пациентов после электрокоагуляции или прижиганием лазером.
Солкодерм и кондиломы
К химическим методам прибегают в основном в случаях единичных, немногочисленных образований слизистой наружных половых органов. Препарат Солкодерм или Солковагин, смесь органических и неорганических кислот, выбирается в зависимости от месторасположения образования - на кожной поверхности или на слизистой оболочке. Удаление кондилом в Москве солкодермом или солковагином с успехом проводится в течение последних 20 лет специалистами нашей клиники. После процедуры рекомендуется дважды в день (утро-вечер) обрабатывать участок раствором антисептика (Октенисепт, Мирамистин) с последующим нанесением на него противовирусной мази. После отхождения корочки полное заживление происходит в течение 1-2 недель (в зависимости от площади обработки).
Что такое папилломавирусная инфекция (ВПЧ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Борисовой Элины Вячеславовны, гинеколога со стажем в 35 лет.
Над статьей доктора Борисовой Элины Вячеславовны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Папилломавирусная инфекция — это состояние, развивающееся при заражении какой-либо разновидностью вируса папилломы человека (ВПЧ). Возбудители данной группы могут существовать только в человеческом организме, поражая кожу и слизистые оболочки, приводя к появлению папиллом, бородавок, плоских и остроконечных кондилом. [1] [2] [4]

ВПЧ довольно широко распространён в человеческой популяции, особенно среди сексуально активных людей, а это свыше 80% всего населения. До недавнего времени вирусы этой группы считались относительно безобидными, вызывающими лишь косметические дефекты, но последние научные исследования показывают, что проблема гораздо серьёзнее. [9]
На сегодняшний день науке известно несколько сотен штаммов (типов) папилломавирусов . Около 40 из них преимущественно поражают аногенитальную область и передаются половым путём. Особую опасность представляют штаммы высокого онкогенного риска, так как они могут спровоцировать развитие онкологических заболеваний, в том числе рака шейки матки.
Чаще всего заражение происходит в молодом возрасте, как правило, с началом половой жизни, при этом возможно неоднократное инфицирование. Наиболее уязвимой группой в плане вероятности заражения ВПЧ и развития неблагоприятных последствий являются молодые женщины в возрасте 15-30 лет.
Помимо этого ВПЧ может перейти от инфицированной матери к ребёнку, например, при родах. Не исключается и контактно-бытовой способ передачи возбудителя, например, при соприкосновениях и даже при совместном использовании предметов личной гигиены.
К факторам риска, способствующим заражению ВПЧ, развитию хронической папилломавирусной инфекции и её переходу в предраковые состояния с потенциальным перерождением в злокачественную опухоль, относятся:
- иммунодефицит любого происхождения, в том числе вследствие ВИЧ-инфекции, лучевых поражений, применения иммунодепрессантов при трансплантации органов и тканей, лечения цитостатиками и других причин;
- подавленное состояние иммунитета во время беременности;
- раннее начало половой жизни;
- частая смена половых партнёров, незащищённый секс;
- инфицированность высокоонкогенными штаммами ВПЧ;
- заражение одновременно несколькими типами ВПЧ;
- наличие других инфекций, передающихся половым путём, например, герпесвирусной и цитомегаловирусной инфекции, вируса Эпштейна — Барр, гепатитов В и С, гонореи и трихомониаза;
- стресс, истощение, гиповитаминоз, гормональный дисбаланс;
- многократные роды и аборты;
- тяжёлые хронические заболевания, в том числе сахарный диабет;
- вредные привычки (курение, злоупотребление спиртным);
- низкий социальный статус, плохие условия жизни, неудовлетворительная интимная гигиена;
- пренебрежение регулярными профилактическими обследованиями (один из важнейших факторов риска);
- низкий уровень развития медицины в регионе проживания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы папилломавирусной инфекции
Далеко не всегда человек догадывается о наличии в своём организме папилломавирусной инфекции, оставаясь при этом источником заражения для потенциальных партнёров. [1] [2] Дело в том, что заболевание может долгое время протекать бессимптомно: вирус скрыто существует в организме от нескольких месяцев до нескольких лет, никак себя не проявляя. Кроме того, уже имеющиеся проявления инфекции не всегда доступны для наружного обзора. Например, если папилломы, бородавки и кондиломы на открытых участках тела и поверхности гениталий ещё можно заметить самостоятельно, то патологические изменения, локализующиеся на шейке матки, сможет обнаружить только специалист в ходе осмотра с применением соответствующих инструментов.
И всё же существует несколько симптомов, которые прямо или косвенно могут указывать на наличие папилломавирусной инфекции и её неблагоприятных последствий. [3] К ним относятся:
- появление на коже и/или слизистых оболочках каких-либо разрастаний различных форм (на тонкой ножке или с широким основанием, нитевидной, округлой или плоской конфигурации, в форме цветной капусты или петушиного гребня) и размеров (от образований в несколько миллиметров до разрастаний, занимающих всю промежность);

- отёчность и воспалительная инфильтрация папилломатозных разрастаний (остроконечных кондилом), их ранимость и кровоточивость, что приводит к присоединению вторичной инфекции с появлением гнойного отделяемого с неприятным запахом;
- зуд, жжение, мокнутие в области промежности, появление обильных белей, даже при отсутствии видимых патологических образований;
- межменструальные кровянистые выделения, в том числе появляющиеся в результате полового контакта:
- дискомфорт во время полового акта.
Наиболее тревожными признаками заболевания являются:
- постоянные боли в области спины и таза;
- слабость;
- беспричинная потеря веса;
- опухание одной или обеих ног.
Патогенез папилломавирусной инфекции
Заражение папилломавирусной инфекцией происходит при попадании вирусных частиц на кожу или слизистую оболочку. [1] [2] Излюбленная локализация инфекции на теле женщины — промежность, большие и малые половые губы, вульва, влагалище и шейка матки, у мужчин — половой член. Может также произойти поражение слизистой полости рта, пищевода, мочевого пузыря, трахеи, конъюнктивы и других органов и тканей.
Заражению способствуют микротравмы и потёртости. Особенно благоприятные для инфицирования условия создаются при половом акте. В 60–80% случаев достаточно однократного сексуального контакта с больным папилломавирусной инфекцией или бессимптомным носителем ВПЧ. К развитию заболевания может привести попадание в организм буквально единичных вирусных частиц.
При наличии предрасполагающих факторов (микроповреждения, слабого иммунитета и других) возбудитель проникает в эпителиальную ткань до её базального слоя. Там он прикрепляется к оболочке незрелой клетки и внедряется сначала в её цитоплазму, а затем и в ядро, где повреждает генетический аппарат. После этого начинается деление клеток с изменённым геномом, что приводит к появлению в месте внедрения вируса генитальных кондилом (образований, которые постепенно разрастаются), а, например, на шейке матки — к развитию диспластических процессов различной степени тяжести (дисплазия шейки матки).

В случае ВПЧ высокого онкогенного риска определённые гены в вирусной ДНК кодируют синтез специфических белков-онкопротеинов (Е6 и Е7), которые подавляют противораковую защиту клеток. Под действием онкопротеинов нарушается стабильность генома клеток, стимулируется их размножение и снижается способность к дифференцировке — всё это со временем может привести к онкопатологии. [12]
Формирование новых полноценных вирусных частиц, способных инфицировать другого человека, происходит уже не в базальном, а в самых поверхностных слоях поражённого эпителия. Возбудитель может содержаться в слущивающихся отмирающих клетках, которые отделаются слизистой оболочкой. Таким образом они переходят к новому хозяину при тесном (сексуальном или бытовом) контакте.
Классификация и стадии развития папилломавирусной инфекции
По способности индуцировать развитие злокачественных новообразований ВПЧ подразделяют на четыре группы: [8]
- неонкогенные штаммы ВПЧ (типы 1-5);
- ВПЧ низкого онкогенного риска (типы 6, 11, 40, 42-44, 54, 61, 70, 72, 81);
- ВПЧ среднего онкогенного риска (типы 26, 31, 33, 35, 51-53, 58, 66);
- ВПЧ высокого онкогенного риска (типы 16, 18, 39, 45, 56, 59, 68, 73, 82).
Клинические формы папилломавирусной инфекции: [5]
- латентная — скрытая форма, не имеющая клинических и морфологических признаков, но обнаруживаемая иммунохимическими и молекулярно-биологическими методами;
- субклиническая — возникает у лиц с нормальным иммунитетом, определяется только специальными диагностическими методами (пробы с растворами-индикаторами, гистологические и цитологические исследования);
- манифестная — появляется у лиц с временным или стойким снижением иммунитета, в случае генитальной папилломавирусной инфекции характеризуется появлением кондилом.
Латентная инфекция может переходить в субклиническую и манифестную форму в случае возникновения предрасполагающих условий (факторов риска), но чаще всего она протекает бессимптомно, не манифестируя.
Клинические проявления папилломавирусной инфекции:
- кожные поражения: подошвенные, плоские и обычные (вульгарные) бородавки, бородавчатая эпидермодисплазия, бородавки Бютчера и небородавчатые поражения кожи;
- поражения слизистых оболочек гениталий: кондиломы, некондиломатозные поражения, карциномы;
- поражения слизистых вне гениталий: папилломатоз гортани, карциномы шеи, языка и другое.

Разновидности поражений:
- экзофитные — видимые разрастания в виде папиллом и бородавок;
- эндофитные — образования, располагающиеся в толще ткани, которые не видны невооружённым глазом.
Осложнения папилломавирусной инфекции
Основными наиболее опасными осложнениями папилломавирусной инфекции являются злокачественные новообразования. Но возможны и другие серьёзные последствия:

- Злокачественные новообразования заднего прохода, вульвы, полового члена и ротоглотки. Повышение риска их развития также связывают с высокоонкогенными штаммами ВПЧ. [6]
- Остроконечные кондиломы на гениталиях, папилломатоз верхних дыхательных путей (рецидивирующий респираторный папилломатоз, веррукозный ларингит). Причиной возникновения могут стать 6-й и 11-й типы вируса, несмотря на свой низкий онкогенный риск. В случае папилломатоза есть вероятность полной потери голоса, обструкции (перекрытия) гортани с развитием асфиксии. Это довольно редкое заболевание может возникать у детей, рождённых женщинами с папилломавирусной инфекцией. По разным данным, заражение может происходить как во время родов, так и внутриутробно. Как правило, респираторный папилломатоз начинает проявляться в детском и подростковом возрасте, он склонен к неоднократным рецидивам после удаления множественных папиллом, перекрывающих дыхательные пути.
- Гнойно-септические осложнения. Папилломатозные разрастания на слизистых оболочках очень ранимы, легко травмируются, и через участки мокнутия, расчёсов и потёртостей может проникать вторичная инфекция, которая в свою очередь и вызывает нагноение.
Диагностика папилломавирусной инфекции
Основные цели диагностических мероприятий: [3]
- ранняя диагностика папилломавирусной инфекции для динамического наблюдения и лечения;
- своевременное обнаружение и лечение предраковых изменений, что позволяет на 80% предотвратить развитие злокачественных новообразований;
- выявление онкологических новообразований на ранних стадиях, что в большинстве случаев даёт хороший прогноз эффективного излечения;
- решение вопроса о целесообразности вакцинации.
Для выявления папилломавирусной инфекции на сегодняшний день существует целый комплекс диагностических процедур:
- Гинекологический осмотр в зеркалах — позволяет увидеть папилломатозные разрастания (аногенитальные кондиломы) и другие изменения.
- Классический тест Папаниколау (мазки с поверхности шейки матки и стенок влагалища для цитологического исследования) — обнаруживает ранние признаки дисплазии и злокачественного перерождения.

- Пробы с уксусной кислотой и раствором Люголя — выявляют участки поражения слизистой шейки матки.
- Кольпоскопия, в том числе с биопсией подозрительных участков и их гистологическим исследованием, — определяет характер имеющегося новообразования.

- Иммунофлюоресцентный анализ (ИФА) обнаруживает в цервикальном соскобе онкопротеины (Е7 и Е6). Этот метод достаточно новый, с его помощью можно различить носительство ВПЧ и первые признаки злокачественного перерождения в клетках, [12] оценить агрессивность данного процесса, сделать предположения относительно прогноза заболевания.
- Полимеразная цепная реакция (ПЦР) находит вирусную ДНК в биологическом материале (соскоб со слизистой), определяет тип ВПЧ, степень его онкогенности, а также количество вирусных частиц, что косвенно позволяет судить о характере течения папилломавирусной инфекции у данного пациента, возможности спонтанного излечения или высокого риска прогрессирования. Обнаружение ВПЧ с помощью этого возможно даже при латентном течении болезни, когда цитологические и гистологические методы не эффективны.
Целесообразно дополнительное обследование пациента на наличие других инфекций, передающихся половым путём, так как папилломавирус в 90% случаев с ними сочетается, и это может осложнять течение заболевания.
Лечение папилломавирусной инфекции
Лечение папилломавирусной инфекции должно быть комплексным и включать следующие составляющие: [3] [5]
- деструкцию (удаление) видимых проявлений (аногенитальных кондилом и др.);
- иммуномодулирующую терапию;
- противовирусную терапию;
- лечение сопутствующих инфекций, передающихся половым путём.
Деструктивные методы делятся на две основные группы:
- химические — с применением трихлоруксусной кислоты, а также таких препаратов, как "Солкодерм", "Колломак", "Ферезол" и др.;
- физические — хирургическое удаление, электрокоагуляция, криодеструкция, радиоволновая и плазменная коагуляция, лазеротерапия.

Лечение сопутствующих половых инфекций проводят до начала деструктивной терапии на фоне адекватной иммунокоррекции.
Удаление видимых проявлений папилломавирусной инфекции должно сочетаться с противовирусной терапией — как с общей, так и с применением препаратов местного действия после удаления кондилом.
Следует помнить, что успешно проведённое лечение не исключает развитие рецидивов в дальнейшем, особенно у пациентов с нарушениями иммунитета. Поэтому за ними устанавливается динамическое наблюдение в течение как минимум 1-2 лет.
Прогноз. Профилактика
В 90% случаев здоровая иммунная система человека справляется с папилломавирусной инфекцией самостоятельно за период от полугода до двух лет с момента инфицирования, после чего происходит полное выздоровление с исчезновением вируса из организма. При этом не формируется напряжённого пожизненного иммунитета, то есть человек может заразиться повторно.
В других случаях, при наличии предрасполагающих факторов, заболевание приобретает хроническую форму, склонную к длительному скрытому течению с периодическими рецидивами и возможным развитием тяжёлых осложнений.
От момента попадания вируса в организм до развития предраковых состояний и тем более возникновения рака может пройти достаточно много времени, иногда десятки лет. Поэтому регулярные профилактические обследования, своевременное выявление и лечение предраковых состояний — вполне реальный и эффективный способ избежать самого неблагоприятного варианта развития событий. [13] С этой целью Всемирная организация здравоохранения рекомендует всем женщинам старше 30 лет при первичном скрининге проходить не только “рутинное” цитологическое исследование, но и делать тест на наличие ВПЧ. [10]
Регулярное посещение гинеколога (при отсутствии каких-либо жалоб — раз в год) с проведением теста Папаниколау позволяет своевременно обнаружить начальные признаки дисплазии и предпринять все необходимые меры для предотвращения прогрессирования процесса и его перехода в онкологическое заболевание.
Использование методов барьерной контрацепции хоть и не полностью защищает от инфицирования, но несколько снижает его вероятность.
Главным методом первичной профилактики папилломавирусной инфекции считается вакцинация. [11] Современные вакцины разработаны с целью защиты от наиболее опасных, высокоонкогенных штаммов ВПЧ, ответственных за 70-80% случаев развития рака шейки матки. Стандартный курс, состоящий из трёх прививок, даёт вполне надёжную защиту.


Кондиломы доставляют неудобства и сильно пугают и мужчин, и женщин, т.к. многим кажется, что это онкологическое образование. Разобраться с истинной природой этих образований и назначить верное лечение вам помогут квалифицированные специалисты ЦМ «Глобал клиник».
Записаться на прием
Общая информация
Кондиломы – опухолевое доброкачественное образование, которое «располагается» на эпидермисе или слизистых тканях и выглядит как бородавки и сосочки.
Одиночные экземпляры (около 7 мм) или целые «колониальные образования» (до нескольких десятков мм) из кондилом поселяются на теле женщин и мужчин и часто внешне напоминают цветную капусту.
Цвет этих субстанций – от телесного до коричневого. Кондиломы носят вирусный характер, поэтому такие проблемы могут возникать и даже у детей (при родах от зараженной матери). Пока образование не добралось до эпидермиса, человек не представляет угрозы для окружающих, риск заражения увеличивается, если выросты располагаются в эпидермальном слое.
Кондиломы принято разделять на два типа:
В первом случае кондиломы у женщин и мужчин выглядят как подобие гриба со шляпкой и широкой ножкой и чаще всего являются следствием сифилиса вторичной стадии.
Кондиломы остроконечного типа передаются при сексуальных связях, к их появлению причастен вирус папилломы человека (ВПЧ), который активизируется при определенных условиях. Основное место локализации остроконечных кондилом – половые органы и ротовая полость.
Кондиломы у женщин поселяются на наружной и внутренней части половых губ, в области влагалища, клитора и ануса. Бородавочные и сосочные наросты у мужчин выбирают головку полового члена и уздечку крайней плоти.

Причины появления
«Из-за чего появляются кондиломы?» — вопрос, волнующий пациентов с подобной проблемой.
Пути заражения кондиломами – половые незащищенные контакты. Причем, это бывают традиционные интимные связи, а также оральные, анальные и гомосексуальные отношения.
Дети получают заболевание от больных женщин во время движения по родовым каналам.
Не стоит халатно относиться и к бытовым способам заражения. Не нужно рисковать и пользоваться личными вещами других людей, особенно банными принадлежностями (мочалкой, полотенцем, сланцами и т.п.)
Кондиломы активизируются под воздействием некоторых факторов:
- беспорядочный незащищенный секс;
- раннее начало интимных отношений;
- половые контакты с партнерами с кондиломами или с носителями ВПЧ;
- снижение иммунных способностей организма;
- перенесенные заболевания половых путей;
- частые стрессы, авитаминоз;
- неряшливость и несоблюдение правил личной гигиены.
Появление остроконечных кондилом часто связывают с ВПЧ. Папилломовирусная инфекция представляет большую опасность для развития онкологических заболеваний. Кондиломы такой этиологии являются объектом изучения и лечения врачами разной специализации: у женщин – гинекологами, у мужчин – урологами. Если расположение кондилом приходится на область ануса, то ведет пациентов проктолог.
Об остроконечных кондиломах следует консультироваться обязательно, ведь развитие болезни может протекать самым разным образом – от самоизлечения до перерождения кондилом в злокачественные образования.
У специалистов ЦМ «Глобал клиник» накоплен положительный опыт в решении таких проблем, поэтому обращение в клинику – обязательное условие для успешного лечения пациента.
Локализация
Кондиломы локализуются чаще всего в районе половых органов и промежностей. Привлекают эти образования места, где повышена влажность и присутствует трение.
Кроме этого кондиломы у женщин и мужчин поселяются в области подмышечных впадин, в ротовой полости, на лице, на слизистой гортани.
Прямая кишка, перианальная зона также могут стать местом обитания кондилом.
Симптоматика
Главное проявление наростов – их неприятный и отталкивающий вид. Но женщинам о кондиломах напомнят и другие неприятные моменты.
Время, прошедшее от первого контакта-заражения до того момента, когда кондиломы станут явно видны, может быть абсолютно разным. Иногда для появления кондилом достаточно недели или месяца, в других ситуациях могут пройти годы. Инкубационный период зависит от общего состояния здоровья женщины или мужчины, их иммунитета, образа жизни и др.
Кондиломы у женщин и у представителей мужского пола вызывают зуд, жжение в генитальной и около анусной области. Это происходит в период прорастания кондилом, в дальнейшем такие симптомы могут исчезнуть.
Увеличение количества беловатых выделений, иногда с примесью крови и неприятным амбре провоцируют кондиломы у женщин, которые локализуются на влагалищной слизистой или шейке матки.
При обосновании кондилом в анусе прохождение каловых масс может их травмировать и вызывать сукровицу.
Патогенез остроконечных кондилом
ВПЧ находится в клеточных структурах кожи и слизистых оболочек, поэтому может передаваться от мужчин к женщинам, от взрослых к детям.
Длительный скрытый период инфекции затрудняет раннюю диагностику заболевания. Кондиломы не сразу видны невооруженным взглядом. Для активации ВПЧ необходимо большое количество этих возбудителей, только тогда папилломовирус «выходит» наружу, представленный остроконечными кондиломами. Увеличение ВПЧ может возникать из-за снижения иммунитета женщин или мужчин.
К остроконечным кондиломам приводит процесс атипичного размножения папилломы вируса человека, под его воздействием эпителиальные клетки растут и развиваются с патологией. Кожные покровы и слизистые ткани видоизменяются и так появляются кондиломы.
Наросты в виде бородавочек и сосочков бывают единичными или массовыми, переходя в целые «конгломераты» кондилом.
Диагностика
Инфекцию папилломы вируса человека (остроконечных кондилом) диагностируют по-разному, начиная с визуального осмотра женщин и мужчин до проведения самых современных обследований.
ЦМ «Глобал клиник» имеет в своем арсенале новейшие методики для определения природы кондилом.
Диагностические способы, применяемые врачами:
- Клинический осмотр. Некоторые виды заболеваний женщин и мужчин могут маскироваться, принимая вид остроконечных кондилом, поэтому нужно обладать достаточной квалификацией для дифференциации разных проблем.
- Женщинам рекомендована кольпоскопия, мужчинам – уретроскопия.
- О кондиломах женщин, их природе расскажет много мазок, это цитоисследование поможет также для исключения дисплазии шейки матки.
- Гистология.
- Диагностика-ПЦР. Это обследование не только выявляет наличие вируса папилломы человека, но и определяет его тип.
- Иммунологическое исследование. Его применяют для того, чтобы обнаружить в крови антитела к ВПЧ.
Всех женщин, и мужчин, пораженных остроконечными кондиломами, обязательно проверяют на инфекционные заболевания половой сферы (сифилис, ВИЧ и др.)
Лечение
Кондиломы и ВПЧ требуют систематизированного подхода к лечению.
Медикаментозное
Для борьбы с кондиломами женщин и мужчин врачи действуют в трех направлениях:
- против вирусов;
- в целях повышения иммунитета;
- для витаминизации пациента.
Циклоферон, инозиплекс действуют против активации ВПЧ и его размножения. Инферон, аллокин-альфа купируют вирусы и помогают восстановить иммунную систему. Для улучшения общего состояния здоровья женщин и мужчин назначают иммунал, амиксин, полудан и др. Комплекс витаминов и минералов – также обязательный компонент лечения при кондиломах.
Местное
Кондиломы успешно лечат, используя мази и спреи противовирусного действия (эпиген-интим, кондилен и пр.) О кондиломах женщинам и мужчинам не придется вспоминать, если лечиться инквимодом, подофиллотоксином. Для беременных можно взять на вооружение трихлоруксусную и азотную кислоты.
Бороться женщинам с кондиломами нужно поэтапно: сначала удалить, а потом или параллельно — действовать на понижение количества вирусов.
Часто (у каждой третьей женщины) кондиломы вступают в стадию рецидива (особенно при несоблюдении профилактических мер и игнорировании рекомендаций лечащего врача).
Удаление
Методы удаления кондилом в современной медицине разнообразны:
- Коагуляция электротоком. В этом методе есть недостатки – много противопоказаний, болезненность процедуры и длительное восстановление.
- Криотерапия. Кондиломы убирают при помощи жидкого азота. Положительные стороны такой методики – отсутствие рубцов и шрамов, безболезненное воздействие, отсутствие использования анестезии.
- Хирургический метод. Наросты убирают во время операции, на место ран накладывают швы. Обезболивание врачи используют местное.
- Применение химических препаратов. Противопоказание этого метода – беременность и период лактации.
- Лазеротерапия. Кондиломы удаляют лазерным лучом, это лечения, который не затрагивает здоровые клетки и практически не оставляет рубцов.
- Радиохирургический метод. Применение специального прибора помогает убрать кондиломы без контакта с телом. Удаление наростов сопровождается одновременным запаиванием кровеносных сосудов. Эта методика – одна из самых современных и востребованных.
Осложнения и прогнозы
Прогрессирующие кондиломы могут вызвать различные осложнения:
- появление болезненных трещин с кровотечением;
- патологические роды;
- злокачественные образования.
Современные методики лечения приводят к хорошим результатам, но не исключают и рецидивы заболевания. Кондиломы возникают повторно, если пациент ослаблен, и защитные функции его организма истощены.
Профилактика инфекции ВПЧ
Кондиломы необходимо предотвратить профилактическими мерами:
- использование контрацептивов при половых отношениях;
- повышение иммунитета;
- правильное сбалансированное питание;
- прием витаминов;
- соблюдение норм гигиены;
- борьба с вредными привычками;
- повышение стрессоустойчивости.
Регулярное посещение врача — хорошее профилактическое действие. Применение противовирусных мазей, а также вакцинация против ВПЧ – профилактика, которая сделает жизнь людей полноценной.
Беременность и кондиломы
Остроконечные кондиломы (синонимы: condylomata acuminate, вирусные кондиломы, остроконечные бородавки, генитальные бородавки) относятся к заболеваниям, вызываемым вирусом папилломы человека (ВПЧ). Заболевания, обусловленные ВПЧ, являются одними из на

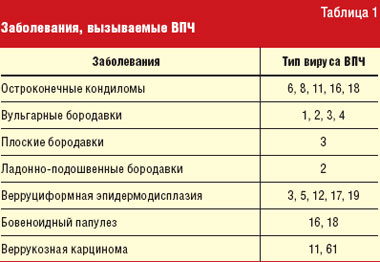
Остроконечные кондиломы (синонимы: condylomata acuminate, вирусные кондиломы, остроконечные бородавки, генитальные бородавки) относятся к заболеваниям, вызываемым вирусом папилломы человека (ВПЧ). Заболевания, обусловленные ВПЧ, являются одними из наиболее распространенных заразных вирусных инфекций человека. ВПЧ представляет собой небольшой округлый двухспиральный ДНК-вирус диаметром от 50 до 55 нм. На сегодняшний день описано более 80 типов ВПЧ (табл. 1). Инфекции, вызываемые ВПЧ, высокоспецифичны для эпидермиса, так как ВПЧ обладает тропизмом к эпителиальным клеткам кожи и слизистых оболочек.
За последние 20 лет отмечается рост заболеваемости остроконечными кондиломами. В США остроконечные кондиломы (или генитальные бородавки) относятся к наиболее часто встречающимся заболеваниям, передающимся преимущественно половым путем. Заболеваемость остроконечными кондиломами превышает 106,5 случая на 100 тыс. населения США, что составляет около 0,1% всей популяции [1]. Пристальное внимание к этому заболеванию объясняется тем, что некоторые из типов ВПЧ, которые вызывают остроконечные кондиломы, могут приводить к малигнизации процесса. Наиболее потенциально опасными являются типы 16 и 18. Неслучайно важно своевременно диагностировать и лечить остроконечные кондиломы. Рецидив остроконечных кондилом не всегда связан с повторным заражением, а может быть вызван реактивацией вируса.
Клиническая картина. Инкубационный период продолжается от 3 нед до 6 мес и в среднем составляет около 2,8 мес. Мужчины и женщины одинаково подвержены этому заболеванию. Средний возраст заболевших колеблется от 22 до 25 лет.
Обычно остроконечные кондиломы локализуются на половых органах и в перианальной области. У ВИЧ-инфицированных пациентов остроконечные кондиломы могут локализоваться в необычных местах, например на лице, веках и ушных раковинах. У мужчин наиболее частая локализация — пенис, уретра, мошонка, перианальная, анальная и ректальная области [2]. Элементы сыпи имеют телесный цвет, могут быть представлены гладкими папулами размером с булавочную головку и на начальных этапах развития не всегда заметны на половом члене. Для их выявления проводят пробу с 5% уксусной кислотой. После обработки кожи окраска папул становится белесоватой. В дальнейшем папулы разрастаются и приобретают бородавчатую или нитевидную форму, напоминая цветную капусту или петушиный гребень. Как правило, остроконечные кондиломы множественные и располагаются группами.
У женщин клиническая картина остроконечных кондилом может быть разнообразной. Классические экзофитные поражения на наружных половых органах носят распространенный характер и легко выявляются при осмотре, однако могут быть и случайными находками при проведении кольпоскопии или ректороманоскопии. На малых половых губах и в преддверии влагалища кондиломы представляют собой влажные, бархатистые или множественные пальцеобразные разрастания и занимают значительную площадь. Кондиломы в цервикальном канале обнаруживаются у 20% женщин, инфицированных ВПЧ и с локализацией остроконечных кондилом на наружных половых органах. Локализация остроконечных кондилом на шейке матки или в цервикальном канале считается неблагоприятным фактором, так как может способствовать развитию рака шейки матки [3].
Даже при своевременном и рациональном лечении остроконечные кондиломы часто рецидивируют. Это связано с тем, что вирус длительное время может сохраняться в инактивированном состоянии во внешне здоровых участках кожи и слизистых оболочках.
Дифференциальный диагноз остроконечных кондилом проводится со вторичным сифилисом (широкие кондиломы), контагиозным моллюском, бовеноидным папулезом, блестящим лишаем, красным плоским лишаем, ангиокератомами, ангиофибромами на венечной борозде головки полового члена, фолликулитами, мягкой фибромой, волосяной кистой (табл. 2).
Диагностика остроконечных кондилом, как правило, клинически не представляет трудности. Дополнительно в некоторых случаях проводят пробу с 5% уксусной кислотой. Для этого смоченную раствором медицинскую салфетку располагают в зоне предполагаемой локализации остроконечных кондилом на 5–10 мин, после чего высыпания приобретают белесоватый оттенок [4].
При установлении диагноза остроконечных кондилом необходимо проводить обследование на сифилис и ВИЧ-инфекцию.
Проведение биопсии показано тем больным, у которых возникает подозрение на предраковые заболевания или плоскоклеточный рак. Удаление остроконечных кондилом не снижает риск развития рака шейки матки. Поэтому всем женщинам, у которых в анамнезе имелись сведения об остроконечных кондиломах, необходимо ежегодно проводить цитологическое исследование мазков с шейки матки с целью своевременного выявления онкологического процесса.
Лечение и профилактика
Использование презервативов снижает риск заражения половых партнеров. Полностью удалить ВПЧ невозможно — можно лишь удалить остроконечные кондиломы, облегчив состояние больного и снизив риск заражения полового партнера. Существует несколько методов лечения остроконечных кондилом. Все они имеют определенные недостатки.
Криодеструкция — один из наиболее часто применяемых методов лечения. Пораженную поверхность обрабатывают жидким азотом с помощью ватного тампона или распылителя. Обработку повторяют каждые 1–2 нед до полного удаления всех кондилом. Метод редко приводит к рубцеванию, отличается невысокой стоимостью. Криодеструкция может вызывать сильную боль. Не всегда можно одномоментно обработать всю пораженную поверхность. В некоторых случаях после криодеструкции может развиваться гиперпигментация или гипопигментация.
Диатермокоагуляция является болезненным методом лечения и оставляет после себя стойкие рубцы, поэтому применяется только для удаления одиночных кондилом.
Удаление лазером осуществляется с помощью углекислотного и неодимового ИАГ-лазеров (лазеров на иттрий-алюминиевом гранате). После удаления могут оставаться рубцы.
Медикаментозные методы лечения. Кондилин (подофиллотоксин) — 0,5% раствор во флаконах по 3,5 мл с аппликатором. Компонент Кондилина подофиллотоксин — наиболее активный в составе растительного экстракта подофиллина, при местном применении он приводит к некрозу и деструкции остроконечных кондилом. Преимущество данного метода лечения состоит в том, что больной может самостоятельно обрабатывать пораженные участки кожи в доступных местах. С помощью пластикового аппликатора препарат наносится на кондилому; постепенно смачиваются все кондиломы, но не более 50 штук за 1 раз (по площади не более 10 см2). Препарат нужно наносить с осторожностью, избегая здоровых участков кожи. Первый раз обработку проводит врач или медсестра, обучая пациента правильно наносить препарат. После обработки препарат должен высохнуть, чтобы не возникло раздражения окружающей кожи или ее изъязвления. Кондилин наносят 2 раза в день в течение 3 дней, а затем делают 4-дневный перерыв. Продолжительность лечения не должна превышать 5 нед. Противопоказанием для применения препарата являются беременность, лактация, детский возраст, применение других препаратов, содержащих подофиллин.
Солкодерм представляет собой смесь кислот: 65% азотной, 98% уксусной, а также молочной и щавелевой кислоты и нитрата меди; выпускается в виде раствора (ампулы по 0,2 мл). После его нанесения на поверхность кожи она окрашивается в желтый цвет, после чего происходит мумификация обработанных тканей. Обработку должен осуществлять медицинский персонал. Препарат наносится на поверхность с помощью стеклянного капилляра или аппликатора, после чего препарат должен высохнуть. Одномоментно допускается обработка площади не более 4–5 см2. При необходимости обработку можно повторить через 4 нед. Нанесение препарата может сопровождаться сильным жжением и болью, в некоторых случаях может возникнуть гиперпигментация и образование рубцов.
Препараты интерферона вводят непосредственно в остроконечные кондиломы. Процедура болезненна и требует проведения повторной обработки.
Трихлоруксусная кислота в концентрации 80–90% наносится непосредственно на кондиломы. Остатки ее удаляют с помощью талька или бикарбоната натрия. При необходимости лечение повторяют с интервалом в 1 нед. Если после 6-кратной обработки остаются остроконечные кондиломы, то необходимо сменить метод лечения.
Литература
- K. R. Beutner, T. M. Becker, K. M. Stone. Epidemiology of HPV infections // J. Am. Acad. Dermatol. 1988; 18: 169–172.
- S. M. Syrjanen et al. Anal condylomas in men // Genitour. Med. 65: 1989; 216–224.
- M. J. Campion. Clinical manifestations and natural history of genital human papillomavirus infection // Obstet. Gynecol. Clin. North. Am. 1987; 14: 363–388.
- Д. Е. Фитцпатрик, Д. Л. Элинг. Секреты дерматологии // М.: ЗАО «Издательство БИНОМ», 1999. 511 с.
Л. П. Котрехова, кандидат медицинских наук, доцент
К. И. Разнатовский, доктор медицинских наук, профессор
СПбМАПО, Москва
Изучены клиническая эффективность и безопасность комбинированной терапии плоских бородавок у детей, включающей в себя иммуномодулирующий препарат с противовирусным действием и криодеструкцию жидким азотом.
The authors studied clinical efficacy and safety of combined therapy of flat warts in children, including the immunomodulatory drug with antiviral effect and cryotherapy with liquid nitrogen.
В своей клинической практике врачам разных специальностей нередко приходится встречаться с вирусом папилломы человека (ВПЧ) — ассоциированными заболеваниями кожи и слизистых. Резкий рост инфицированности населения, разнообразие клинических картин, особенностей течения данных состояний вызывают интерес и активную дискуссию о тактике ведения таких пациентов среди большого числа клиницистов. Актуальность проблемы ВПЧ-инфекции, наряду с негативной тенденцией распространения, связана с существенно выраженным отрицательным влиянием вируса на иммунную систему, что приводит к его длительной персистенции, торпидности к терапии и частому рецидивированию заболевания.
Папилломавирусы были выделены в отдельное семейство Papovaviridae, состоящее, согласно современным представлениям, из 16 родов, представители пяти из которых патогенны для человека [1, 2]. Вирионы не имеют оболочки, диаметр их равен 50–55 мм. Капсид имеет форму икосаэдра и состоит из 72 капсомеров. Геном представлен двуспиральной кольцевидно скрученной ДНК, включает около 8000 оснований пар [3]. В процессе репликационного цикла геном вируса экспрессирует от 8 до 10 белковых продуктов. Ранние белки, контролирующие репликацию вируса, транскрипцию и клеточную трансформацию, представлены онкопротеинами Е6 и Е7. Белки Е1 и Е2 регулируют репликацию вирусной ДНК и экспрессию генов. Поздние белки L1 и L2 — это структурные белки вириона. Белок L1 формирует капсомеры [4]. Инвазия вируса происходит через микроповреждения кожи и слизистых с инфицированием преимущественно незрелых, делящихся клеток базального слоя, далее происходит репликация вируса и сборка вирусных частиц в дифференцированных клетках поверхностного слоя эпидермиса/эпителия. Весь цикл развития инфекционного процесса тесно сопряжен с делением клеток покровного эпителия кожи и слизистых оболочек и не сопровождается признаками воспаления. При этом ВПЧ могут оказывать на эпителий продуктивное или трансформирующее воздействие. При продуктивном воздействии возникают доброкачественные новообразования — папилломы, бородавки и кондиломы кожи и слизистых оболочек. Результатом трансформирующего воздействия являются дисплазии различной степени тяжести, прогрессирующее развитие которых приводит к раку [5].
В настоящее время идентифицировано более 100 видов ВПЧ, способных поражать кожу и слизистые оболочки и провоцировать развитие изменений, характеризующихся папилломатозными разрастаниями. Вирус папилломы человека обладает тканевой специфичностью — способностью определенных типов ВПЧ поражать свойственную для их локализации ткань. При этом тип вируса определяет клинические особенности инфекционного процесса.
Одной из наиболее частых патологий, возникающих в результате инфицирования кожи и слизистых оболочек папилломавирусами, являются бородавки, представляющие собой эпителиальные доброкачественные опухоли.
Групповое распространение бородавок, в результате прямого и непрямого контакта с больными, характеризует высокий уровень заболеваемости, составляя у взрослых 7–12%, а у детей школьного возраста — до 10–20% [1]. Инкубационный период варьирует от 1 до 6 месяцев, однако может быть свыше трех лет. В течение двух лет до 40–65% бородавок самостоятельно регрессируют. В остальных случаях они продолжают увеличиваться в размере и со временем могут стать более резистентными к лечебному воздействию [1, 6].
Наиболее часто в клинической практике встречаются вульгарные и плоские бородавки. Вульгарные бородавки, которые преимущественно вызывают ВПЧ 2-го и 4-го типов, клинически представляют собой множественные безболезненные плотные округлые серые папулы диаметром 0,2–0,5 см с неровной, ороговевшей поверхностью телесного или желто-бурового цвета, чаще всего расположенные на тыльной поверхности кистей рук. Однако высыпания могут располагаться и на других участках кожного покрова [7].
Плоские бородавки, локализующиеся чаще всего на тыле кистей, предплечий, лице и слизистых оболочках, клинически представлены мелкими множественными папулами цвета нормальной кожи. Встречаются в любой возрастной категории, но особенно часто у детей и подростков.
В настоящее время существует достаточно много методов для лечения бородавок, их подразделяют на деструктивные, химические, иммунотропные. В зависимости от конкретной клинической ситуации предпочтение отдается определенному методу терапии.
Наиболее распространенными методами удаления бородавок являются применение препаратов салициловой кислоты и криотерапии жидким азотом. В руководстве J. Sterling и соавт. салициловая кислота названа препаратом выбора при лечении плоских бородавок на лице, а также плоских и обычных бородавок на руках. Безрецептурные лекарственные средства содержат менее 20% салициловой кислоты, в то время как препараты, отпускаемые по рецепту врача, могут содержать до 70% данного вещества. При этом 15–20% салициловой кислоты обычно достаточно для излечения бородавки. Использование препаратов салициловой кислоты относится к терапии первой линии при лечении обыкновенных не генитальных бородавок [1]. Отмечается достаточно высокая эффективность такого воздействия, излечение наблюдается у 70–80% пациентов [1, 8].
Учитывая способность ретиноидов влиять на процессы кератинизации, ускоряя удаление бородавки, некоторыми авторами рекомендуется их использование перорально и местно в качестве второй линии при лечении плоских бородавок [6, 9].
Из деструктивных методов в практике наиболее широко применяется криотерапия с применением аппликаций жидкого азота. В основе метода лежит быстрое замораживание внутри- и внеклеточной жидкости, сопровождающееся в последующем гибелью и лизисом клеток при размораживании. Большинство исследователей оценивают ее эффективность на уровне 70–75% и рекомендуют использовать при лечении плоских и простых бородавок в качестве терапии первой линии. Метод не требует анестезии и специального оборудования, больших материальных затрат, достаточно прост в исполнении, что значительно облегчает его использование.
Лазеротерапия, приводящая к некротизации участка ткани с бородавкой в результате коагуляции кровеносных сосудов, по данным ряда авторов, приводит к положительному результату до 50–80% случаев, однако уровень рецидивирования при этом достаточно высок и составляет 4–22% [10]. Вместе с тем следует помнить, что длительно незаживающие раны чреваты присоединением вторичной инфекции и образованием рубцов на месте удаления. Поэтому использовать лазер при подошвенных бородавках рекомендуется в качестве терапии второй, а при обыкновенных и плоских бородавках — третьей линии [9].
Способность к персистенции ВПЧ в организме человека и формирование вторичного иммунодефицита делает целесообразным включение в комплекс лечения больных препаратов, нарушающих репликацию вируса и улучшающих регенерацию. Поэтому в мировой практике для лечения бородавок широко используют местные средства с противовирусным и иммуномодулирующим эффектом, эффективность которых значительно повышается при последовательном или параллельном использовании их в сочетании с методами деструкции.
Вместе с тем при, казалось бы, широком разнообразии методов терапии бородавок, ни один из них не дает стопроцентной гарантии полного излечения больного. До сих пор, несмотря на фундаментальные открытия и достижения современной медицины, при папилломавирусной инфекции в отличие от других вирусных поражений кожи и слизистых не существует специфических методов лечения с практически полным отсутствуем системной терапии. С каждым годом статистика ВПЧ-обусловленных болезней неуклонно ухудшается, частота рецидивирования патологического процесса остается высокой, что диктует необходимость поиска лекарственных средств и новых методик, повышающих эффективность терапии. Особую актуальность данная проблема приобретает, если дело касается маленьких пациентов, где необходимо максимально исключить риск нежелательных лекарственных реакций и осложнений. Согласно многим исследованиям, наиболее эффективным методом лечения ВПЧ-индуцированных новообразований кожи является комбинированный, сочетающий одновременное либо поэтапное применение местного деструктивного воздействия и системного использования противовирусных и иммунопротективных средств. Так как только деструкция, по данным ряда авторов, дает высокий процент рецидивов уже в течение полугода, причем бородавки в большинстве случаев возникают на тех же участках кожи, что и ранее. Это, вероятно, объясняется как стадиями жизненного цикла ВПЧ, ДНК которого могут выявляться на расстоянии до 1 см от видимых границ опухоли, так и нарушением общего и местного иммунитета [4].
Целью настоящего исследования было оценить эффективность и безопасность комбинированной терапии плоских бородавок у детей, включающей в себя препарат интерферона — Генферон лайт и криодеструкцию жидким азотом.
Материал и методы исследования
Под нашим наблюдением находились 73 ребенка в возрасте от 2 до 9 лет с установленным диагнозом «папилломавирусная инфекция кожи, с клиническими проявлениями в виде ВПЧ-индуцированных плоских бородавок». Длительность заболевания варьировала от двух месяцев до 2,5 лет. Почти 90% детей (65 пациентов) ранее проходили лечение по поводу данного заболевания местными противовирусными препаратами в течение 2–3 месяцев, без эффекта. Бородавки локализовывались преимущественно на лице, тыльной поверхности кистей. Количество элементов на коже составляло от 2 до 9. Все пациенты были условно разделены на две группы, по 35 и 38 детей в первой и второй соответственно.
В первой группе у пациентов применялся деструктивный метод жидким азотом в виде криомассажа. Аппликатор с ватным тампоном располагался параллельно поверхности кожи и перемещался быстрыми вращательными движениями при небольшом давлении по обрабатываемому участку до легкого побледнения кожи. Процедура повторялась 3–5 раз в зависимости от реакции кожи пациента с короткими интервалами (в 1–2 минуты). Более выраженные, выпуклые бородавки замораживались дополнительно, при этом аппликатор располагался перпендикулярно к образованию, без давления в течение 10–15 секунд, не затрагивая окружающей кожи. Количество процедур варьировало от 4 до 5–6. Повторный сеанс проводился по исчезновении реакции (гиперемии), вызванной процедурой. Интервал между процедурами составлял 3–4 дня.
Во второй группе помимо криомассажа (криодеструкции) одновременно назначался иммуномодулирующий препарат с противовирусным действием Генферон лайт по следующей схеме: по 1 суппозитории ректально 2 раза в день с 12-часовым перерывом в течение 10 дней до деструкции и в течение 10 дней после деструкции, в соответствующих возрасту дозах (разовая доза для детей до 7 лет составляла 125 000 МЕ, для детей старше 7 лет — 250 000 МЕ). Генферон лайт, специально созданный для особой категории пациентов (беременных и детей), содержит в своем составе сниженную дозу действующих веществ (интерферона α-2b (ИФНα-2b) в дозе 250 000 МЕ и таурина в дозе 0,005 г). ИФНα-2 обладает выраженной противовирусной, иммуномодулирующей и противовоспалительной активностью. Аминокислота таурин обладает антиоксидантными и мембраностабилизирующими свойствами, что значительно повышает биологическую активность ИФНα. Всем пациентам в качестве ухода за кожей в период лечения рекомендовалось протирание ее 2% раствором салицилового спирта. Для профилактики возникновения гиперпигментации на месте удаленных бородавок рекомендовалось в течение 5–6 месяцев избегать активной инсоляции и использовать солнцезащитный крем. Эффективность проводимого лечения оценивалась по отсутствию клинических проявлений заболевания в течение года.
Результаты
По окончании терапии полное отсутствие высыпаний на коже (в результате отшелушивания рогового слоя кожи вместе с бородавками) в первой группе наблюдалось у 23 детей, что составило 65,7%. У 2 (5,7%) пациентов этой группы плоские бородавки сохранились частично, у 6 (17,1%) детей отмечался рецидив в течение 1–2 месяцев, у 4 (11,5%) — рецидив в течение полугода, что потребовало в дальнейшем дополнительного назначения терапии в варианте сочетания криодеструкции с иммуномодулирующим препаратом Генферон лайт.
У пациентов второй группы, получивших кроме криомассажа препарат Генферон лайт, эффективность терапии составила 92,1% (35 детей), рецидив был зафиксирован у 3 (7,9%) детей к концу года клинического наблюдения, при этом нельзя было исключить реинфекцию.
Переносимость Генферон лайт у всех детей была хорошей. Побочных эффектов от проводимой терапии зафиксировано не было.
Таким образом, включение в состав комплексного лечения плоских бородавок у детей иммуномодулирующего препарата с противовирусным действием Генферон лайт позволяет значительно повысить эффективность терапии, избежать осложнений и нежелательных лекарственных реакций, что крайне важно у данной категории пациентов.
Литература
- Хлебников А. Н., Селезнева Е. В., Дорохина О. В. // Вестник дерматологии и венерологии. 2015. № 1. С. 122–128.
- Manykin A. A. Papillomavirusa // Medical virology under editions Lvova D. K. 2008. P. 269–276.
- Кунгуров Н. В., Кузнецова Ю. Н., Горбунов А. П., Толстая А. И. Комбинированный метод лечения ладонно-подошвенных бородавок // Фармакотерапия в дерматовенерологии. 2011. № 2. C. 62–69.
- Молочков А. В., Хлебникова А. Н., Лавров Д. В., Гуреева М. А. Генитальная папилломавирусная инфекция. Учебное пособие. 2010. 10 с.
- Роговская С. И. Папилломавирусная инфекция у женщин и патология шейки матки. М.: ГЭОТАР-Медиа, 2005. С. 15–17.
- Беляев В. В., Мясников Л. Л. Подошвенные, плоские, вульгарные бородавки: современные подходы к лечению // Клиническая дерматология и венерология. 2012. № 6. С. 55–58.
- Штиршнайдер Ю. Ю., Волнухин В. А. // Вест. дерматологии и венерологии. 2013. С. 65–70.
- Cockayne S., Hewitt C., Hicks K. et al. EVerT Team. Cryotherapy versus salicylic acid for the treatment of plantar warts (verrucae): a randomized controlled trial // Br. Med. J. 2011: 342: d3271.
- Bacelieri R., Johnson S. Cutaneous Warts: An Evidence-Based Approach to Therapy // Am Fam Physician. 2005, Aug 15; 72 (4): 647–652.
- Мавров Г. И., Щербакова Ю. В., Чинов Г. П., Нагорный А. Е. Методы диагностики и лечения поражений кожи, вызванных вирусом папилломы человека // Дерматология и венерология. 2010. № 2. С. 49–60.
Е. И. Юнусова 1 , кандидат медицинских наук
Л. А. Юсупова, доктор медицинских наук, профессор
Г. И. Мавлютова, кандидат медицинских наук
З. Ш. Гараева, кандидат медицинских наук
Читайте также:

