Как избавится от гранулемы на губе
Обновлено: 18.04.2024
Пиогенная гранулема у ребенка
Пиогенные гранулемы, известные также как дольчатые капиллярные гемангиомы, распространены у детей (особенно до 3-летнего возраста). Эти доброкачественные, мягкие, ярко-красные, обычно одиночные сосудистые неоплазии размерами от 2 мм до 2 см нередко возникают на месте травмы. Пиогенные гранулемы, как правило, быстро растут и легко кровоточат при незначительной травме. У детей 77% очагов локализуются в области лица и шеи.
У них часто развивается «признак пластыря», т.е. контактный ирритантный дерматит в форме пластыря с марлевой прокладкой, который применяется для фиксации кровоточащей папулы. Средний возраст появления пиогенной гранулемы около 6 лет, 14% очагов развиваются в первый год жизни и с небольшим предпочтением у мальчиков (1,5:1). Представители европеоидной расы составляют 84% пациентов.
Пиогенные гранулемы также нередко появляются на слизистой щек и десен у 2% беременных женщин в первые 5 месяцев беременности, вероятно, вследствие гормональных изменений. В данном случае их называют «гранулемы беременности» или «опухоль беременных». Пиогенные гранулемы с повышенной частотой развиваются поверх сосудистых пороков, таких как «винные» пятна, особенно после терапии импульсным лазером на красителях или во время беременности.
Термин «пиогенная гранулема» употребляется по традиции, его история связана с тем, что ранее предполагалась инфекционная и гранулематозная природа очага, но она таковой не является. Хотя большинство клиницистов продолжают называть эти очаги пиогенными гранулемами, в 1980 г. был предложен термин «дольчатая капиллярная гемангиома», который отражает патофизиологию этой доброкачественной сосудистой опухоли.
Биопсия очага показывает рыхлый матрикс фиброзной ткани с пролиферирующими капиллярами, похожий гранулематозную ткань.
У детей пиогенные гранулемы чаще всего путают с младенческими гемангиомами. Однако гемангиомы обычно появляются в течение первых нескольких недель жизни, растут 3-4 мес, а затем начинают регрессировать. К счастью, большинство очагов не кровоточат и не изъязвляются. Это отличает их от пиогенных гранулем, которые редко наблюдаются в первые месяцы жизни и типично кровоточат после незначительной травмы.
Дифференциальный диагноз с несосудистыми солидными красными опухолями включает веретеноклеточные и эпителиоидные невусы, амеланотическую меланому и ангиолимфоидную гиперплазию с эозинофилией. У этих опухолей отмечаются характерные клинические картины, истории естественного течения и гистологические признаки.
Тангенциальное иссечение и электроприжигание, безопасный и эффективный метод удаления очагов с минимальным риском рубцевания, занимает менее минуты, выполняется без седации у большинства детей. Однако важно подождать 5-7 мин после инфильтрации местного анестетика, чтобы подействовал эпинефрин и уменьшился риск кровотечения в момент удаления опухоли. Местная терапия нитратом серебра часто ассоциируется с быстрым рецидивом очагов.
Хотя можно проводить аблацию импульсным лазером на красителях, она часто требует повторных сеансов с интервалом в несколько недель. На крупные очаги (>10 см) применяют лазер на углекислом газе или хирургическую эксцизию.
Пиогенная гранулема Пиогенная гранулема:
а - узел диаметром 8 мм с коркой в центре неоднократно сильно кровоточил, прежде чем был удален хирургическим путем
б - множественные сателлитные очаги высыпали на спине у этого 10-летнего мальчика через несколько месяцев после появления одиночной пиогенной гранулемы.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Доброкачественные опухоли полости рта — расположенные в полости рта новообразования, характеризующиеся отграниченным медленным ростом и не склонные к метастазированию. К доброкачественным опухолям полости рта относятся папилломы, миксомы, ретенционные кисты, железы Серра, фибромы, фиброматоз десен, миомы, гемангиомы, лимфангиомы. Диагностика опухолей полости рта осуществляется на основании данных осмотра, пальпации, рентгенологического исследования, ангиографии и гистологического исследования. Удаление опухолей полости рта возможно путем хирургического иссечения, электрокоагуляции, лазерной валоризации, криодеструкции, склерозирования сосудов или применения радиоволнового метода.
Общие сведения
Наиболее часто стоматология сталкивается с опухолями эпителиального происхождения, берущими свое начало из железистого, плоского или зубообразовательного эпителия. Возможно развитие опухоли полости рта из жировой ткани, мышечных волокон, соединительнотканных структур, нервных стволов и сосудов. В зависимости от расположения выделяют доброкачественные опухоли языка, внутренней поверхности щек, мягкого и твердого неба, подъязычной области, десен и губ.

Причины опухолей полости рта
Этиология и механизм развития опухолей полости рта пока не достаточно изучены. К факторам риска относятся употребление алкоголя, курение, острая травма (например, удаление зуба), хроническое травмирование слизистой рта краем сломанного зуба, плохо обработанной поверхностью пломбы, коронкой или зубным протезом. Наиболее высок риск возникновения опухоли полости рта при сочетании курения с приемом алкоголя. В развитии некоторых неопластических опухолей полости рта (папилломы, папилломатоз) ведущая роль отводится вирусной инфекции (вирус папилломы человека, вирус герпеса).
Опухоли полости рта, возникающие в детском возрасте, часто связаны с нарушениями дифференцировки тканей в период внутриутробного развития. К ним относятся дермоидные и ретенционные кисты, железы Серра, врожденные невусы. Как правило, эти новообразования выявляются в течение первого года жизни.
Эпителиальные опухоли полости рта
Папилломы. Опухоли полости рта, состоящие из клеток многослойного плоского эпителия. Локализуются чаще всего на губах, языке, мягком и твердом небе. Папилломы полости рта представляют собой округлый выступ над поверхностью слизистой. Могут иметь гладкую поверхность, но чаще покрыты сосочковыми разрастаниями по типу цветной капусты. Обычно наблюдаются единичные папилломы, реже — множественные. Со временем эти опухоли полости рта покрываются ороговевающим эпителием, за счет чего приобретают белесоватую окраску и шероховатую поверхность.
Невусы. В полости рта невусы наблюдаются в редких случаях. Они чаще бывают выпуклыми и имеют различную степень пигментации от бледно-розового цвета до коричневого. Среди опухолей ротовой полости встречаются голубой невус, папилломатозный невус, невус Ота и другие. Некоторые из них могут озлокачествляться с развитием меланомы.
Железы Серра. Обычно этот вид опухолей полости рта располагается в области альвеолярного отростка или твердого неба. Железы Серра представляют собой полушаровидные образования желтоватого цвета размером до 0,1 см и плотной консистенции. Могут иметь множественный характер. Обычно к концу первого года жизни ребенка отмечается самопроизвольное исчезновение этих образований.
Соединительнотканные опухоли полости рта
Фибромы. Наиболее часто фибромы полости рта встречаются в области нижней губы, языка и на небе. Имеют вид гладкого овального или округлого образования, в отдельных случаях расположенного на ножке. Цвет этих опухолей полости рта не отличается от окраски окружающей их слизистой.
Фиброматоз десен. Не все авторы относят фиброматоз десен к опухолям полости рта, некоторые считают, что в его основе лежат изменения воспалительного характера. Фиброматозные разрастания — безболезненные плотные образования. Они могут носить локальный характер в пределах нескольких зубов и диффузный, захватывая весь альвеолярный отросток как нижней, так и верхней челюсти. Опухолевые разрастания при фиброматозе локализуются в сосочках десен и могут быть настолько выражены, что полностью закрывают коронки зубов. Этот вид опухоли полости рта требуют дифференциации от гиперпластического гингивита.
Миомы. Развиваются из мышечной ткани. Рабдомиомы образуются из волокон поперечно-полосатой мускулатуры. Чаще всего наблюдаются в виде единичных узловых образований в толще языка. Лейомиомы развиваются из гладкомышечных волокон и обычно локализуются на небе. Миобластомы (опухоль Абрикосова) являются результатом дисэмбриогенеза и диагностируются у детей до года. Они представляют собой округлую опухоль полости рта размером до 1 см, покрытую эпителием и имеющую блестящую поверхность.
Миксомы. Эти опухоли полости рта могут иметь округлую, сосочковую или бугристую поверхность. Располагаются в области твердого неба или альвеолярного отростка.
Пиогенная гранулема. Развивается из слизистой или соединительнотканных элементов ротовой полости. Часто наблюдается после травмирования слизистой оболочки щек, губ или языка. Пиогенная гранулема имеет сходство с богато кровоснабжающейся грануляционной тканью. Отличается быстрым увеличением размеров до 2 см в диаметре, темно-красной окраской и кровоточивостью при прикосновении.
Эпулисы. Доброкачественные опухоли полости рта, расположенные на десне. Могут произрастать из глубоких слоев десны, надкостницы, тканей периодонта. Наиболее часто эпулис встречается в области передних зубов. Классифицируются на фиброзные, гигантоклеточные и ангиоматозные образования.
Невриномы. Образуются в результате разрастания клеток шванновской оболочки нервных волокон. Достигают в диаметре 1 см. Имеют капсулу. Невриномы являются практически единственными опухолями полости рта, при пальпации которых может отмечаться болезненность.
Сосудистые опухоли полости рта
Гемангиомы. Самые распространенные опухоли полости рта. В 90% случаев гемангиомы диагностируются сразу или в ближайшее время после рождения ребенка. Бывают простыми (капиллярными), кавернозными, капиллярно-кавернозными и смешанными. Отличительной особенностью этих опухолей полости рта является их побледнение или уменьшение в размерах при надавливании. Травмирование гемангиом часто приводит к кровоточивости.
Лимфангиомы. Возникают в результате нарушений эмбриогенеза лимфатической системы и выявляются обычно у новорожденных. Характеризуются образованием ограниченной или диффузной припухлости в полости рта. Среди опухолей полости рта различают кавернозные, кистозные, капиллярно-кавернозные и кистозно-кавернозные лимфангиомы. Эти опухоли полости рта склонны к воспалению, которое часто бывает связано с травмой слизистой рта или обострением какого-либо хронического воспалительного заболевания носоглотки: пульпита, периодотита, хронического тонзиллита, гайморита и пр. Отдельные авторы указывают также на связь рецидивирующего воспалительного процесса в лимфангиоме с обострениями хронического гастрита, дуоденита или колита.
Диагностика опухолей полости рта
Опухоли полости рта небольшого размера могут быть диагностированы стоматологом случайно при проведении профилактического осмотра, в ходе лечения кариеса и других стоматологических манипуляций. Точное определение вида опухоли возможно только после гистологического изучения ее структуры. Подобное исследование может проводится на материале, взятом в ходе биопсии опухоли или после ее удаления.
Для определения глубины прорастания опухоли полости рта применяется УЗИ образования, для оценки состояния костных структур — рентгенологическое исследование. При фиброматозе десен проводится ортопантомограмма, на которой часто выявляются участки деструкции альвеолярного отростка. В диагностике сосудистых опухолей нередко используют ангиографию.
Лечение опухолей полости рта
Затруднение речи и пережевывания пищи при наличии опухоли полости рта, постоянная травматизация новообразований этой локализации, а также вероятность их малигнизации — все это является поводом для активной хирургической тактики. В зависимости от вида опухоли полости рта возможно применение электрокоагуляции, удаления лазером, криодеструкции, радиоволнового метода, хирургического иссечения, склеротерапии.
Удаление опухолей полости рта диффузного характера проводится в несколько этапов. Иссечение фиброматозных разрастаний производят вместе с надкостницей. Участки разрушенной костной ткани подвергаются обработке фрезой и коагуляции. Сосудистые опухоли полости рта могут быть склерозированны путем введения склерозирующих веществ непосредственно в сосуды опухоли.
Болезнь Фокса-Фордайса – специфическое заболевание кожи, имеющее гендерную окраску, поражающее области локализации железистых придатков дермы, обычно сочетающееся с дисфункцией щитовидной и половых желёз. Ведущий симптом дерматоза - приступы сильнейшего зуда в сочетании с мелкоузелковой сыпью в подмышечных впадинах, вокруг грудных сосков, пупка, на лобке, половых органах. Узелки овальные, телесного цвета, матово-блестящие, плотно окружают фолликулы апокриновых желёз и протоки сальных, закрывая их отверстия скоплением роговых чешуек. Диагностика основывается на типичной клинике. Лечение направлено на снятие зуда и подавление деятельности желёз кожи.

Общие сведения
Болезнь Фокса-Фордайса – хронический дерматоз неясного генеза, характеризующийся доброкачественной гиперплазией протоков сальных желёз (гранулы Фордайса), закупоркой выводных протоков апокриновых потовых желёз. Болеют чаще женщины. Начавшись в период полового созревания, заболевание может сопровождать пациентов на протяжении всей жизни, значительно нарушая её качество. Названа патология в честь двух американских дерматологов: Джона Фордайса – заведующего кафедрой дерматологии и сифилидологии Нью-Йоркского университета и Георга Фокса – одного из основателей Американской дерматологической ассоциации. Они первыми описали необычную кожную патологию в 1902 году во время совместной дерматологической практики в Медицинском колледже Госпиталя Белвью. Отдельной заслугой Дж. Фордайса является описание специфических гранул - псевдосеборейных кист сальных желёз в качестве первичного элемента сыпи. Кроме того, учёным удалось связать локализацию высыпаний с соматической патологией (урологической, эндокринной, инфекционной). Такой подход к пониманию заболевания актуален и сегодня.

Причины
Этиология и патогенез заболевания до конца не изучены. В современной дерматологии триггером (пусковым механизмом) заболевания называют травмы при лазерной эпиляции. Считается, что дерматоз возникает в результате обменных нарушений, увеличивающих выработку секрета кожных желёз. Состав секрета влияет на физиологические, биохимические, иммунные функции кожи. Гиперсекреция в сочетании с закупоркой железы в результате локализации первичных узелков вокруг волосяного фолликула вызывает токсический эффект, сопровождающийся резким зудом.
Некоторые дерматологи склонны связывать развитие болезни Фокса-Фордайса с дисфункцией половых желёз, другие – с эндокринными нарушениями (щитовидная железа, яичники, надпочечники), что подтверждается спонтанным улучшением клиники в III триместре беременности, усилением зуда перед менструациями. Существует мнение об индивидуальной предрасположенности к возникновению заболевания.
Симптомы болезни Фокса-Фордайса
Основным клиническим симптомом является сильный зуд в области кожных высыпаний. Первичный элемент сыпи – плотный, блестящий, шаровидный или конусовидный узелок размером с просяное зерно всех оттенков телесного цвета, не имеющий тенденции к слиянию, локализующийся в устье железистых образований кожи. Нестерпимый зуд со временем приводит к лихенификации кожи, расчёсам с геморрагическими корочками, пигментации, поражению волос.
Высыпания на коже половых органов (мошонка, крайняя плоть – у мужчин; половые губы, влагалище – у женщин) возможны в двух вариантах: в виде узелковой околофолликулярной сыпи, ведущей к развитию токсического повреждения кожи, дисгармонии сексуальных отношений; в виде себорейных гранул Фордайса - косметического дефекта, возникающего в результате нарушений правил интимной гигиены. Очаги в области лобка, пупка, грудных сосков, промежности, подмышечных впадин часто рассматривают как симптом, сопровождающий дисфункцию желёз внутренней секреции или гормональные изменения. Течение длительное, рецидивирующее. Возможно спонтанное саморазрешение процесса.
Диагностика
Диагностика основывается на определении типичного вида и локализации кожной сыпи, интенсивности приступов зуда. Гистология не специфична: расширенные протоки желёз с роговыми пробками в устьях фолликул, гиперкератоз, паракератоз, акантоз, лимфоцитарная околососудистая инфильтрация эпидермиса. Дифференцируют дерматоз со следующими состояниями:
- ограниченным нейродермитом (очаги высыпаний не связаны с зонами расположения апокриновых желёз, первичные элементы сливаются между собой, образуя бляшки с лихенизированной поверхностью и белым дермографизмом - нетипичной окраской кожи при механическом раздражении);
- красным плоским лишаём (гистологически); папиллярно-пигментной дистрофией кожи («шагреневая кожа», сочетающаяся со злокачественными новообразованиями);
- эластической псевдоксантомой (присутствуют изменения глазного дна и дегенерация эластических волокон);
- сухой экземой;
- контагиозным моллюском (клинически и лабораторно).
Лечение болезни Фокса-Фордайса
Основной задачей терапии является нейтрализация приступов зуда: с этой целью используются антигистаминные препараты (хлоропирамин), седативные средства (диазепам). По показаниям, после консультации с эндокринологом, назначаются кортикостероиды, гормоны половых желёз, оральные контрацептивы. Для восстановления гармонии в интимной сфере необходимы консультации уролога и сексолога.
С целью подавления деятельности желёз кожи проводится лучевая терапия (жёсткие лучи с алюминиевыми, цинковыми фильтрами). В резистентных случаях после консультации с дерматологом и пластическим хирургом показана пересадка кожи. Ограниченные высыпания (до 5см) удаляют с помощью лазера. Возможны кюретаж - выскабливание потовых желёз, электрокоагуляция. Фоновая терапия включает прием витаминов А, В, С, Е; наружное применение препаратов с анестезином, ментолом, ретинолом, кортикостероидов, масла жожоба. Прогноз благоприятен для жизни.
Пиогенная гранулема – это доброкачественное новообразование кожи или слизистых оболочек сосудистой природы. Внешне представляет собой округлое образование (папулу) диаметром до 1,5 сантиметров ярко-красного, вишневого или черно-коричневого цвета. Объем опухоли заполнен мелкими сосудами и капиллярами, окруженными соединительной тканью. Поверхность легко травмируется и обильно кровоточит. Определить вид новообразования врачу помогает внешний осмотр, дерматоскопия, данные гистологического исследования. Если уплотнение не подвергается обратному развитию самопроизвольно, показано хирургическое лечение (электро-, крио- или лазеркоагуляция).
МКБ-10
Общие сведения
В практической дерматологии пиогенная гранулема встречается под названием ботриомикома, телеангиэктатическая гранулема, гемангиома грануляционного типа, эруптивная ангиома. Внутри опухолевого узла соединительная ткань образует прослойки, что определяет наиболее подходящее с точки зрения гистологии определение патологии «дольчатая капиллярная гемангиома». Встречается у подростков, взрослых до 30 лет. Одинаково часто диагностируется у пациентов обоих полов. Гормональные перестройки вызывают частое развитие заболевания у беременных (примерно 5% случаев). Описаны случаи множественной ботриомикомы, ее подкожного или подслизистого расположения, формирования сосудистых образований на внутренней поверхности пищевода и кишечника.

Причины
Этиология заболевания до конца не изучена. Предположения о микотическом генезе патологии, высказываемые в XIX в., в дальнейшем не получили своего подтверждения. Несостоятельными оказались теории, согласно которым заболевание имеет воспалительную или вирусную природу. Теперь ботриомикому относят к числу ангиом, развивающихся как реактивный процесс на месте микротравм. В генезе заболевания основное значение имеют:
- Механическое повреждение слизистых и кожи. Ведущий фактор в развитии заболевания. Об этом свидетельствует локализация новообразований на наиболее подверженных травмам и микроповреждениям участках тела: пальцах рук, стопах, губах, деснах, слизистой оболочке носа и рта. Для запуска образования гранулемы достаточно незначительного воздействия: укола, занозы, небрежной обработки кутикулы ногтя.
- Гормональный дисбаланс. По статистике, большинство случаев сосудистых новообразований выявляется у подростков, беременных женщин. Значимый провоцирующий фактор - прием гормональных контрацептивов, эндокринная патология. Значение имеет повышение сальности кожи под воздействием гормонов и чрезмерное ее обезжиривание в пубертатном периоде, повышение уровня фактора роста сосудов у беременных.
- Лекарственное воздействие. Вероятность появления грануляционной гемангиомы повышается при приеме ингибиторов протеазы, некоторых противовирусных препаратов, ретиноидов, используемых для лечения угревой сыпи. Значение имеют препараты как системного (в таблетках, капсулах, инъекциях), так и местного действия (кремы, лосьоны, мази).
- Кожные заболевания. Пациенты с дерматозами, пламенеющим невусом, телеангиэктатической ангиомой страдают ботриомикомой чаще, чем люди без дерматологических проблем. Множественные поражения развиваются на месте термических и химических ожогов. Раздражение слизистой роговицы и конъюнктивы химическими веществами, непереносимость определенных компонентов косметики, конъюнктивиты и блефариты могут стать причиной появления сосудистых папул на веках. Гигантские гранулемы развиваются у лежачих больных в местах пролежней.
Патогенез
В основе развития папулы лежит реактивное разрастание грануляционной ткани под влиянием внешних и внутренних воздействий. Грануляции состоят из новообразованных сосудов и соединительной ткани, обеспечивают быстрое заживление раны. Они создают условия для последующей эпителизации раневой поверхности, формирования рубца. Гранулема является следствием нарушения нормального процесса формирования грануляций, чрезмерного развития сосудов, активного деления фибробластов, избыточной продукции волокон соединительной ткани при травме. Нормальная толщина грануляционного слоя составляет 1-2 мм. Диаметр патологического образования может достигать полутора сантиметров.
Развитие пиогенной гранулемы во многом повторяет процесс заживления раны. Папула состоит из артериол, венул, капилляров, небольшого количества фибробластов, соединительнотканных волокон. Чем дольше существует новообразование, тем больше в нем становится соединительной ткани. Завершающая стадия – выраженный фиброз папулы, сопровождающийся эпителизацией ее поверхности.
Симптомы пиогенной гранулемы
В 75% случаев рост узла начинается на неизмененной коже. Микротравмы, которые могут привести к появлению ботриомиком, часто остаются незамеченными пациентом. Помимо пальцев и слизистой полости рта, папулы могут появиться на коже лица, тыле кистей, ладонях, шее, груди, верхней части спины. У беременных уплотнения образуются преимущественно на слизистой десен верхней челюсти, внутренней поверхности губ.
Папула растет несколько недель. Максимальный диаметр – 1,5 см, средний – 6 мм. Имеет округлую или дольчатую форму, насыщенный цвет за счет большого количества сосудов, широкое основание, реже - короткую ножку. По консистенции мягкая, эластичная. Поверхность папулы легко травмируется, часто эрозирована или покрыта корками, может быть окружена белой каймой отслоившегося эпителия. Узел безболезненный, т.к. не имеет нервных окончаний. Дискомфорт вызывает наличие выступающего образования на руках, шее, плечах и других частях тела, которое цепляется за одежду, предметы, дает обильное кровотечение при повреждении. Ботриомикома в области ногтевого ложа во время активного роста может отслаивать ногтевую пластинку.
Достигнув определенного размера, папула начинает постепенно уплотняться за счет активного развития соединительнотканных прослоек вплоть до полного фиброза. Тромбозы, запустевание сосудов приводят к очаговым некрозам пиогенной гранулемы. При устранении причинного фактора образование может исчезнуть самостоятельно. Обратное развитие гранулемы может занять несколько месяцев.
Осложнения
Единственное значимое осложнение пиогенной гранулемы – обильное кровотечение, которое открывается при повреждении уплотнения. При длительном истечении крови из множественных узлов у пациента существует риск развития анемии. При наружной локализации образований источник кровопотери можно легко установить. Заподозрить кровотечение из желудочно-кишечного тракта бывает намного сложнее. Трудности может вызвать проведение дифференциальной диагностики ботриомикомы и кровоточащей язвы желудка или кишечника.
Диагностика
Доброкачественную пиогенную гранулему необходимо отличать от целого ряда других патологических образований. Здесь решающее значение имеют внешний вид узла, его микроскопическое строение, любые другие данные, которые помогают дерматологу поставить точный диагноз: скорость роста новообразования, наличие провоцирующих факторов, эффективность проводимого ранее лечения, сопутствующие заболевания. Ценную информацию позволяют получить:
- Дерматоскопия. Исследование папулы при помощи дерматоскопии позволяет выявить признаки, характерные для ангиоматозного новообразования (однородный узел красноватого цвета, окруженный белым венчиком). Как правило, визуальных признаков достаточно для проведения дифференциальной диагностики заболевания с рядом доброкачественных и злокачественных патологических изменений кожных покровов, внешне похожих на ботриомикому.
- Биопсия узла. Забор ткани для проведения гистологического исследования часто проводится прямо во время операции по удалению новообразования. Это позволяет подтвердить диагноз ботриомикомы, определить объем хирургического вмешательства. При патоморфологическом исследовании определяется разрастание капилляров и фибробластов, инфильтрация стромы лейкоцитами.
Сложные диагностические случаи могут потребовать осмотра дерматоонколога, хирурга. На ботриомикому внешне похожа беспигментная меланома, плоскоклеточный рак кожи, кожные метастазы опухолей костей, внутренних органов, ряд других злокачественных новообразований. Расположение очагов между лопатками может быть одним из проявлений болезни Ходжкина, что требует внимания гематолога.
Лечение пиогенной гранулемы
Врачебная тактика в отношении новообразования определяется рядом факторов: давностью существования, расположением, обильностью кровотечений, наличием у женщины беременности. Периодически кровоточащий узел пальца придется удалить сразу же, чтобы облегчить пациенту выполнение повседневных дел. Образование слизистой рта, которое появилось во время беременности, рекомендуется наблюдать несколько месяцев после родов. Если пиогенная гранулема не регрессирует самопроизвольно, ее удаляют во время небольшой амбулаторной операции. Методы хирургического лечения включают:
- Электрокоагуляцию. Позволяет удалить патологически измененные ткани быстро, с минимальной кровопотерей. Вероятность рецидива ботриомикомы после электрокоагуляции ниже по сравнению с другими хирургическими методами. Обязательно обезболивание с применением местных анестетиков. При помощи электрода уплотнение отсекается от поверхности кожи в основании. Полученный фрагмент ткани отправляется на гистологию.
- Удаление жидким азотом. Криотерапия применяется только в тех случаях, когда другие методики недоступны. Низкая температура также способствует уменьшению кровотечения, однако не так хорошо, как электрокоагуляция. В связи с этим для обезболивания рекомендуется смесь лидокаина с эпинефрином. Эпинефрин вызывает резкое сужение сосудов в месте инъекции, продлевает срок действия местного анестетика.
- Лазерное удаление. Лазеркоагуляция - практически бескровный метод, после которого при грамотном проведении процедуры не остается заметных рубцов. Клетки крови содержат пигмент гемоглобин, который поглощает энергию лазерных импульсов намного активнее окружающих тканей. Это позволяет лазерному лучу воздействовать на область расположения папулы дифференцированно. Сосудистое образование удаляется, а здоровые клетки остаются неповрежденными.
Независимо от того, какой хирургический метод применялся, в месте проведения манипуляции остается ранка округлой формы, покрытая плотной темной корочкой. Под ней создаются оптимальные условия для эпителизации. Корочку нельзя удалять до полного заживления ранки, иначе есть риск развития рубца. Это единственное ограничение послеоперационного периода. Назначение консервативного лечения целесообразно только при первых признаках рецидива. В этом случае местно применяется мазь, содержащая 5% имиквимод.
Прогноз и профилактика
В случае установленного и подтвержденного диагноза пиогенной гранулемы прогноз для жизни и выздоровления благоприятный. Регресс уплотнения без лечения наблюдается в каждом втором случае. Хирургическая операция дает полное излечение, однако всегда существует риск рецидива. Молодая папула может появиться на том же месте, где располагался удаленный узел. Упорное течение требует более внимательного отношения к причинным факторам появления пиогенной гранулемы, их устранения по мере возможности. Способы профилактики ботриомикомы ввиду отсутствия точных данных об этиологии заболевания не разработаны; следует избегать травмирования кожи и слизистых, своевременно лечить дерматозы.
1. Особенности ангиогенеза при пиогенной гранулеме/ Гуськова О.Н., Скарякина О.Н.// Вестник новых медицинских технологий. – 2018 - Т. 25, №3.
2. Пиогенная гранулема как междисциплинарная проблема/ Ефанова Е.Н., Русак Ю.Э., Васильева Е.А., Лакомова И.Н., Кельдасова Р.Р. – 2017.
3. Пиогенная гранулема в практике врача дерматолога/ Тарасенко Г.Н., Тарасенко Ю.Г., Бекоева А.В., Процюк О.// Российский журнал кожных и венерических болезней. – 2017.
4. Дерматовенерология. Национальное руководство/ под ред. Бутова Ю.С., Скрипкина Ю.К., Иванова О.Л. — 2013.
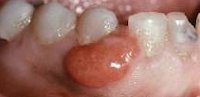
а) Пример из истории болезни. 20-летняя женщина во время визита к врачу для наблюдения за протеканием беременности пожаловалась на очаговое образование, возникшее у нее на губе. Она сообщила, что этот очаг слегка кровоточит, не причиняя боли. Был установлен диагноз пиогенной гранулемы (ПГ), удаление которой рекомендовано отложить до родоразрешения. После родов очаг не регрессировал спонтанно и был удален хирургическим путем.

Пиогенная гранулема на нижней губе, развившаяся во время беременности
б) Распространенность (эпидемиология):
• Распространенное приобретенное доброкачественное сосудистое неопластическое образование кожи и слизистых оболочек.
• Так как это образование по существу не является ни инфекционным, ни гранулематозным, его наиболее точное название дольчатая капиллярная гемангиома. Чаще всего пиогенная гранулема (ПГ) наблюдается у молодых взрослых и подростков, а также во время беременности (в 5% случаев всех беременностей).
• Сообщалось о выявлении пиогенной гранулемы (ПГ) в желудочно-кишечном тракте, гортани, на слизистой носа, конъюнктиве и роговице.
в) Этиология (причины), патогенез (патология):
• Этиология неизвестна. В качестве провоцирующих факторов предполагаются травма, инфекции или предшествующий дерматоз. Однако травмы в анамнезе отмечаются только в 25% случаев.
• Образование представлено плотным очагом пролиферации капилляров и фибробластной стромы, которая инфильтрирована полиморфноядерными лейкоцитами.
• Сообщалось о возникновении множественных пиогенных гранулем на ожоговых поверхностях, после приема контрацептивов, ингибиторов протеазы и местного лечения акне третиноином.
• Известно, что пиогенные гранулемы после беременности регрессируют. В одном из исследований в пиогенных гранулемах при беременности была обнаружена повышенная концентрация фактора роста эндотелия сосудов, после родов содержание этого фактора практически не определялось, отмечались апоптоз эндотелиальных клеток и регресс гранулемы.
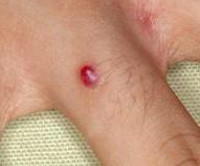
Пиогенная гранулема Пиогенная гранулема на носу у молодого пациента Крупная пиогенная гранулема на кисти у 33-летнего пациента, появившаяся 3 месяца назад Крупная пиогенная гранулема на пальце у 22-летнего мужчины. Гранулема появилась 4 месяца назад, в течение которых пациент не мог получить адекватную помощь, пока мы не удалили этот очаг пиогенной гранулемы (ПГ) Небольшая пиогенная гранулема на пальце у 17-летнего подростка, возникшая два месяца тому назад после незначительной травмы пальца
г) Клиника:
• Эритематозная куполообразная папула или узел, который слегка кровоточит, что в редких случаях приводит к анемии.
• Очаг склонен к изъязвлениям, формированию эрозий и корок.
• Размер пиогенной гранулемы (ПГ) варьирует от нескольких миллиметров до нескольких сантиметров (средняя величина составляет 6,5 мм).
• Очаг быстро растет и достигает максимального размера в течение нескольких недель.
• Наиболее распространенной картиной при дермато-скопии пиогенных гранулем (85%) является однородный красноватый участок, окруженный белым «воротничком».
д) Локализация пиогенных гранулем:
• Кожные пиогенные гранулемы чаще всего встречаются на голове и шее (особенно деснах и губах), на лице и конечностях, а также верхней части туловища.
• Пиогенная гранулема при беременности чаще всего наблюдается в полости рта на слизистой оболочке в области верхней челюсти.
е) Биопсия пиогенной гранулемы:
• Свежие очаги напоминают грануляционную ткань (многочисленные капилляры и венулы, эндотелиальные клетки которых направлены радиально к поверхности кожи; отечная строма, содержащая смешанный воспалительный инфильтрат).
• Зрелый очаг пиогенной гранулемы (ПГ) имеет фибромиксоидную строму, разделяющую очаговое образование на дольки. Наблюдается пролиферация капилляров с выраженными эндотелиальными клетками. Может отмечаться реэпителизация поверхности с периферическим гиперпластическим эпителиоидным «воротничком»; воспалительный инфильтрат выражен в меньшей степени. Эпидермис обычно эрозивный.
• Для регрессирующего очага пиогенной гранулемы (ПГ) характерен обширный фиброз.
ж) Дифференциальная диагностика пиогенной гранулемы. Пиогенную гранулему дифференцируют с рядом кожных злокачественных новообразований, включая атипичную фибромиксому, базальноклеточную карциному, саркому Калоши, кожные метастазы злокачественных новообразований, плоскоклеточную карциному и амеланотическую меланому.
К доброкачественным опухолям, дифференцируемым с пиогенной гранулемой, относятся:
• Вишневая гемангиома - небольшие ярко-красные куполообразные папулы, представляющие собой доброкачественную пролиферацию капилляров.
• Фиброзная папула на носу - доброкачественная опухоль из тканей носа. Большинство таких очагов цвета кожи отличаются от ПГ. Однако доброкачественный вариант светлоклеточной фиброзной папулы может сильно напоминать пиогенную гранулему.
• Бациллярный ангиоматоз - системное инфекционное заболевание, которое вызывают два микроорганизма рода Bartonella. При этом заболевании выделяют четыре типа узелковых очагов, один из которых (шаровидные ангиоматозные папулы) выглядит как пиогенпая гранулема. Такие узелки могут поражать лиц любого возраста, достигая в диаметре 10 см. При этом могут наблюдаться потеря веса и лимфаденопатия.
и) Рекомендации пациентам с пиогенной гранулемой. Пациентам необходимо разъяснить, что для успешного лечения пиогенной гранулемы (ПГ) к врачу следует обращаться при первых же, замеченных ими, признаках рецидива.
к) Наблюдение пациента врачом. Наблюдение необходимо только в том случае, если гистологическое исследование не подтвердило наличие пиогенной гранулемы или если очаг рецидивирует.
Читайте также:

