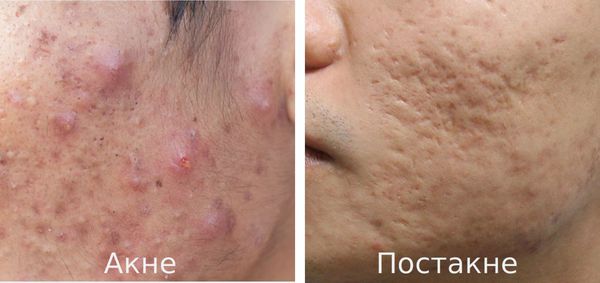
Как избавиться от дырок на лице после черных точек
Обновлено: 28.04.2024
Что такое комедоны (чёрные точки)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алфимовой Валерии Дмитриевны, косметолога-эстетиста со стажем в 6 лет.
Над статьей доктора Алфимовой Валерии Дмитриевны работали литературный редактор Маргарита Тихонова , научный редактор Татьяна Репина и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Комедоны — это невоспалительные мелкие узелки белого или чёрного цвета, которые создают на коже ощущение неровности. Они возникают при закупорке устьев волосяных фолликулов. С остоят из клеток кожи — кератиноцитов, и кожного сала — себума.

Обычно комедоны — это одно из проявлений акне. Но иногда они возникают самостоятельно [17] .
Основная причина появления комедонов — избыток кожного сала и нарушение кератинизации — образования и отшелушивания клеток кожи. Эти изменения приводят к появлению так называемой "пробки", которая заполняет сально-волосяной проток.
Факторы риска
Комедональная форма акне , как правило, возникает в период полового созревания — 12-16 лет . В это время у подростков формируется свой гормональный статус, который может повлиять на состояние кожи. Под воздействием гормонов она становится более жирной, что способствует развитию комедонов.
Но иногда комедоны образуются после 20 лет. Этому способствуют факторы, которые стимулируют выработку кожного сала. К таким факторам относят:
- наследственную предрасположенность;
- гормональные изменения;
- неправильный уход за кожей;
- неадекватное питание — чрезмерное употребление сладких, рафинированных, цельномолочных и мучных продуктов;
- частые стрессовые ситуации.
В основном работу сальных желёз регулируют гормоны. Поэтому пациентам с комедонами и другими проявлениями акне рекомендуется обратиться к эндокринологу ил гинекологу-эндокринологу. Он оценит гормональный статус и при необходимости поможет его скорректировать.
Усугубить течение комедональной формы акне могут эндокринные нарушения:
-
; ; — СПКЯ;
- гиперандрогению; ; и 2-го типа;
- инсулинорезистентность [12] .
Комедоны, появившиеся на фоне этих заболеваний, хуже поддаются лечению.
Предположительно к причинам развития комедонов относят нарушения работы пищеварительного тракта, такие как гастрит, язва желудка, дисбактериоз и др. Их взаимосвязь с акне подтверждается рядом исследований, но влияние таких заболеваний на появление комедонов пока не доказана [6] [18] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы комедонов
Комедоны хаотично располагаются на лице, декольте и спине. Их к оличество зависит от состояния организма и особенностей кожи: размера сальных желёз и количества выделяемого себума. Поэтому у кого-то на коже образуется всего 5-10 комедонов, а у кого-то — 100 и более элементов.

Из-за длительного присутствия комедона в сально-волосяном протоке запускается воспалительная реакция . В ней участвуют грибы рода Malassezia и бактерии рода Cutibacterium acne . В результате воспаления развиваются более тяжёлые формы акне.

Американская академия дерматологии выделяет четыре степени тяжести акне:
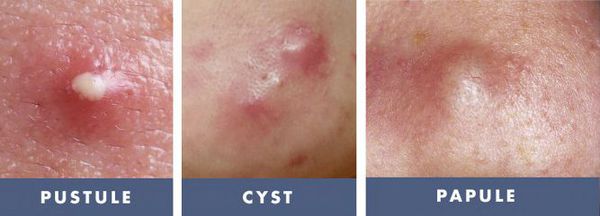
- I степень — наличие комедонов и до 10-ти папул — небольших розовых узелков , иногда с чёрной точкой в центре;
- II степень — сочетание комедонов и папул, появление не более 5-ти гнойничков — пустул;
- III степень — сочетание комедонов и папуло-пустулёзной сыпи, появление не более 5-ти узлов;
- IV степень — явное воспаление кожи с образованием болезненных узлов и кист [2] .
Патогенез комедонов
В основе образования комедонов лежит нарушение нормальной работы сальных желёз. Они расположены в глубоких слоях кожи, у корня волоса.
Сальные железы продуцируют собственный секрет — себум, или кожное сало. Продвигаясь вверх по сально-волосяному протоку , он создаёт на коже защитный барьер, придаёт ей эластичность, поддерживает нормальный уровень pH, способствует сохранению влаги.
Клетки, которые вырабатывают себум, постоянно обновляются: они смещаются в сторону устья сальной железы, постепенно накапливают секрет и разрушаются. Кератиноциты, которые выстилают в ыходной проток фолликула, тоже постоянно обновляются и отшелушиваются.
Когда функция сальных желёз нарушается, происходит следующее:
- Сальные железы начинают вырабатывать слишком много себума. Он превращается в густую липкую массу, которая полностью заполняет проток.
- Образование кератиноцитов усиливается, клеток становится больше. Они застревают в густом себуме и закупоривают выходной проток сальной железы.
Когда просвет канала полностью заполнен, содержимое сально-волосяного протока начинает давить на стенки канала. Устье протока расширяется, в итоге образуется комедон. В такой среде со временем активируется условно-патогенная флора. Она начинает поглощать избыток себума, который является для неё питательной средой. В результате сально-волосяной фолликул воспаляется — развивается акне [3] .
Наследственность, гормональные нарушения и питание
Генетическая предрасположенность к образованию комедонов может быть связана с одной из четырёх особенностей:
- большим размером сальной железы;
- гиперчувствительностью рецепторов сальных желёз к половым гормонам — андрогенам;
- гиперандрогенией — высоким уровнем андрогенов;
- повышенной активностью фермента 5-альфаредуктазы при нормальном уровне половых гормонов.
Последняя особенность связана с переходом андрогена в дигидротестостерон — ДГТ. Такой переход происходит под влиянием фермента 5-альфаредуктазы .
ДГТ контролирует активность сальных желёз и процесс кератинизации. Этот гормон связывается с андрогенными рецепторами по принципу "ключ-замок", где "ключ" — это гормон, а "замок" — это андрогенный рецептор. Но "открыть замок" можно только с помощью другого гормона — инсулина или инсулиноподобного фактора роста — IGF-1 [3] .
Сами по себе инсулин и глюкоза необходимы для организма. Их уровень повышается после употребления любых продуктов. Но при чрезмерном количестве сладостей, рафинированных и других продуктов концентрация инсулина и глюкозы становится больше. Причём сначала увеличивается уровень глюкозы в крови, а потом — инсулина. И дальше всё развивается по тому же сценарию, приводя к активной выработке кожного сала и образованию комедонов.
Уровень инсулина также повышается при употреблении цельномолочных продуктов. Инсулин связывается с андрогенными рецепторами и повышает уровень ДГТ. Этот гормон, в свою очередь, связывается с рецепторами сальных желёз и стимулирует выработку себума.
Поэтому людям, генетически склонным к повышенному салоотделению, следует быть особо осторожными и контролировать употребление сладостей, молочных и рафинированных продуктов.
Неправильный уход за кожей
Кожа, склонная к развитию комедональной формы акне, нуждается в грамотном уходе.
Мыло, жёсткие скрабы и спиртовые средства с поверхностно-активными веществами только травмируют кожу, приводя к появлению новых комедонов. Эти средства нарушают рН кожи — её защитный барьер, из-за чего она становится пересушенной. О рганизм будет пытаться восстановить кожный барьер, усилив выработку себума и образование кератиноцитов. Но это лишь усугубит состояние кожи.
Людям, склонным к образованию комедонов, также не рекомендуется пользоваться маслами, плотными кремами и массировать кожу. Плотные кремы и масла могут ещё больше закупорить сально-волосяной проток, а усиленное разминание, растирание и давление на кожу привести к обострению болезни.
Стресс
Стрессовые ситуации являются триггерным фактором комедональной формы акне [4] [5] . Это связано с выработкой нейромедиаторов, в частности субстанции Р. Это вещество передаёт сигнал, запускает процесс воспаления, расширяет сосуды и увеличивает проницаемость капилляров.
Сальные железы обладают повышенной чувствительностью к субстанции Р. Поэтому нейромедиаторы связываются с клетками сальных желёз и стимулируют их активность. В результате усиливается образование себума [7] .
Классификация и стадии развития комедонов
Комедоны бывают закрытыми и открытыми.
Закрытые комедоны — это белые подкожные узелки около 1 мм в диаметре. Из-за маленького отверстия в коже содержимое таких узелков почти не контактирует с внешней средой, а кератиноциты, которые образуются в устье протока, не могут "прорваться" на поверхность кожи и увеличивают давление внутри.
Иногда закрытые комедоны появляются у новорождённых в первые недели жизни. В этом возрасте болезнь проходит самостоятельно, лечение не требуется. В остальных случаях закрытые узелки перерастают в открытые комедоны [3] .

Открытые комедоны — это чёрные точки размером 0,5-1,0 мм . Причина их тёмного цвета — пигмент меланин и кислородное окисление содержимого комедона через большое отверстие в коже [1] . После исключения триггерного фактора они, как правило, перестают расти и исчезают.

Осложнения комедонов
Если не устранить триггерные факторы и вовремя не обратиться к дерматологу, комедоны могут увеличиться и привести к развитию более тяжёлых форм анке, таким как пустулы (гнойнички), узлы и кисты.

Узлы — это подкожные уплотнения. Чаще возникают на лице и спине. Кожа над узлами становится синюшной, истончается, в ней появляются отверстия, из которых выделяется гной. Заживают узлы с образованием рубцов.

Киста — это подкожное полостное образование. Оно формируются при расплавлении содержимого узла. Заживают с образованием грубых рубцов [9] .

Осложнения самолечения
Пациенты часто пытаются самостоятельно "выдавить" комедоны. Тем самым они рискуют травмировать кожу и сосуды. Эти повреждения могут привести к отёку, воспалению, присоединению бактериальной инфекции и поствоспалительному покраснению кожи — эритеме.
Поствоспалительная эритема — это длительно заживающее покраснение. Оно возникает из-за травмы сосудов при чрезмерном надавливании на поверхность кожи.

Вторичная бактериальная инфекция проникает в комедон через открытое устье фолликула. Она приводит к появлению гнойничковой сыпи.

Диагностика комедонов
Первым делом врач осматривает пациента и проводит пальпацию. Доктор определяет тип кожи и количество комедонов, оценивает место их расположения, размер и глубину залегания, осматривает кожу на наличие воспаления, узлов и кист.
При сочетании комедонов с акне тяжесть течения болезни оценивается по шкале Кука [2] [16] . Чем выше показатель, тем тяжелее течение:
- 0 баллов — на коже есть несколько небольших комедонов или папул, которые заметны только при близком рассмотрении;
- 2 балла — на коже есть несколько открытых или 20-30 закрытых комедонов, четверть лица покрыта небольшими папулами — до 6-12 штук;
- 4 балла — почти половина лица покрыта небольшими папулами или комедонами, на коже есть несколько пустул и больших выступающих комедонов;
- 6 баллов — примерно ¾ лица покрыто папулами и/или большими открытыми комедонами, есть множество пустул;
- 8 баллов — поражена почти вся площадь лица, особое внимание на себя обращают большие выступающие пустулы.
После осмотра доктор собирает полный анамнез — историю болезни, и затем назначает лечение.
Дифференциальная диагностика
Иногда комедоны похожи на образования, возникающие при гиперплазии сальных желёз — их доброкачественном увеличении. В этом случае образование представляет собой одну увеличенную сальную железу, дольки которой расположены вокруг сального протока. При надавливании на такое образование содержимое не выделяется.

Внешне напоминать комедоны могут плоские бородавки — наросты на поверхности кожи. Эти образования отличаются плоской формой, но при этом слегка выпуклые.

Бородавки и гиперплазия сальных желёз не связаны с образованием комедонов. Для устранения этих патологий используют другие способы коррекции.
Также комедоны нужно отличить от милиумов — эпидермальных или фолликулярных роговых кист. Эти кисты внешне напоминают небольшие узелки белого цвета. Часто они появляются на коже вместе с комедонами, но отношения к ним не имеют [13] .

Лечение комедонов
Основа лечения — индивидуальный подход. Первым делом врач разъясняет пациенту особенность его состояния и причину проявления комедонов. Затем проводит терапию, назначает лечение и корректирует домашний уход.
Вывести пациента из комедональной формы акне в продолжительную ремиссию может только комплексным подход. Он состоит из трёх этапов:
- назначение комедонолитиков;
- аккуратное удаление комедонов;
- нормализация питания.
Комедонолитики — это средства, которые предотвращают закупорку сально-волосяных протоков. Наиболее эффективным является ретинол , или ретиноевая кислота — форма витамина А. Это вещество стимулирует рост клеток, уменьшает сальные железы и объём вырабатываемого себума.
К другим комедонолитикам с доказанной эффективностью относят азелаиновую , салициловую и АНА-кислоту, цинк, серу и резорцин . Они регулируют салоотделение, убивают бактерии, уменьшают покраснение и отёчность кожи [7] .
Лечение стойких и распространённых комедонов проводится с помощью наружных средств, в состав которых входят ретиноиды, бензоилпероксид и азелаиновая кислота. При сочетании комедонов с папулами, пустулами, узлами и кистами доктор назначает изотретиноин для приёма внутрь. Все эти средства должны использоваться строго по показаниям и под наблюдением врача.
Механическое удаление комедонов выполняется дерматологом. Перед этим врач может назначить гигиеническую чистку лица — химический пилинг. Процедура позволяет избежать осложнений и улучшить текущее состояние кожи.

Нормализация питания направлена на исключение продуктов, которые стимулируют выработку кожного сала. Поэтому людям с жирным типом кожи, склонной к появлению комедонов, рекомендуют ограничить употребление цельномолочных продуктов и продуктов с высоким гликемическим индексом. Это позволит избежать излишней стимуляции сальных желёз.
Особенности домашнего ухода :
- Очищающее средство не должно пениться, содержать спирт и ПАВы — поверхностно-активные вещества. Стоит отдавать предпочтение мягким очищающим гелям или эмульсиям без масел.
- Тоник для дополнительного очищения и увлажнения должен быть мягким. Желательно, чтобы в его состав входил комедонолитик, например салициловая кислота.
- Крем не должен утяжелять кожу, делать её более жирной. Рекомендуется выбирать средство с более жидкой текстурой, без интенсивных жирных компонентов.
- Домашние пилинги и полирующие средства помогут регулярного поддерживать эффект лечения. Концентрация активных компонентов в них должна быть низкой. Жёсткие скрабы могут травмировать кожу, поэтому пользоваться ими не рекомендуется.
- Чтобы усилить действие косметических средств, можно воспользоваться сывороткой с активными компонентами.
- Для дополнительного очищения кожи от избытка жиров можно делать подсушивающие, салорегулирующие маски.
Все средства домашнего ухода должны содержать в себе АНА-кислоты, ретинол, салициловую кислоту, серу или цинк. Конкретную комбинацию ингредиентов назначает врач.
Прогноз. Профилактика
При соблюдении всех рекомендаций и устранении триггерных факторов комедональную форму акне можно устранить за несколько месяцев в зависимости от степени поражения.
Что такое постакне? Причины возникновения, диагностику и методы лечения разберем в статье доктора Герусовой Анны Михайловны, врача-косметолога со стажем в 14 лет.
Над статьей доктора Герусовой Анны Михайловны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Постакне — это устойчивые изменения кожи, которые появляются после угревой сыпи. К ним относятся различного рода дисхромии (изменения окраски кожи), псевдоатрофии, атрофические и гипертрофические рубцы и т. д.
Основная причина заболевания — протекание акне с осложнениями.
Акне (угри) является одним из наиболее распространённых заболеваний, частота встречаемости которого достигает 85%. В 15-30% наблюдений оно протекает в тяжёлой форме, что требует обязательного лечения. В дальнейшем у 2-7% пациентов акне разрешается образованием рубцов постакне. [1] Важно понимать, что эти рубцы формируется там, где длительно был выраженный воспалительный процесс.
К факторам, способствующим трансформации акне в постакне, относятся:
- тяжёлые степени акне — папуло-пустулёзные и узловато-кистозные формы акне чаще других подвержены переходу во вторичные элементы постакне;
- воспалительный процесс в коже более 12 месяцев [2] — длительность течения воспаления элементов акне прямо пропорциональна риску развития вторичных изменений кожи, развивающихся до 95% случаев; [3]
- наличие постакне в семейном анамнезе — обычно, если в семье кто-либо страдал от постакне, то риск развития заболевания возрастает в несколько раз;
- неправильное лечение акне;
- частые выдавливания прыщей и излишняя травматизация воспалительных элементов акне.
Сегодня внешность играет важную роль в обществе: красота и привлекательность позволяют добиться значительно большего успеха как в карьере, так и в личной жизни. В связи с этим рубцы постакне, которые порой уродуют внешний вид, беспокоят людей не меньше, чем активные проявления акне. Они сложно поддаются корректировке, значительно снижая качество жизни, и требуют дорогостоящего продолжительного лечения. [4] [5]
W. Bodermer проводил исследование, которое выявило, что у 40% пациентов с постакне был снижен социальный статус, причём 64% из них являлись неработающими женщинами. [6] Такой большой процент людей, страдающих от акне, подтверждает, как важно уметь грамотно лечить акне и не допускать развития постакне в будущем.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы постакне
По данным литературы, у 40% пациентов с вульгарными угрями отмечаются клинические симптомы постакне. [7]
Наиболее частыми проявлениями постакне являются:
- гиперпигментация;
- застойные пятна;
- расширенные поры;
- патологические рубцы;
- формирование атером (кист сальных желёз) и милиумов (белых угрей).
Гиперпигментация может возникать в результате воспаления папуло-пустулёзных элементов акне. Как правило, она существует довольно длительно. К факторам, провоцирующим развитие данного симптома, можно отнести активную солнечную инсоляцию (облучение) и механическое воздействие — выдавливание или расцарапывание отдельных элементов акне.
Пигментация характерна для людей со смуглой кожей (III-VI фототипы) и так называемых поздних акне (acne tarda), которые развиваются у женщин после 35 лет на фоне эндокринных нарушений.
При лёгкой форме течения акне папуло-пустулёзные угри обычно разрешаются без образования рубца. Но если из-за воспаления повреждается поверхностная часть дермы, то возникают атрофические глубокие следы повреждения кожи, которые негативно сказываются на внешнем облике человека.
Ещё 40 лет назад британскими учёными было проведено исследование, в котором приняли участие 2133 добровольца в возрасте от 18 до 70 лет. Это исследование показало, что у 1% испытуемых имелись рубцы постакне, 14% из этих пациентов считали, что возникшие шрамы обезобразили их внешность. [8]
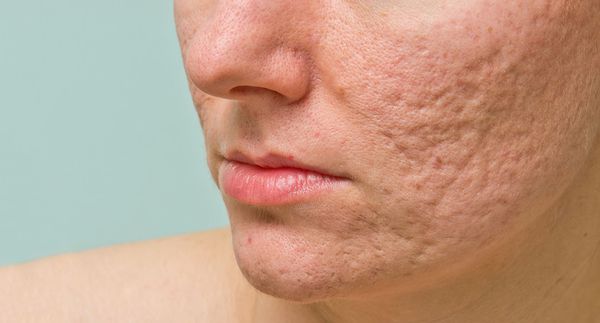
Рубцы, формирующиеся после избавления от застойных (флегмонозных и конглобатных) акне, могут быть атрофическими, келоидными, а также смешанными с неровными краями. Атрофические рубцы довольно часто бывают депигментированными.
В более широком смысле к понятию "постакне" можно отнести вторичные изменения кожи, такие как атеромы и милиумы.
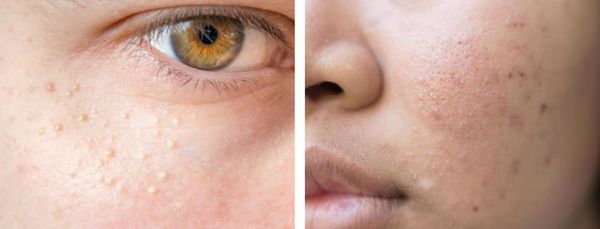
Милиумы — это роговые кисты верхнего слоя кожи. В народе их ещё называют просянкой, так как внешне они представляют собой множественные шарообразные плотные узелки белого цвета величиной с булавочную головку.
Милумы могут быть как первичными, так и вторичными. Первичные милиумы локализуются на коже век или вокруг глаз (реже — на теле). Они являются врождёнными пороками развития эпидермиса, а также могут возникать в период полового созревания. Вторичные милиумы развиваются при акне, хроническом простом дерматите и некоторых буллёзных дерматозах, после дермабразии и глубокого пилинга (механической чистки лица от омертвевших клеток поверхности кожи).
Милиумы постакне локализуются в основном на лице, а также в других себорейных зонах, таких как верхняя часть спины и плеч.
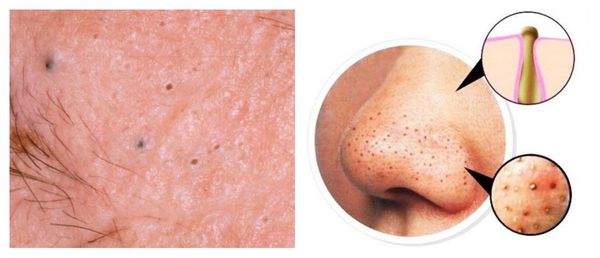
Атеромы представляют собой кисты сальной железы с полостью, заполненной экссудатом. Как правило, они появляются на лице и представляют собой безболезненные невоспалительные узелки или плотные узлы. Часто в центре кисты обнаруживаются комедоны, при удалении которых образуется отверстие. Если начать сдавливать такую кисту, то из отверстия выделится пастообразная белесовато-желтоватая масса с характерным неприятным запахом.
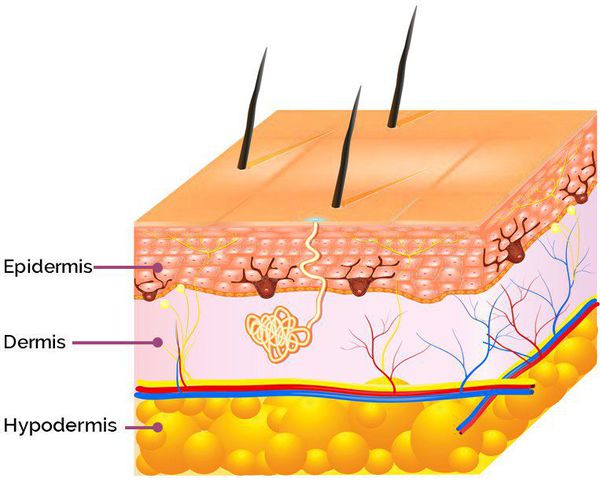
Патогенез постакне
Патогенез возникновения симптомов постакне зависит от глубины повреждения: гиперпигментация появляется в результате травматизации кожи на уровне эпидермиса, а рубцы — вследствие травмирования дермы (толстого слоя кожи, находящегося под эпидермисом). [9]
Сам процесс формирования проявлений постакне проходит в три этапа:
- Фаза воспаления. В ходе воспалительной реакции в коже кровеносные сосуды сначала сужаются, но вскоре вновь расширяются. В результате происходит активизация синтеза меланина (высокомолекулярных пигментов) в ту или иную форму, что в дальнейшем приводит к развитию гипер- или депигментаций, а также формированию застойных воспалительных пятен.
- Формирование грануляционной ткани. На этом этапе происходит разрастание капилляров: к третьему-пятому дню фибробласты начинают активно синтезировать новый коллаген. Первоначально в ране преобладает коллаген III типа (80%) с незначительным количеством коллагена I типа (20%). На момент созревания рубца постакне соотношение этих типов коллагенов зеркально изменяется. Параллельно начинают активно делиться кератиноциты (основные клетки эпидермиса), постепенно переходя в рану для удаления фибриноидного экссудата.
- Ремоделирование матрикса — восстановление клеточного каркаса кожи. Этот этап является самым длительным: он протекает от нескольких недель до нескольких месяцев и в завершается формированием новой ткани. А вот то, какая именно ткань получится, зависит от клеток (фибробластов, кератиноцитов, а также себоцитов), которые вырабатывают множество ферментов, отвечающих за архитектуру межклеточного матрикса. К таким ферментам, в частности, относятся MMPs (pro MMP-9) и их тканевые ингибиторы TIMPs. Они вызывают целую цепочку реакций межклеточного вещества. Дисбаланс соотношения данных ферментов может стать причиной развития атрофических или гипертрофических рубцов.

Также на формирование рубцов постакне огромное влияние оказывает пропионибактерии акне. Пептидогликан — опорный фермент клеточной стенки данной бактерии — усиливает распад экстрацеллюлярного матрикса путём генной экспрессии синтеза pro MMP-2. [10] [11] [12]
Классификация и стадии развития постакне
В зависимости от того, как проходит заживление элемента акне, все рубцы постакне делятся на четыре типа:
- Атрофические — заживление элемента сыпи протекает на фоне сниженной выработки коллагена. Такие рубцы находятся ниже уровня кожи.
- Нормотрофические — заживление акне происходит на фоне нормальной выработки коллагена фибробластами. Для таких рубцов характерно расположение на одном уровне с кожей.
- Гипертрофические — заживление идёт на фоне повышенного синтеза коллагена. Эти рубцы выступают над поверхностью кожи.
- Келоидные — плотные опухолевидные образования соединительной ткани розового, красного или синюшного оттенка с блестящей гладкой поверхностью. [13] Они выходят за границы исходной раны и очень не любят, когда их вновь травмируют.
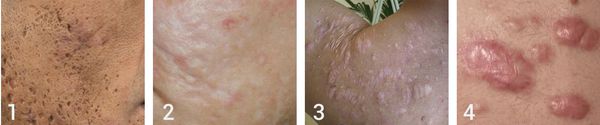
Атрофические рубцы встречаются у 90% пациентов с постакне. [14] Именно такие рубцы чаще всего устраняют врачи-косметологи.
Классификацию атрофических рубцов ввёл Jacob C.I. ещё 18 лет назад. [15] Она крайне важна, так как помогает определить варианты наиболее эффективного лечения проявлений постакне.
Так, в зависимости от формы все атрофические рубцы делятся на три типа:
- сколотые (ice-pick);
- квадратные (boxcar);
- округлые (rolling).
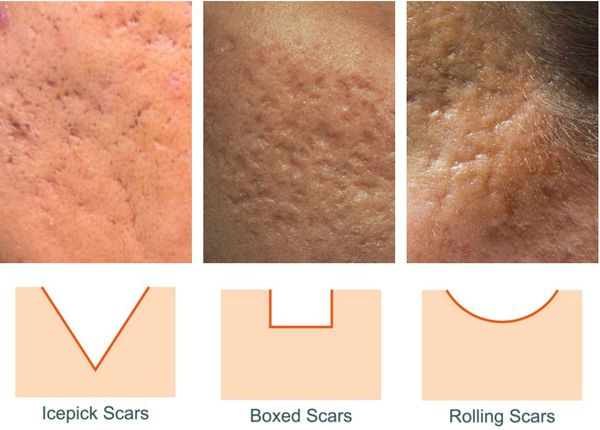
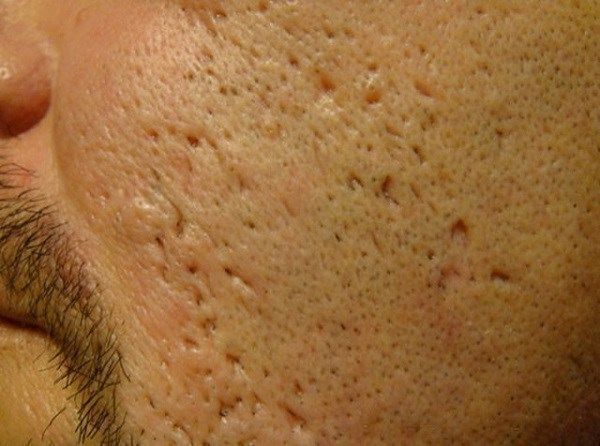
Сколотые рубцы глубокие, они имеют форму воронки и похожи по своему строению на английскую букву "V". От этих рубцов труднее всего избавиться, поскольку они представляют собой эпителиальные тяжи, которые углубляются до уровня гиподермы. Эффект лечения сколотых рубцов будет минимальным.
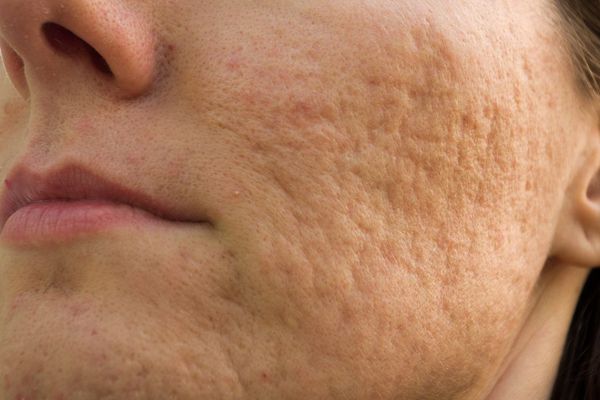
Округлые рубцы имеют диаметр 4-5 мм и формируются в связи с нестандартным прикреплением фиброзной ткани между дермой и гиподермой. Такие рубцы по своему строению напоминают желоб. Глубина их залегания обычно достигает 3 мм. Они в большей степени поддаются коррекции, но в любом случае их также нелегко лечить.
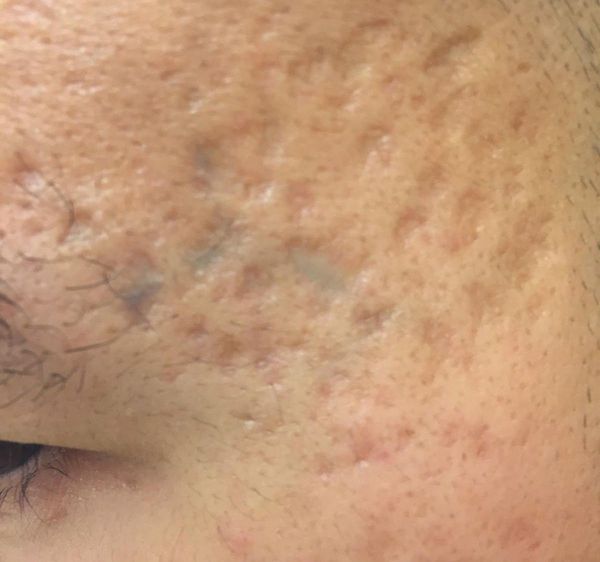
Квадратные рубцы обладают вертикальными стенками, которые не сужаются книзу. Они могут располагаться на разной глубине, но, как правило, устранить их гораздо проще, чем сколотые и округлые рубцы.
Осложнения постакне
Осложнения постакне, как правило, появляются тогда, когда человек стремится избавиться от застойных пятен и уже возникших рубцов с помощью травматизации и других видов воздействия на кожу.
К ранним осложнениям относятся:
- выраженный отёк;
- вторичное инфицирование (пустулизация и импетигинизация);
- обострение герпетической инфекции;
- аллергический дерматит.
К поздним осложнениям относятся:
- стойкая эритема;
- посттравматическая гиперпигментация;
- депигментация;
- формирование новых рубцов.
Выраженный отёк — это следствие общей воспалительной реакции в коже. Он возникает в ответ на повреждение и является защитно-приспособительным процессом, в ходе которого организм восстанавливает нормальные физиологические реакции кожи.
Вторичное инфицирование может произойти при присоединении к процессу воспаления патогенной или условно-патогенной микрофлоры (чаще всего стафилококков, реже — представителей грамотрицательных бактерий и крайне редко — анаэробной флоры). В результате такое инфицирование приводит к вторичному появлению пустул и импетиго (пузырьково-гнойных высыпаний).
Факторы, предрасполагающие к пустулизации и импетигинизации:
- количество бактерий, попавших в рану (100 тысяч возбудителей на 1 г тканей — примерно такое соотношение необходимо для развития воспалительного процесса);
- снижение общего иммунитета пациента;
- наличие хронического стресса и сопутствующих соматических заболеваний;
- длительный приём лекарственных препаратов и прочее.
Рожистое воспаление — наиболее тяжёлая форма вторичного инфицирования. Очаг инфекции обычно формируется уже на фоне сенсибилизации (приобретения чувствительности) организма к В-гемолитическому стрептококку. Размножение возбудителя происходит в лимфатических капиллярах сосочного и сетчатого слоёв дермы.
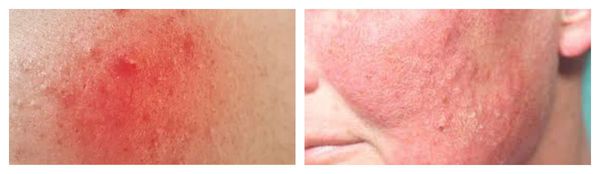
Для рожи характерно серозное или серозно-геморрагическое воспаление с признаками общей интоксикации организма. Она, в свою очередь, также может осложниться флегмоной (флегмонозная рожа) и некрозом.
По течению рожистое воспаление бывает:
- первичным — существует от нескольких дней до 1-2 лет после предыдущего процесса;
- рецидивирующим — возникает спустя два года после предыдущего процесса и характеризуется обычно иной локализацией.
Обострение герпетической инфекции — частое осложнение, которое возникает после чрезмерно агрессивных методов воздействия на кожу с постакне. Особенно это необходимо это иметь в виду пациентам с часто рецидивирующим герпесом в анамнезе: им необходимо пройти обязательную противовирусную профилактическую терапию перед лечением постакне.
Крайне редким, но тяжёлым осложнением при присоединении герпесвирусов является герпетическая экзема — острый оспенновидный пустулёз Юлиусберга. При отсутствии адекватного лечения возможен даже летальный исход. [16] Для этого заболевания характерны:
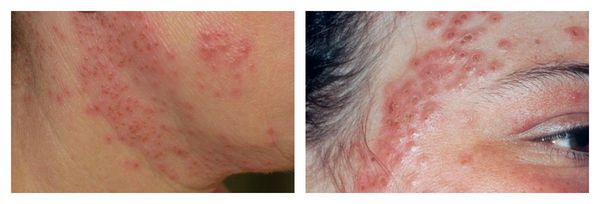
Аллергический дерматит может возникать при воздействии на кожу в основном различных химических веществ (пилинги), которые вызывают реакцию гиперчувствительности замедленного (IV) типа. Аллерген обладает способностью проникать через неизменённую кожу, обычно является низкомолекулярным, а не плотным соединением.
Стойкая эритема (покраснение) может быть следствием лазерной шлифовки СО2 или эрбиевым лазером. Она сохраняется на коже в течение 3-4 месяцев. Гистологически покраснения возникают как воспалительная реакция или являются проявлением незрелости нового эпителия. Некоторые неудобства пациентам также может причинить демаркационная линия (линия между обработанной лазером кожей и здоровой тканью), однако не стоит из-за беспокоиться, так как это со временем пройдёт.
Посттравматическая гиперпигментация может наблюдаться у пациентов с тёмной кожей, поэтому выбор метода лечения эстетических нарушений кожи всегда начинается с определения её фототипа. [17]
Расширенные поры на лице возникают после механической экстракции, т.е удаления комедонов, либо являются конституциональной особенностью обладателей жирной кожи. Желание сузить поры часто ведет к применению целого комплекса различных домашних средств, однако, редко приводит к ожидаемому результату.
Как очистить поры от комедонов, сделать их узкими и малозаметными - в сегодняшней статье.

2 причины: почему появляются расширенные поры?
Расширенные и чистые поры
- Особенность строения кожи, передается по наследству. Обычно это - жирный тип кожи и избыток выработки кожного сала. Поры расширены для беспрепятственного выхода на поверхность кожи секрета сальных желез.
- Возрастные изменения. Потеря необходимого количества коллагена ведет к потере упругости и поры становятся более заметными.
Решение проблемы: использовать средства, регулирующие интенсивность выработки кожного сала, в сочетании с вяжущими препаратами с танинами – они визуально стягивают поры.
Не следует увлекаться косметческими пераратами, обезвоживающими кожу, они также визуально «стягивают» поры, однако, впоследствии старят, снижая ее упругость.
Также необходимо избегать и кремов, закрывающих протоки сальных желез, такой уход неизбежно приведет к появлению воспаленных прыщей на лице.
При возрастных изменениях необходимо восстановить коллагеновые волокна для создания прочного каркаса кожи.
Расширенные поры с комедонами (черными точками)
Поры растянуты смесью секрета сальных желез и отшелушившихся клеток. Однако, и после удаления черных точек они продолжают некоторое время зиять, на следующий день выглядят уже, но через 2-3 дня вновь наполняются содержимым и картина становится прежней.
Важно! Моментальное выраженное сужение пор возможно только за счет обезвоживания эпидермиса. Сами по себе поры не могут на столько быстро из широких перейти в состояние "узкие и незаметные". Необходим правильный уход, направленный на регулярное очищение пор и нормализацию выработки кожного сала.
Как очистить поры от черных точек и сделать их узкими
Всего 2 пункта на пути к узким и чистым порам:
- Использовать средства ежедневного домашнего ухода, направленные на регуляцию выработки кожного сала (себорегуляция) и регулярное отшелушивание кожи.
- Провести курс поверхностного пилинга сос татусом "Атравматичная чистка", после - перейти на поддерживающие процедуры с периодичностью 1 раз в месяц.
Главное – это регулярный домашний и профессиональный уход, только так можно добиться желаемого результата.
Почему нужен химический пилинг?
Без применения профессионального пилинга процесс очищения пор затянется, вероятней всего, полноценного очищения пор так и не произойдет, т.к.
- Кислоты эффективно удаляют с поверхности кожи и внутри сально-волосяного фолликула скопившиеся роговые чешуйки. Для этого необходимо выбрать пилинг с салициловой кислотой 2%. Обращаем внимание - только в этой концентрации салициловая кислота будет именно растворять комедоны.
- Кислоты растворяют сальные пробки (черные точки), очищают растянутые поры.
Правильно подобранный пилинг повышает эффективность домашнего ухода в поддержании пор чистыми, что не дает им растянуться и выглядеть зияющими.
Распространенное заблуждение – любой поверхностный пилинг подойдет для очищения кожи. Это не так, более того, неправильно подобранный состав способен активизировать работу сальных желез, повышая выработку кожного сала, блеск кожи и загрязненность пор.
Какой пилинг выбрать?
На сегодня косметология предлагает огромное количество профессиональных химических пиингов: разные кислоты и их комбинации, вариатны различных концентраций и показателей рН. Косметологу сложно ориентироваться срели всех предложений!
- Только жирорастворимые кислоты, способны проникать внутрь пор (молочные и гликолевые не подойдут).
- Атравматичный с минимальным раздражающим действием, т.к. реакция жирной кожи на раздражение – повышение активности сальных желез и увеличение салотечения.
Очищающие пилинги
Миндальный пилинг с Азелаиновой кислотой и Гибискусом DermaQuest

Очищение кожи и загрязненных пор, матирует, убирая жирный блеск, сужает поры и придает лицу ухоженный опрятный вид. Миндальный пилинг DermaQuest также способен убрать воспалительные элементы акне: папулы (розовые узелки) и пустулы (гнойнички), а дополнительно еще и осветлит пигментные пятна постакне!
Работа пилинга обоснована его составом:
- Миндальная кислота 10% - рабочая и при этом мягкая концентрация, которая никогда не провалится в глубокие слои кожи, что дает пилингу статус "атравматичный пилинг";
- Азелаиновая кислота 2% - нормализует кератинизацию протоков сальных желез – звено патогенеза образования черных точек, отшелушивает скопившиеся внутри пор ороговевшие чешуйки, подавляет рост бактерий акне, осветляет пигментные пятна постакне и еще снижает активность синтеза кожного сала
- Экстракт цветов Гибискуса – успокаивающее, противовоспалительное и антиоксидантное действие;
- Стволовые клетки Сирени лиловой – регулируют работу сальных желез, уменьшает выделение кожного сала;
- Фитоамин – экстракты растений успокаивающего действия;
- Миндальный пилинг DermaQuest с Азелаиновой кислотой рН 2,6
Обогащенный состав Миндального пилинга DermaQuest делает его высокоэффективным и отличным по функциональности, переносимости и комфорту применения (по сравнению с прочими миндальными пилингами).
Основа пилинга – миндальная кислота, в чем же ее преимущества.
5 преимуществ миндальной кислоты
- Керато- и комедонолитическое действие – кислота водо- и жирорастворимая, беспрепятственно проникает в поры, растворяет и эвакуирует их содержимое.
- Молекула миндальной кислоты крупная, не проникает в глубокие слои кожи. Деликатно устраняет гиперкератоз, не нарушает барьерной функции кожи. Миндальная кислота не раздражает кожу, не вызывает обильного шелушения.
- Нормализует работу сальных желез – уменьшается выработка кожного сала, заполняемость пор сальным секретом снижается и черные точки не образуются.
- Антибактериальное действие – не допускает возникновения прыщей и воспалительных высыпаний акне.
- Осветляющее действие – актуально при склонности к появлению пигментных пятен и при постакне на коже.
Миндальный пилинг DermaQuest с Азелаиновой кислотой и гибискусом – современный образец обогащенного пилинга для проблемной кожи. Преимущества работы миндальной кислоты + современных активных ингредиентов.
Список показаний для проведения Миндального пилинга DermaQuest:
- Комбинированная и жирная кожа с комедонами и гиперкератозом,
- Воспаленное Акне: папулы и пустулы на поверхности кожи,
- Поствоспалительная пигментация, в т.ч. постакне,
- Розацеа (азелаиновая кислота входит также в алгоритмы терапии розацеа),
- Подходит для чувствительной кожи, так как не раздражает кожу, работая на поверхности,
- При непереносимости гликолевой кислоты7
Тыквенный пилинг основной DermaQuest
Выполняет функцию и задачу атравматичной чистки лица, растворяет сальные пробки, очищая поры, удирает наслоения роговых масс, восстанавливает состав флоры кожи (микробиом), увлажняет, обладает распаривающим действием, облегчая экстракцию комедонов.

Основу пилинга составляет мякость тыквы, обогащенная активными ингредиентами с направленностью на глубокое и при этом атравматичноеочищение кожи от избытка кожного сала, роговых наслоений и остатков макияжа.
- Мякоть тыквы 40% - источник натуральных АНА-кислот, Витамина А, энзимов тыквы, пирогенов и антиоксидантов. Кератолитическое и распаривающее действие, лимфодренаж и улучшение микроциркуляции.
- Салициловая кислота 2% - растворяет комедоны, антисептик, очищает поры и уменьшает продукцию кожного сала.
- Лактобактерии и энзимы тыквы 3% - энзимы разрыхляют роговой слой и расщепляют как себум на поверхности кожи и сами комедоны. Лактобактерии перерабатывают субстрат до молочной кислоты – очищение и восстановление натурального увлажняющего фактора и сотава микрофлоры кожи.
- Стволовые клетки Сладкого Апельсина – омоложение кожи, уплотнение и выравнивание рельефа. Активизирует синтез коллагена IV типа.
- Витамин Е – антиоксидантное действие.
- Молочная кислота 3% – увлажняет, оказывает мягкое кератолитическое действие, восстанавливает барьерную функцию кожи.
- Гликолевая кислота 3% – в данном проценте работает на увлажнение, как антисептик и легкий кератолитик.
Почему тыквенный пилинг столь эффективно растворяет даже самые плотные и крупные черные точки?
- Эффект распаривания – активизирует кровообращение, способствует расширению пор и размягчению содержимого;
- Растворяет черные точки – особый состав из кислот и энзимов проникает внутрь пор и растворяет сальные пробки и ороговевшие чешуйки;
- Разрыхляет и деликатно отшелушивает ороговевшие чешуйки с поверхности кожи;
- В состав входит натуральный витамин А из мякоти тыквы – регулирует работу сальных желез, замедляет образование новых закупорок;
Таким образом, Тыквенный пилинг DermaQuest - это не только атравматичная чистка кожи, а еще и восстановление состава бактерий, представленных постоянно на поверхности зхдоровой кожи, и профилактика последующего загрязнения и заполнения пор.
Преимущества Тыквенного пилинга
• Процедура атравматична, без раздражения и шелушения, разрешена к выполнению даже летом - всесезонный пилинг. После процедуры кожа начинает "дышать", светится здоровьем, присутсует легкий румянец.
• Не требует предварительной подготовки и восстановления кожи после процедуры - клиент продолжает жить полноценной жизнью без выпадения из социума, а кожа, наоборот, выглядит ухоженной и опрятной;
• Моментальный результат - сразу после процедуры чистая, здоровая подтянутая кожа, как говорится, "хоть на свидание".
Курс подбирает косметолог, в среднем, 3 – 5 процедур 1 раз в 10 дней. В дальнейшем достаточно 1 процедуры в месяц для поддержания пор в очищенном состоянии.
Видео с этапами процедуры и результатами после - по ссылке .
Доступны бесплатные консультации ведущих косметологов Российского представительства DermaQuest и Circadia. Запись на сайте или WhatsApp .
После высыпаний на коже остаются пятна и рубцовые изменения – это явление называется постакне. Почему на коже появляются пигментные пятна и другие осложнения, как не допустить их возникновения – разберем в этой публикации.
Важно! Возникновение пигментации и рубцов на коже лица – причина психологического дискомфорта. Задача не только избавиться от имеющейся проблемы, но и предотвратить ее возникновение в будущем!
Что такое постакне
Это стойкие изменения кожи, возникают после разрешения элементов угревой сыпи. Осложнение течения болезни акне.
Какие встречаются постакне
Постакне бывают 3-х видов, не только пигментные пятна:
Рубцы – самое нежелательное осложнение постакне
Пигментные пятна – коричневые пятна на местах бывших высыпаний
Застойная эритема – покраснение, сопровождающееся уплотнением из не разрешившегося элемента
Все три вида постакне могут присутствовать на коже как одновременно, так и по отдельности, в зависимости от индивидуальных особенностей и склонности к появлению пигментации или рубцов.
Доступны бесплатные онлайн консультации ведущих косметологов Российского представительства DermaQuest / Circadia.
Причины почему на лице возникают пигментные пятна и рубцы
Причина осложнений – хроническое воспаление кожи. Это основополагающая причина как возникновения самих прыщей, так и осложнений после них.
Если вовремя не начать лечение, то воспаление распространяется в глубокие ткани, повреждает их и повышает риск развития постакне.
Рассмотрим предрасполагающие факторы, обосновывающие почему у части пациентов высыпания проходят бесследно, а у других присутствует склонность к осложнениям.
Основные предрасполагающие факторы появления постакне
- Тяжесть течения акне – акне III и IV степени тяжести чаще приводят к осложнениям, т.к. затрагивают глубокие слои кожи.
- Индивидуальные особенности кожи, генетическая предрасположенность – такие как темный цвет кожи, склонность к повышению выработки меланина на малейшее воспаление или повреждение кожи.
- Отсутствие лечения, не грамотное лечение, либо поздно начатое – это когда процесс длительно присутствует в коже и поразил глубокие ткани.
- Травмы кожи во время механической чистки, т.е. при грубом выдавливании прыщей.
Наличие хотя бы одного предрасполагающего фактора может являться причиной развития постакне.

Как избежать появления пигментных пятен и рубцов
- Незамедлительно начать лечение акне. Нельзя игнорировать даже легкие формы – акне 0 -2 степени, когда на коже единичные элементы.
- Не давить! Банальный, но трудновыполнимый пункт. Чистку кожи делать можно и иногда даже нужно, но делать аккуратно и грамотно у косметолога.
- Использовать лечебные препараты с противовоспалительного действия. Не путать с антибактериальной! Противовоспалительные препараты оказывают как профилактическое, так и лечебное действие.
Рекомендации вытекают из предыдущего абзаца – исключение предрасполагающих факторов.
Как избавиться от постакне
Рекомендации Международного общества Дерматологов и Косметологов: препараты 1-ой линии терапии акне и постакне – это ретиноиды .
- Оказывают противовоспалительное действие;
- Нормализуют работу пигментных клеток, осветляют пигментные пятна;
- Нормализуют работу сальных желез. При акне меняется количество и состав кожного сала – основная причина развития прыщей;
- Повышают местный иммунитет, что способствует борьбе с воспалением;
- Стимулируют синтез коллагена, необходимого для борьбы с рубцами.
Благодаря столь широкому спектру косметических воздействий на кожу, ретиноиды признаны золотым стандартом лечения акне и постакне.
Результат применения ретиноидов:
- осветление пигментных пятен
- выравнивание рельефа кожи
- уменьшение глубины рубцов
- Физиологичен – является веществом знакомым для кожи, т.к. организм сам поставляет витамин А в кожу в невысоких концентрациях;
- Не оказывает токсического действия;
- Подавляет повышенную активность меланоцитов, при этом не разрушает их, а нормализует продукцию меланина;
- Хорошо проникает в кожу, достигая необходимых слоев;
- Стимулирует клеточное обновление, не позволяя задержаться на поверхности окрашенным клеточкам, ускоряет их отшелушивание.
- Использовать косметические препараты с ретинолом профессиональных брендов
- В аптечных формах используются синтетические аналоги ретинола, более агрессивные по работе на кожу, с большей долей вероятности провоцирующие ретиноевый дерматит.
- Косметические препараты содержат натуральные формы ретинола, мягкого по работе, при этом оказывающие все необходимые функции на кожу.
- В состав косметических средств вводятся ингредиенты с осветляющим действием для усиления результативности, а также успокаивающего и восстанавливающего действия – для комфорта применения.
- Придерживаться рекомендуемой схемы применения
- Наносить локально на пигментные пятна
- Рабочий процент ретинола – 2% эффективно нормализует работу меланоцитов;
- Богатый комплекс отбеливающий ингредиентов разнонаправленного действия: Стволовые клетки лилии белоснежной, Бакучиол (имитатор Витамина А), гексилрезорцинол, растительные экстракты и пр. – эффективность в 4 раза выше, чем применение гидрохинона;
- Содержит антиоксиданты – Витамин С в современной форме, Витамин Е, экстракт зеленого чая – восстановление защитных механизмов кожи;
- Сыворотка обогащена гиалуроновой кислотой, маслом Жожоба и экстрактом Алоэ для комфорта применения и сохранения барьерной функции кожи;
- Безопасность – не содержит гидрохинон;
- Омолаживает кожу – ретинол в составе сыворотки стимулирует синтез коллагена, параллельно уплотняя кожу.
- Содержит ретинол для чувствительной кожи – ретинальдегид;
- Обладает широким спектром показаний: фотостарение, возрастные изменения, акне и пигментация;
- Состав усилен имитатором Витамина А – Бакучиол – повышение эффективности ретинальдегида;
- Содержит антиоксиданты и увлажняющие комплексы – мощная профилактика воспаления и раздражения кожи, сохранность ее барьеров;
- Фолликулярный гиперкератоз – нарушение отшелушивания ороговевших клеток, задерживающихся и сужающих выводные протоки. В норме как с поверхности кожи, так и изнутри пор происходит отшелушивание ороговевших клеток. Если выводной проток сальной железы (пора) узкий, то выход содержимого становится невозможным и образуется закупорка.
- Образованию закупорки также способствует изменение состава кожного сала. При более плотном и густом секрете сальных желез, склеенном чешуйками, его выход наружу затруднен.
- По медицинским исследованиям наиболее частая причина – гормональный дисбаланс.
- Генетическая предрасположенность
- Неправильная гигиена лица и применяемые косметические средства
- Побочный эффект лекарственных препаратов
- Нарушение диеты и болезни ЖКТ
- Рассасывание или растворение закрытых комедонов наружными средствами невозможно. Только механическое вмешательство может устранить уже имеющиеся закупорки.
- Минус данного метода – эффект временный. Позже появятся новые элементы, т.к. кожа функционирует в прежнем режиме.
- Проникают в волосяной фолликул и вылущивают проток сальной железы. Естественным образом воздействуют на процессы кератинизации и отшелушивания клеток кожи – устраняют гиперкератоз. Таким образом, обеспечивают отток содержимого поры.
- Понижают активность себоцитов, уменьшая выработку кожного сала и снижают плотность сала, облегчая его выделение.
- Снимают воспалительную реакцию вокруг железы (убирают розовый венчик вокруг закрытых комедонов), предупреждая дальнейшее развитие процесса в воспаленное акне.
- физиологичны – являются веществом знакомым для кожи, т.к. организм сам поставляет витамин А в кожу в невысоких концентрациях;
- не оказывают токсического действия;
- хорошо проникают в кожу, достигая необходимых слоев;
- активнее ретинола в 10 раз!
- не вызывает ретиноевый дерматит
- используется ежедневно
- стабилен к окислению
- комфорт и безопасность применения для чувствительной кожи
- Не проникает вглубь кожи и не вызывает закупорок
- Безопасный и гипоаллергенный
- Блокирует до 97% солнечных лучей
- В 2020 году состав обогащен БлюЛайт фильтрами от синего света
- Воздействует на все звенья патологического процесса:
- Нормализует кератинизацию в протоках сальных желез
- Оказывает себостатическое действие
- Деликатно отшелушивает
- Обладает противовоспалительным действием
- Миндальная кислота 10% - деликатное отшелушивание, оказывает противовоспалительное действие, устранит закрытые комедоны, предотвратит их повторное появление.
- Стволовые клетки Сирени лиловой – себостатическое и антиоксидантное действие – против жирности кожи и высыпаний акне.
Преимущества ретинола:
Как эффективно и безопасно использовать средства с ретиноидами
Не стоит избегать назначения ретиноидов из-за опасений побочных эффектов: покраснение, эритема, сухость и шелушения.
Этого легко избежать, если соблюдать рекомендации:
Есть соблазн приобрести в аптеке недорогое средство с ретиноидами? Важно знать отличия:
Каждый препарат имеет собственную схему использования, с которой необходимо ознакомиться до начала применения. Разница в применении связана с тем, что частота нанесения связана с процентным содержанием и формой ретинола.
Если нет дополнительных показаний к применению ретинола, достаточно наносить средство только на область пигментных пятен и рубцовых изменений постакне.
Ретиноиды фоточувствительны, поэтому наносятся на кожу вечером. Однократного нанесения достаточно, важно не забыть утром нанести на кожу солнцезащитный крем с SPF, т.к повышается фоточувствительность кожи, особенно в начале терапии.
Работа ретиноидов физиологична, поэтому результат применения виден не моментально, после 2-х месяцев применения. Но результат благодаря постепенному физиологичному воздействию натурального ингредиента, стойкий и выраженный. Полностью избавиться от пигментных пятен возможно за 6 – 8 месяцев применения.
Сыворотка "Брайтинг" ретиноловая для лица DermaQuest с содержанием 2% ретинола, обогащена Стволовыми клетками лилии белоснежной и Бакучиолом.
Преимущества сыворотки:

Применение по специальной схеме:
1-я неделя – 1 раз, 2-я неделя – 2 раза, 3-я неделя – 3 раза, 4-я неделя и далее – 4 раза в неделю.
Обновляющий крем с Ретинальдегидом DermaQuest – находка для обладателей тонкой, чувствительной кожи.
Преимущества крема:
Используется ежедневно, 1 раз в день вечером.
Отличие ретинальдегида от ретинола: в 10 раз активнее ретинола, является переходной формой между ретинолом и ретиноевой кислотой. При этом не вызывает раздражения кожи и развития ретиноевого дерматита.
Рекомендован к применению для всех типов кожи, в особенности для тонкой, чувствительной или раздраженной. Применяется ежедневно при сохраненном комфорте для кожи.
Обновляющий крем с ретинальдегидом – при малейших опасениях применения ретиноидов и для комфортного знакомства кожи с витамином А!

Применение:
Крем наносить ежедневно вечером на чистую кожу.
О профессиональной корекции постакне с помощью пилингов читайте здесь .
Закрытые комедоны – плотные белесоватые шарики, чаще всего в области лба. Специалисты и обладатели закрытых комедонов знают как сложно от них избавиться. Постоянно появляются новые, а на месте старых бывают рубцы.
Как ухаживать за кожей, чтобы не было комедонов и как удалить имеющиеся - ответы на эти вопросы в статье.
Что такое закрытые комедоны
Закрытые комедоны – невоспаленные кисты, возникают в результате скопления выделений сальных желез в устьях протока сальных желез. В норме, кожные выделения свободно выходят на поверхность кожи, не застревая в протоках.
Закрытые комедоны не поддаются простому механическому выдавливанию, т.к. не имеют свободного выхода. По сути – это сальная пробка, не имеющая выхода через естественный сальный проток.
Располагаются в себорейных зонах, чаще в области лба и на щеках.
О причинах повышенной жирности кожи и как уменьшить выработку кожного сала читайте здесь.
Доступны бесплатные онлайн консультации ведущих косметологов Российского представительства DermaQuest / Circadia.
Как образуются закрытые комедоны
В механизме образования белых комедонов участвуют 2 нарушения:

Причины возникновения белых комедонов
Почему образуется гиперкератоз и изменения количества и состава кожного сала:
Прочие причины:
Установить истинную причину, удается редко. По возможности, необходимо обратить внимание на список выше и постараться устранить первопричину.
Однако, белые комедоны самостоятельно не исчезнут, необходимо внешнее воздействие, чтобы избавиться от них.
Почему нужен особый уход за кожей с закрытыми комедонами
По международной классификации акне формирование комедонов – нулевая или начальная стадия развития акне.
Нарушение эвакуации кожного сала приводит к развитию ретенционной кисты в самой железе, что в дальнейшем может привести к воспалению при активизации бактерий Акне.
При неграмотном выполнении чистки, например, с приложением чрезмерных усилий, нарушается целостность сальной железы, приводящее к асептическому воспалению.
Резюме: лечение от закрытых комедонов необходимо с целью профилактики развития более тяжелых форм акне.

Как ухаживать за кожей с закрытыми комедонами
Уход за кожей с комедонами в обязательном порядке включает в себя профессиональное удаление и сопутствующий домашний уход.
Схема коррекции включает в себя 3 этапа, позволяющие устранить проблему навсегда.
Механическая чистка кожи
Широко известная и не всегда популярная процедура. В случае белых комедонов – незаменимая.
Что же делать: постоянно выполнять экстракцию закрытых комедонов, используя иглу?
Нет, процедура проводится не реже 1 раза в месяц до полного исчезновения белых комедонов, которое возможно только при сопутствующей наружной терапии, направленной на нормализацию выработки кожного сала и отшелушивание ороговевших клеток.

Ежедневный уход за кожей
Препаратами выбора при закрытых комедонах являются ретиноиды.
Ретиноиды – хорошо изученная группа веществ, производных витамина А, используется в дерматологии для терапии проблемной кожи с акне, в косметологии для коррекции возрастных изменений и гиперпигментации.⠀
Как работают ретиноиды:
В соответствии с Федеральными клиническими рекомендациями по ведению больных акне, 2015 г., ретиноиды являются препаратами первой линии коррекции акне, включая начальные стадии.
Преимущества ретиноидов
Чем еще ретиноиды привлекательны в плане выбора для устранения белых комедонов:
FAQ (часто задаваемый вопрос) Можно ли рекомендовать ретинол летом?
Ранее бытовало мнение, что ретинол нельзя летом. В настоящее время доказано, что ретинол не повышает фоточувствительности кожи!
Да, ретинол истончает роговой слой, устраняя роговые наслоения, но при этом за счет стимуляции клеточного деления утолщает эпидермис в целом.
Рекомендуетсяиспользовать препараты с содержанием 0,3 – 0,5% ретинола, либо более щадящие формы.Это позволяет использовать ретиноиды регулярно, каждый вечер, не путаясь в сложных схемах применения. И без провокации раздражения и шелушения кожи.
Пример:
Обновляющий крем с Ретинальдегидом DermaQuest – находка для ежедневного насыщения кожи ретиноидами без нежелательных последствий.
Преимущества крема:
Содержит новую форму ретинола – ретинальдегид в концентрации 0,05%;
Состав усилен имитатором Витамина А – Бакучиол – повышение эффективности ретинальдегида;
Содержит антиоксиданты и увлажняющие комплексы – мощная профилактика воспаления и раздражения кожи, сохранность ее барьеров;

Отличие ретинальдегида от ретинола:
Применение:
Крем наносить ежедневно вечером на чистую кожу.
Еще один тип средств, обязательный к применению при закрытых комедонах – это Солнцезащитный крем с SPF на основе минеральных фотофильтров. (ссылка на статью о подборе и применении солнцезащитного крема для жирной и проблемной кожи здесь .)
Солнечные лучи активизируют работу сальных желез, что увеличивает количество закупорок. Выбор должен быть сделан в пользу физических фотофильтров – минерального экрана.
Химические фотофильтры – противопоказаны. Их принцип работы основан на преобразовании энергии УФ-лучей в тепловую, что дополнительно активизирует работу сальных желез.
Пример:
Крем минеральный SPF 30 с цинком DermaQuest на основе микронизированного оксида цинка 18,6% - универсальный солнцезащитный крем для всех членов семьи!
Преимущества современных кремов с SPF – это не только фотозащита, а полноценные уходовые средства, не требующие нанесения дополнительных кремов по утрам.
3. Пилинг с азелаиновой кислотой
Выполняется не параллельно с механическими чистками, а на смену. Сигнал к переходу на курс пилингов – прекращение появления новых комедонов, либо единичные элементы (1-2).
Почему именно азелаиновая кислота
Пример

Миндальный пилинг с Гибискусом DermaQuest – с содержанием 2% азелаиновой кислоты.
В составе пилинга:
Курс составляет 8 процедур с периодичностью 1 раз в неделю, 1-я процедура может быть выполнена через 3-5 дней после механической чистки.
Читайте также:



