Как избавиться от бородавчатых родинок
Обновлено: 07.05.2024
Среди них может встретиться родимое пятно, внешне напоминающее бородавку, которое называется бородавчатый невус.
Опасность такого новообразования в том, что оно способно к перерождению в злокачественную форму.
Узнать бородавчатый (веррукозный) невус можно по наличию бугристой поверхности.
Родинка внешне похожа на кочан капусты или имеет вид гирлянды.

Невус представляет опасность, так как часто такие новообразования перерождаются в раковую опухоль.
Родинка может появиться через некоторое время после рождения малыша, а иногда образуется намного позже.
- Вначале у ребенка на поверхности кожи появляется выпуклое образование. По мере его роста образование темнеет и становится коричневым или желтоватым.
- С ростом ребенка родинка тоже становится заметнее, но роста в ширину нет. Размеры невуса увеличиваются за счет разрастания эпителиальной ткани, которую он поражает.
- Со временем поверхность новообразования ороговевает, родинка становится выпуклой. В результате травмирования верхнего слоя новообразование становится крупнее.
В большинстве случаев родинки не являются опасными, но иногда становятся таковыми в результате перерождения в злокачественную форму.
Почему появляется бородавчатый невус
Ученые пришли к выводу, что образование родинок закладывается еще на эмбриональном этапе развития.
Факторами, провоцирующими их образование у человека, являются:
- дисбаланс женских половых гормонов у женщины во время беременности
- наличие инфекционных патологий в период вынашивания малыша
- влияние неблагоприятных экологических факторов среды на организм женщины в состоянии беременности
- наследственные факторы
В результате этих причин нарушается процесс развития меланобластов, из которых формируются меланоциты.

Меланоциты, концентрируясь в определенных участках кожного покрова, превращаются в невоциты.
Отличие их от меланоцитов в том, что у них нет отростков, которые способствуют распространению пигмента.
Может ли невус переродиться в рак
Родимое пятно, формирующееся в верхнем слое кожного покрова, представляет опасность перерождения.
Озлокачествление бородавчатого невуса может наступить при повторяющихся повреждениях.
Необходимо обратить внимание на следующие изменения:
- изменение цвета родинки
- выпадение волос на родинке в сторону увеличения новообразования
- появление асимметрии
- наличие выделений из невуса
- неровность краев
Если появляется хотя бы один из признаков, следует немедленно посетить доктора.
Виды бородавчатого невуса
Различают локализованную форму проявления невуса или системную (веррукозную).
Локализованная – в большинстве своем родинки встречаются именно в этой форме.
Признаки ее проявления:
- диаметр новообразования не превышает 1 см.
- элементы проявляются по отдельности либо располагаются настолько близко, что могут сливаться
- зона локализации четко ограничена
- ороговевшая поверхность невуса часто имеет трещинки
- родинки имеют темно-коричневую или темно-бордовую окрасу. В очень редких случаях невусы имеют светло-коричневый или светло-розовый цвет
- пораженная родинками зона часто лишена волосяного покрова
Системная форма заболевания – частота встречаемости патологии составляет примерно 20% случаев.
Отличительным признаком невуса является наличие «гирлянды» из новообразований.

Такие элементы расположены на близком расстоянии относительно друг друга и «тянутся» по поверхности кожи вдоль всего тела.
Эта форма невуса имеет ряд особенностей:
- распространение элементов происходит по ходу крупных сосудов, а также они могут быть в разных местах тела
- поверхностный слой родинок может отличаться оттенком. Элементы могут иметь разную интенсивность окраски
- длина одной гирлянды может доходить до 20 см.
- во время ощупывания родинок отмечается, что они имеют плотную структуру
- поверхность каждой родинки бугристая и извилистая. С возрастом человека данные симптомы становятся более выраженными
Каждая из разновидностей бородавчатых родинок способны часто травмироваться.
Характерные проявления веррукозного невуса
Новообразования возвышаются над кожным покровом на 2 см, но иногда, могут быть более высокими.
Родинки выглядят, как скопление большого количества папилломовидных наростов, которые очень близко располагаются друг к другу и могут сливаться в единое целое.
Поверхность новообразований немного шероховатая и достаточно плотная.
Окраска веррукозного невуса варьируется от телесной до темно-коричневой.
Появиться наросты могут на любых участках кожной поверхности.
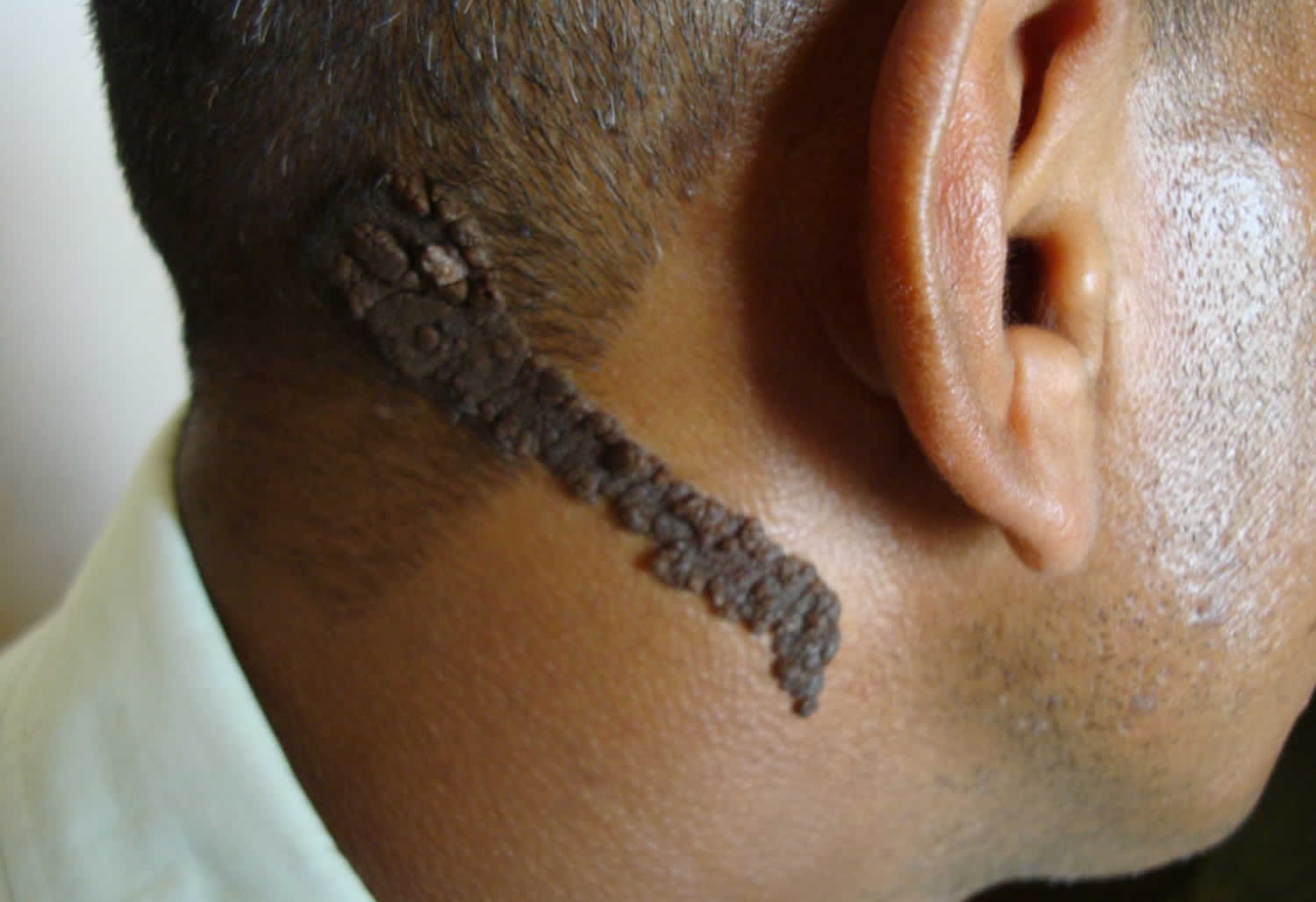
Могут наблюдаться как одиночные новообразования, так и в большом количестве, в том числе они могут быть слившимися и иметь индивидуальные форму, размер и цвет.
Для веррукозного невуса характерно наличие элементов с одной стороны тела (справа или слева).
При расположении на конечностях локализация новообразований отмечается в зоне крупных сосудов и нервных пучков.
Кератотический невус очень медленно растет, возможно, нарастание новых элементов.
Увеличение размеров родинок, чаще, отмечается в продольном направлении, чем в поперечном.
Наличие родинок не проявляется дискомфортом, они не вызывают болезненных ощущений, зуда, не являются помехой в выполнении каких-либо движений.
Их присутствие на теле обладает выраженным косметическим недостатком, особенно, если они располагаются на открытых участках тела или на лице.
Диагностика кератотического невуса
Выявить наличие бородавчатого невуса, может только специалист.
На основании внешних данных и беседы с пациентом, доктор может поставить предварительный диагноз.
Для более точной диагностики потребуются лабораторные исследования.
Во время осмотра невуса, доктор обращает внимание на наличие следующих особенностей:
- окраску родинок
- величину новообразований
- места локализации родимых пятен
- форму родинок
- отсутствие или наличие волос на поверхности новообразования

Для подтверждения диагноза проводятся лабораторные исследования:
- онкоцитология. С поверхности невуса берется соскоб. Недостатком методики может служить травмирующий фактор, который может спровоцировать развитие таких осложнений, как инфицирование или перерождение в меланому. Поэтому данное исследование назначается тем пациентам, у которых родинки подверглись травме;
- методика люменесцентной микроскопии. Ее суть в нанесении на новообразование особого состава, после которого проводится осмотр родимого пятна под микроскопом. Данный метод исследования относят к наиболее безопасным, так как во время процедуры невус не подвергается травмированию;
- проведение компьютерной томограммы, которая позволяет с помощью рентгена исследовать внутреннюю структуру родинок;
- анализы крови. Кровь исследуется на онкомаркеры - специфические белки, которые вырабатываются при склонности организма к онкологической патологии;
- гистология. Для исследования берется кусочек ткани. Полученный биоматериал подвергается гистологическому исследованию на предмет озлокачествления невуса. Данная методика является достаточно информативной, чтобы подтвердить развитие злокачественного процесса.
Лечение бородавчатого невуса
В основе лечения кератотического невуса, лежит его удаление одним из наиболее подходящих способов.
Выбор метода зависит от локализации бородавчатого невуса, его формы, размеров.
Какой из методов деструкции будет наиболее эффективным, решает специалист.
Для избавления от проявлений дефекта кожи, могут применяться следующие методики:
- использование жидкого азота (криотерапия)
- применение электрического тока (электрокоагуляция)
- удаление радиоволнами (радиотерапия)
- деструкция лазерным лучом (лазеротерапия)
Как удаляют бородавчатый невус
Удаление веррукозного невуса проводят одним из методов.
Хирургическое иссечение родинок – это классический метод избавления пациента от новообразований кожи.
После анестезии и антисептической обработки кожи и поверхности невуса, его вырезают скальпелем.
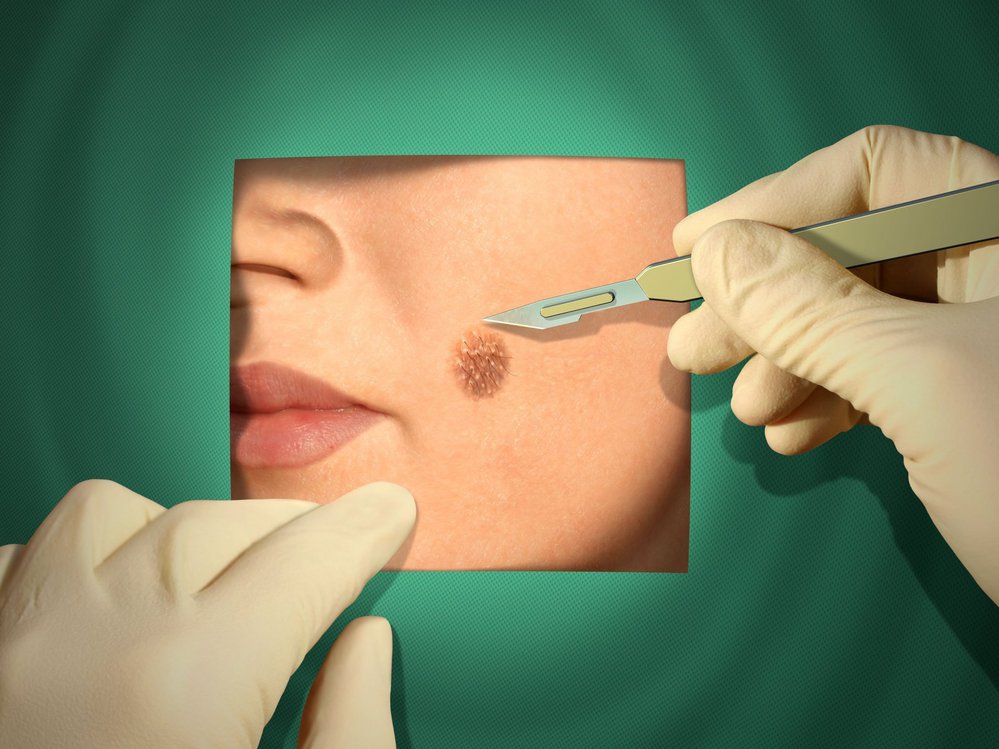
Затем ранку обрабатывают дезинфицирующим средством и накладывают стерильную марлевую повязку.
Проведение данной методики имеет негативные стороны: возможно инфицирование раневой поверхности и формирование послеоперационного шрама.
Удаление невуса радиоволновым излучением – данная методика обладает множеством достоинств:
- возможность контролировать глубину воздействия радиоволны, что позволяет избежать поражения здоровых тканей вокруг новообразования
- отсутствие кровотечения в связи с их коагуляцией
- процедура протекает безболезненно
- процедура проводится очень быстро
- радиоволны можно применять на любом участке кожного покрова
- негативные последствия после операции отсутствуют
Лазеротерапия является одной из самых распространенных.
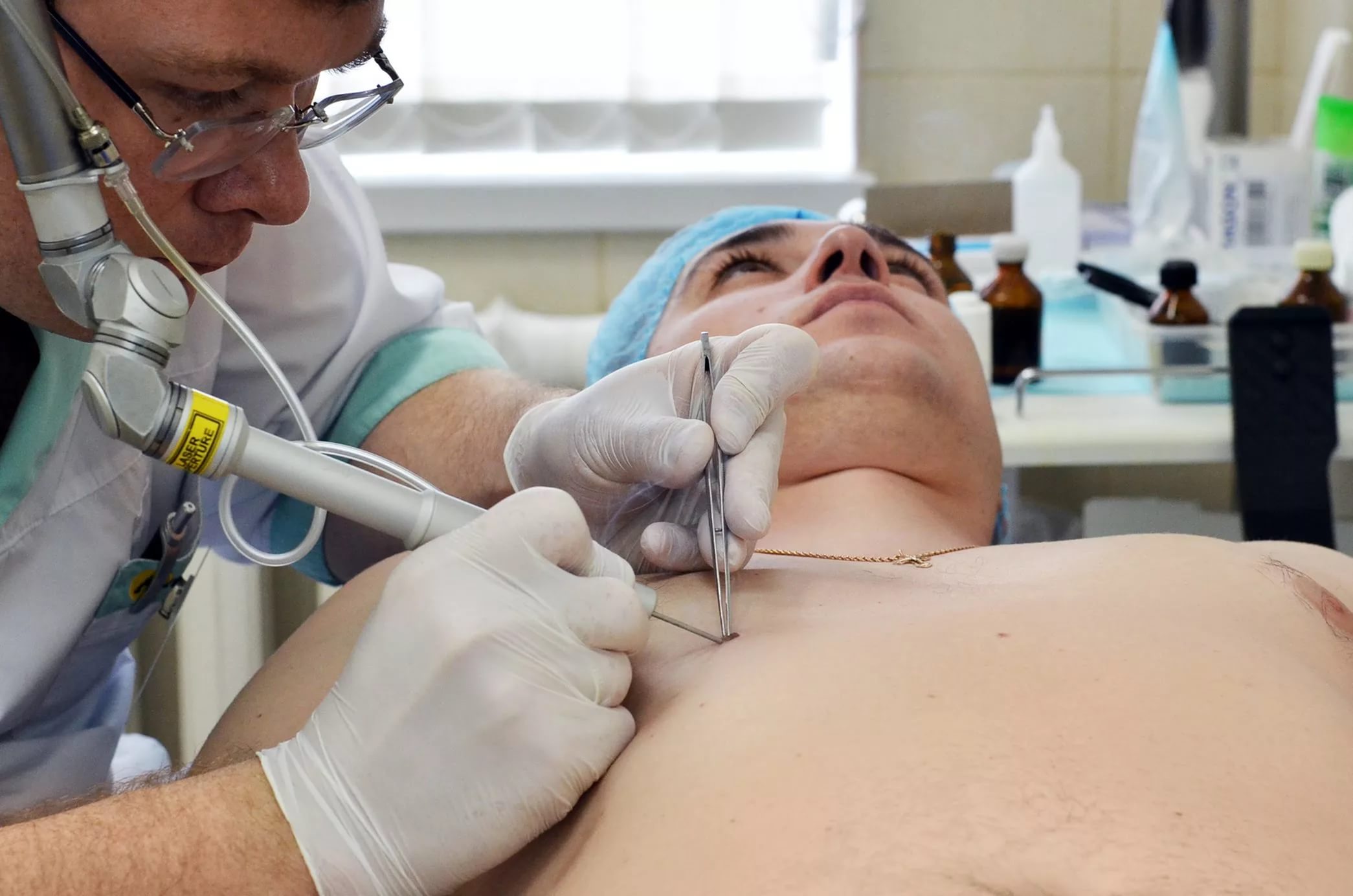
Лазерный луч можно использовать для кератотических родинок на голове, а также в области лица.
Преимущества использования лазера:
- невозможно проникновение инфекции в месте воздействия
- коагуляция ранки исключает развитие кровотечения
- после удаления нароста остается корочка
- риск возникновения рубцов минимален
Удаление невуса жидким азотом: использование низких температур позволяет удалять новообразования небольших размеров.
Процедура протекает безболезненно.
Болевые ощущения появляются через некоторое время после воздействия азота.
Недостатком методики также является необходимость проведения повторных сеансов, так как методика не позволяет точно рассчитать время воздействия азота на патологическую ткань.
Метод электрокоагуляции – для лечения применяются токи высокой частоты.
Перед удалением врач проводит местную анестезию.
В результате воздействия электрического тока в месте удаления образуется корочка, которая защищает ранку от проникновения инфекции.
Особенности ухода за веррукозным невусом
При обнаружении на теле пациента элементов бородавочного невуса врачи предлагают его удалить, чтобы убрать косметический недостаток.
Если пациент по каким-то причинам не желает или не может это сделать, то он должен соблюдать ряд правил, которые помогут избежать развития осложнений.
Основные правила следующие:
- Исключить факторы, которые могут оказывать перегревание родинок. Под запретом: посещение саун, бань, СПА процедуры.
- В теплое время года избегать нахождения под лучами солнца в часы наибольшей его активности: после 10-ти часов и до 16.00. Исключить посещение солярия. Доказано, что защитные средства не могут препятствовать развитию меланомы;
- Перед приемом гормональных средств следует вначале проконсультироваться со специалистом.
- Следить за состоянием элементов невуса и при первых симптомах озлокачествления родинок обращаться к врачу.
Следует обратить внимание на такие изменения:
- ускоренный рост невуса
- появление неприятных ощущений, которых раньше не было: болезненности, зуда, жжения и др.
- изменение окрашивания новообразования, оно может приобрести многоцветность
- появление шелушения
- образование на невусе трещин
- выпадение волосков
- ассиметричность нароста, рваные края
- приобретение родинкой зернистости
- образование выростов
- появление выделений различного характера
Если появился хотя бы один из вышеописанных признаков, следует незамедлительно обратиться к врачу.
Если обращение окажется своевременным, то родимые пятна не будут представлять опасности для человека в плане озлокачествления.
А современные методы лечения позволят устранить наличие дискомфорта, как физического, так и косметического.
Важно понимать, что самолечение может нанести непоправимый вред здоровью.
Удаление новообразований должно проходить только в условиях медицинского учреждения и осуществляться специалистом.
Чем опасен бородавчатый невус
Данный вид родинок среди остальных невусов является наиболее безопасным.
Способствовать его перерождению могут определенная группа факторов.
Возможность инфицирования при травме родинки может спровоцировать развитие воспалительного процесса.
При локализации кератотического невуса на голове или в другом участке повышенного риска травматизации, то их следует удалять как можно быстрее после их образования.

В некоторых случаях проявления системного бородавчатого новообразования может служить признаком гидроцефалии и других поражений со стороны нервной системы, а также меланомы.
В этом случае терапия должна проводиться одновременно несколькими специалистами: онкологом, неврологом и дерматологом.
Профилактические меры при бородавчатом невусе
Веррукозный невус может спровоцировать развитие онкологической патологии.
Но при грамотной профилактике возможно избежать осложнений.
Профилактика развития осложнений заключается в следующем:
Какой врач удаляет невусы
Если по какой-то причине произошла травма невуса или появились признаки перерождения новообразования, то потребуется срочная консультация специалиста.

Люди не всегда знают, куда можно обратиться с подобными проблемами.
Выбор специалиста зависит от цели посещения.
- Для проведения обследования достаточно будет сходить на прием к дерматологу. Данный специалист ведет прием в районной поликлинике. Доктор проведет осмотр и при необходимости, назначит обследование, а затем на основании полученных результатов скажет, что делать дальше. Возможно, придется посетить онколога.
- При повреждении невуса может быть назначена медикаментозная терапия или альтернативные методы лечения. При признаках озлокачествления придется сдать некоторые анализы.
- При механическом повреждении или перерождении родинки проводится удаление. Сделать это может хирург или онколог.
Часто люди с возникшей проблемой отправляются к косметологу.
Лучше этого не делать, так как данный специалист не сможет провести качественное обследование пациента и назначать лечение без наличия медицинского образования, он не имеет права.
К тому же можно упустить драгоценное время и процесс примет злокачественный характер, что может иметь негативные последствия и даже стоить жизни пациенту.
Если вас беспокоит бородавчатый невус, обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Родинки появляются на коже независимо от желания самого человека.
Некоторым людям они добавляют пикантности, у других – становятся косметическим дефектом, многие боятся меланом.
Особо раздражает, если из родинки растет волос: очень некрасиво и неэстетично.

Почему так происходит не у всех, насколько это вредно или опасно – разберемся ниже.
В медицинской среде отграниченные пигментные пятна называют невусами.
Так что это – синоним родинок.
Участок кожи становится темнее окружающих тканей за счет увеличения в этом месте особых клеток – меланоцитов.
Чем их больше, тем темнее будет оттенок: от светло-коричневого до черного.
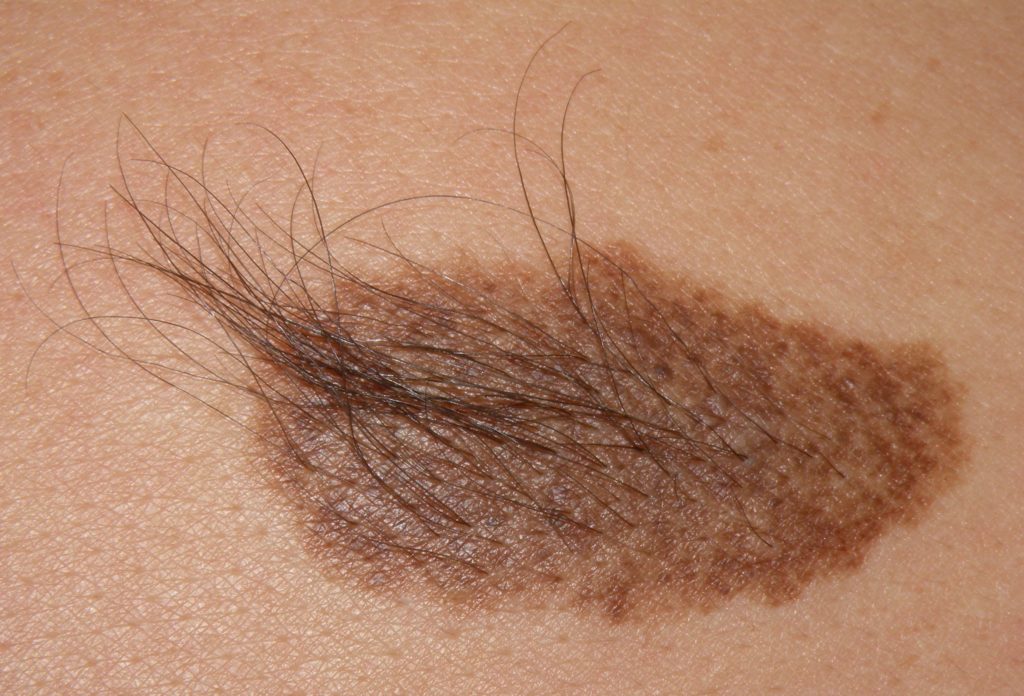
Однако, кроме пигментного слоя, в котором скапливаются меланоциты, в коже есть еще прослойка, где находятся волосяные фолликулы.
Поэтому если нормальная структура кожи не изменена, волосы расти будут и на поверхности родинки.
Неинвазивные методы диагностики опухолевых процессов кожи, приобретают все большую популярность среди врачей и их пациентов.

О том почему из родинки растет волос
рассказывает профессор,
доктор медицинских наук,
дерматоонколог, дерматовенеролог
высшей категории
Волгин Валерий Николаевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием дерматоонколога | 900.00 руб. | |
| Прием дерматоонколога, профессора, доктора медицинских наук | 3000.00 руб. |
Виды родинок
В дерматологии сталкиваются с разными видами гиперпигментаций-невусов.
Для многих из них, волосяной покров не только нормален, но даже является диагностическим признаком.
Перечислим эти родинки:
- Фиброэпителиальная разновидность.
- Бородавчатый невус.
- Невус Беккера.
- Внутридермальная форма.
- Гигантский пигментный.
- Сложный невоклеточный тип.
Каждый вид имеет свои отдельные особенности, клинические характеристики.
Риск развития злокачественного процесса – тоже разный.
Заметим сразу, что волосяной покров на невусе является благоприятным признаком.
В случае озлокачествления клетки кожи утрачивают способность синтезировать стержень волоса.
В доброкачественных вариантах сохраняется нормальная структура волосяного фолликула.
Вот почему из родинки растет волос, даже при относительно больших размерах и значительных изменениях окраски участка гиперпигментации.
Фиброэпителиальные невусы
Такие родинки бывают врожденными или появляются уже после рождения.

Размеры разные: от 1 мм до 1 см.
Имеют характерный внешний вид:
- Приподняты над поверхностью окружающей кожи на 1-3 мм.
- Выпуклые, полусферической формы.
- На ощупь мягкие или мягко-эластической консистенции.
- Может быть видна сосудистая сетка.
- Иногда встречаются образования на ножке.
Интересно, что цвет самой поверхности может быть разным.
От сохраненной телесной окраски, до коричневого и даже синюшного.
При гистологическом исследовании выявляется доброкачественная фиброма.
В меланому не превращается.
Бородавчатый невус
Иногда его называют твердым или гиперкератотическим.

Отличается тем, что наряду с пигментным слоем, сильно развит и самый верхний – ороговевающий.
Внешне представляет собой единичные или несколько расположенных линейно узелков, покрытых желтоватыми или бурыми кератотическими наслоениями.
Наружный грубый слой неравномерен.
Образует небольшие углубления, в глубине которых располагаются волосяные фолликулы.
Такие невусы обычно покрыты единичными волосками.
Одна из форм бородавчатого невуса – папилломатозная.
Отличается тем, что узелки не имеют признаков ороговевания, во всем остальном сходство полное.
Растет медленно, к перерождению в злокачественную опухоль не склонен.
Но доставляет косметический дискомфорт, поэтому его лучше удалить.
Тем более, что это частый вариант, когда из родинки растет черный волос, а расположение ее может быть где угодно.
Беккеров невус
Весьма интересная разновидность.
Представляет собой порок развития поверхностных слоев дермы.
Обычно развивается в подростковом возрасте.
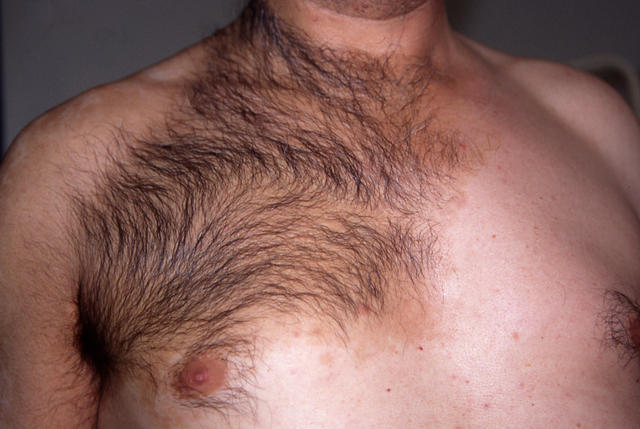
В 10 – 25 лет, чаще у мужского пола, на коже появляется округлое пятно, которое темнее окружающих его тканей.
Отличительные признаки такие:
- Крупный размер, в среднем около 100 см 2 .
- Окраска от желтой до коричневой, неравномерна.
- Поверхность на ощупь практически гладкая, но при освещении сбоку, хорошо заметна бородавчатость.
- Форма бляшки неровная, границы зубчатые.
- Продольный диаметр расположен по линии растяжения этого участка кожи.
- Рост волос на поверхности усиливается в 56% случаев.
У остальных 44% - остается нормальный волосяной покров.
Риск развития меланомы отсутствует: невус Беккера рассматривается исключительно как косметический дефект.
Внутридермальная форма
Это не что иное, как всем известное родимое пятно.

Найти подобные родинки можно у всех.
Бывают врожденными и такими, которые появляются уже после рождения.
Располагаться может везде, но крайне редко – на ладонях, подошвах, половых органах.
Изменения со стороны дермы минимальны, поэтому рост волос в области этого невуса сохраняется нормальный.
- I. Размер от 2 до 6 мм.
- II. Форма круглая или овальная.
- III. Цвет от коричневого до черного.
- IV. Возвышается над поверхностью кожи.
В меланому не перерождается.
Гигантский пигментный
Относится к категории врожденных родинок.
Размеры очень большие: может захватывать всю конечность, поэтому легко диагностируется сразу после рождения.

Имеет папилломатозное или бородавчатое строение, часто сочетается с другими врожденными аномалиями развития.
Усиленный рост волос – фрагментарный, по отдельным участкам невуса.
Риск меланомы увеличен значительно.
Из родинки растет волос: сложный невоклеточный вид
Итак, разобрались: когда из родинки растут волосы, это значит, что сохраняется нормальная кожная ткань и риск ракового перерождения невелик.
Однако невоклеточные невусы – тот случай, который является исключением.
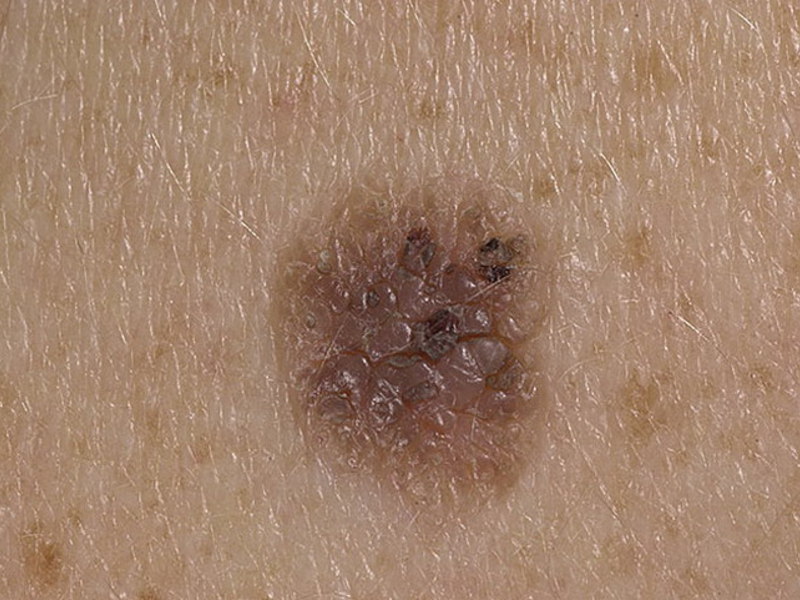
- Папулы или узелок.
- Обычно единичны.
- Окраска от темно-коричневой до практически черной.
- Форма округлая.
- Куполообразно возвышается над поверхностью кожи.
- Поверхность жесткая, очень часто на ней растут щетинистые волосы.
Особенность в том, что может переходить во внутридермальную форму – как бы прятаться под кожу.
Тогда размеры уменьшаются, окраска становится неравномерной.
Такая разновидность невусов более опасна в отношении рака кожи и их необходимо держать под контролем.
В любом случае, если на поверхности родинки были волосы и затем выпали, необходимо обратиться к дерматологу как можно скорее.
При необходимости проконсультироваться по поводу родинки обращайтесь к автору этой статьи – дерматологу в Москве с 15 летним опытом работы.
Папилломатозный невус — выступающая над поверхностью кожи бугристая родинка, своим внешним видом напоминающая папиллому. Часто располагается на волосистой части головы, но может иметь и другое местоположение. Диагностика невуса осуществляется при помощи дерматоскопии, сиаскопии, в некоторых случаях может потребоваться биопсия. Показанием к удалению папилломатозного невуса является его частая травматизация, воспаление или желание пациента избавиться от невуса как от косметического дефекта. Удаление проводится путем криодеструкции, оперативного иссечения, электрокоагуляции, с применением радионожа или лазерного аппарата.

Общие сведения
Папилломатозный невус относится к доброкачественным новообразованиям кожи. Он может быть врожденным и возникать в течение жизни. Папилломатозный невус, как и фиброэпителиальный невус, невус Сеттона, монгольское пятно, внутридермальный пигментный невус, является меланомонеопасным образованием и вероятность его трансформации в меланому практически равна нулю.

Проявления папилломатозного невуса
Папилломатозный невус имеет неправильные очертания и бугристую, выступающую над общим уровнем кожи, поверхность. Он может быть цвета неизмененной кожи или пигментированным с коричневым или бурым оттенком. Изредка встречаются папилломатозные невусы черного цвета. Часто папилломатозный невус пронизан пигментированным волосом, что делает его схожим с фиброэпителиальным невусом. Папилломатозные невусы могут быть множественными и единичными. Наиболее часто они локализуются на волосистой части головы, на лице и шеи, но могут располагаться на любом участке кожного покрова.
Характерным для папилломатозного невуса является медленное постепенное увеличение в размерах. Появляясь с рождения или в любой период жизни человека, такой невус в начале незаметен. Но по мере роста он начинает доставлять неудобства своему хозяину. Располагаясь на голове, в зоне роста волос, невус подвергается частому травмированию при расчесывании. В результате может возникнуть его воспаление, проявляющееся болезненностью и покраснением в области невуса.
Типичная локализация на голове и шеи, достаточно большие размеры, рост из невуса пигментированного волоса делают папилломатозный невус серьезным косметическим дефектом, который доставляет пациенту значительный психологический дискомфорт. У подростков и лиц с лабильной нервной системой такая ситуация может стать причиной развития депрессии, нарушения сна, неврастении.
Диагностика папилломатозного невуса
Даже если родинка не вызывает у пациента никаких неприятных ощущений, ее следует показать дерматологу. Точная диагностика вида новообразования необходима для исключения меланомы и меланомоопасных невусов, определения адекватной лечебной тактики.
В большинстве случаев опытный дерматолог на основании осмотра образования и дерматоскопии сможет установить диагноз папилломатозного невуса и дифференцировать его от папилломы, веррукозного невуса, меланомы, пигментного пограничного невуса, фиброэпителиального невуса, нитевидной бородавки. В диагностике пигментированного невуса дополнительно может применять сиаскопическое исследование. В затруднительных случаях проводится биопсия образования. Малейшие сомнения в диагнозе являются поводом для консультации дерматоонколога с целью исключения меланомы.
Лечение папилломатозного невуса
Постоянная травматизация невуса, психологический дискомфорт и появление воспалительных изменений являются показанием для его удаления. В тех случаях, когда в ходе диагностики не удалось на 100% исключить меланому, дерматология рекомендует удаление невуса с обязательным гистологическим изучением удаленного образования. Удаление папилломатозного невуса может проводится лазером, криодеструкцией, радиоволновым методом, электрокоагуляцией или при помощи хирургического иссечения. Применение любого из этих методов обычно проводится под местным обезболиванием.
В отношении папилломатозных невусов, расположенных на лице и шеи, часто применяется удаление родинки лазером. Этот метод, при правильном уходе за ранкой после удаления, имеет наилучший косметический эффект. Однако он не подходит для сомнительных в диагностическом плане случаев, так как обычно не оставляет возможности для гистологического исследования удаленных тканей.
Применение криодеструкции папилломатозного невуса оправдано при его расположении на волосистой части головы или скрытых одеждой частях тела. Данный метод удаления может применяться только опытным врачом, поскольку слишком глубокое воздействие жидким азотом приводит к холодовому ожогу тканей и образованию рубца. Гистологическое исследование удаленного образования невозможно.
Хороший результат дает удаление папилломатозного невуса радиоволновым методом. После операции ткани заживают путем безрубцовой эпителизации, что гарантирует отличный косметический результат. При этом удаленный материал без проблем может быть отправлен на гистологию.
Электрокоагуляция невуса, хотя и дает возможность его точной гистологической верификации, применяется редко из-за формирования на месте удаления заметного рубца. Папилломатозный невус большого размера является показанием для хирургического иссечения. Наложение косметических швов после операции гарантирует минимальный косметический дефект.
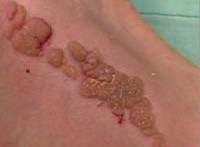
Веррукозный невус - пигментное образование, представляющее собой возвышающееся над кожей бородавчатое разрастание. Веррукозный невус имеет бугристую поверхность, состоящую из отдельных долек (внешне напоминает цветную капусту); темную окраску. В отличие от меланомоопасных невусов, характеризуется медленным ростом, не склонен к изъязвлению и кровоточивости. Дифференцировать веррукозный невус от других новообразований кожи позволяет проведение дерматоскопии, биопсии и гистологического исследования. Удаление веррукозного невуса может производиться хирургическим путем, радиоволновым методом, с помощью электрокоагуляции, лазерной коагуляции, криодеструкции.
Общие сведения
Веррукозный невус (бородавчатый, кератотический, ихтиозиформный) — это доброкачественное образование, состоящее из папилломатозно-бородавчатых разрастаний. Он может быть в различной степени пигментирован или иметь телесный цвет. Располагаются такие невусы в разных участках тела или на лице, но чаще всего — на коже конечностей. Веррукозный невус является врожденным или возникает в раннем детстве. В дерматологии он причисляется к меланомонеопасным невусам папилломатозного типа. Может иметь локализованную (ограниченную) форму в виде единичного образования с четкими границами или системную форму – в виде тянущейся гирлянды.

Симптомы веррукозного невуса
Локализованная форма веррукозного невуса представляет собой выступающее над кожей новообразование величиной до 1 см, реже 2-4 см. Оно состоит из папилломатозных выростов кожи, плотно прилегающих друг к другу. Шероховатая и бугристая поверхность невуса делает его схожим с бородавкой. Таких образований может быть несколько в разных частях тела. В детстве наблюдается незначительный рост и увеличение количества невусов. Причем рост невуса отмечается больше в высоту, чем в диаметре. Во взрослом возрасте роста не происходит, а в у подростков увеличиваются только те невусы, которые имеют в своем составе апокриновые и потовые железы.
Системная форма веррукозного невуса чаще располагается на туловище по ходу сосудов и нервов и может иметь большую площадь. Характерно расположение невуса в пределах одной половины тела. Системный невус состоит из множества ороговевших папилломатозных образований, отдельные скопления которых могут быть разделены небольшим участком неизмененной кожи. Образования такого невуса обычно имеют коричневую окраску. Располагаясь линейно, они напоминают своим видом гирлянды.
Диагностика веррукозного невуса
Диагностика основана на визуальном изучении образования и данных анамнеза, свидетельствующих о его появлении в детском возрасте и отсутствии разрастания. Для подтверждения диагноза проводят биопсию и гистологическое исследование, которое выявляет неравномерность зернистого слоя эпидермиса, наличие гиперкератоза, папилломатоз и акантоз. Веррукозный невус дифференцируют от угревого невуса, бородавки обыкновенной, красного плоского лишая.
Лечение веррукозного невуса
Хирургическое иссечение веррукозного невуса применяют при больших размерах образования и в ситуациях, когда необходимо его тщательное гистологическое изучение. Радиоволновое удаление невуса менее травматично. Но при большой величине образования на оставшуюся после его удаления рану приходится накладывать швы.
Послойное лазерное удаление невуса дает хороший косметический эффект, является абсолютно стерильным и бескровным методом. Однако оно не дает возможности гистологического исследования удаленного материала, поскольку в процессе удаления происходит выпаривание тканей. Удаление локализованных форм может быть проведено методом электрокоагуляции.
В лечении системных веррукозных невусов, занимающих значительную площадь, используют мази с витаминами Е и А, компрессы с салициловым вазелином. Возможна криодеструкция образований, но при этом требуются повторные проведения процедуры. Удаление невусов обычно не проводят у детей младше 2-х лет.
Прогноз веррукозного невуса
Прогноз благоприятный. Веррукозный невус обычно не разрастается и не трансформируется в меланому кожи. Однако ситуация может измениться при постоянном травмировании невуса. Хроническое травмирование способно дать толчок к разрастанию невуса и стать причиной его инфицирования.
Что такое врождённый меланоцитарный невус? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вавилова Артема Сергеевича, детского хирурга со стажем в 7 лет.
Над статьей доктора Вавилова Артема Сергеевича работали литературный редактор Вера Васина , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Врождённый меланоцитарный невус (Congenital melanocytic naevus) — это доброкачественное разрастание невусных клеток на коже. Развивается внутриутробно или в первые месяцы жизни [51] .
Если невус появился позже, но до двухлетнего возраста, его называют поздним врождённым невусом [32] .

Невусные клетки — это разновидность меланоцитов, которые отличаются от обычных пигментных клеток кожи двумя свойствами:
- клетки невуса группируются, а меланоциты распределяются в коже равномерно;
- у невусных клеток (за исключением синих невусов) нет дендритных отростков, по которым в обычных меланоцитах перемещается меланин — так он распределяется в коже и окрашивает её [36] .
Распространённость
Врождённые меланоцитарные невусы встречаются у 1–3 % детей, крупные или гигантские — примерно у одного из 20–50 тыс. новорождённых [1] [2] [51] .
Причины появления невусов
Причины появления врождённых меланоцитарных невусов до конца не изучены. Предполагается, что они образуются из-за морфологических нарушений в нейроэктодерме — эмбриональном зачатке, из которого развивается нервная трубка. Эти нарушения приводят к бесконтрольному росту меланобластов, которые в дальнейшем преобразуются в невусные клетки [39] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы врождённого меланоцитарного невуса
Невусы обычно маленького или среднего размера, но могут достигать и 60 см в диаметре. Их цвет варьирует от жёлто-коричневого до чёрного, границы неоднородные. Для невусов характерен «географический» контур, т. е. их форма напоминает материки на карте.

Чаще они единичные, могут возникать на любых участках кожи. На многих врождённых невусах растут густые тёмные и жёсткие волосы.

Большие и гигантские образования часто окружены более мелкими — сателлитными невусами, или невусами-спутниками.
Обычно невусы какими-либо симптомами, кроме внешнего дефекта, не проявляются, но иногда может возникать зуд. Предполагается, что он связан с раздражением нервных волокон, по которым импульсы от кожи передаются в центральную нервную систему.
К особенностям меланоцитарных невусов относится пигментная сеть, очаги ослабления окраски и сгущения рисунка, глобулы и/или диффузная коричневая пигментация. Глобулами называют округлые включения с чёткими границами коричневого, серо-коричневого, чёрного и других цветов, за исключением красного.

В отличие от приобретённых, врождённые невусы глубже проникают в дерму и подкожные ткани, что может приводить к серьёзным осложнениям [5] .
Патогенез врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы развиваются между 5-й и 24-й неделями беременности. Считается, что они образуются из-за ускоренного роста меланоцитарных клеток. Чем раньше начинается этот процесс, тем больше и глубже будет невус [40] .
Врождённые невусы растут пропорционально развитию ребёнка, поэтому можно спрогнозировать, какого размера они достигнут к взрослому возрасту.
Рост невусов зависит от их расположения:
- на голове — увеличиваются в 1,7 раза;
- на туловище и руках — в 2,8 раза;
- на ногах — в 3,3 раза [7] .

Быстрее всего невусы растут в первый год жизни ребёнка [8] . Помимо размера, у них меняется цвет и форма: изначально невусы плоские и равномерно окрашенные, но со временем приподнимаются над кожей, их поверхность становится похожа на гальку или приобретает бородавчатую структуру; они могут стать темнее или светлее, пятнистыми или в крапинку [9] .
Невусы часто травмируются, что снижает защитные свойства кожи. Кроме того, при развитии осложнений, например нейрокожного меланоза, может нарушаться работа других органов.
Классификация и стадии развития врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы классифицируют в зависимости от диаметра, которого они могут достигнуть к зрелому возрасту пациента.
Выделяют четыре группы невусов:

Для новорождённых большими считаются невусы от 9 см на голове и больше 6 см на теле.
Также невусы классифицируют по количеству окружающих их мелких образований (satellite — спутник, сателлитных невусов):
Осложнения врождённого меланоцитарного невуса
Врождённые невусы могут осложняться меланомой, нейрокожным меланозом и другими более редкими болезнями.
Меланома
Меланома — это раковая опухоль кожи, которая возникает из меланоцитов. На злокачественное перерождение невуса указывают его быстрый рост, изменение окраски, изъязвление, растрескивание, шелушение, зуд, боль, кровотечение, появление узелков, бляшек и неподвижность тканей, которая возникает из-за прорастания невуса в более глубокие слои кожи.
Меланома чаще возникает у пациентов с гигантскими невусами на спине и многочисленными невусами-спутниками. Реже она развивается при невусах, расположенных на голове, руках и ногах.
К факторам риска развития меланомы относятся:
- наличие множественных атипичных невусов и меланома у членов семьи;
- пигментная ксеродерма (повышенная чувствительность кожи к ультрафиолету);
- большие и гигантские невусы;
- множественные приобретённые пигментные и атипичные невусы;
- сниженный иммунитет [28][29] .
Риск развития рака при малых и средних врождённых невусах составляет менее 1 % в течение всей жизни, при больших и гигантских — 2–5 % [3] [10] [11] .
Американские исследователи изучили, как часто развивается меланома при гигантских врождённых невусах: из 289 пациентов она возникла у 67.
- в 50,7 % — на невусах;
- в 3 % — на нормальных участках кожи;
- в 31,3 % — в центральной нервной системе.
В 15 % меланома была метастазами опухоли из неустановленного первичного очага. Около половины меланом выявили у детей младше 5 лет [41] .
При больших и гигантских невусах меланома может развиваться под эпидермисом (из-за чего её трудно обнаружить на ранних сроках), поэтому важно прощупывать (пальпировать) всю поверхность невуса.
Нейрокожный меланоз
В редких случаях развивается нейрокожный меланоз — заболевание, при котором меланоциты разрастаются в центральной нервной системе. К таким нарушениям может приводить мутация гена BRAF [50] .

Факторы риска развития нейрокожного меланоза:
- гигантский невус на спине (более 40 см);
- множественные невусы-спутники — чем их больше, тем выше риск;
- более двух средних невусов, особенно если помимо них много других невусов.
Болезнь тяжелее переносят дети младше 10 лет.
В исследовании американских учёных меланоз диагностировали у 26 из 379 пациентов с большими врождёнными невусами [12] . Заболевание может протекать без симптомов и случайно выявляться при МРТ, но в некоторых случаях оно сопровождается неврологическими нарушениями:
- головной болью, вялостью и рвотой;
- отёком диска зрительного нерва;
- параличом черепно-мозговых нервов и судорогами;
- увеличением окружности головы;
- нарушением координации;
- задержкой или недержанием мочи и кала.
Неврологические симптомы могут развиться из-за кровоизлияния в желудочки головного мозга, нарушения циркуляции спинномозговой жидкости, сдавления спинного мозга или злокачественного перерождения меланоцитов [3] [14] .
Симптомы появляются примерно в двухлетнем возрасте. Прогноз чаще неблагоприятный, даже если нет злокачественных новообразований [15] . В одном обзоре были изучены 39 случаев симптоматического нейрокожного меланоза: более половины пациентов погибли в течение трёх лет после появления неврологических нарушений [34] .
Другие осложнения
В очень редких случаях при больших невусах могут развиться рабдомиосаркома, липосаркома и злокачественные опухоли оболочек периферических нервов [20] .
Диагностика врождённого меланоцитарного невуса
Пациентам с малыми и средними невусами нужно раз в год посещать врача. Регулярное наблюдение поможет оценить, насколько изменился размер невуса и его структура. Для этого сравнивают фотографии или данные дерматоскопии.

Невусы чаще перерождаются в злокачественную опухоль после полового созревания, поэтому следует более тщательно наблюдать за кожей в этот период. Пациентам и их родителям нужно обращать внимание на изменение цвета невуса, его границ и структуры, следить за появлением новых образований.
Диагностика среднего, большого или гигантского невуса обычно не вызывает трудностей и основывается на клинических проявлениях и истории болезни. Если анамнез неизвестен, небольшие врождённые невусы легко спутать с приобретёнными.
Отличия можно выявить при биопсии: клетки невуса расположены глубоко в дерме, подкожном жире и сосудисто-нервных структурах, например в стенках кровеносных сосудов, могут проникать между пучками коллагена и встречаться под эпидермисом. Биопсия проводится при подозрении на злокачественное перерождение невуса [5] [37] [38] .
Исследовательский комитет Nevus Outreach разработал диагностическую модель для детей с врождёнными невусами (от 3 см) или невусами-спутниками (от 20 невусов). Методика создана ведущими экспертами в этой области, но она не заменит рекомендаций лечащего врача, так как не учитывает индивидуальные особенности пациента и течение болезни.
План обследования:
- МРТ головного и спинного мозга с контрастированием гадолинием и дальнейшая оценка результатов в экспертном центре.
- Консультации детских врачей:
- офтальмолога — поскольку меланоцитарные поражения могут развиваться на сетчатке;
- невролога — чтобы выявить или исключить симптомы нейрокожного меланоза;
- дерматолога — оценить состояние кожи и её изменения;
- пластического хирурга — определить, нужна ли операция.
- аудиологический скрининг при подозрении на нейрокожный меланоз, так как при болезни нарушается слух;
- консультация детского психолога (даже при бессимптомном течении) [48] .

МРТ головного и спинного мозга с контрастированием гадолинием обязательна для детей с высоким риском меланоза и неврологическими симптомами. В некоторых исследованиях при высоком риске меланоза рекомендовано делать МРТ в первые полгода жизни, даже если нет неврологических симптомов [15] .
Если большой невус расположен вдоль позвоночника или его окружают многочисленные невусы-спутники, МРТ проводят до четырёхмесячного возраста [35] .
Дифференциальная диагностика
Средние и большие врождённые невусы следует отличать от плексиформной нейрофибромы, а малые — от гамартомы гладких мышц и мастоцитомы.
Лечение врождённого меланоцитарного невуса
При врождённых невусах применяется хирургическое и медикаментозное лечение, лазерная терапия и другие методы.
Хирургическое лечение
Большие невусы рекомендуется удалять в раннем детстве — это поможет избежать эмоциональных и поведенческих нарушений у ребёнка. Такие дети из-за внешних отличий могут считать себя хуже других и избегать сверстников. Кроме того, они могут столкнуться с травлей со стороны других детей.
Однако не все невусы можно полностью удалить. Если они занимают большую площадь и дефект нельзя закрыть здоровыми тканями, то операция не проводится, либо участки невуса иссекаются частично.
Объём операции зависит от расположения невуса и глубины поражения. Её необходимость при больших и гигантских невусах считается спорной. Многие специалисты предлагают удалять наиболее неоднородные, толстые или грубые участки невуса, которые затрудняют клиническое наблюдение [45] [46] . Зачастую оптимальный выбор — это тщательно наблюдать за невусом, не проводя операцию.
Единственное абсолютное показание для хирургического лечения — это развитие злокачественной опухоли в очаге поражения. Но даже при полном иссечении больших и гигантских невусов риск онкологии сохраняется, так как меланоциты могут проникать в глубоколежащие ткани: мышцы, кости и нервную систему.
После операции могут возникать следующие осложнения: контрактуры, серомы, гематомы, инфекции мягких тканей, ишемия кожных лоскутов, расхождение швов и образование келоидных рубцов. Гематомы, серомы и ишемия лоскутов появляются сразу после операции, келоидные рубцы формируются позже, в среднем в течение первого года.
Другие методы лечения
Внешний дефект можно уменьшить с помощью кюретажа, дермабразии и лазерной терапии. Методы более эффективны в раннем детстве, поскольку невусные клетки у ребёнка расположены в верхних слоях кожи [21] [22] . После процедур эти клетки остаются в дерме и со временем пигментация частично возвращается. В некоторых случаях на таких участках развивается меланома, но связь с проведённым лечением не доказана [23] [24] [25] [26] [27] .
Противопоказания для данных процедур индивидуальны. Как правило к ним относятся местные нарушения: изъязвление, растрескивание, шелушение, узелки, неподвижность тканей и кровотечение.
Медицинские осмотры после операции
Независимо от проведённого лечения, пациентам с большими врождёнными невусами нужно раз в год проходить медицинский и дерматологический осмотр. Также необходимо проводить пальпацию невуса и рубцов, возникших после его удаления. Если обнаружены узелки или другие подозрительные уплотнения, показано гистологическое исследование, т. е. изучение образцов ткани.
Прогноз. Профилактика
При врождённных невусах может возникать сильная боль и зуд, сухость кожи и недостаточное потоотделение. Косметический дефект может привести к социальной дезадаптации.
Прогноз наиболее благоприятен, если нет факторов риска меланоза: гигантских невусов на спине, многочисленных невусов-спутников, более двух средних невусов.
Если в гигантском врождённом меланоцитарном невусе возникла меланома, то прогноз неблагоприятный [42] . Меланома растёт в дерме, поэтому её трудно обнаружить. Кроме того, клетки опухоли могут распространяться через крупные кровеносные и лимфатические сосуды, из-за чего достаточно быстро появляются метастазы [42] .
Прогноз при нейрокожном меланозе с неврологическими нарушениями тоже неблагоприятный: более половины детей погибают в течение трёх лет после появления симптомов и 70 % — до 10-летнего возраста [18] [34] [43] .
Профилактика врождённого меланоцитарного невуса
Специфической профилактики врождённых невусов не существует. Будущим родителям рекомендуется соблюдать общие правила здорового образа жизни: не курить и не пить алкоголь, полноценно питаться, по возможности не находиться в неблагоприятных экологических зонах.
При планировании и во время беременности женщинам нужно придерживаться рекомендаций Всемирной организации здравоохранения:
- предупреждать возникновение инфекционных заболеваний;
- устранять очаги хронической и острой инфекции до наступления беременности;
- во время беременности не допускать воздействия опасных веществ — солей тяжёлых металлов, пестицидов и др. [47]
Чтобы своевременно выявить злокачественное перерождение невуса, нужно регулярно посещать дерматолога или онколога и проходить дерматоскопическое обследование. Особенно пристально следует наблюдать за большими и гигантскими образованиями. Посещать доктора нужно, даже если невус уже удалён.
Детям с высоким риском развития нейрокожного меланоза необходимо находиться под постоянным наблюдением: им регулярно измеряют окружность головы, проводят неврологическое обследование и оценивают уровень развития [3] [12] [13] .
Читайте также:

