Как дэнасом лечить герпес
Обновлено: 24.04.2024
Вирус герпеса третьего типа varicella zoster (VZV) вызывает два клинически обособленных заболевания - ветряную оспу и опоясывающий герпес (Баринский И.Ф. и др., 1986; Haanpaa M., 2001). Оба заболевания, прежде всего, характеризуются везикулярной сыпью. Первичная инфекция манифестирует в форме ветряной оспы (ветрянки), а реактивация латентного VZV обусловливает появление локализованных высыпаний - опоясывающего лишая (Хахалин Н.Н., 2002). Мысль о связи между ветрянкой оспой и опоясывающим лишаем впервые была высказана в 1888 венским врачом Яношом Бокеем (von Bokay J., 1909).
Эпизод ветряной оспы в детстве способствует формированию специфической клеточной и гуморальной иммунной защиты. Считается, что рецидив инфекции у таких пациентов может развиться только на фоне недостаточности иммунной защиты, вследствие снижения активности специфических натуральных киллеров, Т-киллеров и системы интерферонов (Fleming D.M. et al., 2004). После первичной инфекции излюбленным местом персистенции VZV являются ганглий тройничного нерва и спинномозговые ганглии чувствительных корешков грудного отдела спинного мозга, где VZV находится в латентном состоянии. В течение этого времени вирус не размножается и не проявляет патогенных свойств. По-видимому, время латентного состояния вируса определяется уровнем специфических антител к VZV. Снижение их количества ведет к реактивации вируса, вирусной репликации (размножению), что на клиническом уровне и проявляется в виде опоясывающего лишая (Arvin A., 2005). Данный вывод подтверждается высокой корреляцией между вероятностью возникновения опоясывающего лишая у людей пожилого возраста и возрастным ослаблением активности клеточного звена иммунитета (Gilden et al., 2000)., На это также указывают данные, свидетельствующие о более высокой заболеваемости опоясывающим герпесом среди лиц, инфицированных вирусом иммунодефицита человека (Gilson I.H. et al., 1989), однако точные механизмы, лежащие в основе перехода вируса из латентного состояния в активное неизвестны.
В случае реактивации VZV ганглии чувствительных нервов становятся местами репликации вируса, именно в них обнаруживаются наиболее выраженные дегенеративные повреждения нейронов (Zerboni L. et al., 2005; Reichelt M. et al., 2008). В результате развивается ганглионит, сопровождаемый распространением инфекции вниз по нервным аксонам к коже. Каким образом происходит транспортировка вируса в поврежденных аксонах неизвестно. Инфекция также может распространяться центрально, приводя к воспалению оболочек в области передних и задних рогов спинного мозга (Gray F. et al. 1994). Отдельные патолого-анатомические наблюдения также свидетельствуют о наличии воспалительных изменений и в контралатеральных спинномозговых ганглиях (Miller S. E. et al., 1997), отмечается снижение количества нейронов и наличие воспалительных инфильтратов в ганглиях, периферических нервах, и спинномозговых корешках (Gowrishankar K. et al., 2007). В некоторых случаях отмечается выраженные некротические изменения в спинномозговых ганглиях. Большинство изменений в периферическом нерве протекает по типу Валлериановской дегенерации, имеющей место, как в толстых, так и в тонких волокнах. (Denny-Brown et al., 1944).
Доказано, что повреждение нейрональных структур начинается перед появлением кожной сыпи. При этом VZV по ходу чувствительных нервных волокон проникает в кожу, «ускользая» от факторов врожденного и приобретенного иммунитета, что в конечном итоге обусловливает возникновение односторонней везикулярной кожной сыпи, характерной для опоясывающего лишая.
Острая VZV инфекция клинически характеризуется стадией продрома и стадией везикулярных высыпаний (Arvin A., 2005).
Сыпь обычно локализуется в одном или нескольких смежных дерматомах и сопровождается развитием острой невропатической боли. У 50% больных сыпь встречается на туловище, у 20% - на голове, у 15% - на руках, и у 15% - на ногах (Arani R.B. et al., 2001).
Клинический диагноз опоясывающего лишая в типичных случаях достаточно прост. Однако иногда требуется проведение лабораторной диагностики с целью идентификации вируса. Наиболее быстрым и высокочувствительным методом является полимеразная цепная реакция.
В остром периоде болезни или после него возможно развитие осложнений, захватывающих различные системы организма. Наиболее серьезными считаются неврологические осложнения. В структуре неврологических расстройств ведущее место занимает поражение периферической нервной системы. При данном заболевании воспалительный процесс затрагивает региональные, чувствительные ганглии с развитием ганглиолитов. Наличие у больных корешковых болей, парастезий, сегментарных нарушений чувствительности отмечается практически у каждого больного (Stankus S. et al., 2000; Thyregod H. G. et al., 2007). Болевой синдром имеет выраженную вегетативную окраску в виде жгучих, приступообразных, резких болей, усиливающихся в ночное время. В головном мозге при опоясывающем герпесе могут быть обнаружены явления отека, выраженная диффузная инфильтрация подпаутинного пространства, геморрагии в белом веществе, базальных ганглиях (Sissoko D. et al., 1998). Следует заметить, что осложнения со стороны головного и спинного мозга в настоящее время встречаются редко. В случаях развития VZV-инфекции в области тройничного нерва часто наблюдаются осложнения со стороны глаз - кератит, ирит, ретинит, офтальмит. Ранее, при отсутствии специфической противогерпетической терапии, к частым осложнениям VZV-инфекции относились пневмонии, энцефалиты или гепатиты, иногда приводившие к летальному исходу.
Вместе с тем, из всех перечисленных осложнений VZV инфекции самым распространенным считается постгерпетическая невралгия (Dworkin R.H., Portenoy R.K., 1996).
Различают острую герпетическую невралгию (в течение 30 дней после начала заболевания) и постгерпетическую невралгию (Choo P. et al.,1997). К ПГН относят упорные боли в областях, затронутых герпесной инфекцией после заживления кожи (Dworkin R. et al. 2003). Наиболее хорошо установленными факторами риска для ПГН являются пожилой возраст, большая распространенность высыпаний на коже и выраженная боль перед везикулярной сыпью (Desmond R.A. et al., 2002; Fleming D.M. et al., 2004). Все эти факторы находятся во взаимосвязи, поэтому пациенты 50 лет и старше в большинстве случаев испытывают тяжелую, нестерпимую боль и значительные кожные высыпания, что гораздо чаще приводит к развитию ПГН. У пациентов со всеми этими факторами риск развития ПГН превышает 50-75 % (Gnann J., Whitley R. 2002; Jung B.F., 2004). Постгерпетическая невралгия может развиться в любом возрасте, однако для нее характерна прямая корреляция частоты встречаемости и длительности ПГН с возрастом. Более 50% всех пациентов с ПГН - старше 60 лет, 75% больных с указанной патологией приходится на возрастную группу старше 75 лет (Nurmikko T.J., 2001). Половина всех пациентов с ПГН старше 60 лет испытывает постоянную боль более 6 месяцев, в то время как в возрастной группе 30-50 лет ПГН более 6 месяцевь наблюдается у 10% больных (Whitley R. et al. 1996). В США ежегодно регистрируется 100-200 тыс. новых случаев ПГН (Nurmikko T.J., 2001). Однако, истинная распространенность ПГН не известна, не только потому, что эпидемиологические данные недостаточны, но также из-за отсутствия конценсусса по определению ПГН. Некоторые авторы относят к ПГН боли, возникающие в любой период герпесной инфекции, другие считают, что ПГН - это боль, сохраняющаяся спустя 3 месяца после заживления кожи. В первом случае определения ПГН ее распространенность составляет 8%, во втором - 4,5% (Choo P. et al. 1997). Постоянную боль в течение 1 мес после сыпи испытывают до 15% пациентов и около 4% пациентов от общего количества перенесших опоясывающий лишай отмечают сохранение боли в течение года (Lancaster T. et al. 1995).
Классическое проспективное исследование, проведенное Hope-Simpson (1975), продемонстрировало, что из 321 пациента с опоясывающим лишаем 10 % имеют выраженную боль спустя 3 месяца после острой герпетической инфекции, а 4 % - и через 12 месяцев. Подобные результаты были получены и в других проспективных исследованиях (Helgason S. et al. 1996; 2000; Scott F.T. et al., 2006), в которых также было показано, что наибольший риск пролонгации болевого синдрома после перенесенного опоясывающего лишая имеют пациенты в возрасте около 60 лет.
Постгерпетическая невралгия занимает третье место по частоте встречаемости среди различных типов невропатической боли и уступает только болям в нижней части спины и диабетической невропатии (Montero H.J. et al., 2005; Breivik H. et al, 2006; Torrance N. et al., 2006).
Локализация болевого синдрома практически всегда соответствует зоне кожных высыпаний. Интенсивность болевого синдрома как правило высокая. Кроме глубоких ноющих и стреляющих болей очень характерны поверхностные жгучие боли и наличие стимулозависимых болей - динамической гипералгезии и аллодинии (Baron R., 2004).
При клиническом осмотре в зоне болей выявляются нарушения поверхностной чувствительности. Качество боли в острый период опоясывающего лишая и при ПГН различно. Вместе с тем, несмотря на разный выбор дескрипторов из МакГилловского болевого вопросника, пациенты с опоясывающим лишаем и ПГН для описания своих болевых ощущений выбирают похожие по смыслу слова, например, горячая и жгучая боль или пронзающая и простреливающая боль (Bennett M., 2001).
Схожие проявления наблюдаются и при описании вызванной боли пациентами с опоясывающим лишаем и ПГН. И те, и другие отмечают наличие схожих типов гипералгезии и аллодинии (Haanpaa M. et al., 2000; Berry J.D., Rowbotham M.C., 2004).
У большинства пациентов боль, связанная с ПГН, уменьшается в течение первого года. Однако у части больных она может сохраняться годами и даже в течение всей оставшейся жизни, причиняя немалые страдания (Cunningham A.L., Dworkin R.H., 2000). Затяжной, тяжелый характер заболевания с длительным, выраженным болевым синдромом способствует формированию расстройств психики (Dworkin R.H., et al., 1992). У таких пациентов выявляются тревожно-депрессивные расстройства, когнитивные нарушения - снижение активного внимания, памяти, затруднения осмысления происходящего, отмечается некритичность, нетерпеливость, неряшливость, страх боли, неуверенность в завтрашнем дне, отмечается снижение социальной активности (Haythornthwaite J.A. et al., 2003). ПГН оказывает значительное отрицательное влияние на качество жизни и функциональный статус пациентов особенно пожилого возраста (Lydick E. et al., 1995). У пациентов с ПГН отмечается хроническая усталость, снижение массы тела, физической активности, нарушения сна (Morin C.M., Gibson D., Wade J., 1998).
В основе боли, связанной с ПГН, лежат воспалительные изменения или повреждения ганглиев задних корешков спинного мозга и периферических нервов в пораженных зонах тела. Такие боли относят к невропатическим болям, их выделяют в отдельную самостоятельную группу и определяют как боли, возникающие вследствие первичного повреждения соматосенсорной нервной системы (Treede R.D. et al., 2008).
Патофизиологической основой невропатических болевых синдромов являются нарушения генерации и проведения ноцицептивного сигнала в нервных волокнах, а также механизмов контроля возбудимости ноцицептивных нейронов в структурах спинного и головного мозга (Кукушкин М.Л., Хитров Н.К., 2004; Baron R. 2000).
Лечебная тактика при опоясывающем лишае включает два основных направления: противовирусная терапия и купирование невропатической боли, как в острый период заболевания, так и в стадии постгерпетической невралгии. Результаты нескольких рандомизированных контролируемых испытаний свидетельствуют о том, что раннее начало лечения простого герпеса может предотвратить развитие постгерпетической невралгии или способствовать ее скорейшему разрешению (Исаков В.А. и др., 2004; Helgason S. et al., 1996; Jackson J.L. et al., 1997 ; Volmink J. et al., 1996).
Наиболее широкое применение нашли такие специфические противогерпетические препараты, как ацикловир, фамцикловир и валацикловир, которые, являясь нуклеозидными аналогами, блокируют вирусную репликацию (Романцев М.Г., 1996; Beutner K. et al., 1995; Bruxelle J., 1995). Важно, что противовирусное лечение проявляет наивысшую активность, если назначено в течение 72 ч от начала герпетических высыпаний (Johnson R., 2001; Johnson R., Dworkin R.H., 2003). В ряде исследований доказана высокая эффективность ацикловира в уменьшении тяжести, продолжительности острой герпесной инфекции и профилактике ПГН, особенно при его раннем назначении. Оценка эффективности фамцикловира также продемонстрировала уменьшение времени до разрешения сыпи (Dworkin R.H. et al., 1998). В сравнительном исследовании ацикловира и валацикловира показана эквивалентная эффективность в сокращении продолжительности невропатической ПГН (Beutner K. et al. 1995). В другом клиническом испытании установлена терапевтическая эквивалентность фамцикловира и валацикловира для неосложненного герпеса (Tyring S. et al. 2000). Возможно также сочетанное использование противовирусной терапии и глюкокортикостероидов (Whitley R. et al. 1999). Выявлено, что такая комбинация эффективнее монотерапии противовирусными препаратами, особенно для лечения острой боли и коррекции различных аспектов качества жизни пациентов. Комбинация ацикловир+преднизолон значительно быстрее купирует острую невралгию и возвращает пациента к обычной жизнедеятельности, но существенно не влияет на течение ПГН, то есть она наиболее показана в остром периоде в старших возрастных группах для терапии острого болевого синдрома. Доказано, что хотя преднизолон является иммуносупрессором, его использование не увеличивает частоты развития ПГН и в этом смысле его действие сравнимо с влиянием плацебо, то есть данная комбинация может быть спокойно использована в старших возрастных группах. Для некупируемых тяжелых случаев ПГН некоторые исследователи рекомендуют интратекальное введение метилпреднизолона (Kost R., Straus S., 1996).
В настоящее время в США делается акцент на профилактику герпетической инфекции. С 1995 г. в США проводится всеобщая вакцинация от ветряной оспы, особенно пожилых лиц, и с 1999 г. отмечается резкое снижение заболеваемости (Hambleton S., Gershon A., 2005; Oxman M.N. et al., 2005).
При постгерпетической невралгии препаратами с доказанной эффективностью (класс А - терапия первой линии) являются: пластины с 5% лидокаином, габапентин, прегабалин, трициклические антидепрессанты, трамадол (Attal et al., 2006).
На сегодняшний день эффективность применения пластин с 5% лидокаином (Версатис, Grunenthal Gmbh) убедительно доказана при лечении ПГН. Так, в нескольких рандомизированных клинических исследованиях установлено, что применение пластин с 5% лидокаином статистически достоверно более значимо облегчает проявления болевого синдрома у пациентов с постгерпетической невралгией по сравнению с плацебо (Rowbotham M.C., 1996; Galer B.S., 1999, 2002). На основании полученных данных FDA одобрило применение данного препарата в качестве стартовой терапии у пациентов с постгерпетической невралгией. (Richard L. et al., 2004)
Версатис - это топический анальгетик, который действует непосредственно там, где болит. Он выпускается в виде мягких пластин размером 10х14 см, которые наклеиваются на неповрежденную кожу без признаков воспаления. Медленно высвобождающийся из пластины лидокаин создает более или менее значительную концентрацию лишь в поверхностных слоях кожи, где проходят тонкие волокна, обеспечивающие болевую и температурную чувствительность (Gammaitoni AR, Davis MW. 2002.). Лидокаин лишь в незначительной степени проникает в более глубокие слои кожи, где проходят кровеносные сосуды, поэтому его попадание в системный кровоток сведено к минимуму. У пациентов, использовавших пластины Версатис, не наблюдалось никаких известных системных эффектов лидокаина (влияние на деятельность ЦНС и сердечно-сосудистой системы). Таким образом, важнейшим преимуществом пластин Версатис служит отсутствие системного действия, что гарантирует безопасность лечения. Практически полное отсутствие системного эффекта позволяет назначать Версатис совместно с любыми другими препаратами для лечения нейропатической боли.
Механизм лечебного эффекта препарата Версатис не ограничивается только действием высвобождающегося из них лидокаина. Важное значение имеет также то, что пластина выполняет роль механического барьера, препятствуя раздражению участка кожи с измененной чувствительностью (аллодиния), а также оказывает не него легкое охлаждающее действие (Galer BS, Gammaitoni AR, Oleka N et al., 2004)
Пластины Версатис рекомендуется прикреплять на 12 ч в течение суток, затем следует 12-часовой перерыв. Обезболивающий эффект часто начинается в течение 30 мин после прикрепления пластины, но может проявляться и позже, нарастает в течение 4 ч и затем поддерживается в течение длительного времени, пока пластина прикреплена к коже. Более того, он может сохраняться и после ее удаления.
Для объективной оценки эффективности каждого из препаратов при лечении ПГН используется показатель NNT (number needed to treat - количество больных, которых нужно пролечить, чтобы получить у одного 50% снижение боли). Чем ниже NNT, тем более эффективен препарат при данной патологии. NNT для пластин с 5% лидокаином при лечении пациентов с ПГН составляет 2,0; для амитриптилина - 2,6; габапентина - 4,4; прегабалина - 4,6 (Wu C.L., Raja S.N., 2008); для трамадола - 3,9 (Kalso E., 2006).
Кроме того, в клинической практике очень важен показатель NNH (number needed to harm - число пациентов, которых необходимо пролечить данным препаратом, чтобы получить развитие 1 случая неблагоприятной побочной реакции, приводящей к отмене препарата). Он показывает, насколько безопасен данный препарат при его использовании. Величина NNH для трамадола, рассчитанная по результатам нескольких клинических исследований, составила 9.0, для ТЦА 14.7, для габапентина 26.1. Рассчитать показатель NNH для пластин с 5% лидокаином не представляется возможным в связи благоприятным профилем безопасности препарата, сравнимым с плацебо.
Таким образом, оценка препарата Версатис с позиций доказательной медицины делает его препаратом выбора при лечении постгерпетической невралгии, что подтверждено в соответствующих рекомендациях.
СПИСОК ЛИТЕРАТУРЫ
Герпес в переводе с греческого «ползущий». На данный момент актуальность этого заболевания не уменьшилась. Оно встречается более чем у 90% населения.
Что такое герпес
Чаще всего проблемы вызывает вирус простого герпеса 1 и 2 типов. 1 тип - это герпес на губах, глазах и полости рта. 2 тип - это генитальный герпес и герпес беременных и новорожденных.
Как понять, что это именно герпес?
Возьмем к примеру самый банальный герпес на губах. Первое что чувствует человек это зуд в области губ (часто может и не заметить в течении дня). В этот же день появляется краснота и красные пятна. На следующие сутки в месте покраснения появляется пузырек и отек. Спустя 3-5 дней образуется корочка на месте лопнувших пузырьков. Через 7-9 дней все симптомы проходят. Также в стадию с пузырьками может подняться температура до 37,5—38,5°С и появиться боль.
Но для достоверного подтверждения диагноза необходим анализ крови на наличие специфической реакции организма на вирус (IgM) он будет говорить о том, что на момент сдачи крови у вас протекает острый период болезни.
При генитальном герпесе, также берут на исследование выделения из половых путей и уретры. Обязательна консультация специалиста (дерматовенеролога).
Стоит обратить внимание, что вирус не выводится из организма после перенесенной ветрянки, а остается «жить» в определенном отделе нашей нервной системы, поэтому сдавать анализ на Ig G не имеет смысла.
Как можно заразиться
Заражение происходит через слизистые:
- Губ
- Рта
- Носа
- Гениталии
- Глаза
- Через кожу при контакте с биологическими жидкостями (слюна, моча, сперма, слезы, выделения из носа, непосредственно жидкость из герпесного пузырька).
То есть чаще всего заражение происходит при несоблюдении гигиены и защиты при половом акте. Так же при расчесывании уже появившихся пузырьков происходит занос на новые участки кожи и слизистых.
Отдельный путь заражения от матери к плоду, на данный момент является обязательным обследование на ВПГ-1,2 у планирующих беременность и беременных женщин.
Инфекция поражает нервную систему и опасна своими последствиями для организма.
Как себя вести при герпесе
- Не трогать высыпания руками, если задели, то сразу же мыть руки.
- Использовать отдельную посуду, косметику, полотенце.
- Воздержаться от поцелуев и половых контактов.
- Наносить лечебные гели и мази ватной палочкой, а не руками.

Для достоверного подтверждения диагноза необходимо сдать анализ.
Препараты
Рассмотрим подробно группы препаратов для лечения
Данная группа препаратов воздействуют непосредственно на причину, сам вирус. Курс и схему приема назначает врач после комплексного обследования.
Переносимость препаратов достаточно хорошая, противопоказаны при беременности и кормлении грудью. Так же осторожно и под контролем врача применение у лиц с почечной и печеночной недостаточностью. Детям дозу определяет педиатр исходя из расчета по весу.
2. Препараты интерферона:
При заболевании герпесной инфекцией происходит снижение выработки собственного интерферона альфа , а это означает снижение защитных сил организма от вируса.
Противопоказаний у данной группы практически нет. Она является основным способом лечения такой уязвимой группы как беременные и кормящие женщины.
Используют для стимуляции выработки собственного интерферона и избежания усугубления течения и распространения инфекции. Переносится достаточно хорошо. Противопоказания у каждого препарата определенный возраст указанный в инструкции.
- Местные антибактериальные и противовирусные препараты:
Данные препараты применяются при герпетических поражения слизистой рта, обладают антибактериальным, противовирусным действием, а также снимают воспаление и обезболивают.
- Мазь Зовиракс и Зовиракс Дуо актив
- Виферон
- Инфагель
- Панавир
Обладают местным противовирусным действием, Зовиракс Дуо Актив в сочетании с гормоном гидрокортизоном дает быстрое снятие воспаления и соответственно боли, также не дает образоваться новым пузырькам. Но так как в составе гормональная составляющая, очень внимательно необходимо прочитать инструкцию. Только с 12 лет. Перед применением любых мазей и гелей необходимо очистить кожу от косметики и загрязнений.
- Иммуномодуляторы под контролем иммунограммы:
- Полиоксидоний
Только под контролем иммунолога.
Снимают боль, воспаление и так же при необходимости температуру.
Помогают избежать отечности.
- Витаминные комплексы:
- Витрум
- Компливит
- Селен
- Цинк
- Витамин С
Также отдельно можно выделить вакцину против герпеса. Показана она взрослым, которые болеют герпесом более 3 раз в год и высоким титром антител, пожилым лицам, ВИЧ-инфицированным. Также детям которые не переболели ветрянкой.
Лечение беременных женщин выбирается в зависимости от срока беременности, строго акушером-гинекологом и зависит от степени тяжести течения!
Герпес-является комплексной проблемой. Причиной повторяющегося или впервые возникшего герпеса является снижение иммунитета, гормональные изменения.
Главной профилактикой является поддержание работы иммунитета:
- Полноценное питание,
- Достаточное количество мяса, рыбы и овощей.
- Прием комплексных витаминных препаратов содержащих обязательно: цинк, витамин А, Е, С.
- Необходимо контролировать уровень железа в крови.
- Самым большим органом нашей иммунной системы является кишечник, необходимо поддерживать его работу, при необходимости принимать про- и пребиотики.
- Иметь постоянного полового партнера и соблюдать правила гигиены.
- В случае частого повторения инфекции ставить прививку в периоды «затишья».
- Людям имеющим системные заболевания (сахарный диабет 1,2 типов и т.д) необходим контроль и поддержание основного заболевания в стадии компенсации.
Федеральные клинические рекомендации по ведению больных генитальным герпесом- Москва 2015; Клинические рекомендации простой герпес у взрослых-2014 год;
Это вирусное заболевание, при котором на кожных покровах и слизистых появляется характерная сыпь в виде пузырьков. Существует около 80 видов герпесвирусов, вызывающих ветрянку, опоясывающий лишай и даже некоторые формы онкологии. Но чаще всего люди сталкиваются с вирусом простого герпеса, симптоматика которого проявляется на лице, на губах, слизистых оболочках.

Типы простого герпеса (ВПГ):
- ВПГ-1 – поражает кожные покровы лица, красную кайму губ, слизистые;
- ВПГ-2 – генитальный: вызывает высыпания в области половых органов и ануса, провоцирует специфическое воспаление придатков и шейки матки.
Попав в организм, возбудитель нередко переходит в скрытую стадию – не размножается и ничем не вредит здоровью. В таком состоянии он может находиться длительное время (а иногда и всю жизнь хозяина). Но в период ослабления иммунитета вирус быстро активизируется и заявляет о себе неприятными симптомами.

Некоторые герпесвирусы способны вызывать крайне тяжелые патологии, вплоть до смертельных исходов. Вирус простого герпеса для жизни не опасен, а в его присутствии в организме иммунологи недавно обнаружили и положительный момент. По предположениям ученых, возбудитель может защитить от COVID-19. Однако гипотеза еще требует дальнейших подтверждений.
Как передается герпес?
Заражение герпетической инфекцией происходит несколькими путями:
- аспирационным (при вдыхании капель инфицированной жидкости, выделяемой вирусоносителем при кашле или чихании);
- контактным (через поврежденные слизистые при поцелуях, пользовании одной посудой или полотенцем);
- половым;
- вертикальным (переход от матери к ребенку во время родов).

Наибольшую угрозу представляют больные с выраженными клиническими признаками. После подсыхания пузырьков риск заражения уменьшается. Но передать вирус может и носитель инфекции, не имеющий никаких признаков заболевания.
Как проявляется?
Наиболее часто герпес проявляется «простудой» на губах. Перед высыпаниями появляются симптомы:
- пощипывание, легкое покалывание, зуд;
- покраснение в местах будущей сыпи;
- появление пузырьков.
Все пузырьки разрываются практически одновременно. На их месте образуются подсыхающие корки, после чего ранки заживают.
ВПГ-1 может вызывать высыпания как на губах, так и в интимной зоне. ВПГ-2 проявляется только на гениталиях. Генитальный герпес имеет некоторые специфические особенности:
- небольшой отек в паху, появляющийся одновременно со жжением и зудом;
- онемение и боли в спине;
- недомогание, иногда – повышение температуры;
- пузырьки могут появляться не только на половых органах, но и на лобке, бедрах, ягодицах.
Рецидив может возникать от нескольких раз в месяц до 1-го раза в год. Во многом это зависит от состояния иммунной и эндокринной системы вирусоносителя.
Что вызывает рецидив?
Принято считать, что обострение связано со снижением иммунитета. Однако и ослабление иммунных сил вызывается определенными причинами.
К факторам, провоцирующим рецидив болезни, относят:
- голодание, недостаток питательных веществ в организме из-за ограничения рациона или диет;
- хронические патологии желудочно-кишечного тракта (ЖКТ);
- месячные или предменструальный синдром (ПМС);
- переохлаждение или перегрев организма;
- стресс;
- курение;
- нарушение режима сна и отдыха.
Определенную роль в развитии частых обострений играет и психосоматика – чаще вирус активизируется у людей с низкой самооценкой, недостаточным чувством собственного достоинства, при потере существующего прежде смысла жизни.

Особо опасным герпес становится, если его рецидив совпадает с проявлением какой-то другой инфекции. В таких случаях нередко происходит усиление симптомов обеих болезней, а выздоровление затягивается.
Лечение
Методов, способных навсегда избавить организм от возбудителя, пока не существует. Но используемые сегодня препараты позволяют надолго забыть о вирусе, оставаясь лишь его носителем. Герпетическая терапия использует средства для местного применения, таблетированные препараты, противовирусные растворы.
- снизить вирусную активность, затормозить размножение возбудителя. Забыть о присутствии герпеса помогают Ацикловир (крем и мазь), Фамцикловир, Валацикловир (таблетки);
- предупредить проникновение микроорганизма в новые клетки. Наиболее эффективен Тромантадин;
- уменьшить проявления симптоматики. Для лечения пузырьков на губах применяют Панавир, Зовиракс. При первых симптомах болезни подкожно вводится Аллокин-Альфа.
Из большого количества существующих препаратов врач подбирает средства с учетом физиологических особенностей пациента.
Профилактические мероприятия
Из-за высокой распространенности вируса и легком способе его передачи, обеспечить полную защиту практически невозможно. Но соблюдение ряда правил снижает риск заражения.

- Соблюдение гигиенических требований – мыть руки перед едой, использовать только личные средства гигиены, пользоваться чистой посудой, избегать повреждений кожи.
- Осторожность при половых контактах – иметь одного надежного партнера, пользоваться презервативами, соблюдать гигиену половых органов.
- Снижение контактов с больными с явными признаками заболевания.
Надежным способом специфической профилактики рецидивов признана вакцина Витагерпавак (Россия). Она рассматривается специалистами как настоящая прививка от герпеса.
Герпес – крайне неприятная болезнь. Поэтому свой образ жизни нужно корректировать таким образом, чтобы уменьшить риск заражения. А при его наличии в организме сделать все возможное, чтобы предотвратить дальнейшую передачу другим людям.
Лабиальный герпес (герпес на губах, простой герпес) — заболевание, которое вызывается вирусом герпеса 1 типа. Вирусов герпеса выделяют 8 типов, но в том, что называется простудой на губах, виновен чаще всего 1 тип.
Как происходит заражение вирусом?
Вирусом можно заразиться разными путями: воздушно-капельным, контактным (через общие полотенца, столовые приборы, через поцелуи), половым путем, самовыражением (когда из язвочек вирус попадает на здоровые слизистые и заражает их). Заразиться можно при переливании крови и ребенок может получить вирус от матери внутриутробно.Инкубационный период (от момента контакта до появления первых признаков) составляет 2-14 дней.Человек становится заразным, как только появляются болячки на губе, и заразен для окружающих пока корочки не отпадут.

Фото: Один из самых распространенных путей передачи герпеса — контактный.
Где скрывается вирус?
Если человек заразился однажды, то герпес останется с ним на всю жизнь. Вирус попадает в организм через трещинки на коже губ. Дальше он проходит в клетки нашего организма и размножается, выделяя всё новые вирусы, которые разрушают клетки. Так протекает обострение с пузырьками. А потом вирус никуда не исчезает. Он попадает в нервные окончания и там хранится до следующего обострения.
Почему появляется простуда на губах?
Те, кто болеют герпесом заметили, что обострения начинаются вместе с ОРВИ. Герпес возникает при снижении иммунитета, защитные силы которого идут на подавление ОРВИ. Еще простуда на губах появляется, когда защитные силы организма ослабли: при хронической усталости, недосыпании, частых стрессах, неправильном питании, злоупотреблении алкоголем и активном курении, у женщин в начале беременности и в первые 5-7 дней после родов.

Фото: Простуда на губах может появляться только в случае снижения иммунитета
Как проявляется герпес?
В медицине принято выделять 5 статей развития простого герпеса:
1. Первая стадия возникает при появлении пузырьков. Проявляется жжением и зудом в области губы, ее отеком.
2. Вторая стадия начинается с появлением пузырьков. Сначала маленькие, они растут, заполняются прозрачной жидкостью. Через пару дней жидкость мутнеет.
3. Для третьей стадии болезни характерен разрыв пузырьков. На месте лопнувших пузырьков образуются язвочки с отеком. Эта стадия опасна развитием осложнений. Человек в этот момент очень заразен.
4. В четвертой стадии язвочки покрываются плотной корочкой.
5. На пятой стадии корочки подсыхают, отпадают. Симптомы проходят. Человек становится не заразен.
Как часто могут быть обострения?
Выделяют три формы течения заболевания:
• тяжелая: 6-8 рецидивов в год, часто сопровождаются высокой температурой, головной болью, слабостью, рвотой, воспалением лимфоузлов;
• средней тяжести с обострениями 3-4 раза в год;
• легкая форма: 1-2 рецидива в год.
Чем может быть опасен герпес?
Герпес может вызывать множество осложнений. Некоторые их них опасны для жизни.
- Бактериальные осложнения. Чаще всего к вирусу просто присоединяются бактерии и пузырьки наполняются гноем. Если пузырьки уже лопнули, то язвочки покрываются гноем, боль в губе становится нестерпимой и корочка не образуется.
- Герпетический стоматит — поражение слизистой оболочки полости рта. Болезнь начинается с резкого повышения температуры, слюнотечения и резкой боли при пережевывании пищи. Во рту - много пузырьков, похожих на герпес на губах.
- Герпетическое поражение глаз начинается с рези в глазах, слезотечения. Человек из-за сильной боли не может открыть глаза. Опасное состояние, которое может закончиться слепотой.
- Герпес пищевода. Возникает при распространении герпеса с губ. Появляются трудности при глотании, сильная боль, отказ от еды и похудение.
- Герпетическая пневмония и герпетический гепатит встречаются у людей с иммунодефицитом и возникают вместе с бактериальными и грибковыми процессами.
- Герпетическое поражение нервной системы протекаете в виде менингоэнцефалита и является самой тяжелой формой герпеса. Начинается с резкой головной боли, тошноты и рвоты, высокой температуры, двигательных нарушений и судорог. Болезнь неблагоприятна.

Фото: Воизбежание осложнений приступать к лечении герпеса нужно своевременно.
Как лечить герпес?
Полостью и навсегда вылечить герпес нельзя, но можно уменьшить частоту рецидивов и снизить тяжесть симптомов
Есть три группы препаратов для лечения герпеса:
• противовирусные препараты;
• иммуномодуляторы;
• инактивированные вакцины.
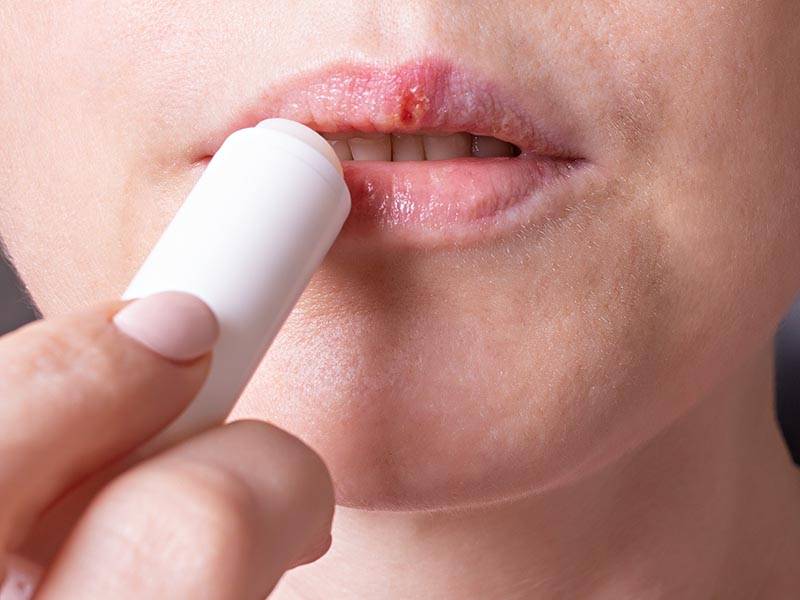
При местных формах герпеса с нечастыми обострениями используются препараты с дезинфицирующим действием и препараты для ускорения заживления. К ним относятся примочки из хлоргексидина, гель алломедин, мазь декспантенол. При обострениях реже 1 раза в 6 месяцев лечение, направленное на уменьшение количества вирусов в организме (вирусной нагрузки) не требуется. Просто нужно заниматься спортом, высыпаться и хорошо питаться, чтобы иммунитет был крепким.
Фото: Лечение герпеса
Если герпес появляется 1 раз в 3 месяца и чаще, тогда назначаются противовирусные препараты, выбор отдается ацикловиру и валацикловиру. Препараты применяются в таблетках внутрь ( 5 раз в день по 1 таблетке не менее 5 дней) и в виде мази на сами пузырьки (тонким слоем 5 раз в день 5 дней, даже при исчезновении проявлений болезни). Существуют противовирусные препараты растительного происхождения, например, алпизарин. Выпускается в двух формах: в виде таблеток и свечей ( при генитальном герпесе).
Еще одно направление лечения герпеса — иммуномодуляторы и индукторы интерферонов.
Иммуномодуляторы — препараты, которые воздействуют на иммунитет и укрепляют его. Есть растительные и синтетические препараты. Растительные (женьшень, элеутерококк, эхинацея, лимонник, девясил, родило розовая), которые обладают общетонизирующим действием. Содержат небольшое количество стимулирующих веществ и поэтому единственным их противопоказанием является наличие аллергии. Могут применяться курсами на протяжении всей жизни. Синтетические в таблетках и капсулах (интерферон, ликопид, арбидол) и уколах (тимолин, тимоген, альтевир, неовир)повышают защитные силы организма, снижают количество и тяжесть обострений. Применяются только после консультации с врачом.
Используются и индукторы интерферонов (циклоферон). Препарат стимулирует образование своего интерферона, который не позволяет вирусу попасть в клетку и снижает риск заражения здоровых соседних клеток.
В последние годы активно разрабатывалась и проходила доклинические испытания вакцина против герпеса. Она содержит фрагменты ДНК вируса. Вакцина позволит увеличить интервал между обострениями простуды на губах, а в некоторых случаях и полностью излечить пациента от вируса герпеса.
Существует множество эффективных методов лечения симптомов герпеса, снижения и тяжести частоты обострений, но правильное и действенное лечение может подобрать только врач.
Одной из нозологических форм, которую вирусы простого герпеса (ВПГ) вызывают у человека, является генитальный герпес. В настоящее время эта форма ВПГ-инфекции считается наиболее распространенной среди всех инфекций, передающихся половым путем.
Одной из нозологических форм, которую вирусы простого герпеса (ВПГ) вызывают у человека, является генитальный герпес. В настоящее время эта форма ВПГ-инфекции считается наиболее распространенной среди всех инфекций, передающихся половым путем. Генитальный герпес вызывают два серотипа вируса простого герпеса: ВПГ-1 и ВПГ-2; причем наиболее часто — ВПГ-2. Согласно данным сероэпидемиологических исследований, инфицирование ВПГ-1 выявляется у 20—40%, а ВПГ-2 — у 50—70% больных генитальным герпесом [2]. Заболевание передается преимущественно при сексуальных контактах от больного генитальным герпесом. Нередко генитальным герпесом заражаются от лиц, не имеющих симптомов заболевания на момент полового контакта или не знающих о том, что они инфицированы [5]. Эта особенность ВПГ, связанная с бессимптомным вирусоносительством, является сложной задачей, от решения которой зависит не только трудоспособность и здоровье, но и личная судьба миллионов потенциальных больных. Имеются сведения о том, что от 60 до 80% новорожденных, у которых развивается неонатальный герпес, рождаются от матерей с бессимптомным носительством [6].
ВПГ-инфекция также может быть причиной нарушения репродуктивной функции, невынашивания беременности, преждевременных родов и патологии плода. Возможно участие ВПГ в развитии онкологических заболеваний гениталий, иммунодефицитных состояний, что позволяет считать герпесвирусные инфекции важной медико-социальной проблемой практического здравоохранения [2].
Лечение хронических, часто рецидивирующих форм ВПГ-инфекции, до настоящего времени представляет определенные трудности, которые объясняются особенностями взаимодействия вируса с макроорганизмом. Жизнедеятельность вирусов герпеса основывается на следующих биологических особенностях:
- все вирусы герпеса являются внутриклеточными паразитами;
- герпесвирусы пожизненно персистируют в аксоноганглиальных структурах центральной и периферической нервной системы;
- в течение жизни человек многократно реинфицируется новыми штаммами вирусов герпеса, при этом возможно одновременное сосуществование нескольких видов и штаммов вирусов [12];
- при нарушении динамического равновесия между иммунным гомеостазом и вирусами последние переходят в активную форму [9].
Согласно данным проведенных исследований только 20% инфицированных ВПГ имеют диагностированный генитальный герпес, 60% — нераспознанный симптоматический генитальный герпес (атипичную форму) и 20% — бессимптомный герпес. В настоящее время только 27% пациентов с диагнозом генитальный герпес получают противовирусную терапию, из них треть — местное лечение [2]. По данным некоторых авторов, около 95% пациентов с клиническими проявлениями генитального герпеса вообще никак не лечатся [11].
Все разнообразие методов терапии и профилактики герпесвирусных инфекций в конечном счете сводится к трем главным подходам:
- химиотерапия;
- иммунотерапия;
- комбинация этих двух методов.
Каждый врач в своей практической работе так или иначе сталкивается с необходимостью решения этой сложной задачи, требующей тонкого индивидуального подхода к каждому пациенту, страдающему ВПГ.
Теоретически идеальным вариантом химиотерапии был и остается механизм прямой инактивации вирусной ДНК, но из-за неизбежного общего токсического, цитопатического и канцерогенного эффекта этот способ для клинического использования оказался неприемлемым [8]. Поэтому был разработан менее опасный способ инактивации вирусной ДНК — подавление активности вирусных ферментов, обеспечивающих жизнедеятельность ДНК. Наиболее безопасным вариантом оказалось создание синтетических аналогов нуклеозидов герпесвирусной ДНК, которые избирательно фосфорилируются не клеткой, а вирусспецифическим ферментом — тимидинкиназой. В процессе копирования вирусной ДНК эти псевдонуклеазиды встраиваются в дочерние вирусные ДНК, что приводит к генетическому дефекту или нежизнеспособности вирусной ДНК [1]. Первый лечебный синтетический нуклеозид — ацикловир (ациклический аналог гуанозина) — стал «золотым стандартом» противогерпетической химиотерапии. Ацикловир, будучи включен в какой-либо участок новой ДНК, никогда не заменяется естественным гуанином [13]. В последнее время синтезированы и широко используются новые противовирусные препараты этой группы — валтрекс и фамвир.
Различают два способа применения противовирусных химиопрепаратов: эпизодическое назначение (при обострениях герпесвирусной инфекции по мере необходимости) и супрессивная или превентивная терапия. В первом случае препарат назначается коротким курсом (5—10 дней), во втором — ежедневный прием препарата в течение нескольких месяцев, а то и лет призван помочь не столько купировать рецидив, сколько предотвратить развитие рецидивов как таковых.
Однако за последние 10 лет увеличилось число исследований, в ходе которых было показано, что изоляты вируса простого герпеса, полученные от пациенток с продолжающимися рецидивами генитального герпеса на фоне длительной супрессивной терапии (более 4 месяцев), обладают резистентностью по отношению к ацикловиру [10].
К тому же ни ацикловир, ни другие противовирусные агенты — фамцикловир, валацикловир — не предотвращают перехода вируса в латентное состояние, возникновения рецидивов после их отмены либо передачи инфекции, а также, к сожалению, не влияют на естественное течение этой инфекции, то есть не гарантируют полного излечения. Поэтому на протяжении последних двух десятилетий ученые изыскивают методы непосредственного воздействия на иммунную систему больных генитальным герпесом с целью стимуляции специфических и неспецифических ее факторов, тем самым способствуя блокаде репродукции вируса [1].
Главной мишенью применения иммуномодулирующих препаратов служат вторичные иммунодефициты, которые проявляются частыми, рецидивирующими, трудно поддающимися лечению инфекционно-воспалительными процессами разной локализации [7]. Именно к таким процессам, требующим иммунокоррекции, и относится хроническая рецидивирующая герпесвирусная инфекция (ХРГВИ), в частности ее генитальная форма. Иммуномодуляторы назначают в комплексной терапии одновременно с противовирусными средствами.
Полиоксидоний — отечественный иммуномодулятор с широким спектром фармакологического действия, не имеющий аналогов в мире [3]. Опыт применения полиоксидония начиная с 1996 года показал его высокую клиническую эффективность в комплексном лечении многих вторичных иммунодефицитных состояний, проявляющихся хроническими, рецидивирующими, вялотекущими инфекционно-воспалительными процессами различной локализации, в том числе в ходе терапии вирусных инфекций [4].
У нас также имеется определенный позитивный опыт применения полиоксидония у пациентов, резистентных к ацикловиру [9].
Мы проводили исследование открытым методом у 50 пациентов с ХРГВИ. В исследование включались пациенты (возрастной интервал от 18 до 65 лет) мужского и женского пола с достоверным диагнозом ХРГВИ. К исследованию не допускались пациенты с гиперчувствительностью к полиоксидонию и беременные женщины. Все пациенты, включенные в исследование, находились в периоде продрома или обострения не более 48 часов от момента появления высыпаний. Обязательным условием для женщин детородного возраста было соблюдение полноценной контрацепции.
На предварительном этапе были сформированы две равнозначные группы пациентов по 25 человек. Пациенты, вошедшие в изучаемые группы, отбирались методом произвольной выборки. Все пациенты предъявляли жалобы на пузырьковые или эрозивные высыпания в области гениталий, зуд, жжение. До лечения всем пациентам проводилась ПЦР-диагностика ВПГ-2 (мазок) — положительный результат получен в 98,3 %.
Возрастной состав пациентов, страдающих генитальной формой герпесвирусной инфекции, в обеих группах был приблизительно одинаковым (43,6 года в первой группе и 38,9 — во второй), в то время как в первой группе средний возраст женщин и мужчин был несколько выше по сравнению со второй группой.
Дозировка и схемы введения. Всем пациентам производилась в/м инъекция препарата утром, под контролем врача. 1-я схема: терапия проводилась в течение 45 дней: пациенты получали по 6 мг полиоксидония в день в/м в течение 5 дней и по 6 мг в/м через день в течение 10 дней. Поддерживающая терапия — по 6 мг в/м 2 раза в неделю в течение месяца. 2-я схема: 6 мг полиоксидония в/м через день в течение 10 дней (всего 5 инъекций на курс).
Обследование проводилось до приема препарата и на 12—14-й день от начала приема препарата, а также на 3—6-й день после окончания приема препарата. Обследование включало общее клиническое, иммунологическое исследования крови, исследование мочи (общее), объективное исследование. Накануне приема препарата собирался подробный анамнез пациента. В состав исследуемых включались совершеннолетние пациенты мужского и женского пола с достоверным диагнозом ХРГВИ.
Объем сопутствующей терапии: все пациенты получали стандартную сопутствующую терапию (ацикловир по 0,2 г 5 раз в день в течение 5 дней и антиоксиданты).
Критериями оценки эффективности являлись следующие параметры: первичные критерии — время достижения полного выздоровления (полная реэпитализация); вторичные критерии — длительность ремиссии и частота рецидивов в ближайшем и отдаленном периоде после терапии полиоксидонием. С целью оценки местных симптомов проводился наружный осмотр места поражения. Оценивалось состояние кожных покровов и слизистых: наличие пузырьков, язвочек, корочек, гиперемии; выяснялись жалобы пациента (зуд, жжение, общее состояние, температура, миалгия).
На фоне лечения полиоксидонием по первой схеме длительность течения рецидива и период реэпителизации сократились в среднем с 6,44 до 3,5 дня, в то время как на фоне стандартной терапии (ацикловир и антиоксиданты) те же показатели изменились с 6,44 до 5,16 дня соответственно. После курса терапии в ближайшем и отдаленном периоде длительность рецидива и быстрота наступления реэпителизации в среднем составляла 4 дня. В процессе лечения препаратом свежие высыпания ни у одного пациента не появились. 76% (19 человек) отметили уменьшение тяжести течения рецидива; остальные — 24% (6 человек) — не отметили разницы по сравнению с периодом до получения препарата. На фоне лечения полиоксидонием по второй схеме длительность течения рецидива и период реэпителизации сократились в среднем с 6,72 до 4,24 дня вместо 6,72 — 5,04 дня соответственно. После лечения полиоксидонием в ближайшем и отдаленном периоде длительность рецидива и быстрота наступления реэпителизации в среднем также составляли 4 дня. 64 % (16 человек) отметили уменьшение тяжести течения рецидива; остальные — 36% (9 человек) — не отметили никаких изменений по сравнению с периодом до получения препарата.
Частота рецидивов у пациентов, получавших полиоксидоний по первой схеме в течение 6 месяцев после лечения, уменьшилась в среднем с 6,5 до 3 раз по сравнению с показателями ближайших шести месяцев перед получением препарата. Длительность ремиссии возросла в среднем с 27 до 75 дней. Максимальная длительность ремиссии увеличилась в среднем с 45 до 180 дней (у отдельных пациентов максимальная ремиссия достигала 190–220 дней, что связано с неравномерностью возникновения рецидивов в исследуемом временном интервале). У 84% пациентов (21 человек) отмечалось ослабление клиники течения рецидива; у 16% (4 человека) после лечения клиника не изменилась. Ухудшения течения заболевания отмечено не было. Частота рецидивов у пациентов, получавших полиоксидоний по второй схеме, в течение 6 месяцев после лечения уменьшилась в среднем с 6 до 3,6 раза по сравнению с показателями ближайших шести месяцев перед получением препарата. Длительность ремиссии возросла в среднем с 33 до 62 дней. Показатель максимальной длительности ремиссии в обеих группах вырос в среднем примерно одинаково — с 45 до 180 дней. У 72% пациентов (18 человек) отмечалось ослабление клиники течения рецидива; у 28% (7 человек) после лечения клиника не изменилась. Как и в первой группе, ухудшений течения заболевания отмечено не было.
Максимальная длительность ремиссии за период наблюдения (2 года) составила 1,9 года в первой группе (у 9 пациентов — 36 %) и 1,1 года во второй группе (у 4 пациентов — 16 %).
До лечения полиоксидонием в обеих группах частота встречаемости и выраженность местных и общих клинических проявлений ХРГВИ была выше по сравнению с теми же показателями на фоне лечения полиоксидонием.
Парентеральное (в/м) введение полиоксидония в соответствии со схемами (см. выше) не вызывало аллергических реакций, не оказывало гепатонефротоксического действия и токсического действия на кроветворные органы; пациенты отмечали хорошую переносимость препарата.
По данным общеклинических и лабораторных методов исследования, побочных эффектов и осложнений при приеме полиоксидония не было.
Использование полиоксидония в комплексной терапии пациентов с генитальной формой хронической рецидивирующей герпесвирусной инфекции является эффективным способом уменьшения клинических проявлений в фазе обострения, сокращения длительности рецидивов и заметного уменьшения их частоты в отдаленном периоде.
Раннее назначение полиоксидония способствует более быстрой реэпителизации и более стойкой ремиссии.
Использование инъекционной формы полиоксидония не вызывает аллергических реакций, а также других побочных эффектов и осложнений.
При соблюдении указанного режима дозирования препарат не обладает нефро- и гепатотоксическим действием.
А. Е. Шульженко, кандидат медицинских наук ГНЦ — Институт иммунологии МЗ РФ, Москва
Читайте также:

