Как быстро развивается гангрена нижних конечностей при сахарном диабете
Обновлено: 17.04.2024
Диабетическая гангрена – это омертвление участка тела при сахарном диабете. Обычно страдают дистальные отделы нижних конечностей. Основными симптомами являются боли, черный (черно-синий, темно-багровый) цвет конечности, отсутствие чувствительности и кровоснабжения в пораженной зоне. При влажном некрозе наблюдается нагноение, тошнота, озноб, гипертермия. Диагноз выставляется на основании анамнеза и данных внешнего осмотра, для оценки состояния тканей и сосудов назначают МРТ, УЗДГ, рентгенографию, проводят определение лодыжечно-плечевого индекса, неврологическое обследование. В зависимости от распространенности и вида некроза осуществляют консервативные мероприятия, некрэктомию или ампутацию конечности.
МКБ-10
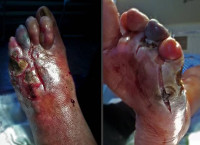
Общие сведения

Причины
Ключевым этиологическим фактором является тяжелое течение сахарного диабета. Нарушение метаболизма глюкозы становится причиной возникновения сосудистых, неврологических и костно-суставных изменений, приводящих к развитию гангрены. К первичным и второстепенным причинам диабетического некроза конечностей относят:
- Декомпенсацию СД. Длительная гипергликемия лежит в основе сосудистых и неврологических расстройств. Гангрена формируется на фоне недостаточности кровотока, гипоксии тканей, снижения чувствительности.
- Деформации стопы. Ограниченная подвижность суставов, неравномерное распределение нагрузки на стопу, перегрузка ее отдельных участков ведут к нарушению трофики тканей и деформации стопы. Появляются потертости, трещины и язвы, в области которых в последующем образуются участки некроза.
- Иммунодефицитные состояния. Отмечается снижение адаптационных и защитных механизмов организма. Пациенты становятся более уязвимыми к случайным повреждениям кожи, инфицированию ран.
- Сопутствующие заболевания. Гангрена чаще диагностируется у больных с патологиями сердечно-сосудистой и мочевыделительной системы. В группу риска относят лиц пожилого возраста с тяжелой нефропатией, сердечной и венозной недостаточностью, избыточным весом.
- Социально-экономические факторы. Зачастую осложнения СД обусловлены низкой комплаентностью пациентов – несоответствием их поведения рекомендациям и назначениям врача-эндокринолога. Другие факторы – недоступность медицинской помощи и асоциальный образ жизни.
Патогенез
К механизмам развития гангрены относят периферическую нейропатию, ангиопатию и деформацию стоп с образованием участков высокого давления. Патогенетической основой гангрены являются расстройства кровообращения. Гипергликемия провоцирует структурно-функциональные изменения крупных и мелких сосудов. Мембрана капилляров утолщается, расслаивается, нарушается избирательная фильтрация и обменная диффузия жидкостей. Питательные вещества и кислород не поступают в нужном количестве, в тканях накапливаются продукты метаболизма.
Образование атеросклеротических бляшек приводит к сужению или блокированию просвета артерий крупного и мелкого калибра. На этом фоне формируются деструктивные изменения, запускаются некротические процессы. При нарушении питания и снабжения кислородом клетки погибают. Если этот процесс происходит постепенно, вероятно развитие сухой гангрены – ткани обезвоживаются, мумифицируются. Причиной возникновения влажной гангрены становится гибель клеток в процессе гниения. Разложение тканей происходит под воздействием бактерий, наблюдается скопление гноя и газов.
Симптомы диабетической гангрены
Сухая гангрена возникает при медленно формирующемся нарушении кровообращения. Пораженной оказывается ограниченная область тканей, распространение некроза нехарактерно. На стадии ишемии ощущается сильная боль ниже уровня закупорки сосуда. Кожные покровы бледнеют, становятся мраморно-синеватыми. Температура пораженной ноги снижена, отмечается ухудшение чувствительности, возможны покалывания, зуд, жжение. В здоровых тканях, граничащих с очагом некроза, развивается воспалительный процесс с выраженным полнокровием. В результате формируется демаркационная линия – пограничная зона острого воспаления.
Из-за отека в зоне демаркации длительно сохраняется болевой синдром. Другие виды чувствительности в нижележащих отделах полностью утрачены. Пораженный участок черный, темно-синий или черно-коричневый. Некроз распространяется от периферии к области с нормальным кровообращением, затем процесс останавливается. Некротические ткани по линии демаркации размягчаются и замещаются грануляционной тканью, постепенно образуется рубец. Иногда происходит самопроизвольное отторжение отмершей части (спонтанная ампутация). Погибшие ткани высыхают, а не распадаются, поэтому больные чувствуют себя удовлетворительно, признаки интоксикации отсутствуют.
Первыми проявлениями влажной гангрены становятся побледнение кожных покровов, образование пятен и пузырьков с сукровичной жидкостью. Пораженная область холодная на ощупь, чувствительность отсутствует или существенно снижена, вены расширены. Отек быстро прогрессирует, граница между пораженными и здоровыми участками не определяется, некроз распространяется в проксимальном направлении. Ткани, подвергшиеся гниению, имеют тестоватую консистенцию и зловонный запах. Цвет – от серого до темно-черного. При пальпации слышен характерный звук, напоминающий хруст или свист. Нарастают симптомы общей интоксикации: высокая температура тела, вялость, заторможенность, головная боль, тошнота, рвота.
Осложнения
Несмотря на интенсивное развитие диагностических методик в клинической эндокринологии, примерно у 47% больных диабетическая гангрена диагностируется на поздних стадиях. Самыми тяжелыми последствиями являются ампутация конечности и смерть от интоксикации или сепсиса. Согласно статистике, в экономически развитых странах каждый год выполняется 6-8 ампутаций нижней конечности на 1 000 диабетических больных. Эти цифры не учитывают ампутацию части стопы, таким образом, реальные показатели осложнений выше. В России ежегодно производится около 12 000 операций. Стопы лишается 1,2% больных СД I типа, 0,7% пациентов с СД II типа. Ампутации на уровне голени и выше осуществляются 0,4% и 0,1% больных соответственно.
Диагностика
Постановка диагноза при наличии развернутой клинической картины не вызывает затруднений. Выявление диабетической гангрены на ранних стадиях является задачей для полипрофессиональной бригады специалистов. Лицам из группы риска требуются регулярные осмотры эндокринолога, сосудистого хирурга, ортопеда. При обнаружении признаков осложнений проводится полный комплекс исследований, который включает:
- Клинический опрос, осмотр. В анамнезе отмечаются нарушения чувствительности, отечность, боли, образование язв. При осмотре определяется изменение цвета кожи от красноватого до черного, отек (при колликвационном некрозе) или уменьшение объема конечности (при коагуляционном поражении), деформация стопы, ограничение подвижности суставов. При инфицировании из раны выделяется гной. Снижены или полностью утрачены различные виды чувствительности. Ослаблены коленные и ахилловы рефлексы. Лодыжечно-плечевой индекс – менее 0,6-0,9.
- Лабораторные исследования. В крови выявляется высокий уровень глюкозы натощак (более 7 ммоль/л) и гликозилированного гемоглобина (более 6,5%), повышенные значения холестерина, триглицеридов, ЛПВП и ЛПНП. В моче – увеличенная концентрация глюкозы и кетоновых тел. При гнойном воспалении назначается бактериальный посев отделяемого на микрофлору.
- Инструментальные исследования. Распространенными методами для оценки сохранности кровотока являются УЗДГ и рентгеноконтрастная ангиография сосудов нижних конечностей. Характерно снижение капиллярного кровообращения, увеличение регионарного сосудистого сопротивления, поражение сосудистого русла, нарушение проходимости сосудов ниже области окклюзии. Из визуализирующих методов диагностики наиболее востребованными считаются рентгенография и МРТ стопы. Обнаруживаются признаки остеоартропатии, остеопороза, остеолиза в областях плюсны и предплюсны, гиперостозы.
Лечение диабетической гангрены
Лечение осуществляется в условиях хирургического стационара. Сахароснижающие препараты заменяют инсулином, проводят коррекцию дозировок для достижения состояния компенсации СД. Выполняют общие мероприятия, направленные на оптимизацию работы сосудов и сердца, устранение интоксикации, повышение активности иммунной системы. В составе системной терапии используют лекарственные средства, улучшающие кровообращение (ангиопротекторы, корректоры микроциркуляции), растворяющие тромбы (антикоагулянты прямого действия), купирующие спазмы (спазмолитики).
Для нормализации АД в программу лечения вводят диуретики, антагонисты кальция, ингибиторы АПФ, бета-блокаторы. При поступлении назначают антибиотики широкого спектра действия, в последующем производят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. Тяжелым больным проводят переливания крови, инфузии растворов для коррекции обменных нарушений, реанимационные мероприятия. Для разгрузки пораженной стопы применяют костыли и инвалидные коляски.
При сухой гангрене показано преимущественно консервативное ведение. Выполняют перевязки, омертвевшие ткани при появлении признаков отделения удаляют в условиях перевязочной. Используют местные средства для очищения раневой поверхности, стимуляции эпителизации. При влажной гангрене из-за интоксикации и опасности распространения некроза лечение оперативное, осуществляется после формирования демаркационной линии. Для локализации процесса конечность обкладывают пузырями со льдом, производят внутриартериальные введения антибиотиков.
Иссечение омертвевших тканей обычно проводят через 1-3 суток после поступления. Возможна некротомия, некрэктомия и ампутация конечности. Целью некротомии (рассечения тканей) является определение границ некроза, уменьшение интенсивности гнойно-воспалительного процесса, борьба с общей интоксикацией. Некрэктомию (удаление нежизнеспособных тканей) выполняют при небольших зонах некроза. В последующем назначают перевязки, после очищения раны по показаниям применяют аутодермопластику и другие методики для закрытия дефекта. При обширном омертвении тканей и угрозе распространения процесса на вышележащие отделы требуется ампутация.
В отдаленном периоде при отсутствии противопоказаний осуществляют плановые вмешательства, направленные на восстановление кровообращения и предотвращение повторного развития гангрены. Преимущественно используются малоинвазивные операции, не требующие длительного периода реабилитации. Тип процедуры определяется индивидуально. Возможно стентирование периферических артерий, эндоваскулярная дилатация, артериализация вен конечности.
Прогноз и профилактика
Сухая гангрена считается прогностически благоприятным вариантом патологии, степень нарушения опорности конечности зависит от распространенности процесса. У лиц с влажной гангреной прогноз менее благоприятный как в отношении сохранения функций конечности, так и в отношении жизни. Причиной летального исхода может стать позднее обращение за медицинской помощью, распространение гнойно-некротического процесса на проксимальную часть конечности, сепсис, декомпенсация функций внутренних органов на фоне выраженной интоксикации. Профилактика основана на корректной терапии СД. Важно строго выполнять все назначения врача, включая прием медикаментов, соблюдение низкоуглеводной диеты и режима физической активности. Стоит отказаться от вредных привычек, способствующих развитию атеросклероза (курение, употребление алкоголя и жирной пищи), избегать случайных ран, выбирать ортопедическую обувь и следить за ее чистотой внутри, регулярно выполнять гигиенические процедуры по уходу за ногами.
3. Сахарный диабет и его осложнения: современные принципы диагностики, лечения и профилактики: Учебное пособие/ Хамнуева Л.Ю., Андреева Л.С., Шагун О.В. – 2011.
Диабетическая стопа – специфические анатомо-функциональные изменения тканей стопы, обусловленные метаболическими нарушениями у пациентов с декомпенсированным сахарным диабетом. Признаками диабетической стопы служат боль в ногах, гиперкератозы и трещины кожи, деформация дистальных отделов конечности, язвенные дефекты и некрозы мягких тканей, в тяжелых случаях - гангрена стопы или голени. Диагностика синдрома диабетической стопы включает внешний осмотр, определение различных видов чувствительности, допплерографию и ангиографию сосудов, рентгенографию стоп, микробиологическое исследование содержимого язв и т. д. Лечение диабетической стопы требует комплексного подхода: нормализации уровня гликемии, разгрузки пораженной конечности, местной обработки язвенных дефектов, проведения антибиотикотерапии; при тяжелых поражениях - применяются хирургические методы.
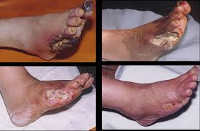
Общие сведения
Под синдромом диабетической стопы в эндокринологии понимают комплекс микроциркуляторных и нейротрофических нарушений в дистальных отделах нижних конечностей, приводящих к развитию язвенно-некротических процессов кожи и мягких тканей, костно-суставных поражений. Изменения, характеризующие диабетическую стопу, обычно развиваются через 15-20 лет после начала сахарного диабета. Данное осложнение возникает у 10% больных, еще 40-50% пациентов с диабетом входят в группу риска. По меньшей мере, 90% случаев диабетической стопы связано с сахарным диабетом 2 типа.
В настоящее время организация помощи пациентам с диабетической стопой далека от совершенства: почти в половине случаев лечение начинается на поздних стадиях, что приводит к необходимости ампутации конечности, инвалидизации больных, увеличению смертности.

Причины и механизмы развития диабетической стопы
Основными патогенетическими звеньями синдрома диабетической стопы являются ангиопатия, нейропатия и инфекция. Длительная некорригируемая гипергликемия при сахарном диабете вызывает специфические изменения сосудов (диабетическую макроангиопатию и микроангиопатию), а также периферических нервов (диабетическую нейропатию). Ангиопатии приводят к снижению эластичности и проходимости кровеносных сосудов, повышению вязкости крови, что сопровождается нарушением иннервации и нормальной трофики тканей, потерей чувствительности нервных окончаний.
Повышенное гликозилирование белков вызывает снижение подвижности суставов, что влечет за собой одновременную деформацию костей конечности и нарушение нормальной биомеханической нагрузки на стопу (диабетическая остеоартропатия, стопа Шарко). На фоне измененного кровообращения, сниженной чувствительности и защитной функции тканей, любая, даже незначительная травма стопы (небольшой ушиб, потертости, трещины, микропорезы) приводит к образованию длительно незаживающих трофических язв. Язвенные дефекты стоп часто инфицируются стафилококками, колибактериями, стрептококками, анаэробной микрофлорой. Бактериальная гиалуронидаза разрыхляет окружающие ткани, способствуя распространению инфекции и некротических изменений, которые охватывают подкожно-жировую клетчатку, мышечную ткань, костно-связочный аппарат. При инфицировании язв повышается риск развития абсцесса, флегмоны и гангрены конечности.
Несмотря на то, что потенциальная опасность развития диабетической стопы существует у всех пациентов с сахарным диабетом, к группе повышенного риска относятся лица с периферической полинейропатией, атеросклерозом сосудов, гиперлипидемией, ИБС, артериальной гипертензией, злоупотребляющие алкоголем и курением.
Риск глубоких повреждений при сахарном диабете увеличивают локальные изменения тканей - так называемые, малые проблемы стоп: вросший ноготь, грибковые поражения ногтей, микозы кожи, натоптыши и мозоли, трещины пяток, недостаточная гигиена ног. Причиной появления данных дефектов может являться неправильная подобранная обувь (чрезмерно узкая или тесная). Снижение чувствительности конечности не позволяет пациенту ощущать, что обувь слишком давит, натирает и травмирует стопу.
Классификация форм диабетической стопы
С учетом преобладания того или иного патологического компонента, выделяют ишемическую (5-10%), нейропатическую (60-75%) и смешанную – нейроишемическую (20-30%) форму диабетической стопы. При ишемической форме диабетической стопы преобладающим является нарушение кровоснабжения конечности за счет поражения крупных и мелких сосудов. Ишемический синдром протекает с выраженным стойким отеком, перемежающейся хромотой, болями в ногах, быстрой утомляемостью ног, пигментацией кожи и т. д.
Нейропатическая диабетическая стопа развивается при поражении нервного аппарата дистальных отделов конечностей. Признаками нейропатической стопы служат сухость кожи, гиперкератозы, ангидроз конечностей, снижение различных видов чувствительности (тепловой, болевой, тактильной и т. д.), деформации костей стопы, плоскостопие, спонтанные переломы.
При смешанной форме диабетической стопы в равной степени выражены ишемический и нейропатический факторы. В зависимости от тяжести проявлений в течении синдрома диабетической стопы выделяют стадии:
0 – высокий риск развития диабетической стопы: имеется деформация стопы, мозоли, гиперкератоз, однако язвенные дефекты отсутствуют 1 – стадия поверхностной язвы, ограниченной пределами кожи 2 – стадия глубокой язвы с вовлечением кожи, подкожно-жировой клетчатки, мышечной ткани, сухожилий, однако без поражения костей 3 – стадия глубокой язвы с поражением костей 4 – стадия ограниченной гангрены 5 – стадия обширной гангрены.
Симптомы диабетической стопы
Ишемическая форма
В дебюте ишемическая форма синдрома диабетической стопы проявляется болью в ногах при ходьбе, быстрой утомляемостью ног, перемежающейся хромотой, вслед за которыми развивается стойкий отек стопы. Стопа бледная и холодная на ощупь, пульсация на артериях стопы ослаблена или отсутствует. На фоне бледной кожи нередко видны участки гиперпигментации.
Типично наличие мозолей, длительно не заживающих трещин на пальцах, пятках, боковой поверхности I и V плюснефаланговых суставов, лодыжке. В дальнейшем на их месте развиваются болезненные язвы, дно которых покрыто струпом черно-коричневого цвета. Обильная экссудация нетипична (сухой некроз кожи).
В течении ишемической формы диабетической стопы различают 4 стадии: пациент с первой стадией может безболезненно пройти пешком около 1 км; со второй – около 200 м; с третьей - менее 200 м, в некоторых случаях боль возникает в покое; четвертая стадия характеризуется критической ишемией и некрозом пальцев стоп, приводящим к гангрене стопы или голени.
Нейропатическая форма
Нейропатическая форма диабетической стопы может протекать по типу нейропатической язвы, остеоартропатии и нейропатического отека. Нейропатическое поражение развивается на участках стопы, подверженных наибольшему давлению – между фалангами пальцев, на большом пальце и др. Здесь образуются мозоли, плотные участки гиперкератоза, под которыми формируется язва. При нейропатической язве кожные покровы теплые и сухие; на стопе обнаруживаются потертости, глубокие трещины, болезненные язвы с гиперемированными, отечными краями.
Остеоартропатия или сустав Шарко, как форма диабетической стопы, характеризуется деструкцией костно-суставного аппарата, что проявляется остеопорозом, спонтанными переломами, опуханием и деформацией суставов (чаще коленного). При нейропатическом отеке происходит скопление интерстициальной жидкости в подкожных тканях, что еще более усугубляет патологические изменения стоп.
Для различных видов нейропатической формы диабетической стопы типично сохранение пульсации на артериях, снижение рефлексов и чувствительности, безболезненные язвенно-некротические поражения тканей со значительным количеством экссудата, локализация язв в местах повышенной нагрузки (на пальцах, на подошве), специфические деформации стопы (крючкообразные, молоткообразные пальцы, выступающие головки костей).
Диагностика диабетической стопы
Пациенты с высоким риском развития диабетической стопы должны наблюдаться не только у эндокринолога-диабетолога, но также врача-подолога, сосудистого хирурга, ортопеда. Важную роль в выявлении изменений отводится самообследованию, цель которого – вовремя обнаружить признаки, характерные для диабетической стопы: изменение цвета кожи, появление сухости, отечности и боли, искривления пальцев, грибковых поражений и пр.
Диагностика диабетической стопы предполагает сбор анамнеза с уточнением длительности течения сахарного диабета, осмотр стоп с определением лодыжечно-плечевого индекса и рефлексов, оценку тактильной, вибрационной и температурной чувствительности. Особое внимание при синдроме диабетической стопы уделяется данным лабораторной диагностики – показателям уровня глюкозы крови, гликозилированного гемоглобина, холестерина, липопротеидов; наличию в моче сахара и кетоновых тел.
При ишемической форме диабетической стопы проводится УЗДГ сосудов нижних конечностей, рентгеноконтрастная ангиография, периферическая КТ-артериография. При подозрении на остеоартропатию выполняется рентгенография стопы в 2-х проекциях, рентгенологическая и ультразвуковая денситометрия. Наличие язвенного дефекта требует получения результатов бакпосева отделяемого дна и краев язвы на микрофлору.
Лечение диабетической стопы
Основными подходами к лечению диабетической стопы служат: коррекция углеводного обмена и АД, разгрузка пораженной конечности, местная обработка ран, системная медикаментозная терапия, при неэффективности - хирургическое лечение. С целью оптимизации уровня гликемии при сахарном диабете 1 типа производится корректировка дозы инсулина; при диабете 2 типа – перевод пациента на инсулинотерапию. Для нормализации АД применяются β–блокаторы, ингибиторы АПФ, антагонисты кальция, диуретики.
При наличии гнойно-некротических поражений (особенно при нейропатической форме диабетической стопы) необходимо обеспечить режим разгрузки пораженной конечности с помощью ограничения движений, использования костылей или кресла-каталки, специальных ортопедических приспособлении, стелек или обуви. Наличие язвенных дефектов при синдроме диабетической стопы требует проведения систематической обработки раны – иссечения некротизированных тканей, перевязок с использованием антибактериальных и антисептических средств, лазерной обработки. Также вокруг язвы необходимо удалять мозоли, натоптыши, участки гиперкератозов с тем, чтобы снизить нагрузку на пораженный участок.
Системная антибиотикотерапия при синдроме диабетической стопы проводится препаратами широкого спектра противомикробного действия. В рамках консервативной терапии диабетической стопы назначаются препараты a–липоевой кислоты, спазмолитики (дротаверин, папаверин), гемодиализат сыворотки телят, инфузии растворов.
Тяжелые поражения нижних конечностей, не поддающиеся консервативному лечению, требуют хирургического вмешательства. При ишемической форме диабетической стопы применяется эндоваскулярная дилатация и стентирование периферических артерий, тромбоэмболэктомия, подколенно-стопное шунтирование, артериализация вен стопы и др. С целью закрытия больших раневых дефектов производится кожная пластика язвы. По показаниям осуществляется дренирование глубоких гнойных очагов (абсцесса, флегмоны). При гангрене и остеомиелите высок риск ампутации/экзартикуляции пальцев или стопы.
Прогноз
Раневые дефекты при диабетической стопе плохо поддаются консервативной терапии, требуют длительного местного и системного лечения. При развитии язвы стопы ампутация требуется 10-24% пациентов, что сопровождается инвалидизацией и увеличением смертности от развивающих осложнений. Проблема диабетической стопы диктует необходимость совершенствования уровня диагностики, лечения и диспансеризации больных с сахарным диабетом.
Профилактика
Профилактика синдрома диабетической стопы предусматривает обязательный контроль уровня глюкозы в крови в домашних условиях, регулярное наблюдение у диабетолога, соблюдение требуемой диеты и схемы приема лекарств. Необходимо отказаться от ношения тесной обуви в пользу специальных ортопедических стелек и обуви, осуществлять тщательный гигиенический уход за стопами, выполнять специальные упражнения для стоп, избегать травмирования нижних конечностей.
Наблюдение пациентов с диабетической стопой должно осуществляться в специализированных отделениях или кабинетах. Специальный уход за стопами, атравматичные манипуляции и местное лечение организуется узким специалистом - подиатром.
Гангрена – это омертвление живых тканей (частей органов или участков тела). Может может поражать любые органы и ткани: кожу, мышцы, подкожную клетчатку, легкие, желчный пузырь, кишечник и т. д. Проявляется болями в зоне поражения с последующим исчезновением чувствительности, характерными внешними изменениями. При влажной гангрене отмечается выраженная интоксикация, наблюдается склонность к распространению инфекционного процесса. Диагноз выставляется на основании клинической картины. Лечение - некрэктомия, ампутация или экзартикуляция пораженного сегмента.
МКБ-10

Общие сведения
Гангрена – некроз (омертвление) участков тела или частей органов, при котором наблюдается характерное изменение окраски пораженных тканей. Из-за разрушения гемоглобина и образования сульфида железа они становятся черными, синеватыми или темно-коричневыми. Гангрена может поражать любые ткани и органы, чаще развивается в области дистальных (удаленных от центра) сегментов. Некроз тканей обусловлен прекращением или резким ухудшением кровоснабжения либо разрушением клеток. При этом непосредственные причины развития гангрены могут быть самыми разными – от воздействия микробов до аллергии или поражения в результате чрезмерного нагревания или охлаждения.

Причины
Гангрена развивается в результате непосредственного воздействия на ткани токсических, химических, механических, лучевых, электрических, термических и других факторов. Все причины возникновения гангрены можно разделить на четыре большие группы.
- Физические воздействия. Механическая сила становится причиной гангрены при достаточно обширных травмах (разрывах или размозжениях), при которых происходит разрушение большого количества клеток или даже целых органов. Температурное воздействие вызывает гангрену при повышении температуры более +60С или менее -15С; в первом случае возникает ожог, во втором – отморожение. Механизм развития гангрены при поражении электрическим током сходен с ожогами: в месте выхода тока возникает значительное повышение температуры, буквально сжигающее ткани.
- Химические воздействия. Кислоты вызывают свертывание клеточных белков и становятся причиной развития сухой гангрены. При воздействии щелочей происходит омыление жиров и растворение белков, развивается колликвационный некроз (расплавление тканей), по своему характеру напоминающий влажную гангрену.
- Инфекционные воздействия. Обычно гангрена развивается при огнестрельных или глубоких ножевых ранениях, а также при раздавливании, размозжении тканей и т. д. Однако из-за сопутствующего нарушения питания тканей может возникать при небольших ранках или даже ссадинах у пациентов, страдающих сахарным диабетом. Гангрена может вызываться энтеробактериями, кишечной палочкой, стрептококками, протеем и клостридиями. В последнем случае развивается газовая гангрена.
- Нарушения кровообращения. Являются самой распространенной причиной возникновения гангрены. Нарушения кровоснабжения могут развиться при серьезных нарушениях сердечной деятельности (декомпенсация), закупорке или продолжительном спазме сосудов при атеросклерозе, эмболии, склерозе сосудов, облитерирующем эндартериите или отравлении спорыньей.
Нередко причиной прекращения кровообращения становится ранение или механическое сдавление сосуда. Например, при ущемлении грыжи может развиться гангрена участка кишки, при чрезмерно тугой гипсовой повязке или чрезмерно длительном наложении жгута – некроз конечности. В эту же группу гангрен можно отнести случаи травматического повреждения крупных сосудов в результате ранений при сохранении целостности тканей.
Существует ряд факторов, оказывающих влияние на вероятность развития и особенности течения гангрены. Более бурное и быстрое течение гангрены наблюдается при нарушениях общего состояния организма, обусловленных истощением, интоксикацией, авитаминозом, острыми или хроническими инфекционными заболеваниями, анемией, переохлаждением, болезнями, сопровождающимися нарушениями состава крови и обмена веществ.
К числу местных особенностей, влияющих на развитие гангрены, относится состояние стенок сосудов (изменения вследствие склероза или эндартериита), тип строения сосудистой системы (рассыпной, с большим количеством анастомозов и коллатералей, при котором вероятность развития гангрены уменьшается или магистральный, при котором гангрена может развиться при повреждении всего одного сосуда), а также степень дифференциации тканей (высокодифференцированные ткани, например, мозговая или легочная переносят повреждения хуже, чем низкодифференцированные, например, жировая).
Инфицирование тканей усугубляет течение процесса, способствует переходу сухой гангрены во влажную и вызывает быстрое распространение некроза. Чрезмерное охлаждение вызывает спазм сосудов, что еще больше усугубляет нарушения кровообращения и способствует распространению некротических изменений. Избыточное согревание стимулирует обмен веществ в тканях, что в условиях недостаточного кровоснабжения также приводит к ускорению процесса развития гангрены.
Классификация
С учетом консистенции погибших тканей и особенностей клинического течения выделяют сухую и влажную гангрену. Влажная гангрена склонна к более тяжелому течению чаще представляет непосредственную опасность для жизни пациента. С учетом этиологических факторов гангрены подразделяются на инфекционные, токсические, аллергические, ишемические и т. д. Кроме того, выделяют газовую гангрену, которая вызывается анаэробными микроорганизмами, поражает преимущественно мышечную ткань и имеет определенные особенности течения.
Симптомы гангрены
Сухая гангрена
Как правило, сухая гангрена развивается в случаях постепенного нарушения кровоснабжения. Чаще наблюдается у обезвоженных, истощенных пациентов, а также у больных сухого телосложения. Обычно бывает ограниченной, не склонна к прогрессированию. Ткани при этой форме гангрены сморщиваются, высыхают, уменьшаются в объеме, уплотняются, мумифицируются, становятся черными с синеватым оттенком или темно-коричневыми.
На начальных стадиях гангрены пациент испытывает сильные боли в области конечности. Кожа в зоне поражения сначала бледнеет, затем становится мраморной, холодной. Пульс на периферических артериях не определяется. Конечность немеет, чувствительность нарушается, однако болевые ощущения сохраняются даже в период выраженных некротических изменений. Длительная боль при гангрене обусловлена продолжительным периодом сохранности нервных клеток в очагах распада и сдавлением нервных стволов из-за реактивного отека тканей, расположенных проксимально (ближе к центру тела) от очага поражения.
Сухая гангрена начинается в дистальных (удаленных) отделах конечности, а затем распространяется вверх, до места с нормальным кровообращением. На границе пораженных и здоровых тканей образуется демаркационный вал. Если некротический участок не удалить оперативным путем, он постепенно отторгается сам, однако этот процесс занимает длительное время.
На начальных этапах очень важно не допустить перехода сухой гангрены с ее относительно благоприятным течением в более опасную и тяжелую форму – влажную гангрену. Поэтому до начала высыхания тканей необходимо обеспечить строгое соблюдение правил асептики. Пострадавшие участки укрывают сухими стерильными салфетками, проводят регулярные перевязки.
Распад некротизированных тканей при сухой гангрене практически не выражен. Малое количество всасываемых токсинов, отсутствие интоксикации и удовлетворительное общее состояние пациента позволяют не проводить раннее оперативное лечение. Хирургическое вмешательство при этой форме гангрены обычно выполняют только после того, как демаркационный вал полностью сформируется.
Влажная гангрена
Влажная гангрена обычно развивается в условиях внезапного, острого нарушения кровоснабжения пораженного участка. К этой форме гангрены больше склонны полные, «рыхлые», пастозные пациенты. Кроме того, влажная гангрена возникает при некрозе внутренних органов (легких, кишечника, желчного пузыря).
При влажной гангрене некротизированные ткани не высыхают. Вместо этого формируется очаг гниения. Продукты распада из этого очага всасываются в организм, вызывая тяжелую интоксикацию и серьезно нарушая общее состояние больного. В омертвевших тканях интенсивно размножаются микроорганизмы. В отличие от сухой гангрены, при влажном некрозе омертвление быстро распространяется на соседние участки. Демаркационный вал не формируется.
На начальных этапах развития влажной гангрены кожа на пораженном участке становится бледной, холодной, затем приобретает мраморную окраску. Возникает значительный отек. На коже появляются темно-красные пятна и пузыри отслоившегося эпидермиса, при вскрытии которых выделяется сукровичное содержимое. При осмотре хорошо видна синеватая венозная сеть. Пульс на периферических артериях исчезает. В последующем пораженный участок чернеет и распадается, образуя зловонную серовато-зеленую массу.
Состояние пациента с влажной гангреной резко ухудшается. Отмечаются выраженные боли, снижение артериального давления, учащение пульса, значительное повышение температуры, заторможенность, вялость, сухость во рту.
Из-за ухудшения общего состояния и интоксикации, обусловленной всасыванием продуктов распада тканей, резко снижается способность организма противостоять инфекции. Гангрена быстро распространяется, захватывая вышележащие отделы. При отсутствии своевременной специализированной помощи развивается сепсис и наступает смерть. Особенно тяжелое течение гангрены наблюдается у больных сахарным диабетом. Это обусловлено ухудшением микроциркуляции, нарушением обмена веществ и снижением общей сопротивляемости организма.
Чтобы предотвратить распространение инфекции при влажной гангрене, удаление пораженных тканей (ампутацию или некрэктомию) производят в самые ранние сроки.
Гангрена внутренних органов
Клинические признаки гангрены внутренних органов зависят от локализации патологического процесса. При состояниях, обусловленных некрозом органов брюшной полости, наблюдаются симптомы перитонита: повышение температуры, интенсивные боли в животе, не приносящие облегчения тошнота и рвота. При осмотре выявляется резкая боль при надавливании. Мышцы передней брюшной стенки напряжены. Определяются специфические симптомы (Щеткина-Блюмберга, Воскресенского, Менделя). Характерным признаком является симптом мнимого благополучия – резкая боль в момент перфорации, которая затем уменьшается, а через 1-2 часа вновь усиливается.
При гангрене легкого наблюдается высокая температура, проливные поты, вялость, учащение пульса и снижение АД. Состояние больного тяжелое и быстро ухудшается. При откашливании выделяется зловонная мокрота, которая при отстаивании разделяется на три части: нижнюю – густую крошковатую массу (разрушенную легочную ткань), среднюю – коричневую жидкую с примесью крови и гноя и верхнюю – пенистую. В легких прослушиваются множественные влажные хрипы.
Лечение гангрены
Лечение проводится в условиях стационара и включает в себя общие и местные мероприятия. При гангрене, возникшей вследствие воздействия химических и механических факторов (размозжение конечности, ожоги, отморожения и т. д.) пациента направляют к травматологам-ортопедам.
Выбор отделения при других видах гангрены зависит от локализации патологии: лечением гангрены органов брюшной полости (поджелудочной железы, аппендикса, желчного пузыря, кишечника), а также гангрены конечностей при сахарном диабете занимаются хирурги (отделение общей хирургии), лечением гангрены легкого – торакальные хирурги, лечением гангрены, обусловленной сосудистой патологией – сосудистые хирурги.
Пациенту с гангреной назначают постельный режим. Принимают меры для стимуляции кровообращения и улучшения питания тканей. Чтобы устранить рефлекторный спазм коллатеральных сосудов по показаниям выполняют новокаиновые блокады.
Проводятся общие лечебные мероприятия по улучшению функции сердечно-сосудистой системы, борьбе с инфекцией и интоксикацией. Производится внутривенное введение растворов, плазмы и кровезаменителей, при необходимости – переливание крови. Назначаются антибиотики и сердечные препараты.
При гангрене, развившейся вследствие поражения сосудов, одной из важнейших задач является восстановление кровообращения в еще жизнеспособных тканях. При тромбозах назначают тромболитические препараты. В случае необходимости выполняют оперативные вмешательства на артериях.
Тактика местного лечения зависит от вида гангрены. При сухой гангрене на начальных этапах проводится консервативная терапия. После формирования демаркационного вала и мумификации некротизированного участка выполняется ампутация или некрэктомия. Уровень ампутации выбирается так, чтобы максимально сохранить функцию конечности и при этом обеспечить благоприятные условия для заживления культи. В ходе оперативного вмешательства дистальная часть культи сразу закрывается кожно-мышечным лоскутом. Заживление происходит первичным натяжением.
При влажной гангрене показано немедленное иссечение некроза в пределах здоровых тканей. Некрэктомия или ампутация производятся в экстренном порядке. Конечность отсекается гильотинным способом. Формирование культи осуществляется после очищения раны. При гангрене внутренних органов проводится экстренное оперативное вмешательство для удаления некротизированного органа.
Прогноз и профилактика
Прогноз для сохранения пораженного участка неблагоприятный, для жизни при сухой гангрене благоприятный. Исход влажной гангрены зависит от распространенности поражения и наличия осложнений. Мероприятия по предупреждению гангрены включают в себя раннюю диагностику и своевременное лечение заболеваний, которые могут стать причиной развития некроза. При травмах проводится профилактика инфекции, принимаются меры по улучшению кровоснабжения пораженного участка.

Гангрена при сахарном диабете - процесс гнойно-некротического распада тканей конечности на фоне снижения кровообращения и присоединения вторичной инфекции. Влажная гангрена развивается при проникновении микробов в плохо-кровоснабжаемые ткани на фоне снижения иммунной защиты. При влажной гангрене бактерии могут быстро распространяться по всему телу, вызывая общее заражение организма - сепсис, что приводит к значительной летальности, при отсутствии адекватного лечения. При развитии анаэробной инфекции возникает газовая гангрена - смертельно опасное заболевание. Влажная гангрена является самой частой причиной высокой ампутации у людей, страдающих сахарным диабетом.
Хирургам Инновационного сосудистого центра удаётся сохранить ногу и возможность ходить у более чем 90% больных с диабетической гангреной. Ампутация в нашей клинике назначается только при полном гнойном распаде конечности, когда спасать уже больше нечего. При первых признаках влажной гангрены при сахарном диабете обращайтесь в Инновационный сосудистый центр и мы обязательно вам поможем.
В России из 80 000 ампутаций в год более 60 000 связаны с развитием гангрены конечности на фоне сахарного диабета. Слабое развитие службы профилактики сосудистых осложнений диабета, отсутствие сети кабинетов диабетической стопы приводит к тому, что почти 30% диабетиков теряют свои ноги от ампутации. Редкие эндокринологи объясняют пациентам правила ухода за стопами, осуществляют визуальный контроль и осмотр стоп у этих пациентов. Чаще всего общение эндокринолога с пациентом сводится к коррекции уровня сахара и выписывании рецептов на инсулин.
![Стенки сосудов при диабете покрыты кальцинированными бляшками]()
Сухая гангрена при диабете
Сухая гангрена при сахарном диабете развивается вследствие диабетической макроангиопатии, то есть поражения стенки сосудов кальцинированными бляшками. Количество кальция в сосудах таково, что даже при бесконтрастном рентгеновском исследовании видны пораженные бляшками сосуды отлично видны на снимках. Сухая гангрена развивается у больных с компенсированным диабетом и артериальной недостаточностью. При сахарном диабете всегда существует риск перехода сухой гангрены во влажную, с развитием опасных для жизни осложнений. Лечение сухой гангрены заключается в восстановлении кровотока и удалении только омертвевших тканей. Сложность заключается в характере поражения стенок сосудов. Чаще всего имеются протяженные сужения артерий и закрытые боковые перетоки. Лечение пациентов с сухой гангреной на фоне диабетической ангиопатии отличается от обычного атеросклероза. Необходимо иметь техническую возможность для выполнения гибридных вмешательств, сочетания ангиопластики и шунтирования. Удаление некрозов возможно проводить после восстановления кровотока, так как непосредственной угрозы общего заражения крови при сухой гангрене не существует.
![Фото влажной гангрены]()
Влажная гангрена при сахарном диабете
В отличие от сухой, влажная диабетическая гангрена почти всегда связана с инфекцией и нередко развивается на фоне существующего синдрома диабетической стопы. Травмы, связанные с раздавливанием тканей, острая закупорка сосуда тромбом (эмболия) могут быстро отрезать кровоснабжение пораженного участка ноги, вызывая гибель ткани и повышенный риск инфекции. На фоне сахарного диабета микробы при влажной форме некроза могут быстро распространиться по всему телу.
Газовая гангрена - это редкое, но очень опасное заболевание. Она начинается, когда инфекция проникает глубоко внутрь мышц или органов, чаще в результате травмы. Бактерии, которые вызывают газовую гангрену, носят название клостридий. Они выделяют опасные токсины, которые наносят тяжелый ущерб организму. Характерным для этой формы гангрены симптомом является образование пузырьков в тканях. Кожа при развитии газовой гангрены становится бледной и серой на вид, а при нажатии слышен характерный треск (крепитация), за счёт пузырьков в тканях. Если не лечиться, то без квалифицированной помощи смерть может наступить в течение 48 часов.
Тактика лечения влажной гангрены при сахарном диабете заключается в экстренном вмешательстве на очаге гнилостного расплавления ткней (некрэктомия, вскрытие флегмоны) со срочным проведением сосудистой операции по восстановлению кровотока. Если гангрену удаётся остановить, то следует этап восстановительного лечения с заживлением остаточных ран.
Причины влажной гангрены
Развитие деструктивных процессов в ноге возможно у пациентов со сниженной иммунной защитой на фоне сахарного диабета, при других факторах ослабления организма. Для перехода сухой гангрены во влажную необходимо довольно продолжительное время и формирование значительного отёка из-за вынужденного опускания больной ноги.
Развитие диабетической гангрены нижних конечностей нередко можно связать с попытками лечить начальные сухие некрозы пальцев с помощью "народных средств" - говяжьей печени, хлебного мякиша и им подобным. Эти "рекомендации" требуют длительного закрытия гангренозного очага "народными снадобьями". Соответственно создаётся прекрасная среда для размножения бактерий и прогрессированию гнойного процесса. Гнойно-некротическая гангрена нижних конечностей при сахарном диабете развивается молниеносно из-за распространения инфекции вдоль сухожилий.
Основным фактором риска потери ноги является сахарный диабет в стадии декомпенсации с поражением артерий голени (ангиопатия) и плохой уход за ногами при начальной стадии синдрома диабетической стопы.

Диабетическая стопа - это широкое понятие, подразумевающее процессы разрушения кожи, костей и нервов на стопах, развивающиеся у пациентов с сахарным диабетом и способные привести к гибели конечности.
Основной причиной синдрома диабетической стопы (СДС) является повреждение кровеносных сосудов атеросклеротическими бляшками и медиокальцинозом (уплотнением стенок сосудов), характерное для сахарного диабета. Возникает нарушение кровотока, развитие язв и гангрены, а раны могут вообще не заживать.
К тому же у диабетиков появляются поражения периферических нервов (нейропатия), при которых снижается чувствительность кожи ног и секреция пота. Пациенты с нейропатией не чувствуют боли от мелких травм и могут их не замечать, пока ранки не превратятся в трофические язвы.
Опасным фактором осложнений при диабете является тяжелый иммунодефицит. Он способствует неограниченному распространению инфекции по мягким тканям и развитию общего заражения крови - сепсиса.
Только комплексное воздействие на все факторы синдрома позволяет успешно предотвратить ампутацию и гибель этих пациентов.
Как вылечить диабетическую стопу?
Инновационный сосудистый центр является уникальным для нашей страны лечебным учреждением, где внедрены современные подходы в диагностике и лечении патологии нижних конечностей при диабете. Наши специалисты выполняют микрохирургические операции при диабетической гангрене, позволяющие сохранить ногу большинству пациентов, а также проводят полноценную диспансеризацию и ведение больных с синдромом диабетической стопы.
В Инновационном сосудистом центре в Москве, Воронеже и в Пскове проводится полноценная диагностика изменений нервной ткани и сосудов, характерных для диабета. Пациента осматривают эндокринолог, невролог и сосудистый хирург. Проводятся диагностические тесты на состояние иммунитета, оценивается степень поражения артерий с помощью экспертной УЗИ диагностики и проводятся лабораторные и микробиологические исследования.
В каждом нашем амбулаторном центре работает специалист - подолог, который проводит периодические осмотры ног у пациентов с сахарным диабетом, так как своевременная диагностика проблем позволяет избежать опасных осложнений. При развитии гиперкератозов только подолог может безопасно провести обработку стопы и ногтей.
Каждые 6 месяцев мы назначаем УЗИ сканирование артерий нижних конечностей и один раз в год проводим рентгенографию костей стопы. Такой подход позволяет заблаговременно предупредить развитие проблем у больных сахарным диабетом.
Ампутации при диабетической стопе можно избежать. В Инновационном сосудистом центре не проводят высокие ампутации при гнойных осложнениях диабетической стопы, а успешно лечат их, восстанавливая кровоток эндоваскулярными методами (балонная ангиопластика и стентирование артерий голени) или методами микрохирургического шунтирования. При наличии обширных ран мы используем эффективное местное лечение с использованием вакуумных технологий и проводим реконструктивно-пластические операции любой сложности.
Причины возникновения и факторы риска
Диабетическая стопа возникает из-за высокого уровня сахара, который приводит к нарушениям обменных процессов в организме, развитию поражений нервов, артерий и иммунитета.
Нейропатия
Нейропатия - поражение чувствительных нервов встречается у 70% пациентов с диабетом. Нервы ног повреждаются особенно часто, так как при ненадлежащей диете и высоком уровне сахара разрушается их миелиновая оболочка. При нейропатической форме, когда пациент с диабетом теряет ощущения в ногах, любые микротравмы могут остаться незамеченными до тех пор, пока не разовьются серьезные язвы.
Признаки нейропатии стопы:
- Онемение кожных покровов
- Покалывание
- Боль или жжение кожи ног (некоторые формы нейропатии могут вызвать боль)
Ангиопатия
При диабете нередко возникает поражение кровеносных сосудов - ангиопатия. Они закрываются атеросклеротическими бляшками, что приводит к недостаточности кровообращения стопы. Это немного похоже на ржавые трубы. Очень мало воды вытекает из крана из-за ржавчины, блокирующей внутреннюю часть труб. То же самое происходит, когда забиты кровеносные сосуды. Если сосуды на ногах засоряются или полностью блокируются, в первую очередь от плохого кровообращения будут страдать кожа и ткани. Будет нарушен процесс доставки к конечности кислорода и питательных веществ, что означает гибель клеток в пораженной области.
- Уменьшится способность бороться с инфекцией,
- Уменьшится способность заживления ран.
- Признаки поражения кровеносных сосудов
- Боль в голени при ходьбе,
- Изменение нормального цвета или температуры ног,
- Боль в ногах ночью или во время отдыха.
Если повреждение нервов сочетается с плохим кровообращением, то риск увеличивается вдвое. Больше шансов получить травму (потому что вы не чувствуете боли), а травма приведет к появлению инфекции или изъязвлению. Заживление не будет происходить из-за плохого кровообращения, что неминуемо приведет к гангрене.
Факторами риска развития СДС являются плохая диета и контроль за уровнем глюкозы, нарушение циркуляции крови, курение и стаж болезни сахарным диабетом более 10 лет.
Классификация
Нейропатическая форма - нарушение чувствительности стоп по типу чулок или носок, сухость кожи, возможны мелкие трещины. Поражение нервов является частым осложнением сахарного диабета, возникают расстройства чувствительности на ступнях, вплоть до полной ее потери, повреждение двигательных нервов приводит к мышечной атрофии. При нейропатической форме некоторые пациенты не чувствуют травм, температуры, проколов кожи и получают травмы, которые могут приводить к инфекции.
Остеопатическая форма - разрушение костей и суставов приводящее к деформации стопы, образованию трофических язв и повреждениям кожи. Плохая циркуляция ослабляет кости, и может вызвать распад костей и суставов в стопе, а так же в голеностопном суставе. Слабость связочного аппарата приводит к множественным вывихам костей стопы и ее деформации. Разрушение костей и патологические переломы не сопровождаются болевыми сиптомами и могут происходить незаметно для пациента, вплоть до перфорации кожи отломком кости. В подобных случаях незаметно развиваются гнойные осложнения и влажная гангрена.
Ишемическая форма - нарушение кровоснабжения стопы с образованием трофических язв и сухой гангрены. Развивается при блокировании кровотока из-за закупорки артерий бляшками. На фоне ишемии наблюдаются сухие некрозы пальцев или стопы, легко переходящие во влажную гангрену. Наиболее опасным при диабете является то, что в условиях снижения чувствительности пациент может не обратить внимание на появление трофических язв и некрозов и запустить свое заболевание до диабетической флегмоны.
Диабетическая флегмона и гангрена - тяжелое гнойное разрушение мягких тканей и костей стопы на фоне нарушенного кровообращения. Флегмона может развиваться при сохраненной проходимости сосудов, а гангрена только при закупорки артерий голени. Причины флегмоны и гангрены отличаются, но результат обычно один - ампутация. Только своевременная специализированная хирургическая помощь позволяет рассчитывать на сохранение опорной конечности. Частое появление гнойной и гнилостной инфекции связано с нарушением иммунитета, характерным для пациентов с сахарным диабетом, при нейропатической форме снижается внимание к травмам, а инфекция легко попадает в подкожную клетчатку, вызывая развитие диабетической флегмоны. Флегмона - это гнойное расплавление мягких тканей. Может вызываться различными микробами, но самыми опасными являются возбудители газовой гангрены. Инфекция при диабете быстро приводит к интоксикации и сепсису. При развитии сепсиса общее состояние больного резко ухудшается, отмечаются нарушения функции печени и почек, нередко развивается тяжелая пневмония. При отсутствии вовремя поставленного диагноза и надлежащего лечения прогноз для жизни крайне неблагоприятный.
Также в классификации существует смешанная форма диабетической стопы, дающая разнообразные симптомы и требующая соответственного лечения.
Течение
При начавшемся развитии диабетической стопы крайне важна диета и контроль за уровнем сахара, правильный уход за ногами, периодический осмотр стоп и своевременное наблюдение у врача. В таком случае осложнения развиваются редко. В европейских странах, где развита служба подологических кабинетов, развитие диабетической гангрены наблюдается очень редко. Количество ампутаций при диабете в Европе снизилось в десятки раз, однако в России диабетическая гангрена является основной причиной высокой ампутации.
Осложнения
Крайней и самой опасной стадией СДС является развитие гангрены стопы. Диабетическая стопа является основной причиной нетравматической ампутации в мирное время. В год в России выполняется 70 000 ампутаций при диабетической гангрене.
Нередко встречается диабетическая гангрена с присоединившейся анаэробной инфекцией. При таком исходе повреждённые ткани отмирают, происходит заражение крови и здоровых тканей. Заболевание развивается очень быстро, часто приводя к летальному исходу.
Трофические язвы ещё одно осложнение, чаще всего встречающееся на подошве или на большом пальце. Они также могут образовываться по бокам стопы из плохо подогнанной обуви. Если их не лечить, они могут привести к серьезным инфекциям. Классификация осложнений диабета включает в себя трофические изменения кожных покровов стопы.
Прогноз
Диабетическая стопа дает высокие показатели смертности после гангрены и ампутации, причем до 70% людей умирают в течение пяти лет после ампутации и около 50% умирают в течение пяти лет после развития язвы. Смертность повышается с возрастом пациента. Однако при своевременном обращении к специалисту, современных методах лечения и соблюдения мер профилактики, ногу удается в 85% случаев.
Читайте также:



