К какому врачу обращаться если много родинок на теле что это значит
Обновлено: 25.04.2024
Родинками (невусами) называются доброкачественные пигментированные образования на коже. Они не представляют опасности для здоровья, однако в определенных условиях они могут трансформироваться в злокачественные новообразования (меланому). По этой причине многие люди беспокоятся по поводу родинок и желают их удалить.
Когда стоит посетить специалиста?
Врача следует посетить при изменении формы, цвета, размера родинки, а также в случае появления дискомфорта и болезненности в месте локализации образования. Врач по родинкам (чаще всего это онколог) может достоверно определить характер новообразования и, при необходимости, назначит соответствующее лечение.
Причины возникновения родинок
Часть родинок являются врожденными. Они формируются в связи с локальными нарушениями деления клеток кожи в период внутриутробного развития плода, а проявляются уже по мере роста ребенка. Локализация и размеры некоторых невусов могут передаваться по наследству.
Основной фактор, который провоцирует появление новых родинок – длительное и интенсивное воздействие ультрафиолетовых лучей. Также часто отмечается образование невусов во время гормональных перестроек (половое созревание, беременность).
Симптомы перерождения
Врачи выделили основные признаки, которые могут свидетельствовать о злокачественном перерождении родинок. К ним относятся:
- Быстрое увеличение в размерах. Один из тревожных симптомов – несимметричный рост, который приводит к изменению формы невуса.
- Изменение цвета, а именно быстрое и неоднородное потемнение родинки.
- Появление боли, жжения в месте локализации образования.
- Возникновение изъязвлений, трещинок на поверхности родинки.
- Изменение окружающих тканей в виде припухлого красноватого венчика.
При обнаружении хотя бы одного из данных признаков, необходимо незамедлительно обратиться к врачу. В течение короткого времени обычная родинка может переродиться в злокачественное новообразование кожи – меланому. Данная опухоль быстро метастазирует и имеет высокие показатели смертности.
Расположение родинки на участках кожи, которые постоянно подвергаются воздействию ультрафиолета (лицо, кисти) тоже является поводом для обращения к врачу. Интенсивное действие солнечных лучей является одним из основных пусковых механизмов злокачественного перерождения.
Травмирование невусов
Еще одним фактором, который может спровоцировать начало малигнизации, является травматизация родинки. Причем травмироваться образование может как в течение длительного времени, например, при постоянном трении или сдавливании одеждой, так и в результате более серьезного внешнего воздействия, например, при порезе родинки.
Если родинка была случайно повреждена, ее необходимо тщательно обработать дезинфицирующим раствором. В случае наличия кровотечения, его следует остановить с помощью стерильного бинта или марли. Травмированное образование в кратчайшие сроки должно быть осмотрено врачом с целью определения дальнейшего плана действий. Специалист может порекомендовать удалить оставшуюся часть родинки или в течение некоторого времени проходить плановые осмотры на предмет малигнизации.
К какому врачу обратиться по поводу родинки?
Имеется несколько врачебных специальностей, которые занимаются лечением невусов: дерматолог, онколог, хирург. Также существует отдельный врач по новообразованиям на коже – онкодерматолог.
Поход к дерматологу
Дерматолог – это первый врач, к которому стоит обратиться по поводу родинки. Именно этот специалист способен в большинстве случаев по результатам осмотра и дерматоскопии исключить злокачественный процесс.
Зачем идти к хирургу?
Если родинка оказалась доброкачественной, но постоянно подвергается трению или давлению, то она может быть удалена врачом-хирургом. К пластическому хирургу можно обратиться при наличии такой эстетической проблемы, как родинка на лице или на других видимых участках кожи. Для таких невусов, если они не вызывают вопросов относительно своей доброкачественности, рекомендуется удаление с применением лазера.
Когда нужно обратиться к онкологу?
При наличии родинки с признаками злокачественного перерождения, можно сразу обратиться к онкологу. Врач этой специальности обладает необходимыми знаниями и навыками для хирургического лечения меланомы и других злокачественных опухолей кожи. Чем раньше будет обнаружен рак, тем более благоприятным будет дальнейший прогноз.
Можно ли решить проблему у косметолога?
Удаление родинок в косметологических салонах и кабинетах возможно только врачом-косметологом, который имеет высшее медицинское образование. Существует несколько способов удаления доброкачественного образования на коже: лазерный метод, криодеструкция, электрокоагуляция. Пациенту необходима консультация онколога перед тем, как произвести удаление невуса у косметолога, поскольку, например, после лазерного удаления утрачивается возможность гистологического исследования ткани.
Онколог-маммолог
Женщины, у которых на коже молочной железы имеются родинки с признаками возможного злокачественного процесса, должны быть осмотрены онкологом-маммологом. Врач этой специальности подбирает план лечения с учетом особенностей строения и функционирования молочных желез.
Диагностика
В процессе диагностики невусов врач пользуется как стандартными методами (сбор анамнеза, визуальный осмотр), так и методами инструментальной диагностики. Высокоинформативными в этом случае являются такие исследования, как дерматоскопия, биопсия и гистологический анализ родинки.
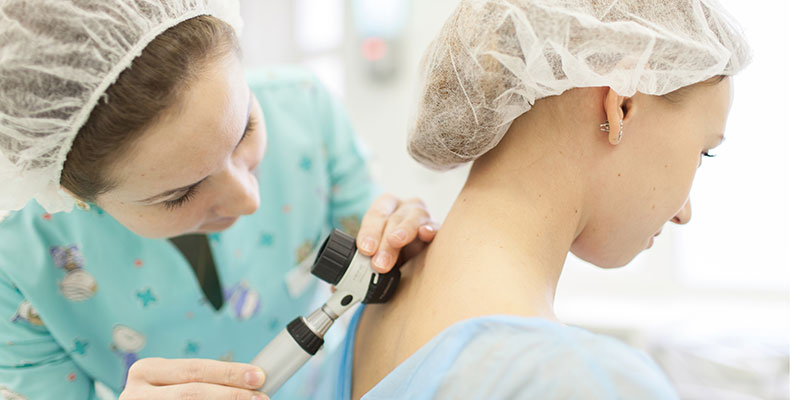
Дерматоскопия
Суть метода дерматоскопии заключается в осмотре кожи под увеличением. В процессе исследования, врачом оценивается цвет и структура эпидермиса, выявляются основные характеристики кожных высыпаний, осматривается эпидермо-дермальное соединение и сосочковый слой дермы.
Для выполнения исследования используется специальный прибор – дерматоскоп. Это приспособление может напоминать небольшую лупу (ручная дерматоскопия) или представлять собой специальный аппарат, который может быть снабжен функцией цифровой фотосъемки с возможностью последующего подробного, вплоть до компьютеризированного, анализа различных кожных структур.
Метод дерматоскопии является простым и доступным, но в тоже время весьма информативным. Осмотр врачом родинок при помощи дерматоскопа значительно повышает шанс выявления злокачественных опухолей кожи, в первую очередь, меланомы.
Биопсия и гистология
Во время биопсии врач производит забор тканей с целью последующей гистологической диагностики. Процедура должна проводиться в условиях перевязочной или операционной с выполнением правил асептики и антисептики.
Возможные виды биопсии родинок:
- Эксцизионная, при которой полностью иссекается кожное образование в пределах здоровой кожи и мягких тканей.
- Инцизионная, во время которой удаляется часть родинки из середины с захватом интактной ткани.
- Кюретажная – материал получают при помощи кюретки в виде ложки или кольца.
- Пункционная – проводится с применением специального трубчатого ножа, который позволяет получить для исследования столбик ткани из эпидермиса, дермы и слоя подкожно-жировой клетчатки.
Гистологическое исследование подразумевает изучение полученного материала под микроскопом после его фиксации, заключения в парафиновый блок и окрашивания.
Проводится гистологическое исследование родинки в среднем 7-10 дней. Однако при подозрении врачом на наличие меланомы, может проводиться срочное исследование по ускоренной методике в течение нескольких часов. Оно менее точное, поэтому окончательный диагноз ставится позже.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Родинки: причины появления, при каких заболеваниях возникают изменения, диагностика и способы лечения.
Определение
Родинка (невус) – доброкачественное образование кожи, состоящее из сгруппированных клеток меланоцитов, вырабатывающих пигмент меланин, за счет чего родинка и приобретает свою коричневатую окраску. Они обнаруживаются на теле любого человека в виде маленьких круглых точек. Цвет и размер родинки могут значительно варьироваться, равно как и высота их возвышения над кожей.
Однако на изменения их внешнего вида внимание обращать все-таки следует.
Разновидности родинок
Родинки подразделяются на врожденные и приобретенные. По размеру родинки бывают мелкими (от 0,5 до 1,5 см), средними (от 1,5 см до 10 см), крупными (более 10 см) и гигантскими (невус занимает значительную область тела).
По способности к озлокачествлению выделяют меланомоопасные и меланомонеопасные пигментные пятна.
К меланомоопасным (способным к перорождению в злокачественные новообразования) относят:
- диспластический невус (доброкачественная родинка, размер которой больше 1 см, с неравномерной окраской и неровными краями);
- меланоз Дюбрейля (неравномерно окрашенное пятно, чаще на открытом участке тела, края его напоминают географическую карту, размер от 2 до 20 см, обычно возникает у пожилых женщин);
- пигментная ксеродерма (редкая наследственная болезнь, при которой кожа не способна защищаться от воздействия ультрафиолетовых лучей);
- голубой невус (гладкое плотное образование с четкими границами, размером до 2 см, голубого цвета);
- крупный врожденный пигментный невус (рельефное образование черного, серого или коричневого цвета, большой площади, увеличивающееся по мере роста ребенка).
Под изменениями родинки понимают следующие процессы:
- изменение окраски (родинка может стать светлее или темнее, на ее поверхности могут появиться темные или светлые участки);
- изменение размера в сторону увеличения (внимания требует увеличение родинки более чем на 2 мм в год);
- появление асимметрии и неровности краев (в норме при проведении воображаемой линии половинки родинки должны быть симметричны);
- уплотнение родинки (в норме родинка эластична);
- появление жжения, напряжения, покалывания в месте локализации родинки;
- покраснение кожи вокруг родинки;
- кровоточивость родинки.
И все-таки в большинстве случаев изменения родинок вполне закономерны и не представляют опасности для здоровья. Замечено, что многие родинки, появившиеся в детском возрасте, либо исчезают, либо равномерно утолщаются и бледнеют. Наиболее активное появление новых и изменение старых родинок специалисты отмечают в переходном возрасте и связывают с гормональной перестройкой в организме. Гормональными изменениями объясняют и потемнение родимых пятен во время беременности (однако сомнительные родинки у беременных лучше удалять).
После избыточной инсоляции (после солнечных ванн, солярия и фототерапии) родинки могут темнеть, увеличиваться, появляются новые пигментные пятна. Рост родинки на 1–2 мм в год без каких-либо других изменений не рассматривается как настораживающий.
При каких заболеваниях меняется внешний вид родинок?
Самым опасным заболеванием, при котором возникает изменение родинки, является меланома – агрессивная злокачественная опухоль из клеток меланоцитов.
Она может возникнуть на коже и слизистых, на сетчатке глаза на неизмененных тканях, из лентиго (пигментных пятен), а также из невуса.
Риск возникновения меланомы увеличивается:
- если у человека 1-й фототип кожи,
- солнечные ожоги в анамнезе,
- отсутствие привычки пользоваться солнцезащитными средствами,
- при частом посещении солярия,
- при наличии на теле меланомоопасных невусов,
- если количество родинок на теле превышает 50,
- если родинка регулярно травмируется,
- если у близких родственников диагностирована меланома.
Действие ионизирующей радиации, химические канцерогены, а также электромагнитное излучение также могут спровоцировать перерождение невуса.
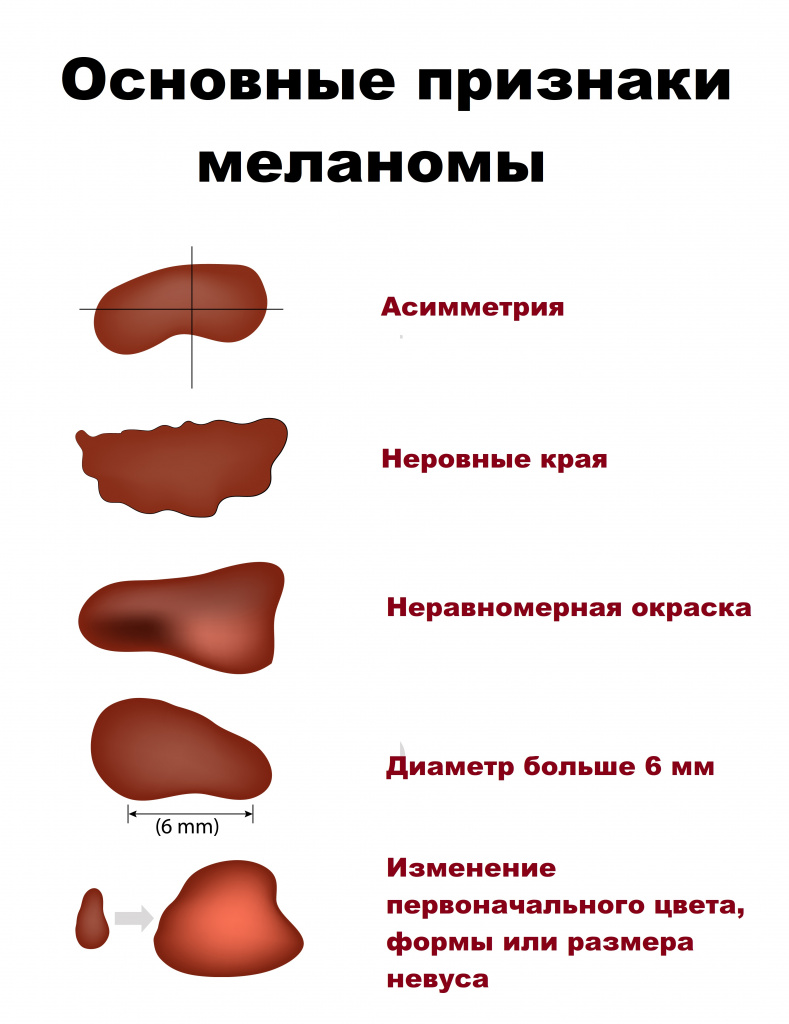
Опухоль может быть равномерно или неравномерно окрашена, одного или нескольких цветов (черного, любого оттенка коричневого, серого, розового, синего, фиолетового), небольшого размера (чаще до 3 см). Обычно опухоль возвышается над кожей, а форма варьируется от плоской до бугристой. Поверхность может изъязвляться и кровоточить. Волосы из меланомы не растут. Вокруг очага часто наблюдаются пигментные разрастания.
Опухоль быстро метастазирует по лимфатическим и кровеносным сосудам, метастазы чаще наблюдаются в костях, печени, легких, головном мозге.
Прогноз зависит от глубины проникновения опухоли, а также поражения лимфатических узлов и наличия отдаленных метастазов. Размер опухоли на прогноз не влияет.
К каким врачам обращаться?
В случае настораживающего изменения родинки или ее травматизации следует обратиться к дерматологу, дерматоонкологу или онкологу.
На профилактическом осмотре врач общей практики, терапевт, педиатр могут заметить родинки, требующие внимания и дополнительного обследования.
Диагностика и обследования при изменении родинки
Зачастую установление окончательного диагноза требует, с одной стороны, комплексного обследования и применения обширных исследований, которые включают гистологические, лабораторные и инструментальные методы. С другой стороны, важно максимально сократить время диагностики кожных покровов, что крайне актуально в случаях обнаружения злокачественных образований, требующих немедленного лечения.
Пациент поможет врачу, если расскажет, когда появилась родинка, как изменялась со временем, с чем могут быть связаны изменения. Полезной будет информация о семейном анамнезе касательно кожных новообразований.
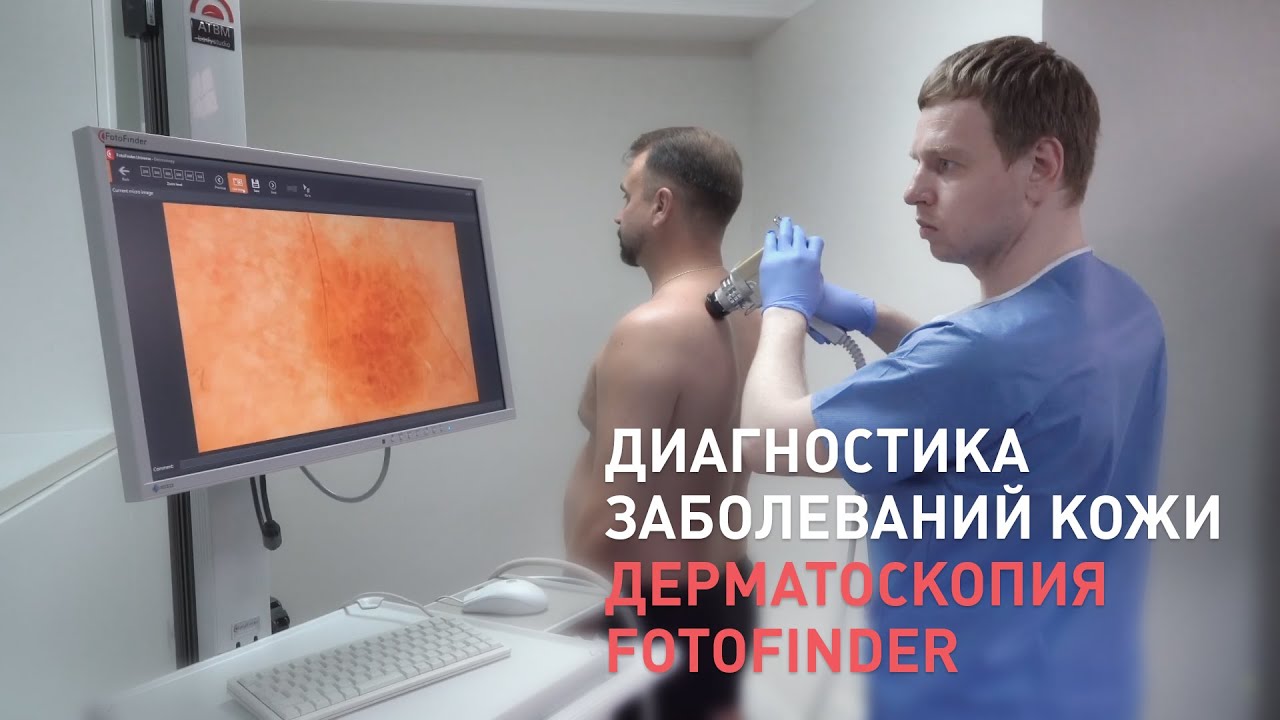
Основным инструментальным методом обследования является дерматоскопия. Дерматоскоп похож на лампу, которой родинку «просвечивают». Процедура быстрая и безболезненная. Приборы обладают достаточным разрешением и имеют сменные объективы с различным увеличением. На большем увеличении становятся различимы структуры и образования кожи, которые позволяют с уверенностью говорить о том или ином заболевании. Если имеющиеся родинки не вызывают опасений или необходимо наблюдение, врач составляет цифровую карту тела пациента, к которой можно будет вернуться при повторном визите.
При подозрении на меланому врач выполняет цитологическое исследование, взяв мазок – отпечаток с поверхности опухоли (при ее изъязвлении).
Материал для исследования. Отпечатки и соскобы получают с патологических очагов кожи и слизистых оболочек (кроме шейки матки и цервикального канала). К тесту относится материал полученный только с опухолевых и опухолеподобных образований.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гемангиома: причины появления, симптомы, диагностика и способы лечения.
Определение
Гемангиомой называют гиперплазию сосудов (разрастание клеток сосудистой стенки) – заболевание, которое классифицируется как доброкачественная опухоль (доброкачественное новообразование) и может быть как врожденным, так и появиться в течение нескольких месяцев после рождения ребенка.
Гемангиома кожи у взрослых встречается, но не часто, так как большинство опухолей самостоятельно рассасываются еще в детском возрасте. Если похожее новообразование появилось на коже взрослого человека, где до этого не было никаких поверхностных дефектов, то такая опухоль требует тщательной диагностики.
Если в детстве гемангиома выражена слабо (в виде ссадины или небольшого пятнышка), то во взрослом возрасте под действие определенных факторов она может расти и увеличиваться.
Гемангиомы формируются, как правило, на коже головы, лица, шеи и реже – на туловище и конечностях. Излюбленными локациями на внутренних органах являются печень, кости, легкие.
Гемангиомы кожи чаще представляют собой одиночные новообразования, но бывают исключения. Замечено: если гемангиом на видимых участках тела больше пяти, высока вероятность того, что есть и гемангиома внутренних органов.
Причины появления гемангиом
Причины появления гемангиом до конца не изучены. Согласно одной из теорий, разросшиеся клетки эндотелия могут быть остаточными эмбриональными клетками. Другое предположение заключается в том, что гемангиома начинает расти внутриутробно в условиях хронического недостатка кислорода. Возможно, формирование опухоли могут провоцировать острые инфекции, в том числе респираторно-вирусные, если таковые были у матери в первом триместре беременности. Это лишь теория, потому как гемангиомы возникают и у детей, родившихся от матерей с нормально протекавшей беременностью.
Угрозы выкидыша, предлежание плаценты (очень низкое расположение плаценты в матке, затрудняющее естественные роды), отслойка и воспаление плаценты, обвитие пуповины, преэклампсия (комплекс симптомов, включающий отеки, повышение артериального давления и выявление белка в анализе мочи), возраст матери (старше 38 лет) также являются факторами риска.
Классификация заболевания
Гемангиомы детского возраста подразделяют на врожденные и инфантильные (младенческие).
Нередко крупные гемангиомы можно увидеть во время ультразвукового скрининга. Новорожденный появляется с гемангиомой, которая впоследствии может самостоятельно в течение полутора лет уменьшиться в размере и исчезнуть (быстро инволюционирующая), уменьшиться, но не полностью исчезнуть (частично инволюционирующая) или не измениться совсем (не инволюционирующая). Если врожденная гемангиома растет, то только пропорционально росту ребенка. С равной частотой она встречается как у мальчиков, так и у девочек.

Инфантильная гемангиома
Предшествует такой гемангиоме участок измененной кожи или красное пятно. Рост гемангиомы может продолжаться до шести месяцев жизни ребенка. Затем наступает период остановки роста, он длится в среднем два месяца, а потом происходит фаза медленного уменьшения новообразования, которая может продолжаться до десяти лет.
Младенческая гемангиома встречается у девочек в пять раз чаще, чем у мальчиков.
Инфантильные гемангиомы могут располагаться на коже (простые капиллярные гемангиомы), под кожей (венозные и кавернозные гемангиомы) и быть комбинированными.
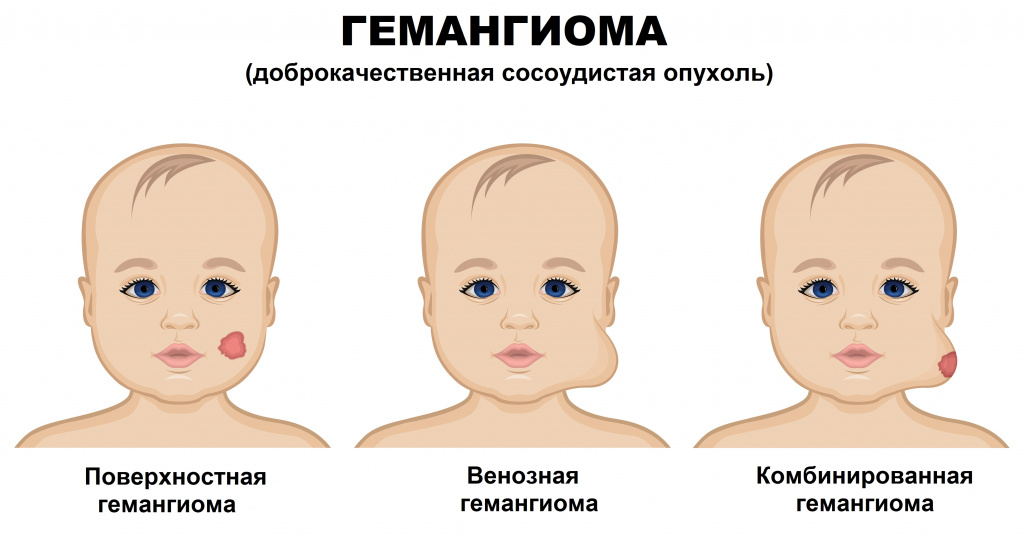
В зависимости от гистологического строения и от калибра сосудов гемангиомы подразделяют:
- на капиллярные,
- венозные,
- кавернозные,
- комбинированные.
Располагается на поверхности кожи и представляет собой густую сеть тесно переплетенных капилляров, выстланных клетками эндотелия. Эта форма встречается в 90-96% случаев, характерна интенсивным разрастанием новых сосудов и считается начальной стадией развития образования.
Образования представлены венами мелкого и среднего калибра. Таким гемангиомам свойственно разрастание вглубь кожи и над ее поверхностью.
Кавернозные, или пещеристые гемангиомы.
Кавернозное образование считается следующим этапом развития венозной формы гемангиомы. Оно состоит из полостей, ограниченных эндотелиальным слоем сосудов и разделенных перегородками. Такая гемангиома формируется в результате переполнения кровью неполноценных капилляров и разрыва их стенок с образованием полостей (каверн) и кровоизлияний (гематом). Кровь, находящаяся в этих полостях, из-за повышения коагуляционных свойств образует мелкие сгустки.
К этому виду гемангиом относят образования, имеющие признаки нескольких форм различной степени выраженности.
-
Капиллярная, или поверхностная гемангиома кожи (винное пятно) склонна к разрастанию в окружающие ткани и представляет собой объемное эластичное образование от бледно-розового до насыщенного красного или бордового цвета, с неровными очертаниями, несколько возвышающееся над поверхностью кожи. При надавливании гемангиома бледнеет, но потом быстро принимает исходный вид. При локализации на затылке имеет название «укус аиста», при локализации на лбу - «поцелуй ангела».
Края гемангиомы говорят о стадии ее развития: ровный очерченный край наблюдается в фазе остановки роста и фазе уменьшения опухоли. Во время активного роста края размыты.
Небольшие гемангиомы внутренних органов зачастую никак себя не проявляют и случайно выявляются при проведении исследований, связанных с другими заболеваниями.
Для того чтобы гемангиома печени давала болевые ощущения, она должна достигать внушительных размеров – 5–10 см. Гемангиома позвоночника не вызывает никаких симптомов, если она находится внутри позвонка. Как только она затрагивает надкостницу (оболочку, покрывающую кость) или связки, появляется постоянная боль. Опухоль, сдавливающая корешки спинномозговых нервов, может привести к различным нарушениям чувствительности в конечностях.
Некоторые гемангиомы сразу вызывают симптомы, это объясняется особенностью расположения. Разрастаясь, они быстро нарушают функцию органа. К таким относят гемангиомы гортани, трахеи, опухоли глаз.
Диагностика гемангиомы
Диагностика гемангиомы начинается с опроса пациента и/или его представителей о течении заболевания, первых проявлениях, динамике событий. Затем проводят детальный осмотр сосудистого образования. В зависимости от симптомов и расположения гемангиомы может потребоваться углубленный осмотр узким специалистом (офтальмологом, оториноларингологом и т.д.).
Для уточнения размеров, глубины залегания, строения новообразования показано ультразвуковое исследование с изучением кровотока. Однако при некоторых гемангиомах оно может быть неинформативным.
Исследование мягких тканей для выявления патологических изменений и диагностики новообразований.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Родинки: причины появления, при каких заболеваниях возникают изменения, диагностика и способы лечения.
Определение
Родинка (невус) – доброкачественное образование кожи, состоящее из сгруппированных клеток меланоцитов, вырабатывающих пигмент меланин, за счет чего родинка и приобретает свою коричневатую окраску. Они обнаруживаются на теле любого человека в виде маленьких круглых точек. Цвет и размер родинки могут значительно варьироваться, равно как и высота их возвышения над кожей.
Однако на изменения их внешнего вида внимание обращать все-таки следует.
Разновидности родинок
Родинки подразделяются на врожденные и приобретенные. По размеру родинки бывают мелкими (от 0,5 до 1,5 см), средними (от 1,5 см до 10 см), крупными (более 10 см) и гигантскими (невус занимает значительную область тела).
По способности к озлокачествлению выделяют меланомоопасные и меланомонеопасные пигментные пятна.
К меланомоопасным (способным к перорождению в злокачественные новообразования) относят:
- диспластический невус (доброкачественная родинка, размер которой больше 1 см, с неравномерной окраской и неровными краями);
- меланоз Дюбрейля (неравномерно окрашенное пятно, чаще на открытом участке тела, края его напоминают географическую карту, размер от 2 до 20 см, обычно возникает у пожилых женщин);
- пигментная ксеродерма (редкая наследственная болезнь, при которой кожа не способна защищаться от воздействия ультрафиолетовых лучей);
- голубой невус (гладкое плотное образование с четкими границами, размером до 2 см, голубого цвета);
- крупный врожденный пигментный невус (рельефное образование черного, серого или коричневого цвета, большой площади, увеличивающееся по мере роста ребенка).
Под изменениями родинки понимают следующие процессы:
- изменение окраски (родинка может стать светлее или темнее, на ее поверхности могут появиться темные или светлые участки);
- изменение размера в сторону увеличения (внимания требует увеличение родинки более чем на 2 мм в год);
- появление асимметрии и неровности краев (в норме при проведении воображаемой линии половинки родинки должны быть симметричны);
- уплотнение родинки (в норме родинка эластична);
- появление жжения, напряжения, покалывания в месте локализации родинки;
- покраснение кожи вокруг родинки;
- кровоточивость родинки.
И все-таки в большинстве случаев изменения родинок вполне закономерны и не представляют опасности для здоровья. Замечено, что многие родинки, появившиеся в детском возрасте, либо исчезают, либо равномерно утолщаются и бледнеют. Наиболее активное появление новых и изменение старых родинок специалисты отмечают в переходном возрасте и связывают с гормональной перестройкой в организме. Гормональными изменениями объясняют и потемнение родимых пятен во время беременности (однако сомнительные родинки у беременных лучше удалять).
После избыточной инсоляции (после солнечных ванн, солярия и фототерапии) родинки могут темнеть, увеличиваться, появляются новые пигментные пятна. Рост родинки на 1–2 мм в год без каких-либо других изменений не рассматривается как настораживающий.
При каких заболеваниях меняется внешний вид родинок?
Самым опасным заболеванием, при котором возникает изменение родинки, является меланома – агрессивная злокачественная опухоль из клеток меланоцитов.
Она может возникнуть на коже и слизистых, на сетчатке глаза на неизмененных тканях, из лентиго (пигментных пятен), а также из невуса.
Риск возникновения меланомы увеличивается:
- если у человека 1-й фототип кожи,
- солнечные ожоги в анамнезе,
- отсутствие привычки пользоваться солнцезащитными средствами,
- при частом посещении солярия,
- при наличии на теле меланомоопасных невусов,
- если количество родинок на теле превышает 50,
- если родинка регулярно травмируется,
- если у близких родственников диагностирована меланома.
Действие ионизирующей радиации, химические канцерогены, а также электромагнитное излучение также могут спровоцировать перерождение невуса.

Опухоль может быть равномерно или неравномерно окрашена, одного или нескольких цветов (черного, любого оттенка коричневого, серого, розового, синего, фиолетового), небольшого размера (чаще до 3 см). Обычно опухоль возвышается над кожей, а форма варьируется от плоской до бугристой. Поверхность может изъязвляться и кровоточить. Волосы из меланомы не растут. Вокруг очага часто наблюдаются пигментные разрастания.
Опухоль быстро метастазирует по лимфатическим и кровеносным сосудам, метастазы чаще наблюдаются в костях, печени, легких, головном мозге.
Прогноз зависит от глубины проникновения опухоли, а также поражения лимфатических узлов и наличия отдаленных метастазов. Размер опухоли на прогноз не влияет.
К каким врачам обращаться?
В случае настораживающего изменения родинки или ее травматизации следует обратиться к дерматологу, дерматоонкологу или онкологу.
На профилактическом осмотре врач общей практики, терапевт, педиатр могут заметить родинки, требующие внимания и дополнительного обследования.
Диагностика и обследования при изменении родинки
Зачастую установление окончательного диагноза требует, с одной стороны, комплексного обследования и применения обширных исследований, которые включают гистологические, лабораторные и инструментальные методы. С другой стороны, важно максимально сократить время диагностики кожных покровов, что крайне актуально в случаях обнаружения злокачественных образований, требующих немедленного лечения.
Пациент поможет врачу, если расскажет, когда появилась родинка, как изменялась со временем, с чем могут быть связаны изменения. Полезной будет информация о семейном анамнезе касательно кожных новообразований.
Основным инструментальным методом обследования является дерматоскопия. Дерматоскоп похож на лампу, которой родинку «просвечивают». Процедура быстрая и безболезненная. Приборы обладают достаточным разрешением и имеют сменные объективы с различным увеличением. На большем увеличении становятся различимы структуры и образования кожи, которые позволяют с уверенностью говорить о том или ином заболевании. Если имеющиеся родинки не вызывают опасений или необходимо наблюдение, врач составляет цифровую карту тела пациента, к которой можно будет вернуться при повторном визите.
При подозрении на меланому врач выполняет цитологическое исследование, взяв мазок – отпечаток с поверхности опухоли (при ее изъязвлении).
Материал для исследования. Отпечатки и соскобы получают с патологических очагов кожи и слизистых оболочек (кроме шейки матки и цервикального канала). К тесту относится материал полученный только с опухолевых и опухолеподобных образований.
В своих практических рекомендациях от 2017 года NCCN в качестве факторов риска возникновения меланомы указывает наличие большого количества невусов на коже. Однако точное количество не называет. Результаты исследований этого вопроса достаточно противоречивы, и единого мнения среди ученых нет. В этой статье я попробую обобщить имеющиеся данные и ответить на вопрос: «Какое же количество родинок будет поводом регулярно наблюдаться у дерматоонколога?»
Зависимость между числом родинок и риском возникновения меланомы
Исследований этого вопроса – немало. Если начать обозревать все, получится длинная и скучная статья, которую вам будет не интересно читать, а мне – писать.
Я отобрал несколько наиболее крупных исследований, которые помогут нам составить собственное мнение по этому вопросу.
Однако прежде чем рассматривать данные исследований, перейдем от народного понятия «родинка» к медицинскому – «невус».

Что такое родинка и какие родинки имеют значение?
Уже на этом этапе выясняются интересные вещи. Далеко не каждое коричневое образование на коже подойдет под определение «родинка» и будет посчитано.
В 1990 году Международное агентство по изучению рака (МАИР, англ. IARC) четко определило понятие «родинки» (пигментного невуса) для эпидемиологических исследований такого типа.
Коричневые или черные пигментные пятна или узелки (папулы), которые достаточно хорошо выделяются более темным цветом на фоне окружающей кожи. Подлежащие подсчету образования не должны иметь признаков веснушек, солнечного лентиго, себорейного кератоза, пятен цвета кофе с молоком или других немеланоцитарных поражений.
Выводы из этого определения и приятны, и не очень:
1) То, что вы раньше считали родинкой, может ею не оказаться, и риск меланомы у вас будет ниже, чем думалось.
2) Вы не сможете самостоятельно посчитать количество невусов на коже. Это сделает только врач – дерматолог или дерматоонколог. Скажу больше, в некоторых случаях без дерматоскопа даже опытный специалист не всегда сможет отличить солнечное лентиго от пигментного невуса.
Атипичные (диспластические) невусы
Согласно тому же определению IARC от 1990 года, отдельному подсчету подлежат атипичные невусы:
Перевод. Хотя бы часть невуса должна быть представлена в виде пятна, в дополнение к этому хотя бы 3 из ниже перечисленных критериев должны присутствовать:
(а) нечеткая граница;
(б) размер 5 мм и более;
(ц) разные цвета в окраске;
(д) неровный контур;
(е) покраснение кожи.
Много родинок – это сколько? И каких?
Приведу 2 наиболее крупных и наиболее свежих исследования, которые мне удалось найти. Обе работы представляют собой метаанализ, т. е. обобщение данных нескольких клинических исследований. На мой взгляд, этот тип исследований часто заслуживает большего доверия, чем единичное исследование.
1. Исследование итальянских авторов от 2005 г.
Обобщены результаты 46 отдельных исследований.
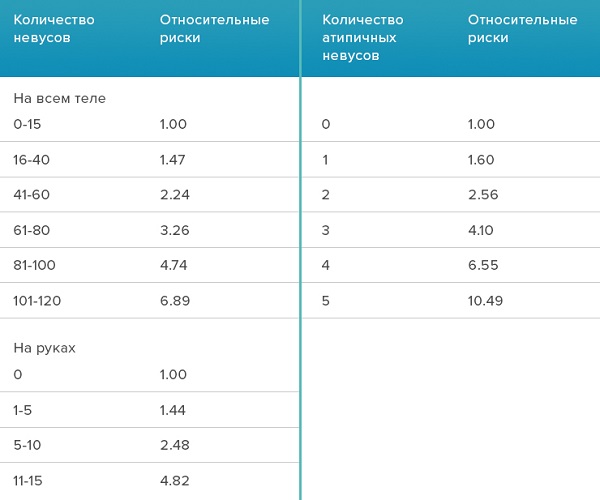
Все то же самое, но словами: риск заболевания меланомой растет прямо пропорционально количеству невусов, как обычных, так и атипичных. Минимальный риск заболеть меланомой – у человека с 15 и менее невусами на коже, отсутствием невусов на руках и отсутствием атипических невусов.
Максимальный риск – у человека с более 100 обычными невусами, 15 невусами на руках и 5 атипичными невусами.
2. Американское исследование от 2010 г.
Catherine M. Olsen, Heidi J. Carroll and David C. Whiteman
Estimating the Attributable Fraction for Cancer: A Meta-analysis of Nevi and Melanoma
Обобщены результаты 49 исследований.
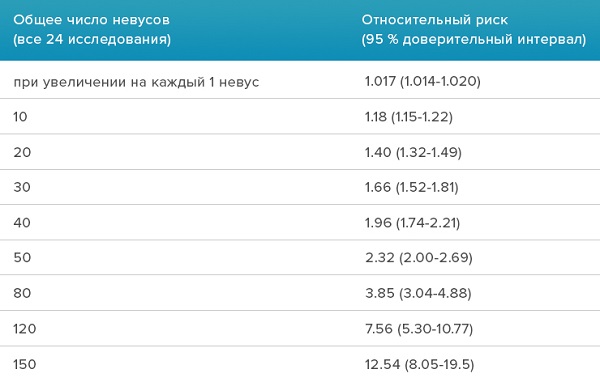
Результаты согласуются с результатами предыдущего исследования.
Риск меланомы увеличивается вместе с количеством обычных и/или атипичных невусов на коже.
В отличие от предыдущего исследования отмечается, что 42 % пациентов с меланомой имели 25 и более обычных невусов и/или 1 атипичный невус и более.
Именно этих пациентов авторы относят к группе высокого риска и рекомендуют им более тщательное наблюдение и обучение методам самодиагностики.
К сожалению, ни в первом, ни во втором исследованиях авторы не дают конкретных рекомендаций по частоте и формату наблюдения пациентов из группы риска. Мы попытаемся сформулировать ответы на эти вопросы чуть позже.
Если много родинок плохо, значит, их нужно удалять?
К счастью, нет.
В большом проценте случаев меланома может развиваться на фоне неизмененной кожи. С этой точки зрения удаление обычных пигментных невусов с целью профилактики меланомы бессмысленно. С другой стороны, здесь важно отметить, что если тот или иной невус вызывает подозрение у онколога, то его удаление (с диагностической целью) вполне показано.
Повышает ли большое количество родинок риск базалиомы и плоскоклеточного рака?
Нет. Базальноклеточный, плоскоклеточный рак кожи и меланома происходят из различных клеток кожи. Большое количество родинок (пигментных невусов) не увеличивает риск заболеть базалиомой или плоскоклеточной карциномой.
Что делать, если много родинок на теле?
Из первого исследования мы выяснили, что вероятность заболеть меланомой возрастает прямо пропорционально числу обычных и/или диспластических (атипичных) невусов.
Во втором метаанализе говорится, что люди с 25 и более обычными невусами и/или 1 и более атипичным невусом находятся в группе риска по развитию меланомы.
- «У меня куча родинок и точно больше 25, я заболею меланомой! О, ужас!»
- «У меня меньше 25 родинок, и я теперь на 100 % могу расслабиться на тему меланомы».
- Побежали считать родинки и поняли, что без врача не справятся.
Мне кажется, что не нужно делить все на черное и белое. К сожалению, заболеть меланомой могут все. И те, у кого больше 25 родинок, и те, у кого меньше, и даже те, у кого всего одна или две родинки. На 100 % не застрахован никто, просто вероятность у всех разная. Важно понимать, что количество родинок – всего лишь один из 17 факторов риска меланомы. Думаю, что делать какие-то фатальные выводы и впадать в панику только потому, что у вас много родинок – не стоит.
Как наблюдаться, если у вас много родинок?
В своей практике, если у человека нет факторов риска развития меланомы, я рекомендую показываться онкологу для осмотра с дерматоскопом ежегодно в мае на Дне диагностики меланомы. В добавление к этому – проводить полный самоосмотр всей кожи 1 раз в полгода, рассмотреть родинку в труднодоступном месте можно с помощью двух зеркал.
Если у человека есть один или несколько факторов риска, посещать дерматоонколога для проведения дерматоскопии нужно 1 раз в 6 месяцев и проводить самоосмотр 1 раз в 3 месяца.
Для тех, у кого много родинок (25, 50 или 100 – не важно) и наблюдать за ними представляется сложным, существует такой вид динамического наблюдения, как цифровое картирование невусов.
Вот пример того, как это происходит в Германии:
Именно такой вид наблюдения, по данным Европейского общества клинической онкологии (ESMO), считается наиболее адекватным для пациентов с большим количеством невусов:

По данным на октябрь 2017 года, такие аппараты есть в России, в Москве и Екатеринбурге, цена на обследование может достигать 10 тысяч рублей.
Обновление от декабря 2017. С гордостью сообщаю, что теперь в Санкт-Петербурге я провожу аналогичное обследование.
Резюме, или Коротко о главном
Большое количество родинок – 25, 50 или 100 – не повод для паники, а всего лишь один из 17 факторов риска развития меланомы. В такой ситуации наблюдаться у онколога с дерматоскопией стоит как минимум 1 раз в полгода либо чаще, если так считает ваш врач. Самоосмотр всей кожи с использованием двух зеркал проводить 1 раз в месяц.
По данным исследований, оптимальный способ наблюдать за большим количеством родинок – цифровое картирование невусов.
Читайте также:

