Из-за чего появляются аногенитальные бородавки
Обновлено: 19.04.2024
Аногенитальные бородавки (кондиломы) – проявление вируса папилломы человека. Этот вирус чрезвычайно распространен среди молодых людей. В настоящее время им уже инфицировано 660 млн. жителей планеты, около 80% сексуально активного населения заражаются этим вирусом в течение жизни. Он особенно опасен для женщин: практически все случаи рака шейки матки спровоцированы именно ВПЧ. Заболевание может протекать бессимптомно: аногенитальные бородавки появляются только в 5-10% наблюдений. Эти новообразования не являются злокачественными, их можно вылечить. Подробнее о них, способах диагностики и лечения – ниже.
Что это такое?
Аногенитальные бородавки – это разрастания, выступающие над поверхностью кожи или слизистых, которые появляются на половых органах или в области заднего прохода. Они образуются после заражения вирусом папилломы человека. Всего известно больше ста типов вируса, причем он также может вызывать и обычные бородавки. Они отличаются от аногенитальных расположением и образуются на коже ладоней, коленей, пальцев, выступают над ней, на ощупь являются уплотненными, могут срастаться.
Те типы вируса, которые вызывают появление аногенитальных бородавок, с раком шейки матки не связаны. Его в 70% случаев вызывает ряд других типов возбудителя. Тем не менее, такие новообразования требуют контроля и лечения у дерматолога или венеролога. Подробнее об – в нашей статье «Вирус папилломы человека».
Причины развития
Появление аногенитальных бородавок в 90% случаев происходит после инфицирования 6 или 11 типом ВПЧ. От момента заражения до разрастания новообразований на коже у мужчин в среднем проходит 11-12 месяцев, у женщин – 5-6 месяцев. Быстрый рост генитальных бородавок связывают с дефицитом иммунитета, беременностью. Частая мацерация кожи (ее набухание, сморщивание из-за долгого контакта с водой) может ускорять распространение новообразований.
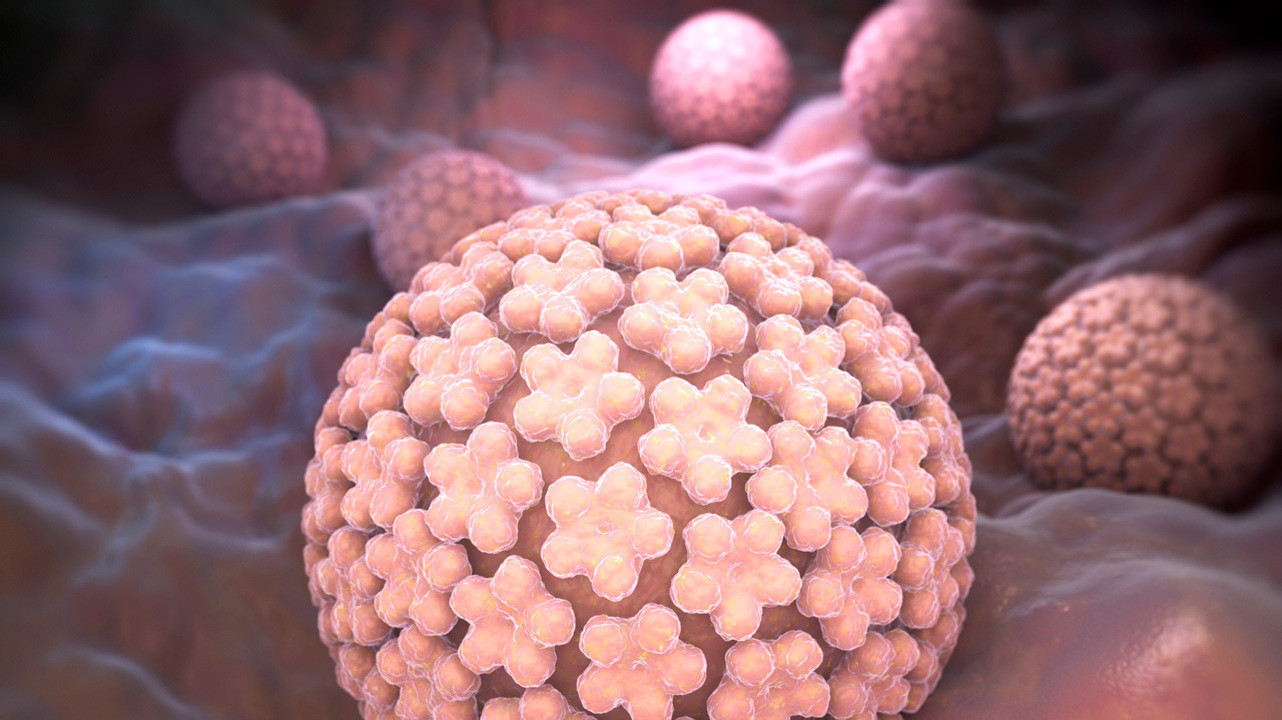
Рисунок 1. Вирусы папилломы человека. Фото: iLexx / Depositphotos
Пути передачи
Заразиться вирусом папилломы человека могут и взрослые, и дети. У взрослых самый распространенный путь передачи – через половой акт. Заражение может происходить в результате контакта с пораженным участком кожи. Передача типов ВПЧ, вызывающих появление аногенитальных бородавок, также возможна при анальном сексе. Использование презервативов снижает риск инфицирования, но не исключает его полностью. В группе риска – люди, часто меняющие половых партнеров.
Важно! Заражение вирусом папилломы человека возможно даже от человека с бессимптомным течением болезни.
Дети заражаются ВПЧ несколькими путями. Если беременная женщина инфицирована, возможна передача вируса ребенку при родах. Пренатальная передача (до родов) происходит редко. Заражение также возможно при контакте с пораженными участками кожи.
Виды бородавок
ВПЧ может вызывать поражения кожи нескольких видов.
Остроконечные кондиломы
Выступающие над поверхностью кожи или слизистых новообразования. Могут состоять из узелков с петлеобразным строением, поверхность может быть пестрой. Их появление может сопровождаться дискомфортом, зудом (не во всех случаях). Кондиломы локализуются в области паха, промежности, анального отверстия, на половых органах;
Папулезные высыпания
Выглядят как сыпь, являются плоскими, почти не выступают над поверхностью кожи, локализованы также, как остроконечные кондиломы;
Пятна
Участки изменения цвета кожи или слизистых гениталий (появляются серовато-белые или красные пятна);
Бовеноидный папулез
Венерическое заболевание, которое сопровождается образованием множества узелков измененного цвета (бурого, серого, красного) на слизистой и коже половых органов. Позже такие узелки сливаются в крупные папулы;
Гигантская кондилома
Сливающиеся между собой папилломы (выглядят как небольшие бородавки), формирующие большой по площади очаг поражения.
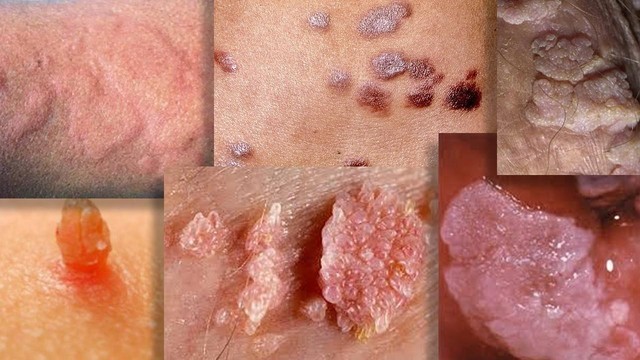
Рисунок 2. Кондиломы и бородавки. Источник: СС0 Public Domain
Появление бородавок и других новообразований при ВПЧ может сопровождаться дискомфортом и зудом. В редких случаях пораженные участки кожи могут растрескиваться, кровоточить и становиться болезненными.
Риски при беременности
У женщин, инфицированных вирусом папилломы человека, беременность может провоцировать появление аногенитальных бородавок, их разрастание. Вирус может спровоцировать прерывание беременности. Мать может передавать вирус ребенку в период беременности (редко), при родах (чаще), при последующих контактах. Для новорожденного ВПЧ опасен поражением дыхательных путей (развитие респираторного папилломатоза, нарушения дыхания, голосообразования).
Для снижения связанных с ВПЧ рисков при планировании беременности желательно проходить профилактическое обследование и лечение при выявлении вируса. Если беременность уже наступила, лечение выполняют до срока в 36 недель, используя лазерную или криодеструкцию, электрокоагуляцию, чтобы убрать новообразования. Если есть обширные поражения, рекомендовано оперативное родоразрешение, чтобы снизить риск заражения ребенка.
Диагностика
Обратиться за консультацией к врачу нужно, если на коже или слизистых половых органов, заднего прохода появляются новообразования, узелки, уплотнения, участки изменения цвета.
При осмотре врач оценит клинические проявления, осмотрит пораженные области.
Чтобы подтвердить и уточнить диагноз возможно проведение лабораторных анализов:
- ПЦР-диагностика с определением генотипа вируса, дополнительно возможно определение степени вирусной нагрузки. Биоматериал – мазок из влагалища, соскоб из уретры, цервикального канала.
- Морфологическое, цитологическое исследование для оценки риска появления онкологической патологии.
Тяжесть состояния оценивается по количеству новообразований, объему пораженных тканей при осмотре и лабораторно (определяют число копий ДНК ВПЧ в исследуемых образцах).
Важно! Аногенитальные бородавки лечат, используя деструктивные методы (криодеструкцию, лазерную деструкцию, электрокоагуляцию). В связи с этим перед лечением обязательно сдаются тесты на ВИЧ, гепатиты, сифилис.
Диагностика проводится специалистами кожно-венерологических отделений. Дополнительно могут потребоваться консультации профильных врачей:
- уролога, если новообразования локализованы внутри уретры;
- проктолога, если бородавки обширно разрастаются в области анального отверстия;
- акушера-гинеколога при планировании и ведении беременности;
- иммунолога (при рецидивах заболевания или иммунодефицитных состояниях).
Лечение
Основное направление лечения – деструкция аногенитальных бородавок. В 70-80% случаев после удаления новообразований они не появляются повторно. Для деструкции используется несколько методов.

Фото: zhykova / Depositphotos
Электрокоагуляция
Разрушение тканей новообразования под действием тока высокой частоты. Вокруг участка новообразования происходит объемное термическое поражение тканей (образование сухой корочки). После ее заживления на коже не остается следов воздействия.
Лазерная деструкция
Воздействие лазером на контролируемую глубину для удаления новообразования в четких границах. После разрушения тканей бородавки нет кровотечения, не нужно закрывать рану.
Криодеструкция
Разрушение и удаление новообразований с использованием жидкого азота. Под действием сверхнизкой температуры происходит мгновенная некротизация тканей с последующим отторжением и заживлением раны.
Радиохирургия
Предполагает генерацию радиоволны большой мощности, которая проходит через ткани новообразования, разрушая их.
Если область поражения слизистых или кожи обширна, возможно удаление новообразований хирургическим способом. При любом методе деструкции до процедуры выполняется дезинфекция пораженного участка, его обезболивание.
Также возможно использование химических и цитотоксических методов деструкции аногенитальных бородавок. Для этого применяются местные препараты, постепенно разрушающие ткани новообразований. Такое лечение требует осторожности и может проводиться только по назначению лечащего врача.
Важно! Попытки самостоятельно удалить аногенитальные бородавки могут быть опасными: можно травмировать здоровые ткани, занести инфекцию, спровоцировать разрастание новообразований. Если бородавка была сорвана случайно, нужно обработать место поражения антисептиком, остановить кровотечение, обратиться к врачу.
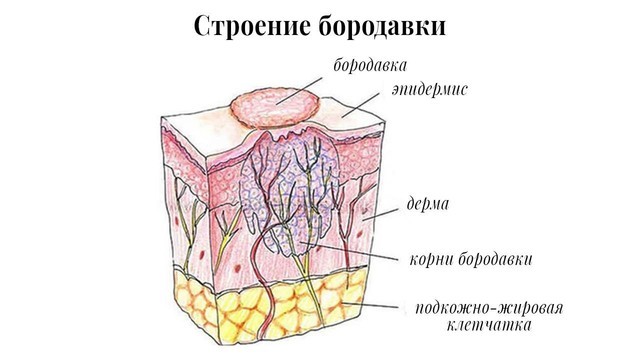
Рисунок 3. Строение бородавки. Источник: СС0 Public Domain
В дополнение к методам деструкции аногенитальных бородавок могут применяться местные иммуномодуляторы и неспецифические противовирусные препараты.
Профилактика
Для профилактики появления аногенитальных бородавок нужно снизить риск заражения ВПЧ. Для этого исключают случайные половые связи, используют барьерные методы защиты.
Обязательная часть профилактики – вакцинация:
- для женщин применяется двух-, четырех- или девятивалентная вакцина с однократной или двукратной ревакцинацией;
- для мужчин используется четырех- или девятивалентная вакцина.
Вакцинацию для защиты от заражения ВПЧ рекомендовано начинать в детском возрасте. Иммунизацию для девочек можно выполнять с 7 лет, для мальчиков – с 9 лет. Для девочек прививки против ВПЧ особенно важны из-за связанного с заражением вирусом рака шейки матки.
Заключение
Аногенитальные бородавки не опасны сами по себе, но являются симптомом вируса папилломы человека. Болезнь необходимо лечить и контролировать, обращаясь для этого в венерологические отделения или к дерматологам. Предупредить заражение ВПЧ можно с помощью своевременной вакцинации, которую можно проводить, начиная с детского возраста.
Особенностью этой инфекции в том, что она может неопределенное время находиться в латентном (спящем) состоянии. При этом вирус находится в глубине кожи, но на поверхность не выделяется.
Лечение ВПЧ
Инфекция, вызываемая вирусом папилломы человека, одна из самых распространенных в мире. Ситуация усугубляется тем, что проблема редко открыто обсуждается в обществе, и люди приходят к врачу уже на поздних стадиях заболевания. Другая сложность заключается в том, что вирус, который уже проник в организм, не лечится. Единственный способ защититься от него – своевременная вакцинация.
Прививка от ВПЧ (вируса папилломы человека)
Вирус папилломы человека – одна из наиболее распространенных инфекций, с которой сталкивается в среднем 9 из 10 человек. Этот вирус передается от человека к человеку, поражает кожные покровы и слизистые оболочки, вызывает образование папиллом и кондилом. ВПЧ не всегда легко поддается лечению, поэтому наиболее эффективный метод борьбы с ним – вакцинация. Она защищает как получившего прививку человека, так и популяцию в целом.
Аногенитальные венерические бородавки
Аногенитальные бородавки (кондиломы) – проявление вируса папилломы человека. Этот вирус чрезвычайно распространен среди молодых людей. В настоящее время им уже инфицировано 660 млн. жителей планеты, около 80% сексуально активного населения заражаются этим вирусом в течение жизни. Он особенно опасен для женщин: практически все случаи рака шейки матки спровоцированы именно ВПЧ. Заболевание может протекать бессимптомно: аногенитальные бородавки появляются только в 5-10% наблюдений. Эти новообразования не являются злокачественными, их можно вылечить. Подробнее о них, способах диагностики и лечения – ниже.
Вирус папилломы человека
Вирус папилломы человека — это самая распространенная причина рака шейки матки у женщин. При этом ВПЧ нельзя вылечить. Единственным эффективным способом защиты от инфекции остается вакцинация.
Бородавки
Бородавки: разновидности
Вирус, вызывающий развитие бородавок, передается при непосредственном контакте с инфицированным человеком, а также через предметы общего пользования.
Папилломы и кондиломы: разновидности, диагностика и лечение
Если вирус папилломы попадает на кожу — развивается бородавка, а если на слизистую оболочку, например, полового члена, влагалища, шейки матки или заднего прохода — появляются так называемые остроконечные кондиломы.
Вирус папилломы человека: найти и обезвредить
Надо ли принимать какие-либо лекарства при наличии вируса папилломы в организме? Правда ли, что этот вирус встречается только у тех, кто практикует случайные половые связи? И необходимо ли удалять кондиломы? Давайте разберемся с правдой и мифами о вирусе папилломы человека.
Осторожно: ПВИ
Больных необходимо предупреждать о том, что ПВИ относится к инфекциям, передающимся половым путем. Поэтому необходимо обследовать и лечить обоих партнеров.
Диагностика и лечение бородавок
Не все бородавки можно и нужно удалять.
Папилломы: время лечиться
Если еще лет пять назад самым «модным» диагнозом был хламидиоз, то сейчас его уверенно потеснила папилломавирусная инфекция.
Терапия уверенности в себе
Иногда даже самые мелкие недостатки нашего тела делают нас неуверенными в себе, заставляют краснеть и думать, что мы чем-то хуже других. Конечно, это неправда, но мы начинаем стесняться и пытаемся выбросить проблему из головы, вместо того, чтобы решать ее.
Тайны банальной капусты
Даже самую сильную и целеустремлённую женщину, привыкшую самостоятельно побеждать любые жизненные трудности, могут выбить из колеи проблемы со здоровьем. Особенно если эти проблемы касаются интимной сферы, наносят косметический ущерб и могут привести к фатальным последствиям. Речь идёт о вирусе папилломы человека (ВПЧ).
Половая инфекция – затаившаяся угроза
Можно ли с уверенностью сказать, что отдых удался? Что может изрядно подпортить жизнь и мужчины, и женщины после романтического отпуска?
Генитальный герпес в вопросах и ответах
Считается, что герпетическая инфекция может быть причиной неразвивающейся беременности в 20 процентах, вторичного бесплодия – в 60 процентах, и невынашивания беременности – в 20 процентах случаев.
Где сдать анализы на половые инфекции
Лабораторная процедура занимает от силы несколько часов. Если результаты будут готовы позже, чем на следующий день, значит, вашей кровью занимаются где-то еще.
Симптомы венерических заболеваний
Необычный запах — одно из ранних неспецифических проявлений половой инфекции. Часто такой симптом остается незамеченным. Первые подозрения возникают уже при расстройстве мочеиспускания и болевых ощущениях. В такой ситуации обоим половым партнерам необходимо как можно раньше обратиться к врачу.
Происхождение вируса СПИДа
Общепринятым считается представление, что СПИД возник среди шимпанзе. Несколько десятилетий назад болезнь перекинулась на людей, после того как несколько больных животных были убиты и съедены местными жителями.
Несмотря на исключительную распространенность болезни, многие вопросы плохо известны среднему человеку, столкнувшемуся с ней: грозят ли бородавки раком, говорить ли о них партнеру, какие анализы сделать? Разберемся в основных «горячих» моментах.
Что это за бородавки?
Аногенитальными (венерическими) называют не только те бородавки, которые появились на половых органах или анусе. К ним относятся все бородавки в области паха и лобка. Они – следствие самой распространенной болезни, передающейся половым путем, - папилломовиурсной инфекции. В течение года новые бородавки обнаруживают примерно у 195 из каждых 100 000 человек на планете.
Бородавки возникают после инфицирования вирусами папилломы человека (ВПЧ) определенных типов. Инкубационный период может быть разным, но для женщин он в среднем 2,9 месяцев, для мужчин – 11. Под действием вируса происходит местное разрастание наружных слоев кожи.
Как они выглядят?
Обычно это небольшие, плотные, безболезненные возвышения (узелки, папулы) на коже или слизистой. Типичная бородавка – узелок диаметром 1-5 миллиметров. Также они могут быть в форме «пальцеобразных выпячивание» или «цветной капусты» (остроконечные кондиломы). Встречаются поражения в виде пятен.
Порой бородавки не причиняют физического дискомфорта, но они могут сопровождаться зудом, трещинами и небольшими кровотечениями (в том числе у женщин во время полового акта).
Бородавки – предвестник рака?
Известно, что ВПЧ могут вызывать злокачественные опухоли, это важнейшая причина рака шейки матки. Но бородавки – по определению доброкачественные образования. Аногенитальные бородавки в 95% случаев вызывают ВПЧ неонкогенных типов– 6 и 11. В них иногда обнаруживают онкогенные типы ВПЧ (16, 18), но их роль в появлении бородавок не доказана.
Иногда бородавки могут скрывать онкологическую опасность. Предраковые и раковые поражения могут развиваться буквально на них. Изредка злокачественные опухоли по ошибке принимают за бородавки. Признаками раковых поражений могут быть кровотечение, изъязвление, воспаление (покраснение и отечность). В таких случаях требуется срочное обращение к специалисту.
Редкие типы онкологически опасных бородавок
Гигантская кондилома Бушке-Левенштайна выглядит, как множество слившихся на одном основании папиллом. Это злокачественное образование, которое требует хирургического лечения.
Бовеноидный папулез. Его вызывают онкогенные ВПЧ, он проявляется в виде красновато-коричневых пятен с бархатистой поверхностью. Может злокачественно перерождаться.
Есть ли другие опасности?
Бородавки оказывают плохое влияние на сексуальную активность и качество жизни. Наличие бородавок в интимных областях может вызывать тревожность, чувство вины, а также снижать самооценку.
Описаны редкие осложнения генитальных бородавок, связанные с беременностью. Проблемы могут возникать, если бородавки на стенке влагалища приводит к снижению растяжения стенки влагалища. Крупные бородавки на вульве могут провоцировать кровотечение при родах.
Посещение врача, диагностика, лечение
Обнаружение бородавок или кондилом – повод пойти к врачу. Что будет делать врач – сложно предсказать. Российские рекомендации предусматривают кучу анализов: на наличие ВПЧ и определение его генотипа, морфологическое исследование бородавок, исследование на другие половые инфекции. Многими западными источниками это все не рекомендуется, поскольку не влияет на тактику лечения.
Аногенитальные бородавки лечат хирургическими (иссечение, криодеструкция, электрокоагуляция) и медикаментозными методами (лекарства наносятся непосредственно на область поражения). К сожалению, вероятность рецидива бородавок велика. Со временем они повторно обнаруживаются не менее чем у 30% пациентов. Это может происходить из-за циркуляции старой папилломовирусной инфекции в крови или вследствие повторного заражения.
Нужно ли оповестить всех половых партнеров о своих бородавках?
ВПЧ передается половым путем, поэтому если у вас есть венерические бородавки, о них следует сообщить своему сексуальному партнеру. Он или она должны знать, что тоже могут быть инфицированы. На пользу обоим партнерам может пойти консультация у специалиста и врачебное обследование.
В то же время, не считается, что необходимо сообщать будущим половым партнерам о своих бородавках, оставшихся в далеком прошлом. Дело в том, что сейчас неизвестно, как долго может сохраняться вирус в организме после лечения бородавок.
Что такое папилломавирусная инфекция (ВПЧ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Борисовой Элины Вячеславовны, гинеколога со стажем в 35 лет.
Над статьей доктора Борисовой Элины Вячеславовны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Папилломавирусная инфекция — это состояние, развивающееся при заражении какой-либо разновидностью вируса папилломы человека (ВПЧ). Возбудители данной группы могут существовать только в человеческом организме, поражая кожу и слизистые оболочки, приводя к появлению папиллом, бородавок, плоских и остроконечных кондилом. [1] [2] [4]

ВПЧ довольно широко распространён в человеческой популяции, особенно среди сексуально активных людей, а это свыше 80% всего населения. До недавнего времени вирусы этой группы считались относительно безобидными, вызывающими лишь косметические дефекты, но последние научные исследования показывают, что проблема гораздо серьёзнее. [9]
На сегодняшний день науке известно несколько сотен штаммов (типов) папилломавирусов . Около 40 из них преимущественно поражают аногенитальную область и передаются половым путём. Особую опасность представляют штаммы высокого онкогенного риска, так как они могут спровоцировать развитие онкологических заболеваний, в том числе рака шейки матки.
Чаще всего заражение происходит в молодом возрасте, как правило, с началом половой жизни, при этом возможно неоднократное инфицирование. Наиболее уязвимой группой в плане вероятности заражения ВПЧ и развития неблагоприятных последствий являются молодые женщины в возрасте 15-30 лет.
Помимо этого ВПЧ может перейти от инфицированной матери к ребёнку, например, при родах. Не исключается и контактно-бытовой способ передачи возбудителя, например, при соприкосновениях и даже при совместном использовании предметов личной гигиены.
К факторам риска, способствующим заражению ВПЧ, развитию хронической папилломавирусной инфекции и её переходу в предраковые состояния с потенциальным перерождением в злокачественную опухоль, относятся:
- иммунодефицит любого происхождения, в том числе вследствие ВИЧ-инфекции, лучевых поражений, применения иммунодепрессантов при трансплантации органов и тканей, лечения цитостатиками и других причин;
- подавленное состояние иммунитета во время беременности;
- раннее начало половой жизни;
- частая смена половых партнёров, незащищённый секс;
- инфицированность высокоонкогенными штаммами ВПЧ;
- заражение одновременно несколькими типами ВПЧ;
- наличие других инфекций, передающихся половым путём, например, герпесвирусной и цитомегаловирусной инфекции, вируса Эпштейна — Барр, гепатитов В и С, гонореи и трихомониаза;
- стресс, истощение, гиповитаминоз, гормональный дисбаланс;
- многократные роды и аборты;
- тяжёлые хронические заболевания, в том числе сахарный диабет;
- вредные привычки (курение, злоупотребление спиртным);
- низкий социальный статус, плохие условия жизни, неудовлетворительная интимная гигиена;
- пренебрежение регулярными профилактическими обследованиями (один из важнейших факторов риска);
- низкий уровень развития медицины в регионе проживания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы папилломавирусной инфекции
Далеко не всегда человек догадывается о наличии в своём организме папилломавирусной инфекции, оставаясь при этом источником заражения для потенциальных партнёров. [1] [2] Дело в том, что заболевание может долгое время протекать бессимптомно: вирус скрыто существует в организме от нескольких месяцев до нескольких лет, никак себя не проявляя. Кроме того, уже имеющиеся проявления инфекции не всегда доступны для наружного обзора. Например, если папилломы, бородавки и кондиломы на открытых участках тела и поверхности гениталий ещё можно заметить самостоятельно, то патологические изменения, локализующиеся на шейке матки, сможет обнаружить только специалист в ходе осмотра с применением соответствующих инструментов.
И всё же существует несколько симптомов, которые прямо или косвенно могут указывать на наличие папилломавирусной инфекции и её неблагоприятных последствий. [3] К ним относятся:
- появление на коже и/или слизистых оболочках каких-либо разрастаний различных форм (на тонкой ножке или с широким основанием, нитевидной, округлой или плоской конфигурации, в форме цветной капусты или петушиного гребня) и размеров (от образований в несколько миллиметров до разрастаний, занимающих всю промежность);

- отёчность и воспалительная инфильтрация папилломатозных разрастаний (остроконечных кондилом), их ранимость и кровоточивость, что приводит к присоединению вторичной инфекции с появлением гнойного отделяемого с неприятным запахом;
- зуд, жжение, мокнутие в области промежности, появление обильных белей, даже при отсутствии видимых патологических образований;
- межменструальные кровянистые выделения, в том числе появляющиеся в результате полового контакта:
- дискомфорт во время полового акта.
Наиболее тревожными признаками заболевания являются:
- постоянные боли в области спины и таза;
- слабость;
- беспричинная потеря веса;
- опухание одной или обеих ног.
Патогенез папилломавирусной инфекции
Заражение папилломавирусной инфекцией происходит при попадании вирусных частиц на кожу или слизистую оболочку. [1] [2] Излюбленная локализация инфекции на теле женщины — промежность, большие и малые половые губы, вульва, влагалище и шейка матки, у мужчин — половой член. Может также произойти поражение слизистой полости рта, пищевода, мочевого пузыря, трахеи, конъюнктивы и других органов и тканей.
Заражению способствуют микротравмы и потёртости. Особенно благоприятные для инфицирования условия создаются при половом акте. В 60–80% случаев достаточно однократного сексуального контакта с больным папилломавирусной инфекцией или бессимптомным носителем ВПЧ. К развитию заболевания может привести попадание в организм буквально единичных вирусных частиц.
При наличии предрасполагающих факторов (микроповреждения, слабого иммунитета и других) возбудитель проникает в эпителиальную ткань до её базального слоя. Там он прикрепляется к оболочке незрелой клетки и внедряется сначала в её цитоплазму, а затем и в ядро, где повреждает генетический аппарат. После этого начинается деление клеток с изменённым геномом, что приводит к появлению в месте внедрения вируса генитальных кондилом (образований, которые постепенно разрастаются), а, например, на шейке матки — к развитию диспластических процессов различной степени тяжести (дисплазия шейки матки).

В случае ВПЧ высокого онкогенного риска определённые гены в вирусной ДНК кодируют синтез специфических белков-онкопротеинов (Е6 и Е7), которые подавляют противораковую защиту клеток. Под действием онкопротеинов нарушается стабильность генома клеток, стимулируется их размножение и снижается способность к дифференцировке — всё это со временем может привести к онкопатологии. [12]
Формирование новых полноценных вирусных частиц, способных инфицировать другого человека, происходит уже не в базальном, а в самых поверхностных слоях поражённого эпителия. Возбудитель может содержаться в слущивающихся отмирающих клетках, которые отделаются слизистой оболочкой. Таким образом они переходят к новому хозяину при тесном (сексуальном или бытовом) контакте.
Классификация и стадии развития папилломавирусной инфекции
По способности индуцировать развитие злокачественных новообразований ВПЧ подразделяют на четыре группы: [8]
- неонкогенные штаммы ВПЧ (типы 1-5);
- ВПЧ низкого онкогенного риска (типы 6, 11, 40, 42-44, 54, 61, 70, 72, 81);
- ВПЧ среднего онкогенного риска (типы 26, 31, 33, 35, 51-53, 58, 66);
- ВПЧ высокого онкогенного риска (типы 16, 18, 39, 45, 56, 59, 68, 73, 82).
Клинические формы папилломавирусной инфекции: [5]
- латентная — скрытая форма, не имеющая клинических и морфологических признаков, но обнаруживаемая иммунохимическими и молекулярно-биологическими методами;
- субклиническая — возникает у лиц с нормальным иммунитетом, определяется только специальными диагностическими методами (пробы с растворами-индикаторами, гистологические и цитологические исследования);
- манифестная — появляется у лиц с временным или стойким снижением иммунитета, в случае генитальной папилломавирусной инфекции характеризуется появлением кондилом.
Латентная инфекция может переходить в субклиническую и манифестную форму в случае возникновения предрасполагающих условий (факторов риска), но чаще всего она протекает бессимптомно, не манифестируя.
Клинические проявления папилломавирусной инфекции:
- кожные поражения: подошвенные, плоские и обычные (вульгарные) бородавки, бородавчатая эпидермодисплазия, бородавки Бютчера и небородавчатые поражения кожи;
- поражения слизистых оболочек гениталий: кондиломы, некондиломатозные поражения, карциномы;
- поражения слизистых вне гениталий: папилломатоз гортани, карциномы шеи, языка и другое.

Разновидности поражений:
- экзофитные — видимые разрастания в виде папиллом и бородавок;
- эндофитные — образования, располагающиеся в толще ткани, которые не видны невооружённым глазом.
Осложнения папилломавирусной инфекции
Основными наиболее опасными осложнениями папилломавирусной инфекции являются злокачественные новообразования. Но возможны и другие серьёзные последствия:

- Злокачественные новообразования заднего прохода, вульвы, полового члена и ротоглотки. Повышение риска их развития также связывают с высокоонкогенными штаммами ВПЧ. [6]
- Остроконечные кондиломы на гениталиях, папилломатоз верхних дыхательных путей (рецидивирующий респираторный папилломатоз, веррукозный ларингит). Причиной возникновения могут стать 6-й и 11-й типы вируса, несмотря на свой низкий онкогенный риск. В случае папилломатоза есть вероятность полной потери голоса, обструкции (перекрытия) гортани с развитием асфиксии. Это довольно редкое заболевание может возникать у детей, рождённых женщинами с папилломавирусной инфекцией. По разным данным, заражение может происходить как во время родов, так и внутриутробно. Как правило, респираторный папилломатоз начинает проявляться в детском и подростковом возрасте, он склонен к неоднократным рецидивам после удаления множественных папиллом, перекрывающих дыхательные пути.
- Гнойно-септические осложнения. Папилломатозные разрастания на слизистых оболочках очень ранимы, легко травмируются, и через участки мокнутия, расчёсов и потёртостей может проникать вторичная инфекция, которая в свою очередь и вызывает нагноение.
Диагностика папилломавирусной инфекции
Основные цели диагностических мероприятий: [3]
- ранняя диагностика папилломавирусной инфекции для динамического наблюдения и лечения;
- своевременное обнаружение и лечение предраковых изменений, что позволяет на 80% предотвратить развитие злокачественных новообразований;
- выявление онкологических новообразований на ранних стадиях, что в большинстве случаев даёт хороший прогноз эффективного излечения;
- решение вопроса о целесообразности вакцинации.
Для выявления папилломавирусной инфекции на сегодняшний день существует целый комплекс диагностических процедур:
- Гинекологический осмотр в зеркалах — позволяет увидеть папилломатозные разрастания (аногенитальные кондиломы) и другие изменения.
- Классический тест Папаниколау (мазки с поверхности шейки матки и стенок влагалища для цитологического исследования) — обнаруживает ранние признаки дисплазии и злокачественного перерождения.

- Пробы с уксусной кислотой и раствором Люголя — выявляют участки поражения слизистой шейки матки.
- Кольпоскопия, в том числе с биопсией подозрительных участков и их гистологическим исследованием, — определяет характер имеющегося новообразования.

- Иммунофлюоресцентный анализ (ИФА) обнаруживает в цервикальном соскобе онкопротеины (Е7 и Е6). Этот метод достаточно новый, с его помощью можно различить носительство ВПЧ и первые признаки злокачественного перерождения в клетках, [12] оценить агрессивность данного процесса, сделать предположения относительно прогноза заболевания.
- Полимеразная цепная реакция (ПЦР) находит вирусную ДНК в биологическом материале (соскоб со слизистой), определяет тип ВПЧ, степень его онкогенности, а также количество вирусных частиц, что косвенно позволяет судить о характере течения папилломавирусной инфекции у данного пациента, возможности спонтанного излечения или высокого риска прогрессирования. Обнаружение ВПЧ с помощью этого возможно даже при латентном течении болезни, когда цитологические и гистологические методы не эффективны.
Целесообразно дополнительное обследование пациента на наличие других инфекций, передающихся половым путём, так как папилломавирус в 90% случаев с ними сочетается, и это может осложнять течение заболевания.
Лечение папилломавирусной инфекции
Лечение папилломавирусной инфекции должно быть комплексным и включать следующие составляющие: [3] [5]
- деструкцию (удаление) видимых проявлений (аногенитальных кондилом и др.);
- иммуномодулирующую терапию;
- противовирусную терапию;
- лечение сопутствующих инфекций, передающихся половым путём.
Деструктивные методы делятся на две основные группы:
- химические — с применением трихлоруксусной кислоты, а также таких препаратов, как "Солкодерм", "Колломак", "Ферезол" и др.;
- физические — хирургическое удаление, электрокоагуляция, криодеструкция, радиоволновая и плазменная коагуляция, лазеротерапия.

Лечение сопутствующих половых инфекций проводят до начала деструктивной терапии на фоне адекватной иммунокоррекции.
Удаление видимых проявлений папилломавирусной инфекции должно сочетаться с противовирусной терапией — как с общей, так и с применением препаратов местного действия после удаления кондилом.
Следует помнить, что успешно проведённое лечение не исключает развитие рецидивов в дальнейшем, особенно у пациентов с нарушениями иммунитета. Поэтому за ними устанавливается динамическое наблюдение в течение как минимум 1-2 лет.
Прогноз. Профилактика
В 90% случаев здоровая иммунная система человека справляется с папилломавирусной инфекцией самостоятельно за период от полугода до двух лет с момента инфицирования, после чего происходит полное выздоровление с исчезновением вируса из организма. При этом не формируется напряжённого пожизненного иммунитета, то есть человек может заразиться повторно.
В других случаях, при наличии предрасполагающих факторов, заболевание приобретает хроническую форму, склонную к длительному скрытому течению с периодическими рецидивами и возможным развитием тяжёлых осложнений.
От момента попадания вируса в организм до развития предраковых состояний и тем более возникновения рака может пройти достаточно много времени, иногда десятки лет. Поэтому регулярные профилактические обследования, своевременное выявление и лечение предраковых состояний — вполне реальный и эффективный способ избежать самого неблагоприятного варианта развития событий. [13] С этой целью Всемирная организация здравоохранения рекомендует всем женщинам старше 30 лет при первичном скрининге проходить не только “рутинное” цитологическое исследование, но и делать тест на наличие ВПЧ. [10]
Регулярное посещение гинеколога (при отсутствии каких-либо жалоб — раз в год) с проведением теста Папаниколау позволяет своевременно обнаружить начальные признаки дисплазии и предпринять все необходимые меры для предотвращения прогрессирования процесса и его перехода в онкологическое заболевание.
Использование методов барьерной контрацепции хоть и не полностью защищает от инфицирования, но несколько снижает его вероятность.
Главным методом первичной профилактики папилломавирусной инфекции считается вакцинация. [11] Современные вакцины разработаны с целью защиты от наиболее опасных, высокоонкогенных штаммов ВПЧ, ответственных за 70-80% случаев развития рака шейки матки. Стандартный курс, состоящий из трёх прививок, даёт вполне надёжную защиту.

Аногенитальные (венерические) бородавки (синоним - ааногенитальная папилломовирусная инфекция, вирусные папилломы, остроконечные бородавки, генитальные бородавки) - вирусное заболевание, обусловленное вирусом папилломы человека (чаще всего типы ВПЧ-6, 11) и характеризующееся появлением экзофитных и эндофитных разрастаний на коже и слизистых оболочках наружных половых органов, уретры, влагалища, шейки матки, перианальной области [1, 2, 3].
Пользователи протокола: дерматовенерологи, гинекологи, урологи, проктологи, врачи общей практики, терапевты, педиатры.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
• Остроконечные бородавки: Остроконечные кондиломы представляют собой - пальцеобразные выпячивания на поверхности кожи и слизистых, которые за счет хорошо васкуляризированных участков кожи, имеют типичный «пестрый» и/или петлеобразный рисунок;
• Бородавки в виде папул: папулезные, иногда пигментированные высыпания без пальцеобразных выпячиваний;
• Бородавки в виде пятен: проявляются на слизистой как небольшое изменение ее цвета (серовато-белые, розовато-красные или красновато-коричневые пятна).
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
• Общеклиническое исследование урогенитального мазка (окраска метиленовым синим и/или по Граму) на другие ИППП (до начала терапии);
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводится.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне: не проводятся.
Дополнительные диагностические обследования, проводимые на стационарном уровне: не проводятся.
• при рецидивирующем ВПЧ: наличие в анамнезе рецидивов, проведение противовирусной терапии.
Поражения могут быть одиночными и множественными (до 15 и больше элементов), диаметром 1-10 мм. Возможно слияние элементов в более крупные элементы (бляшки), что чаще всего наблюдают у лиц с иммуносупрессией и у больных сахарным диабетом. [7].
У мужчин с необрезанной крайней плотью поражаются: головка полового члена, венечная борозда, уздечка и внутренний листок крайней плоти. У мужчин с
обрезанной крайней плотью поражения локализуются: на головке и теле полового члена, на коже мошонки, в паховой области, в промежности, в перианальной области, в наружном отверстие мочеиспускательного канала [8].
У женщин поражаются: уздечка половых губ, большие и малые половые губы, клитор, наружное отверстие уретры, промежность, перианальная область, преддверие влагалища, вход во влагалище, девственная плева, влагалище и наружная часть шейки матки [7, 9, 10, 11].
Инструментальные методы исследований могут быть использованы при атипичном расположении аногенитальных бородавок.
Кольпоскопия: обнаружение неклассифицируемых атипичных клеток плоского эпителия, изменения плоского эпителия, неклассифицируемые атипичные клетки железистого эпителия, инвазивный рак.
Проба с уксусной кислотой: обнаружение белой окраски эпителий кожи промежности или шейки матки, пораженного вирусом папилломы человека для определения места прицельной биопсии и уточнения границы поражений при хирургическом лечении [12].
• консультация гинеколога – при наличии интраэпителиальной неоплазии, бородавок во влагалище, остроконечных кондилом у беременных женщин;
Дифференциальный диагноз
Дифференциальная диагностика проводится с сифилитической инфекцией и заболеваниями кожи (контагиозным моллюском, фиброэпителиальной папилломой и себорейным кератозом) [12, 13, 14].
У мужчин также необходимо дифференцировать аногенитальные бородавки с «папулезным ожерельем» (физиологическое состояние) полового члена, которое
проявляется 1-3 рядами отдельных, не сливающихся папул диаметром 1–2 мм, расположенных по окружности венца головки полового члена и (или) симметрично около уздечки крайней плоти. При «папулезном ожерелье» узелки маленькие, не сливаются, поверхность гладкая, сосудистый рисунок отсутствует.
При дифференциальном диагнозе у женщин необходимо исключить физиологический вариант нормы – микропапилломатоз вульвы представляющим собой несливающиеся папулы правильной формы, расположенные симметрично на внутренней поверхности малых половых губ и в области преддверия влагалища.
Сальные железы в области крайней плоти и вульвы у здоровых лиц также часто выглядят как отдельные или множественные папулы серовато-желтого цвета, расположенные на внутренней поверхности крайней плоти и малых половых губах.
Лечение
Таблица 1. Методы терапии аногенитальных бородавок (приемлемые для выполнения в домашних условиях самим больным)
Таблица 2. Методы хирургической терапии аногенитальных бородавок (приемлемые для выполнения в условиях медицинского учреждения)
• Комплексное соединение растительных протеинов и флавоноидов в гликозилированной форме (капли для внутреннего и наружного применения во флаконе-капельнице, 30, 50 мл);
• Интерферон альфа-2 человеческий рекомбинантный, Таурин (суппозитории для вагинального или ректального введения125 000, 250 000 МЕ);
• Очищенный экстракт побегов растения Solanum tuberosum (раствор для в/в введения в ампулах 0,04мг/мл 5мл, суппозитории ректальные);
• Кислота уксусная ледяная, кислота азотная 70%, кислоты щавелевой дигидрат, кислота молочная 90%, медь (II), нитрата тригидрат (раствор для наружного применения в ампулах 0,2 мл).
Другие виды лечения: не проводятся.
Хирургическое вмешательство, оказываемое в стационарных условиях: не проводятся.
Профилактические мероприятия:
• Больные должны получить четкую информацию, желательно в письменном виде, о причине заболевания, результатах лечения и возможных осложнениях.
• Регулярное проведение цитологического исследования для своевременного выявления и лечения предрака шейки матки всем женщинам, ведущим половую жизнь (через 3 года после начала половой жизни, согласно североамериканским рекомендациям, и с возраста 25 лет, согласно европейским рекомендациям);
• Разъяснительная работа с пациентов, страдающим аногенитальными бородавками об имеющихся факторах риска: большое число половых партнеров; раннее начало половой жизни, длительный прием пероральных контрацептивов (более 5 лет); большое число беременностей; другие ИППП (вызванные Chlamydia trachomatis, вирусом простого герпеса типа 2, ВИЧ);
• Массовая профилактическая пропаганда, предусматривающая понятие личной и общественной профилактике ИППП через средства массовой информации, памятки и мультимедийные программы;
• Индивидуальные консультации и профилактические беседы с родителями и учащимися старших классов по вопросам межличностных отношений, полноценной информации о сексуальных отношениях, последствий раннего начала половой жизни, нежелательной беременности, разъяснение правил безопасного секса (применение презерватива);
• В кабинетах приема врачей дерматовенерологов, акушер-гинекологов, урологов, кабинетах профилактических осмотров на предприятиях, учебных организациях консультирование по способам предотвращения или снижения риска инфицирования гонококковой инфекцией и другими ИППП;
• Подготовка волонтеров, учащихся образовательных учреждений для проведения бесед о безопасном поведении и распространении литературы информационно-образовательного характера по вопросам профилактики ИППП.
Наблюдение и лечение в течение от 1 до 6 месяцев, с последующим снятием с учета при полном разрешении процесса.
Женщинам с наличием онкогенных типов ВПЧ необходимо проводить цитологическое и кольпоскопическое обследование (при наличии показаний - консультирование у соответствующих специалистов и дополнительное обследование).
Читайте также:

