Из за чего появляется эпидермис у ребенка
Обновлено: 27.04.2024
Как устроена наша кожа и из-за чего возникает болезнь, при которой кожа становится очень хрупкой и может повредиться от любого прикосновения? Как живут люди, которых называют «бабочками», и чем медицина может им помочь?
Вместе с информационно-просветительским гуманитарным проектом «12 месяцев» мы продолжаем серию материалов о редких (орфанных) генетических заболеваниях и жизни людей с ними.
Читайте в январе рассказ о буллезном эпидермолизе, который встречается у одного из 100 тысяч человек, а также историю юриста Игоря Чувствинова.
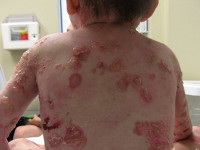
Буллезный эпидермолиз (БЭ) — это группа генетических заболеваний, при которых даже незначительное механическое воздействие на кожу и слизистые оболочки приводит к образованию пузырей. Когда эти пузыри разрываются, на их месте остаются болезненные раны, которые быстро инфицируются и с трудом поддаются лечению.
Болезнь сильно снижает качество жизни людей и требует сложного и дорогостоящего ухода. Нередко проявления заболевания выражены настолько, что пациенты полностью зависят от своих близких.

Источник: сайт фонда «Дети-бабочки»
Точно посчитать частоту встречаемости буллезного эпидермолиза сложно. По данным Национального института здоровья США, заболеваемость БЭ составляет примерно 1 случай на 100 тысяч человек в общей популяции и почти 2 случая на 100 тысяч новорожденных. В России, по оценкам фонда «Дети-бабочки», который помогает детям с буллезным эпидермолизом, с этим заболеванием проживает около 2000-2500 человек.
Почему возникает и как проявляется буллезный эпидермолиз?
Кожа человека состоит из нескольких слоев клеток — кератиноцитов. Они соединяются и удерживаются вместе с помощью специальных белков, основные из которых — это кератины, коллаген, ламинин и киндлин. Мутации в генах, необходимых для их синтеза, приводят к нарушению функции этих белков. Это приводит к тому, что даже при небольшом натяжении или давлении на кожу ее слои отходят друг от друга и в этом месте образуются пузыри.
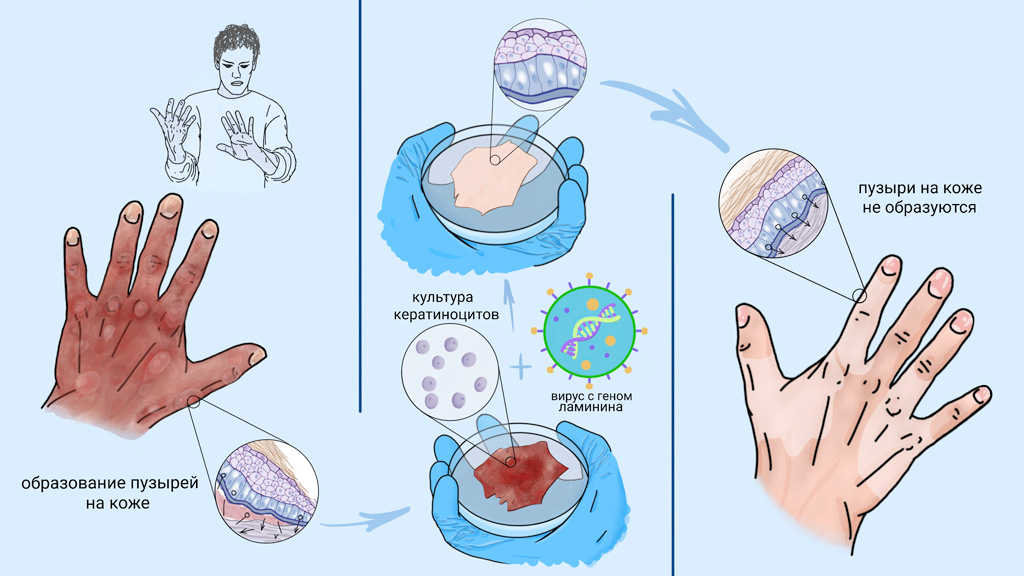
Основные проявления БЭ связаны с кожей, однако болезнь затрагивает весь организм. Так, наиболее часто поражаются слизистые оболочки желудочно-кишечного тракта. В ротовой полости со временем образуются эрозии и пузыри, а в пищеводе — сужения, значительно затрудняющие глотание. Кроме того, нередки случаи нарушения проходимости кишечника, анальных трещин и запоров.
Болезнь поражает и глаза: к ее последствиям относится хроническое воспаление, язвы на роговицах. Способность к самообслуживанию чрезвычайно сильно ограничивает ситуация, когда срастается кожа пальцев.
Еще одна опасность для людей с БЭ — повышенный риск рака кожи, который увеличивается с возрастом.
Можно ли вылечить буллезный эпидермолиз?
Основные способы лечения буллезного эпидермолиза — это ведение образа жизни, уменьшающего вероятность травмирования кожи, и использование специальных дорогостоящих повязок. Однако уже давно у врачей и исследователей появилось желание воздействовать на причину заболевания — неспособность клеток плотно соединяться друг с другом.
Начиная с конца 1980-х годов предпринимались разные попытки лечения, основанные на методах клеточной терапии (то есть терапии стволовыми клетками). Их цель — улучшить течение болезни в тех ситуациях, когда обычное лечение не помогало. Однако в большинстве случаев эффект был выражен слабо и длился очень недолго.
Первым подходом клеточной терапии стала попытка трансплантации пациентам с БЭ кератиноцитов, которые были взяты из непораженных участков кожи. Это дало ограниченный и непродолжительный эффект, который, по-видимому, был обусловлен временным уменьшением воспаления в зоне трансплантации.
Другой подход основывался на внутривенном введении стволовых клеток костного мозга и мезенхимальных стромальных клеток (МСК), способных мигрировать в зоны повреждения. Исследователи предполагали, что эти клетки, трансплантированные от здоровых доноров, синтезируют белки, необходимые для образования нормальной кожи. Однако, как и в предыдущем случае, эффект этого лечения был успешным лишь отчасти.
При использовании стволовых клеток костного мозга наблюдалось временное улучшение течения болезни. Однако несколько пациентов в процессе клинического исследования умерли от осложнений, связанных с подготовкой к трансплантации.
В случае использования мезенхимальных стромальных клеток (МСК) столь драматичных побочных эффектов не было. Но эффект от лечения — ускорение заживления ран и улучшение общего самочувствия — по-прежнему длился не более полугода.
Из-за сложностей при получении стволовых клеток костного мозга и МСК, ученые обсуждают возможность использования индуцированных плюрипотентных стволовых клеток (ИПСК). ИПСК — это любые клетки, которые в лабораторных условиях приводят в т.н. плюрипотентное состояние (когда клетка становится недифференцированной, какой была в эмбриональном периоде развития). Из него они могут стать почти любой другой клеткой, в том числе стволовой клеткой костного мозга, МСК или сразу фибробластом или кератиноцитом. Однако процесс получения клеток из ИПСК пока технически несовершенен, поэтому исследования таких клеток проводятся пока только в условиях лабораторий.
Есть ли надежда на генно-клеточную терапию?
Может сложиться впечатление, что введение стволовых клеток костного мозга и мезенхимальных стромальных клеток (МСК) в системный кровоток малоперспективно из-за технического несовершенства этого подхода и кратковременности терапевтического эффекта. Тем не менее дальнейшие исследования в этом направлении необходимы, потому что на сегодняшний день это единственный подход, потенциально позволяющий действовать на внекожные проявления болезни.

О первом успехе генно-клеточной терапии буллезного эпидермолиза стали говорить в 2006 году, когда группа итальянских исследователей смогла восстановить кожу пациента с пограничным буллезным эпидермолизом. Эта форма заболевания появляется при мутации в гене белка ламинина. Для лечения пациента исследователи выделили из неповрежденных участков его кожи кератиноциты, в которые ввели здоровый ген ламинина. Далее в лабораторных условиях из этих кератиноцитов вырастили тонкие пласты ткани, которые трансплантировали в поврежденные участки кожи. Через полгода кожа в зоне трансплантации не отличалась от нормальной и не требовала повторных вмешательств.
В 2015 году успех этого подхода закрепил опыт по трансплантации практически всего эпидермиса семилетнему мальчику, который к моменту первой трансплантации утратил около 80% кожных покровов.
В результате лечения у пациента сформировалась полностью здоровая и функциональная кожа. Сейчас трансплантированная кожа пациента почти не отличается от здоровой. Он ведет обычную жизнь и даже занимается спортом, хотя до лечения из-за боли практически не мог двигаться, нормально питаться и нуждался в постоянном обезболивании.
-
Сегодня эта технология используется в трех препаратах, проходящих клинические исследования — EB-101, LZRSE-Col7A1 и FCX-007. Другой препарат, проходящий клинические исследования — B-VEC. Его преимущество — возможность непосредственного введения в кожу пациентов, что позволяет миновать затратный по времени этап выделения и выращивания клеток пациента.
26-летний Игорь Чувствинов рассказал, как ему удается учиться, работать, дружить и чувствовать себя счастливым состоявшимся человеком, несмотря на ограничения из-за болезни.
О детстве и постановке диагноза
Дети с буллёзным эпидермолизом нередко имеют слабую кожу уже на момент рождения и получают травмы при родах. Мой случай не был исключением. Но до 3-х лет родителям не понимали, что со мной происходит.
Были две сложности в постановке диагноза: во-первых, врачи первоначально хотели поставить пузырчатку (аутоиммунное заболевание, которое характеризуется появлением пузырей на коже и слизистых оболочках), потому что симптомы этих заболеваний похожи. Во-вторых, врачи принимали проявления болезни за временные явления и ждали, что они пройдут сами, но они не проходили.
Я родился в 1995-м году, и понятно, что всем тогда было не до редких заболеваний. О них не говорили в СМИ, не было профильных фондов. И врачи оказывались в очень сложном положении, видя меня.
На вопрос: «Чем лечиться?» дерматологи отвечали: «Вы столько прожили с этим заболеванием, вы знаете о нем больше, чем я».
О влиянии болезни на жизнь
Я не знаю жизни без этого заболевания, поэтому мне сложно сравнить «до» и «после». Но если смотреть на мою жизнь и жизнь других людей, то, конечно, отличия есть.
Во-первых, я намного чаще наблюдался у врачей.
Во-вторых, точно могу сказать, что мое заболевание повлияло на спектр моих хобби. Я никогда не занимался опасным спортом, не катался на велосипеде, не играл в футбол, не ходил далеко гулять. В детстве это могло быть очень травматичным для моих ног.
Я больше домосед. Заболевание переориентировало меня на книги, фильмы, компьютерные игры и прочее, что не связано с активностью, способной привести к травмам. При этом я довольно общительный человек, поэтому не могу сказать, что болезнь мешала или мешает мне в социализации.
В-третьих, мой диагноз влияет на то, что я ем: я не употребляю продукты, которые могут вызвать аллергическую реакцию. После чего кожа может начать чесаться. И есть риск нарваться на круговорот болячек в природе, когда они уже не заживают, потому что постоянно их расчесываешь. Естественно, что в детстве за этим следили родители, а потом я стал сам видеть связь между употреблением какого-то продукта и последствиями, которые оно вызывает.
И если раньше меня печалило, что мне 14 лет, а я ни разу не пробовал колу, то потом я стал думать: «Ну и хорошо, что не попробовал. А то, кто знает, что было бы?». Я питаюсь, как и остальные члены моей семьи, просто исключив вредные для меня продукты.
Абсолютно все, что связано с применением физической силы, вызывает у меня проблемы. Например, мыть посуду я могу только в перчатках, но на деформированную кисть перчатка не налезает. Если делать это без перчаток, может быть какая-то нехорошая реакция на моющее средство, а кожа на руках будет сохнуть еще сильнее. Я не могу самостоятельно открыть бутылку воды, потому что из-за этого механического воздействия мои ладони травмируются. Я могу открыть не любую дверь. Если дверная ручка шарообразной формы, да ещё и с рельефом, травмы не избежать. Я не могу преодолевать большие расстояния пешком. Чем дольше я иду, тем сильнее это травмирует мои ноги. Даже небольшой выступ на асфальте может быть достаточным для появления раны на стопе. И так со многими действиями.
Но я не совсем беспомощный — с технологиями проблем нет. Я пишу, пользуюсь клавиатурой и мышкой. В работе мне приходится часто и быстро печатать большое количество текста, в том числе на телефоне. С этим я справляюсь.
Об отношении к болезни
Мое заболевание никогда не было для меня чем-то, что заставляло бы меня отчаиваться и падать духом. Скорее, я воспринимал его как само собой разумеющийся факт. Например, как тот, что солнце встает на востоке и заходит на западе.
Я осознаю свои ограничения. Тут вопрос не в том, осознаю ли я их, а в том, как я к ним отношусь. С детства в силу возраста и характера я переживал из-за этого не так сильно, как мог бы. А сейчас мне 26 лет, и я привык к этим ограничениям.
Многие мои сверстники водят автомобиль, а я нет. Когда мне было 18, меня это сильнее трогало, сейчас мне это глубоко индифферентно. Не вожу — и не вожу. Может, и к лучшему. Ни в кого не врежусь и не буду за это привлечен к ответственности. Хорошо, что не ем всякую химозу, зато у меня здоровый желудок. Какое-то такое отношение. С годами стало проще.
Понятно, что некоторые проявления болезни доставляют дискомфорт, но я отношусь к этому со смирением и осознанием того, что если что-то нельзя, то и ладно, живем дальше. С этим можно жить.
И главный вопрос «Как жить?». Отчаявшись? Не ставя перед собой никаких целей? Жить, как получится? Или, даже несмотря на заболевание, стараться чего-то достичь, кому-то помочь? Мне повезло, что сейчас не Средние века, и я вижу много возможностей для самореализации и социализации даже при наличии таких существенных отклонений, как у меня.
О друзьях, учебе и жизни в обществе
Никакого буллинга в мою сторону никогда не было, по крайней мере активного. Я учился в обычной средней общеобразовательной школе, потом поступил в университет. И везде у меня появлялись друзья — общения в моей жизни немало.
Я юрист, сейчас одновременно учусь в аспирантуре и прохожу стажировку в крупной компании. Все выходные и праздники заполняю дополнительной учебой.
Два моих главных хобби с детства — чтение книг и компьютерные игры.
Люблю читать психологов, один из моих любимых — Виктор Франкл. Его «Скажи жизни да» — это, можно сказать, моя настольная книга.
Из последних впечатливших меня книг, — «Игры, в которые играют люди» Эрика Берна. Однако чем старше я становлюсь, тем меньше художественной и больше профессиональной литературы я читаю.
Как я уже говорил, в обычной жизни я испытываю ограничения там, где у других людей их нет. Однако не могу сказать, что испытываю какую-то радость, когда у меня получается что-то, что получается у других. Обычно наоборот: я испытываю радость, когда я делаю что-то, что не могут другие. Вот тогда да! Во многом это касается профессиональных успехов.
О техническом прогрессе, который помогает людям-бабочкам
Кто знает: возможно, лет через 5-10 я и машину смогу водить. Например, еще 5 лет назад у меня не было никакой возможности поставить коронки на зубы. До 8 лет мои зубы в принципе лечить не хотели. «Мы не можем это лечить. Ваш рот плохо открывается. Мы боимся вас травмировать».
Был случай, когда в одной клинике врач выбежала из кабинета с криками: «Я не хочу в тюрьму!». Потому что мое заболевание не только про травмы кожи, но и про травмы слизистых оболочек.
Недавно фонд «Дети-бабочки» обучил врачей в клинике челюстно-лицевой хирургии имени Сеченова. И сейчас мне поставили на некоторые зубы коронки, появились технологии, которые это позволяют. Это та реальность, которая придает мне оптимизм. Технический прогресс на месте не стоит, и он работает на меня.
Однако я бы не согласился участвовать в клиническом исследовании нового препарата от своей болезни. Несмотря на все ограничения, которые у меня есть, я выбираю свою нынешнюю жизнь со всеми неудобствами, а не рискованные методы лечения.
Отдельно я хочу выразить благодарность фонду «Дети-бабочки». Он вносит существенный вклад в мою жизнь и в жизнь других людей с буллезным эпидермолизом — до него нам было намного сложнее.
Благодаря просветительской работе фонда, намного больше врачей знают, что есть такая болезнь. И значит, люди с таким диагнозом могут к ним прийти, быть понятыми и получить помощь.
Буллезный эпидермолиз – группа наследственных заболеваний, которые характеризуются легкой ранимостью кожи, отсюда второе название этих патологий - «механобуллезная болезнь». Основным симптомом служит развитие на поверхности кожных покровов пузырей с серозным содержимым, после чего на их месте возникают долго незаживающие эрозии. Диагностика различных типов буллезного эпидермолиза осуществляется при помощи иммуногистологических и генетических методик, а также на основании данных осмотра пациента и изучения его наследственного анамнеза. Специфического лечения не существует, однако правильная и комплексная симптоматическая терапия может в ряде случаев значительно улучшать состояние больного.
МКБ-10
Общие сведения
Буллезный эпидермолиз – это гетерогенная группа наследственных заболеваний кожи, которые характеризуются образованием пузырей и эрозий в ответ на незначительное механическое воздействие. Впервые данный термин был использован в 1886 году немецким врачом-дерматологом Генрихом Кёбнером, дальнейшие исследования продемонстрировали, что существует множество разновидностей этой патологии. Генетические исследования буллезного эпидермолиза показали, что он может наследоваться как аутосомно-рецессивно, так и аутосомно-доминантно, с ним ассоциированы мутации более чем 10 генов. Существенные различия имеются и в клиническом течении разных типов этого заболевания, встречаемость колеблется в пределах 1:30000-1:1000000.
Патогенез нарушений при буллезном эпидермолизе долгое время оставался малоизученным. Прорыв в этом направлении произошел с внедрением в медицинскую практику электронной микроскопии, которая помогла визуализировать ультраструктуру пораженных тканей кожи. Следующий важный шаг в изучении буллезного эпидермолиза был совершен с открытием иммуногистологических исследований (иммунофлуоресценция). В настоящее время именно эти методики играют важнейшую роль в диагностике данных заболеваний, уступая по точности лишь генетическому анализу. Ввиду того, что методы изучения буллезного эпидермолиза постоянно совершенствовались, претерпевала изменения и классификация форм этой группы заболеваний.

Причины буллезного эпидермолиза
Этиология буллезного эпидермолиза неодинакова у разных типов заболевания, что в некоторых случаях достаточно сильно осложняет диагностику. Простой буллезный эпидермолиз обусловлен мутациями генов KRT5 и KRT14, однако, по данным врачей-генетиков, нарушением структуры этих генов объясняется только 75% случаев заболевания этого типа. При этом в кожных покровах, предположительно, нарушается равновесие в системе «ферменты-ингибиторы», и некоторые белки становятся объектом атаки. При простом буллезном эпидермолизе это могут быть протеины базальной мембраны (альфа6-бета4-интегрин) и белки десмосом базального слоя эпидермиса – десмоплакин, плакофиллин-1. В результате при механическом воздействии происходит выделение ферментов, которые разрушают указанные белки, тем самым провоцируя цитолиз и разрушение структуры эпидермиса, приводя к образованию пузырей.
Причиной развития другой формы патологии – пограничного буллезного эпидермолиза – являются мутации в генах LAMB3, LAMA3 и некоторых других. Большинство из этих мутации наследуется по аутосомно-рецессивному механизму, объектом атаки разбалансированной ферментной системы становятся такие протеины, как коллаген 17-го типа и ламинин-332. Эти белки участвуют в поддержании нормальной структуры нижних слоев эпидермиса, поэтому их повреждение приводит к характерным клиническим симптомам пограничного буллезного эпидермолиза. Помимо легкого образования пузырей и эрозий он характеризуется также повышенной ломкостью кожных покровов и более тяжелым течением.
Дистрофический тип буллезного эпидермолиза обусловлен мутациями в гене COL7A1, которые могут наследоваться как по аутосомно-доминантному, так и аутосомно-рецессивному механизмам. Белком-мишенью при этом выступает коллаген 7-го типа, который отвечает за стабильность структуры других соединительнотканных волокон кожи. Уменьшение количества этого протеина в тканях кожных покровов приводит к легкому развитию высыпаний, эрозий и пузырей, а также нередко сопровождается нарушениями других органов. В частности, дистрофический буллезный эпидермолиз часто приводит к развитию контрактуры суставов, поражение захватывает слизистые оболочки органов дыхательной и пищеварительной систем. На рубцах, которые остаются после заживления эрозий, нередко возникают злокачественные опухоли.
В целом, общий патогенез буллезного эпидермолиза можно свести к нарушению активности некоторых ферментов в тканях кожи. В результате этого разрушаются определенные ключевые структурные белки эпидермиса, дермы или базальной мембраны, что нарушает связи между клетками и приводит к образованию пузырей при механическом воздействии даже незначительной силы. Типы буллезного эпидермолиза отличаются один от другого локализацией пузырьков, видом мутации, что привела к этому заболеванию, и разновидностью белка, который стал объектом атаки ферментов.
Классификация буллезного эпидермолиза
В настоящий момент существуют десятки разновидностей буллезного эпидермолиза, которые достаточно трудно классифицировать в определенные группы. Проблема осложняется еще и тем, что почти за полтора века изучения данной патологии предпринимались неоднократные попытки разделить ее на определенные типы, используя самые современные на тот момент данные. В конечном итоге это привело к некоторой путанице, даже в научной литературе можно найти самые разнообразные варианты разделения буллезного эпидермолиза на разновидности. Наиболее современная классификация этого состояния в дерматологии включает в себя четыре типа заболевания, которые, в свою очередь, делятся на ряд подтипов:
- Простой буллезный эпидермолиз – имеет 12 подтипов, наиболее распространенными из которых являются синдромы Вебера-Коккейна, Кёбнера, Доулинга-Меары. Может наследоваться как аутосомно-доминантно, так и рецессивно, встречаемость составляет 1:100000. Простой буллезный эпидермолиз характеризуется образованием внутриэпидермальных или, реже, субэпидермальных пузырей, так как при этом заболевании поражаются белки эпидермиса.
- Пограничный буллезный эпидермолиз – делится на 2 подтипа, один из которых имеет еще 6 самостоятельных клинических форм. Наиболее тяжелой формой этого заболевания является подтип Херлитца, имеющий крайне высокую смертность. Встречаемость пограничного буллезного эпидермолиза составляет около 1:500000, образование пузырей при нем происходит на уровне светлой пластинки, что и дало ему название «пограничный».
- Дистрофический буллезный эпидермолиз – имеет два подтипа, которые делятся по механизму наследования этой патологии (доминантный и рецессивный подтипы). При этом встречаемость доминантного варианта несколько выше (3:1000000 против 1:500000 у рецессивной формы дистрофического буллезного эпидермолиза). Рецессивная разновидность также имеет несколько клинических форм, наиболее тяжелой из которых является подтип Аллопо-Сименса. При этом варианте заболевания у больных возникают глубокие эрозии, оставляющие после себя шрамы, возможны контрактуры суставов, поражение слизистых оболочек. Образование пузырей при этом происходит в сосочковом слое дермы, что и обуславливает появление шрамов и длительное заживление эрозий.
- Синдром Киндлера, или смешанный буллезный эпидермолиз, является одной из наиболее редких и малоизученных форм данной патологии. Особенностью, которая позволила выделить эту форму в отдельный тип, является образование пузырей во всех слоях кожи – эпидермисе, у светлой пластинке, в дерме. В настоящий момент определен только белок, выступающий в качестве мишени ферментов при смешанном буллезном эпидермолизе – киндлин-1.
Такой тип разделения всех клинических форм буллезного эпидермолиза является в настоящее время общепринятым. Но даже в пределах одного типа наблюдается большое разнообразие клинических симптомов заболевания, что осложняет диагностику и нередко влияет на прогноз патологии. Поэтому на сегодняшний день не прекращаются поиски более структурированной и приемлемой классификации буллезного эпидермолиза.
Симптомы буллезного эпидермолиза
Проявления буллезного эпидермолиза разных типов объединяет одно – развитие пузырей и эрозий в ответ на механическое воздействие на кожу. Различается лишь степень выраженности этих изменений, локализация, время существования и результаты заживления. При локализованной форме простого буллезного эпидермолиза (подтип Вебера-Коккейна) поражения располагаются только на определенном участке тела (руки, стопы). В младенческом возрасте возможна более широкая площадь появления пузырей, но с возрастом их выраженность уменьшается. Напротив, генерализованный подтип Доулинга-Меары характеризуется развитием мелких везикулярных высыпаний на значительной площади тела. Такой тип буллезного эпидермолиза возникает с самого раннего детства и может стать причиной смерти ребенка, итогом разрешения пузырьков может быть гиперкератоз, нарушения пигментации кожи, иногда возникает поражение слизистых.
Пограничная форма буллезного эпидермолиза протекает намного более тяжело, особенно так называемый летальный подтип Херлитца. При этом наблюдается повышенная ломкость кожных покровов, образование большого количества пузырьков, эрозий, на лице и спине часто возникают симметричные грануляции. Поражаются и слизистые оболочки рта, обнаруживается гипоплазия эмали и обусловленный ею тяжелый кариес. Столь тяжелое течение пограничного буллезного эпидермолиза часто становится причиной летального исхода в первые годы жизни. У выживших больных во взрослом возрасте формируются контрактуры суставов, поражение почек, потеря ногтей. Более легкая атрофическая форма пограничного буллезного эпидермолиза также характеризуется обширными высыпаниями, после разрешения которых формируются атрофические участки и рубцы. Также она часто приводит к дистрофии ногтей и рубцовой алопеции.
Дистрофический буллезный эпидермолиз практически всегда является генерализованным и поражает обширные участки тела. Доминантный вариант заболевания в целом отличается более доброкачественным течением, образование пузырей и их разрешение происходит медленно, однако большинство больных в конце концов теряют ногти на руках. После заживления эрозий на поверхности кожи формируются заметные рубцы. Рецессивный вариант дистрофического буллезного эпидермолиза, особенно его тяжелый генерализованный подтип, протекает намного тяжелее: помимо высыпаний у больных часто регистрируются псевдосиндактилии, обширные шрамы, потеря ногтей. Возникает поражение костей скелета, на месте заживших шрамов с годами может развиваться плоскоклеточный рак. Проблемой является еще и высокая устойчивость подтипа Аллопо-Сименса к терапевтическим мероприятиям.
Осложнения любого типа буллезного эпидермолиза сводятся к риску развития шока (при обширных поражениях), присоединения вторичной инфекции и спровоцированного ею сепсиса, обезвоживания больных. В большинстве случаев терапевтические процедуры производят только с целью недопущения этих состояний. Вероятность развития осложнений тем выше, чем большую область тела занимают патологические очаги и чем деструктивнее их характер (напряженные пузыри, эрозии, язвы).
Диагностика буллезного эпидермолиза
В настоящее время диагностика буллезного эпидермолиза осуществляется путем осмотра кожных покровов пациента, с помощью проведения иммуногистологических исследований и генетических анализов, в некоторых случаях производят изучение наследственного анамнеза. При осмотре кожных покровов специалист также может произвести диагностические тесты – механически воздействовать на кожу пациента и спустя время оценить результаты. Развитие на этом участке характерных для буллезного эпидермолиза пузырей или эрозий говорит в пользу наличия данного заболевания. На следующих этапах диагностики производят более точное определение формы патологии.
Иммунофлуоресцентный анализ при буллезном эпидермолизе осуществляется при помощи моно- и поликлональных антител, имеющих сродство к основным белкам эпидермиса, светлой пластинки и верхних слоев дермы. Это позволяет оценить количество того или иного белка, что, в свою очередь, говорит о ферментной активности тканей. Уменьшение количества того или иного белка свидетельствует о его низком выделении или же ускоренном разрушении. Снижение концентрации ключевых протеинов на определенных участках позволяет определить уровень развития пузырей на самом раннем этапе, что уже помогает с высокой долей вероятности определить тип буллезного эпидермолиза. Точку в диагностике этого состояния ставит генетический анализ методом прямого секвенирования генов, которые ассоциированы с тем или иным типом заболевания. Такой многостадийный подход к диагностике буллезного эпидермолиза обеспечивает высокую точность.
Значительно упростить диагностику этого заболевания позволяет изучение наследственного анамнеза пациента, по которому можно выявить его кровных родственников с такой же проблемой. Кроме того, если у кого-то из родных имеется буллезный эпидермолиз, имеет смысл производить пренатальную генетическую диагностику, что позволит выявить наличие данной патологии на ранних этапах развития плода. Дифференциальную диагностику осуществляют с истинной пузырчаткой, некоторыми формами буллезного пемфигоида, приобретенным буллезным эпидермолизом (который является не наследственным, а аутоиммунным заболеванием).
Лечение буллезного эпидермолиза
Специфического лечения этого заболевания не существует, все терапевтические процедуры сводятся к предупреждению развития осложнений и уменьшению выраженности пузырьков и эрозий. В случае тяжелых форм буллезного эпидермолиза назначают преднизолон. Из наружных терапевтических манипуляций производят асептическое вскрытие пузырьков, обработку их крышки антисептиками, накладывают гелиомициновую мазь. Наложение повязок нужно производить крайне осторожно, так как давление бинтов может спровоцировать появление новых пузырей. При наличии осложнений (шока, сепсиса) проводят симптоматическое лечение противошоковыми препаратами и антибиотиками. С профилактической целью можно производить облучение кожных покровов ультрафиолетовыми лучами.
Современная генетика и ряд других областей медицины продолжают широкие исследования буллезного эпидермолиза с целью поиска более эффективных методик лечения. Среди основных технологий и методов наиболее перспективными считаются способы с использованием стволовых клеток, белковая и генная терапии. Однако пока ни один из методов не вышел за рамки экспериментов на животных, поэтому буллезный эпидермолиз в настоящее время является неизлечимым заболеванием.
Прогноз буллезного эпидермолиза
Прогноз буллезного эпидермолиза чаще всего неопределенный, так как зависит от множества факторов и обстоятельств – типа заболевания, наличия или отсутствия у больного сопутствующих нарушений, его образа жизни. Например, локальный подтип простого эпидермолиза чаще всего имеет доброкачественное течение и редко создает угрозу жизни пациенту. Тогда как подтип Аллопо-Сименса имеет очень высокую смертность – как и от кожных проявлений, так и по причине отдаленных осложнений, таких как поражения почек и органов ЖКТ, а также развития плоскоклеточного рака кожи. Больные с такой проблемой должны бережно относиться к своей коже, не забывать про антисептическую обработку эрозий и других поражений, избегать занятий травмирующими видами спорта и иной деятельностью такого рода.

Кожа ребенка, как и взрослого человека, состоит из эпидермы, дермы (собственно кожи) и гиподермы (подкожной клетчатки). Однако по своим морфологическим и функциональным особенностям она отличается значительным своеобразием, особенно у детей раннего возраста.
Хороший детский дерматолог Москва — поликлиника «Маркушка».
Эпидермис имеет очень тонкий роговой слой, состоящий из 2-3 рядов слабо связанных между собой и слущивающихся клеток, и активно разрастающийся основной слой. Основная перепонка, разделяющая эпидермис и дерму, у детей раннего возраста недоразвита, рыхла, вследствие чего при патологии эпидермис может отделяться от дермы пластами (десквамативная эритродермия). Для детской кожи особенно характерно хорошее кровенаполнение, связанное с густой сетью широких капилляров, что придает кожным покровам вначале ярко-розовый, затем нежно-розовый цвет.
Дерма состоит из сосочкового и ретикулярного слоев, в которых слабо развиты эластические, соединительнотканные и мышечные элементы.
Сальные, потовые железы у ребенка, волосы на голове новорожденных детей
Сальные железы у ребенка хорошо функционируют уже внутриутробно, образуя творожистую смазку, покрывающую его тело при рождении. У новорожденных и детей 1-го года жизни на коже лица заметны желтовато-белые точки — избыточное скопление секрета в кожных сальных железах. У детей, предрасположенных к экссудативному диатезу, на щеках образуется тонкая, так называемая молочная корка, а на волосистой части головы — гнейс (жирная себорея).
Потовые железы у новорожденных сформированы, но в течение первых 3-4 мес. жизни обнаруживается их некоторая функциональная недостаточность, что связано с несовершенством центра терморегуляции.
Волосы на голове новорожденных детей вполне развиты, но не имеют сердцевины, сменяются несколько раз на 1-м году жизни. Кожа на спине и плечах покрыта пушком, более выраженным у недоношенных. Брови и ресницы выражены слабо, рост их усиливается на 1-м году, а к 3-5 годам жизни они становятся, как у взрослых людей. Ногти обычно хорошо развиты и доходят до кончиков пальцев у доношенных новорожденных.
Подкожная жировая клетчатка у ребенка, детей
Состав подкожной жировой клетчатки у детей разных возрастов различен: у детей раннего возраста в ней содержится большее количество твердых жирных кислот (пальмитиновой и стеариновой) и меньше — жидкой олеиновой кислоты, что и обусловливает более плотный тургор тканей у детей 1 -го года жизни, более высокую точку плавления жира и наклонность к образованию локальных уплотнений и отека кожи и подкожной клетчатки с образованием склеремы и склередемы. Важно отметить, что состав подкожного жирового слоя у грудных детей близок по составу к жирам женского молока, поэтому они всасываются, минуя переваривание, в желудочно-кишечном тракте ребенка. Подкожный жир в различных частях тела ребенка имеет разный состав, чем и обусловлены своеобразие распределения и порядок накопления или исчезновения жирового слоя при похудении. Так, при накоплении жира отложение его происходит прежде всего на лице, потом на конечностях, туловище и затем на животе (здесь преобладают жидкие жирные кислоты). Исчезает подкожная клетчатка в обратном порядке.
Особенностью детей раннего возраста является наличие у них скоплений бурой жировой ткани в задней шейной области, супраилеоцекальной зоне, вокруг почек, в межлопаточном пространстве, вокруг магистральных сосудов. У доношенного новорожденного ее количество составляет около 1—3 % всей массы тела. Она обеспечивает более высокий уровень теплопродукции за счет так называемого несократительного термогенеза (не связанного с мышечным сокращением).
Малым количеством жировой клетчатки объясняется большая смещаемость внутренних органов у детей до 5-летнего возраста, так как только к этому возрасту увеличивается количество жира в грудной, брюшной полостях, в забрюшинном пространстве. Жировые клетки у детей раннего возраста мельче и содержат ядра, с возрастом они увеличиваются в размере, а ядра, наоборот, уменьшаются. Округлость форм тела у девочек обусловлена тем, что более 70 % жировой ткани приходится на подкожный жир, в то время как у мальчиков — лишь около 50 %.
Функции кожи у ребенка, детей: защитная, дыхательная, резорбционная
Функции кожи многообразны, но главная из них — защитная. У детей эта функция выражена слабо, о чем свидетельствуют легкая ранимость кожи, частая инфицируемость из-за недостаточной кератинизации рогового слоя и его тонкости, незрелости местного иммунитета (детский иммунолог — поликлиника «Маркушка») и обильного кровоснабжения. Эти особенности делают детскую кожу легкоранимой и склонной к воспалениям, в частности при плохом уходе (мокрые, грязные пеленки).
Дыхательная функция кожи у детей раннего возраста имеет большее значение, чем у взрослых. Кожа активно участвует в образовании ферментов, витаминов, биологически активных веществ. Тесно связаны между собой выделительная и терморегулирующая функции, которые становятся возможными лишь к 3—4 мес. при созревании нервных центров. До этого возраста плохая регуляция температуры тела связана с большой относительной поверхностью тела, хорошо развитой сетью сосудов, из-за чего новорожденный ребенок, особенно недоношенный, может легко перегреваться или переохлаждаться при недостаточном уходе.
Резорбционная функция кожи у детей раннего возраста повышена (тонкость рогового слоя, богатое кровоснабжение), в связи с чем следует осторожно применять лекарственные средства в мазях, кремах, пастах, так как накопление их может вызвать неблагоприятный эффект. Кожа является органом с многочисленными и разнообразными рецепторами, обеспечивающими осязательную, температурную, поверхностную болевую чувствительность.
Отеки кожи ребенка, детей
При осмотре кожи ребенка, детей обращается внимание на наличие отеков и их распространенность (на лице, веках, конечностях, общий отек или местный, истинный или слизистый).
Причины генерализованных отеков многообразны. К факторам, влияющим на развитие отеков, относятся: повышение гидростатического давления в сосудистом русле, что способствует усиленному пропотеванию жидкости через сосудистую стенку в межклеточное пространство (сердечная недостаточность — консультации детского кардиолога, портальная гипертензия, слипчивый перикардит, тромбофлебит и др.); снижение онкотического давления, обусловленное уменьшением содержания белка в сыворотке крови (нефротический синдром; общие отеки часто возникают при острых и хронических почечных заболеваниях, при сердечной недостаточности).
Развитию общего отека в случае сердечной недостаточности у детей предшествуют отечность нижних конечностей и увеличение печени. По мере развития декомпенсации отеки становятся более распространенными, сочетаются с накоплением жидкости в серозных полостях (плевральной, перикардиальной, брюшной). В отличие от отеков сердечного происхождения отеки при заболеваниях почек сначала возникают на лице, а затем захватывают все новые и новые участки кожи. Особенно массивные отеки наблюдаются при нефротической форме гломерулонефрита. Общие отеки алиментарного происхождения появляются при недостаточности в рационе белковой пищи (преимущественное питание мучной, углеводистой пищей), при общей дистрофии.
Алиментарные отеки могут появляться при тяжелых хронических заболеваниях (циррозе печени), при расстройствах процессов расщепления и всасывания в кишечнике (целиакии, дисахаридазной недостаточности и др.). Безбелковые отеки зависят от гидростатического давления, то есть более выражены в соответствующих частях тела, например, односторонний легочный отек у лежачих больных при вынужденном или предпочтительном положении.
Своеобразный отек кожи и подкожной жировой клетчатки наблюдается при гипотиреозе. Кожа при этом становится сухой и утолщенной, в надключичных ямках в виде «подушечек» располагаются муцинозные (слизистые) отеки. Стероидные отеки возникают при лечении кортикостероидами и АКТГ в высоких дозах, при синдроме Кушинга.
Распространенные отеки наблюдаются при отечной форме гемолитической болезни новорожденных.
Местные отеки, иногда массивные, наблюдаются после укусов насекомых, змей, особенно в тех случаях, когда ребенок имеет аллергическую настроенность (консультация детский аллерголог поликлиника «Маркушка»). Они возникают также вследствие ангионевротических расстройств, типичным проявлением которых является отек Квинке, локализующийся в любом месте: на губах, веках, ушных раковинах, языке, наружных половых органах и т.д. Реже отек Квинке локализуется в области голосовых связок, что приводит к синдрому острого стеноза гортани.
Изолированные отеки в области лица у детей бывают после приступов кашля при коклюше, после интенсивного растирания глаз. Известно, что локальная инфекция в области придаточных пазух носа, зубов, миндалин может вызвать затруднение оттока и застой лимфы в лимфатических узлах угла нижней челюсти и симулировать односторонний или двусторонний отек лица, который исчезает по мере стихания воспалительного процесса.
К редким причинам отека лица относятся начинающийся дерматомиозит, склеродермия и тромбоз кавернозного синуса. Наиболее часто в детской практике встречаются сердечные и почечные отеки.
Здоровые покровы тела мягкие на ощупь, гладкие и чистые. Сухая кожа становится шершавой, утрачивает эластичность, шелушится. Поскольку на таком эпидермисе легко возникают микротрещины, то высока вероятность присоединения вторичной инфекции. Если у ребенка шелушится кожа, то виновниками этого становятся как внешние факторы воздействия, так и различные заболевания.
Причины шелушения кожи у ребенка
Прежде чем приступать к устранению проблемы, важно разобраться в том, почему у ребенка шелушится кожа. В случае младенцев этот процесс может считаться вполне естественным. Иногда у новорожденного даже облезает кожа на стопах, кистях рук, голове. Дерматологи объясняют это тем, что эпидермису грудничка нужно время, чтобы адаптироваться к жизни за пределами утробы матери.


Важно! Физиологическое шелушение возникает спустя первые 24 часа после появления малыша на свет и продолжается на протяжении 3-4 недель.

Но шелушение далеко не всегда является просто физиологическим явлением. У него могут быть следующие причины:
- несоблюдение гигиенических норм;
- реакция на пересушенный воздуха;
- непереносимость мороза и ветра;
- пищевая аллергия или непереносимость отдельных компонентов средств по уходу;
- одежда из синтетических материалов;
- дефицит витаминов А, Е, D;
- врожденные заболевания.
У детей от 1 года и старше при шелушении кожи нередко обнаруживают глистную инвазию. Она провоцирует интоксикацию организма, приводящую к неприятной дерматологической симптоматике. Если ребенок посещает бассейн, любит ходить босиком или у него часто потеют стопы, то шелушение может указывать на наличие грибка.
Основные участки шелушения кожи у детей
Сухая кожа у детей может шелушиться на любом участке тела: руки, ноги (включая стопы), щеки, волосистая часть головы, спина и живот.
Нередко у ребенка шелушится кожа на руках, в частности на пальцах. Обычно это происходит в таких случаях:
- Время года. Чаще всего кожа на руках шелушится зимой или в холодное время года. Морозный ветер сильно сушит кожу малышей. Резкие перепады температуры приводят к утрате влаги и нежелательному шелушению.
- Дефицит витаминов. Зимой и в начале весны практически у всех детей наблюдается дефицит витаминов А и Е. Кожа на руках становится тусклой, утрачивает эластичность, на ней появляется шелушение.
- Чрезмерное мытье рук. Ребенка важно приучить мыть руки после прогулок, после посещения туалета или перед приемом пищи. Но в этом вопросе нельзя доходить до крайностей, чтобы частое мытье не высушило нежную кожу.
- Контакты с химией. Активно провоцируют шелушение кожи рук антисептики в виде спреев, гелей, влажных салфеток, а также использование антибактериального мыла. Также к проблемам с эпидермисом может привести регулярный контакт малыша с некачественными игрушками, окрашенными с использованием агрессивных средств.
Также кожа на руках у детей шелушится при наличии аллергии, глистной инвазии, инфекции, при различных дерматозах, грибковых заболеваниях или патологиях соединительной ткани.
Если у ребенка шелушится кожа на ногах, то причины могут быть в следующем:
- Некачественное нательное белье и обувь. Стопы и ноги шелушатся, если ребенок носит тесную, ненатуральную обувь, синтетические колготки, носки. Они не позволяют коже «дышать». Особенно от этого страдает область между пальцами.
- Неправильный уход. Сухость и шелушение ног может возникать из-за повышенного содержания хлора в проточной воде, которой малышу моют ноги. Чтобы это предотвратить, после водных процедур полезно наносить на стопы увлажняющие, питательные средства.
- Аллергические реакции. Нередко шелушение провоцируется аллергией на стиральный порошок, который используют для носков или колготок, а также на детские уходовые средства и на некоторые продукты питания.
- Гиповитаминоз. Недостаток витаминов A, E и D приводит к шелушению стоп у ребенка. С этим чаще сталкиваются дети младше 5 лет.
- Грибковая инфекция. Нередко шелушение является единственным симптомом, поэтому родители даже не могут предположить, что это грибок. Все начинается с локализации между пальцами, но без своевременного лечения распространяется дальше.
- Нарушенная микрофлора. При дисбактериозе кишечник плохо переваривает пищу и слабо усваивает продукты. В результате начинается шелушение кожи на ногах.
- Гельминты. При продолжительном шелушение стоп можно заподозрить наличие паразитов. Если в организме присутствуют гельминты, то может развиться дисбактериоз, аллергическая реакция или снижение защитных сил организма, что легко приводит к появлению шелушений.
Нередко шелушение и другую негативную симптоматику на коже провоцируют инфекции и серьезные дерматологические проблемы.
Если у ребенка шелушится лицо и преимущественно кожа щек в зимнее время, то скорее всего это связано с реакцией на мороз и ветер. При правильно подобранном уходе эта проблема быстро решается. Но такая локализация шелушений в другое время года может указывать на наличие серьезного дерматологического заболевания (атопический дерматит, ихтиоз).
Голова
Возможные причины появления шелушения на голове:
- сухость кожи, вызванная частыми гигиеническими процедурами;
- аллергия на уходовые средства;
- аллергия на продукты питания;
- стрессовые ситуации.
У новорожденного эпидермис интенсивно обновляется, поэтому шелушение кожи головы может быть вполне естественным. Но если этот процесс наблюдается длительно и доставляет сильный дискомфорт ребенку, то нельзя медлить с обращением к профильному специалисту.
Спина и живот
Стянутые, сухие, шелушащиеся кожные покровы на теле (живот, спина, грудь) также могут быть признаком банальной нехватки витаминов, сухого воздуха или аллергической реакции на стиральные порошки или синтетическую одежду. Однако такая локализация шелушений может указывать также на наличие дерматита и других заболеваний.
Дифференциальная диагностика
Шелушение — это очень распространенный симптом при многих дерматологических заболеваниях. Для постановки точного диагноза врач исключает все внешние факторы воздействия и учитывает сопутствующие симптомы. В ходе диагностики исключают или подтверждают следующие заболевания:
- Атопический дерматит. На разных участках кожного покрова образуется много очагов воспаления. Ребенок постоянно испытывает зуд. В острой фазе элементы становятся ярко-красными, присутствуют чешуйки, бляшки. В фазе неполной ремиссии обнаруживается сыпь телесного цвета. Эти участки кожи очень сухие и шелушатся.
- Ихтиоз (диффузная кератома). Заболевание кожи, для которого характерно нарушение процесса ороговения. Сухая кожа шелушится, а в тяжелых случаях патологического процесса на ней образуются чешуйки. Такое заболевание может быть врожденным или приобретенным.
- Себорейный дерматит. У 50 % новорожденных на коже головы обнаруживают красноватые или желтые чешуйчатые пятна. Также нередко появляются специфические «молочные корочки». При себорейном дерматите у более старших детей довольно часто присутствует перхоть.
- Эксфолиативный кератолиз. При данной патологии имеются симметричные очаги шелушения на ладонях, поверхности пальцев или на стопах. Перед отшелушиванием на коже появляются пузыри, заполненные воздухом. Эта патология особенно усугубляется в летнее время у детей с повышенной потливостью рук.
Врач тщательно расспросит родителей с целью сбора анамнеза и произведет физикальный осмотр. Также он порекомендует выполнить гистологический анализ образца кожных покровов.
Дополнительно обследование может включать следующее:
- анализ крови, с целью исключения инфекционной патологии;
- анализ кала, чтобы исключить наличие паразитов;
- обследование у нескольких смежных специалистов.
Как устранить шелушение кожи
В зависимости от поставленного диагноза, врач составит индивидуальную схему лечения. С учетом выявленного заболевания и тяжести патологического процесса, ребенку назначают:
наружные лекарственные средства;
системные препараты;
физиотерапевтические процедуры;

специальную диету.
Если шелушение вызвано не внешними факторами, а внутренними заболеваниями, то от этого неприятного симптома удастся избавиться, если излечить основную патологию или добиться стойкой ремиссии. Шелушения перестают беспокоить, когда удается избавиться от гельминтов, нормализовать микрофлору, устранить грибковую инфекцию или восполнить нехватку витаминов.
Также может понадобиться пересмотреть рацион и гардероб ребенка, отказаться от определенных уходовых средств и бытовой химии. Полезно позаботиться о том, чтобы в помещении, где чаще всего находится малыш, было достаточно влажно.
Как ухаживать за кожей
Ежедневный уход за кожей малышей включает: умывание лица, мытье рук, подмывание интимных зон, а также полноценное купание. В случае последнего важно придерживаться таких правил:
- Не купать ребенка, если у него повышена температура, имеются на кожных покровах гнойнички или открытые раны.
- Использовать для гигиенических процедур мягкую, фильтрованную воду, очищенную от хлора.
- Контролировать, чтобы вода не была горячей. Оптимальная температура — 34-37° С.
- Не использовать ежедневно обычные средства для купания, которые легко нарушают гидролипидный слой кожи малыша.
- Использовать мягкие полотенца для аккуратного промакивания излишков влаги на теле. Растирать кожу ребенка не следует.
- В ближайшие 3-5 минут после водных процедур наносить на кожу увлажняющее средство.
Для новорожденных важно выбирать средства с деликатными формулами, которые одобрены дерматологами и педиатрами. В зимнее время нужно использовать защитные кремы или эмоленты. Наносить их полезно за 20-30 минут до выхода из дома, чтобы защитить лицо и руки малыша от обветривания.




Важно! Для летнего периода необходимо подобрать эффективные солнцезащитные средства с учетом возраста ребенка.

Профилактика
С целью профилактики шелушения на кожных покровах, полезно придерживаться таких рекомендаций:
- перед прогулками в холодное время года наносить на кожу защитные средства;
- в гардеробе малыша отдавать предпочтение одежде из натуральных тканей;
- подбирать бытовую химию (порошки, ополаскиватели, средства для мытья посуды) с более щадящими составами, подходящими для детей;
- не купать грудничков и детей постарше в горячей воде;
- контролировать, чтобы ребенок выпивал за день достаточное количество воды;
- исключить из рациона потенциальные аллергены;
- регулярно восполнять дефицит витаминов.
С целью профилактики шелушений также полезно завести дома гигрометр и увлажнитель воздуха, чтобы регулярно контролировать уровень влажности, особенно в отопительный сезон.
Нужно ли обращаться к врачу
Новорожденного обязательно нужно показать врачу в таких случаях:
- малышу уже пошел второй месяц, а шелушений меньше не становится;
- шелушения неравномерные, присутствует несколько очагов, где процесс протекает особенно остро;
- резко усилилось шелушение без введения нового прикорма, смены одежды или других изменений в жизни малыша;
- помимо шелушения у грудничка появляются: красные пятна, зуд, высыпания и подобные им дерматологические дефекты.
Последний пункт относится также к детям постарше. Если помимо шелушения появляются другие настораживающие симптомы, то медлить с визитом к врачу не следует.
Правильный уход за кожей
В борьбе с шелушениями важную роль играют эмоленты, косметические продукты, сочетающие в себе эффективные смягчающие, увлажняющие, регенерирующие и антиоксидантные компоненты.. Подходящие для любого возраста эмоленты можно подобрать в серии средств Эмолиум. Они предназначены для ежедневного ухода за самой требовательной (сухой, чувствительной, раздражённой, атопичной) кожей взрослых и детей. . Косметические средства Эмолиум разработаны совместно с дерматологами и педиатрами и представлены 3мя сериями для различных состояний кожи.
Читайте также:


