Из-за чего может быть красные полоски под глазом
Обновлено: 19.04.2024
Наша кожа одной из первых реагирует на любые негативные изменения в организме. Чем чувствительнее кожный покров, тем быстрее и ярче на нем появляются признаки какого-либо заболевания. Наиболее тонкий слой кожи располагается в области вокруг глаз. Как правило, кожа в этом месте однородного цвета на тон светлее или темнее основного цвета кожи лица. Но иногда под глазами или вокруг них появляются красные пятна, которые могут сигнализировать о ряде заболеваний органов зрения или всего организма в целом.
Причины возникновения красных пятен под глазами
Вызвать появление красных пятен вокруг глаз могут разные факторы, среди которых выделяют:
- Стресс, недосып и нервное напряжение. При нормализации режима дня и восстановлении эмоционального состояния покраснения исчезают
- Дерматологические проблемы. Например, при экземе и дерматите кожа вокруг глаз не только краснеет, но и шелушится, а также может, покрывается коркой.
- Заболевания почек — камни, почечная недостаточность и другие патологии дают о себе знать появлением мешков, отеков, а также покраснений или потемнений под глазами
- Воспалительные процессы — абсцессы и флегмона (гнойное воспаление). В таких случаях покраснение сопровождается повышенной температурой тела
- Аллергическая реакция, при которой помимо покраснения появляется еще и зуд
- Авитаминоз и нездоровый образ жизни: малоподвижность, недостаточность воздуха, неправильное питание и вредные привычки нередко способствуют ухудшению состояния кожи
- Врожденные кожные аномалии.
Не забывайте, что установить истинную причину заболевания и помочь избавиться от неприятных симптомов может только профильный специалист.
Диагностика и лечение красных пятен
Чаще всего пятна вокруг глаз появляются внезапно — сначала они могут быть розовыми, но потом активно прогрессировать и становится краснее. Обращаться к врачу стоит сразу при обнаружении бледных пятен — не ждите, пока они станут ярко выраженными.
Обычно при данном симптоме врачи назначают общий анализ крови, УЗИ внутренних органов, тест на аллергическую реакцию и соскоб кожи для оценки состояния эпидермиса. При необходимости могут быть назначены обследования у дерматолога, эндокринолога, невропатолога или гастроэнтеролога.
В Глазной клинике доктора Беликовой вы получите качественную, быструю и эффективную медицинскую помощь. У нас работают врачи-офтальмологи с большим опытом в диагностике и лечении заболеваний органов зрения различной степени сложности.
Ангиоидные полосы (АП) – редкая, очень специфическая патология сетчатки. При офтальмоскопии она визуализируется как ретинальные сосуды, под которые маскируются линейные трещины в мембране Бруха.
Ангиоидные полосы сетчатки могут быть, как симптомом некоторых заболеваний глаз (генерализованного эласторексиса, дистрофии или синдрома Гренблада-Страндберга, дистрофического эластоза, эластической псевдоксантомы), так и самостоятельной аномалией.
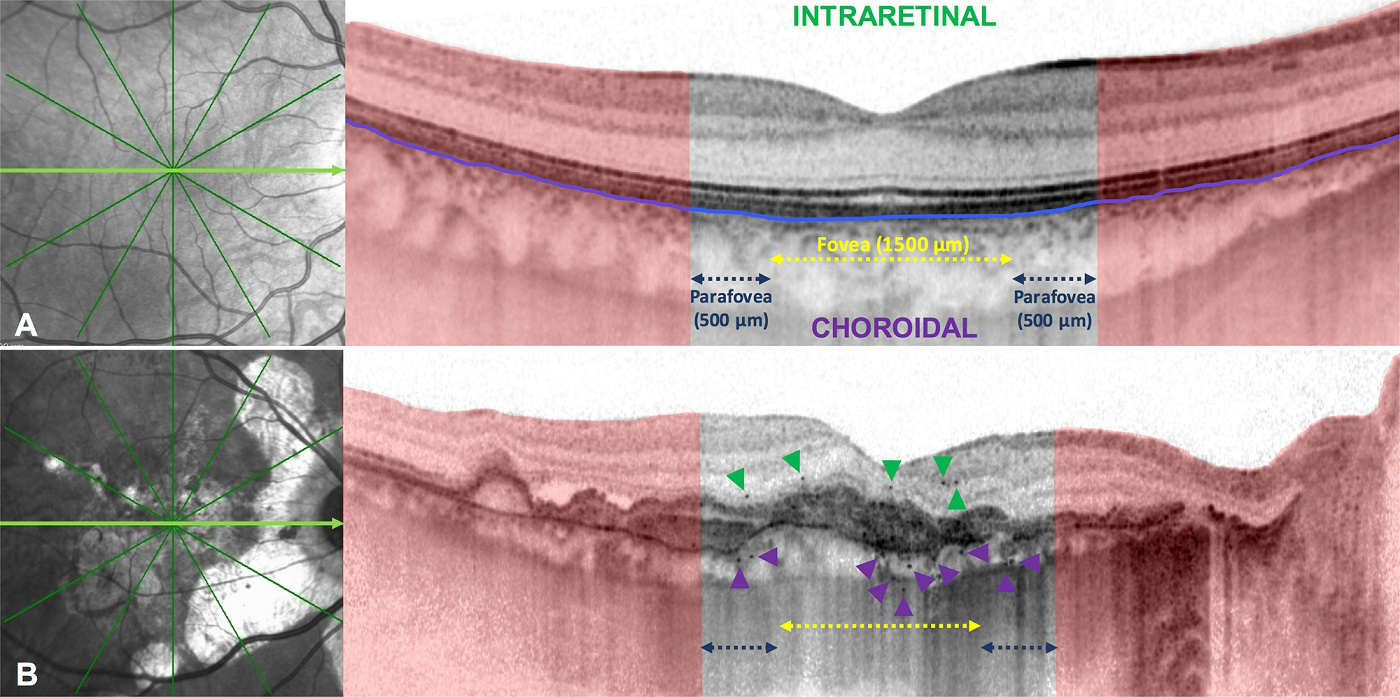
Наиболее часто ангиоидные полосы сетчатки – признак генерализованного эласторексиса . Это наследственное системное заболевание кожи, сопровождающееся поражением стенок сосудов сетчатки глаз. АП выявляются почти у половины больных с этой патологией, причем в 70% случаев они становятся причиной потере центрального зрения.
Полосы сетчатки нередко сопровождают и системный эласторексис, который иначе называется дистрофией (синдромом) Гренблада-Страндберга. Иногда, данный симптом выявляется при серповидно-клеточной анемии и болезни Педжета.
О патологии
В 1889 году офтальмологом Дойном было сделано первое описание АП, а позднее специалисты Гренбладт и Страндберг доказали их прямую связь с эласторексисом. Данное заболевание проявляется поражением эластической составляющей кожи, из-за недостаточности выработки ко-ферментов, подавляющих эластазу.
Заболевание настолько редко, что изучить его в полной мере не представляется возможным. Сегодня существуют только описания спорадических и семейных случаев патологии.
По существующим данным, эласторексис, обычно имеет генерализованную форму. При этом, зонами поражения становятся сосуды сердца, мозга, ЖКТ. Нередко, одним из проявлений болезни становятся рецидивирующие или профузные кровотечения. Кроме того, болезнь протекает на фоне облитерирующего эндартериита.
Предположительно, провоцирующими манифест заболевания причинами становятся эндокринные нарушения, в числе которых: сахарный диабет, аномалии щитовидки и/ или гипофиза. Спусковым механизмом, при этом, по мнению специалистов, нередко выступают: беременность, инфекционные процессы, патологии хронического характера, травмы, паразитарные инвазии.
При всей редкости эласторексиса (1:160 000 в популяции), сегодня выявлены рецессивные и доминантные типы этого заболевания, сопровождающиеся различными патологиями:
- Тип 1. Эластическая доминантная псевдоксантома. Заболевание сопровождается утолщением кожи, появлением эффекта апельсиновой корки и стрий; оболочки мозга, артерий и сосуды подвергаются кальцификации; в ЖКТ возникают кровотечения.
- Тип 2. Эластическая доминантная псевдоксантома. Заболевание сопровождается утолщение кожи, ее сетчатостью, желтушностью и ухудшением эластичности; возникает миопия, склеры приобретают голубой окрас; небо становится высоким, арочного типа. В эластических волокнах определяются небольшие островки кальцификатов при лабораторных исследованиях. Встречаемость формы в 4 раза выше, первого доминантного типа.
- Тип 1. Эластическая рецессивная псевдоксантома. Заболевание сопровождается утолщением кожи, появлением эффекта апельсиновой корки и стрий; оболочки мозга, артерий и сосуды подвергаются кальцификации; в ЖКТ возникают кровотечения; возможны кардиомиопатия и митральный стеноз. Эластическая кожная ткань фрагментирована, что видно по результатам лабораторных исследований.
- Тип 2. Эластическая рецессивная псевдоксантома. Крайне редкое заболевание, которое сопровождается уплотнением кожи и ее утолщением; стрии и изменения сосудов не выявляются.
Сделавший первое описание ангиоидных полос сетчатки Дойн связывал возникновение их с разрывам пигментного эпителия. А Коффер, разрабатывавший эту тему в 1917 году, относил их к нюансам, возникающим при разрывах мембраны Бруха.
Электронная микроскопия АП обнаруживает дефекты эластического слоя в мембране Бруха. После набухания эластина, он расщепляется и в недалеком будущем происходит его полная деструкция. Волокна эластина превращаются сначала в глыбки, а после распадаются на зерна. Возникающие в них отложения солей кальция, становятся причиной разрывов мембраны Бруха.
Одновременно с этим, в слое пигментного эпителия сетчатой оболочки происходят патологические изменения и возникает атрофия капилляров хориоидеи. Иногда из-за выхода экссудата или крови развивается отслойка пигментного эпителия.
Для заболевания характерно двустороннее поражение глаз, однако, патологический процесс протекает с разной степенью выраженности.
При диагностической офтальмоскопии ангиоидные полосы сетчатки визуализируются «дорожками сосудов», которые окружают диск зрительного нерва. Кольцами или полукольцами, они радиально расходятся от ДЗН на различное расстояние. При этом, видимый сосудистый рисунок, образует своеобразное «дерево», окружающее диск зрительного нерва.
Ход сосудов сетчатки находящихся над ангиоидными полосами, остается прежним. АП визуализируются бледно-розовыми, с неровными краями, хотя в некоторых случаях, их цвет может быть значительно темнее - буро-коричневым. По контуру полос отчетливо виден зазубренный зигзаг, а диаметр их составляет 1 - 2 диаметра крупной ретинальной вены.
Происхождение кровоизлияний - хориоидальное или ретинальное (редко). Нечасто отмечаются сформированные очаги по типу дистрофии Кунта – Юниуса.
Ангиоидные полосы, выявляемые у больных молодого возраста, имеют светло-розовый тон, слегка контрастирующий с общим тоном сетчатки. Их протяженность не достигает макулярной зоны. Зрение остается в норме (1,0). С возрастом АП все больше контрастируют с фоном сетчатки, возникает пигментация, полосы постепенно становятся бурыми, их размеры увеличиваются, возникают разветвления. В сетчатке и хориоидее происходят патологические изменения, которые распространяются на область ангиоидных полос и по всему глазному дну.
Классификация
Единой классификации заболевания нет. Шульпина Н. Б. и соавторы предложили подразделять его по признакам в соответствии со стадиями течения:
- Стрии, окружающие ДЗН;
- Стрии в макулярной области, развитие кровоизлияний;
- Глыбки пигмента, рубцевание, атрофия хориоидеи.
Мизгирева А. П. предложила классифицировать патологию в соответствии с типом изменений в центральной зоне:
- Очагово-диффузная сухая хориоретинальная неосложненная дистрофия. Заболевание является вялотекущей атрофией капиллярного слоя хориоидеи. Патология протекает на фоне вторичных изменений в пигментном эпителии наружных слоев сетчатой оболочки. Она не сопровождается внутриглазными кровоизлияниями, макулярным отеком и снижением зрительной функции.
- Влажная осложненная хориоретинальная дистрофия. Ее течение сопряжено с возникновением субретинальной неоваскулярной мембраны, ростом новообразованных аномальных сосудов, разрывами мембраны Бруха, повторяющимися кровоизлияниями, макулярным отеком, отслойкой пигментного эпителия и нейроэпителия. Аномальные новообразованные сосуды имеют капиллярное происхождение. Сначала они появляются в наружных слоях сетчатки, пройдя сквозь стекловидную пластинку, а позже обнаруживаются и в ее внутренних слоях. Течение заболевания осложняется возникновением кровоизлияний и отеком, спровоцированным транссудатом, который обусловлен поражением хориокапилляриса без изменения сосудов. Заболевание часто рецидивирует, острота зрения снижена. Для рецидивов характерно возникновение глиальных элементов, трансформирующихся в глиальные очаги. Эти очаги имеют, в некоторых случаях, вид псевдотуморозных образований по всей площади макулы и проминируют. В результате обострения всегда образуется рубец в фовеальной области, который ухудшает центральное зрение.
Существуют данные о переходе первого типа заболевания в второй, что обусловлено возрастом. Провоцирующим переход фактором, обычно становятся тупые травмы органа зрения.

Диагностика
Постановка диагноза базируется на клинических признаках и картине заболевания. Когда диагностика затруднительна, необходимо гистологическое исследование кожных поражений (очагов распада, дистрофии, инфильтрации).
Много необходимой информации дает метод флюоресцентной ангиографии. В ранних фазах болезни, она обнаруживает гиперфлюресценцию четких дорожек с зазубренными контурами. Пик гиперфлюоресценции, при этом, относится к артерио-венозной фазе, держится длительно и ослабевает к концу процедуры.
Время фаз кровообращения сетчатки (артериальной, венозной), ее перфузии, обычно не изменено. Правда, в большинстве случаев время ранней венозной фазы и перфузии становится длиннее.
При неосложненных формах болезни, выхода флюоресцеина из ретинальных сосудов не отмечается. Но общая картина ангиоидных полос при исследовании глазного дна очень специфична, что бывает достаточно для точного диагноза.
Лечение
Специалисты склонны считать лечение АП неэффективным, поэтому какой-то специфической терапии не существует. Определенный положительный эффект дает применение терапевтических доз адренокортикотропина и преднизолона.
Также врачи рекомендуют принимать антиоксиданты (эмоксипин, токоферол), назначают внутрь глаза этамзилат инъекционно, проводят физиотерапевтиеские мероприятия (электрофорез с йодистым калием и цистеином), выполняют аргоновую коагуляцию трещин мембраны Бруха.
При возникновении геморрагий, целесообразно применение гемостатических и противоотечных препаратов, рассасывающих средств.
Кроме того, необходима профилактика явлений атеросклероза, усугубляющих патологический процесс.
Больные в обязательном порядке должны вставать на диспансерный учет у следующих специалистов: офтальмолога, дерматолога, терапевта.
Для людей с ангиоидными полосами сетчатки в нашей клинике предусмотрена услуга динамического диспансерного наблюдения. Это возможно благодаря безусловному опыту работающих здесь специалистов, а также собранной здесь новейшей диагностической аппаратуре, способной выявить даже самые незначительные изменения на глазном дне.
При необходимости такие больные получат всю необходимую терапевтическую помощь в соответствии с высокими мировыми стандартами, медикаментозного и хирургического лечения патологий сетчатки.
«Летающие мушки» перед глазами или плавающие помутнения – это чёрточки или пятнышки небольшого размера, которые образуются в поле зрения человека. Они легко обнаруживаются, при направлении взгляда на какой-нибудь однородный светлый фон, например, на небо или белые поверхности. Само по себе это явление не является вредным и не ухудшает зрение, хотя мушки в глазах могут доставлять некоторый дискомфорт или раздражение. Довольно редко, но все же случается большое помутнение, вследствие которого при определенном освещении может проявляться некоторое затемнение зрения, но оно незначительно.

Нужно сказать, что после появления размер мушек может сильно уменьшиться через несколько месяцев. Офтальмологическая помощь требуется только в очень редких случаях. Чаще всего человек очень быстро привыкает к «летающим мушкам» и перестает обращать на них внимание.
Признаки
Мушки обычно перемещаются в соответствии с движением глазных яблок. Если попытаться сфокусироваться на них, то они исчезают из поля зрения.
Мушки перед глазами различаются по форме:
- в виде серых и чёрных точек;
- в виде крупитчатых или полупрозрачных нитевидных полосок;
- в виде колец;
- в виде кривых линий;
- в виде паутинок.
Физически летающие мушки остаются в стекловидном теле глаза, перемещаясь из поля зрения, и сами собой исчезают крайне редко.
Причины появления мушек перед глазами
Почти всегда мушки перед глазами появляются вследствие возрастных изменений. Пожилые люди старше 50 лет, особенно страдающие близорукостью, находятся в группе риска.
С возрастом происходит распад отдельных составляющих стекловидного тела глаза, а также разрыв коллагеновых волокон. Может происходить накапливание лоскутов и обрывков, вследствие чего происходит уменьшение количества света, получаемого сетчаткой. Офтальмологи дали этому процессу название – деструкция стекловидного тела (ДСТ). Она то и является основной причиной, по которой возникают мушки в глазах.
Реже мушки перед глазами появляются вследствие:
- травмы глазных структур;
- попадания инородного тела;
- мигренозных приступов;
- отравления некоторыми ядами;
- интраокулярных онкологических заболеваний;
- сахарного диабета (ретинопатия);
- кристалловидных отложений в массе стекловидного тела.
Также причинами, по которым возникает мелькание мушек перед глазами, могут быть серьезные патологии. В случае увеличения количества помутнений, ухудшения периферийного зрения, возникновения вспышек и искр в глазах необходимо как можно скорее показаться специалисту. Это может происходить по причине:
- кровоизлияния в глазные структуры;
- разрывов или отслоения сетчатой оболочки глаза;
- гемофтальма;
- вирусных, аутоиммунных, грибковых поражений сетчатой оболочки и стекловидного тела;
- отслоения стекловидного тела.

Диагностика
Не стоит обращаться за медицинской помощью в случае, если у вас есть несколько мушек или помутнений, которые не вызывают особого дискомфорта.
Симптомы, при которых необходимо обязательно обратиться к врачу:
- количество мушек перед глазами резко увеличилось;
- помимо замутнений возникают вспышки, искры и молнии в глазах;
- летающие мушки появились после глазной травмы или операции на глазах;
- помимо мушек возникают болезненные ощущения в глазах;
- помимо помутнений происходит раздвоение «картинки»;
- резко ухудшилось зрение.
Для точной диагностики в этих случаях необходимо получить консультации офтальмолога и невролога. Кроме того, следует провести обследования при помощи специальных инструментов.
Лечение мушек перед глазами
Метод лечения плавающих помутнений перед глазами зависит от причины их появления. Деструкцию стекловидного тела можно лечить двумя методами:
Лекарственное лечение
На данный момент не существует препаратов, которые могли бы полностью устранить мушки перед глазами. Врач-офтальмолог, как правило, назначает лекарственные средства, которые активизируют процессы метаболизма, например: глазные капли Эмоксипин 1%, Вобэнзим, нейрометаболические стимуляторы (ноотропы), а также различные иммуномодуляторы. Это приводит к тому, что помутнения уменьшаются в размерах. Эту терапию также могут дополнять минерально-витаминные комплексы, содержащие лютеин.

Хирургическая операция
Хирургическое вмешательство, хотя и является весьма эффективным методом, связано с большим риском развития осложнений после операции. Среди них – катаракта, отслойка и разрыв сетчатой оболочки, поэтому его применяют крайне редко, только в очень тяжелых случаях. Мушки в глазах хирургическим путем могут быть устранены двумя методами:
- лазерный витреолизис – точное локальное воздействие лазера на замутненные участки стекловидного тела, которое приводит к их дроблению;
- витрэктомия – полное или частичное удаление стекловидного тела и заполнение появившегося пространства специальным раствором.
Несмотря на то что мушки перед глазами весьма распространены, современная медицинская наука пока так и не разработала единого эффективного и безопасного метода избавления от этой проблемы.
Что такое купероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тюлис Галины Геннадьевны, дерматолога со стажем в 27 лет.
Над статьей доктора Тюлис Галины Геннадьевны работали литературный редактор Маргарита Тихонова , научный редактор Динар Сафин и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Купероз — это заболевание кожи, которое развивается из-за хрупкости капиллярных стенок и локального нарушения кровообращения. Сопровождается нарушением цвета кожи, потерей её эластичности и появлением телеангиэктазий — сосудистых звёздочек или сеточек [1] .
Как правило, купероз не является самостоятельной болезнью. Это симптом, который сопутствует основному заболеванию.
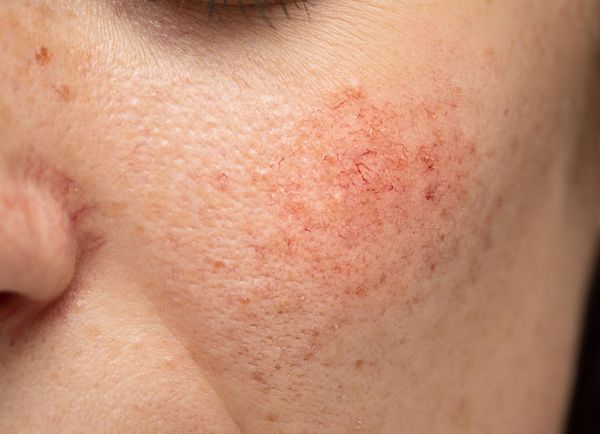
Расширение и ломкость сосудов сосудов происходят по ряду причин. Ими могут быть как внутренние, так и внешние факторы.
Внутренние факторы:
-
— основная причина развития купероза;
- физиологические гормональные изменения — в подростковом возрасте, во время беременности, климакса или при приёме гормональных контрацептивов;
- заболевания яичников, щитовидной и поджелудочной железы;
- заместительная терапия эндокринной патологии [5] ;
- сердечно-сосудистые заболевания ( артериальная гипертензия и атеросклероз );
- заболевания пищеварительной системы (гастрит, дисбактериоз кишечника , болезни печени и поджелудочной железы); и наследственные аутоиммунные заболевания (болезнь Стерджа — Вебера, синдром Луи — Бар, болезнь Рандю — Ослера).
При гормональных нарушениях обособленные частички гормонов вступают во взаимодействие с рецепторными клетками, образуя биологически активные биологические соединения. Эти соединения влияют на стенки сосудов, уменьшают их упругость и эластичность, делая их ломкими.
Во время беременности происходит серьёзная гормональная перестройка организма. Сосуды могут не выдержать такую нагрузку и расшириться. Так как такая перестройка временная, в течение 2-3 месяцев после родов сосуды обычно восстанавливаются. Но из-за развития других заболеваний (например, гипертонии) сужение сосудов после родов может и не произойти.
При наследственных аутоиммунных заболеваниях количество нитевидного белка, придающего упругость и эластичность сосудистым стенкам, уменьшается и сосуды становятся ломкими. Склеродермия сопровождается отторжением соединительной ткани. Это также сказывается на сосудах.
При розацеа поражаются сальные железы, волосяные луковицы и капилляры кожи лица. За счёт стойкого расширения сосудов и прилива крови появляются телеангиэктазии.
Внешние факторы :
- вредные привычки ( курение , злоупотребление алкоголем);
- неправильное питание (употребление большого количества кофе, шоколада, острой и горячей пищи);
- перепады температуры;
- ультрафиолетовое облучение.
Курение влияет на сосуды, разрушая баланс липидов в крови. Липиды — это жиры, которые влияют на обмен веществ у человека. Разрушенные частицы из липидного баланса оседают на сосудистых стенках, закупоривая их просвет. Сердце с возросшей нагрузкой проталкивает кровь по сосудам, в результате в сосудах с венозной и артериальной кровью образуется разное давление, что приводит к расширению капиллярной сети.
Чрезмерное употребление алкоголя также способствует скоплению жиров в сосудистых стенках, а этанол расширяет капилляры. Он снижает давление крови за счёт расслабления сосудистых стенок, тем самым эластичность сосудов теряется и они остаются расширенными.
Люди с чувствительной и светлой кожей наиболее подвержены развитию купероза, особенно под влиянием перепадов температуры и ультрафиолетового излучения. Такая кожа быстро реагирует на внешние факторы, что способствует повреждению стенок сосудов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы купероза
Купероз может проявляться на любых участках кожи, например на ногах, спине или грудной клетке, но чаще — на лице: в области крыльев носа, лба, подбородка и щёк [9] . Это обусловлено эластичностью и небольшой толщиной кожи.
Из-за нарушения целостности сосудистой стенки образуются небольшие кровоизлияния, которые становятся заметны невооружённым глазом. Вначале появляются розово-красные или тёмно-фиолетовые сосудистые звёздочки и сеточки. Их цвет зависит от степени поражения и диаметра сосудов (от 1-2 мм до 4-5 см).
Боль не характерна, но может возникнуть чувство жжения или зуда. При расширении вен на ногах появляется мышечная слабость, тяжесть в конечностях при ходьбе.
На фоне поражения печени может появится зуд. Такой печёночный зуд возникает под влиянием желчных кислот. Они формируются из холестерина в печёночных клетках, после транспортируются вместе с током желчи в желчный пузырь и двенадцатиперстную кишку. При нарушении транспортировки желчных кислот они попадают в кровоток. Кислоты накапливаются в организме, что и приводит к зуду кожи.
При наследственных аутоиммунных заболеваниях соединительной ткани расширение капилляров сопровождается поражением сосудов и неспецифическим воспалительным процессом, который возникает под влиянием множества внешних и внутренних факторов.
Если не заняться лечением, симптомы купероза начинают прогрессировать. Капилляры значительно расширяются, кровь в них застаивается, из-за чего сосуды становятся синюшно-фиолетового цвета. На других участках кожи нарушается приток крови и выработка коллагена, кожа тускнеет, теряет эластичность, становится более дряблой.
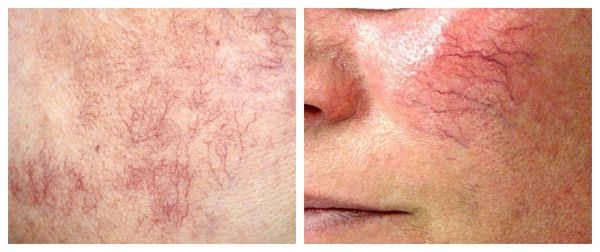
Патогенез купероза
Кожу кровоснабжают поверхностные и глубокие сосудистые сплетения: капилляры, прекапиллярные сосуды, артерии и вены. Поверхностная сосудистая сеть находится в сосочковом слое дермы, глубокая — в нижних слоях дермы и гиподерме (подкожно-жировой клетчатке). Сообщаются эти сплетения при помощи анастомозов — соединений между кровеносными сосудами [2] .
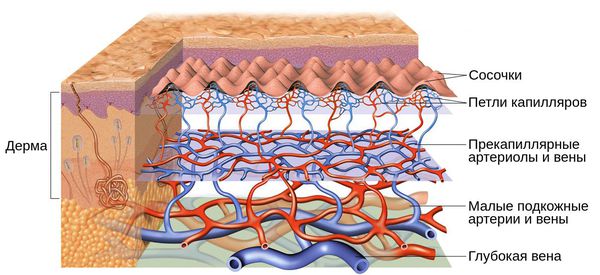
Под влиянием различных факторов образуется большое количество вазоактивных веществ, влияющих на тонус и диаметр сосудов. Среди них эндотелин, простагландины, простациклины и оксид азота [2] . Процесс сужения и процесс расширения сосудов находятся в своеобразном балансе и уравновешивают друг друга. Однако при постоянном воздействии провоцирующих факторов этот баланс нарушается и смещается в сторону расширения сосудов. Вначале развивается временный, а затем постоянный эритроз — покраснение кожи в области щёк и носа. В дальнейшем стойкий эритроз приводит к появлению телеангиэктазий. Если в среднем диаметр нормальных мелких сосудов составлял 5-10 микрон, то при куперозе они расширяются до 100 микрон — их диаметр увеличивается в 10 раз.
Телеангиэктазии могут быть единичными и множественными, локальными или распространёнными, мелкими и крупными, бледно-розовыми и синюшно-фиолетовыми. Красные тонкие сосудистые звёздочки, не выступающие над поверхностью кожи, развиваются из капилляров и артериол. Более широкие, синеватые телеангиэктазии, выступающие над поверхностью кожи, формируются из венул.
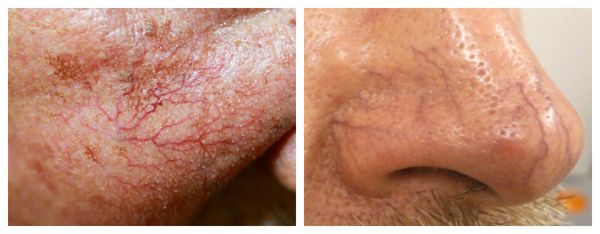
Внешний вид повреждённого капилляра может меняться: если первоначально он был тонким и красным, то затем становится синим. Это происходит из-за хронически повышенного гидростатического давления в капиллярах со стороны венозной крови. Гидростатическое давление — это явление, при котором на артериальном конце капилляра давление больше, чем на венозном. Приток крови становится больше, чем надо, и стенки венозных капилляров расширяются.

Классификация и стадии развития купероза
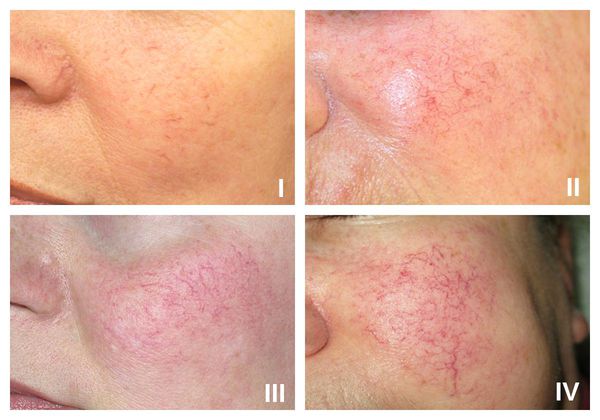
В рамках розацеа выделяют четыре стадии купероза:
- I стадия — начало болезни. Отмечается периодические ощущения "приливов". Кожа краснеет на щеках, иногда на туловище, руках и кистях [6] . На этой стадии сосуды ещё эластичны, могут полностью сократиться. Поэтому интенсивность красноты постепенно уменьшается и исчезает самостоятельно, не оставляя никаких следов. На фоне покраснения наблюдается сухость кожи и не больше 2-3 расширенных капилляров.
- II стадия. Наблюдается более стойкое покраснение в области щёк при любом прикосновении к коже лица, даже во время умывания. Появляется сосудистый рисунок в виде сосудистых звездочек, жжение, покалывание, незначительный зуд.
- III стадия. Также отмечается стойкое покраснение и сосудистая сеточка. Сосуды расширились, потеряли тонус и эластичность, не сокращаются. Усиливается сухость кожи, что приводит к развитию воспалительной реакции.
- IV стадия. В процесс вовлекаются почти все сосуды лица. Из-за спазмирования сосудов появляются бледные участки кожи.
Осложнения купероза
Единственное осложнение купероза — преждевременное старение кожи. Из-за нарушенного кровоснабжения она недополучает кислорода и питательных веществ [8] . В результате становится тусклой, дряблой, сухой, а видимые сосуды кожи вызывают эстетический дискомфорт.
Однако не стоит забывать, что купероз может быть проявлением сердечно-сосудистых, эндокринных, гастроэнтерологических или наследственных аутоиммунных заболеваний. Поэтому чтобы не допустить развития осложнений основной болезни, важно обратиться к врачу при первых признаках купероза.
Диагностика купероза
Распознать купероз по клиническим проявлениям не оставляет труда. Однако самостоятельно поставить правильный диагноз невозможно: купероз может быть проявлением начальной стадии наследственного аутоиммунного заболевания, патологии соединительной ткани и других болезней. Поэтому за помощью необходимо обратиться к врачу. Только доктор сможет установит причину купероза и подобрать правильное лечение.
При сборе анамнеза врач уточняет, какие факторы могли повлиять на развитие болезни: есть ли у пациента жалобы на щитовидную железу или яичники, были ли у него заболевания, связанные с нарушением гормонального фона [3] .
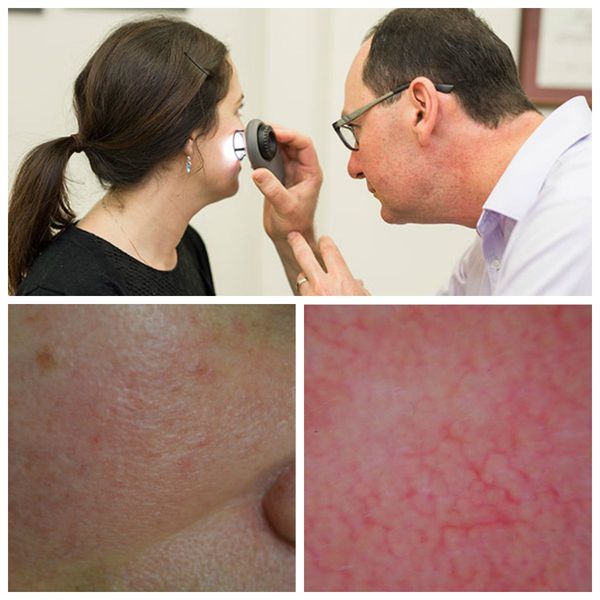
Для лучшей визуализации поражения кожи во время осмотра используют дерматоскоп. Он позволяет разглядеть тонкие паутинки расширенных сосудов, которые не видны невооружённым глазом.
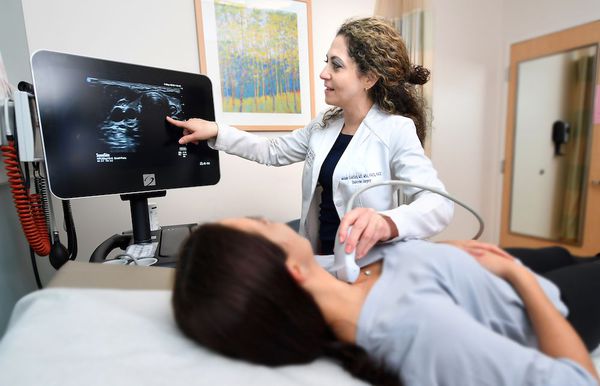
Далее врач назначает необходимые лабораторные и инструментальные исследования, чтобы выявить основное заболевание, ставшее причиной развития купероза :
- общий анализ мочи (ОАМ) — делается для определения функции почек;
- общий анализ крови (ОАК) с лейкоцитарной формулой — позволяет выяснить, какие нарушения есть в организме;
- биохимический анализ крови — также позволяет выявить изменения в организме, например в пищеварительном тракте или печени;
- анализы на свободный тироксин (Т4), тиреотропный гормон (ТТГ), прогестерон, тестостерон — обнаруживает гормональные нарушения;
- УЗИ щитовидной железы;
- УЗИ органов брюшной полости.
Все эти анализы обязательны, особенно для пациентов с тонкой чувствительной кожей. Они дают полную картину и позволяют назначить правильное лечение.
Лечение купероза
Лечение купероза должно быть направлено не только на устранение косметического дефекта, но и на борьбу с основным заболеванием, которое привело к поражению капилляров. Поэтому оно может потребовать участия не только дерматолога, но и других специалистов: эндокринолога, кардиолога, гастроэнтеролога или ревматолога.
В настоящее время существует много методов, которые помогают избавиться от купероза. Только врач может назначить то, что непосредственно подойдёт пациенту.
На ранних стадиях заболевания (I и II стадии) возможно амбулаторное лечение в виде мазей с флавоноидами (например, Троксевазин ), таблеток Аскорутин , а также витаминов группы С, Р. Они укрепляют стенки сосудов и препятствуют развитию рецидива [5] .
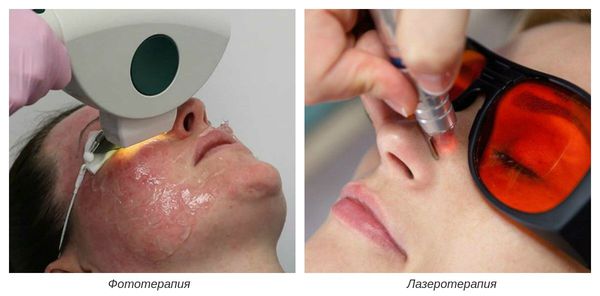
На III-IV стадиях болезни показано удаление расширенных сосудов при помощи аппаратных методов лечения. К ним относятся: электрокоагуляция, фототерапия, лазеротерапия и озонотерапия [10] .
- Электрокоагуляция — удаление повреждённых сосудов под воздействием электрического тока. Процедура безболезненная, её повторяют от 3 до 5 раз.
- Фототерапия — восстановление сосудов при помощи фотовспышек. Процедура выполняется с помощью аппарата, излучающего интенсивный импульсный свет (IPL).
- Лазеротерапия — сужение сосудов под воздействием лазерного луча [4] . Наиболее эффективным при куперозе является неодимовый лазер. Не повреждая кожу, он нагревает гемоглобин крови, тем самым как бы "запаивает" сосуд, и сосудистые звёздочки буквально исчезают.
- Озонотерапия — введение озоно-кислородной смеси в просвет повреждённого сосуда. Данная смесь обладает выраженным лечебным действием, улучшает кровообращение и ускоряет восстановление тканей.
Во время беременности лечение купероза проводят при необходимости, но только после 12-й недели, так как до 12-й недели идёт формирование плода [1] . Опасность связана с внешним и психологическим состоянием будущей мамы. Из-за постоянных стрессов понижается и без того ослабленный иммунитет. На этом фоне обостряются хронические нарушения, которые могут повлиять на формирование и развитие плода.
Беременным и кормящим противопоказана электрокоагуляция, фото- и лазеротерапия. Если во время беременности купероз возник на фоне розацеа, то не рекомендуется принимать изотретиноин и тетрациклин, так как эти препараты негативно влияют на плод [11] .
Прогноз. Профилактика
Обращая внимание на кожу, зная симптомы заболевания, можно на ранних стадиях обратиться к специалисту и вовремя устранить купероз.
Прогноз зависит от причин, вызвавших расширение и ломкость сосудов. Если развитие купероза связано с хроническими заболеваниями, особенно розацеа, лечение будет наиболее длительным. Оно требует постоянного наблюдения у специалиста. При прекращении лечения или воздействии любого фактора риска возможны периоды обострения.
Чтобы не допустить развитие купероза, необходимо придерживаться несложных правил:
- отказаться от вредных привычек;
- придерживаться правильного питания;
- пересмотреть свой образ жизни;
- правильно ухаживать за кожей;
- избегать прямых солнечных лучей;
- использовать кремы с солнцезащитным фактором;
- летом с 12:00 до 17:00 не находиться на солнце;
- зимой использовать питательные кремы, которые противостоят воздействию внешних неблагоприятных факторов [5] .
При очищении кожи лица рекомендуется использовать специальные мягкие очищающие средства, которые предохраняют кожу от обезвоживания. Пользоваться мыльными пенками и мылом не желательно, так как они разрушают липидный слой, который защищает кожу от испарения молекул воды. Также нужно отказаться от использования губки, спонжа, щёточек, кисточек, пилингов, скрабов и средств, содержащих спирт. Они будут раздражать и сушить кожу [10] .
Умываться нужно только тёплой водой. Для снятия декоративной косметики с сухой кожи желательно использовать специальные сливки или молочко. В их составе содержатся масла, которые питают и увлажняют кожу.
Крема, в которых есть ланолиновая кислота, витамины группы С, К, Е, также питают кожу и укрепляют стенки кровеносных сосудов. Перед сном можно обработать кожу успокаивающей сывороткой.
Немаловажную роль в профилактике купероза играет питание. Еда должна быть богата витаминами:
- витамин Р содержится в моркови, гречке, красном болгарском перце, спарже и петрушке;
- витамин К — в шпинате, белокочанной капусте, петрушке, спарже, брокколи, сушеных специях, водорослях и листьях одуванчика;
- витамин С — в луке, цитрусовых, чёрной смородине и квашеной капусте;
- витамин D — в молочных продуктах;
- Омега-3 — в рыбных продуктах, особенно в рыбьем жире.
Пищу желательно готовить на пару или запекать. Также рекомендуется соблюдать водный режим: выпивать 1,5-2,0 литра воды в день. Можно пить зеленый чай. Вода должна быть негазированной, так как газированная вода усиливает кислотность слизистой желудка и рефлекторное расширение сосудов лица. То же самое происходит и при употреблении острой, солёной пищи, кофе и шоколада [10] .
Что такое сосудистые звездочки (телеангиэктазии)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тагирова Арсена Абубакаровича, сосудистого хирурга со стажем в 6 лет.
Над статьей доктора Тагирова Арсена Абубакаровича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Сосудистые звёздочки (телеангиэктазии) — это патологически расширенные капилляры, которые становятся видны на поверхности кожи. Они напоминают красные или фиолетовые точки, линии и "паутинки". Часто появление сосудистых звёздочек сопровождается зудом и болью в месте их образования.
Сами по себе телеангиэктазии абсолютно безопасны для здоровья. Как правило, пациентов беспокоит лишь внешний вид поражённой кожи. Тем не менее появление сосудистых звёздочек может быть спровоцировано более серьёзными заболеваниями.
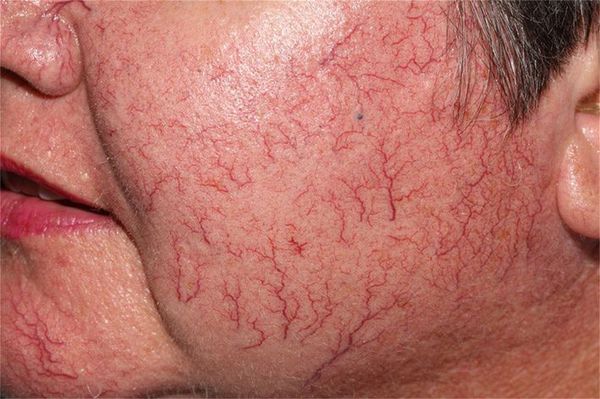
У мужчин телеангиэктазии появляются только при хронической венозной недостаточности. У женщин причин их появления множество:
-
;
- врожденные заболевания соединительной ткани;
- нарушение микроциркуляции крови;
- гормональные нарушения (в том числе при приеме оральных контрацептивов и глюкокортикоидных препаратов);
- аборты, беременности и роды, климакс;
- заболеваниях половой системы: киста яичника, миома матки и другие.
Сосудистые звёздочки могут возникнуть при дефиците витаминов и микроэлементов, в частности при дефиците витамина С, который ответственен за проницаемость и прочность стенок капилляров.
Телеангиэктазии могут появляться после механического повреждения кожи, например во время косметической чистки лица. Нередко сосудистые пятна становятся видны после воздействия различного рода излучения на кожу, например, ультрафиолетового и рентгеновского излучения. Некоторые пациентки отмечают их появление после посещения солярия.
Наличие сосудистых звездочек на ногах не обязательно связано с варикозной болезнью: даже варикозная болезнь с выраженными симптомами венозной недостаточности иногда протекает без появления телеангиэктазий, а появление "звёздочек" чаще происходит на фоне легкой степени венозной недостаточности [1] [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы сосудистых звездочек
Главный симптомом, на который жалуются пациенты с наличием телеангиэктазии — это эстетический дефект. Телеангиэктазии появляются на лице, ногах, спине, имеют различный цвет и форму. Если сосудистые звёздочки наполняются венозной кровью, то они имеют синий цвет, если артериальной, то красный. Со временем они могут видоизменяться. Например, красная телеангиэктазия может стать синей и наоборот — это связано с забросом в них крови из венул (мелких кровеносных сосудов) при начинающемся варикозе.
Наличие телеангиэктазий может сопровождаться симптомами фонового заболевания, которое спровоцировало их появление. Чаще всего — это симптомы варикозной болезни:
- тяжесть и отеки в конце трудового дня;
- недомогание и ночные судороги в икроножных мышцах;
- наличие более крупных варикозно-расширенных вен;
- в некоторых случаях: трофические язвы и гиперпигментации в области голени.
В остальных случаях пациенты связывают наличие телеангиэктазий с приёмом оральных контрацептивов, родами, климаксом, наличием других заболеваний.
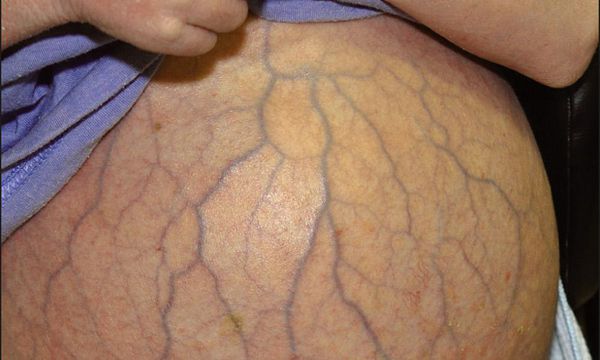
При некоторых заболеваниях сосудистые звёздочки появляются в типичных местах, и опытный специалист по их виду и расположению может заподозрить ту или иную болезнь. Например, синдром «головы медузы» выявляется у пациентов с жидкостью в брюшной полости, он проявляется наличием варикозно-расширенных вен на животе, что может свидетельствовать о синдроме портальной гипертензии.
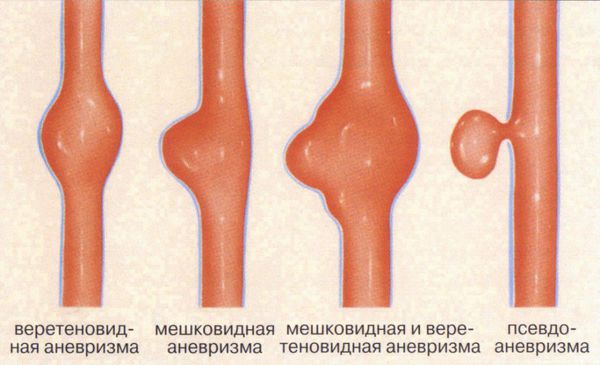
В некоторых случаях склонность к появлению сосудистых звёздочек является проявлением слабости соединительной ткани. Тогда пациент помимо остальных симптомов отмечает гипермобильность суставов, повышенную эластичность кожи, склонность к образованию синяков и аневризм (выступов на стенках сосудов) [5] [6] .
Патогенез сосудистых звездочек
В основе патогенеза телеангиэктазий лежит множество механизмов. Чтобы разобраться в патогенезе сосудистых звёздочек, нужно разделить все причины возникновения телеангиэктазии на две большие группы: врожденные факторы (наследственные) и приобретенные.
Если имеется врожденная склонность к образованию сосудистых звездочек, главным патологическим звеном является эндоглин (мембранный белок), который чрезмерно усиливает рост клеток сосудов и участвует в ангиогенезе (процессе образования новых сосудов). Также влияние оказывает повышенный уровень фактора роста — естественного соединения, способного стимулировать рост эндотелия (клеток) сосудов.
Если появление телеангиэктазий имеет приобретенный характер, специалисты склоняются к тому, что это происходит под действием различных вазоактивных веществ — гормонов, гистамина, серотонина и других.
Самые распространенные механизмы формирования сосудистых звездочек — гормональные факторы и нарушения венозного оттока в нижних конечностях. Ведущим механизмом является влияние эстрагенов на сосудистую стенку. Около трети лиц женского пола, которые замечают появление телеангиэктазий, связывают это с первой беременностью, при этом многие из появившихся сосудов естественным образом исчезают к 4-7 неделе после родов [4] . Некоторые специалисты говорят о возможности появления телеангиэктазий при ярко выраженном стрессе, который продолжается длительное время [3] .
Классификация и стадии развития сосудистых звездочек
Телеангиэктазии могут располагаться как единично, так и группами. Они могут покрывать как маленькие участки кожи, так и иметь большую площадь поражения. В соответствие с классификацией W. Redisch, R. Pelzer сосудистые звёздочки бывают 4-х типов:
- простые (синусовые, линейные);
- древовидные;
- звездчатые (паукообразные);
- пятнообразные (пантиформные).
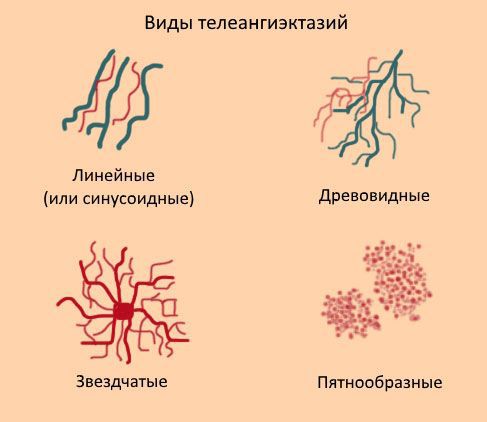
Красные линейные телеангиэктазии нередко обнаруживаются на лице, особенно на носу и щеках.
Красные и синие линейные и древовидные чаще всего появляются на ногах. Важно, где именно на ноге образовалась сосудистая звездочка: если на голени — то скорее всего, её образование связано с варикозной болезнью нижних конечностей. Если на бедре — вероятно, что образование телеангиэктазии связанно с гормональными нарушениями и вызвано выделением вазоактивных (влияющих на тонус и диаметр просвета кровеносных сосудов) веществ и гормонов.
Паукообразные типы сосудов обычно красные, поскольку состоят из центральной питающей артериолы, от которой в радиальном направлении расходится множество расширенных капилляров.
Пятнистые (пятнообразные) телеангиэктазии нередко могут возникать при диффузных заболеваниях соединительной ткани и некоторых других заболеваниях.
Независимо от происхождения, клиническая картина и главный симптом у любого типа телеангиэктазии — это эстетический дефект [7] .
Осложнения сосудистых звездочек
Сами по себе сосудистые звёздочки редко имеют серьёзные осложнения. Но если они формируются на фоне венозной недостаточности или из-за гормональных нарушений, возможно появление синяков, возникающих без каких-либо травм, рядом или на месте телеангиэктазии. Кроме того, происходит дальнейшее разрастание сосудистого рисунка и увеличение его диаметра, возможно кровотечение из телеангиэктазии.
Чаще всего телеангиэктазии осложняются после их лечения склерозантами — специальными препаратами, предназначенными для сужения вен. После склерозировании сосудистой звездочки одним из наиболее тяжелых и одновременно редким осложнением является некроз кожи или синдром Николау — малоизученный синдром, проявляется массивными поверхностными некрозами кожи.
Если говорить о телеангиэктазиях, которые возникают как часть врожденных заболеваний, то осложнения обусловлены течением фонового заболевания [8] .
Диагностика сосудистых звездочек
Диагностика сосудистых звёздочек не представляет трудностей: для постановки правильного диагноза специалисту-флебологу достаточно провести осмотр и сделать УЗИ вен.
При подозрении на сопутствующие заболевания, которые предположительно могли вызвать появление телеангиэктазий, флеболог направляет пациента на консультацию к узкопрофильному специалисту — гинекологу, эндокринологу, ревматологу или кардиологу. Например, если на приёме пациентка утверждает, что сосудистые звездочки появились на теле после курса оральных контрацептивов, которые она принимает для лечения функциональной кисты яичника, её направляют к гинекологу для повторной оценки рисков приёма ОК и сдачи анализов на женские половые гормоны. Грамотный хирург-флеболог старается определить и устранить причину появления телеангиэктазии, а затем уже приступить к лечению. В противном случае после успешного лечения «сосудистые звездочки» появятся снова.
Иначе обстоит дело с телеангиэктазиями, которые появляются на фоне врожденных заболеваний. В этом случае этиология заболевания ясна, заболевание не поддается полному излечению, и хирургу-флебологу остается только бороться со следствием заболевания. К примеру, это касается пациентов, страдающих врожденной дисплазией соединительной ткани и дефицитом коллагена в сосудах [9] [10] [11] .
Лечение сосудистых звездочек
Выбор метода лечения зависит от формы заболевания, опыта хирурга и предпочтений пациента.
Если пациента беспокоит внешний вид пораженной кожи, то применяются методы удаления телеангиэктазии.
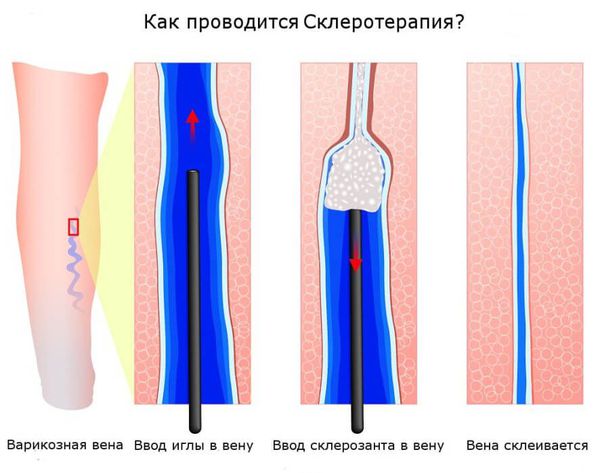
Склеротерапия — самый популярный и один из самых эффективных методов удаления сосудистых звёздочек. В телеангиэктазию вводят специальный препарат — склерозант, который воздействует на сосудистую стенку изнутри. Это приводит к постепенному склеиванию сосуда. После некоторого количества времени на кожном покрове не остается следов болезни.
Склеротерапию можно применять как на очень тонких и мелких телеангиэктазиях, так и на крупных венах и даже на стволе большой подкожной вены. Наиболее частая область применения склеротерапии — нижние конечности. Как правило в качестве склерозанта выступает лауромакрогол. При правильном использовании склерозант вызывает только местное действие и не оказывает токсического влияния на организм. Сразу после воздействия склерозанта в просвете вены формируется специфический сгусток (склеротромб), сосуд становится плотным, после чего начинается процесс рассасывания вены, который может занимать до полугода.
Иногда в качестве склерозанта выступает кислородно-озоновая смесь. В таком случае процедура будет называться озоносклеротерапия. Другим популярным вариантом склеротерапии является криосклеротерапия — этот метод подразумевает охлаждение кожи в месте введения склерозанта с помощью льда или холодного воздуха.
Набирает популярность лазерная криотерапия (CLaCS) — метод сочетает криолечение, склеротерапию и лазерную коагуляцию (сужение) вен. На пораженный сосуд воздействуют транскутанным (чрезкожным) лазером, вызывающим спазм вены воздействием. Далее в просвет вены вводится склерозирующий состав. Все манипуляции проводятся под воздействием криотерапии, которая снижает болевые ощущения у пациента. Результаты у этого метода примерно сопоставимы с эффективностью обычной склеротерапии, поэтому при более высокой стоимости лечения необходимость в нём отстаётся сомнительной.
Существуют методики лечения телеангиэктазий при помощи транскутанной лазерной фотокоагуляции. Этот метод чаще всего применяется на коже лица и является более безопасным, чем склерозирование, но менее эффективным так как сосудистые звездочки часто возвращаются вновь.
Важно отметить и возможные осложнения склеротерапии. Одним из них является кашель после введения склерозанта в вену (как правило крупного размера). Часть препарата попадает в глубокие вены, с током крови проникает в лёгочный ствол и капилляры лёгких, вызывая микроэмболию (закупорку мелкими частицами), что рефлекторно провоцирует кашель и чувство жжения в дыхательных путях. Это осложнение не опасно для жизни и как правило купируется самостоятельно через несколько минут.
Часто после склеротерапии появляется гиперпигментация и синяки в месте инъекции, которые проходят самостоятельно в течение нескольких дней [11] [12] [13] .
Прогноз. Профилактика
Прогноз при развитии телеангиэктазий благоприятный. В некоторых случаях патология не требует лечения: сосудистые звёздочки исчезают со временем самостоятельно (например, после беременности).
Некоторые случаи требуют корректировки, особенно если пациента беспокоит внешний вид пораженной кожи. Так или иначе при появлении «сосудистых звездочек», вне зависимости от их локализации, необходимо обязательно обратиться к флебологу — телеангиэктазия в некоторых случаях может быть не только косметическим дефектом, но и признаком более тяжелого заболевания.
Свои особенности имеет период лечения телеангиэктазий. Любой метод лечения телеангиэктазий имеет свои преимущества и недостатки. Соответственно, определить показания и выбрать метод лечения может только квалифицированный хирург-флеболог и только после полноценного обследования. При правильно выполненном лечении прогноз исчезновения телеангиэктазий благоприятный.
Чтобы не допустить или снизить риск развития сосудистых звездочек, стоит выполнять рекомендации специалистов:
- предусмотреть защиту кожного покрова от чрезмерной инсоляции;
- провести анализ диеты и сделать выбор в пользу более здорового питания;
- отказать от вредных привычек.
Учитывая, что иногда появление телеангиэктазий может носить наследственный характер, в некоторых случаях стоит провести медико-генетичекую консультацию при наличии соответствующих подозрений у врача. Также пациенту следует позаботиться о подборе физиологичной обуви и одежды, регулирование режима труда и отдыха, обеспечение умеренных физических нагрузок [14] [15] .
Читайте также:

