Из за чего красное пятно около соска болит
Обновлено: 23.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.
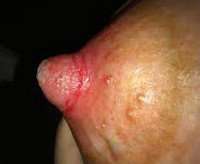
Воспаление соска – это инфекционный процесс бактериальной, грибковой или вирусной природы, возникающий в области сосково-ареолярного комплекса. Основные признаки: боль и уплотнение в соске, гиперемия кожи околососковой области, появлений жидких выделений (гнойных, сукровичных или кровянистых) из молочных желез. Диагноз устанавливается на основании жалоб, данных физикального осмотра, лабораторных и инструментальных методов (дуктография, УЗИ и рентгенография молочных желез). Лечение консервативное с назначением антибиотиков и обработкой очага воспаления противовоспалительными мазями.
Общие сведения
Воспаление соска (телит) редко протекает изолированно, обычно сочетается с ареолитом (воспалением ареолы) или маститом. Статистические данные о распространенности патологии неизвестны. Телит чаще наблюдается у женщин, кормящих грудью, однако не исключается его развитие у мужчин, новорожденных и нелактирующих женщин. Как правило, инфекция соска присоединяется вторично, на фоне другой патологии грудных желез, гормональных или иммунных нарушений. Возникновение воспалительного процесса возможно в одном или обоих сосках. Актуальность проблемы в маммологии связана с тем, что за телитом может скрываться онкологическое заболевание – рак Педжета.

Причины воспаления соска
Заболевание вызывает патогенная микрофлора, которая проникает в структуры соска через дефект эпителия или с током крови из хронических очагов инфекции в организме. Чаще сосок инфицируется золотистым стафилококком и стрептококком агалактия, реже - вирусом герпеса, грибами рода Кандида и другими возбудителями. К факторам, активизирующим размножение патогенных микроорганизмов, относятся:
- Лактостаз. Застой молока провоцирует размножение условно-патогенных бактерий, что вызывает воспаление в молочных ходах. Бактерии по протокам проникают в сосок и обуславливают развитие воспаления. Лактостазу способствуют плоские или втянутые соски, при наличии которых возникают трудности с кормлением грудью, и ее неполноценное опорожнение.
- Трещины соска. Часто диагностируются у женщин в послеродовом периоде и у пациентов с повышенной сухостью кожи. Изъязвление трещин приводит к присоединению вторичной инфекции и воспалению соска.
- Экзема соска, аллергический дерматит. Сопровождаются папулезной (при дерматите) или везикулезно-эритематозной (при экземе) сыпью и интенсивным зудом. Расчесывание высыпаний вызывает образование ссадин, мокнущих эрозий, которые инфицируются и воспаляются.
- Внутрипротоковая патология. При развитии внутрипротоковой папилломы или расширении молочных ходов из соска появляются выделения различного характера (со слизью или с прожилками крови). Выделения служат питательной средой для бактерий, что активизирует их размножение.
- Травма молочной железы. Травмирование груди сопровождается формированием гематомы и последующим ее нагноением с проникновением инфекции в ткани соска. Также воспалению соска способствуют его микротравмы (укусы насекомых, царапины).
У женщин к развитию болезни предрасполагают доброкачественные опухоли груди, гипотиреоз, наличие воспалительных очагов в организме, ослабленный иммунитет (перенесенные инфекционные заболевания, переохлаждение, стрессы). У мужчин телит и ареолит нередко сопровождают гинекомастию, появлению которой способствуют гормональные нарушения, прием анаболических препаратов, ожирение и сахарный диабет.
Патогенез
Внедрение патогенной микрофлоры в сосок может происходить двумя путями: через поврежденный эпителий – экзогенно и из очагов хронической инфекции – эндогенно. Микроорганизмы проникают в межклеточные щели, лимфатические сосуды и далее распространяются с током лимфы в глубжележащие ткани: гладкомышечные слои, млечные протоки, сальные и потовые железы. В ответ на распространение возбудителей организм реагирует местными и общими симптомами. Местная реакция заключается в изменении кровообращения в соске: сначала возникает артериальная гиперемия, позднее развивается венозный стаз, что ведет к образованию отека и тромбов, возникновению болей, местному повышению температуры, появлению сукровичных или гнойных выделений из соска. Образование секрета обусловлено экссудацией жидкости в межклеточное пространство эпителия млечных ходов за счет повышения проницаемости сосудистой стенки. Общая реакция организма проявляется симптомами интоксикации и зависит от вирулентности возбудителей, концентрации выделенных ими токсинов и продуктов распада тканей, выраженности иммунитета.
Симптомы воспаления соска
Интенсивность клинических проявлений заболевания может варьироваться в зависимости от этиологического фактора, порога болевой чувствительности и иммунитета. Пальпация молочной железы позволяет определить нагрубание соска или уплотнение в ареоле, болезненность сосково-ареолярной области, отечность железы. Кожа над очагом воспаления гиперемирована, из млечных протоков выделяется сукровичный, кровянистый или гнойный секрет. Боли при телите могут быть постоянными или возникать только при сдавливании соска. Секрет из соска также может выделяться непрерывно или только при его сжатии. Лактирующие женщины ощущают боль в процессе кормления ребенка, чрезмерную чувствительность и жжение соска. При герпетической природе заболевания, помимо перечисленных признаков, на ареоле возникают везикулы с прозрачным содержимым и интенсивный зуд.
Синдром интоксикации включает подъем температуры до фебрильных цифр, увеличение подмышечных, подключичных и шейных лимфоузлов, утомляемость, слабость и недомогание, потерю аппетита и другие признаки. При ареолите воспалительный процесс развивается в железах Монтгомери, что проявляется отечностью одного или нескольких бугорков, их болезненностью и выделением коричневатого или бесцветного секрета.
Осложнения
Несвоевременное обращение к врачу ведет к возникновению осложнений. Инфекционный процесс может распространиться вглубь молочной железы, что вызывает мастит, флегмону, в запущенных случаях - гангрену груди. При грибковой природе телита грудной ребенок может инфицироваться кандидами с развитием молочницы ротовой полости. При продолжительном выделении секрета из соска, постоянном раздражении кожи не исключено возникновение злокачественного процесса. Гнойное воспаление ареолярно-сосковой области заканчивается формированием грубых рубцов, деформацией соска и в некоторых случаях всей молочной железы.
Диагностика
Диагностика воспаления соска не представляет сложностей и включает сбор жалоб пациента, изучение анамнеза (связь с грудным вскармливанием, наличие эндокринной патологии, заболеваний и травм молочных желез в прошлом и в настоящее время), осмотр, пальпацию груди и регионарных лимфоузлов. Для уточнения диагноза проводятся лабораторные и инструментальные методы обследования:
- Анализы крови. В клиническом анализе крови определяются признаки воспаления (лейкоцитоз с нейтрофильным сдвигом, увеличение СОЭ). Биохимический анализ подтверждает имеющиеся нарушения обмена веществ и воспаление (повышение ферментов печени, снижение общего белка, повышение сахара, появление С-реактивного белка).
- Исследование гормонов и онкомаркеров. С целью выявления эндокринной патологии назначается анализ крови на гормоны щитовидной железы, надпочечников, половые гормоны, пролактин. В случае подозрения на рак молочной железы исследуется кровь на онкомаркеры (СА 15–3, СА 27–29).
- Исследование выделений из соска. При бакпосеве секрета на питательные среды идентифицируется возбудитель и определяется его чувствительность к антибиотикам. Изучение цитограммы позволяет исключить онкологический процесс.
- Дуктография. Предполагает исследование молочных ходов с помощью введения контраста в их просвет. Помогает выявить новообразование (внутрипротоковую папиллому) или расширение ходов (эктазию млечных протоков).
- УЗИ молочных желез, маммография. Позволяют оценить распространенность воспалительного процесса и диагностировать начинающийся мастит. Взаимодополняют друг друга при исключении доброкачественных и злокачественных образований молочных желез.
С целью выявления патологии, способствующей возникновению телита, приглашаются смежные специалисты: эндокринолог, дерматолог. Воспаление соска следует дифференцировать с карциномой Педжета.
Лечение воспаления соска
В неосложненных случаях заболевания проводится местная консервативная терапия. Сосок и ареола обрабатываются антибактериальными мазями, в случае кандидозной природы воспаления - противогрибковыми мазями, а при герпетической инфекции - противовирусными. Выраженные симптомы интоксикации и гнойный процесс свидетельствуют о присоединении бактериальной инфекции и требуют перорального приема антибиотиков широкого спектра действия (пенициллины, цефалоспорины, тетрациклины).
Лактирующим женщинам при формировании гнойных очагов в сосково-ареолярной зоне и появлении гноя в молоке кормление грудью запрещается, но необходимо регулярное сцеживание. Для облегчения боли допускается прикладывание к воспалительному очагу холодного компресса, который не только снимает болевые ощущения, но и уменьшает признаки воспаления (отек, гиперемию), и прием НПВС. При формировании абсцесса выполняется его вскрытие и дренирование. На этапе заживления назначаются мази, ускоряющие регенерацию тканей.
Прогноз и профилактика
При ликвидации этиологических факторов, вызывающих воспаление соска, прогноз благоприятный. Профилактика заболевания при грудном вскармливании заключается в соблюдении правил ухода за молочными железами, предупреждении трещин сосков, правильном прикладывании ребенка к груди. Общая профилактика включает регулярное обследование у маммолога и устранение заболеваний, протекающих со стертой клинической картиной (внутрипротоковая папиллома, эктазия млечных ходов), исключение контактов с аллергенами, коррекцию эндокринных расстройств, здоровое питание, отказ от вредных привычек и укрепление защитных сил организма.
Для лечения мастита - у специалиста (помимо знаний) должна быть лицензия на оказание помощи пациентам с гнойными заболеваниями в том учреждении, где он им помогает. Именно поэтому многие врачи могут предложить пациенткам с маститом лишь консультацию (на уровне консультации онколога-маммолога или хирурга). В большинстве случаев этого достаточно. В случае же тяжёлых, распространённых маститов - когда требуется госпитализация - пациенты будут вынуждены обращаться в профильные "гнойные" стационары.
Мастит
Мастит может возникать у кормящих и некормящих женщин. У кормящих воспаление в груди называется лактационный мастит. У некормящих - нелактационный (ниже на этой странице).
Причины мастита
Воспаление в молочной железе при кормлении чаще всего возникает из-за застоя молока. Иногда это происходит после прикусывания соска ребёнком: развивается отёк протока в области соска (в месте травмы) и нарушается отток молока по нему. В последнем случае (в самом начале) приём таблетки детского парацетомола (соответственно возрасту Вашего ребёнка) убирает отёк и восстанавливает отток молока.
Профилактика мастита у кормящих
" Пустая" грудь - лучший способ профилактики мастита.
Для профилактики мастита кормящей женщине нужно сцеживать оставшееся в груди молоко после каждого кормления грудью (если ребёнок всё не высосал). А при появлении даже незначительных проблем - начинать кормление ребёнка с "проблемной" груди: пока он голодный - он лучше и активнее сосёт. Оставшееся же молоко - обязательно сцеживать при помощи вакумного аспиратора, руками, мужем - не принципиально.
Симптомы мастита
Когда в груди остаётся молоко - оно "перегорает": в ткани молочной железы развивается асептическое (без микробов) воспаление, а в центральную нервную систему идёт сигнал, что молока столько не нужно. В результате долька молочной железы (где произошёл застой) прекращается синтез молока, + угнетается синтез молока в других долях железы - общее количество молока уменьшается.
Застой молока проявляется температурной реакцией до 38 градусов. Из-за застоя молока долька молочной железы становится напряжённой - руками, а по УЗИ можно найти болезненное уплотнение в виде треугольника с вершиной к соску. Со временем появляется краснота кожи над этим местом. Также по УЗИ можно обнаружить расширенные протоки и "ячеистость" железы из-за переполнения её молоком.
Мастит грудной железы
Застой молока и отёк за счёт воспаления приводят к передавливанию сосудов молочной железы. Нарушение питания железистой ткани приводит к её гибели - некрозу. Погибшая ткань - сгнивает. Проявляется это усилением болей в месте уплотнения и красноты, температурной реакцией до 38 и больше, местной повышенной температурой груди.
Красное пятно на груди
Красное пятно на коже всегда связано с локальным расширением сосудов. Это может быть из-за механического воздействия и реакцией на это сосудов (как после массажа).
Следующей причиной локальной красноты кожи может быть воспаление (мастит или рожистое воспаление). При воспалении в месте красноты всегда будет болезненность. При выраженном воспалении - будет локальная повышенная температура кожи (в месте красного пятна), или повышена общая температура (при рожистом воспалении - до 38 - 39 градусов).
Фото рожистого воспаления на груди в зоне реконструкции молочной железы (сопровождается лихорадкой до 39 градусов, болью как при ожёге). Рожистое воспаление, как и мастит, развивается из-за микробов - стрептококка, который есть везде вокруг нас, но из-за снижения иммунитета при провоцирующих факторах (лимфостаз, сахарный диабет, курение, дефицит витамина Д) - начинает вызывать заболевание.
Фото красного пятна на груди при мастите - смотрите ниже на этой странице.
УЗИ мастита
На УЗИ при мастите могут обнаружить полости с нечётким неровным контуром на фоне отёкших тканей с гноем без кровотока, могут быть увеличенные лимфатические узлы со стороны воспаления.
Гной - очень вязкий. Он не даёт дорзального усиления по УЗИ и только опытный специалист может "увидеть" его.
Мы рекомендуем обследоваться у проверенных специалистов:
УЗИ признаки мастита очень напоминают рак молочной железы. Но при раке всегда ширина "образования" равна его высоте. Тогда как при мастите - ширина всё равно будет больше. Кроме "вертикальной ориентации" - при мастите всегда будет боль и краснота над этим местом, тогда как при раке эти признаки бывают редко.
Подробно про УЗИ при раке и других заболеваниях СМОТРИТЕ ЗДЕСЬ
Лечение мастита
Чем быстрее пациентка обратилась за помощью (на ранней стадии) тем успешнее, легче и быстрее будет лечение.
Серозный мастит
На стадии инфильтрации (пока воспаление без некроза и нагноения) не требуются антибиотики. Достаточно регулярно сцеживать молоко, а при температуре - принимать детский парацетамол (согласно возрасту ребёнка).
Гнойный мастит
При сохранении температурной реакции более 38 градусов в продолжении 3 дней и более, отсутствии признаков облегчения ситуации (уменьшения болей, исчезновении уплотнения в груди), обнаружении полости гнойника в груди по УЗИ - показано удаление гноя и назначение антибиотиков.
Удаление гноя может быть выполнено классически - через разрез (вскрытие мастита) и путём серии проколов-пункций. В первом случае - рана заживает грубым шрамом. Во втором - шрама нет, но проколы выполняются несколько дней подряд, пока вместо погибшей ткани молочной железы не образуется полость (киста) с молоком без гноя.
Решение о кормлении грудью решается индивидуально: либо на время лечения (приёма лекарств) молоко сцеживается, либо лактация угнетается препаратом Достинекс.
Нелактационный мастит
Он возникает чаще у курящих женщин. Если они не бросают курить - нередко он возникает у них повторно и неоднократно. Также нелактационный мастит бывает у больных сахарным диабетом.
Возникает он из-за снижения иммунитета (чаще во время месячных или рядом с ними - из-за гормональных изменений), когда на этом фоне активируется та микрофлора, которая в норме живёт в протоках и при сильном иммунитете сдерживается иммунной системой.
При пирсинге сосков мастит бывает чаще.
Проявляется болями, краснотой и локальной повышенной температурой в зоне покраснения. Общая лихорадка до 38 и более - бывает при выраженном воспалении. Признаки по УЗИ - аналогичные, только расширенных протоков с молоком не находят.
Мастит фото
Иногда гнойник сам прорывается в протоки и тогда гной вытекает через сосок. Если это не происходит - необходимо или делать разрез, или прокол - для удаления гноя.
Принцип разреза для удаления гноя был предложен в эру отсутствия антибиотиков.
Сегодня (под прикрытием антибиотиков, противовоспалительных и антигистаминных препаратов) можно удалять гной через проколы. При первой пункции удаляется гной, в который превратились погибшие ткани молочной железы. Но при этом удаляется только то, что погибло и сгнило. То, что не сгнило но погибло - осталось на стенках полости. Оно превратится в гной и будет удалено при следующей пункции (следующих пункциях). Когда полость очистится - при пункции мы получим скудное сукровичное отделяемое (светлое, прозрачное). После этого можно пункции прекратить.
Если пациентка продолжает курить или не корректирует свой диабет - следует ожидать повторения мастита.
Иногда после неоднократных маститов грудь деформируется, а в ней появляются уплотнения. Их можно удалить с выполнением пластики молочных желёз (подтяжка или мамморедукция). Если пациентка не бросила курить или не скорректировала диабет - это неперспективно (вероятности повторения мастита и плохого заживления - высоки).
Признаки мастита
У некоторых пациенток после лучевой терапии в зоне операции возникает некроз жировых долек. Это проявление отсроченной лучевой реакции из-за склероза сосудов. Нарушение кровоснабжения приводит к гибели жировой дольки или дольки молочной железы. Это может возникнуть через несколько месяцев после завершения лучевой терапии и бывает на очень ограниченном участке, без общей температурной реакции и, как правило, без выраженных болей.
По УЗИ в таких случаях не очень опытные врачи могут "заподозрить" рецидив опухоли.
Без лечения гнойник сам прорывается через кожу и вытекает.
Ускоряет процесс - прокол и удаление погибших и лизированных (сгнивших) тканей.
Острый нелактационный мастит возникает часто на фоне ослабленного иммунитета (гораздо чаще у курящих пациенток, с избыточным весом или больных диабетом). Для профилактики повторных воспалений - бросте курить скорректируйте свой диабет, а после выздоровления - съездите к морю и солнцу (витамин "Д"), посетите солярий или пройдите УФО крови.
Лечение мастита в Санкт-Петербурге
Специалисты Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещают отечественные и зарубежные конференции, чтобы быть в курсе всех современных тенденций в онкологии и пластической хирургии.
Для лечения и консультации пациентов с маститом необходимо наличие специальной лицензии и условий для помощи пациентам с гнойными воспалительными заболеваниями. Такие пациенты не должны пересекаться с "чистыми" пациентами. Поэтому, если вы планируете обратиться к нам - записывайтесь на консультацию только в частные центры.
В Первом Медицинском Университете в консультации Вам будет отказано: мы опасаемся рисков инфекции у других наших пациентов - оперированных с заведомо "чистыми" ранами.
По полису ОМС Вы можете обратиться в районную поликлинику к хирургу.
Автор: Чиж Игорь Александрович
заведующий, кмн, онколог высшей квалификационной категории,
хирург высшей квалификационной категории, пластический хирург
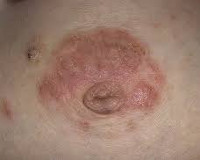
Экзема сосков — это аллергический дерматоз, проявляющийся эритематозно-везикулярной сыпью в области сосков и прилежащих к ним альвеол. Высыпания сопровождаются зудом, болезненными ощущениями, сухостью и шелушением кожи. При постановке диагноза используют данные осмотра, анализы для определения уровня иммуноглобулинов и гистамина, результаты микробиологического исследования соскоба соска. В процессе лечения применяют антигистаминные, противовоспалительные, седативные, иммунокорригирующие, антимикробные препараты в сочетании с физиотерапевтическими методиками и коррекцией диеты.
МКБ-10
Общие сведения
Обычно экзема сосков развивается как посттравматическое осложнение лактации у женщин, предрасположенных к реакциям аллергического типа. По данным исследований, более чем в половине случаев заболевание возникает на фоне активного размножения условно-патогенной флоры (стафилококков, кандидов и др.), накопление продуктов жизнедеятельности которой создает благоприятную среду для воспалительных и аллергических реакций. Поэтому большинство специалистов в сфере клинической маммологии и аллергологии считают этот вариант дерматоза одним из видов микробной экземы. Заболевание склонно к рецидированию.

Причины
Экзематозное поражение сосково-ареолярного комплекса у женщин обычно возникает в период грудного вскармливания на фоне травматизации кожи. Это вызвано сочетанием во время лактации трех ключевых моментов, способствующих появлению экземы, — локальной воспалительной реакции, наследственной предрасположенности и нейрогуморальных изменений. К предрасполагающим факторам относят:
- Травмы кожи при кормлении. В начале лактации, когда молока в молочных железах еще недостаточно, ребенок прилагает значительные усилия для высасывания молозива. Сосково-ареолярная зона подвергается травматическим нагрузкам, провоцирующим воспалительную инфильтрацию с последующим растрескиванием кожи, которое и становятся начальным этапом экземы.
- Склонность к аллергическим реакциям. В анамнезе у таких пациенток чаще всего уже наблюдались другие проявления аллергии. При лабораторных исследованиях в крови больных обнаруживаются характерные изменения в виде повышенного содержания одной из фракций иммуноглобулинов — IgE. Обычно подобный тип реагирования генетически детерминирован.
- Стресс. В первые дни ухода за ребенком радикально изменяется уклад жизни женщины. Повышение тонуса симпатической нервной системы провоцирует выброс гистамина, который усиливает воспалительную реакцию в области соска. Недостаточная секреция глюкокортикоидов, характерная для пациенток с аллергической предрасположенностью, приводит к затяжному течению воспаления.
Дополнительными факторами, способствующими развитию экземы сосков, являются погрешности питания (употребление красных овощей и фруктов, цитрусовых, шоколада, копченостей), простудные и инфекционные заболевания, ослабляющие иммунитет, использование некачественной бытовой химии, ношение синтетического белья. Риск повреждения кожи ареолы и соска повышается при вскармливании ребенка с короткой уздечкой языка.
Патогенез
Ключевым звеном механизма экзематозной реакции являются иммуновоспалительные процессы, которые происходят в очаге поражения. Механические воздействия на кожу соска, провоцирующие выделение медиаторов воспаления, приводят к спонгиозу — отеку тканей шиповатого слоя эпидермиса. На фоне воспаления сосочкового слоя расширяются сосуды, развивается паракератоз – неспособность эпидермальных клеток к синтезу кератогиалина нарушает процессы ороговения, при этом на коже появляются характерные высыпания. В местах поражения скапливается значительное количество лимфоцитов, что сопровождается инфильтративными процессами и акантозом (гиперпигментацией) сосков.
Симптомы экземы сосков
Заболевание обычно проявляется в первые недели грудного вскармливания. Сначала женщина испытывает зуд в сосках и окружающих их ареолах, в последующем кожа в сосково-ареолярной зоне становится пунцовой, на ней появляются небольшие пузырьки и мелкоточечные эрозии, что сопровождается мокнутием. Зачастую очаги поражения имеют четкие границы. Подсохшие участки покрываются корочками и чешуйками, которые постепенно отшелушиваются. Период шелушения может быть достаточно длительным. В пораженных участках кожи возникает боль различной интенсивности, усиливающаяся при кормлении. Один из наиболее характерных симптомов — усиление зуда в ночное время.
При переходе заболевания в подострую и хроническую стадии преобладают признаки сухости и истончения кожи, наличие в ареолярной области точечных эрозий, множества мелких трещин и шелушения. Зуд обычно выражен незначительно или отсутствует. Мокнутия нет. На фоне погрешностей диеты и ослабления иммунитета вследствие простуд или стрессов возможны периоды обострений, во время которых развивается типичная клиническая картина острой фазы. О присоединившейся вторичной инфекции свидетельствует распространение воспалительного процесса за пределы ареол и появление желтоватых корочек.
Осложнения
Интенсивный зуд, характерный для острой фазы и периодов обострений, влияет на эмоциональное состояние женщины. Пациентка становится раздражительной, плаксивой, часто у нее наблюдается угнетенное настроение. Поскольку зуд усиливается ночью, ситуация усугубляется хроническим недосыпанием. Иногда экзема сосков осложняется вторичной кожной бактериальной инфекцией или маститом с появлением общетоксических симптомов в виде повышения температуры тела, озноба, слабости, быстрой утомляемости, снижения или отсутствия аппетита и местной симптоматики (гнойных высыпаний, уплотнения груди и др.). Отдаленными последствиями патологии являются небольшие бледные пятна в области ареол, возникающие в месте экзематозных высыпаний.
Диагностика
При классических клинических проявлениях постановка диагноза не представляет особой сложности. Затруднения в диагностике экземы сосков обычно связаны со стертым течением или атипичной симптоматикой, что случается крайне редко. Важной задачей диагностического этапа является исключение вторичного инфицирования. Наиболее информативны следующие методы исследований:
- Микроскопия и посев соскоба. При микробном характере экземы в отделяемом из очага поражения определяются микроорганизмы, способствовавшие развитию заболевания.
- Уровень иммуноглобулинов. У пациенток с экзематозной реакцией обычно повышен уровень IgE как маркера аллергических реакций, причем такие изменения наблюдаются даже вне обострения.
- Уровень гистамина в крови. Как и при других формах аллергических дерматозов, при экземе соска в крови увеличивается концентрация гистамина, который участвует в местной и общей реакции.
В сомнительных случаях при затяжном течении показано цитологическое исследование отделяемого соска или биоптата из пораженной области, УЗИ молочных желез и маммография, проведение аллергологического тестирования (аллергопроб). Дифференциальная диагностика осуществляется с трещинами соска, герпетическими высыпаниями, инфекционным воспалением кожи в области ареолы, раком Педжета. При необходимости пациентку консультируют аллерголог, дерматолог, инфекционист, онколог.
Лечение экземы сосков
Врачебная тактика направлена на купирование клинических проявлений заболевания и достижение стойкой ремиссии за счет устранения предпосылок, способствующих возникновению патологии. Для более быстрого достижения результатов комплексную медикаментозную терапию дополняют физиотерапевтическими процедурами и специальной гипоаллергенной диетой. Схема лечения включает следующие группы лекарственных средств:
- Антигистаминные препараты. Поскольку механизм развития экземы основан на патогенезе аллергической реакции, угнетение секреции гистамина позволяет уменьшить выраженность зуда, экссудации. За счет воздействия на одно из ключевых звеньев аллергии удается быстрее стабилизировать локальное воспаление.
- Противовоспалительные средства. Обычно для подавления секреции медиаторов воспаления и повышения порога болевой чувствительности достаточно назначения нестероидных противовоспалительных препаратов. В более упорных случаях заболевания оправдано применение глюкокортикостероидов.
- Седативные средства. Для коррекции эмоциональных расстройств и нарушений сна, которыми зачастую осложняется экзема, назначают растительные препараты с успокоительным эффектом. Крайне редко используют более мощные средства из групп транквилизаторов и антидепрессантов.
Базовую терапию при необходимости дополняют иммунокорректорами, позволяющими нормализовать иммунный ответ, антибактериальными и противомикотическими препаратами, воздействующими на патогенную и условно-патогенную флору, которая способствует поддержанию воспаления. В сложных клинических случаях кроме таблетированных форм и мазей назначают парентеральное введение препаратов. Для купирования острых симптомов экземы применяют электрофорез, ультрафонофорез, лазерную терапию, УВЧ, УФО, диадинамические токи.
При продолжении грудного вскармливания рекомендуется строго соблюдать режим. Промежутки между кормлениями должны составлять не менее 2,5-3 часов. В это время кожу груди желательно держать открытой — аэрация способствует ускорению заживления мокнущих участков. Женщинам с обширными высыпаниями, затрудняющими кормление, можно воспользоваться специальными насадками или, в крайних случаях, сцеживать молоко. При прикладывании важно обеспечивать аккуратный захват соска и альвеолы ротиком ребенка. Требуется правильный гигиенический уход за кожей молочных желез с использованием мягких очищающих средств.
Прогноз и профилактика
Прогноз особенно благоприятен при острых формах заболевания. Переход экземы соска в подострый и хронический варианты требует более длительной терапии с последующим соблюдением гипоаллергенной диеты, тщательным уходом за соском и альвеолой, ношением натурального нательного белья. Для профилактики акушеры-гинекологи и врачи-маммологи рекомендуют в последние недели перед родами смазывать ареолы натуральными маслами и кремами-эмолентами, повышающими эластичность кожи. Во время пребывания в роддоме важно освоить правила кормления грудью и особенности режима вскармливания. В период лактации необходимо воздерживаться от употребления продуктов, способствующих возникновению аллергических реакций.
2. Дифференциальная диагностика кожных болезней. Руководство для врачей/ под ред. Б. А. Беренбейна, А. А. Студницина - 1992.
3. Основные принципы фармакотерапии экземы/ Думченко В.В., Орлов М.А., Дорфман И.П.// Русский медицинский журнал. - 2015.
Рак соска молочной железы ещё называется раком Педжета или болезнью Педжета.
Рак соска никогда не бывает симметричным (сразу с обеих сторон), не связан с кормлением грудью и (как правило) не болит.
Про рак молочной железы (не рак соска) СМОТРИТЕ ЗДЕСЬ
Изменение сосков
Рак Педжета - рак соска молочной железы - это злокачественная опухоль груди с поражением соска и пигментированной части ареолы (вокруг соска).
Сначала на соске возникает покраснение, раздражение и шелушение. Затем появляется изъязвление с незначительной кровоточивостью. Без лечения процесс разрушает сосок и распространяется на ареолу.

Жми на фото чтобы увеличить
Фото рака соска: сосок стал более плоским, а кожа на нём стала нежно розовой, сгладились сосочки, периодически появляются корочки.
Все фото на нашем сайте - наши пациентки без фотошопа!
| ВСЕ ОПЕРАЦИИ при раке молочной железы |
Гормональная терапия для лечения постменопаузальных расстройств
и гормональные контрацептивы - увеличивает риск рака молочной железы.
Рак соска
Рак Педжета груди является редкой формой рака молочной железы. Он всегда характеризуется первичным поражением кожи соска, а не ареолы.

Жми на фото чтобы увеличить
Фото рака Педжета: кровяные корочки на соске, оставляющие пятна на белье.
Причина рака соска достоверно не известна. Одна из теорий заключается в том, что он возникает в результате распространения опухолевых клеток по протокам молочной железы из первичной опухоли расположенной в ткани молочной железы, внутри её. А уже из протоков распространяется на кожу. Другая теория предполагает, что он сам может развиваться в соске.
Рак соска фото
Фото пациентки с раком соска (Педжета).

Жми на фото чтобы увеличить
Корочки на соске
У данной пациентки (фото выше) на ранней стадии рак проявлял себя зудом, появлением корочек, неэффективностью лечения у дерматолога. В процессе обследования (маммография, МРТ) была обнаружена вторая опухоль в толще железы.

Следует отметить, что при раке корочки всегда появляются только на одном соске. Если одинаковые корочки появляются на обоих сосках одновременно - это точно не рак.

У данной пациентки на соске появлялись и отмокали в душе кровяные корочки, сам сосок несколько втянут. При обследовании обнаружена опухоль в толще молочной железы, от которой к соску определяется тяж из инфильтрированных опухолью протоков. Биопсия из соска тоже показала рак.
Рак соска симптомы
Рак Педжета почти всегда сначала путают с дерматитом или механической потёртостью, травмой соска - потому что он проявляется неспецифическими признаками.
Онкология соска
При увеличении фото вы сможете разглядеть признаки рака Педжета на соске левой молочной железы. Видна предоперационная разметка. Сразу внизу - её фото после операции.
Мокнет сосок
У пациентки, фото которой выше - первым проявлением рака Педжета было мокнутие соска, которое длительное время дерматологи принимали за экзему.
Признаки рака соска
Раннее выявление рака соска обеспечивает самообследование:
- Вначале появляется чешуйка или чешуйки на коже соска - часто проходит незамеченным
- Кожа соска (и ареолы) становится твёрдой и/или из неё начинается отделение сукровицы через трещинки или язвочки - часто путают с экземой
- Неприятные ощущения жжения, зуда или покалывания в области соска. Выраженных болей нет
- Покраснение кожи на соске, которое сменяется на мокнутие с светлыми или кровянистыми выделениями, оставляющими скудные пятна на белье
- Уплощение соска или его искривление в сторону
- Уплотнение в груди
- Утолщение всей кожи молочной железы вокруг ареолы
Без лечения рака Педжета сосок разрушается полностью. Вместо него остаётся одна ареола с корочками вместо соска.
Рак ареолы
Если рак Педжета не лечить - происходит его распространение на ареолу. Самостоятельного заболевания "Рак ареолы" не существует.
Рак Педжета молочной железы
Сам рак Педжета относится к неинвазивному раку кожи соска молочной железы. Он не даёт метастазов ни в лимфатические узлы, ни в другие органы, в отличии от инвазивных раков.
Для подтверждения диагноза выполняется цитологическое исследование выделений или соскоба кожи соска. Обезболивание для этого не требуется.
Стало быть, умереть от него - невозможно - разумеется, при правильном лечении и если рак Пэджета не сочетался с другой опухолью молочной железы - более агрессивной.
Все врачи нашего Центра стажировались и учились у лучших зарубежных специалистов, и наша работа организована по самым современным критериям качества.
Рак соска молочной железы
Рак соска молочной железы - редкое самостоятельное заболевание. Чаще всего он сочетается с неинвазивным раком протоков или инвазивным раком молочной железы, расположенного в её толще. Поэтому, при подозрении или уже выявленном раке Педжета, необходимо полноценное исследование, как при раке молочной железы: маммография (или МРТ) и УЗИ-исследование молочных желёз (с регионарными лимфатическими узлами).
Большинство пациенток с раком молочной железы не имеют известных факторов риска, провоцирующих возникновение рака.
Подробный алгоритм обследования при раке молочной железы СМОТРИТЕ ЗДЕСЬ
Болезнь Педжета сосок
Оперировал Чиж И.А.
Болезнь Педжет сосок
Фото пациентки до и после операции (перед выпиской) по удалению опухоли левой молочной железы, иссечения соска (рак Педжета) и его реконструкции из кожи, выкроенной над ареолой при вертикальной подтяжке груди. Можно заметить, что воссозданный сосок несколько светлее, чем его ареола.
Лечение Педжета
Лечение рака Педжета - хирургическое - выполняется удаление соска и (если необходимо) ареолы в пределах здоровых тканей, с протоками молочной железы. После операции исследуются края резекции удалённого соска - не предмет того, чтобы хирургический край резекции был "чистый" или "негативный". Если выявляется "позитивный" или "грязный" край - выполняется повторное, более широкое иссечение. Возможна операция мастэктомии с одномоментным протезированием или без него.
После операции с сохранением молочной железы назначается курс лучевой терапии.
Рак Педжета лечение
Те случаи, когда рак Педжета сочетается с опухолью молочной железы (чаще всего так и бывает), операция по удалению соска сочетается с удалением опухоли молочной железы и биопсией сторожевых узлов. При этом стратегию лечения определяет именно вторая опухоль - как более агрессивная.
Рак Педжета фото
Педжета соска
Фото до операции с предоперационной разметкой. Рак проявляет себя как покраснение на верхушке соска. и уплощение его в этом месте. Планируется удалить сосок с его одномоментной реконструкцией из кожи ареолы.
Фото пациентки с раком Педжета до операции и после удаления соска и его реконструкции (оперировал Чиж И.А.).
Педжета молочной железы
Признаки и симптомы заболевания почти всегда возникают только в одной молочной железе.
Изменения кожи на соске могут появляться и исчезать. Может быть временный положительный эффект от лечения, создающий иллюзию выздоровления. Из-за этого, чаще всего, от появления первых симптомов до постановки правильного диагноза проходит несколько месяцев.
Педжета фото
Та же пациентка. Фото результата операции по удалению соска и его одномоментного восстановления из кожи ареолы при раке Педжета. Оперировал Чиж И.А. В перспективе можно сделать татуаж ареолы, чтобы добиться большего сходства с противоположной молочной железой.
Рак Педжета молочной
Рак ореол соска
Фото после операции при раке Педжета - удаление соска и его одномоментная реконструкция из кожи ореол соска. Оперировал Чиж И.А.
Педжета
При раке Педжета и удалении соска возможно его одномоментное восстановление при онкопластической операции за счёт традиционно удаляемой кожи (при подтяжке молочной железы).
Фото до и после операции при раке соска левой молочной железы. Удалённый сосок реконструирован из кожи груди - он более светлый, чем правый. Если сделать его татуаж в тон ареолы и соска правой железы - будет вообще незаметно. Оперировал Чиж И.А.
Рак Педжета соска
Потеря соска - тяжелая утрата для любой женщины. Мы это осознаём и мы всегда стремимся предложить вариант его восстановления сразу, одномоментно с удалением.
Фото пациентки до и через 3 недели после операции по удалению рака соска и второй злокачественной опухоли в левой молочной железе. Выполнялась онкопластическая резекция "под подтяжку" с одномоментным восстановлением соска. После завершения всего лечения планируется татуаж реконструированного соска и ареолы в тон соска и ареолы правой железы. Оперировал Чиж И.А.
Рак кожи соска
Часто при онкологических операциях приходится удалять сосок. Это бывает при центральном расположении опухоли, когда она врастает в кожу ареолы, или когда опухоль расположена непосредственнов соске, например, при раке Педжета.
Болезнь Педжета молочной железы
В таких случаях сосок можно восстановить отсроченно ( об этом СМОТРИТЕ ЗДЕСЬ ) и одномоментно.
Педжета груди
Рак Педжета соска левой груди - пациентка обратилась к нам год назад, но вместо предложенной операции решила заниматься самолечением. Пришла, когда опухоль полностью разрушила сосок и перешла на ареолу. В хирургии есть неписанное правило "Не делай дуракам умных операций". Поэтому мы просто удалили ей ареолу с соком без реконструкции. Реконструкция - это дополнительная работа и дополнительные риски. У заведомо проблемных пациентов их лучше профилактировать.
Сохранение груди
С ОНКОПЛАСТИКОЙ
Рак кожи молочной железы
Специалисты Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещают отечественные и зарубежные конференции, чтобы быть в курсе всех современных тенденций в онкологии и пластической хирургии.
Рак ореол груди
Автор: Чиж Игорь Александрович
заведующий, кмн, онколог высшей квалификационной категории,
хирург высшей квалификационной категории, пластический хирург
Читайте также:

