Иссечение свища с проведением лигатуры что это такое
Обновлено: 18.04.2024
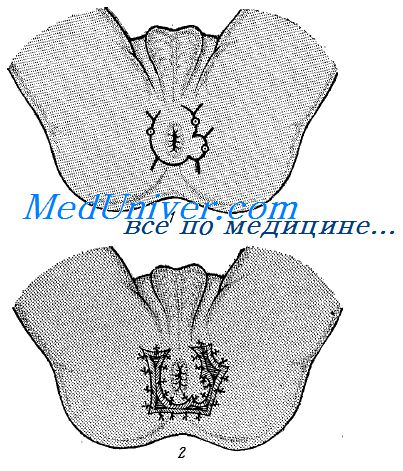
Рассечение свища прямой кишки. Техника операции при свище прямой кишки.
Рассечение перемычки, отделяющей свищевой ход от заднепроходного канала, возможно медленно, путем перетяжки лигатурой, а также путем одномоментного разреза скальпелем или ножницами.
Лигатурный метод описан впервые Гиппократом. По остроте болевых восприятий кожа, окружающая задний проход, стоит, как и кожа окружности рта, на втором месте после кожи пальцев, ладоней и подошв. Можно себе представить, какие мучения испытывали больные в прежние времена, когда им без всякого обезболивания туго завязывали ткани области заднего прохода, включая и кожу. Больные испытывали сильные боли на протяжении целой недели. Гиппократ рекомендовал остающийся мостик рассекать через неделю, если не происходило полного' разрушения перемычки затягиванием лигатурой.
В настоящее время обезболиванием можно совершенно снять болевые ощущения на время операции. Но в послеоперационном периоде после того, как действие анестетика закончится, больные от ущемления здоровой кожи в области заднего прохода испытывают сильные боли. Поэтому нужно после проведения лигатуры через канал свища рассечь слизистую оболочку и кожу или иссечь из них ленту от внутреннего до наружного отверстия. При этом лигатурой перетягивают только глубжележащие, менее болезненные ткани.
Лигатуру завязывают петлей, которую развязывают каждые 4—5 дней и снова туго завязывают.
Так, постепенно лигатурой пересекается мостик тканей, отделяющих свищ от анального канала. Волокна части сфинктера или всей его толщи, попавшие в медленно пересекаемый пучок, не расходятся, а в глубине уже рассеченные волокна покрываются грануляциями и начинают срастаться. Вся процедура замедленного рассечения лигатурой занимает в среднем от 3 до 4 недель.
Иссечение свища прямой кишки
Часто хирургами применяется метод простого рассечения свища. Метод несложен, общедоступен и довольно радикален. Но он также имеет свои отрицательные стороны.
После анестезии тканей, окружающих свищ, через наружное отверстие свища вводят пуговчатый или желобоватый зонд. При полном и прямолинейном ходе свища конец зонда выводят через внутреннее от верстие в просвет прямой кишки. Зонд не удается вывести в просвет кишки, если свищ неполный или если канал его извилист. Тогда, введя зонд по свищу на возможную глубину, хирург прободает зондом остающиеся ткани с тем, чтобы кончик зонда вышел в просвет кишки через измененный участок слизистой оболочки.
Указательный палец левой руки хирурга должен при этом находиться в просвете кишки и встретить зонд. После этого конец зонда выводят за пределы заднепроходного отверстия. При небольшой перемычке тканей это легко удается сделать, не сгибая зонд. Но если имеется массивная перемычка тканей или если внутреннее отверстие свища находится высоко, то кончик зонда удается вывести, только сильно согнув его. З'атем по зонду скальпелем производится рассечение всех тканей, отделяющих свищ от канала заднего прохода. Края образовавшейся раны расходятся. Рана принимает вид желоба (корыта), на дне которого лежит рассеченный канал свища. Некоторые хирурги добавляют к рассечению тщательное выскабливание свища острой ложечкой. В рану вводят тампон с мазью Вишневского.
Через несколько дней рана покрывается грануляциями, постепенно выполняется ими и эпителизируется с краев. При наличии нескольких кожных отверстий свища полагается рассечь кожу над всеми ходами, а потом рассечь основной магистральный канал, открывающийся в слизистой оболочке кишки. Все раны тампонируют, и заживление их под тампонами идет путем гранулирования и эпителизации с краев.
Операция рассечения применяется при подкожно-подслизистых свищах или при свищах, проходящих через внутреннюю часть волокон наружного сфинктера. Рассечение свища, расположенного кнаружи от сфинктера, как правило, поведет к нарушению функции этой мышцы.
В литературе описываются следующие отрицательные стороны простого рассечения свищей: 1) рецидивы свищей, 2) повреждения сфинктера; 3) длительное заживление операционных ран.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Иссечение свища с зашиванием раны. Варианты иссечения свища с зашиванием раны.
Метод иссечения свища с зашиванием раны имеет также многовековую историю. В настоящее время эта операция выполняется в четырех простейших вариантах, которые приводятся ниже.
Первый вариант иссечения свища. Рассечение свища, иссечение его и зашивание наглухо всей образовавшейся раны. Рассечение раны по зонду производится, как описано выше. Затем расщепленный свищ, находящийся в дне раны, иссекают на всем протяжении с удалением всех рубцово перерожденных тканей. Если свищ имеет разветвления, то все их тщательно удаляют. Для того чтобы можно было более отчетливо видеть боковые ходы, перед операцией в наружное отверстие свища шприцем без иглы вводят 0,5 мл 1 % раствора метиленовой сини.
Она проникает во все слепые карманы свища, окрашивает его стенки и значительно облегчает ориентировку во время операции. После удаления свища в рану засыпают сухой пенициллин или стрептомицин. Рану зашивают в 2—3 этажа, начиная из глубины. Для погружных швов применяется кетгут. Кожу зашивают шелком наглухо. После зашивания раны полезно наложить 2—3 глубоких прочных шелковых шва, проходящих под дном раны.
Эти швы снимают не на 8—9-й день, как все остальные, а на 14 — 15-й день. Они предохраняют от расхождения глубокие отделы и кожные края раны при первых дефекациях.

Второй вариант иссечения свища. В свищ вводят зонд. Наружное отверстие свища окаймляется овальным разрезом, который дугообразно по ходу волокон наружного сфинтера продолжается вверх и вниз на 2—3 см. Постепенно тупым и, где необходимо, острым путем свищ по зонду выпрепаровывают из окружающих тканей до слизистой оболочки кишки. При длительном существовании свища стенка его состоит из плотных Рубцовых тканей и может быть выпрепарована на всем протяжении без нарушения ее целости.
При наличии ветвистого свища удаляют также все боковые ходы его, окрашенные введенным до операции раствором метиленовой сини. На уровне слизистой оболочки кишки свищ отсекают и удаляют. На слизистую оболочку накладывают 1—2 узловых кетгутовых шва. Вышележащую часть раны в несколько этажей загнивают узловыми или кисетными кетгутовыми швами после засыпания в нее сухого пенициллина или стрептомицина. Шелковыми швами кожную рану зашивают наглухо.
Некоторые хирурги предпочитают ввести на 1—2 суток тонкую резиновую полоску между кожными швами в нижний угол раны. Эту операцию следует считать показанной при свищах, канал которых проходит снаружи от сфинктера прямой кишки. Сфинктер при операции может быть совершенно не поврежден, а следовательно, не пострадает eтa функция.
Третий вариант отличается от второго только тем, что после отсечения выделенного свища зашивание отверстия в слизистой оболочке прямой кишки производится не со стороны операционной раны, а со стороны просвета прямой кишки после предварительного зашивания промежностной раны.
Два последних варианта операции некоторыми хирургами выполняются без зашивания раны наглухо. Ограничиваются зашиванием толька внутреннего отверстия свища (со стороны раны или просвета кишки), а остальную часть раны заполняют тампонами, чаще всего смоченными мазью Вишневского. Мы полагаем, что целесообразнее зашивать все слои раны, а не надеяться на прочность 1—2 рядов швов, наложенных на стенку кишки.
Четвертый вариант иссечения свища. Через радиальный разрез обнажают канал свища от наружного до внутреннего отверстия. При этом рассекают кожу, слизистую оболочку и поверхностные волокна мышцы, лежащие на пути ножа.
Свищ не рассекают, а подобно муфте на зонде выделяют целиком. На рану накладывают кетгутовые швы без включения в них краев слизистой оболочки и кожи. Операция допустима только для прямолинейных подслизистых свищей и для свищей, проходящих через внутреннюю порцию сфинктера.
Операция иссечения свищей в различных вариантах довольно широко применяется отечественными хирургами. Результаты, опубликованные 8 авторами, мы суммировали. При изучении отдаленных результатов оказалось, что методы иссечения свища дали 96,2% заживления и 3,8% рецидива свищей. Это хорошие результаты.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лигатурный свищ – это окруженный воспалительным инфильтратом патологический ход в области нерассасывающейся шовной нити, которая использовалась для ушивания тканей в ходе различных оперативных вмешательств. Склонен к рецидивирующему течению. Проявляется наличием уплотнения, в центре которого расположено небольшое отверстие со скудным серозно-гнойным отделяемым. Кожа вокруг очага поражения имеет багрово-синюшную или темную окраску. Лигатурный свищ диагностируется с учетом симптоматики, наличия операции в анамнезе, данных фистулографии, УЗИ. Лечение – выскабливание грануляций и удаление лигатур или иссечение свища.
МКБ-10

Общие сведения
Лигатурный свищ – достаточно распространенное осложнение. Возникает у 5% пациентов, перенесших различные оперативные вмешательства. Достоверно чаще диагностируется после хирургических манипуляций на полых органах брюшной полости и малого таза (условно-асептические операции), что обусловлено повышенной вероятностью инфицирования окружающих тканей даже при строгом соблюдении правил асептики и антисептики. Распространенность данного осложнения после гинекологических вмешательств составляет 8,9%, пластики грыж – 9,5%, операций по поводу язвенной болезни желудка и ДПК – 7,8%. Лигатура может располагаться как поверхностно, так и на значительной глубине. Из-за склонности к рецидивированию патология нередко становится причиной длительной нетрудоспособности. Утяжеляет течение основного заболевания.

Причины
Причиной развития лигатурного свища является реакция отторжения инородного тела – нити, использованной для ушивания глубоких и поверхностных тканей в процессе оперативного вмешательства. Обычно патологические ходы возникают при отторжении нерассасывающихся нитей. Чаще в свищевом ходе обнаруживаются шелковые нити, несколько реже – лавсановые и капроновые. Несмотря на то, что кетгут является рассасывающейся нитью, в литературе есть упоминания о кетгутовых лигатурных свищах. Заболевание практически никогда не вызывается викриловыми или проленовыми нитями. К числу провоцирующих факторов относятся:
- Инфицирование. Патогенные микроорганизмы проникают в область шва в результате нагноения операционной раны, которое может быть обусловлено нестерильностью операционного поля и инструментария, нарушением врачебных рекомендаций, присоединением госпитальной инфекции, изменением реактивности или истощением организма и пр. При нарушении правил стерилизации шовного материала инфекционные агенты могут находиться на нити в момент ушивания тканей.
- Реакция иммунного отторжения. Возникает в ответ на внедрение инородного тела, вероятность появления зависит от индивидуальных иммунологических особенностей. Нить не покрывается капсулой, а становится мишенью для иммунных клеток, которые распознают ее как чужеродный антиген.
- Прошивание полого органа. Наблюдается при случайном захвате всей стенки органа и выходе нити в его просвет. При контакте с нестерильным содержимым органа нить инфицируется, болезнетворные микробы распространяются по всей ее длине и дают начало очагу воспаления.
Патогенез
Обычно со временем вокруг нерассасывающихся нитей образуется слой рубцовой соединительной ткани, нити оказываются заключенными в капсулу. При развитии гнойно-воспалительного процесса инкапсуляции не происходит, вокруг нити формируется абсцесс. В последующем полость гнойника вскрывается в зоне послеоперационного рубца, явления острого воспаления уменьшаются, благодаря постоянному оттоку содержимого. Нить может оставаться на месте или мигрировать по патологическому ходу.
При самостоятельном выходе нити наружу или ее хирургическом удалении причина воспаления исчезает, свищ закрывается. В противном случае воспаление приобретает рецидивирующий характер, может осложняться вторичной инфекцией. Свищи могут быть как одиночными, так и множественными, образовываться в зоне нитей, использованных для ушивания поверхностно расположенных тканей, или в глубине раны, например, в брюшной полости. В последнем случае существует вероятность вовлечения внутренних органов в гнойно-воспалительный процесс.
Симптомы лигатурного свища
Патология может возникать как в раннем, так и в позднем послеоперационном периоде. Иногда свищи образуются через несколько лет после вмешательства. В период формирования абсцесса выявляются локальные и общие признаки гнойного воспаления. Возникают боли, локализация которых определяется расположением инфицированной нити. Может отмечаться слабость, разбитость, повышение температуры. Затем в проекции послеоперационного рубца появляется болезненное уплотнение. Кожа над участком воспаления приобретает багровый или синюшный оттенок. Через несколько дней абсцесс самопроизвольно прорывается. Образуется небольшой свищ, из которого выделяется скудное серозно-гнойное отделяемое. Воспалительные явления уменьшаются, синдром интоксикации исчезает. В последующем свищ обычно периодически закрывается и открывается до момента удаления или самостоятельного отхождения нити.
Осложнения
Наиболее опасным осложнением лигатурного свища является вторичное инфицирование с распространением гнойного процесса. В зависимости от расположения лигатуры возможно образование поверхностных и глубоких абсцессов и затеков, поражение близлежащих органов. При гнойном расплавлении тканей иногда отмечается эвентрация внутренних органов. Вторичный инфекционный процесс, в свою очередь, может осложниться сепсисом. В тяжелых случаях существует риск летального исхода.
Из-за подтекания отделяемого в области наружного отверстия свища нередко развивается дерматит. Мягкие ткани вокруг свища становятся отечными, уплотняются, кожа приобретает багрово-синюшную окраску, со временем образуется участок гиперпигментации, в зоне рубца формируется косметический дефект. При неудачной попытке извлечения глубоко расположенной лигатуры в отдельных случаях наблюдается повреждение окружающих тканей и внутренних органов.
Диагностика
Диагностику и лечение осуществляют специалисты, выполнявшие операцию. Из-за повышенной вероятности образования лигатурных свищей после вмешательств с вскрытием полых органов патологию чаще всего выявляют гинекологи и абдоминальные хирурги, несколько реже – урологи, еще реже – торакальные хирурги, травматологи, нейрохирурги и другие специалисты. Постановка диагноза обычно не вызывает затруднений из-за типичного анамнеза (наличие хирургического вмешательства) и расположения свища в области послеоперационного рубца. Основной задачей становится определение глубины свища и конфигурации свищевого хода, выявление других факторов, влияющих на тактику лечения. Перечень диагностических мероприятий включает:
- Осмотр. Производится в условиях перевязочной. Врач оценивает количество и характер отделяемого, отмечает изменения окружающих тканей, исследует свищевой ход при помощи зажима. При незначительной извитости патологического хода и расположении лигатуры над апоневрозом данная методика обычно не представляет затруднений. Иногда нить удается извлечь во время диагностического исследования. При значительной извитости свищевого хода или его проникновении под апоневроз метод используют с осторожностью, стараясь не нарушить демаркационный вал и не повредить внутренние органы.
- Визуализационные методики. Классическим способом определения глубины и формы свищевого хода является фистулография. Контрастное вещество вводят в свищ, затем выполняют снимки в разных проекциях, на рентгенограммах полости и ходы отображаются в виде участков затемнения. В последние годы с этой же целью иногда назначают УЗИ. Свищевые ходы визуализируются как гипоэхогенные структуры с гиперэхогенным контуром, узлы – как округлые гиперэхогенные структуры.
Лечение лигатурных свищей
На начальном этапе обычно осуществляют перевязки, назначают физиотерапевтические мероприятия, но эффективность консервативных методик невелика, что вынуждает специалистов в области общей хирургии прибегать к инвазивным манипуляциям. Если лигатурная нить не отходит самостоятельно, ее пытаются извлечь с помощью зажима, однако эта методика имеет ряд недостатков, поскольку врачу приходится действовать вслепую, что увеличивает риск развития осложнений. Одномоментно выполняют выскабливание грануляций для лучшего заживления раны.
В специальной литературе встречаются упоминания об извлечении лигатур под контролем УЗИ, что позволяет предотвратить случайную перфорацию стенки патологического хода. При длительном существовании свищей, наличии затеков и свищевых ходов сложной формы, глубоком расположении лигатур производят иссечение свища. Недостатком метода является необходимость проведения масштабного хирургического вмешательства в области рубцово-измененных тканей.
Прогноз и профилактика
Прогноз при лигатурных свищах обычно благоприятный для жизни и условно благоприятный для выздоровления. В большинстве случаев наблюдается выздоровление, однако для устранения патологии нередко требуются повторные открытые манипуляции или оперативные вмешательства. Успешно извлечь лигатуру зажимом удается у 65% пациентов, при этом у 21% больных в последующем наблюдается рецидив. Распространенность гнойно-воспалительных осложнений после иссечения свищевых ходов достигает 30%, 17% пациентов требуются повторные операции.
Профилактика заключается в тщательном обеспечении стерильности при проведении операций, правильной обработке нитей, использовании шовного материала, дающего меньшее количество осложнений, проведении адекватной антибиотикотерапии в послеоперационном периоде. Больным необходимо точно соблюдать рекомендации врача: не снимать повязку, не мочить рану, принимать назначенные препараты и т. д.
1. Поздние гнойные послеоперационные осложнения/ Кузнецов В.Д., Бобовникова Н.В., Михайлов В.Ф., Антонов В.В.// Хирургия. – 1998.- №7.
2. Дифференциальная диагностика лигатурных и иных наружных свищей с использованием ультразвукового сканирования/ Зубов А.Д., Губанов Д.М., Осипов А.Г.// Вестник неотложной и восстановительной медицины. – 2011 – Т. 12, №3.
3. Постгоспитальные послеоперационные осложнения в абдоминальной хирургии/ Хромова В.Н.// Известия высших учебных заведений. Поволжский регион. Медицинские науки. – 2011.
4. Диагностика и лечение гнойных лигатурных осложнений/ Кадырбаев Р.В., Алимжанов А.К., Тимашова Е.В., Головня М.А.// Вестник КазНМУ. – 2012.
Свищи прямой кишки – это хроническая форма парапроктита, характеризующаяся образованием глубоких патологических каналов (фистул) между прямой кишкой и кожей или параректальной клетчаткой. Проявляется кровянисто-гнойными либо кровянистыми выделениями из отверстия на коже возле заднего прохода, локальным зудом, болями, мацерацией и раздражением кожи. Диагностика предполагает проведение зондирования патологических ходов, аноскопии, фистулографии, ректороманоскопии, ирригоскопии, ультрасонографии, сфинктерометрии. Лечение хирургическое, включающие различные методы иссечения свища прямой кишки в зависимости от его локализации.
МКБ-10
Общие сведения
В основе образования свища прямой кишки лежит хроническое воспаление анальной крипты, межсфинктерного пространства и параректальной клетчатки, ведущее к формированию свищевого хода. При этом пораженная анальная крипта одновременно служит внутренним свищевым отверстием. Течение свища прямой кишки рецидивирующее, изнуряющее пациента, сопровождающееся как местной реакцией, так и общим ухудшением состояния. Длительное наличие свища может приводить к деформации анального сфинктера, а также увеличивать вероятность развития рака прямой кишки.
Причины
По данным специалистов в области современной проктологии, около 95% свищей прямой кишки являются исходом острого парапроктита. Инфекция, проникая вглубь стенки кишки и окружающую клетчатку, вызывает формирование периректального абсцесса, который вскрывается, образуя свищ. Формирование свища прямой кишки может быть связано с несвоевременностью обращения пациента к врачу, нерадикальностью оперативного вмешательства при парапроктите.
Свищи прямой кишки также могут иметь посттравматическое или постоперационное происхождение (вследствие резекции прямой кишки). Свищи, соединяющие прямую кишку и влагалище, чаще являются следствием родовых травм (при тазовом предлежании плода, разрывах родовых путей, применении акушерских пособий, затяжных родах и пр.) или осложненных гинекологических вмешательств. Патология часто встречается у пациентов с болезнью Крона, дивертикулярной болезнью кишечника, раком прямой кишки, туберкулезом прямой кишки, актиномикозом, хламидиозом, сифилисом, СПИДом.
Классификация
По количеству и локализации отверстий свищи прямой кишки могут быть полными и неполными:
- У полного свища входное отверстие расположено на стенке прямой кишки; выходное отверстие – на поверхности кожи вокруг ануса. Нередко при полном свище имеется несколько входных отверстий, сливающихся в глубине параректальной клетчатки в единый канал, выходное отверстие которого открывается на коже.
- Неполный свищ прямой кишки характеризуется наличием только входного отверстия на и слепо заканчивается в параректальной клетчатке. Однако в результате гнойных процессов, происходящих при парапроктите, неполный свищ нередко прорывается наружу, превращаясь в полный.
По месту локализации внутреннего отверстия на стенке прямой кишки различают свищи передней, задней и боковой локализации.
По расположению свищевого хода относительно анального сфинктера свищи прямой кишки бывают интрасфинктерными, транссфинктерными и экстрасфинктерными:
- Интрасфинктерные (краевые подкожно-подслизистые) свищи прямой кишки, как правило, имеют прямой свищевой ход с наружным отверстием, выходящим вблизи ануса, и внутренним, расположенным в одной из крипт.
- При свищах транссфинктеральной локализации свищевой канал может располагаться в подкожной, поверхностной или глубокой порции сфинктера. Свищевые ходы при этом часто бывают разветвленными, с наличием гнойных карманов в клетчатке, выраженным рубцовым процессом в окружающих тканях.
- Экстрасфинктерально расположенные свищи прямой кишки огибают наружный сфинктер, открываясь внутренним отверстием в области крипт. Обычно они являются исходом острого парапроктита. Свищевой ход длинный, извитой, с гнойными затеками и рубцами, может иметь подковообразную форму и несколько свищевых отверстий.
Экстрасфинктерные свищи прямой кишки различаются по степени сложности:
- Свищи 1-ой степени имеют узкое внутреннее отверстие и относительно прямой ход; рубцы, инфильтраты и гнойники в клетчатке отсутствуют.
- При свищах 2-ой степени сложности внутреннее отверстие окружено рубцами, но воспалительные изменения отсутствуют.
- Экстрасфинктерные свищи 3-ей степени характеризуются узким внутренним отверстием без рубцов, но наличием в клетчатке гнойно-воспалительного процесса.
- При 4-ой степени сложности внутреннее отверстие свища прямой кишки расширено, окружено рубцами, воспалительными инфильтратами, гнойными затеками в клетчатке.
Симптомы свищей
Пациент, страдающий свищом прямой кишки, замечает на коже перианальной области наличие ранки – свищевого хода, из которого периодически выделяется сукровица и гной, пачкающие белье. В связи с этим больной вынужден часто менять прокладки, обмывать промежность, делать сидячие ванны. Обильные выделения из свищевого хода вызывают зуд, мацерацию и раздражение кожи, сопровождаются дурным запахом.
Если свищ прямой кишки хорошо дренируется, болевой синдром выражен слабо; сильная боль обычно возникает при неполном внутреннем свище вследствие хронического воспаления в толще сфинктера. Усиление боли отмечается в момент дефекации, при прохождении калового комка по прямой кишке; после долгого сидения, при ходьбе и кашле.
Свищи прямой кишки имеют волнообразное течение. Обострение наступает в случае закупорки свищевого хода грануляционной тканью и гнойно-некротической массой. Это может приводить к формированию абсцесса, после спонтанного вскрытия которого острые явления стихают: уменьшается отделяемое из ранки и боли. Тем не менее, полного заживления наружного отверстия свища не происходит и чрез какое-то время острая симптоматика возобновляется.
В период ремиссии общее состояние пациента не изменено, и при тщательном соблюдении гигиены качество жизни сильно не страдает. Однако длительное течение свища прямой кишки и постоянные обострения заболевания могут приводить к астенизации, ухудшению сна, головной боли, периодическому повышению температуры, снижению трудоспособности, нервозности, снижению потенции.
Осложнения
Сложные свищи прямой кишки, существующие продолжительное время, часто сопровождаются тяжелыми местными изменениями – деформацией анального канала, рубцовыми изменениями мышц и недостаточностью анального сфинктера. Нередко в результате свищей прямой кишки развивается пектеноз – рубцевание стенок анального канала, приводящее к его стриктуре.
Диагностика
Распознавание свища прямой кишки осуществляется в ходе консультации проктолога, строится на основе жалоб, клинического осмотра и инструментального обследования (зондирования, выполнения красящей пробы, фистулографии, ультрасонографии, ректороманоскопии, ирригоскопии и др.).
При полном свище прямой кишки на коже перианальной области заметно наружное отверстие, при надавливании на которое выделяется слизь и гной. Свищи, возникающие после острого парапроктита, как правило, имеют одно наружное отверстие. Наличие двух отверстий и их расположение слева и справа от ануса позволяет думать о подковообразном свище прямой кишки. Множественные наружные отверстия характерны для специфических процессов.
При парапроктите выделения из свища обычно гноевидные, желтого цвета, не имеющие запаха. Туберкулез прямой кишки сопровождается истечением из свища обильных жидких выделений. В случае актиномикоза выделения носят скудный крошковидный характер. Наличие кровянистых выделений может служить сигналом озлокачествления свища прямой кишки. При неполном внутреннем свище прямой кишки имеется только внутреннее отверстие, поэтому наличие свища устанавливается при ректальном пальцевом исследовании. У женщин обязательным является проведение гинекологического исследования, позволяющего исключить наличие свища влагалища.
Зондирование свища прямой кишки помогает установить направление свищевого хода, его разветвление в тканях, наличие гнойных карманов, отношение хода к сфинктеру. Определение протяженности и формы патологического канала, а также локализации внутреннего свищевого отверстия уточняется при проведении аноскопии и пробы с красителем (раствором метиленового синего). При отрицательной пробе с красителем или в дополнение к ней показана фистулография.
Всем пациентам со свищами прямой кишки выполняется ректороманоскопия, позволяющая оценить состояние слизистой прямой кишки, выявить новообразования и воспалительные изменения. Ирригоскопия с бариевой клизмой в диагностике свища прямой кишки имеет вспомогательное дифференциальное значение.
Для оценки функционального состояния анального сфинктера при рецидивирующих и длительно существующих свищах прямой кишки целесообразно проведение сфинктерометрии. В комплексной диагностике свища прямой кишки чрезвычайно информативна ультрасонография. Дифференциальная диагностика свищей прямой кишки проводится с кистами параректальной клетчатки, остеомиелитом тазовых костей, эпителиальным копчиковым ходом.
Лечение свищей прямой кишки
Радикальное лечение свища может быть только оперативным. Во время ремиссии, при закрытии свищевых отверстий выполнение операции нецелесообразно ввиду отсутствия четких видимых ориентиров, возможности нерадикального иссечения свища и повреждения здоровых тканей. В случае обострения парапроктита производится вскрытие абсцесса и ликвидация гнойного: назначается массивная антибиотикотерапия, физиотерапия (электрофорез, УФО), после чего в «холодном» периоде проводится операция.
При различных типах свищей прямой кишки может выполняться рассечение или иссечение свища в просвет прямой кишки, дополнительное вскрытие и дренирование гнойных затеков, ушивание сфинктера, перемещение слизистого или слизисто-мышечного лоскута для закрытия внутреннего свищевого отверстия. Выбор методики определяется локализацией свищевого хода, степенью рубцовых изменений, наличием инфильтратов и гнойных карманов в параректальном пространстве.
Постоперационное течение может осложняться рецидивами свища прямой кишки и недостаточностью анального сфинктера. Избежать подобных осложнений позволяет адекватный выбор хирургической методики, своевременность оказания хирургического пособия, правильное техническое выполнение операции и отсутствие погрешностей в ведении пациента после вмешательства.
Прогноз и профилактика
Интрасфинктерные и невысокие транссфинктерные свищи прямой кишки обычно поддаются стойкому излечению и не влекут за собой серьезных осложнений. Глубокие транссфинктерные и экстрасфинктерные свищи часто рецидивируют. Длительно существующие свищи, осложненные рубцеванием стенки прямой кишки и гнойными затеками, могут сопровождаться вторичными функциональными изменениями. Профилактика образования свищей требует своевременного лечения парапроктита, исключения факторов травматизации прямой кишки.
1. Клинические рекомендации по диагностике и лечению взрослых больных хроническим парапроктитом (свищ заднего прохода, свищ прямой кишки) / Ассоциация колопроктологов России - 2013
Иссечение экстрасфинктерного свища – это группа радикальных проктологических вмешательств на прямой кишке, направленных на ликвидацию свищевого хода в пределах здоровых тканей. Для устранения дефекта в слизистой оболочке и параректальной клетчатке используются разные методики. Хирургическое иссечение показано пациентам с экстрасфинктерным свищом разной степени сложности. Во время оперативного вмешательства свищевой ход со стороны наружного отверстия постепенно отделяют от окружающей клетчатки в виде тяжа, затем отсекают. Дефект слизистой и промежностной раны ликвидируют одномоментно (ушивание, пластика, пломбирование) или постепенно (лигатурный метод). Осложнениями иссечения экстрасфинктерного свища могут являться воспалительные процессы, недостаточность анального жома и рецидивы.
Иссечение экстрасфинктерного свища – это группа радикальных проктологических вмешательств на прямой кишке, направленных на ликвидацию свищевого хода в пределах здоровых тканей. Для устранения дефекта в слизистой оболочке и параректальной клетчатке используются разные методики. Хирургическое иссечение показано пациентам с экстрасфинктерным свищом разной степени сложности. Во время оперативного вмешательства свищевой ход со стороны наружного отверстия постепенно отделяют от окружающей клетчатки в виде тяжа, затем отсекают. Дефект слизистой и промежностной раны ликвидируют одномоментно (ушивание, пластика, пломбирование) или постепенно (лигатурный метод). Осложнениями иссечения экстрасфинктерного свища могут являться воспалительные процессы, недостаточность анального жома и рецидивы.
Экстрасфинктерный свищ имеет внутреннее и одно или несколько наружных отверстий. Иногда свищевой ход разветвляется, образует дополнительные ходы в окружающей клетчатке, что представляет значительные трудности для проведения операции. Другой проблемой при иссечении экстрасфинктерного свища является то обстоятельство, что, начинаясь в нижнеампулярном отделе, свищевой ход огибает сфинктер, и при его рассечении в просвет кишки повреждаются мышечные волокна, что приводит к анальной инконтиненции. Повреждение волокон, их замещение рубцовой тканью может произойти и вследствие воспалительного процесса, поэтому основной задачей проктолога является пластика внутреннего отверстия свища, чтобы избежать инфицирования параректальной клетчатки, рецидивирования и развития недостаточности анального жома.
Разработано множество методик иссечения экстрасфинктерного свища, которые имеют свои преимущества и недостатки. Так, метод иссечения экстрасфинктерного свища в просвет кишки со сфинктеротомией и последующим ушиванием (модификация операции Габриеля) в 40-60% случаев приводит к сфинктерной недостаточности. При другой методике иссечения экстрасфинктерного свища, предложенной А.Н. Рыжих, свищевой ход иссекают изолированно в виде тяжа; при этом используется дозированное рассечение сфинктера, которое вызывает временное расслабление жома и способствует заживлению. Такое иссечения экстрасфинктерного свища показано при наличии гнойных полостей и затеков, требующих дренирования для обеспечения хорошего оттока. В настоящее время эту операцию вытеснил лигатурный метод, при котором наложение тонической лигатуры, проведенной через внутреннее отверстие свищевого хода, вызывает постепенное прорезывание тканевого мостика, способствует образованию грануляций. Грануляционная ткань, с одной стороны, препятствует расхождению волокон сфинктера, с другой, заполняет дефект, оставшийся после иссечения экстрасфинктерного свища.
Для пластики внутреннего отверстия свищевого хода предложено несколько модификаций – ушивание двумя рядами швов с погружением в параректальную клетчатку, пластика дефекта путем низведения или перемещения слизисто-мышечного лоскута. Такие операции снижают риск рецидива свища и инфицирования промежностной раны, но выполнить их технически сложно. При иссечении экстрасфинктерного свища предлагались методики пластики внутреннего отверстия биопластическими материалами. Биопластические вещества, например «Коллост», состоят из реконструированного коллагенового матрикса, который постепенно рассасывается, но служит основой для заполнения дефекта собственными соединительно-тканными волокнами.
Выбор оперативного вмешательства при экстрасфинктерных свищах остается за проктологом и зависит от строения свищевого хода, рубцовых осложнений, наличия недостаточности анального сфинктера, поэтому цены на иссечение экстрасфинктерного свища в Москве могут отличаться. В современной проктологии наиболее эффективными и простыми в исполнении являются следующие методы: иссечение экстрасфинктерного свища с последующим пломбированием биопластическими материалами и лигатурный метод, который остается эффективным при хронических воспалительных процессах в параректальной клетчатке.
Показания
Показанием к оперативному лечению служат экстрасфинктерные свищи любой степени сложности. Лигатурный метод иссечения показан при сложном экстрасфинктерном свище III-IV степени с затеками и полостями, требующими дренирования. При I-II степени хороший эффект дает иссечение экстрасфинктерного свища с пломбированием биопластическим имплантом.
Противопоказания
Противопоказаниями к проведению иссечения экстрасфинктерного свища являются такие заболевания, как язвенный колит, болезнь Крона и злокачественные опухоли кишечника. Для их исключения требуется предварительное обследование больных (колоноскопия, ректоскопия). Операцию проводят под общим обезболиванием, в связи с этим относительным противопоказанием к иссечению экстрасфинктерного свища являются соматические заболевания в стадии декомпенсации, при которых риск осложнений общей анестезии высокий.
Подготовка к иссечению
В рамках планового обследования перед оперативным вмешательством проводится проктологический осмотр с исследованием свища пуговчатым зондом, проба с красителем для определения локализации и вида свища. При разветвленных свищевых ходах требуется дополнительное обследование (фистулография, эндоректальное УЗИ, МРТ, сфинктерометрия). Пациент также должен сдать лабораторные анализы (развернутый и биохимический анализ крови, коагулограмму), пройти электрокардиографию. Накануне операции по иссечению экстрасфинктерного свища больного осматривает анестезиолог.
Подготовка кишечника при иссечении экстрасфинктерного свища включает бесшлаковую диету с высоким содержанием клетчатки в течение 2-3 дней до операции. Свищ ежедневно промывают асептическим раствором, при необходимости назначают антибиотикотерапию. Очищение кишечника проводится с помощью специальных препаратов (лаваж-раствор). Вечером перед оперативным вмешательством можно легко поужинать, но утром принимать пищу и пить нельзя. За 3-5 часов до оперативного вмешательства делают очистительную клизму.
Методика проведения
При операции по иссечению экстрасфинктерного свища лигатурным методом пациента располагают на операционном столе лежа на спине с закрепленными на специальных подставках ногами (литотомическое положение). Операционное поле обрабатывают антисептиками, в наружное отверстие свища вводят краситель (метиленовую синь), чтобы прокрасить все ответвления. Окаймляющим разрезом рассекают кожу промежности вокруг наружного свищевого отверстия. Иссечение экстрасфинктерного свища проводят следующим образом: ухватив край разреза кожи зажимом, ее оттягивают и острым методом постепенно выделяют свищевой ход. При обнаружении гнойников, полостей в параректальной клетчатке их вскрывают и выскабливают. Свищевой ход отделяют вплоть до внутреннего свищевого отверстия, на этом уровне его отсекают. Параллельно проводят гемостаз, крупные кровеносные сосуды лигируют, мелкие коагулируют.
Второй этап иссечения экстрасфинктерного свища – наложение лигатуры. Рану на коже продлевают до средней линии ануса. Затем под контролем ректального зеркала элипсовидным разрезом иссекают внутреннее отверстие до мышечного слоя, выскабливают и обрабатывают 1% раствором йода. Разрез продолжают в проксимальном направлении до медиального угла разреза кожи. Через иссеченный свищевой ход проводят толстую лигатуру и тонически затягивают. Через 7-8 дней повышают натяжение нити, повторно процедуру проводят каждые 2-3 дня до полного прорезывания.
Первый этап иссечения экстрасфинктерного свища с пластикой внутреннего отверстия и ложа биопластическим имплантом выполняется так же, как и при лигатурном методе: свищевой ход иссекают, внутреннее отверстие обрабатывают. Биопластический жгут с помощью специального проводника вводят через промежностную рану до внутреннего отверстия. После снятия резинового колпачка, надавливая на поршень проводника, жгут устанавливают в раневом канале, постепенно вытягивая проводник, дистальный конец жгута фиксируют 1-2 швами к параректальной клетчатке. Из биопластической мембраны вырезают диск, который будет прикрывать внутреннее отверстие, заходя за края на 5 мм. Его фиксируют двумя кисетными швами «слизистая-мембрана-слизистая», расположенными перпендикулярно друг к другу. При их натягивании слизистая над диском восстанавливается.
В обеих методиках иссечения экстрасфинктерного свища после ревизии и гемостаза в промежностную рану помещают мазевой тампон. В анальное отверстие вводят трубку для отведения газов и пропитанную гидрофильной мазью марлевую ленту.
После иссечения
Через несколько часов после иссечения экстрасфинктерного свища больному разрешается пить негазированную воду. В первые двое суток надо пить большое количество жидкости, но принимать пищу нельзя. Через 2 дня переходят на щадящее дробное питание (протертые супы). В случае возникновения болевого синдрома назначаются обезболивающие средства.
При лигатурном методе иссечения экстрасфинктерного свища для повышения скорости прорезывания лигатуры назначают физиотерапию (магнитолазеротерапию). Полное прорезывание лигатуры, по данным разных авторов, наступает на 14-30 день. При иссечении экстрасфинктерного свища с пластикой биопластическим имплантом больному показан строгий постельный режим в первые 3-5 суток. Перевязки проводятся ежедневно, через двое суток газоотводную трубку и тампон из просвета прямой кишки удаляют. Внутреннюю и наружную раны обрабатывают антисептиком, противовоспалительными и ранозаживляющими веществами. Дефекация происходит на 4-5 день, после нее рану нужно промыть. Пациента выписывают на 14-30 сутки на амбулаторное лечение.
Осложнения
Нагноение раны после иссечения экстрасфинктерного свища может вызывать рубцовые изменения, что приводит к деформации анального канала, стенозам, частичной и полной анальной инконтиненции. К поздним осложнениям относят также повторное появление свища. Частота рецидивов при лигатурном методе иссечения экстрасфинктерного свища составляет 4,5-11%, а при пломбировании ложа свищевого хода и пластике внутреннего отверстия - 4-6%.
Стоимость иссечения экстрасфинктерного свища в Москве
Стоимость операции зависит от выбранной методики, формы собственности клиники, квалификации проктолога, объема диагностических процедур в предоперационном периоде, продолжительности госпитализации и перечня лечебных мероприятий после вмешательства. При необходимости вскрытия и дренирования гнойных полостей, проведения пластики сфинктера, использования биопластических веществ цена иссечения экстрасфинктерного свища в Москве повышается. При тяжелой патологии, замедленном заживлении раны, наличии осложнений длительность пребывания в стационаре и объем терапевтических мероприятий увеличивается, что влияет на стоимость вмешательства.
Читайте также:

