Иммуностимуляторы для детей при лишае
Обновлено: 29.04.2024
Хочу выразить огромную благодарность Луниной Анне Викторовне.
Анна Викторовна – большой профессионал! За столь короткий срок, смогла поставить дочери недостающие звуки и автоматизировать их в речи. Спасибо огромное!
Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Лишай – это обобщенное название обширной группы кожных заболеваний, спровоцированных грибками (микозами) и вирусными агентами. Эти болезни объединяет схожесть внешних проявлений – пятен, склонных к шелушению. Характерные особенности – различные поражения тела и кожи головы, покрытой волосами, реже ногтевых пластин и слизистых оболочек.
Заболевание вызывает дискомфорт как физический, так и психологический. Лишай представляет небольшие папулезные высыпания на коже, сопровождающиеся зудом и шелушением. Папулы имеют воспалительную природу. Узелковый элемент образуется в слоях кожи, хорошо снабжаемых кровью. Это приводит к появлению небольшой отечности вокруг папулы.
Лишай у детей может вызвать присоединение вторичной инфекции или развитие хронического состояния. При стригущей форме болезни возникает риск необратимого пятнистого облысения. Поэтому следует знать, как выглядит лишай у ребенка и принять необходимые лечебные меры. При появлении первичных симптомов рекомендуется обратиться в клинику «РебенОК» к детскому дерматологу.
Виды болезни
Все виды лишая у детей требуют немедленного лечения. Необходима грамотная диагностика для выбора адекватной терапии. Некоторые виды заболевания излечиваются полностью и не несут в себе опасности. Опоясывающая форма может привести к поражению спинного и головного мозга, а также к дальнейшей инвалидизации.
Заболевания кожи, объединенные в группу «лишай», различаются по симптомам, возбудителям и причинам возникновения. Встречаются у 90% детей различных возрастных групп. Всего насчитывается 7 видов болезней кожи этого типа.
Опоясывающий
Имеет вирусно-герпетическое происхождение. При первом контакте происходит развитие ветряной оспы. На момент выздоровления вирус сохраняется в нервных узлах. Ослабление иммунитета, длительный прием антибиотиков или препаратов гормонального ряда могут активировать вирус.
На фоне опоясывающего лишая появляется опасность развития конъюнктивита, стоматита, неврита глазодвигательного и зрительного нерва. Если происходит поражение глаз, то без своевременного лечения возникает риск потери зрения. Дети с ослабленным иммунитетом подвергаются риску возникновения миелита, энцефалита или менингита.
Линейный (полосовидный)
Причиной развития болезни могут быть невриты периферических нервов. Появляется очаговое высыпание на ногах, руках, иногда на лице или теле. Линейный лишай чаще поражает детей дошкольного возраста. Девочки страдают от этой разновидности болезни в 2-3 раза чаще, чем мальчики. Заболевание хорошо поддается лечению. Продолжительность терапии составляет 2-4 месяца.
Стригущий
Источником стригущего лишая являются грибки микроспорум и трихофитон. Микроспория и трихофития могут поражать лицо, голову, плечи и шею. Этот вид болезни является очень заразным. Передается контактно-бытовым путем. Заразиться можно от кошек, собак, морских свинок, хомячков, кроликов.
У детей со слабым иммунитетом происходит образование гнойного инфильтрата. При заживлении остаются глубокие шрамы. В запущенной стадии этот вид болезни распространяется на все тело, приводит к истощению детского организма. Только врач знает, как распознать лишай у ребенка. Поэтому родители должны быть предельно внимательны, а также своевременно обращаться за помощью.
Этот вид болезни опасен развитием осложнений, особенно со стороны нервной системы. Может сопровождаться лимфаденитом, фолликулитом, пиодермией.
Шиповидный
Заболевание не сопровождается поражением внутренних органов и заметным ухудшением общего состояния. Может протекать десятилетиями. У некоторых больных происходит самостоятельное заживление, без применения лечения.
Розовый
Эритематозно-плоскоклеточный дерматоз или болезнь Жибера имеет вирусную природу. Вирус герпеса 6 или 7 типа провоцирует развитие заболевания. Чаще всего это происходит в весной и осенью. Появляется розовый лишай у ребенка на ноге, на руке или в паху.
Отмечается склонность к рецидиву. Воспаления нет, но есть характерное шелушение. Локализуется по всему телу, за исключением конечностей, а также головы. В основном образуется розовый лишай на спине у ребенка.
Встречается преимущественно у взрослых, детей старше 10 лет. Длительность заболевания составляет от 4 до 6 недель. Спровоцировать может стресс или простуда. Частое раздражение пораженных мест приводит к образованию гнойного инфильтрата. Появляется риск возникновения гидраденита, импетиго, фолликулитов.
Красный плоский
Этот вид лишая встречается реже в 2,5 раза по сравнению с остальными. Локализуется во рту, на слизистых оболочках, предплечьях, голеностопных, лучезапястных суставах в виде плоских бляшек 3-6 мм в диаметре.
По природе возникновения относится к аутоиммунным болезням. Спровоцировать его могут стрессы, гормональные нарушения, воздействие токсинов, а также длительный прием некоторых лекарственных препаратов.
Отрубевидный
Относится к числу наименее агрессивных. Возбудителем является дрожжевой грибок Питироспорум (Pityrosporum), который постоянно обитает на коже человека и активируется при несоблюдении правил гигиены. Часто встречается у детей в подростковом возрасте.
Причины болезни
Каждая форма болезни имеет конкретные причины возникновения. Например, у розового лишая имеется инфекционно-аллергическая природа, у разноцветного и стригущего – грибок, у опоясывающего – вирусы.
Часто причиной появления лишая у детей является контакт с больным человеком или бродячим животным. К возбудителям опасного заболевания относятся вирусы и грибки. Антропофильные возбудители колонизируют на коже человека, зооантропофильные не только на коже людей, но также на шерсти животных. Зона обитания геофильных грибков – почва. Известно, что любой возбудитель лишая может длительное время находиться в организме человека, не проявляя себя до момента воздействия определенных факторов.
Факторы-катализаторы, провоцирующие развитие заболевания:
несоблюдение правил личной гигиены;
плохие экологические условия;
нарушение гормонального фона;
перенесенные вирусные заболевания;
длительный прием некоторых лекарственных средств;
контакты детей с уличными животными;
патологии аутоиммунного характера;
недостаток в организме витаминов, необходимых микроэлементов в результате несбалансированного питания;
перенесенные сопутствующие заболевания;
нарушение функции сальных, потовых желез;
частые стрессы, неврологические расстройства.
Заболеть лишаем можно при посещении образовательных, развлекательных учреждений, в которых не соблюдаются необходимые санитарные меры.
Симптомы и признаки болезни
Лишай у взрослых и детей может проявляться в виде единичных или множественных очагов. Округлые бляшки с четко-выраженными границами имеют чешуйчатую поверхность и возникают в разных частях тела.
Основные симптомы некоторых видов лишая:
Отрубевидный. Возникают симптомы лишая на лице у ребенка, в подмышечных впадинах, груди, шее, спине, плечах. Отрубевидный лишай представляет собой небольшие темные, четко очерченные пятна. Встречаются красновато-коричневые высыпания. Пораженные участки кожи на солнце не темнеют. Сопровождается зудом и сильным потоотделением. Шелушение по внешнему виду напоминает отруби.
Стригущий. Гладкая кожа покрывается возвышающимися четко очерченными красными пятнами с характерными чешуйками серого цвета. На волосистой части головы наблюдаются розовые пятна в области затылка, темени и висков. После образования небольшого шелушения, появляется несколько крупных очагов, диаметр которых достигает 5 см. Постепенно наблюдается отторжение волос, что приводит к образованию залысин. Со временем может начаться зуд, который продолжается, пока активное проявление не станет бессимптомным. Детей со слабым иммунитетом беспокоят головные боли, повышается температура, наблюдается снижение аппетита.
Красный плоский. Сыпь имеет синеватый или красный цвет. Очаги поражения образуются на местах травм (рубцов, ожогов, царапин). Может поражать ногтевые пластины, с образованием борозд, углублений и помутневших участков. Красный плоский лишай на теле у ребенка сопровождается сильным зудом.
Опоясывающий. Локализуется вдоль расположения нервов, на одной стороне тела в виде пузырчатой сыпи с дальнейшим образованием корочки. Наблюдается резкое повышение температуры, зуд, слабость, боль и покалывание в местах, где позже появляются высыпания. Увеличиваются регионарные лимфоузлы. Основным проявлением является боль разного характера. Через несколько дней после первых симптомов появляются заполненные жидким содержимым пузырьки, достигающие в диаметре 0,5 см. Позднее жидкость внутри мутнеет, на месте пузырьков образуются корочки. После них остается легкая пигментация.
Розовый. Первичный очаг представляет собой единичную овальную бляшку ярко-розового цвета размером 2-5 см. Мелкие высыпания диаметром 1-2 см появляются в течение недели. Пятна имеют шелушения в центре и красную окантовку. Сопровождается небольшим зудом.
Линейный. Полоса может быть от 2 до 30 см в длину, шириной 0,5-2 см. Бледно-розовая сыпь иногда не заметна на коже. Имеет вид небольших плоских мелких узелков, покрытых серыми чешуйками. Иногда чешуйки образуют корку коричневого цвета. В местах высыпаний ощущается онемение кожи.
Шиповидный. Сыпь имеет вид мелких папул в форме конуса с характерным шипом на верхушке. Цвет у такого образования неяркий, розово-синюшный. Ороговевшие фолликулярные папулы образуются симметрично в области живота, на сгибах конечностей, ягодицах, шее. Поверхность сыпи может быть покрыта мелкими белыми чешуйками. Пациентов не беспокоят субъективные ощущения. Иногда в области элементов появляется зуд и легкая эритема.
Многие виды лишая имеют схожие симптомы. Появление розового пятна на коже малыша, должно стать поводом для беспокойства. Далее происходит разрастание высыпаний, появляется шелушение и зуд. Как вылечить лишай у ребенка может знать только профильный специалист. Вовремя обратившись за помощью, вам удастся улучшить состояние малыша.
Диагностика болезни
Прежде чем лечить лишай у ребенка, врач рассматривает причины, и устанавливает, к какому виду относится заболевание. Диагностируют детские болезни, относящиеся к группе «лишай», дерматолог, инфекционист или миколог.
Благодаря высоким технологиям и современным методам обследования, специалисты диагностической лаборатории быстро и точно определяют лишай на коже ребенка. Лечение, начатое вовремя – это важный шаг на пути к выздоровлению.
Порядок проведения диагностики:
визуальное обследование поверхности кожи;
специальные пробы (изучение соскоба кожи с помощью светового микроскопа);
бакпосев образца для определения микрофлоры;
осмотр пораженных зон под лампой Вуда.
При подозрении на красный плоский лишай дополнительно назначается биопсия и морфологическое исследование кожи. Отрубевидный тип заболевания определяется с помощью йодной пробы Бальцера. При нанесении йода на кожу, пораженные участки приобретают насыщенный коричневый цвет, здоровая кожа слегка желтеет.
Диагностика опоясывающего лишая предусматривает исследование крови методом ИФА. Ребенок направляется на консультацию к детскому инфекционисту и неврологу. Обязательно проводится дифференцирование лишая от заболеваний со схожими симптомами: экзема, псориаз, гнездная алопеция, корь, краснуха.
Лечение болезни
Появился у ребенка лишай. Что делать? В первую очередь надо обратиться к врачу. Только дерматолог после тщательного обследования может поставить правильный диагноз. Терапия лишая у ребенка проводится в зависимости выраженности симптомов и вида заболевания.
Методы лечения заболевания грибковой природы:
бляшки обрабатываются противогрибковыми мазями;
назначаются системные антимикотики;
применяются противогрибковые шампуни.
Лечение опоясывающего лишая:
назначаются противовирусные лекарственные препараты широкого спектра действия и нестероидные противовоспалительные средства;
проводится дезинфекция зоны очаговых высыпаний специальными средствами, чтобы исключить образование нагноений;
продуктивна физиотерапия (УФ-облучение, криотерапия, лазеротерапия).
выраженный болевой синдром предусматривает рефлексотерапию и новокаиновые блокады.
Методика лечения красного плоского лишая:
определение очагов инфекции, имеющих хронический характер;
исследование ЖКТ (желудочно-кишечного тракта);
выявление заболеваний нервной системы;
сильный зуд снимается антигистаминными средствами;
назначаются седативные препараты.
Высыпания при полосовидном лишае обрабатываются отшелушивающими кремами и мазями. Методы борьбы с шиповидным видом болезни направлены на укрепление иммунитета. Назначаются жирорастворимые витамины.
Терапия детского лишая должна сопровождаться обязательным соблюдением следующих требований:
Регулярная смена постельного, нижнего белья.
Исключение длительного контакта кожных высыпаний с водой.
Регулярная дезинфекция всех предметов личной гигиены.
Обеспечение ребенка гипоаллергенной диетой.
Исключения расчесывания пораженных мест.
Ограничение контакта больного ребенка с другими детьми.
Профилактика лишая
Основной профилактикой заболевания является своевременное, а также грамотное обучение детей правилам личной гигиены. Следует проинформировать ребенка о существовании болезни и обо всех последствиях. Малыш должен иметь представление о том, к чему приводит контакт с бездомными животными.
Главные профилактические правила:
Исключение контакта ребенка с уличными животными.
Наблюдение за состоянием домашнего животного, если у него есть доступ к открытой среде.
Научить ребенка не пользоваться предметами личной гигиены, одеждой, головными уборами других людей.
Быстрая изоляция малыша в случае подозрения на заболевание, оказание немедленной медицинской помощи.
Периодические профилактические осмотры в местах постоянного или временного пребывания детей.
Восстановительные меры: сбалансированное питание, достаточное пребывание на свежем воздухе, умеренная регулярная физическая активность. Важно, сократить пребывание на солнце, так как грибок в тепле быстро разрастается.
Заключение
Важно знать, как и чем лечить детский лишай. Этот процесс занимает много времени и требует терпения. Необходимо придерживаться рекомендаций врача относительно сроков лечения и соблюдения карантина. Не всегда исчезновение внешних проявлений является свидетельством полного выздоровления.
При обнаружении лишая у ребенка, лечение должно проводиться незамедлительно. Последствия самолечения могут быть непредсказуемыми. Не все знают, чем лечится лишай у детей. Неправильное использование лекарственных средств не даст желаемого результата.
Противомикробные препараты при опоясывающем лишае бесполезны, так как у этого вида заболевания герпетическая природа возникновения. Для профилактики рекомендована вакцинация от ветряной оспы.
Неправильное лечение приводит к длительному течению болезни и серьезным осложнениям. Именно поэтому при появлении первичной симптоматики нужно проконсультироваться со специалистом.
Для лечения лишая у детей обращайтесь в медицинский центр «РебенОК» в Москве. У нас работают опытные специалисты, которые изучают анамнез заболевания и назначают лабораторные анализы при необходимости. На основании полученных результатов врач подбирает эффективное лечение.
Юсупова Л.А., Хайретдинова К.Ф. Современный взгляд на проблему красного плоского лишая, 2015 г. [Электронный ресурс]
Дворянкова Е.В., Красникова В. Н., Корсунская И.М. Красный плоский лишай в детской практике, 2018 г. [Электронный ресурс]
Сирак С.В., Ханова С.А, Копылова И.А., Сирак А.Г. Современные принципы комплексной терапии красного плоского лишая, 2013 г. [Электронный ресурс]
Иммуномодуляторы применяются для повышения защитных сил организма при самых различных заболеваниях. При этом их действие на организм человека не ограничивается периодом болезни – оно продолжается длительно. Лечение многих недугов без применения этих препаратов может стать значительно менее эффективным.
Хронический простатит является наиболее распространенным инфекционно-воспалительным заболеванием мочеполовой сферы у мужчин. Согласно данным статистики, он встречается у 20-35% мужчин репродуктивного возраста. В последнее время отмечается увеличение частоты заболеваний предстательной железы среди мужчин молодого и среднего возраста: сегодня почти в 80% случаев заболевание выявляется в возрасте 20-40 лет, то есть в период наибольшей трудовой и репродуктивной активности.
Иммуномодуляторы при простатите

По мнению некоторых врачей-урологов, одной из главных причин роста заболеваемости простатитом является снижение иммунологической резистентности организма, которая нередко связана с наличием в организме тех или иных хронических урогенитальных заболеваний, таких как герпес, например .
Схема применения иммуномодуляторов при простатите
При составлении схемы лечения простатита ряд врачей выбирают препараты, которые корректируют активность иммунной системы в зависимости от исходных показателей, без проявления избыточной стимуляции или подавляющего воздействия. При подозрении на герпетический простатит, который отличается частыми рецидивами, пациенту необходимо пройти специальное обследование на половые инфекции вирусной природы. Один из препаратов, применение которых возможно при лечении проявлений герпеса, – это ВИФЕРОН свечи. Рекомендуемая доза для взрослых — ВИФЕРОН 1 000 000 МЕ по 1 суппозиторию 2 раза в сутки через 12 ч ежедневно в течение 10 суток и более при рецидивирующей инфекции. По клиническим показаниям терапия может быть продолжена.
Иммуномодуляторы при лишае, псориазе и других кожных заболеваниях
Лишай – это группа кожных заболеваний, которые характеризуются появлением сыпи на коже и возникновением цветных и шелушащихся пятен. Известно несколько разновидностей болезни, различающихся по виду возбудителя и типу высыпаний. Например, экзема – это мокнущий лишай, трихофития – стригущий лишай, питириаз –розовый лишай, а псориаз – чешуйчатый лишай. Также существует опоясывающий лишай, который еще называют опоясывающим герпесом, так как его возбудителем является вирус герпеса.
Все виды лишая отличаются длительным течением, периодическими обострениями и появлением косметических дефектов, что нередко приносит физические и психологические неудобства. Одним из сопутствующих факторов, которые приводят к проявлению лишая, является снижение показателей иммунитета. Это значит, что в комплексной терапии лишая, как и многих других заболеваний, обосновано применение иммуномодулирующих препаратов.
Для лечения различных дерматозов воспалительного характера, а тем более инфекционных и паразитарных заболеваний широко используют различные виды иммунотерапии. Лечение сводится как к внутреннему применению таблетированных форм препаратов и/или свечей, так и к применению местных форм выпуска препаратов в виде мази и геля.
Схема применения препарата ВИФЕРОН при кожных заболеваниях
Для лечения герпесвирусных инфекций, в том числе опоясывающего лишая, у детей применяются ВИФЕРОН Свечи в дозировке 150 000 МЕ один раз в двенадцать часов, для взрослых – 1 000 000 МЕ, для беременных женщин – 500 000 МЕ.

Также для борьбы с герпесом применяют ВИФЕРОН Гель и Мазь . Гель имеет гидрофобную основу и лучше всасывается на кожных покровах, а мазь отличается гидрофильной основой и лучше всасывается на слизистых оболочках. Гель в виде полоски не более 0,5 см наносят на предварительно подсушенную пораженную поверхность 3-5 раз в день в течение 5-6 дней. Мазь наносят на пораженную поверхность 3-4 раза в день в течение 5-7 дней.
Иммунитет – это система организма человека, способная уничтожать чужеродные вещества и тем самым сохранять постоянство внутренней среды. Правильное функционирование иммунной системы особенно важно для растущего детского организма, ведь от состояния иммунитета зависит, как часто ребенок будет болеть и не будут ли у него развиваться осложнения после заболеваний.
В последние десятилетия одной из важнейших проблем в педиатрии является рост заболеваний, связанных с нарушениями в системе иммунитета. Частые рецидивы вирусных инфекций, хронических воспалительных заболеваний бронхолегочной системы, урогенитального тракта, гнойно-септических хирургических заболеваний и многих других недугов, развивающихся у детей, нередко обусловлены слабым иммунитетом.
Оглавление:
Когда нужно давать ребенку иммуномодуляторы
У ребенка с крепкой иммунной защитой иммунокомпетентные клетки вырабатываются как в ответ на внедрение вирусов, микробов и прочих возбудителей инфекции извне, так и в ответ на образование собственных клеток, которые изменены вирусами и могут нанести организму вред. Эту функцию иммунная система осуществляет с помощью факторов врожденного и приобретенного (адаптивного) иммунитета. При нарушении функциональной активности клеток иммунной системы ребенка беспокоят приобретенные или врожденные иммунодефициты, а также аллергические и аутоиммунные заболевания. Их лечение проводят при помощи комплекса методов иммунотерапии. Один из таких методов, – применение иммунотропных лекарственных препаратов. При назначении препаратов ребенку врач обязательно учитывает возможные побочные эффекты.

Виды препаратов для иммунитета
Иммунотропные лекарственные препараты – это препараты, лечебный эффект которых связан с преимущественным (или селективным, т.е. избирательным) воздействием на иммунную систему.
Различают три основные группы иммунотропных лекарственных препаратов, которые применяют в лечении детей:
- иммуномодуляторы;
- имммуностимуляторы;
- иммунодепрессанты.
Иммуномодуляторы способны восстанавливать функции иммунной системы, причем их помощь зависит от исходного состояния иммунитета больного: они снижают повышенные и повышают сниженные показатели иммунитета.
Иммуностимуляторы преимущественно усиливают иммунитет, доводя пониженные показатели до нормальных значений.
Иммунодепрессанты подавляют иммунный ответ, что бывает необходимо при лечении аутоиммунных заболеваний – группы болезней, при которых происходит разрушение органов и тканей организма под воздействием собственной иммунной системы
Список препаратов-иммуномодуляторов для детей
Иммуномодуляторы микробного происхождения
Иммуномодуляторы микробного происхождения включают лизаты (продукты расщепления) и рибосомы («фабрики» по производству белков) бактерий, относящихся в основном к возбудителям респираторных инфекций: Klebsiella pneumoniae, Streptococcus pneumoniae, Streptococcus pyogenes, Haemophilus influezae и других. Эти препараты имеют двойное назначение: специфическое (вакцинирующее) и неспецифическое (иммуностимулирующее). Под влиянием веществ, содержащихся в них, происходит внутриклеточная гибель бактерий, которым удалось проникнуть в организм, а также стимулируется иммунная защита.
Тимические препараты
Толчком к их созданию стало открытие пептидных гормонов тимуса – эндокринной железы, в которой происходит созревание и иммунологическое «обучение» клеток иммунной системы. При приеме этих препаратов происходит активизация иммунной системы, благодаря чему вирусы и бактерии оказываются бессильными, а заболевание отступает.
Препараты цитокинов
Цитокины регулируют развитие иммунного ответа. Они служат основой для создания большого числа как естественных, так и рекомбинантных иммуномодулирующих препаратов. Эти препараты действуют на клетки, участвующие в воспалении и процессах регенерации – восстановления организма.
Иммуномодуляторы растительного происхождения

В настоящее время для стимуляции иммунитета весьма широко используют препараты природного растительного происхождения, в частности, различные производные эхинацеи пурпурной. Подобные препараты повышают неспецифические факторы защиты организма при неосложненных острых инфекционных заболеваниях и при предрасположенности к частым простудным заболеваниям.
Интерфероны и индукторы интерферонов
К лекарственным средствам, обладающим выраженными иммуномодулирующими свойствами, без сомнения, следует отнести интерфероны и индукторы интерферонов. Индуктор интерферона — это общее название агентов различной природы, вызывающих при контакте с тканями и клетками образование в них интерферона. Эти препараты следует выделить из группы остальных иммуномодуляторов, так как помимо иммуномодулирующего действия они обладают еще и выраженным противовирусным эффектом.
Можно сделать следующие выводы:
- При ОРВИ ребенку можно давать иммуномодуляторы при необходимости
У детей система противовирусной защиты существенно ниже, чем у взрослых. Это в первую очередь определяется низкой концентрацией «взрослого» (отвечающего за противовирусное действие) интерферона. «Детский» же интерферон, которого у ребенка достаточно много, отвечает больше за нормальное развитие органов и систем. Этим и объясняется предрасположенность детского организма к частым ОРВИ. Компенсировать эту особенность позволяют противовирусные препараты. Особенное внимание при лечении детей и профилактике следует уделить противовирусным препаратам, которые охватывают весь этиологический спектр острых респираторных инфекций, в том числе гриппа.
- Ребенку лучше давать препараты широкого спектра противовирусного действия
Очевидными преимуществами интерферона перед другими противовирусными препаратами является их высокая неселективная антивирусная активность. Это значит, что подобные препараты способны бороться со всеми видами ОРВИ. Один из таких препаратов – противовирусный препарат ВИФЕРОН.
- Интерферон альфа-2б: двойное действие против простуды и гриппа
Альфа-2b интерферон, который входит в состав препарата ВИФЕРОН, создан на основе современных технологий, обладает противовирусными свойствами (блокирует размножение вируса) и отличается выраженным иммуномодулирующим действием (восстанавливает иммунитет). Установлено, что при применении препарата отсутствуют побочные эффекты, возникающие при парентеральном (инъекционном) введении препаратов интерферона, и не образуются антитела, нейтрализующие противовирусную активность интерферона альфа-2b. Препараты ВИФЕРОН разработаны в результате фундаментальных исследований в области иммунологии, показавших, что в присутствии антиоксидантов (витамины С, Е и другие) усиливается противовирусное действие интерферона. Благодаря двойному действию (противовирусное и иммуномодулирующее) препарат не только борется с симптомами заболевания (кашель, температура, интоксикация), но и позволяет реже болеть в дальнейшем. 1
- Препарат ВИФЕРОН можно применять даже для лечения беременных женщин и новорожденных детей
Для предотвращения нежелательных последствий острых респираторных вирусных инфекций у ребенка не забывайте по согласованию с врачом применять противовирусный препарат ВИФЕРОН Свечи (суппозитории) который можно использовать для лечения детей с первых дней жизни и будущих мам с 14-й недели беременности. А ВИФЕРОН Мазь и Гель беременным можно применять с 1-й недели.
В нормальном состоянии иммунная система человека характеризуется следующими показателями: клиническими, морфологическими и функциональными. Именно анализируя их, определяется иммунный статус. В том случае, когда хотя бы один из перечисленных факторов отклоняется от нормы, устанавливается состояние измененного иммунодефицита. Бывает он двух типов: вторичный или приобретенный, а также первичный или врожденный.
На состояние иммунитета могут повлиять специализированные средства. О них и пойдет речь в данной статье. Иммунитет является уникальной системой человеческого организма, но, несмотря на обеспечение активной защиты от чужеродных веществ, ему иногда нужна помощь. Особенно важна она в ситуациях, при которых ребенок или взрослый серьезно ослаблен – в послеоперационный период или после перенесения серьезных болезней.

Группа этих лекарственных средств появилась на рынке фармацевтики недавно, за время своего существования она захватила внушительный сегмент покупателей. Основной эффект от этих препаратов направлен на стимуляцию и укрепление детского иммунитета. Иммуностимуляторы для ребенка могут иметь как природную, так и синтетическую основу. Еще в момент своего появления они были рекомендованы как средства противовирусного действия.
По результатам наблюдения за юными пациентами, которые принимали лекарственные средства для повышения иммунитета, стало понятно, что использоваться они могут в ситуациях, когда требуется лечение вирусной этиологии.
Родители должны понимать, что прием иммуностимуляторов не должен освобождать ребенка от крайне эффективных других способов укрепления иммунной системы – спорта, приема витаминов и закаливания. Таблетки оказывают нужный эффект, но лишь при комплексном подходе удастся помочь в формировании надежных защитных сил у организма вашего ребенка.
Принцип действия
Главной задачей препаратов этой категории является активизация звеньев в цепи иммунного процесса. Иммуномодуляторы способны привнести особый баланс, тем самым достигается уменьшение активности одних элементов и усиление других.
Интерфероны, вырабатывающиеся в организме человека белки, отвечают за корректировку реакции иммунной системы на вторжение вирусной инфекции извне. Ученые научились искусственно синтезировать эти вещества, поэтому описанные препараты и обрели такую популярность.
Лекарство создается с одной целью – восстановить нарушенный иммунитет и повысить защитные свойства организма. Белки, объединенные схожими свойствами, выступают в роли действующего компонента и позволяет устранять воспалительные процессы, а также позволяют регулировать функционирование иммунной системы. В ряде случаев, в составе средства могут быть и антигены – так называемые чужеродные вещества, они идентичны возбудителям вирусных заболеваний, встречающихся чаще всего. В конце статьи вы найдете иммуномодуляторы для детей от 3 лет, в списке препаратов те, которые помогут сохранить здоровье вашего ребенка и вылечить заболевание, если оно проходит активную стадию развития.
После того как в препарат вводятся эти агенты, представленное средство получает способность оказывать и вакцинирующее воздействие. Ведь организм человека устроен таким образом, что после устранения вирусной атаки, возбудитель быстро распознается в случае ее повторения.

Еще одним вариантом работы иммуностимуляторов является усиление фагоцитоза. Такой биологический процесс представляет собой поглощение клеток чужеродного типа. Проще говоря, лекарственное средство включает особые клетки-защитники, они активно расщепляют и поглощают вражеские тела. Вместе с описанным процессом, лекарство активирует механизм устранения воспалительных реакций, устраняет любые проявления вирусных инфекций и даже позволяет снять аллергические реакции.
Когда эти препараты нужно использовать
Перед тем как врач принимает решение о назначении иммуностимуляторов, предварительно назначается перечень анализов. Только с их помощью можно определить, насколько понижен иммунитет ребенка. Выяснив наиболее слабое в организме место, которое подвергается поражению вирусной инфекции чаще всего, можно более эффективно воздействовать на него и устранить главную причину недомоганий.
Перечень показаний к применению:
- процессы инфекционного характера, протекающие вяло;
- нарушенный обмен веществ;
- хронические рецидивирующие заболевания;
- карцинома;
- распространенные инфекции бактериального, а также вирусного характера;
- первичный иммунодефицит;
- прием средств, негативно воздействующих на иммунную систему.
Чтобы выбрать лучший иммуномодулятор для детей, предварительно стоит ознакомиться с рекомендациями лечащего врача. Только специалист в состоянии назначить препарат, который идеально подойдет вашему ребенку.
Разновидности
Список препаратов современного типа внушителен по своим размерам, рассмотрим их разновидности в зависимости от происхождения.
- Синтетические – лекарства этого вида обладают выраженной активностью к стимуляции иммунитета, благодаря чему организм значительно быстрее восстанавливается после пребывания в негативных условиях.
- Эндогенные – сюда можно отнести средства, полученные из органов, ответственных за работу защитной системы (костный мозг, тимус). Эти препараты позволяют регулировать функционирование иммунитета. После приема наблюдается нормализация количества кровяных телец, а также повышение активности клеток иммунокомпетентного типа.
- Интерфероны – позволяют повысить устойчивость организма и формируют защитное поле, преодолеть которое микроорганизмам в результате вирусных атак крайне сложно.
- Препараты микробного типа – эта группа лекарственных средств воздействует непосредственно на клеточную систему, в составе которой находятся макрофаги и моноциты, характеризующиеся общим происхождением. Клетки крови активизируются и начинают в больших количествах вырабатывать цитокины, а они, в свою очередь, запускают реакции первичного и вторичного иммунитета. Главная задача подобных модуляторов заключается в быстром очищении организма от патогенных микробов.
- Растительные – эта группа является более «мягкими» препаратами, которые достаточно широко используются в клинической практике. Такие препараты позволяют активизировать работу систем, ответственных за выработку ферментов, а также запускают биосинтетические процессы в организме. Натуральные иммуностимуляторы для детей всегда будут полезны, и оказывают они только положительный эффект.
Какую пользу приносят описанные лекарства
Для достижения максимального результата, важно понимать, каким именно образом те или иные средства воздействуют на организм ребенка. В этом вам помогут врачи. Сами же иммуномодуляторы вырабатывают интерфероны, препятствующие развитию вирусов, и дополнительно укрепляют весь организм на клеточном уровне. В ситуации, когда защитные белки проявляют высокую активность, риск подхватить какое-либо вирусное заболевание существенно понижается.

Если предполагается начало периода эпидемий, как в зимнее время года, к примеру, то иммуностимуляторы в таком случае следует принимать за несколько месяцев до того промежутка времени, когда вирусная инфекция по ожиданиям наиболее активна.
Иммуномодулирующие препараты для детей помогают лечить массу болезней. Без подобных средств это не представляется возможным, так как эффективность процесса существенно снижается. После проведения серьезных операций или во время выздоровления от тяжелых заболеваний усилить защитные силы организма очень важно.
Список препаратов
В процессе выбора конкретного средства следует обращать внимание на перечень и основные особенности расстройств, происходящих в организме. Добиться максимальной эффективности можно в период обострения патологии. Терапия в зависимости от случая длиться от 1 до 10 месяцев. Использование приемлемых доз лекарственного средства и соблюдение прописанных этапов лечения позволит стимуляторам раскрыть полный спектр своих полезных эффектов.
Так какие иммуномодуляторы лучше для ребенка? Рассмотрим перечень средств и их характеристики.
- «Цитовир-3» – это иммуномодулирующий препарат комбинированного типа действия. Оказывает воздействие на клеточный иммунитет, обладает интерферогенными свойствами и улучшает сопротивляемость организма к воздействию инфекций. В комплексе идут активные вещества, которые оказывают как противовоспалительные, так и иммуностимулирующее действие. При использовании удается в сжатые сроки избавиться от гриппа и простудных заболеваний. Форма выпуска для детей – порошок и сироп, их дают уже малышам с года жизни. По достижению 6-ти летнего возраста можно давать и капсулы.
- «Арбидол» – используется как в профилактических целях, так и при комплексном лечении инфекций вирусного типа. Запрещается к приему детям до 3 лет. Курс лечения должен составлять от 5 до 7 дней.
- «Циклоферон» – препарат иммуномодулирующего типа, обладающий противовирусными свойствами. Способен синтезировать интерфероны. Характеризуется широким спектром действия. Назначается детям с 4-х летнего возраста.
- «Кагоцел» – представленное лекарственное средство входит в группу индукторов интерферона. Может эффективно использоваться в целях профилактики при инфекциях герпетического типа. Может назначаться детям в возрасте от 1 года.
- «Ингавирин» – препарат, позволяющий снизить симптомы болезни и ускорить процесс выздоровления. Снижает температуру, а также купирует интоксикацию и катаральные явления.
Представленный список иммуностимуляторов для детей характеризуется высоким качеством изготовления. Выделить определенно стоит «Цитовир-3», так как это лекарственное средство обладает комплексным воздействием, в то время как другие препараты позволяют лишь убрать симптомы и добиться облегчения протекания заболевания. В любом случае назначать иммуномодуляторы должен хороший педиатр, только он сможет избавить вас от неправильного выбора.

«Цитовир-3» идеально подходит, так как его можно использовать для профилактики и лечения уже с первого года рождения. Он запускает нормальное функционирование ферментных систем и процессов биосинтетического характера, а также позволяет быстро активизировать неспецифическую устойчивость организма. Он является лучшим иммуностимулятором для маленьких детей от 2-3 лет. Многообразие форм выпуска позволяет безошибочно выбрать нужную дозировку.
Лучше остановить развитие вирусной инфекции на ранней стадии, чем бороться с уже распространяющимся заболеванием. С этой целью следует давать детям препараты представленной группы заранее, перед предполагаемым началом эпидемии ОРВИ или других вирусных патологий. Чаще всего такие периоды выпадают на зимнее время года. Следите за своими детьми и подходите к процессу укрепления их иммунной системы вовремя.

Стригущий лишай (микроспория) – заболевание, проявляющееся в виде грибкового поражения кожных покровов, ногтевых пластин и волосяных фолликулов. Патогеном становится плесневой грибок рода Microsporum. Его колонии формируются в ороговевших субстратах. Микроспория остается относительно распространенным заболеванием – дерматологи выявляют 60-75 случаев на каждые сто тысяч жителей Москвы. Патология обладает выраженной сезонностью. Пик заболеваемости приходится на конец лета и начало осени – период выведения потомства у кошек и других животных.
Пути заражения
Возбудитель микроспории попадает в организм при контакте здорового человека с носителем заболевания. Альтернативный способ – взаимодействие с предметами, покрытыми спорами грибка. Наиболее часто стригущий лишай выявляется у детей 5-10 лет, у мальчиков микроспория диагностируется в пять раз чаще, чем у девочек. Патология почти не затрагивает взрослых из-за присутствия в структуре их волос органических кислот, которые подавляют рост мицелия грибка.
Причинами развития стригущего лишая становится микротравмы кожи, ее сухость. Споры попадают в трещины, царапины или вскрытые мозоли. Здоровые кожные покровы становятся непреодолимой преградой для грибка. Возбудитель не переживает контакта со средствами личной гигиены – тщательное мытье рук после контакта с носителями спор исключает вероятность инфицирования.
В группу риска входят люди, регулярно контактирующие с землей и дикими животными. Активному росту грибка способствуют нарушения в работе сальных желез при изменениях в химическом составе их секрета. Споры Microsporum способны сохранять жизнеспособность на протяжении трех месяцев при пребывании в открытом грунте.
Симптоматика патологии
Симптомы стригущего лишая проявляются через 4-6 недель после инфицирования пациента. На гладком участке кожи ребенка или взрослого появляется пятно красного цвета. Оно возвышается над поверхностью и обладает ровными границами. С течением времени размеры очага увеличиваются. Поверхность покрывается узелками, пузырьками и струпьями. Пятна превращаются в кольца, которые могут пересекаться или сливаться друг с другом. Диаметр образований на коже колеблется от 5 до 30 миллиметров.
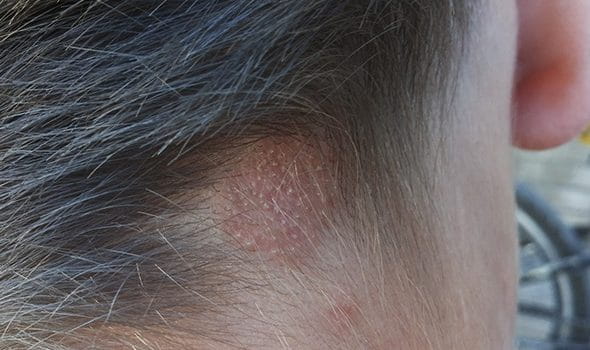
Признаки стригущего лишая включают острую воспалительную реакцию. Часто она развивается у детей и девушек. Очаги поражения начинают интенсивно шелушиться. Пациенты, страдающие от дерматитов, не сразу выявляют у себя симптомы микроспории. Места активного роста грибков могут выглядеть как воспалительные поражения кожи.
Распространенным проявлением стригущего лишая у ребенка становится поражение волосистой части головы. От этого симптома страдают пациенты в возрасте 5-12 лет. Дети старшего возраста переживают изменение химического состава кожного сала. Его элементы становятся опасными для возбудителя микроспории.
Нагноительный тип стригущего лишая характеризуется появлением мягких узелков на кожных покровах пациента. Узлы усеяны многочисленными гнойниками. При их сдавлении отделяется гнойное содержимое.
Диагностические мероприятия
Диагностика и лечение стригущего лишая проводятся дерматологом. Врач осматривает пациента и выявляет типичные проявления микроспории. Изучение соскоба с кожи под микроскопом позволяет обнаружить мицелий грибка и изменения в структуре волос и кожи. Дифференциальная диагностика позволяет исключить из анамнеза пациента трихофитию, которая обладает схожими проявлениями при микроскопии биоматериалов пациента.
Посев на микрофлору оказывается более информативным диагностическим приемом. Сотрудники лаборатории определяют вид и род грибков. На основании лабораторного заключения дерматолог подбирает препараты, которые позволят вылечить пациента.
Люминесцентное исследование дает возможность выявить патологические очаги на кожных покровах пациента и проживающих совместно с ним лиц. Этот метод диагностики основан на свечении мицелия грибка зеленым цветом под действием газоразрядного источника света.
Лечение

Сочетание назначаемых пациенту препаратов зависит от тяжести поражения кожных покровов, ногтевых пластин и волосяных фолликулов. Противогрибковая терапия может оказаться местной или общей. В первом случае ребенку или взрослому необходимо использовать кремы и мази, которые подавляют деятельность возбудителя микроспории. Препараты этой группы не рекомендуется использовать девушкам в период беременности и лактации. Средства местного действия в форме спреев оказываются эффективными при обработке обширных очагов стригущего лишая. Современные составы не оставляют пятен на коже и не впитываются в ткань одежды.
Выраженная воспалительная реакция лечится сочетанием противогрибковых и гормональных препаратов. Пациентам предстоит накладывать на зоны поражений аппликации с мазями. После это выполняется обработка кожных покровов йодными растворами. График перорального приема таблеток формируется дерматологом на основании клинической картины патологии.
Присоединение к микроспории вторичной инфекции предполагает применение препаратов на основе бетаметазона, гентамицина или клотримазола.
Профилактические меры
Профилактика стригущего лишая базируется на регулярных врачебных осмотрах детей, посещающих дошкольные образовательные учреждения. Родителям следует провести с малышами беседу о недопустимости контактов с бродячими животными. Важной профилактической мерой становится соблюдение правил личной гигиены пациентами всех возрастных групп.
При покупке домашних животных необходимо посетить ветеринара. Врач осмотрит кошку или собаку и даст рекомендации по устранению любых проблем со здоровьем питомца. Следование советам ветеринара позволит предотвратить вспышку микроскопии внутри семьи.
Вопросы и ответы
Возможно ли повторное заражение микроспорией?
Да. Выздоровевший пациент может вновь заразиться микроспорией от носителей или при контакте с покрытыми спорами предметами. Избежать подобного сценария позволяет синхронное лечение всех совместно проживающих лиц (детей и родителей).
Как владельцы домашних животных могут обезопасить себя от инфицирования микроспорией?
Кошек и собак следует регулярно привозить на ветеринарные осмотры. В группу риска входят животные, которых вывозят за город. Контакты с другими кошками и собаками могут превратить питомца в носителя спор грибка-возбудителя микроспории. Животных необходимо периодически мыть с использованием специальных средств.
Читайте также:

