Хлоазма что это такое при беременности
Обновлено: 17.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Желтые пятна на коже: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Кожа – это самый большой орган человеческого организма, который выполняет ряд функций: защитную (барьерную), секреторную, терморегуляционную, дыхательную, иммунную, экскреторную. Кроме того, кожа - важнейшее рецепторное поле нашего организма, поскольку в ней находится множество нервных окончаний.
Цвет кожи определяется несколькими факторами - количеством пигмента, вырабатываемого специальными клетками кожи (меланоцитами), кровенаполнением сосудов кожи (чем меньше кровоток в поверхностных сосудах, тем бледнее кожа), а также отложением в ней различных веществ, поступающих в организм извне или образующихся в процессе жизнедеятельности человека.
Разновидности пятен на коже
При описании различных изменений кожи, в том числе пятен, используется множество характеристик.
Пятна различаются по цвету - желтоватые, красноватые, коричневые, «кофе с молоком» и даже зеленые и синюшные.
Элементы могут быть единичными или множественными, располагаться локально на отдельной части тела или диффузно по всей его поверхности.
Желтые пятна могут возникать первично или как результат развития других морфологических элементов (папул, пузырьков и т.д.).
Возможные причины появления желтых пятен на коже
Изменение цвета кожи чаще всего обусловлено чрезмерной продукцией меланина. Это происходит из-за увеличения количества меланоцитов на определенном участке кожи, их местной активации (в результате, например, воспалительных процессов в данной области) и общей активации – под действием ультрафиолетовых лучей, гормонов и других биологически активных веществ, образующихся в организме.
При нарушении работы эндокринной системы сначала изменения цвета носят локальный характер и имеют вид небольших пятен, которые далее распространяются по всей поверхности тела.
Чрезмерное потребление продуктов и биологических добавок, содержащих каротин, может приводить к появлению желтоватого оттенка кожи диффузно или локально.
Желтые пятна на коже могут сформироваться у заядлых курильщиков. Как правило, они располагаются на пальцах, которыми человек держит сигарету. Их образование связано с местным токсическим действием никотина и смол, содержащихся в сигаретах.
Стоит упомянуть и о веснушках, которые, конечно, не являются заболеванием, но имеют желтый или желтовато-рыжий цвет.
Как правило, они появляются еще в детском возрасте у людей со светлой кожей.
Заболевания, при которых могут появиться желтые пятна на коже
Гиперпигментированные желтовато-коричневые пятна могут стать следствием разрешения первичных кожных элементов на коже после кори или грибковых инфекций.
Хлоазма (желтоватые пятна, часто локализующиеся на коже лица) формируется при патологиях печени (хроническом гепатите, циррозе), женских половых органов (эндометрите, сальпингите и др.), при нарушении менструального цикла, а также часто возникают во время беременности.

Линейная (так называемая темная линия) или мелкопятнистая гиперпигментация на лбу, похожая на хлоазму, цвета «кофе с молоком» может быть ассоциирована с опухолями головного мозга и сирингомиелией.
Другим заболеванием, для которого характерно наличие пятен цвета «кофе с молоком», является нейрофиброматоз. Кроме специфической гиперпигментации кожи могут появиться нейрофибромы и другие доброкачественные новообразования.
Желтоватые пятна вокруг рта (пигментный околоротовой дерматоз Брока) нередко возникают на фоне заболеваний желудочно-кишечного тракта и неврозов.
Одним из проявлений синдрома Блоха–Сульцбергера (наследственное недержание пигмента) становится появление желтых пятен, расположенных по боковым поверхностям туловища и на конечностях.
Гиперпигментированные пятна могут быть проявлением новообразований кожи, крови и других органов и систем, а также различных эндокринных заболеваний – например, болезни Аддисона (недостаточности надпочечников) и патологий щитовидной железы.
К каким врачам обращаться при появлении желтых пятен на коже
Чтобы разобраться в причинах появления желтых пятен на коже, потребуется консультация дерматолога или эндокринолога .
Диагностика и обследования при появлении желтых пятен на коже
Установление причин локального пожелтения кожи начинается с выяснения возможных провоцирующих факторов. Затем врач назначает исследования, которые помогут установить или дифференцировать диагноз.
-
Клинический анализ крови с определением лейкоцитарной формулы позволяет выявить анемию и другие поражения системы крови, в т.ч. заподозрить лейкозы, а также признаки воспалительного процесса в организме.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гиперпигментация кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперпигментация кожи – это различное по локализации, форме и размеру избыточное отложение пигмента меланина, приводящее к изменению цвета кожных покровов различной интенсивности.
Поверхностный слой кожи (эпидермис) представляет собой многослойный (пять слоев) эпителий. Наибольшее количество меланоцитов, главная функция которых - продукция меланина, находятся в базальном слое кожи (базальной мембране)
Формирование пигментных пятен во многом зависит от состояния базальной мембраны.

Разновидности гиперпигментации кожи
По механизму возникновения различают следующие виды гиперпигментации кожи:
- меланоцитарные – пигментация возникает за счет увеличения числа клеток меланоцитов;
- меланиновые – пигментация вызвана увеличением выработки и накопления меланина или снижением скорости обновления рогового слоя эпидермиса.
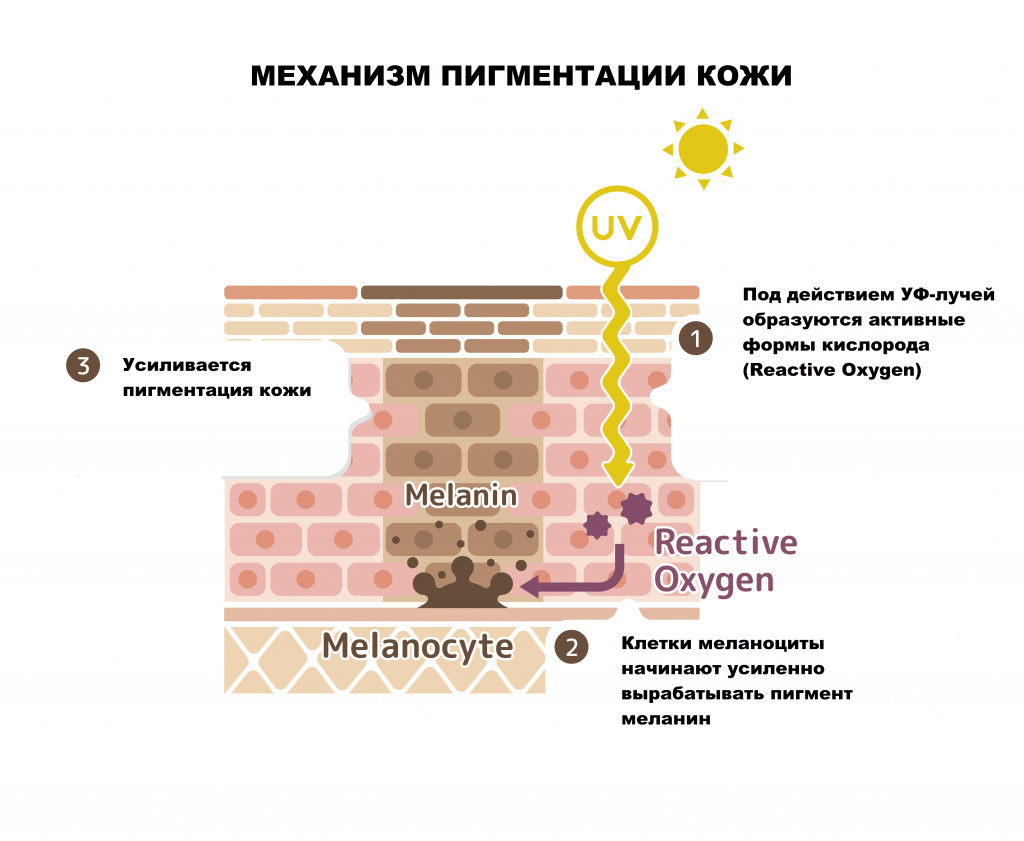
Возможные причины гиперпигментации кожи
Ученые выделяют несколько основных причин гиперпигментации кожи:
- генетическая предрасположенность;
- воздействие ультрафиолета (изолированно или в комбинации с другими причинами);
- ожоги (термические, химические, электрические);
- воспалительные процессы;
- инфекционные заболевания, в том числе паразитарные;
- эндокринные нарушения;
- метаболические нарушения;
- использование веществ растительного происхождения и лекарственных препаратов с фотосенсибилизирующим действием
Привычные для людей веснушки (эфелиды) являются ярким примером реализованной генетической предрасположенности, в основе которой лежит увеличение образования меланина.
При каких заболеваниях возникает гиперпигментации кожи
В группу меланоцитарных пигментаций входят различного вида лентиго.
Простое лентиго возникает в любом возрасте как одиночное (или множественное) образование размером до 5 мм, коричневого цвета. С течением времени не меняется.
При пигментной ксеродерме лентиго возникает в возрасте до 2 лет на участках кожи, подверженных воздействию солнца (на лице, шее, тыльной стороне кистей рук), затем распространяется по телу. Часто сочетается с кератозом – утолщением и шелушением кожи.
Солнечное лентиго появляется, как правило, после 40 лет на участках кожи, ранее подвергавшихся солнечным ожогам. Выглядит как пятна размером от 1 до 3 см, их цвет может варьироваться от светло-желтого до темно-коричневого.

Сетчатое лентиго напоминает черную кляксу и считается разновидностью солнечного лентиго. Чаще всего встречается у лиц с I и II фототипами кожи, у которых были в анамнезе сильные солнечные ожоги с образованием пузырей.
Реже встречаются другие виды лентиго, возникающие изолированно под воздействием ламп соляриев, лекарственной терапии (ПУВА-лентиго) или в составе синдромов с поражением других внутренних органов (например, при синдроме Пейтца–Егерса лентиго слизистой оболочки ротовой полости сочетается с полипами кишечника).
Гиперпигментация кожи может возникать при гормональном дисбалансе.
Например, во время беременности повышается уровень эстрогенов, и на фоне воздействия ультрафиолета может сформироваться хлоазма – округлые пятна разного размера и цвета на лице.
На поздних сроках беременности могут потемнеть имеющиеся родинки, веснушки, соски и ареолы грудных желез, белая линия живота, кожа вокруг пупка. Нередко хлоазма наблюдается у женщин, принимающих гормональные контрацептивы, а также с воспалительными или опухолевыми патологиями яичников. Редко хлоазма регистрируется у мужчин - как правило, у них обнаруживают повышенный уровень лютеинизирующего гормона и сниженный уровень тестостерона.
Гиперпигментация кожи по всему телу с более темными участками, открытыми для солнечных лучей, наблюдается при первичной или вторичной хронической недостаточности надпочечников (болезнь или синдром Аддисона) из-за низкого уровня гормона кортизола.
В результате избыточной функции щитовидной железы (тиреотоксикоза) возникает вторичная недостаточность коры надпочечников, при этом пигментация может быть диффузной или ограниченной в виде хлоазмы.
При заболеваниях, сопровождающихся крайней степенью истощения (кахексией), кожа шеи, живота, половых органов окрашивается в грязно-коричневый цвет.
Пигмент может накопиться в местах термического, химического или электрического ожога, травм с повреждением кожных покровов. Пигмент часто остается после разрешившихся фурункулов, карбункулов, крапивницы, красного плоского лишая, псориаза, а также после чесотки и педикулеза.
При меланозе Риля на тыльной стороне кистей и предплечья появляется синевато-коричневая сетчатая пигментация, то же происходит при контакте с синтетической одеждой, резиновыми изделиями или углеводородом, подкрепленном воздействием ультрафиолета.
Некоторые растения (бобовые, инжир, петрушка, цитрусовые) содержат фотосенсибилизирующие вещества – псоралены.
Присутствуя в пище, они увеличивают фоточувствительность кожи. Такие растения могут входить в состав косметических средств, - если нанести их на кожу, а затем выйти на солнце, то на месте нанесения возникнет гиперпигментация. Фотосенсибилизирующим действие обладают и некоторые лекарства: сульфаниламиды, тетрациклины, нейролептики и др. Прием цитостатиков замедляет скорость обновления эпидермиса, поэтому пигмент выводится медленнее.
К каким врачам обращаться при гиперпигментации
При возникновении гиперпигментации следует обратиться к врачу-дерматологу. Если в результате обследования выявятся патологии внутренних органов, может потребоваться консультация эндокринолога, терапевта, гинеколога, уролога и других специалистов, а если есть риск озлокачествления процесса – врача-онколога.
Диагностика и обследования при гиперпигментации кожи
Диагностика гиперпигментаций проводится на основании данных клинического осмотра и опроса пациента.
При необходимости врач может удалить пигментированное образование (например, сетчатое лентиго) с последующим гистологическим исследованием для подтверждения его доброкачественности.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Хлоазма: причины появления, симптомы, диагностика и способы лечения.
Определение
Хлоазма – это приобретенный ограниченный гипермеланоз, или гиперпигментация кожи (нарушение процесса образования пигмента меланина в сторону усиления). Зерна меланина накапливаются в клетках базального и шиповатого слоев эпидермиса, увеличивается количество меланосом в поверхностных слоях дермы. Пятна темно-желтого или темно-коричневого цвета чаще появляются у женщин в возрасте от 20 до 50 лет, имеют неправильную форму и обычно локализуются на коже лица - в области щек, верхней губы, вокруг глаз, на висках и переносице.
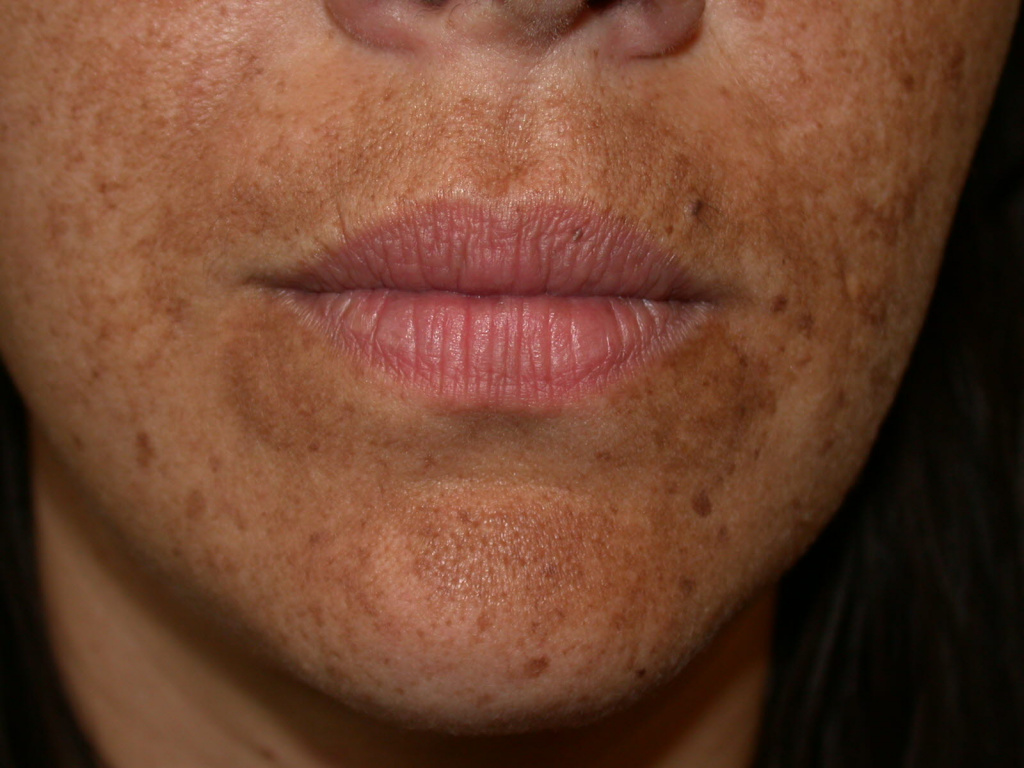
Хлоазма возникает у беременных, пациентов с хроническими заболеваниями печени, женщин, у которых диагностируются воспалительные процессы гинекологической сферы, или использующих препараты для оральной контрацепции.
Причины появления хлоазмы
Точная причина возникновения хлоазмы неизвестна. Существуют наблюдения, говорящие о генетической предрасположенности к избыточному образованию меланина – известны случаи заболевания сразу у нескольких членов семьи. Значимую роль в развитии хлоазмы играет воздействие солнечного света – обострения возникают после длительного пребывания на солнце и угасают, когда инсоляция отсутствует.
Нередко хлоазма появляется во время беременности, поэтому ее другое название - «маска беременных». Этот вид дисхромии частично или полностью исчезает в послеродовый период после возобновления менструаций. Однако остаточные явления могут сохраняться в течение довольно длительного периода.
Хлоазма может манифестировать на фоне приема гормональных противозачаточных препаратов, у пациенток с опухолями яичников, поскольку существует связь между усиленной продукцией меланина и изменением уровня половых гормонов эстрогена и прогестерона.
К факторам риска, провоцирующим образование хлоазмы, относят:
- беременность, климакс;
- вирусный гепатит, цирроз печени, туберкулез;
- воспалительные заболевания половых органов у женщин;
- прием оральных контрацептивов;
- избыточную инсоляцию, включая искусственный загар.
В зависимости от локализации очагов на лице различают следующие клинические формы заболевания:
- центрофациальная хлоазма – располагается в центре лба, на носу, в области верхней губы, подбородка;
- молярная хлоазма – располагается на щеках и крыльях носа;
- мандибулярная (нижнечелюстная) хлоазма – располагается на коже нижней челюсти.
- проходящие формы – пятна исчезают самостоятельно, без лечения;
- персистирующие формы – пятна уменьшаются во время лечения, прогресс заболевания замедляется, но полностью гиперпигметация не проходит.
- эпидермальный тип;
- дермальный тип;
- смешанный тип.
У беременных пятна хлоазмы могут локализоваться на средней линии живота, в области сосков и наружных половых органов.

Диагностика хлоазмы
Диагноз «хлоазма» устанавливается врачом на основании осмотра и сбора анамнеза – для исключения врожденного или поствоспалительного характера гиперпигментации.
Более детальное изучение пигментных пятен специалист проводит с помощью метода дерматоскопии. Дерматоскоп представляет собой прибор, предназначенный для осмотра поверхностных и глубоких слоев кожи под 10-кратным (иногда и более) увеличением. Дерматоскопия широко применяется в современной дерматологии и косметологии и позволяет выявлять злокачественные изменения на ранних стадиях, а также наблюдать в динамике пигментные пятна для оценки эффективности лечения.
Использование лампы Вуда (ультрафиолетовой лампы) помогает различить эпидермальный и дермальный тип хлоазмы.
Лабораторная диагностика включает определение уровня половых гормонов в крови: эстрадиола, прогестерона, лютеинизирующего гормона, тестостерона.
Синонимы: Анализ крови на эстрадиол. 17-beta-estradiol. Краткая характеристика определяемого вещества Эстрадиол Эстрадиол – стероидный гормон с максимальной эстрогенной активностью. Циркулирует в крови большей частью в комплексе с глобулином, связывающим половые гормоны (см. тест № 149).
Синонимы: Прогестин; Гестаген. P4; Pregn-4-ene-3,20-dione. Краткое описание определяемого вещества Прогестерон Прогестерон образуется в яичниках и в небольшом количестве в коре надпочечников под регулирующим влиянием лютеотропного гормона. Метаболизируется большей частью в пе.
Синонимы: Гликопротеидный гонадотропный гормон; Лютеотропин; Лютропин. Luteinizing hormone; LH; Lutropin; Interstitial cell stimulating hormone; ICSH. Краткая характеристика определяемого вещества Лютеинизирующий гормон Гликопротеиновый гонадотропный гормон вырабатывается в .
Тестостерон – основной андрогенный гормон. Тест используют в диагностике нарушений полового развития и гипогонадизма у мужчин; нарушений цикла, бесплодия, вирилизации у женщин; контроле терапии с применением тестостерона. Синонимы: Анализ крови на тестостерон; Общий тестостерон; Стероидный .
Поскольку в ряде случаев гиперпигментация может быть одним из проявлений опухоли яичника, проводится ультразвуковое исследование (УЗИ) органов малого таза.
Ультразвуковое сканирование органов женской репродуктивной системы для оценки формы и размеров, а также исключения патологии.
При подозрении на злокачественную природу новообразования назначают анализ крови на онкомаркёр яичников – СА.
Синонимы: Антинуклеарные антитела, Антинуклеарный фактор; АНФ. Antinuclear Antibody; ANA; Antinuclear factor; ANF. Краткое описание теста «Антинуклеарные антитела, IgG, скрининг, ИФА» Один из распространенных скрининговых тестов, использующихся в диагностике аутоиммунных за.
Синонимы: Анализ крови на СА-125; Углеводный антиген-125; Опухолевый антиген CA 125; Раковый антиген СА 125; Онкомаркер рака яичников. CA-125 tumor marker, Cancer Antigen – 125; Carbohydrate antigen CA 125, MUC16. Краткая характеристика определяемого вещества Антиген раковы.
К каким врачам обращаться
Обследованием и лечением пациентов с гиперпигментацией занимаются врачи-дерматологи. Поскольку развитие заболевания может быть связано с нарушениями гормонального фона, нередко в процессе обследования и лечения участвует гинеколог .
Лечение хлоазмы
Доброкачественные гиперпигментации не оказывают влияния на здоровье в целом, не перерождаются в злокачественные новообразования, но их появление на лице нередко приносит психологический дискомфорт.
Для эффективного лечения хлоазмы в первую очередь необходимо устранить причину, которая спровоцировала развитие этого заболевания. Например, если хлоазма возникла как результат заболевания печени, то в первую очередь восстанавливают функцию этого органа. В случаях, когда хлоазма стала следствием гормональных нарушений, назначают препараты, корректирующие это состояние, меняют или полностью отменяют оральные контрацептивы и т.д.
Прежде, чем приступать к косметическому удалению пятен хлоазмы, необходимо убедиться, что в состав используемых на регулярной основе средств ухода за кожей не входят фотосенсибилизирующие ингредиенты - ретиноиды, альфа- и бета-гидроксикислоты и т.д.
В арсенале современной косметологии есть немало методов, направленных на коррекцию пигментных пятен. Их назначение является компетенцией врача-дерматолога. В случаях, когда хлоазма локализуется в эпидермисе, часто удается ограничиться депигментирующими косметическими препаратами, в состав которых входят арбутин, койевая, аскорбиновая и азелаиновая кислоты, гидрохинон, руцинол и другие активные вещества, обладающие отбеливающими свойствами. Кроме того, выполняют мезотерапевтические процедуры, а также химические пилинги (фитиновый, ретиноевый, пировиноградный, азелаиновый, гликолевый и др). В случае неэффективности лечения применяют аппаратные процедуры - микродермабразию, лазерную шлифовку или лазерный пилинг.
При дермальной хлоазме рекомендуются процедуры с использованием фракционного или неодимового лазеров.
Осложнения
Хлоазма не имеет осложнений, которые могли бы влиять на жизнедеятельность человека, однако приносит немалый психологический дискомфорт.
Профилактика хлоазмы
Основным профилактическим мероприятием является ограничение пребывания на открытом солнце, исключение посещения соляриев и использование солнцезащитных средств даже в пасмурную погоду.
При использовании гормональных контрацептивов необходимо обсудить с гинекологом возможность их отмены.
Ряд лекарственных препаратов и косметических средств обладают фотосенсибилизирующим действием – повышают чувствительность кожи к солнечным лучам. Врач поможет подобрать их аналоги, что позволит минимизировать риск дальнейшего развития хлоазмы.
- Мелазма – Европейские рекомендации .
- Курбанова Д.Ч. Проблема распространенности хлоазмы и мелазмы у женщин. Бюллетень науки и практики, журнал. Т.5, №7. 2019.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Почему появляется и как ее «снять»?![Гиперпигментация во время беременности. Отчего на лице появляется маска беременных. Можно ли избавиться от хлоазмы домашними средствами.]()
Для многих беременных женщин изменения во внешности становятся неожиданностью. И если рост груди и животика вполне ожидаем, то появление характерных пигментных пятен на лице – «маски беременных» - вызывает искреннее огорчение.
Как, почему, надолго ли, как от этого избавиться? Разбираемся вместе!
Как выглядит «маска беременных»
” «Маска беременных» (хлоазма) – это четко очерченные пигментные пятна с неровными краями, коричневого или сероватого цвета.
Они появляются в центре лба, на спинке носа, над верхней губой и на подбородке (центрофасциальная хлоазма), на щеках, висках, крыльях носа (молярная), на углах нижней челюсти (мандибулярная). Отдельные пятна быстро сливаются в одно, образуя своеобразную «маску».
На самом деле кожа окрашивается не только на лице: темнеет участок так называемой «белой линии живота» (полоска от лобка до пупка), темнеют и увеличиваются в размерах околососковые кружки, темные пятна появляются на внутренней стороне бедер и под мышками. Все это явления одной природы, но изменения на лице, по понятным причинам, беспокоят больше всего.

Когда и почему появляется «маска беременных»
Чаще всего пигментные пятна на лице появляются во втором триместре, приблизительно на пятом месяце беременности, однако могут возникнуть и раньше, и позже. Чаще встречаются у темноволосых женщин, особенно с темной или легко загорающей кожей, гораздо реже у натуральных блондинок и рыжеволосых.
” Механизм появления «маски» у беременных еще не до конца понятен. Сегодня у ученых есть несколько объяснений, которые позволяют объяснить это явление. Возможно, все гипотезы справедливы одновременно!
Итак, нашу кожу (а также волосы и пигментный слой сетчатки глаз) окрашивает меланин, синтезируемый особыми клетками – меланоцитами. Некоторые гормоны , например эстроген и в особенности прогестерон, активизируют меланоциты и те начинают вырабатывать больше меланина. У беременной женщины уровень прогестерона в организме выше на порядок, соответственно появляются и побочные эффекты в виде нежелательных пигментных пятен. Эта теория подтверждается и тем, что хлоазма появляется и у женщин с гормональными нарушениями (различными заболеваниями яичников), и у проходящих курс лечения гормональными препаратами (часто врачи предупреждаю пациенток, принимающих противозачаточные средства, что им нельзя загорать).
Непосредственно на выработку меланина влияет гормон меланотропин. Его содержание у беременных женщин также повышено. Возможно, причина этого в том, что у будущих мам повышена гипофизом адренокортикотропного гормона (АКТГ), стимулирующего производство меланотропина. Наконец, возможно, «последней» каплей могут стать гормоны, которые начинает вырабатывать сам малыш.
Насколько опасна хлоазма, как с ней бороться и как избежать
«Маска беременной» совершенно не опасна для женщины, и не свидетельствует о развитии каких-либо заболеваний или патологии плода.
” В подавляющем большинстве случаев хлоазма после беременности исчезает совершенно самостоятельно, правда, на это может потребоваться время: от пары месяцев, до пары лет.
Если вы не хотите, чтобы во время беременности на вашем лице появились пигментные пятна (от которых, к тому же, непросто избавиться) - не загорайте! Обязательно защищайте лицо от солнца головными уборами с широкими полями, пользуйтесь солнцезащитными средствами, предназначенными для беременных.
” Если хлоазма все же появилась на вашем лице, и вас беспокоит ваш внешний вид, попробуйте прибегнуть к домашним средствам.
Слегка осветляют кожу домашние косметические маски с кислой средой, например, содержащие сок цитрусовых (очень популярна маска из сока лимона и листьев петрушки) или кисломолочные продукты. Они не принесут вам вреда и, возможно, положительно повлияют на цвет кожи.
Наконец, врачи обращают внимание, что хлоазма реже появляется у тех беременных, кто пьет препараты, содержащие фолиевую кислоту – их в обязательном порядке прописывают почти всем женщинам, планирующим беременность, поскольку это вещество необходимо для здорового развития малыша, а также витамин С. Ни в коем случае не занимайтесь самолечением, во время беременности даже «безобидные витаминки» могут стать источником проблем! Но если врач прописал вам прием витаминов, не пренебрегайте его рекомендациями, так вы заботитесь не только о здоровье малыша, но и о своей красоте.
Если на вашем лице все же появилась «маска беременной» - не расстраивайтесь! Скорее всего, пигментация исчезнет вскоре после родов, зато с вами будет ваш чудесный, замечательный, любимый малыш! А это стоит того, чтобы перетерпеть небольшие неудобства, правда?

для беременных, аллергия Другие статьи автора

Многие женщины сталкиваются с такой косметической проблемой, как пигментные пятна на лице при беременности. Данную пигментацию называют хлоазмами. Это ярко выраженные пятна неправильной формы и темного цвета. В весенний период они наиболее заметны. Кроме хлоазмов, медики выделяют следующие типы пигментации:
- Веснушки;
- Лентиго;
- Родимые пятна и родинки.
В период беременности не рекомендуется бороться с пятнами, тем более что они нередко проходят после родов самостоятельно. Однако следует выяснить факторы, повлиявшие на чрезмерную пигментацию.
Пигментные пятна на лице при беременности имеют окраску от светло-желтого до темно-коричневого цвета. Границы их четко очерчены. Появляются на:
- Подбородке;
- Лбу;
- Висках;
- Верхней губе;
- Спинке носа.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Причины возникновения
Изменение гормонального фона — главная причина возникновения пятен. Часто пятна проявляются на фоне увеличенной выработки эстрогена и прогестерона. Одновременно с этим снижается количество других гормонов. Еще одной распространенной причиной является дефицит фолиевой кислоты.
Среди других факторов выделяют:

- Наследственность;
- Гормональные заболевания;
- Травмы кожи;
- Чрезмерное воздействие ультрафиолетовых лучей;
- Болезни почек, кишечника, печени, желчного пузыря;
- Депрессии, стрессы, нервные расстройства;
- Гиповитаминоз;
- Последствия приема медикаментов;
- Использование некачественной косметики;
- Аллергическая реакция на косметические средства;
- Старение.
Начиная с весны, хлоазмы становятся гораздо более выраженными из-за возрастающего влияния УФ-лучей. В зимнее время пятна могут быть едва заметными. Однако лето — это не повод отказываться от солнечных ванн. Необходимо только избегать нахождения под открытым небом в период с 11 до 17 часов. Двухминутная онлайн-самодиагностика поможет выявить причину появления пятен и даст рекомендации по посещению специалиста.
Пигментные пятна на лице после родов
Спустя несколько месяцев после появления ребенка кожа женщины может претерпеть изменения. Пигментные пятна на лице после родов свидетельствуют о гормональной перестройке организма. Если пятна не светлеют на протяжении года или, напротив, их цвет становится интенсивнее, стоит обратиться за квалифицированной помощью к специалистам.
Методы диагностики
Перед первой процедурой удаления врачу могут понадобиться результаты диагностики.
Читайте также:


