Глюкагонома поджелудочной какие высыпания
Обновлено: 22.04.2024
Глюкагонома – опухоль поджелудочной железы, происходящая из альфа-клеток, секретирующая глюкагон, приводящая к развитию гипергликемии и характерной сыпи. Диагностика основана на выявлении повышенного содержания глюкагона в крови и данных методов визуализации. Локализацию опухоли устанавливают с помощью КТ и эндоскопической ультрасонографии. Лечение подразумевает проведение резекции.
Глюкагон является гормоном, секретируемым поджелудочной железой в норме, когда понижается уровень глюкозы в крови. Этот гормон симулирует гликогенолиз в печени и, таким образом, повышает уровень глюкозы в крови. Глюкагонома - это вид эндокринной опухоли поджелудочной железы, которая возникает из альфа-клеток поджелудочной железы. Глюкагономы встречаются очень редко и схожи с другими опухолями островков в том, что первичный и метастатические очаги характеризуются медленным ростом: 15-летняя выживаемость достаточно высока. 80% глюкагоном злокачественные. Средний возраст, в котором проявляются симптомы, составляет 50 лет; 80% больных – женщины. Некоторые пациенты имеют множественную эндокринную неоплазию Множественная эндокринная неоплазия 1 типа (синдром Вермера) Множественная эндокринная неоплазия 1 типа (синдром Вермера) представляет собой наследственный синдром, характеризующийся гиперплазией или иногда аденомами околощитовидных желез и опухолями. Прочитайте дополнительные сведения 1-го типа.
Симптомы и признаки глюкагономы
Вследствии повышенной продукции глюкагона глюкагономами, что повышает уровень сахара в крови, симптомы сходны с таковыми при сахарном диабете Клинические проявления Сахарный диабет характеризуется нарушением секреции инсулина и той или иной степенью инсулинорезистентности, обусловливающими гипергликемию. Ранние симптомы связаны с гипергликемией и включают. Прочитайте дополнительные сведения . Характерны снижение массы тела, нормохромная анемия, гипоаминоацидемия и гиполипидемия, но наиболее типичный признак – длительно сохраняющаяся сыпь на коже конечностей, часто ассоциированная с изменениями языка (гладкий, блестящий, ярко-красного цвета) и хейлитом. Шелушащаяся коричнево-красная эритема с явлениями поверхностного некролиза обозначается как некролитическая мигрирующая эритема.
Диагностика глюкагономы
Исследование уровня глюкагона в сыворотке крови
КТ и эндоскопическое УЗИ для выявления очага опухолевого роста
У большинства пациентов с глюкагономой содержание глюкагона > 1000 пг/мл (> 1000 нг/л; норма составляет 200 пг/мл [
Пациентам следует проводить КТ брюшной полости и вторым этапом – эндоскопическое УЗИ. Если КТ оказалась неинформативной, можно провести МРТ или позитронно-эмиссионную томографию (ПЭТ).
Лечение глюкагономы
Хирургическая резекция локального поражения
Химиотерапия - при метастатическом поражении
Окреотид – с целью подавления продукции глюкагона
Резекция опухоли способствует уменьшению всех симптомов.
При наличии неоперабельной, метастазирующей опухоли или рецидиве опухолевого роста проводится лечение стрептозоцином в комбинации с доксорубицином; при этом снижается уровень иммунореактивного глюкагона в крови, уменьшается выраженность симптомов, улучшается ответ на терапию (50%), однако повышение продолжительности жизни маловероятно. Проводится изучение действия современных схем химиотерапии, включающих эверолимус, сунитиниб и препараты на основе темозоломида, на глюкагоному.
Инъекции октреотида частично подавляют выработку глюкагона, уменьшают выраженность эритемы; однако при этом может наблюдаться снижение толерантности к глюкозе, т. к. октреотид угнетает секрецию инсулина . Октреотид способствует быстрой регрессии анорексии и потери массы тела, вызыванных катаболическим действием избыточных количеств глюкагона. При хорошем эффекте лечения пациентов можно переводить на лекарственную форму октреотида длительного действия и вводить его внутримышечно 20–30 мг 1 раз в месяц. На фоне применения пациентами октреотида может возникать необходимость дополнительного приема препаратов панкреатина, т. к. происходит подавление панкреатической секреции.
Препараты цинка (применяемые местно, перорально или парентерально) способствуют исчезновению эритемы, однако сыпь может разрешиться и после адекватной гидратации, внутривенного введения аминокислот или жирных кислот; это свидетельствует, что дефицит цинка – не единственная причина появления эритемы.
Shared.CopyrightLabel © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Доброкачественные опухоли поджелудочной железы – это новообразования, которые характеризуются сохраненной дифференцировкой клеток, имеют благоприятное течение, могут развиваться из продуцирующих гормоны тканей, сосудистых и нервных структур, эпителия органа. Симптомы определяются типом неоплазии: при гормонпродуцирующих опухолях – повышением уровня определенного гормона, при других типах – болевым синдромом, нарушениями пищеварения, признаками сдавления соседних органов. Основными методами диагностики являются инструментальные исследования: УЗИ, КТ, МРТ . Лечение хирургическое - от энуклеации опухоли до резекции поджелудочной железы.

Общие сведения
Доброкачественные опухоли поджелудочной железы – редкая патология. Неоплазии встречаются с частотой 1-3 случая на 1 миллион населения. Поражают преимущественно людей среднего и старшего возраста. Могут быть одиночными или множественными, располагаться в хвосте, теле или головке органа. Небольшие гормонально неактивные опухоли обычно протекают бессимптомно, становятся случайной находкой при обследовании по поводу других заболеваний. Гормонально активные новообразования характеризуются специфическими изменениями эндокринного фона.

Причины
Причины развития данной патологии не установлены. Считается, что имеют значение генетические факторы, предрасполагающие к неопластическим процессам, неблагоприятная экологическая обстановка, курение, злоупотребление алкоголем. Большая роль в развитии опухолей ПЖ в современной гастроэнтерологии и онкологии отводится воспалительным процессам органа, в первую очередь – хроническому панкреатиту.
Фактором риска развития доброкачественных новообразований также является нерациональное питание: преобладание жирной пищи (преимущественно животного происхождения), недостаток клетчатки, протеинов, витаминов, а также неправильный режим питания (отсутствие регулярных приемов пищи, переедание).
Классификация
Чаще диагностируются функциональные нейроэндокринные опухоли: гастриному (гастрин-продуцирующую неоплазию ПЖ из клеток островков Лангерганса), инсулиному, глюкагоному. Несмотря на то, что такие образования обычно имеют небольшие размеры и не склонны к быстрому росту, их проявления весьма специфичны, поскольку клетками новообразований продуцируются гормоны, поступающие в системный кровоток.
К доброкачественным неоплазиям поджелудочной железы также относят гемангиому (образование, имеющее сосудистую структуру), фиброму (из соединительной ткани), липому (из жировой ткани), лейомиому (образование из мышечных волокон), невриному или шванному (новообразование из шванновских клеток, которые находятся в оболочках нервов). Данные виды опухолей отличаются отсутствием клинических проявлений до достижения ими значительных размеров.
Симптомы
Симптомы новообразований поджелудочной железы доброкачественной природы определяются типом опухоли. Гормонально неактивные неоплазии обычно являются диагностической находкой, поскольку не имеют никаких симптомов до достижения ими существенных размеров и сдавления соседних органов, растяжения капсулы органа или нарушения кровотока. Обычно такие опухоли выявляются при проведении инструментальной диагностики других заболеваний.
Предварительно отличить их от злокачественных позволяет ряд признаков: отсутствие клинических симптомов (в том числе проявлений интоксикационного синдрома: слабости, снижения аппетита, утомляемости, тошноты, субфебрильной температуры тела), медленный рост при нормальном уровне онкомаркеров в крови. Если доброкачественная опухоль поджелудочной железы больших размеров сдавливает соседние органы, возможен болевой синдром. Боли постоянные, ноющие, могут усиливаться при смене положения тела, их локализация зависит от расположения неоплазии.
Новообразования головки ПЖ характеризуются болью в правом подреберье и эпигастрии, тела органа – в верхних отделах живота, хвоста – в левом подреберье, поясничной области. Опухоль может сдавливать панкреатический или общий желчный протоки, что проявляется признаками механической желтухи: иктеричностью склер и кожи, зудом, появлением темной окраски мочи, обесцвечиванием кала. Если сдавливается какой-либо отдел кишечника, может развиться кишечная непроходимость.
Гормонпродуцирующие доброкачественные опухоли имеют специфические признаки, которые определяются выделяемым гормоном. Инсуломы (инсулиномы) продуцируют гормон инсулин, влияющий на уровень сахара крови. Признаками такого новообразования являются симптомы гипогликемии: слабость, повышенная потливость, головокружение, раздражительность, тахикардия; при значительном снижении глюкозы крови возможна гипогликемическая кома.
Гастринома проявляется развитием множественных гастродуоденальных язв, рефрактерных к фармакотерапии. Язвы могут располагаться в желудке, бульбарном отделе, иногда даже в тощей кишке. Пациенты ощущают интенсивные боли в эпигастральной области; характерна отрыжка кислым, изжога. Вследствие гиперпродукции гастрина в просвет желудочно-кишечного тракта попадает большое количество соляной кислоты, что приводит к нарушению моторики кишечника, повреждению его слизистой оболочки и ухудшению процессов всасывания.
Симптомы глюкагономы определяются повышением уровня сахара в крови. Типично значительное снижение веса, появление некролитической мигрирующей эритемы (красно-коричневой сыпи на различных участках тела, преимущественно в области ягодиц, бедер, паха), шелушение кожи, поражение слизистых оболочек (гингивит, стоматит, вагинит). На фоне глюкагономы может развиться сахарный диабет, отличительными особенностями которого является довольно быстрое достижение компенсации, зачастую только диетотерапией, а также редкое развитие кетоацидоза, ангиопатии и нефропатии.
Диагностика
Диагностика данной патологии основана на характерной клинической картине некоторых видов новообразований, а также результатах инструментальных и гистологических методов исследования. Консультация гастроэнтеролога позволяет предположить тип опухоли, выяснить, как давно появились симптомы и прогрессируют ли они. В анамнезе жизни пациента возможны воспалительные заболевания поджелудочной железы, злоупотребление алкоголем.
При осмотре пациента врач может определить желтушность кожных покровов и склер, свидетельствующую о механическом сдавлении опухолью панкреатического или общего желчного протока. При оценке общего анализа крови изменения выявляются крайне редко. Биохимический анализ крови в случае инсуломы и глюкагономы подтверждает изменение уровня сахара крови. Обязательно проводится определение онкомаркеров: карциноэмбрионального антигена, СА 19-9, которые в случае доброкачественной природы заболевания не повышены.
Наиболее информативными методами диагностики являются инструментальные исследования. УЗИ органов брюшной полости проводится с целью визуализации образования, определения его размеров, состояния регионарных лимфатических узлов. Однако при гормонпродуцирующих опухолях малых размерах данный метод малоэффективен. Высокоинформативны КТ и МРТ поджелудочной железы, позволяющие обнаружить новообразования небольших размеров и детально изучить их распространенность.
Для определения неоплазий с множественными очагами (это характерно для инсулом, гастрином) проводится сцинтиграфия – в организм вводятся радиофармпрепараты, которые активно накапливаются клетками опухоли, и их излучение фиксируется на снимке. При подозрении на гемангиому выполняется ангиография с целью оценки тока крови в образовании и его связи с системным кровотоком. Для изучения гистологической структуры новообразования, дифференциации его от злокачественных опухолей осуществляется пункционная биопсия поджелудочной железы с последующим морфологическим исследованием биоптатов.
Лечение доброкачественных опухолей ПЖ
Лечение только хирургическое. При гормонпродуцирующих опухолях проводится их энуклеация (вылущивание). Резекция головки железы или хвоста целесообразна при наличии новообразования в соответствующем отделе органа. В случае локализации крупной неоплазии в области головки железы и нарушения оттока желчи осуществляется панкреатодуоденальная резекция (образование удаляется вместе с частью железы и двенадцатиперстной кишкой). Довольно эффективным методом лечения гемангиомы является селективная эмболизация артерий. Методика заключается в блокировании кровоснабжения опухолевого образования.
В некоторых случаях, когда при множественных гормонпродуцирующих новообразованиях радикальное хирургическое лечение провести невозможно, необходима симптоматическая терапия. При инсулиноме и глюкагономе основным направлением является нормализация уровня сахара крови. При развитии эпизодов гипер- и гипогликемии проводится соответствующая коррекция растворами инсулина или глюкозы. Обязательно назначается диетотерапия. При лечении гастриномы используются препараты, подавляющие желудочную гиперсекрецию: ранитидин, фамотидин, омепразол и другие. В тяжелых случаях проводится иссечение гастриномы с гастрэктомией (с целью предупреждения рецидивов из-за неполного удаления опухоли).
Прогноз и профилактика
Доброкачественные панкреатические новообразования в большинстве случаев имеют благоприятный прогноз, крайне редко перерождаются в злокачественные. При увеличении размеров опухоли могут возникнуть осложнения в виде механической желтухи, кишечной непроходимости. При своевременном хирургическом удалении возможно полное излечение. Специфической профилактики не существует. Общими мероприятиями по предупреждению развития доброкачественных опухолей ПЖ являются соблюдение принципов рационального питания, отказ от употребления алкоголя, а также своевременное адекватное лечение панкреатитов.
Глюкагонома – глюкагонпродуцирующая опухоль, происходящая из клеток островков Лангерганса, расположенных преимущественно в хвосте поджелудочной железы. Обычно протекает злокачественно. Глюкагонома проявляется гипергликемией, гиполипидемией, потерей веса, анемией, характерными хроническими эритематозными кожными высыпаниями с участками поверхностного некроза, стоматитом, глосситом и гингивитом. Возможны поносы, тромбозы, тромбоэмболии, баланит и вагинит. Диагноз глюкагономы устанавливается на основании лабораторных анализов, данных КТ, УЗИ, МРТ, сцинтиграфии и других исследований. Лечение – операции, лекарственная терапия.
Общие сведения
Глюкагонома – редко встречающееся новообразование из группы нейроэндокринных опухолей. Происходит из скоплений гормонпродуцирующих клеток (островков Лангерганса). Количество таких клеток возрастает по направлению от головки к хвосту поджелудочной железы, поэтому 50% глюкагоном локализуется в хвостовой части, 20% - в области головки и 30% - в области тела данного органа. Женщины страдают в четыре раза чаще мужчин. Заболевание редко выявляется у пациентов молодого и среднего возраста, в 85% диагностируется у больных старше 50 лет.
Причины развития глюкагономы не установлены, в ряде случаев отмечается связь с наследственным синдромом, сопровождающимся возникновением множественных нейроэндокринных опухолей (множественной нейроэндокринной неоплазией). В 80% случаев протекает злокачественно, характерно раннее метастазирование при достаточно медленном росте первичных и вторичных очагов. У 60-85% пациентов с глюкагономой при первичном обращении обнаруживаются метастазы (обычно – метастазы в кости или печень), при этом средняя продолжительность жизни с момента постановки диагноза по различным данным составляет от 5 до 15 лет. Лечение осуществляют специалисты в области онкологии, дерматологии, эндокринологии и гастроэнтерологии.

Симптомы глюкагономы
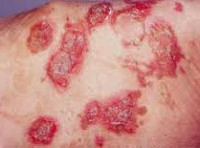
Основными клиническими проявлениями являются сахарный диабет и некролитическая миграционная эритема, обусловленные избыточной секрецией глюкагона. Большинство пациентов впервые обращаются к врачу с жалобами на поражение кожи, поэтому диагностику глюкагономы нередко осуществляют дерматологи. Некролитическая миграционная эритема проявляется циклическими высыпаниями. Один цикл длится от 1 до 2 недель. Вначале на коже больных глюкагономой появляются пятна, которые в последующем трансформируются в папулы. Затем папулы превращаются в пузырьки, а пузырьки вскрываются, образуя эрозии с участками поверхностного некролиза. Эрозии покрываются корочками или чешуйками, которые через некоторое время отпадают, оставляя после себя зоны уплотнения и усиленной пигментации. Возможно присоединение инфекции с образованием гнойников и зон более глубокого некроза.
Типичным признаком глюкагономы является отсутствие синхронности при «созревании» патологических очагов. На коже одновременно могут выявляться пятна, эрозии, корочки и т. д. Некролитическая миграционная эритема обычно локализуется в области нижних конечностей, нижней части живота, паха и промежности. Наряду с дерматитом наблюдается аналогичное поражение слизистых оболочек. У больных глюкагономой обнаруживаются гингивит, хейлит и стоматит. К числу типичных проявления заболевания также относится глоссит, сопровождающийся сглаживанием сосочков и увеличением размера языка. Язык пациентов с глюкагономой становится гладким, ярко-красным. Возможны дистрофия ногтей, истончение волос и алопеция. У некоторых больных развивается баланит или вагинит.
Сахарный диабет при глюкагономе, как правило, имеет легкое течение и хорошо компенсируется при помощи специальной диеты. Введение инсулина требуется всего 25% пациентов. Кетоацидоз, нейропатия, ангиопатия и нефропатия, характерные для обычного сахарного диабета, при глюкагономе не выявляются. Вследствие интенсивных катаболических процессов отмечается снижение веса при сохранении нормального аппетита. Наблюдается нормохромная нормоцитарная анемия. У 20% больных глюкагономой развиваются периодические поносы различной степени тяжести. У 10% пациентов выявляются тромбозы и тромбоэмболии. При появлении отдаленных метастазов возможно нарушение функций пораженных органов.
Диагностика глюкагономы
Диагноз выставляется с учетом жалоб, результатов объективного осмотра, данных лабораторных и инструментальных исследований. По лабораторным анализам у больных глюкагономой определяется нормохромная нормоцитарная анемия, снижение уровня холестерина и гипергликемия. Уровень инсулина может быть повышенным или в пределах нормы. Основанием для постановки диагноза «глюкагонома» становится уровень глюкагона в сыворотке крови более 500 пг/мл. В сомнительных случаях используют тесты с толбутамидом, аргинином и аналогами соматостатина.
Для оценки расположения, структуры и распространенности глюкагономы назначают КТ, УЗИ и МРТ органов брюшной полости. При проведении инструментальных исследований обнаруживается одиночное опухолевидное образование диаметром от 3 до 10 и более сантиметров. Наряду с перечисленными методиками в процессе диагностики глюкагономы могут применяться контрастная сцинтиграфия и селективная ангиография, позволяющие выявлять как первичные очаги, так и вторичные онкологические процессы. Для обнаружения метастазов глюкагономы также могут использоваться УЗИ и КТ печени, рентгенография костей скелета, сцинтиграфия всего скелета и другие исследования.
Дифференциальный диагноз глюкагономы проводят с гиперглюкагонемией при тяжелых физических нагрузках, травматических повреждениях, хроническом панкреатите, почечной недостаточности, циррозе печени, синдроме Иценко-Кушинга, некоторых других заболеваниях и патологических состояниях. Может потребоваться дифференцировка кожных проявлений глюкагономы с энтеропатическим акродерматитом, синдромом Лайелла, пузырчаткой, лекарственными дерматитами, поражениями кожи при муковисцидозе и белково-энергетической недостаточности.
Лечение и прогноз при глюкагономе
Лечение глюкагономы может быть симптоматическим и специализированным. Целью специализированного лечения глюкагономы является удаление или уменьшение размера опухоли. В зависимости от распространенности процесса может применяться оперативное вмешательство, химиотерапия или комбинированная терапия. В качестве основных целей симптоматического лечения глюкагономы рассматривают нормализацию веса, устранение анемии, уменьшение выраженности кожных проявлений, профилактику тромбозов и тромбоэмболий. Симптоматическая терапия позволяет добиться существенных улучшений общего состояния и качества жизни пациентов, поэтому такую терапию рассматривают как обязательную часть лечения глюкагономы.
Радикальное удаление опухоли (дистальная резекция поджелудочной железы, панкреатодуоденальная резекция) возможно только у 30% больных. Благоприятный исход хирургического вмешательства при глюкагономе в значительной степени определяется отсутствием послеоперационных осложнений, обусловленных высокой интенсивностью катаболических процессов. Для предупреждения подобных осложнений пациентам с глюкагономой в предоперационном периоде в течение 2-6 недель назначают специальную диету, осуществляют переливания крови и аминокислот, проводят комплексное лечение некролитической мигрирующей эритемы, применяют антикоагулянты для профилактики тромбозов.
Наличие отдаленных метастазов не является противопоказанием к удалению первичной опухоли, поскольку иссечение глюкагономы при медленном росте первичной и вторичных опухолей позволяет существенно снизить уровень глюкагона в крови и обеспечить длительное улучшение состояния пациентов. Химиопрепараты при глюкагономе, как правило, неэффективны или недостаточно эффективны. Моно- или полихимиотерапию назначают при наличии метастазов в печени. В запущенных случаях возможно также использование октреотида в сочетании с интерфероном – применение данных препаратов позволяет снизить уровень глюкагона, но не влияет на массу и объем новообразования.
Прогноз при глюкагономе определяется распространенностью опухолевого процесса, степенью радикальности хирургического вмешательства и качеством предоперационной подготовки. При полном удалении неоплазии возможно выздоровление. При наличии метастазов прогноз ухудшается. Средняя пятилетняя выживаемость пациентов с глюкагономой неизвестна из-за незначительного количества описанных случаев. Согласно одним источникам, до 5 лет с момента постановки диагноза удается дожить 57% больных, согласно другим – средняя продолжительность жизни при глюкагономе составляет около 15 лет.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Глюкагонома представляет собой опухоль из а-клеток поджелудочной железы, секретирующая глюкагон, вызывающая гипергликемию и характерную сыпь на коже. Диагноз устанавливается при повышении уровней глюкагона и инструментальными исследованиями. Опухоль идентифицируется при КТ и эндоскопическом УЗИ. Лечение заключается в хирургической резекции.

[1], [2], [3], [4], [5], [6], [7]
Код по МКБ-10
Эпидемиология
Глюкагономы встречаются редко, но, подобно другим опухолям из островковых клеток, первичная опухоль и метастатические поражения обладают медленным ростом: обычно сроки выживания составляют около 15 лет. Восемьдесят процентов глюкагоном являются злокачественными. Средний возраст пациентов при появлении симптомов составляет 50 лет; 80 % - женщины. У некоторых пациентов наблюдается I тип множественной эндокринной неоплазии.
Клиническое описание глюкагонсекретирующей опухоли было дано случайно дерматологами еще в 1942 г.. Однако только в 1966 г. был опубликован первый строго доказанный случай глюкагономы. Окончательное же представление об этом заболевании было сформировано к 1974 г. Тогда же появился и термин «глюкагонома-синдром». В настоящее время в литературе имеется описание более 150 подобных наблюдений. Заболевание редко поражает лиц до 30 лет, возраст 85 % больных на момент диагностики - 50 лет и более.

[8], [9], [10], [11], [12], [13], [14], [15], [16], [17], [18], [19]
Симптомы глюкагономы
Поскольку глюкагономы секретируют глюкагон, симптомы аналогичны сахарному диабету. Часто наблюдаются потеря веса, нормохромная анемия, гипоаминоацидемия и гиполипидемия, но основной отличительной клинической особенностью является хроническая сыпь, поражающая конечности, часто ассоциированная с гладким, лоснящимся, ярко-красного цвета языком и хейлитом. Шелушение кожи, гиперпигментация, эритематозные поражения с поверхностным некролизом называют некролитической миграционной эритемой.
В клинической картине глюкагономы доминируют кожные проявления, поэтому подавляющее большинство больных выявляются дерматологами. Дерматит получил название некролитическая миграционная эритема. Процесс циклический, длящийся от 7 до 14 дней. Начинается с пятна или группы пятен, которые последовательно проходят стадию папулы, везикулы, эрозии и корки или чешуйки, после чего остается участок гиперпигментации. Особенностью дерматита является полиморфизм, т. е. наличие очагов поражения, находящихся одновременно на разных стадиях развития, что придает коже пестрый вид. Нередко к основному процессу присоединяется вторичная инфекция.
Чаще всего дерматит развивается на нижних конечностях, в паховой области, промежности, перианальной области, нижней части живота. На лице процесс проявляется в виде ангулярного хейлита. Некротическая миграционная эритема у большинства больных резистентна к проводимой терапии как местно, так и внутрь, включая кортикостероиды. Это его вторая особенность. Причина дерматита - выраженный катаболический процесс в условиях опухолевой гиперглюкагонемии, которая приводит к нарушению обмена белков и аминокислот в тканевых структурах.
Поражение слизистых оболочек при глюкагономе характеризуется наличием стоматита, гингивита, глоссита. Язык - характерный - большой, мясистый, красный, со сглаженными сосочками. Реже наблюдаются баланиты и вагиниты. Причина изменений на слизистых оболочках аналогична процессу на коже.
Среди факторов, влияющих на нарушение углеводного обмена, роль глюкагона, признанного гипергликемизирующего пептида, вызывает наибольшие разногласия. В большинстве наблюдений трудно показать прямую зависимость между уровнем глюкагона и величиной гликемии. Более того, даже после радикального удаления опухоли признаки нарушения углеводного обмена сохраняются еще продолжительное время, несмотря на нормализацию глюкагона в первые часы и сутки. В некоторых случаях сахарный диабет остается и после оперативного вмешательства, несмотря на полную ремиссию других проявлений синдрома.
Диабет при синдроме глюкагономы у 75 % больных легкий, для компенсации которого достаточно соблюдения диеты. Четверть больных нуждаются в инсулинотерапии, суточная доза которой в половине случаев не превышает 40 ЕД. Другая особенность диабета - редкость кетоацидоза и отсутствие традиционных осложнений в виде нефро-, ангио- и нейропатии.
Выраженные катаболические изменения при глюкагономе, независимо от xaрактера опухолевого процесса (злокачественный или доброкачественный), являются причиной и похудания, отличительная особенность которого - потеря массы тела в отсутствие анорексии. Анемия при синдроме глюкагономы характеризуется как нормохромная и нормоцитарная. Основные показатели - низкий гемоглобину и гематокритное число. Иногда отмечается снижение сывороточного железа.
Что же касается фолиевой кислоты и витамина В12, то их уровни остаются в пределах нормальной величины. Вторая особенность анемии - это резистентность к витаминотерапии и препаратам железа. Тромбозы и эмболии при глюкагономе имеют место у 10 % больных, и до сих пор не ясно, являются ли они свойством синдрома или это результат опухолевого процесса как такового, что нередко наблюдается в онкологической практике вообще. Более чем у 20 % больных отмечена диарея, редко стеаторея. Первая - обычно периодическая, по тяжести может быть от незначительной до изнуряющей.

[20], [21], [22], [23], [24], [25], [26], [27], [28], [29]
Диагностика глюкагономы
У большинство пациентов с глюкагономой уровни глюкагона больше 1000 пг/мл (в норме меньше 200). Однако умеренные повышения гормона могут наблюдаться при почечной недостаточности, остром панкреатите, тяжелом стрессе и при голодании. Необходима корреляция с симптомами. Пациентам необходимо выполнить КТ брюшной полости и эндоскопическое УЗИ; при неинформативности КТ можно использовать МРТ.
Среди лабораторных показателей особое место занимает исследование иммунореактивного глюкагона. Последний может быть повышен при сахарном диабете, феохромоцитоме, циррозе печени, глюкокортикоидном гиперкортицизме, почечной недостаточности, однако уровни глюкагона, превышающие в десятки и сотни раз его нормальные значения, известны в настоящее время только при глюкагон-секретирующих новообразованиях поджелудочной железы. Другими характерными для синдрома глюкагономы лабораторными показателями являются гипохолестеринемия, гипоальбуминемия, гипоаминоацидемия. Последняя имеет особое диагностическое значение, поскольку выявляется практически у всех больных.
Глюкагономы обычно больших размеров. Только у 14 % не превышают 3 см в диаметре, тогда как более чем у 30 % больных размер первичного очага составляет 10 см и более. В подавляющем большинстве случаев (86 %) альфа-клеточные новообразования злокачественные, 2/3 из которых на момент диагностики уже имеют метастазы. Чаще всего (43 %) опухоль обнаруживается в хвосте поджелудочной железы, реже (18 %) - в ее головке. Топическая диагностика глюкагономы и ее метастазов особых затруднений не вызывает. Наиболее эффективными в этом отношении являются висцеральная артериография и компьютерная томография.
Глюкагонсекретирующая опухоль может быть частью синдрома множественной эндокринной неоплазии I типа. Отдельные признаки синдрома глюкагономы, например диабет или дерматит, наблюдаются при энтероглюкагонсекретирующих новообразованиях других органов.

[30], [31], [32], [33], [34], [35], [36]

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Глюкагонома - А-клеточная панкреатическая опухоль, вырабатывающая глюкагон, клинически проявляется сочетанием характерных изменений кожи и метаболических расстройств. Синдром глюкагономы расшифрован в 1974 г. С. N. Mallinson и соавт. В 95% случаев опухоль располагается интрапанкреатически, в 5% - экстрапанкреатически. Наблюдались лишь случаи солитарной опухоли.
Более чем у 60% больных она злокачественна. Иногда глюкагонома продуцирует и другие пептиды - инсулин, ПП. Диагноз устанавливается при повышении уровней глюкагона и инструментальными исследованиями. Опухоль идентифицируется при КТ и эндоскопическом УЗИ. Лечение глюкагономы заключается в хирургической резекции.

[1], [2], [3], [4], [5], [6], [7]
Симптомы глюкагономы
Поскольку глюкагономы секретируют глюкагон, симптомы глюкагономы аналогичны сахарному диабету. Часто наблюдаются потеря веса, нормохромная анемия, гипоаминоацидемия и гиполипидемия, но основной отличительной клинической особенностью является хроническая сыпь, поражающая конечности, часто ассоциированная с гладким, лоснящимся, ярко-красного цвета языком и хейлитом. Шелушение кожи, гиперпигментация, эритематозные поражения с поверхностным некролизом называют некролитической миграционной эритемой.
В большинстве случаев у больных находят характерную мигрирующую некролитическую эритему. Она начинается как макулопапулезная эритема, затем переходит в бульбозный дерматоз. Причем пузыреподобно поднимающиеся верхние слои эпидермиса разрушаются. По соседству со старыми возникают новые элементы. Излечение наступает через гиперпигментацию. Кожные высыпания появляются чаще в области живота, бедер, голеней. Патогенез изменений кожи неясен. Не исключается их связь с гипергликемией и гипоацидемией, наблюдающимися у больных с глюкагономой. И гипергликемия и гипоацидемия - следствие усиленного глюконеогенеза в печени, вызванного повышенным уровнем глюкагона, причем аминокислоты плазмы также превращаются в глюкозу.
Патологическая толерантность к глюкозе обусловлена гипергликемическим действием глюкагона как за счет новообразования глюкозы, так и за счет усиленного гликогенолиза.
Нередко у больных развиваются очень болезненные глоссит и стоматит. Их патогенез непонятен. Встречается также выраженный стаз в тонкой и толстой кишке, связанный с торможением пептидом кишечной моторики.
Диагностика глюкагономы
Решающим доказательством глюкагономы (при наличии соответствующих клинических проявлений) является обнаружение в плазме высоких концентраций глюкагона (нормальная величина ниже 30 пмоль/л). Однако умеренные повышения гормона могут наблюдаться при почечной недостаточности, остром панкреатите, тяжелом стрессе и при голодании. Необходима корреляция с симптомами. Пациентам необходимо выполнить КТ брюшной полости и эндоскопическое УЗИ; при неинформативности КТ можно использовать МРТ.

[8], [9], [10], [11], [12], [13]
Читайте также:

