Глубокие микозы что это такое
Обновлено: 18.04.2024
Carrasco-Zuber JE, Navarrete-Dechent C, Bonifaz A, Fich F, Vial-Letelier V, Berroeta-Mauriziano D. Cutaneous involvement in the Deep Mycoses: A Review. Part II—Systemic Mycoses.
Кожные проявления при глубоких микозах: Обзор. Часть II — Системные микозы
Дж. Э. Карраско-Цубер, Дерматологическое отделение, клиника Вальдивия, Вальдивия, Чили; А. Бонифаз, Отделение микологии, больница общего профиля Мексики, Мехико, Мексика; С. Наваррете-Дечент, Ф. Фич, В. Виал-Летелье, Д. Берроэта-Маурициано, Кафедра дерматологии, Медицинская школа, Папский Католический университет Чили, Сантьяго, Чили
Введение
Системные микозы - это инфекции, вызываемые грибками, которые проникают в организм через внутренние органы, такие как легкие, пищеварительный тракт или околоносовые пазухи, а также из глубокого очага поражения на коже. Инфекции могут распространяться через кровь, вызывая диссеминированное заболевание с частым поражением кожи.
Выделяют 2 типа системных микозов: оппортунистические микозы (системный кандидоз, аспергиллез, и системный мукормикоз) и эндемические респираторные инфекции (гистоплазмоз, бластомикоз, кокцидиомикоз, паракокцидиомикоз, и криптококкоз). На практике, однако, трудно провести различие между этими 2 типами, поскольку они, как правило, поражают предрасположенных пациентов. Соответственно, они, как правило, описываются вместе.
Во второй части этого обзора мы обсудим основные глубокие микозы, которые вызывают кожные проявления в течение болезни.
Мукормикоз
Мукормикоз поражает внутренние органы у пациентов с подавленным иммунитетом (1, 2). Он вызывается зигомицетами и может привести к поражению носоглотки, кожным или легочным проявлениям, или диссеминированному поражению. Наиболее распространенным проявлением является мукормикоз носоглотки, который поражает носовые пазухи и вызывает небные изъязвления и обширные некротические поражения головного мозга и кожи. Большинство случаев связаны с декомпенсированным сахарным диабетом или нейтропеническими состояниями (лейкемия) (3).
Клинические формы
Мукормикоз обычно протекает остро имеет, быстро прогрессирующее течение, ассоциированное с высокой смертностью. Носоглоточные поражения являются наиболее распространенной клинической картиной, за которой следуют легочные, кишечные и кожные проявления и диссеминированные (3).
Первичные кожные проявления крайне редки и возникают в основном в местах венопункции; поэтому они чаще всего наблюдаются на конечностях. Поражения представлены в виде папул или узелков, которые прогрессируют в язвы с некротическим центром и неприятно пахнущим гнойным экссудатом. Локально первичная инфекция может поражать глубокие ткани (мышцы и кости) и является крайне деструктивной (3).
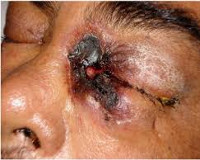
Вторичные кожные проявления гораздо чаще встречаются при мукормикозе носоглотки, при этом у 25 % пациентов развиваются небные язвы и чрезвычайно болезненные поражения век (рис. 1) (3).
Диагноз
Прямое микологическое исследование некротического материала, мокроты, жидкости бронхолегочного лаважа, аспирата из околоносовых пазух и соскобов кожи выявляет длинные разветвленные тонкостенные циноцитарные (несептированные) гифы (рис. 1).
Микроорганизмы быстро растут на декстрозном агаре Сабуро (SDA) и могут быть идентифицированы на основе выявления репродуктивных структур или методами молекулярной биологии; наиболее широко используемым методом является полимеразная цепная реакция (PCR), анализ внутренних транскрибируемых спейсеров (ITS) областей рибосомной ДНК (rDNA) (1, 4).
Лечение
Лечение является многофакторным и включает контроль предрасполагающих факторов (кетоацидоз, нейтропения и т.д.), системные противогрибковые препараты и агрессивную хирургическую обработку (4). Йодид калия, кетоконазол и флуконазол используются при подкожных поражениях и могут сочетаться с триметопримом-сульфаметоксазолом (1).
Предпочтительным противогрибковым средством является амфотерицин В, и его можно использовать в сочетании с каспофунгином или позаконазолом.
Паракокцидиомикоз
Паракокцидиомикоз - это хронический, подострый или, в редких случаях, острый микоз, вызванный Paracoccidioides brasiliensis и Paracoccidioides lutzii. Он поражает кожу и внутренние органы (5). Это потенциально смертельное системное гранулематозное заболевание считается эндемичным в Мексике, Аргентине, Гайане, Бразилии, Венесуэле и Колумбии (6).
P brasiliensis - это диморфный гриб, который растет в виде мицелия в растительности и почве во влажных регионах. Неизвестно, происходит ли передача инфекции от человека к человеку. Грибок проникает в организм через дыхательную систему. Инфекция, приобретенная при вдыхании, может оставаться латентной в течение 1-2 десятилетий, и реактивация зависит от иммунного статуса (6-8).
Клинические формы
Первичная инфекция, как правило, протекает бессимптомно; очаг может рассасываться или оставлять остаточное поражение (рубец). манифестация является результатом взаимоотношений паразита и хозяина, в которых вирулентность каждого штамма играет важную роль. Хронический паракокцидиомикоз, который обычно поражает взрослых, является наиболее распространенной формой заболевания (у >90 % пациентов развиваются поражения легких и метастазы в различных органах).
Существует также острая ювенильная форма, характеризующаяся поражением легких и ретикулоэндотелия, с увеличенными лимфатическими узлами, гепатоспленомегалией и поражением костей (6). У пациентов также могут развиться поражения слизистой оболочки ротоглотки, имитирующие хронический тонзиллит, поражения пародонта и гортани, а также периоральные язвенно-вегетативные поражения. Также могут быть узелковые кожные поражения, которые могут стать некротическими или привести к подкожным «холодным» абсцессам (рис. 2) (6).
Дифференциальный диагноз должен включать кожно-слизистый лейшманиоз, гранулематоз Вегенера, сифилис, лимфому, споротрихоз и скрофулодерму, среди прочих заболеваний.
Диагноз
Диагноз может быть поставлен путем прямой визуализации множественных почкующихся дрожжевых клеток, образующих структуру, подобную «корабельному штурвалу» (рис. 2), в образцах мокроты, соскобах кожи или гное. Микроорганизмы растут в течение 15-20 дней на SDA с антибиотиками или без них, образуя белые нитевидные колонии с видимым мицелием.
PCR-анализ ткани или сыворотки, выявляющий ITS или другие области, также может быть использован для диагностики. Биопсия кожи выявляет гнойное гранулематозное воспаление и псевдоэпителиоматозную гиперплазию (6).
Лечение
Лечение включает длительное назначение амфотерицина В, системных триазолов и сульфаниламидов.
Кокцидиомикоз
Кокцидиомикоз вызывается 2 диморфными грибами: Coccidioides immitis и Coccidioides posadasii. Резервуаром грибов является сухая почва с щелочным рН. Кокцидиомикоз поражает как людей, так и животных, и инфекция передается при вдыхании C immitis arthroconidia из почвы в эндемичных регионах (Соединенные Штаты, Мексика, Аргентина, Парагвай, Колумбия, Венесуэла и Бразилия). Инкубационный период составляет от 1 до 4 недель (5, 11, 12).
Клинические формы
Поражение легких является преобладающей клинической формой кокцидиомикоза, но инфекция также может поражать кожу, гортань, кости, суставы и мозговые оболочки.
Поражения кожи разнообразны и могут проявляться в виде папул, пустул, бляшек, абсцессов, свищей (рис. 3), язв, распространенной макулярной сыпи, многоформной эритемы или узловатой эритемы (11, 12).
Дифференциальный диагноз должен включать туберкулез, паракокцидиомикоз, споротрихоз, гистоплазмоз и даже новообразования.
Диагноз
Культуральное исследование и микроскопия выявляют двухмембранные сферулы, содержащие споры (рис. 3).
Грибы можно культивировать на SDA с антибиотиками или без них, хотя процедура опасна из-за высокого риска заражения. В колониях будут видны гиалиновые артроконидии, отделенные друг от друга лизированной дизъюнкторной клеткой. Гистология полезна, так как она может обнаружить сферы с эндоспорами (рис. 3).
Серология со специфическими антителами к иммуноглобулину (Ig) M при остром процессе информативна только через 4 недели. Кожные тесты на кокцидиоидин и уровни комплемента также являются важными диагностическими средствами (11, 12). Наконец, кокцидиомикоз может быть диагностирован с помощью PCR-анализа 28S rDNA (13).
Лечение
Лечение состоит в использовании дезоксихолата или липосомального амфотерицина, итраконазола или флуконазола в течение 6-12 месяцев (12).
Гистоплазмоз
Американский гистоплазмоз или болезнь Дарлинга - это системный микоз, вызываемый диморфным грибком Histoplasma capsulatum var. capsulatum (14) и в первую очередь, поражает ретикулоэндотелиальную систему (5).
Патоген особенно распространен в регионах с тропическим климатом, таких как Центральная и Южная Америка, Восточная часть Соединенных Штатов и Южная Мексика. Он содержится в почве, разлагающейся органике, а также в помете летучих мышей (обычно в пещерах) (15) и некоторых птиц, таких как куры, индейки, голуби и гуси (16).
Клинические формы
Девяносто пять процентов людей, инфицированных гистоплазмозом, не имеют клинических проявлений. При острой форме заболевания симптомы варьируются от гриппоподобных симптомов, до более тяжёлых проявлений с рентгенологическими признаками, выявляющими рассеянные кальцификаты и изменения, аналогичные тем, которые наблюдаются при туберкулезе (16).
Острые формы могут прогрессировать в хронические, которые преимущественно встречаются у мужчин старше 50 лет. Обострение заболевание характеризуется кашлем и отхаркиванием, однако, трудно выделить H. capsulatum в мокроте.
Поражение слизистой оболочки очень характерно для хронических диссеминированных форм, и язвенные гранулематозные поражения часто встречаются на слизистой оболочке полости рта, языке, перегородке носа и гортани.
Наконец, менингоэнцефалит и очаговый остеолиз в метафизе длинных костей могут наблюдаться при остром диссеминированном гистоплазмозе, который обычно поражает пациентов со СПИДом. Примерно у 11 % пациентов со СПИДом развиваются кожные проявления, которые, как правило, носят диссеминированный характер и включают папулезные поражения (15) на лице и туловище (рис. 4), а иногда и язвенные поражения слизистых оболочек (14).
Диагноз
Грибок может быть выделен в крови, костном мозге, спинномозговой жидкости, аспирате костного мозга или образцах биопсии инфицированных тканей.
Образцы могут быть направлены на посев на SDA с антибиотиками или без них. Идентификация также возможна с использованием методов молекулярной биологии, таких как PCR-анализ грибковой ДНК (ITS или 18S rDNA) (17, 18).
Прямое исследование образцов, окрашенных по Гимзе, показывает характерные внутриклеточные формы дрожжей, окруженные ореолом, имитирующим капсулу (рис. 1).
Лечение
Лечение состоит в назначении итраконазола в течение 6-24 месяцев или амфотерицина В (14).
Криптококкоз
Криптококкоз - это системный микоз, вызываемый инкапсулированными дрожжами рода Cryptococcus. 2 наиболее распространенных вида - Cryptococcus neoformans и Cryptococcus gattii. Легкие являются основным путем проникновения патогена. Клинические проявления варьируются от бессимптомной колонизации легких до системного распространения.
Основным клиническим проявлением является менингоэнцефалит (19, 20).
C neoformans обычно содержится в почве, а также в помете голубей и летучих мышей. В городских районах он распространяется через пыль с деревьев (20).
Клинические формы
Вдыхаемые дрожжи и споры достигают альвеолярных полостей. Последующее развитие заболевания будет зависеть от фагоцитарной активности макрофагов и иммунного ответа хозяина. Клинические формы включают поражение легких, центральной нервной системы (CNS) или кожно-слизистые поражения, а также могут быть диссеминированными (20).
Поражение легких, как правило, протекает бессимптомно, неспецифично или напоминает острый туберкулез. Криптококкоз CNS является наиболее распространенной клинической формой и проявляется хроническим менингитом, менингоэнцефалитом или криптококковой гранулемой головного мозга. Кожно-слизистая форма является результатом распространения инфекции из других очагов у пациентов с диссеминированным поражением. Она представлена в виде подкожных папул и узелков (рис. 5) на лице и шее, в основном у пациентов с инфекцией, вызванной вирусом иммунодефицита человека, на поздних стадиях СПИДа (15, 20).
Диагностика может быть сложной задачей, учитывая широкий спектр возможных поражений. Наиболее распространенными альтернативными диагнозами, рассматриваемыми в литературе, являются контагиозный моллюск и герпетическая инфекция (20).
Эти множественные полиморфные поражения, которые часто встречаются у пациентов с такими заболеваниями, как СПИД, лимфома, саркоидоз и диабет, а также у реципиентов трансплантата, также могут быть вызваны несколькими микроорганизмами, требуют тщательного исследования.
Диагноз
Дрожжи криптококка представляют собой крупные инкапсулированные клетки, которые лучше всего наблюдать при помощи микроскопии окрашенного препарата тушью (рис. 5) или муцикармином Майера. Микроорганизмы растут на SDA от 24-48 до недели.
Серологические исследования проводятся быстрее и более специфичны. Иммунологическая идентификация также возможна, и одним особенно эффективным тестом (с чувствительностью и специфичностью >80 %) является тест латексной агглютинации, который определяет криптококковый капсульный антиген в сыворотке (21).
Обнаружение также возможно с помощью различных PCR-тестов (22) или масс-спектрометрии MALDI-TOF (23). Преимущество последнего заключается в том, что положительные результаты выявляются практически сразу (10 минут) и на 100 % коррелируют с результатами секвенирования ДНК (24-26).
Лечение
Лечение проводится дезоксихолатом или липосомальным амфотерицином В, с фтороцитозином или флуконазолом (20).
Выводы
Мы рассмотрели кожные проявления системных микозов (таблица 1). Диагностика этих проявлений важна, так как эти инфекции ассоциированы с высокой смертностью. Дерматологи могут сыграть важную роль в постановке точного диагноза, диагностировав клинические признаки или назначив соответствующее исследование, такое как биопсия кожи.
Таблица 1. Краткая характеристика системных микозов.
Возбудитель
Paracoccidioides brasiliensis
Прямое микроскопическое исследование и культивирование; гистология; PCR
Длительный приём системных противогрибковых препаратов
Coccidioides immitis/Coccidioides posadasii
Прямое микроскопическое исследование и культивирование; гистология; специфические антитела IgM; PCR
Длительный приём системных противогрибковых препаратов
Histoplasma capsulatum
Гистология; обнаружение грибка в крови, костном мозге и спинномозговой жидкости; культуральное исследование; PCR
Системные противогрибковые препараты в течение 6-24 месяцев
Cryptococcus neoformans
Прямое микроскопическое исследование с использованием окраски тушью; культуральное исследование; серология; PCR; масс-спектрометрия (быстро и специфично)
Амфотерицин В с фтороцитозином; флуконазол (оба в течение длительного времени в зависимости от реакции на лечение)
Системные, или глубокие микозы – группа инфекционных заболеваний, вызванных грибковым поражением не только кожи, но и других органов. Некоторые из них (кокцидиоидоз и гистоплазмоз) относятся к особо опасным инфекциям, в связи с их высокой заразностью и тяжестью клинических проявлений.
Системное поражение организма грибками может проявляться патологией кожи, органов пищеварения, дыхания, лихорадкой, снижением веса, психическими расстройствами и многими другими признаками.
Большинство системных микозов вызвано грибками, которые в норме живут во внешней среде и на коже человека, не приводя к патологии. Однако при снижении защитных сил организма возбудитель активизируется, проникает в кровоток и вызывает поражение внутренних органов.

В последние годы глубокие микозы встречаются все чаще. Это связано с распространением факторов риска инфекции:
- химиотерапия и облучение у онкологических больных;
- применение иммунодепрессантов и глюкокортикоидов;
- длительное лечение антибиотиками;
- ВИЧ-инфекция и СПИД;
- аутоиммунные болезни (склеродермия, псориаз, ревматоидный артрит, сахарный диабет, синдром Рейно и другие).
Заболевание имеет хронический характер, его признаки развиваются постепенно. На ранних стадиях возможно бессимптомное течение.
Виды глубоких микозов
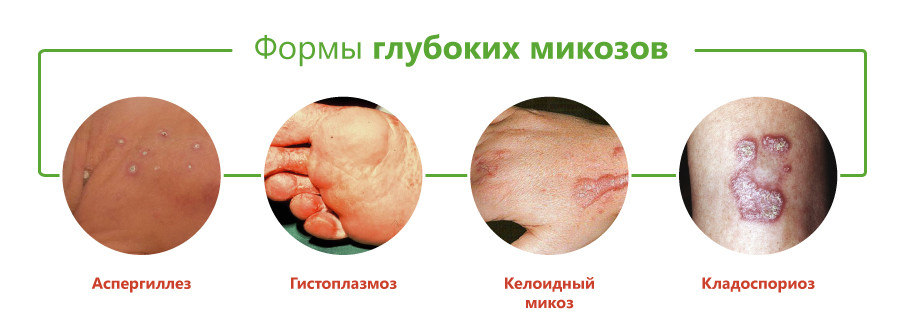
Классификация глубоких микозов основана на виде возбудителя и включает следующие формы:
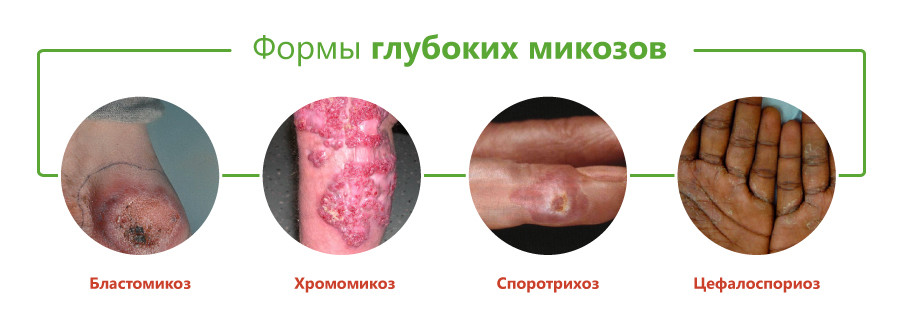
- бластомикоз и криптококкоз;
- гистоплазмоз;
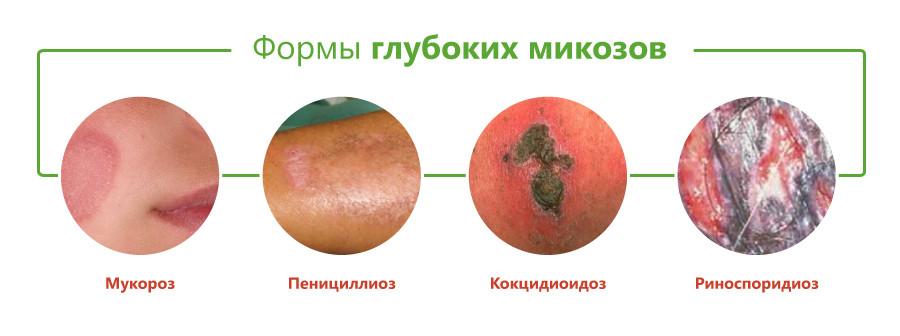
- кокцидиоидоз;
- споротрихоз;
- мукороз;
- аспергиллез;
- пенициллиоз;
- хромомикоз;
- риноспоридиоз;
- цефалоспориоз;
- кладоспориоз;
- келоидный микоз;
- мицетомы грибковой природы.
К глубоким псевдомикозам относятся актиномикоз и нокардиоз.
Принято считать, что возбудители большинства этих заболеваний вызывают глубокий эндемический микоз, то есть встречаются только на отдельных участках территории Земли. К ним относятся бластомикоз, кокцидиоидоз, паракокцидиоидоз, гистоплазмоз, пенициллиоз, хромомикоз. Они встречаются в некоторых регионах Америки, Юго-Восточной Азии, Африки, Австралии. Однако в связи с увеличением миграции населения эти болезни могут возникать и у жителей других районов.
Симптомы глубокого микоза не всегда зависят от его причины. У больных появляется кашель, лихорадка, боль в костях и суставах, боль в груди, правом подреберье, увеличение лимфатических узлов. При поражении мозга и его оболочек нарушается сознание и развивается кома.
Причины возникновения
Возбудители системных микозов часто живут в почве эндемичных участков. При контакте с пылью и землей они попадают в дыхательные пути человека. При последующей миграции населения инфекция распространяется в более благополучные страны.
Сам больной с глубоким микозом непосредственной угрозы для окружающих не представляет. Заражение происходит опосредованно. В организме больного патогенные грибки размножаются и переходят в особую «тканевую» форму, безопасную при непосредственном попадании на кожу другого человека. Тканевая форма грибка выделяется с мокротой и испражнениями больного и попадает во внешнюю среду (в воду, почву, воздух).

В окружающей среде такая форма грибка трансформируется в мицелиальную. При проникновении ее с пищей, водой или воздухом она способна вызвать заболевание у другого человека.
Во многих случаях для активации грибков в организме необходимо снижение иммунной защиты человеческого организма. Эти условия возникают при длительном и необоснованном приеме антибиотиков, цитостатиков, противовоспалительных гормонов. На этом фоне может не только развиться инфекция, попавшая извне, но и внутренние сапрофитные грибки, безвредные для здорового человека (актиномицеты, аспергиллы, кандида, плесневые грибки).
Одна из главных причин развития системных микозов в нашей стране – синдром приобретенного иммунодефицита. В таком случае инфекция протекает очень тяжело, плохо поддается лечению и нередко служит причиной неблагоприятного исхода.
Кроме того, встречаются случаи заражения персонала лабораторий, работающего с культурой грибков.
Способы диагностики микозов
Эти инфекции встречаются в общей практике нечасто, поэтому диагностика обычно затруднена. Кроме того, эти заболевания имеют схожие внешние признаки с другими поражениями кожи, разнообразные общие проявления и нередко сочетаются с кожным туберкулезом и пиодермиями.
Нередко они протекают «под маской» хронической язвенной пиодермии. При углубленном обследовании у таких больных выявляется глубокий микоз.
Основа диагностики – распознавание тканевой формы грибка, имеющей особенности у каждого возбудителя. Для этого необходимо получить срез ткани, например, при биопсии, окрасить его специальными веществами и изучить под микроскопом.
Получение культуры возбудителя, то есть выращивание его на питательной среде, крайне затруднено и проводится лишь в специализированных лабораториях.
Дополнительные методы диагностики:
- биопсия кожи;
- определение антигенов и антител к грибку в сыворотке крови;
- рентгенография легких и костей;
- люмбальная пункция;
- пункция костного мозга.
Лечение
Терапия системных грибковых инфекций зависит от общего состояния пациента, вида возбудителя, формы и тяжести течения болезни, сопутствующих заболеваний, переносимости лекарств.
Лечение глубоких микозов основано на применении фунгицидных препаратов.
Кетоконазол может использоваться внутрь и в виде лосьона или других наружных форм для профилактики кандидоза у больных с иммунодефицитом. При кандидозном эндокардите может понадобиться хирургическая операция – замена пораженного клапана на искусственный.
Лечение аспергиллеза проводят, используя амфотерицин В и итраконазол. При аллергическом варианте болезни, сопровождающемся приступами бронхиальной астмы, дополнительно назначаются глюкокортикоидные гормоны. При тяжелом поражении легких, сопровождающемся кровохарканьем, выполняют операцию – удаление доли или всего легкого.
Амфотерицин В или кетоконазол используются для лечения гистоплазмоза, криптококкоза, кокцидиоидомикоза, паракокцидиоидомикоза, бластомикоза. Только амфотерицин В применяется в терапии мукоромикоза и споротрихоза.
Дополнительно проводится патогенетическая и симптоматическая терапия, направленная на снятие интоксикации и поддержание жизненных функций организма:
- инфузии солевых растворов, гемодеза, плазмы;
- витамины и общеукрепляющие средства;
- бронхолитики;
- обезболивающие и другие.
В случае тяжелой дыхательной недостаточности, вызванной грибковой пневмонией, показана кислородотерапия или искусственная вентиляция легких.
Профилактика глубоких микозов
Способы предупреждения системных микозов можно разделить на 3 группы.
Находясь в эндемичных районах Америки, Юго-Восточной Азии или Африки, следует соблюдать правила личной гигиены. Путешествуя в природных условиях, нужно избегать контакта с пылью или водой из рек и прудов. Если после возвращения на родину человек почувствовал ухудшение самочувствия, у него появился кашель, боли в груди, лихорадка, нужно обязательно проконсультироваться у инфекциониста, сообщив ему о районе своей поездки.
Чтобы повысить сопротивляемость организма к грибковой инфекции, следует избегать необоснованного применения антибиотиков и гормональных препаратов. Во время лечения по поводу злокачественной опухоли нужно соблюдать все предписания врачей по профилактике инфекций.
ВИЧ-инфицированным людям нужно регулярно наблюдаться у инфекциониста и получать при необходимости антиретровирусную терапию.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Онихомикоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Онихомикоз – это грибковое поражение ногтя, при котором наблюдается изменение его цвета, толщины и отделение от ногтевого ложа. Онихомикоз - часто встречающееся заболевание ногтевого аппарата (не менее 50% всех заболеваний ногтей), которым болеет около 5,5% людей во всем мире. Взрослые болеют чаще, чем дети, поскольку распространенность онихомикозов увеличивается с возрастом (поражение ногтевых пластинок грибком встречается почти у 50% лиц старше 70 лет).
Причины возникновения онихомикоза
Онихомикоз могут вызывать грибы-дерматофиты, дрожжевые грибы и плесневые грибы-недерматофиты.
Дерматофиты становятся причиной заболевания в 60-70% случаев, при этом до 50% приходится на Тrichophyton rubrum. Плесневые грибы-недерматофиты вызывают около 20% всех онихомикозов, а дрожжевые грибы, в том числе Candida spp., - 10-20%.
Достаточно часто обнаруживается ассоциированное поражение грибами и бактериями, а также одновременное инфицирование ногтевой пластинки двумя и более грибами.
Развитию онихомикоза способствуют травмы опорно-двигательного аппарата, нарушение кровоснабжения конечностей (например, вследствие сердечной недостаточности, облитерирующего эндартериита или варикозного расширения вен), сахарный диабет, ожирение, плоскостопие, деформация стоп, курение, псориаз, иммунодефициты. К другим предрасполагающим факторам относят ношение тесной обуви, повышенную потливость, травмы ногтей. Высокий риск приобрести грибок есть у тех, кто участвует в спортивных мероприятиях, посещает общественные бани и бассейны, проживает с родственниками, у которых диагностирован грибок, или у тех, кто уже болел онихомикозом ранее.
Ногти на ногах поражаются чаще, чем на руках, что, вероятно, связано с их более медленным ростом, худшим кровоснабжением и с тем, что ношение тесной обуви создает среду, благоприятную для размножения грибка.
Заражение патогенными грибками может происходить при непосредственном контакте с больным онихомикозом, а также через обувь, одежду, предметы обихода (коврики в ванной, мочалки, маникюрные принадлежности и др.). В условиях повышенной влажности (в бассейнах, банях, душевых) грибы длительное время сохраняются и размножаются, особенно на неокрашенных деревянных поверхностях.
При заражении возбудитель проникает в ногтевую пластинку, ложе, матрикс и проксимальный валик ногтя. Ноготь не обладает эффективным клеточным иммунитетом, поэтому очень восприимчив к инфекции. Грибы производят ферменты, разрушающие ногтевую пластину, что облегчает их проникновение вглубь.
Частые очаги онихомикоза - подошвы и межпальцевые промежутки. Обычно грибы поражают ногтевую пластинку, начиная со свободного края, таким образом основные патологические процессы протекают не в самой пластинке, а под ней - в ложе ногтя.
Классификация онихомикоза
Различают нормотрофический, гипертрофический и онихолитический (атрофический) онихомикоз.
При нормотрофической форме пораженный ноготь сохраняет свою толщину и блеск, но меняет цвет.
При гипертрофической форме помимо изменения цвета наблюдается нарастающий подногтевой гиперкератоз. Ноготь теряет блеск, становится тусклым, утолщается и деформируется вплоть до образования онихогрифоза (утолщения и искривления ногтя наподобие когтя мифической птицы грифона), частично разрушается, особенно с боков, нередко пациенты испытывают боль при ходьбе.
Для онихолитической формы характерна тусклая буровато-серая окраска пораженной части ногтя, ее атрофия и отторжение от ложа - обнаженный участок покрыт рыхлыми гиперкератотическими наслоениями; в то же время проксимальная часть ногтя долго остается без существенных изменений.
Кроме того, применяют классификацию, основанную на локализации поражения ногтя: выделяют дистальный онихомикоз (с поражением ногтя у свободного края), латеральный (с поражением боковых сторон), проксимальный (с поражением заднего валика) и тотальный (с поражением всего ногтя).
Симптомы онихомикоза
Основное проявление онихомикоза – изменение цвета ногтевой пластинки: она белеет или становится желто-коричневой, может приобретать фиолетовый, зеленоватый или черный цвет. К другим клиническим проявлениям относят утолщение и зуд кожи в области ногтевых валиков (подногтевой гиперкератоз), отслоение ногтя от ногтевого ложа (онихолизис) и утолщение ногтевой пластинки (онихауксис). Для грибкового поражения ногтя характерен такой признак как дерматофитома - продольная полоса желтовато-белого или коричневатого цвета, локализующаяся в глубине ногтевой пластинки.
Ногти пальцев ног поражаются в 7-10 раз чаще, чем рук, причем чаще всего поражаются большие пальцы. Как правило, грибок одновременно присутствует на нескольких ногтях, нередко у больных онихомикозом выявляется также микоз стоп.
Диагностика онихомикоза
Диагностика онихомикоза основывается на данных клинической картины и результатах лабораторных исследований.
-
Проведение микроскопического исследования пораженных ногтевых пластинок.
Исследование используется в диагностике грибковых заболеваний кожи и ногтей. Особенности инфекции. Грибковые заболевания (микозы) кожи и ногтей – заразные заболевания, передающиеся от человека к человеку. Передача инфекции может произойти при непосредственном контакте с активным о.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.
Мукормикоз – это глубокий микоз, вызываемый зигомицетами, развивающийся преимущественно у иммунокомпрометированных лиц. В зависимости от формы заболевания клинические проявления характеризуются развитием синуситов, энтероколитов, поражением легких, кожного покрова, ЦНС. Диагностика основана на определении возбудителя в биологическом материале (отделяемое ран, мокрота, биопсийный материал), инструментальных исследованиях (КТ, МРТ, Rg). Лечение ведется антимикотическими препаратами. Во всех случаях необходима хирургическая санация очагов инфекции. По показаниям назначается симптоматическая терапия (обезболивающие препараты, инфузионная терапия, переливание эритроцитарной массы).
МКБ-10
Общие сведения
Мукормикоз (зигомикоз) распространен повсеместно. Патогенные грибы обитают в почве, гниющих органических отходах, хлебе. Сезонность не выражена. Восприимчивость всеобщая, но чаще страдают люди со сниженной иммунной защитой, поэтому данная патология относится к оппортунистическим микозам. Первый случай мукормикоза был описан в 1885 г. Встречается реже, чем аспергиллез и кандидоз. Заболевание прогрессирует очень быстро, поэтому чаще всего причину патологического состояния обнаруживают на аутопсии: около 3 случаев на 10000 вскрытий. Среди иммунокомпрометированных лиц распространенность составляет 2-3%. Использование современных методов хирургического лечения в сочетании с медикаментозной терапией позволило снизить некогда поголовную летальность среди заболевших.

Причины мукормикоза
Возбудителями зигомикоза являются низшие грибы из класса Zygomycetes. Наиболее распространенными патогенами служат R.oryzae, М.indicus, R.Microsporus. К факторам риска заболеваемости относится наличие сахарного диабета, длительный прием кортикостероидов, трансплантация органов и тканей в анамнезе, гемобластозы, проведение химиотерапии при онкологических заболеваниях, нейтропения, СПИД, COVID-19. У здоровых лиц к развитию зигомикоза могут привести обширные повреждения кожных покровов, глубокие ожоги, использование загрязненного медицинского инструментария. Обсуждается роль приема дефероксамина.
Основной путь заражения мукормикозом – ингаляционный. Кроме того, реализация инфекции происходит чрескожным способом при загрязнении почвой обширных ран, нанесении татуировок в антисанитарных условиях, использовании контаминированного спорами медицинского инструментария (при инъекциях у наркоманов, применении медицинских зондов), через желудочно-кишечный тракт при потреблении инфицированных продуктов, лекарств.
Патогенез
Для патогена характерен быстрый инвазивный рост. Повреждение эндотелия кровеносных сосудов является основным звеном патогенеза заболевания. Происходит ангиоинвазия возбудителя, что способствует формированию сосудистого тромбоза с образованием некрозов тканей, а также гематогенной и лимфогенной диссеминации инфекционного агента. Предотвращению развития патологического состояния содействует деятельность мононуклеарных и полиморфноядерных фагоцитов, а также поддержание рH организма человека на определенном уровне. Таким образом, нейтропения, ацидоз при сахарном диабете, постоянный прием кортикостероидов с последующим снижением активности бронхоальвеолярных макрофагов благоприятствует распространению зигомицет.
При оседании грибов в легких формируется мукорома с неспецифическими рентгенологическими признаками в виде очагов и фокусов. Образуется зона воспаления, некроза, возможно формирование абсцессов. При тромбозе и ишемии легочной ткани не исключено присоединение вторичной инфекции.
Классификация
Мукормикоз является агрессивной инфекцией. В патологический процесс могут вовлекаться различные органы и ткани. Данному явлению способствует возможность лимфогенной и гематогенной диссеминации возбудителя. В связи с поражением определенных органов-мишеней выделяют следующие формы мукормикоза:
- Риноцеребральный. Составляет около 50% от всех форм заболевания. Реализуется ингаляционным путем. Чаще всего возникает у пациентов с сахарным диабетом, реже у инфицированных с нейтропенией и реципиентов донорских органов, тканей. Характерно поражение пазух носа, твердого неба, тканей орбиты, вовлечение ЦНС. Летальность составляет 40%.
- Легочный.Зигомикоз легких встречается в 15-20% случаев. Преимущественно страдают пациенты с гемобластозами, а также онкобольные, проходящие курсы химиотерапии. Развивается поражение легких с формированием неспецифических симптомов. Реализуется при вдыхании возбудителя либо при диссеминации из первичного очага инфекции. Уровень летальности достигает 75%.
- Кожный. Определяется у 10-15% зараженных. Развивается у пациентов при нарушении целостности кожного покрова в результате обширного загрязнения ран почвой, контаминированной возбудителем. Еще одним вариантом инфицирования является проникновение зигомицет в местах инъекций, через дренажи и загрязненный медицинский инструментарий у лиц с иммунодефицитами. Летальность составляет около 30%.
- Гастроинтестинальный. Редкая форма мукормикоза, встречается в 5-7% случаев. Наиболее характерна для детей 1-го года жизни. Встречается также среди больных СПИДом, пациентов с пересаженными органами и тканями. Чаще всего протекает в виде некротического энтероколита либо с симптоматикой поражения печени. Второй вариант формируется при использовании лекарственных средств, чаще трав, обсемененных патогенными грибами. Летальность высокая, достигает 85%.
- Диссеминированный. По различным источникам, распространенность составляет от 5 до 20%. Характерно вовлечение различных органов при гематогенном распространении инфекции, чаще всего головного мозга, легких, сердца, почек, печени. Клиническая картина диссеминированного мукормикоза неспецифична, определяется степенью нарушения функции пораженного органа. Летальность 95%.
Симптомы мукормикоза
Клиническая картина зависит от вида поражения. Для риноцеребральной формы на начальных стадиях характерна симптоматика бактериального синусита. Пациентов беспокоят односторонние боли в области пораженной пазухи, иногда появляется отделяемое темного цвета из носа. При дальнейшем прогрессировании инфекции боль распространяется на область глазного яблока, формируется конъюнктивит, отек мягких тканей, развивается некроз твердого и мягкого неба, снижается острота зрения. Температурная реакция развивается лишь у части больных. При вовлечении в процесс тройничного и лицевого нервов нарушается чувствительность кожи лица, возникает птоз век. За счет агрессивного инвазивного роста возможно распространение инфекции в ЦНС. Важным симптомом в данном случае является носовое кровотечение. К клинике основного заболевания присоединяются головные боли, обмороки, различные степени выраженности нарушения сознания.
При легочном варианте мукормикоза пациенты жалуются на одышку, боль в грудной клетке, кашель, кровохарканье, лихорадку. При прогрессировании патологии значительная часть легочной паренхимы некротизируется. Опасность данной формы состоит в возможности вовлечения в процесс крупного сосуда с развитием массивного кровотечения. Кожный мукормикоз развивается при контаминации кожного покрова. Характерно формирование отека, гиперемии, некротических изменений с черным струпом в месте внедрения возбудителя. Поражается подкожно-жировая клетчатка, фасции, мышцы, кости. Мукормикоз ЖКТ проявляется тошнотой, рвотой, болями в брюшной полости, вздутием живота, наличием крови в стуле.
Диссеминированная форма заболевания развивается в результате распространения инфекции из первичного места внедрения возбудителя. Характерно поражение различных органов как изолированно, так и совместно. Случаи изолированного повреждения встречаются, главным образом, у наркоманов. Клиническая картина зависит от степени нарушения функции вовлеченных структур. При вторичном поражении ЦНС характерно нарастание центральной неврологической симптоматики с развитием комы.
Осложнения
В случае поражения ЦНС при риноцеребральном мукормикозе частым осложнением является тромбоз кавернозного синуса, внутренней сонной артерии с развитием инфаркта мозга. Возможно развитие слепоты при инфаркте сетчатки и поражении зрительного нерва. Легочная форма опасна формированием массивного кровотечения, острой дыхательной недостаточности. Ишемизированная и некротизированная легочная ткань служит хорошей питательной средой для патогенной микрофлоры. Такие условия способствуют возникновению вторичных пневмоний. При мукормикозе ЖКТ возможна перфорация кишечника с развитием перитонита, массивной кровопотери. Основной опасностью всех форм является возможность дальнейшего распространения инфекции путем гематогенной диссеминации.
Диагностика
Отсутствие специфических жалоб и клинических симптомов, а также относительная редкость заболевания не позволяет на стадии первичного осмотра выявить мукормикоз. На данном этапе важную роль играет сбор анамнеза с выяснением факторов риска. В диагностике зигомикоза используются следующие методы:
- Обнаружение возбудителя. Играет ключевую роль в постановке диагноза. Производят посев и микроскопию патологического отделяемого из ран, мокроты, биопсийного материала, реже крови. Выявляют мицелий, характерный для зигомицет. Длительное хранение материала, неправильная методика посева способствуют снижению чувствительности метода. Подобные исследования обладают низкой чувствительностью, поэтому их необходимо проводить многократно.
- Исследование очага инфекции. Назначается рентгенография, КТ, МРТ органов грудной клетки, придаточных пазух носа, при наличии показаний ‒ МРТ или КТ головного мозга. На рентгенограмме ОГК выявляют очаги или фокусы с центральной зоной некроза, полости с симптомом «полумесяца», редко ‒ лимфаденопатию и плеврит.
Дифференциальная диагностика проводится с бактериальными синуситами, пневмониями различной этиологии, инфекционными энтероколитами с явлениями гемоколита, лихорадкой неясного генеза. Кроме того, необходимо исключить другие плесневые микозы, такие как аспергиллез и пециломикоз.
Лечение мукормикоза
При выявлении заболевания необходима консультация инфекциониста, невролога, пульмонолога, гастроэнтеролога, хирурга. Лечение проводится в стационаре, при необходимости – в отделении реанимации и интенсивной терапии. Основой терапии данной нозологии является хирургическая санация очага инфекции (иссечение некротизированных тканей, резекция легких и т. д.) совместно с приемом антимикотических препаратов. Для медикаментозного лечения используется амфотерицин В, дискутируется роль интраконазола, позаконазола, равуконазола. Необходима компенсация факторов риска (кетоацидоза при лечении сахарного диабета, отмена иммуносупрессоров, глюкокортикостероидов). По показаниям проводится симптоматическая терапия (остановка кровотечения, инфузионная терапия).
Прогноз и профилактика
Прогноз при своевременном выявлении и правильно подобранной терапии относительно благоприятный. Современные методы лечения мукормикоза позволили снизить некогда 100% летальность. Выживаемость при риноцеребральной форме выше, чем при легочной и диссеминированной. Специфическая профилактика не разработана. Неспецифическая защита направлена на устранение факторов риска: соблюдение рекомендаций врача при коррекции нарушений, вызванных сахарным диабетом, рациональное использование иммуносупрессоров под контролем общего анализа крови, назначение глюкокортикоидов в минимальных дозах, использование медицинского инструментария, прошедшего специальную обработку, или одноразовых материалов, употребление свежих продуктов питания.
1. Инвазивный зигомикоз: эпидемиология и клинические особенности (обзор литературы)/ Багирова Н.С.// Клиническая онкогематология. - 2016 - №9(1).
2. Случай риноцеребрального зигомикоза у иммунокомпетентной пациентки/ Синцова Т. С., Щербакова Н. В., Кохан М. М.// // Современные проблемы дерматовенерологии, иммунологии и врачебной косметологии. - 2010 - № 6.
3. Медицинская микология: руководство для врачей/ Андреев В.А., Зачиняева А.В., Москалев А.В., Сбойчакова В.Б. – 2008.
Читайте также:

