Герпес на ухе чем лечить в домашних условиях
Обновлено: 24.04.2024
Герпес в переводе с греческого «ползущий». На данный момент актуальность этого заболевания не уменьшилась. Оно встречается более чем у 90% населения.
Что такое герпес
Чаще всего проблемы вызывает вирус простого герпеса 1 и 2 типов. 1 тип - это герпес на губах, глазах и полости рта. 2 тип - это генитальный герпес и герпес беременных и новорожденных.
Как понять, что это именно герпес?
Возьмем к примеру самый банальный герпес на губах. Первое что чувствует человек это зуд в области губ (часто может и не заметить в течении дня). В этот же день появляется краснота и красные пятна. На следующие сутки в месте покраснения появляется пузырек и отек. Спустя 3-5 дней образуется корочка на месте лопнувших пузырьков. Через 7-9 дней все симптомы проходят. Также в стадию с пузырьками может подняться температура до 37,5—38,5°С и появиться боль.
Но для достоверного подтверждения диагноза необходим анализ крови на наличие специфической реакции организма на вирус (IgM) он будет говорить о том, что на момент сдачи крови у вас протекает острый период болезни.
При генитальном герпесе, также берут на исследование выделения из половых путей и уретры. Обязательна консультация специалиста (дерматовенеролога).
Стоит обратить внимание, что вирус не выводится из организма после перенесенной ветрянки, а остается «жить» в определенном отделе нашей нервной системы, поэтому сдавать анализ на Ig G не имеет смысла.
Как можно заразиться
Заражение происходит через слизистые:
- Губ
- Рта
- Носа
- Гениталии
- Глаза
- Через кожу при контакте с биологическими жидкостями (слюна, моча, сперма, слезы, выделения из носа, непосредственно жидкость из герпесного пузырька).
То есть чаще всего заражение происходит при несоблюдении гигиены и защиты при половом акте. Так же при расчесывании уже появившихся пузырьков происходит занос на новые участки кожи и слизистых.
Отдельный путь заражения от матери к плоду, на данный момент является обязательным обследование на ВПГ-1,2 у планирующих беременность и беременных женщин.
Инфекция поражает нервную систему и опасна своими последствиями для организма.
Как себя вести при герпесе
- Не трогать высыпания руками, если задели, то сразу же мыть руки.
- Использовать отдельную посуду, косметику, полотенце.
- Воздержаться от поцелуев и половых контактов.
- Наносить лечебные гели и мази ватной палочкой, а не руками.

Для достоверного подтверждения диагноза необходимо сдать анализ.
Препараты
Рассмотрим подробно группы препаратов для лечения
Данная группа препаратов воздействуют непосредственно на причину, сам вирус. Курс и схему приема назначает врач после комплексного обследования.
Переносимость препаратов достаточно хорошая, противопоказаны при беременности и кормлении грудью. Так же осторожно и под контролем врача применение у лиц с почечной и печеночной недостаточностью. Детям дозу определяет педиатр исходя из расчета по весу.
2. Препараты интерферона:
При заболевании герпесной инфекцией происходит снижение выработки собственного интерферона альфа , а это означает снижение защитных сил организма от вируса.
Противопоказаний у данной группы практически нет. Она является основным способом лечения такой уязвимой группы как беременные и кормящие женщины.
Используют для стимуляции выработки собственного интерферона и избежания усугубления течения и распространения инфекции. Переносится достаточно хорошо. Противопоказания у каждого препарата определенный возраст указанный в инструкции.
- Местные антибактериальные и противовирусные препараты:
Данные препараты применяются при герпетических поражения слизистой рта, обладают антибактериальным, противовирусным действием, а также снимают воспаление и обезболивают.
- Мазь Зовиракс и Зовиракс Дуо актив
- Виферон
- Инфагель
- Панавир
Обладают местным противовирусным действием, Зовиракс Дуо Актив в сочетании с гормоном гидрокортизоном дает быстрое снятие воспаления и соответственно боли, также не дает образоваться новым пузырькам. Но так как в составе гормональная составляющая, очень внимательно необходимо прочитать инструкцию. Только с 12 лет. Перед применением любых мазей и гелей необходимо очистить кожу от косметики и загрязнений.
- Иммуномодуляторы под контролем иммунограммы:
- Полиоксидоний
Только под контролем иммунолога.
Снимают боль, воспаление и так же при необходимости температуру.
Помогают избежать отечности.
- Витаминные комплексы:
- Витрум
- Компливит
- Селен
- Цинк
- Витамин С
Также отдельно можно выделить вакцину против герпеса. Показана она взрослым, которые болеют герпесом более 3 раз в год и высоким титром антител, пожилым лицам, ВИЧ-инфицированным. Также детям которые не переболели ветрянкой.
Лечение беременных женщин выбирается в зависимости от срока беременности, строго акушером-гинекологом и зависит от степени тяжести течения!
Герпес-является комплексной проблемой. Причиной повторяющегося или впервые возникшего герпеса является снижение иммунитета, гормональные изменения.
Главной профилактикой является поддержание работы иммунитета:
- Полноценное питание,
- Достаточное количество мяса, рыбы и овощей.
- Прием комплексных витаминных препаратов содержащих обязательно: цинк, витамин А, Е, С.
- Необходимо контролировать уровень железа в крови.
- Самым большим органом нашей иммунной системы является кишечник, необходимо поддерживать его работу, при необходимости принимать про- и пребиотики.
- Иметь постоянного полового партнера и соблюдать правила гигиены.
- В случае частого повторения инфекции ставить прививку в периоды «затишья».
- Людям имеющим системные заболевания (сахарный диабет 1,2 типов и т.д) необходим контроль и поддержание основного заболевания в стадии компенсации.
Федеральные клинические рекомендации по ведению больных генитальным герпесом- Москва 2015; Клинические рекомендации простой герпес у взрослых-2014 год;
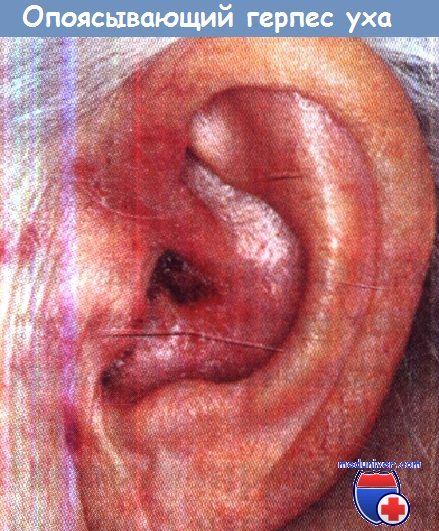
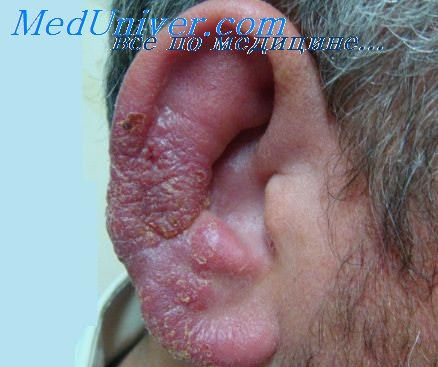
Симптомы поражения уха опоясывающим герпесом (синдрома Ханта) и его лечение
Ушной опоясывающий герпес (herpes zoster oticus), или синдром Ханта, -вторая по частоте после глазного опоясывающего герпеса (herpes zoster ophthalmicus) форма опоясывающего герпеса головы и шеи - наблюдается в любом возрасте, но главным образом - в 40-60 лет.
а) Клиническая картина ушного герпеса:
• Нарушение общего состояния, субфебрильная температура тела.
• Эритема, везикулярная сыпь на ушной раковине и в наружном слуховом проходе.
• Регионарный лимфаденит (изолированный).
• Мучительная невралгическая боль.
• Периферический паралич лицевого нерва (у 60-90% больных).
• Нейросенсорная тугоухость (у 40% больных).
• Головокружение и нарушение равновесия у 40% больных нистагмом, направленным в здоровую сторону.
б) Причины и механизмы развития. Ушной опоясывающий герпес - вирусная инфекция, входные ворота которой не установлены. Возможно, вирус через кровь попадает в ЦСЖ и оболочки мозга, вызывая энцефаломиеломенингит и воспаление спирального или преддверного ганглия.
в) Диагностика поражения уха опоясывающим герпесом:
• Осмотр ушной раковины и отоскопия.
• Аудиография и акустическая импедансометрия.
• Вестибулярные пробы
• Исследование функции лицевого нерва.
• Проба Ширмера.
• Исследование функции языкоглоточного и блуждающего нервов.
• Серологическое исследование на противовирусные антитела.
• Поясничная пункция, исследование ЦСЖ (диагностика серозного менингита).
г) Дифференциальный диагноз:
• Буллезный мирингит.
• Идиопатический паралич лицевого нерва.
д) Лечение ушного герпеса:
• Противовирусная терапия ацикловиром или фамцикловиром (противовирусные препараты, блокирующие синтез ДНК вирусами простого герпеса 1-го и 2-го типа (ВПГ-1 и ВПГ-2) и вирусом varicella-zoster).
• у-глобулин.
• Антибиотики (профилактика суперинфекции).
• Местное лечение поражений кожи примочками или мазью.
е) Течение и прогноз. Полное выздоровление может наступить в течение 4 нед., но при поражении лицевого нерва оно бывает неполным. Нарушение функции улитки и преддверия обычно бывает необратимым.
ж) Другие вирусные инфекции. Грипп, корь, аденовирусная инфекция, ветряная оспа, коксаки-вирусная инфекция и эпидемический паротит часто вызывают вестибулярный нейронит с соответствующими симптомами.
Виру сэпидемического паротита (свинка) обладает особым тропизмом к улитке и обычно вызывает односторонний серозный лабиринтит, деструкцию волосковых клеток и дистрофию кортиева органа. Возможно также развитие нейролабиринтита с деструкцией спирального ганглия. Преддверная часть лабиринта при эпидемическом паротите почти никогда не поражается.
P.S. Эпидемический паротит - наиболее частая причина развития односторонней глухоты у детей младшего возраста.
- Течение. Основное заболевание обычно имеет легкое или абортивное течение.
- Прогноз. Прогноз неблагоприятный, что связано с необратимостью поражения.
з) Серозный лабиринтит. Серозный лабиринтит обусловлен серозным воспалением пери- и эндолимфатического пространства, вызванным вирусной инфекцией или токсинами и приводящим к частичной или полной деструкции сенсорных клеток улитки и преддверия. Нарушение функции улитки и преддверия обычно необратимо.
и) Аутоиммунные заболевания уха. Аутоиммунное заболевание или синдром могут привести к поражению внутреннего уха, приводящему обычно к быстрому асимметричному развитию двусторонней нейросенсорной тугоухости. Поражение лабиринта может иметь флуктуирующее течение и иногда сопровождается вестибулярными симптомами.
• Синдром Когана.
• Гранулематоз Вегенера.
• Рецидивирующий полихондрит.
• Первичное аутоиммунное заболевание.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое отомикоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Саидовой Бурлият Солтанпашаевны, ЛОРа со стажем в 4 года.
Над статьей доктора Саидовой Бурлият Солтанпашаевны работали литературный редактор Юлия Липовская , научный редактор Евгений Буданов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Отомикоз — это заболевание наружного или среднего уха, вызванное грибами, чаще всего дрожжеподобными и плесневыми.
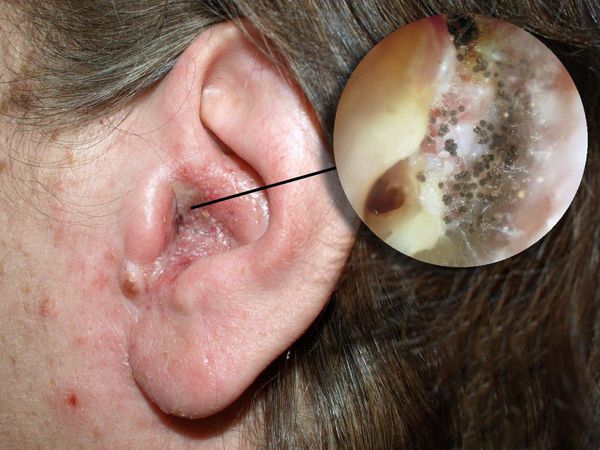
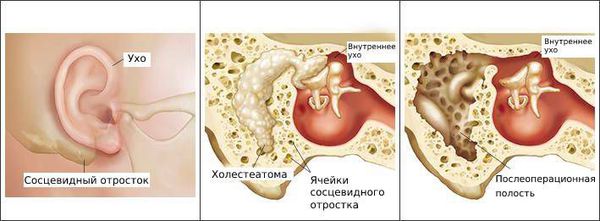
Болезнь развивается в наружном слуховом проходе, иногда процесс затрагивает кожу ушной раковины и барабанную перепонку. Также отомикоз может развиваться в барабанной и послеоперационной полости среднего уха, которая образуется в результате удаления патологически изменённых тканей среднего уха (например, при гнойном среднем отите с холестеатомой ) .
Чаще всего отомикоз начинается с зуда, возможно покалывание в ухе, а в дальнейшем появляются заложенность, ушной шум и выделения [7] .
В группу заболеваний, относящихся к отомикозам, включают [2] [4] :
- Наружный грибковый отит. Затрагивает кожу ушной раковины, стенки наружного слухового прохода и барабанную перепонку.
- Грибковый средний отит. Грибы развиваются в барабанной полости.
- Грибковый мирингит. Грибковое заболевание поражает барабанную перепонку.
- Микоз послеоперационной полости. Процесс развивается в послеоперационной полости среднего уха.
Распространённость
Среди взрослого населения частота развития отомикозов составляет 18,6 %. У детей распространённость заболевания 26,3 % [1] . Чаще всего отомикоз встречается в жарких и влажных климатических зонах, так как влажность и тепло благоприятно влияют на рост грибов. Также существует связь между заболеваемостью и временем года: в весенне-летний период она растёт [10] .
Среди отомикозов самым распространённым является наружный грибковый отит: 62 % от общего числа. Грибковый средний и послеоперационный отит составляют 20 % и 17 %, соответственно. На долю грибкового мирингита приходится 1 % случаев [2] [5] [10] [12] [15] .
Причины и факторы риска развития отомикоза
Причиной развития отомикозов являются грибы, которые входят в состав нормальной микрофлоры уха. В обычных условиях они себя никак не проявляют и не представляют опасности. Но когда появляются благоприятные для грибов условия, они начинают размножаться и приводят к развитию отомикоза. Возбудителями могут стать плесневые грибы рода Aspergillus или дрожжеподобные грибы рода Candida, иногда Mucor, Cladosporium, Alternaria, Penicillium, Geotrichum или Aspergillus и Candida в сочетании друг с другом [4] .
Предрасполагающими факторами, которые могут запускать развитие болезни, являются различные эндогенные (внутренние) и экзогенные (внешние) обстоятельства, а также их сочетания.
Основной экзогенный фактор — это механическая травма кожи наружного слухового прохода при слишком тщательной гигиене ушей с использованием ватных палочек и других подручных средств. Когда пациент слишком тщательно проводит эту процедуру, он не только травмирует кожу, но и удаляет главный фактор защиты — ушную серу. Это приводит к тому, что полезная микрофлора погибает и её место занимают грибы, для размножения которых имеются все условия: тёплая влажная среда и отсутствие защитного барьера — серы [8] .
- Лечение антибиотиками, что приводит к нарушению микрофлоры и размножению грибов.
- Цитостатическая и лучевая терапия, которые обладают иммуносупрессивным действием, т. е. подавляют работу иммунитета.
- Кожные заболевания в виде дерматитов и экземы.
- Длительный приём гормональных препаратов, например глюкокортикостероидов при аутоиммунных заболеваниях.
- Производственные и бытовые вредности: работа во влажных, сырых и пыльных помещениях.
- Гнойные отиты.
- Нарушенный обмен веществ: прежде всего сахарный диабет и гиперкортицизм (повышенное выделение корой надпочечников гормона кортизола), так как они способствуют росту грибов [2][7][11][19] .
- Гипо- и авитаминозы.
- Длительный воспалительный процесс в послеоперационной полости с повреждением эпителия. Образующийся при этом воспалительный экссудат выступает в роли хорошей питательной среды, богатой белками, углеводами, минеральными солями и другими веществами. В совокупности с постоянной температурой, влажностью, свободным доступом воздуха в послеоперационной полости среднего уха появляются благоприятные условия для размножения грибов.
- Послеоперационная травма уха, а также попадание нестерильной воды могут запускать процесс развития микоза послеоперационной полости среднего уха [11] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы отомикоза
Первый симптом отомикоза — зуд внутри уха. Сначала зуд ненавязчивый, возникает периодически и не доставляет сильного дискомфорта. Но потом становится постоянным, нестерпимо сильным и снижает качество жизни пациента [7] [9] [12] . По мере распространения инфекции и прорастания мицелия грибов в кожу возникает повышенная чувствительность и болезненность кожи наружного уха и слухового прохода [2] .
С первых дней заболевания пациенты отмечают появление патологических выделений из уха. Цвет может быть от светло-жёлтого до коричнего-чёрного, консистенция — от жидкой или кашицеобразной до плотной. Возможно образование себорейных корочек [10] .
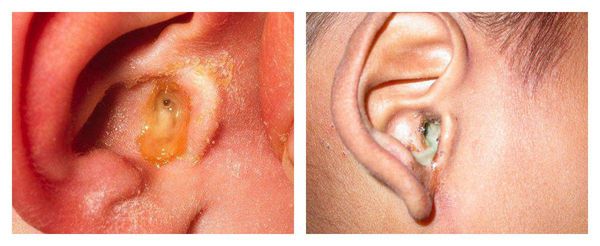
Выделения пациент может заметить на подушке после сна, если они достаточно жидкие и вытекают из наружного слухового прохода. Также их может заметить человек, стоящий рядом.
У некоторых пациентов снижается слух со стороны больного уха. Это возможно при поражении барабанной перепонки и полостей среднего уха, в редких случаях причиной становится повреждение наружного слухового прохода. Иногда отмечают появление шумов в ухе, заложенность, дискомфорт и ощущение полноты внутри уха. Часто имеются неспецифические симптомы, такие как повышение температуры тела и общее недомогание [2] [10] .
Патогенез отомикоза
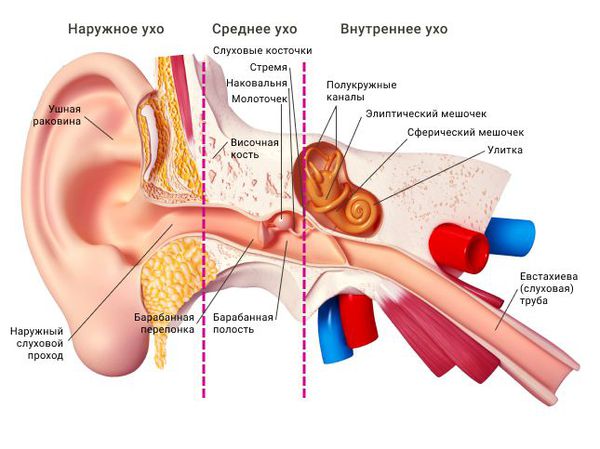
Ушная раковина представляет собой эластический хрящ, покрытый кожей. Полость ушной раковины воронкообразно углубляется и переходит в наружный слуховой проход. Функцией данной структуры является улавливание звуков, их концентрация и направление в наружный слуховой проход.
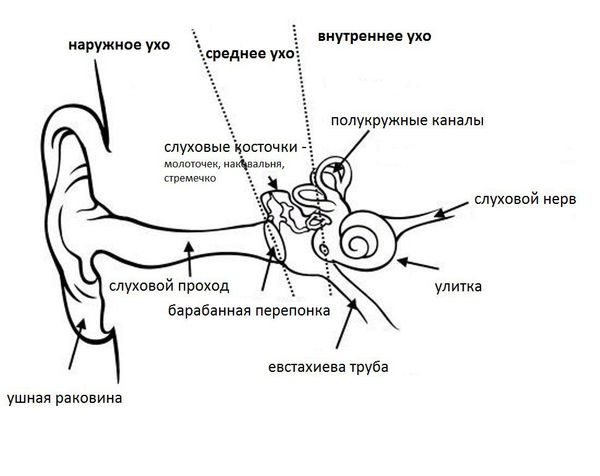
Наружный слуховой проход представляет собой полую трубку диаметром 0,3-1,0 см и длиной около 2,5 см у взрослых. Он состоит из хрящевой части, которая является продолжением хряща ушной раковины, и костной части, занимающей 2/3 наружного слухового прохода. Кожа в наружных отделах слухового прохода содержит волосы, сальные и серные железы [2] .
Барабанная перепонка проводит наружные колебания и является границей, которая отделяет наружное ухо от среднего. Среднее ухо состоит из центральной части, которая представлена барабанной полостью. Кпереди и книзу от барабанной полости находится слуховая труба (евстахиева труба). Кзади от барабанной полости находятся сосцевидные ячейки.
В норме полость среднего уха стерильна, т. е. грибков и других микробов в ней нет. Их попаданию препятствует изоляция от внешней среды за счёт барабанной перепонки, дренажной функции слуховой трубы и местного иммунитета. Тем не менее, грибы могут проникать в среднее ухо через слуховую трубу из глотки либо через систему крово- и лимфообращения.
Основными патогенетическими звеньями возникновения микоза являются адгезия грибов, т. е. прикрепление гриба к коже или раневой поверхности, колонизация гриба и инвазивный рост [7] . При тяжёлой форме микоза может произойти генерализация процесса, т. е. проникновение возбудителя в кровь с распространением по организму и появлением вторичных очагов грибковой инфекции в различных органах и тканях. Микозы могут выступать своеобразными "маркерами" нарушения иммунитета, так как иммунодефицит является одним из основных моментов в патогенезе грибковой инфекции.
Классификация и стадии развития отомикоза
По характеру возбудителя:
- дрожжеподобный — возбудителем выступают дрожжеподобные грибы рода Candida;
- плесневой — выделяют плесневые грибы рода Aspergillus;
- смешанный — присутствует сочетанное поражение грибами родов Aspergillus и Candida.
По локализации:
- наружный грибковый отит — процесс расположен в наружном слуховом проходе;
- грибковый мирингит — при поражении барабанной перепонки;
- грибковый средний отит и грибковый средний послеоперационный отит — при поражении среднего уха;
- сочетанное поражение наружного и среднего уха.
По стороне поражения:
По клиническому течению:
- Острый. Под острым отомикозом понимают впервые выявленный случай грибкового поражения, если речь идёт об острой фазе процесса продолжительностью до 3-4 недель. Пациент при этом жалуется на впервые возникшие симптомы, характерные для этой патологии: зуд в ушах, выделения из слухового прохода, болевой синдром и др.
- Хронический [18] . Этот диагноз пациенту уже ставили ранее и он получал лечение, но спустя какое-то время снова обратился с такими же жалобами. Характерно длительное и вялое течение свыше трёх месяцев с периодами улучшения и повторяющимися обострениями, при которых возобновляются боли в ухе и выделения.
Осложнения отомикоза
- Местное распространение. При вовремя начатом и адекватном лечении осложнения встречаются редко, но при отсутствии лечения отомикоз может приводить к обширному поражению всего слухового прохода, барабанной перепонки и окружающих ухо тканей [2] .
- Генерализация заболевания. Грибковая инфекция опасна тем, что быстро распространяется и угрожает поражением внутренних органов, особенно в послеоперационный период. При неблагоприятном течении отомикоз может являться причиной распространённого микоза внутренних органов и грибкового сепсиса. Такие осложнения возникают достаточно редко, обычно при сопутствующих патологиях: снижении общих иммунных сил организма, ВИЧ, аутоиммунных заболеваниях и т. д.
- Хронизация заболевания. При локализации патологического процесса в среднем ухе часто происходит хронизация процесса, выражающаяся в длительных и многократных обострениях.
- Рубцово-спаечный процесс. В течение времени могут образоваться спайки в полости среднего уха (адгезивный отит). Это будет затруднять нормальное звуковосприятие и приведёт к тугоухости, которая может носить необратимый характер [15] . Также из-за спаек возможно сужение (стеноз) наружного слухового прохода. Однако отомикоз не приводит к полной потере слуха.
Диагностика отомикоза
Опрос, сбор анамнеза
Диагностика начинается со сбора анамнеза. Врач задаёт ряд вопросов:
- Когда началась болезнь и как протекала.
- Был ли у пациента ранее средний отит.
- Было ли грибковое поражение других органов и систем, например урогенитального тракта.
- Как долго пациент болеет, с какой частотой, были ли обострения.
- Принимает ли пациент антибиотики, стероидные препараты, цитостатики (чаще всего используются при лечении онкозаболеваний) и химиотерапевтические препараты.
- Страдает ли пациент аллергией [2][3] .
- Есть ли неблагоприятные факторы в быту и производстве.
- Какими сопутствующими заболеваниями болел пациент.
- Есть ли хронические инфекции [6] .
Осмотр, оценка жалоб
Если речь идёт о кандидозе, пациенты жалуются на беловатые выделения из уха творожистой консистенции. При отоскопии наблюдается сужение слухового прохода в хрящевой части и гиперемия (покраснение) барабанной перепонки [6] [11] .
При аспергиллёзном поражении выделения тёмные, почти чёрные, имеют густую консистенцию. При отоскопии наблюдаются сужения в костной части слухового прохода, барабанная перепонка может выпирать и терять свои опознавательные знаки [13] [15] .
При пенициллиозе зуд более выражен, выделения напоминают жидкую ушную серу, хрящевой участок инфильтрирован, на барабанной перепонке может наблюдаться выпячивание, гиперемия или эрозия, что ложно указывает на перфорацию (сквозное повреждение).
Если говорить о поражении микозом среднего уха и послеоперационной полости, то основными жалобами являются снижение слуха, выделения из уха, периодический зуд, также может наблюдаться головокружение [9] .
Как правило, при любой форме грибкового поражения наружного уха слух не страдает или выявляются незначительные нарушения по типу звукопроводимости: ухудшается передача звуковой волны по слуховому проходу к среднему уху. В этом случае возникает ощущение заложенности уха. Такие симптомы, как боль и зуд, могут наблюдаться при любом типе грибкового поражения [3] [6] [20] .
Некоторые пациенты в остром периоде обращаются с жалобами на головную боль на стороне поражения, повышение температуры тела до 38 °C , гиперчувствительность ушной раковины, наружного слухового прохода и заушной области [6] .
Лабораторная диагностика
Из лабораторных методов исследования основным является взятие мазка из уха и его микологический посев на специальные питательные среды (Сабуро, Чапека и др.). Специалист берёт образцы с помощью аттикового зонда ATIC или ложки Фолькмана. Материал берётся под контролем зрения, чтобы не повредить барабанную перепонку, поскольку субстрат собирается из глубоких отделов слухового прохода [12] .
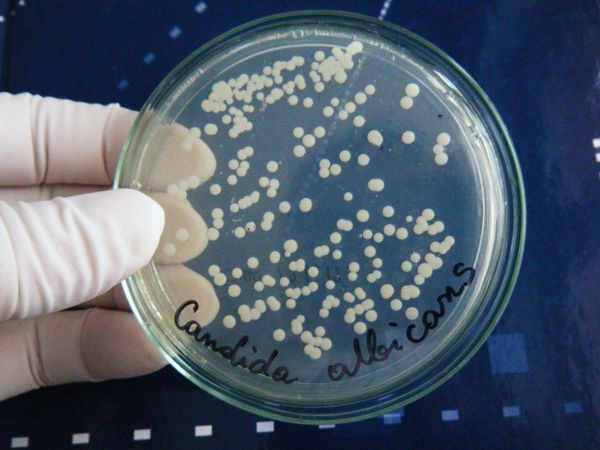
Помимо микологического посева собранного материала, проводится его микроскопия с использованием 10 % гидроксида калия, если это нативный материал. Иногда проводится окрашивание по Романовскому — Гимза. Эти 2 исследования вместе позволяют точно определить возбудителя процесса. Для диагностики микоза титр культуры (количество в 1 мл) должен быть не менее 10 4 КОЕ/мл.
Также проводится ряд общеклинических исследований, таких как клинический и биохимический анализы крови с определением уровня глюкозы, общего белка, АсАТ (аспартатаминотрансферазы), АлАТ (аланинаминотрансферазы) и креатинина. Выполняется анализ крови на сифилис, ВИЧ-инфекцию и гепатиты В и С с целью исключить эти заболевания и выявить сопутствующие патологии [9] .
Инструментальная диагностика
Из инструментальных методов исследования следует выделить отомикроскопию больного уха с использованием бинокулярных линз, микроскопической оптики или с помощью эндоскопа [12] [15] .
Дифференциальный диагноз
Дифференциальный диагноз необходимо проводить с воспалительными процессами наружного и среднего уха негрибовой этиологии (например, с бактериальным или вирусным средним и наружным отитом), с серными пробками и новообразованиями уха, такими как холестеатома.
Окончательный диагноз отомикоза может быть поставлен только при комплексном микологическом исследовании [9] [11] .
Лечение отомикоза
При выборе терапии врач учитывает эффективность ранее проведённого лечения, если оно имелось. Если у пациента есть хронические заболевания, то в первую очередь необходима их коррекция [2] . Например, при сахарном диабете важно контролировать уровень глюкозы, так как его повышение провоцирует развитие отомикоза [3] .
Лечение инфекции начинается с устранения возбудителя, при этом используется сочетание местных лекарственных форм и препаратов системного действия. Перед применением препаратов важно тщательно очистить ухо от патологических выделений, ведь даже небольшое количество грибковых масс может негативно сказаться на эффективности медикаментозной терапии [18] .
Если при отоскопии наблюдаются полипы или грануляции в слуховом проходе, то предварительно нужно обработать их 5-10 % раствором нитрата серебра и удалить [7] [15] .
Местное лечение
Препаратом выбора для местного лечения является хлорнитрофенол и 1 % раствор нафтифина. Препараты используются в качестве аппликаций на коже наружного слухового прохода в течение 10-14 дней. Лечение необходимо продолжать ещё 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного лабораторного анализа [12] [17] [18] .
Если при микологическом посеве выделены грибы Candida, то назначаются аппликации комбинацией препаратов: 1 % раствор клотримазола и 1 % раствор нафтифина в течение 10-14 дней с продолжением терапии в течение 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного результата лабораторного исследования [3] [18] .
Системное лечение
Если возбудителем являются грибы рода Candida, рекомендуется назначать флуконазол. При лечении грибкового среднего отита и микоза послеоперационной полости среднего уха, вызванного плесневыми грибами, применяется итраконазол [18] .
В период лечения и реабилитации пациенту необходимо ограничить контакт с источниками пыли и грязи, избегать повышенной влажности и попадания воды в ухо, чтобы не допустить рецидивов и возможных осложнений [7] .
Прогноз. Профилактика
Прогноз при впервые выявленном неосложнённом наружном грибковом отите благоприятный. Если лечение было своевременным и грамотным, то удаётся полностью уничтожить возбудителя.
При хроническом течении избавиться от грибка полностью сложно, поэтому случаются рецидивы. Из-за спаечных процессов возможно снижение слуха по типу звукопроведения. Чтобы избежать рецидивов, необходимо в течение 4 недель после клинического выздоровления аккуратно протирать кожу наружного уха противогрибковым средством или делать аппликации турундой, стараясь не травмировать кожу слухового прохода.
В качестве неспецифических методов профилактики можно рекомендовать соблюдение правил личной гигиены:
- тщательно и часто мыть руки;
- не трогать кожу ушей грязными руками и предметами;
- пользоваться только личным полотенцем;
- при любых заболеваниях уха проводить тщательный его туалет.
В осенне-зимний период особенно важно укреплять защитные силы организма и повышать иммунитет, избегать переохлаждений и заветриваний ушей. Если имеется сахарный диабет, необходима коррекция уровня глюкозы крови [6] [15] .

Герпетическая инфекция довольно коварна, отмечают врачи. При этом традиционно люди привыкли, что она проявляется в виду высыпаний на лице — в области губ и носа. Еще один вариант — генитальный герпес. А вот столкнувшись с появлением и проявлением герпеса в ухе, многие приходят в недоумение. Хотя, как отмечают специалисты, это встречается не так и редко.
Отличительные особенности
Как отмечает ЛОР-врач, не следует сопоставлять все варианты с герпес-инфекцией, которая проявляется на губах. Например, герпес в ухе приводит к отиту.
«Мы знаем, что бывает три варианта отитов у человека — наружный, то есть тот, что образуется возле слухового прохода ушей, средний отит и внутренний отит, когда человека мучают серьезные проблемы со здоровьем и головокружения. Если мы говорим про герпетическую инфекцию, то чаще всего речь идет про поражение наружного уха, кожи здесь. Реже бывает так, что герпес затрагивает зону глубже или за перепонкой», — говорит Владимир Зайцев.
Герпетическая инфекция гораздо сильнее, нежели вирусная или даже бактериальная. Связано это с тем, что лечатся такие инфекции дольше и сложнее. Одна из причин — сложность диагностики, так как не все врачи сразу подозревают, что возбудитель именно герпес.
«Нередки ситуации, когда у человека уже был отит раньше и даже без развития гнойных процессов. Соответственно, все у него прошло легко и быстро, он запомнил: что каких-то проблем не было. И вот ситуация повторяется, но, допустим, болит посильнее, пусть даже через несколько лет, он снова начинает лечение по схожей схеме, а она не работает. Инфекция тут другая, и она требует особого подхода», — объясняет Зайцев.

Симптоматика проблемы
Конечно же, многих волнует вопрос: как же можно распознать, что атаковал именно герпес? У человека есть определенный набор жалоб в такой ситуации, говорит ЛОР-врач:
- боль в ухе ноющая и стреляющая, отдающая за ухо;
- снижение слуха;
- повышение температуры тела;
- образование похоже на фурункул;
- ухо красное, напряженное;
- кожа горячая, зона болит.
Если и врач, и пациент подозревают фурункул, они пытаются избавиться от него привычными способами, отмечает оториноларинголог. Так, сам человек при надавливании в поврежденную область чувствует боль, он старается выдавить «фурункул», считая, что там скопился гной. Врач со своей стороны может использовать скальпель, чтобы удалить гной, который есть в зоне повреждения по его мнению.
«Но такие меры не помогают, становится только хуже. Потому что зона и так воспаленная и раздраженная, а такие действия становятся причиной размозжения тканей, кожа травмируется еще больше даже от аккуратного разреза скальпелем», — говорит Владимир Зайцев.
Требуется диагностика состояния. Врач должен оценить, какие отделы уха затронуты, на какой стадии процесс, осматривает слуховой проход снаружи, вовлечена ли в процесс барабанная перепонка и что происходит со средним ухом, насколько сложная ситуация за ней.

Меры предосторожности
Для уточнения диагноза надо сдавать анализы. Но при этом человеку необходимо позаботиться о том, чтобы не перезаражать окружающих. Так, желательно соблюдать постельный режим. Естественно, стоит подавить в себе желание погреть, которое нередко возникает у всех, кто сталкивается с ушными патологиями.
«Все СПА-процедуры попадают под запрет — баня, хамам, сауна, солярий, бассейн. Также стоит отказаться от народных прогреваний, например, горячей солью или крупой в мешочке или яйцом. Объяснение простое — все это может привести к генерализации инфекции. То есть она с током крови разнесется по организму и станет только хуже», — говорит Владимир Зайцев.
Лечение
Естественно, должна быть начата терапия — никакого самолечения, никаких вариантов отпустить на самотек быть не должно. «Превентивно при герпесе в ухе назначаются антибиотики, потому что на фоне герпетической инфекции очень сильно снижается иммунитет, и может быстро присоединиться бактериальная инфекция. Это могут быть и системные препараты, которые принимают внутрь, и различные мази антибактериального характера. Предлагаются и противовирусные препараты, которые также могут приниматься внутрь либо наружно. Также используют и симптоматическую терапию — снимаем отек, убираем заложенность в ухе, приводим в порядок температуру» — говорит Владимир Зайцев.
Лечится герпетический отит, как и обычный. Но, отмечает оториноларинголог, оптимальным решением станет вариант, если у человека раньше уже была герпетическая инфекция в ушах, и он знает и симптомы, и лечение. В других случаях надо проявлять особую осторожность и четко следить за ходом лечения, чтобы скорректировать его при необходимости побыстрее.

Наружный отит - заболевание, характеризующееся воспалительными изменениями в структурах ушной раковины, наружного слухового прохода и эпидермального слоя барабанной перепонки.
Этиология и патогенез
Развитию воспалительного процесса в наружном ухе предшествует нарушение целостности кожного покрова, которое может быть вызвано многими причинами - травматическими повреждениями, длительное пребыванием во влажной среде, изменениями кожи на фоне нарушения обмена веществ, сахарного диабета, различных дерматитов, экзематозных процессов. Предрасполагают к возникновению наружного отита анатомические особенности строения - узкие наружные слуховые проходы, наличие экзостозов, а также ношение слухового аппарата, попадание воды в уши, недостаточность образования и изменение состава ушной серы, нарушение местного и общего иммунного статуса, лучевое воздействие.
По данным литературы воспалительные заболевания наружного уха в 60 - 98% имеют бактериальную природу. Микробный пейзаж при наружном отите с течением времени претерпел изменения. Если ранее в 70 - 90% клинических случаев высевали Staphilococcus aureus, а Pseudomonas aeruginosa присутствовала в 10 - 20% наблюдений, то в последнее время роль синегнойной палочки возросла в среднем до 78%, тогда как золотистый стафилококк встречается только в 9 - 27% случаев. Реже при воспалительных заболеваниях наружного уха определяются и Staphylococcus epidermidis Streptococcus pyogenes, Streptococcus pneumonia, Enterococcae, Escherichia coli, Proteus, Klebsiella pneumonia, Mycoplasma pneumonia, анаэробы и другие микроорганизмы. Кроме бактериальной флоры, существенную роль в развитии наружного отита играют патогенные грибы. Чаще всего грибковые поражения наружного уха вызваны плесневыми грибами рода Aspergillus и Penicillium и дрожжеподобные рода Candida, реже грибы рода Mucor, Alternaria, Geotrichum, Kladosporiu. В ряде случаев в роли этиотропного фактора выступают бактериальные или бактериально-грибковые ассоциации. Также наружный отит может быть обусловлен вирусами кори, ветряной оспы, герпеса.
Эпидемиология
Распространённость воспалительных заболеваний наружного уха составляет от 17 до 30% среди всей отиатрической патологии. Способствуют росту данной патологии ухудшение экологической обстановки, нарастание уровня резистентности флоры, увеличение числа лиц с нарушениями обмена веществ, иммунного статуса, в том числе и аллергопатологии, нерациональное лечение острой воспалительной патологии, несвоевременное обращение к врачу-оториноларингологу (ЛОР-врачу) и ряд других моментов.
Наружный отит является достаточно распространенным заболеванием, однако эпидемиология еще недостаточно изучена, в том числе и в связи с различным обозначением одного и того же вида патологического процесса. Воспалительные заболевания наружного уха встречаются во всех странах и регионах земного шара, но наиболее часто наблюдаются в жарких и влажных климатических районах, в тёплое время года отмечается увеличение заболеваемости. В среднем каждый 10-й человек на протяжении жизни минимум один раз переносит данное заболевание, а 3 – 5% населения страдает хронической формой наружного отита. Острым наружным отитом в среднем ежегодно заболевают 0,4% населения. Болезнь наиболее распространена среди людей, длительно находящихся в условиях повышенной влажности.
Наружный отит встречается во всех возрастных группах, наибольшая распространённость отмечается в старшем детском и молодом возрасте, затем несколько нарастает после 65 лет. Частота встречаемости воспалительных заболеваний наружного и среднего уха у мужчин и женщин примерно одинакова. Расовых различий в эпидемиологии наружных отитов не выявлено.
Классификация
По течению заболевания в оториноларингологии выделяют острую (до 1 месяца), подострую (от 1 до 3 месяцев), хроническую (продолжительностью более 3 месяцев), и рецидивирующую (3 эпизода и более острого наружного отита в течении года) - формы наружного отита.
Разновидность заболевания определяется локализацией и характером воспалительного процесса. Среди нозологических форм различают диффузный (экзема, дерматит, рожистое воспаление, герпес, перихондрит, хондроперихондрит, злокачественный наружный отит и ряд других видов и ограниченный наружный отит (фурункул, абсцесс).
По степени тяжести выделяют легкую степень (незначительный дискомфорт и зуд в ухе , минимальный отек кожи наружного слухового прохода), среднюю (боль и зуд в ухе, сужение наружного слухового прохода за счет выраженного отека кожи), тяжелую (выраженная боль в ухе, наружный слуховой проход полностью закрыт, периаурикулярная эритема, регионарная лимфаденопатия и лихорадка)

Симптомы
Основной жалобой при наружном отите является дискомфорт и боль в ухе, в ряде случаев усиливающиеся при пальпации и жевании. При выраженном воспалительном процессе в ухе возможна иррадиация боли в глаз, зубы, глотку, височную область. Снижение слуха характерно в случае полной обтурации слухового прохода воспалительно изменёнными тканями или патологическим отделяемым. В ряде клинических случаев отмечаются зуд и/или отделяемое из уха.
Возможны системные проявления:
- лихорадка (в подавляющем большинстве случаев субфебрильная температура тела);
- ухудшение самочувствия (явления инфекционной интоксикации).
Возможно поражение черепных нервов в виде парезов и параличей (VII ,IX, XII пар) - чаще при злокачественном наружном отите.
При наружном отите, вызванном герпетической инфекцией, так называемом опоясывающем герпесе уха (синдром Рамсея-Ханта) появляется характерная герпетическая сыпь и пузырьки на задней поверхности ушной раковины, на мочке на задней стенке слухового прохода, парез лицевого нерва, потеря вкусовой чувствительности языка и сухость глаза.
Диагностика
Чтобы установить диагноз, достаточно осмотра у ЛОР-врача.
Местные проявления наружного отита:
- гиперемия, отек, инфильтрация, лихенификация и другие изменения кожи наружного слухового прохода, в некоторых случаях – ушной раковины и поверхностного слоя барабанной перепонки;
- патологическое отделяемое в слуховом проходе;
- при ограниченных формах – наличие абсцессов и инфильтратов в слуховом проходе, других отделах наружного уха;
- явления регионарного лимфаденита (увеличение, уплотнение, болезненность околоушных, передне- и задне-шейных лимфатических узлов).
Важно определить, воспален только наружный слуховой проход или также затронуто среднее ухо и нет ли перфорации (отверстия) в барабанной перепонке. Если диагноз наружного отита не вызывает сомнений, то лечение в большинстве случаев заключается в использовании местных препаратов – ушных капель. Антибиотики (в таблетках или инъекциях) не должны назначаться при неосложненных формах наружного отита.
Если диагноз вызывает сомнение – есть подозрение на воспаление среднего уха либо возникли признаки осложнений, врач может назначить компьютерную томографию (КТ) височных костей. КТ – это рентгенологическое исследование, когда исследуемый орган как бы нарезается на множество тонких слоев толщиной 1 мм, и формируется трехмерное изображение. Компьютерная томография имеет высокую информативность при диагностике заболеваний уха и помогает поставить правильный диагноз в неясных случаях.
Дополнительную информацию при диагностике может дать мазок из наружного слухового прохода для бактериологического исследования. При этом исследовании определяют, какая бактерия или вид грибка стали причиной инфекции и какой препарат лучше всего подходит для лечения. Результаты посева обычно готовы через 5–7 дней, и они могут оказаться очень полезными, если предыдущее лечение не было эффективным.
Лечение
Первое, с чего начинают лечение, – это купирование боли в ухе. И лучше всего с этим справляются банальные обезболивающие препараты. Ни антибиотики, ни капли в уши не подавляют боль так эффективно, как анальгетики. Названия препаратов и дозировку назначает лечащий врач.
Основное лечение – это капли в ухо, назначенные ЛОР-врачом (от 3 до 4 раз в день). Как правило, при наружном отите назначают капли, содержащие и антибиотик, и/или противогрибковое средство. Перед применением необходимо согреть флакончик в руке, лечь на противоположный бок и ввести 3–4 капли в слуховой проход Затем нужно полежать 3–5 минут, чтобы дать возможность препарату протечь по слуховому проходу.
Важно регулярно посещать ЛОР-врача для проведения очищения наружного слухового прохода – туалета уха и контроля за течением заболевания. Не стоит самостоятельно пытаться чистить ухо- это может привести к травматизации кожи наружного слухового прохода и усугублению воспалительного процесса.
Ни в коем случае не стоит прерывать лечение, даже при улучшении самочувствия. Это может вызвать устойчивость бактерий к лечению и ухудшить течение заболевания. Минимальный срок лечения – 7 дней.
Важно беречь ухо от попадания воды до полного выздоровления. Вода, попавшая при мытье головы или купании, может способствовать воспалению, и лечение может оказаться неэффективным. При водных процедурах достаточно закрывать слуховой проход ватой, смазанной жирным кремом или мазью для гидрофобного (водоотталкивающего) эффекта. Постоянно ходить с ватой в ухе не нужно.
В случае формирования фурункула или злокачественного наружного отита может потребоваться хирургическое вмешательство.

Как правильно закапывать капли в ухо?
Чтобы лечение было эффективным, важно правильно закапывать капли в ухо. Наилучший способ – попросить это сделать кого-нибудь из близких. Необходимо лечь на противоположный бок и закапать капли так, чтобы они заполнили слуховой проход (3–4 капли). Не менять положения тела в течение 3–5 минут – это важно для того, чтобы капли попали в место назначения и впитались. Чтобы улучшить их впитывание, можно слегка понажимать на козелок (небольшой хрящевой выступ в передней части ушной раковины) либо подвигать ушную раковину вверх-вниз. После этого можно вставать, а излишки препарата промокнуть салфеткой.
Что должно насторожить при лечении наружного отита?
Сильное жжение и усиление боли при закапывании капель в ухо. Так может проявляться индивидуальная непереносимость лекарства или тот факт, что препарат попал в среднее ухо. Это означает, что возникла перфорация барабанной перепонки. Большинство ушных капель обладает ототоксичным эффектом, и, попав в среднее ухо, они могут вызвать необратимое снижение слуха.
Ощущение вкуса лекарства при закапывании. Этот симптом может свидетельствовать о наличии перфорации (отверстия) в барабанной перепонке.
Усиление боли в ухе или покраснение вокруг ушной раковины, ухудшение общего состояния, головокружение.
Отсутствие эффекта от лечения в течение 48–72 часов.
При возникновении вышеперечисленных признаков следует незамедлительно прекратить закапывание капель и обратиться к ЛОР-врачу.
Что делать не надо если у Вас возникла боль в ухе?
Не стоит оттягивать поход к ЛОР-врачу и заниматься самолечением - это может привести к осложненному течению.
Противопоказаны согревающие компрессы. Согревающие процедуры при заболеваниях уха могут не только усилить воспаление, но и привести к серьезным осложнениям - от формирования абсцесса до развития сепсиса.
Не следует вводить в ухо смоченные в 70% -ным спиртом турунды или ватки, использовать фито-свечи. Спиртовые растворы могут вызвать раздражение или даже ожог в области воспаления. А самостоятельное введение инородных предметов, будь то турунды или ватные палочки, может травмировать и без того воспаленное ухо. Особенно это касается ушных свечей: эффекта от них доказано не было, а вред, включая закупорку слухового прохода воском и перфорацию барабанной перепонки, был не раз описан в литературе.
Как минимизировать риск возникновения наружного отита?
Не используйте ватные палочки или иные предметы для очищения уха: во-первых, вам это не удастся – скорее, вы протолкнете серу глубже, во-вторых, есть риск травмы кожи слухового прохода и барабанной перепонки. В результате травмы в ухо может попасть инфекция и развиться отит.
При попадании воды в ухо при купании или мытье головы сушите уши феном. А если вас время от времени терзают наружные отиты, развился хронический наружный отит или отомикоз, то вообще избегайте попадания воды в уши. Используйте беруши.
Не стремитесь во что бы то ни стало очистить слуховой проход от ушной серы! Сера защищает ухо от инфекций поэтому ее отсутствие – один из факторов риска развития наружного отита.
Читайте также:

