Герань при грибке в ухе
Обновлено: 24.04.2024
На рубеже XIX-XX вв. уже были описаны почти все основные микозы человека и их возбудители. Имена Вирхова, Груби, Ремарка, Шенлейна, а затем Сабуро тесно связаны с историей становления медицинской микологии. В связи с широким применением антибиотиков, вто
На рубеже XIX-XX вв. уже были описаны почти все основные микозы человека и их возбудители. Имена Вирхова, Груби, Ремарка, Шенлейна, а затем Сабуро тесно связаны с историей становления медицинской микологии. В связи с широким применением антибиотиков, вторая половина XX в. сопровождалась значительным ростом заболеваемости микозами, которые в настоящее время поражают от 5 до 20% взрослого населения (А. Ю. Сергеев, Ю. В. Сергеев, 2003). Среди всех микотических поражений организма человека на втором месте после онихомикоза стоит кандидамикоз слизистых оболочек, до 40% случаев которого, в свою очередь, составляет орофарингеальный микоз (В. Я. Кунельская, 1989).
Среди микозов глотки (фарингомикозов) чаще всего (в 93% случаев, по данным В. Я. Кунельской (1989), и в 90%, по данным Т. Н. Буркутбаевой (2002)) встречается кандидоз, вызываемый дрожжевым грибом Candida, объединяющим 20 видов (А. Ю. Сергеев, Ю. В. Сергеев, 2003). У больных фарингомикозом, как правило, выделяют восемь различных видов возбудителей, среди которых «лидируют» четыре основных: С. albicans, C. tropicalis, C. parapsilosis и C. glabrata. Первое место занимает заболевание, которое вызывает С. albicans. Этот вид обнаруживается в полости рта и глотки у 60% здоровых взрослых, чаще у женщин и курящих мужчин. Другие виды Candida по числу выделений от здоровых лиц значительно уступают С. albicans, составляя от 10 до 20% всех случаев орофарингеального кандидоносительства. На втором месте после С. albicans обычно стоит C. glabrata, особенно у пожилых пациентов, реже — C. tropicalis, C. parapsilosis (в последнем случае — почти у 50% детей-кандидоносителей). При орофарингеальном кандидозе у ВИЧ-инфицированных в числе возбудителей чаще появляются редкие виды Candida — С. sare, C. dubliniensis, C. famata, C. lipolytica и C. guilliermondii. Сообщалось также о выделении у больных сахарным диабетом — C. rugosa, от онкологических больных — C. inconspicua и других дрожжевых грибков. При лечении системными антимикотиками и антибиотиками может повышаться доля устойчивых к ним видов, C. glabrata и C. krusei, а также C. kefyr, в том числе выделенных одновременно с устойчивыми штаммами С. albicans (M. D. Richardson, D. W. Warnock, 1997).
Значительно реже — в 5-6% случаев — наблюдается микоз глотки, вызванный микроорганизмом бактериальной природы Leptotrix buccalis и грибами Aspergillus, Penicillium, Mucor и др. В ряде случаев поражение глотки обусловлено двумя и более видами грибов — Pharingomycosis mixta.
Практически все эти виды грибов являются сапрофитами, условно-патогенной микрофлорой, активизируются и становятся возбудителями заболевания при нарушении реактивности организма (И. В. Чумичева, 2003).
Развитие фарингомикоза провоцирует сахарный диабет, системные заболевания крови и желудочно-кишечного тракта, особенно дисбактериоз кишечника. Дефицит бифидобактерий и других молочно-кислых бактерий приводит к нарушению синтеза витаминов группы В и к беспрепятственному заселению грибками не только кишечника, но и других соприкасающихся с внешней средой полостей организма (полости носа, рта, уха). Кроме того, отрицательное влияние оказывают злокачественные новообразования, при которых нарушается баланс витаминов, углеводный и белковый обмен, страдает общая, в том числе антимикотическая, резистентность организма. Особенно часто отмечаются микозы у больных СПИДом, 10% которых умирают от грибковых инфекций. Нередко фарингомикоз глотки и полости рта развивается при длительном и неправильном применении топических глюкокортикостероидов при бронхиальной астме.
В формировании патогенетических механизмов грибкового поражения глотки на первое место выступает перестройка иммунной реактивности — накопление и циркуляция в крови грибковых антител, которые обусловливают реакции немедленного и замедленного типа. Имеет значение и изменение клеточного иммунитета. Немаловажное звено в патогенезе фарингомикоза — специфическая и неспецифическая сенсибилизация и аллергия. Определенную роль здесь играет и травматическое повреждение слизистой оболочки глотки — как фактор, предрасполагающий к развитию грибкового процесса.
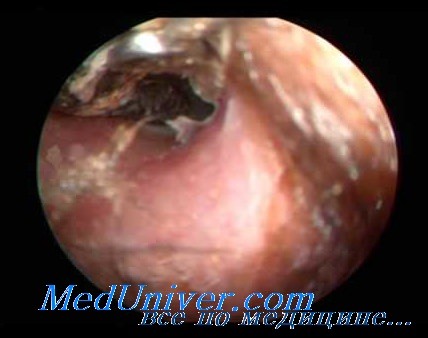
Микотические очаги в глотке обычно локализуются на небных миндалинах, дужках, небной занавеске, задней стенке, языке. Тканевые реакции выражаются атипической гиперплазией эпителия, образованием гранулем, иногда имеющих псевдотуберкулезный характер, а также в некротических изменениях различной степени выраженности. Гиперплазия эпителия в форме гиперкератоза особенно выражена в криптах миндалин на фоне воспалительного процесса в строме и может принимать форму папилломатоза. В тканях слизистой оболочки глотки, языка и строме миндалин определяются грибковые элементы, располагающиеся субэпителиально.
Микроскопия нативного препарата — наиболее простой и надежный способ диагностики микозов, позволяющий не только установить наличие гриба в исследуемом материале, но и отличить сапрофитию от грибкового заболевания. При сапрофитии в препаратах встречаются лишь единичные непочкующиеся клетки, а при микозе в каждом препарате постоянно определяются все элементы грибов: и мицелий, и бластоспоры.
Забор материала из глотки для исследования на грибы производят ушным пинцетом, ушными щипцами Гартмана или ушной ложкой Фолькмана. Недопустимо для этой цели использовать ватный тампон, поскольку основная часть липкого патологического содержимого остается на тампоне, в связи с чем при микроскопическом исследовании или посеве возможен ложноотрицательный результат. Собранный материал осторожно наносят на стерильное предметное стекло. Материал нельзя растирать по стеклу, так как при этом могут быть повреждены нежные элементы гриба, что также снижает достоверность результатов микроскопии. Выполняют микроскопию неокрашенного и окрашенного по Романовскому-Гимзе нативного препарата, посев патологического отделяемого, полученного при соскобе с миндалин или задней стенки глотки, на элективную питательную среду Сабуро с последующим пересевом культур грибов на среду Чанека для идентификации возбудителя. При выделении культуры Candida нередко требуется количественная оценка. В случае актиномикоза при микроскопии находят значительное разрастание грануляционной ткани с актиномицетами.
Иммунологическая диагностика основана на обнаружении антигенов возбудителя в крови. Серологическая диагностика — разновидность иммунологической диагностики, позволяющая обнаружить в крови антитела к компонентам клетки возбудителя. Особенностью иммунологических методов диагностики является то, что серийные наборы антител или антигенных диагностикумов разработаны только для нескольких, наиболее распространенных возбудителей (кандидоза, криптококкоза, аспергиллеза; диформных грибов). К недостаткам методов иммунодиагностики относят недостаточную чувствительность и специфичность. Однако с помощью иммунодиагностики удается, в частности, прослеживать эффективность лечения по снижению титров (А. Ю. Сергеев, Ю. В. Сергеев, 2003).
Микотическое поражение глотки бывает острым, при этом оно, как правило, сопровождается распространенным поражением слизистой полости рта и глотки, и хроническим, при котором поражение нередко является ограниченным в пределах небных миндалин (тонзилломикоз) или задней стенки глотки (фарингомикоз), — различают рецидивирующую и персистирующую формы хронического фарингомикоза. По клинико-морфологической картине фарингомикозы делятся на псевдомембранозные, которые встречаются чаще всего при данной локализации; эритематозные (атрофические), гиперпластические (гипертрофические, или кандидозная лейкоплакия); эрозивно-язвенные встречаются редко (А. Ю. Сергеев, Ю. В. Сергеев, 2003).
Клиническая картина фарингомикоза разнообразна и определяется не столько разновидностью гриба, вызвавшего заболевание, сколько общей и антимикотической активностью организма. Клиника кандидоза, пенициллиоза и аспергиллеза практически идентична (М. Р. Богомильский, В. Р. Чистякова, 2001). Заболевание характеризуется болями в горле, подъемом температуры, гиперемией слизистой оболочки, появлением вначале мелких белых налетов, а затем и обширных некрозов эпителия, возникающих под влиянием поражения его грибами, стойко сохраняющимися при лечении традиционными консервативными методами. На слизистой оболочке видны множественные серовато-белые налеты неправильной формы, располагающиеся на миндалинах, дужках, небе, а также в других местах и снимающиеся с трудом; после их удаления остается эрозированная поверхность. При хронической форме типичные жалобы появляются с характерной цикличностью, через две-три недели. При поверхностном микозе определяется нерезко выраженная гиперемия слизистой оболочки с небольшими участками полупрозрачных или плотных пикообразных налетов сероватого или белого цвета, чаще имеющих творожистый, комковатый характер. Налеты снимаются легко, обнажая гладкую гиперемированную слизистую оболочку. В ряде случаев налеты могут сливаться и уплотняться. После их удаления обнажается слизистая оболочка, кровоточащая при малейшем повреждении, что очень напоминает поражение глотки при дифтерии. При язвенно-пленчатом поражении процесс, как правило, локализуется на инфильтрированных, бугристых миндалинах и распространяется на прилежащие образования. Язвы с неровными краями покрыты белым, легко снимающимся налетом. Регионарные лимфатические узлы (за- и подчелюстные) увеличиваются незначительно и мало болезненны (И. В. Чумичева, 2003).
Нередко такие поражения обнаруживаются не только в глотке, но и в других отделах дыхательного и пищеварительного трактов, что значительно ухудшает состояние больного. Исключительно тяжелым течением, сходным по симптоматике с сепсисом, отличается поражение грибками внутренних органов (В. Я. Кунельская, 1989).
Фарингомикоз часто сочетается с кандидозным поражением углов рта — «заедами», кандидозным хейлитом, глосситом. Красная кайма губ резко гиперемирована, инфильтрирована, имеет поперечную исчерченность, покрыта тонким сероватым налетом. В углах рта — трещины, покрытые творожистыми корочками, болезненные при открывании рта. Заболевание длится 7—12 дней и нередко отличается волнообразным течением. Рецидивирование процесса отмечается в 20—22% случаев (И. В. Чумичева, 2003).
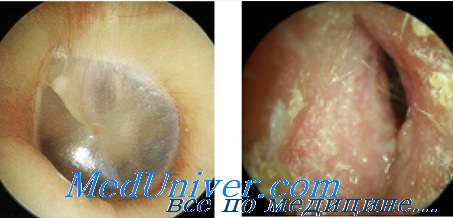
Лептотрихоз глотки выражается образованием шиповидных, остроконечных, очень плотных выростов (стебельчатых пленок в виде шипов) серого или желтовато-серого цвета на поверхности неизмененной слизистой оболочки небных, язычной, глоточной миндалин, боковых валиков и гранул задней стенки глотки, а также на небных дужках. Эти выросты являются следствием ороговения плоского эпителия, отрываются с трудом, по частям и содержат клетки Leptotrix buccalis. Заболевание часто бессимптомное и длительное, иногда больные жалуются на ощущение инородного тела в глотке. Воспалительные изменения слизистой оболочки и лихорадка отсутствуют. Течение болезни упорное (В. Я. Кунельская, 1989).
Актиномикоз характеризуется образованием плотных бугристых инфильтратов темно-красного цвета (специфическая инфекционная гранулема), медленно растущих (иногда процесс проявляется в виде острой флегмоны), располагающихся чаще в области полости рта и шеи, реже в области языка, миндалин, носа и гортани. Со временем происходит нагноение опухоли, образуются абсцессы. В процесс вовлекаются окружающие ткани подбородочной области и щеки, затем опухоль может самостоятельно вскрыться с образованием свища. В содержимом можно найти желто-зеленые друзы гриба. Вследствие воспалительного отека жевательных мышц появляется их тризм; регионарная лимфаденопатия нехарактерна (М. Р. Богомильский, В. Р. Чистякова, 2001).
Кандидомикоз глотки следует отличать от дифтерии, фузоспирохетоза и поражения глотки при заболеваниях крови (В. Я. Кунельская, 1989).
Комплексный метод лечения тонзилло- и фарингомикоза включает три основополагающих принципа.
- Общее и местное использование современных противогрибковых препаратов (при этом отменяют ранее применявшиеся антибиотики).
- Восстановление нарушенного микробиоценоза кишечника.
В коррекции изменений микробиоценоза кишечника, в свою очередь, имеют значение три фактора:- нормализация химических процессов в кишечнике и борьба с условно-патогенной флорой с помощью диеты (продукты с бактерицидным действием), антибактериальные средства, интестопан, мексаформ;
- прием бактериальных препаратов, содержащих живые культуры (бифидумбактерин, колибактерин, лактобактерин);
- повышение неспецифических защитных реакций организма, способствующих формированию здоровой микрофлоры; для этого в комплексной терапии кандидоза от трех недель до трех месяцев используют эубиотики (аципол, бактисубтил, хилак-форте, линекс).
В большинстве случаев лечение фарингомикоза начинают с назначения местной терапии, а затем, при необходимости, подключают системную терапию производными азолов: флуконазол (дифлюкан, микосист, флюкостат, флюмикон) по 100 мг/сут, кетоконазол (низорал) по 200 мг/сут, а также итраконазол по 100 мг/сут и др. При этом системные препараты принимают в течение одной—трех недель от одного до трех курсов (L. L. Patton et al., 2001). Антимикотическое действие этих препаратов основано на нарушении синтеза эргостерина (микостатическое) или связывании его (микоцидное) с эргостерином — основным компонентом клеточных мембран грибов.
Препараты для местной этиотропной терапии делятся на антисептики и антимикотики. Продолжительность лечения острых форм местными антимикотиками составляет обычно две-три недели, антисептиками — несколько больше. Лечение проводят до полного исчезновения клинических проявлений, а затем продолжают еще в течение недели (H.-J. Tietz, 2002).
Антисептики с противогрибковым действием обычно назначают в форме смазываний и полосканий. Смазывания проводят 1-2% водными растворами бриллиантового зеленого или метиленового синего, нанося их на предварительно высушенную поверхность слизистой. Эти препараты широко распространены и доступны, однако по эффективности уступают антимикотикам, к ним быстро развивается устойчивость, а непрерывное их использование ведет к раздражению слизистой. Более эффективен разведенный в два-три раза раствор Люголя, 10—15% раствор буры в глицерине. Полоскания растворами марганцево-кислого калия (1:5000), 1% борной кислоты проводят два-три раза в день или после каждого приема пищи (М. Р. Богомильский, В. Р. Чистякова, 2001). Местные антисептики рекомендуется чередовать каждую неделю. Более эффективны современные антисептики — 0,12% хлоргексидина биглюконата или 0,1% раствора гексетидина, который выпускается также в виде аэрозоля. Для полосканий необходимо 10—15 мл любого из этих растворов, процедуру выполняют на протяжении 30—60 с после приема пищи дважды в день. Аэрозоль распыляют в течение 1-2 с. В отличие от полосканий с антимикотиками, растворы антисептиков нельзя глотать.
Антимикотики — полиеновые антибиотики (нистатин, леворин, амфотерицин, натамицин и др.) и имидазольные производные (флуконазол, кетоконазол, клотримазол) — назначают в виде растворов, аэрозолей, капель, обычных и жевательных таблеток. Необходимо объяснить больному, что любой препарат для местного лечения должен как можно дольше оставаться в полости рта. Таблетки нистатина следует разжевывать и долго держать кашицу во рту. При быстром проглатывании они не оказывают никакого действия на микотический процесс в глотке, так как не всасываются через кишечную стенку.
При распространенном кандидозе глотки не рекомендуют проведение оперативных вмешательств на лимфатическом глоточном кольце, промывание лакун миндалин, УВЧ- и СВЧ-терапию, паровые ингаляции, компрессы на шею, а также использование антибиотиков пенициллинового и тетрациклинового ряда (М. Р. Богомильский, В. Р. Чистякова, 2001). При лептотрихозе производят удаление, крио- или лазеродеструкцию патологических структур лишь на небных миндалинах. В случае актиномикоза назначают комплексное лечение: антибактериальную и противогрибковую терапию, йодистые препараты внутрь, широкое вскрытие, дренирование и промывание антисептиками воспалительных инфильтратов, иммунотерапию (инъекции актинолизата). В тяжелых случаях проводят рентгенотерапию.
Выработаны следующие рекомендации по профилактике орофарингеального кандидоза.
Длительность курсов антибиотикотерапии должна быть достаточной для эрадикации бактериального возбудителя, но не более. Не следует профилактически назначать антибиотики, в частности при респираторных вирусных инфекциях. При назначении повторных курсов антибиотикотерапии показано обязательное проведение сопутствующей противогрибковой терапии.
Необходим контроль за состоянием слизистой оболочки ротоглотки при лечении местными и системными кортикостероидами; при лечении бронхиальной астмы применяются небулайзеры.
Следует тщательно после каждого приема пищи полоскать рот кипяченой водой, 2-3% раствором питьевой соды, слабым раствором марганцево-кислого калия, а также чистить зубы пастами, содержащими противомикробные добавки.
Необходимо своевременно проводить лечение кариеса, периодонтита, хронического тонзиллита и других заболеваний полости рта и глотки (А. Ю. Сергеев, Ю. В. Сергеев, 2003).
По вопросам литературы обращайтесь в редакцию
И. И. Акулич, кандидат медицинских наук
А. С. Лопатин, доктор медицинских наук, профессор
ЦКБ МЦ УД Президента РФ, МоскваТечение и прогноз отомикоза (грибка ушей)
Многими авторами отмечено, что патологический процесс в наружном ухе, вызванный патогенными грибками, протекает медленно. Чаще всего наблюдается малозаметное начало заболевания, постепенное его развитие и длительное течение. В силу этого большинство авторов относит грибковые заболевания наружного слухового прохода по характеру течения процесса к хроническим заболеваниям (Л. К. Чаргейшвили, В. Ф. Ундриц, Е. Gill, MeLaurin, Senturia и др.). На фоне такого медленно прогрессирующего процесса имеют место периодические обострения.
Другие авторы, описывая течение отомикотического процесса, подчеркивают острое начало заболевания. Так, Р. Р. Вреден наблюдал заболевание отомикозом (возбудитель Aspergillus niger), которое началось с повышения температуры, рвоты, болей в ухе, плохого самочувствия. Chiniara также приводит описание нескольких случаев аспсргиллеза наружного уха, которые начались остро с явлений интоксикации, повышения температуры, плохого самочувствия, болей и ощущения полноты в ухе.
Engel приводит описание острого начала отомикотического заболевания; при этом основным симптомом было внезапное понижение слуха и ощущение полноты в ухе.Прогноз заболевания при своевременном диагностировании и проведении соответствующей противогрибковой терапии благоприятный. Описаны в литературе и единичные случаи самоизлечения отомикозов без применения специфической терапии (Siebenmann). Многими авторами отмечена наклонность грибковых заболеваний наружного слухового прохода к рецидивам (Р. Р. Вреден, Hagen, Chisolm и Sutton, Miller). Siebenmann трактовал повторные вспышки отоми-коза у некоторых больных не как рецидив, а как повторное заражение патогенными грибками.
Течение, а следовательно, и прогноз микотических заболеваний наружного уха не всегда бывают благоприятными. В литературе описаны случаи заболевания отомикозом, которые явились причиной тяжелейших осложнений.
![течение отомикоза]()
Так, Cann и Mollis описали заболевание актиномикотическим цереброспинальным менингитом, развившимся через несколько дней после операции аденотомип. Болезнь протекала крайне тяжело и закончилась летально. При патологическом исследовании обнаружен первичный актиномикотический очаг в области уха с поражением сосцевидного отростка барабанной полости и наружного уха. Конечно, в данном случае трагический исход последовал в результате того, что не был своевременно диагностирован актиномикоз уха и, следовательно, не проводилось лечение этого заболевания; роковую роль сыграла, видимо, произведенная больному аденотомия.
Также очень грозное осложнение актиномикотического поражения уха — синустромбоз — описал Risen. Но своевременно произведенное оперативное вмешательство спасло жизнь больному. Отечественным ученым Л. Н. Полянским описано подробно не менее серьезное внутричерепное осложнение отомикоза — отогенный абсцесс височной доли мозга. Грибком-возбудителем был при этом Penicillium. В результате своевременно произведенной операции и химиотсрапевтического лечения наступило выздоровление больной.
Все эти грозные осложнения должны настораживать врачей в отношении серьезности заболевания отомикозом.Описаны также клинические наблюдения больных, где отомикоз явился причиной рубцового стеноза наружного слухового прохода, что привело к стойкому понижению слуха у этих больных (Bahre, Hansen, Eichel, Simonton).
На материале наших наблюдений по данному вопросу мы могли отметить следующие моменты. Длительность течения заболевания у больных до момента обращения к нам за помощью была различной: от 3 недель до 19 лет. Из 44 больных только у 10 длительность заболевания была от 3 недель до 3 месяцев и у этих 10 больных отмечались подострыс формы течения заболевания, а у 34 — хронические.
У больных со сравнительно непродолжительным течением грибкового заболевания форма заболевания не была иной, а оказалось более быстрым диагностирование отомикоза и, следовательно, раннее применение специфической противогрибковой терапии. В противном случае у этих 10 больных заболевание, вероятно, также затянулось бы на многие годы, как у больных второй группы — с хроническим течением заболевания. Случаев же самоизлечения без применения соответствующей терапии нами не наблюдалось.
У большинства больных можно было отметить малозаметное начало заболевания, медленное, постепенное его развитие. Периодически в связи с накоплением патологического отделяемого, травмой или другими факторами возникали обострения процесса. У отдельных больных обострение отомикотического процесса сопровождалось, помимо местных явлений, общим плохим самочувствием и повышением температуры.
Лечение отомикоза. Терапия грибковых заболеваний наружного слухового прохода
Лечение грибковых заболеваний наружного слухового прохода представляет известные трудности. При местной терапии отомикозов важно применить не только сильное противогрибковое средство, но и такое, которое благоприятно действует на воспаленную кожу наружного слухового прохода. Отсюда понятно, почему некоторые лекарственные вещества, подавляя рост патогенных грибков in vitro, in vivo (при лечении больных отомикозом), неэффективны или вызывают сильные обострения. При местном лечении важно, чтобы на воспаленную кожу наружного слухового прохода действовало благоприятно не только противогрибковое средство, но и та основа, на которой приготовлено лекарство.
Всем этим и объясняется большое количество средств и методов, предложенных для лечения отомикозов.Р. Р. Вреден, исследуя действие ряда лекарственных веществ in vilro, пришел к выводу, что наиболее эффективным в отношении аспергиллов является Calcaria hypochlorosa в свежеприготовленном виде. Действующими началами этого препарата являются выделяющиеся при взаимодействии с тканями организма хлор и кислород. Выраженным фунгицидным действием обладали, по данным его исследований, также Sol. Arsenicalis Fovleri, концентрированные растворы азотнокислого серебра и растворы сулемы (1:1000). Непосредственно при местном лечении отомикозов Р. Р. Вреденом применялись спиртовые растворы танина.
Многими авторами в лечении отомикозов применялись спиртовые растворы различных антисептиков или непосредственно чистый спирт. Это обусловлено тем, что спирт растворяет оболочку грибка. При этом рекомендуются 2% салициловый спирт, чистый алкоголь, 1% спиртовые растворы танина, 1 и 2% спиртовые растворы тимола, 1 % спиртовой раствор йодистой ртути, борно-ацетоновый спирт, борно-тимоловый спирт. Но применение спирта не всегда эффективно и обосновано, так как надо учитывать, что спирт оказывает фунгицидное действие на грибки в концентрации 70—96° (Gregson, Touche), а в этой концентрации спирт повреждает эпителий кожи слуховых проходов. 50% спирт не оказывает повреждающего воздействия на кожу, но он не обладает и фунгицидными свойствами.
![лечение отомикоза]()
При местном лечении отомикозов различными авторами применялись слабые растворы сулемы (1 : 1000), растворы перманганата калия (Р. Р. Вреден, Hagen, Nolting), 1—2% растворы углекислого свинца (Siebenmann), растворы азотнокислого серебра, 1 % раствор хромовой ртути, водные растворы борной кислоты. Почти всеми указанными авторами отмечается недостаточная эффективность этих средств.
Castellani рекомендовал при отомикозах производить смазывание слухового прохода раствором метилеиовой синьки, а также особым лекарственным составом, который состоит из основного фуксина, резорцина, борной кислоты, карболовой кислоты и 95% спирта (раствор Кастеллани). В настоящее время раствор Кастеллани широко используется отечественными микологами. При отомикозах его применение И. М. Испуганов считает рациональным. Ряд исследователей при лечении отомикозов применял местно крезатин, представляющий собой метакрезилацетат (Е. Gill. W. Gill, Bryant, McLaurin и др.).
По мнению W. Gill, крезатин обладает фунгицидным, бактерицидным и анальгезирующим свойствами. Но действие его является у многих больных недостаточно эффективным, отмечается большое число рецидивов, что обусловило поиски других средств. McBurnew, Searcy рекомендовали Phenol Ratio, т. е. 5% раствор обычного фенола, а также для местного применения противогрибковую пудру из следующего состава: Jodi 2,0, Tricresoli 1,0, Thymoli 1,0, Acidiborici pnlv. 100,0.
Йод при лечении отомикозов применялся и другими авторами; например Теmреа в виде ушных капель назначал раствор йодистого сульфата меди, Simms — 1% спиртовой раствор йодистой ртути, Whalen — раствор йодистого тимола, Н. А. Преображенский — 5% раствор Люголя.
Basil-Jones для местного лечения отомикозов применял витамины группы В и С.Местное лечение грибка ушей - отомикозов: крема, мази, капли
Помимо общего противомикотического лечения, при отомикозах необходимо проводить местную антифунгальную терапию с учетом вида гриба-возбудителя. Обязательным условием для проведения местного лечения является обеспечение доступа к микотическому очагу.
Местное лечение отомикозов производится самыми различными препаратами противогрибкового действия. Выбор лекарственного средства осуществляется с учетом лабораторной чувствительности возбудителя к препарату. При кандидозах следует применять следующие препараты: 0,2% спиртовой раствор сангвинарина, водные и спиртовые растворы хинозола, раствор Кастеллани, нистатиновую и левориновую мази, водные растворы натриевой соли леворина, мультифунгин, канестен.
При отомикозах, вызванных плесневыми грибами - аспергиллами, пенициллами, мукор - можно применять следующие лекарственные препараты: фунгифен.Необходимым условием эффективности местной терапии является тщательная очистка очага грибкового поражения от микотических масс. Местное лечение отомикоза включает тщательный туалет уха, так как даже при незначительном количестве микотических масс терапия будет неэффективна. При проведении туалета слухового прохода рекомендуется исключить использование перекиси водорода, водных растворов, так как повышенная влажность стимулирует рост и развитие гриба. Для туалета слухового прохода при отомикозах целесообразно использовать вазелиновое масло или другой масляный раствор.
Известно и широко используется в практике большое количество антифунгальных препаратов местного действия - анауран, флавофунгин, фунгифен, гриземин, лютенурин, жидкость Кастеллани, резорцин, 2% уксусная кислота, 0,5% юглоновый спирт, хлорофиллипт, уснинат натрия, 3% борная кислота, 2% йодистый калий, 1-3% салициловый спирт, 0,5% этоний на изотоническом растворе, 1% диоксидин, хинозол в разведении 1/10 000 (водный и спиртовой раствор), натриевая соль нистатина и леворина, 0,2% спиртовой раствор сангвинитрина, 0,1% раствор анилиновых красителей, дезоксифолиевая кислота.
![лечение грибка ушей]()
Также местно используются: унденциленовая кислота, цинкундан, дустундан, ундецин, микосептин, амиказол, октатион, микозолон, нитрофунгин, октицил, эсулан, циклопироксоламин (батрафен), эконазол, изоконазол, нафтицин (эксодерил), толнафтат, галопрогин (миканден), генцианвиолет, тимол, соли цинка, производные гидроксихинолина, нифуроксим.
Такое большое количество применяемых на практике при отомикозах антифунгальных препаратов косвенно свидетельствует об их недостаточной эффективности и необходимости частой замены для достижения клинического выздоровления.
При выраженном мокнутии кожи наружного слухового прохода и ушной раковины показано применение жидкости Бурова в разведении в 5-10 раз или в виде 2% раствора танина с резорцином или с глицерином 1% декаминовой мази, 7% хлорацетофосовой мази, мази амфотерицина, крема «Мукоспор», «Травоген» или «Певарил».
Принято считать, что при кандидозах более эффективны 0,2% спиртовой раствор сангвинарина, водные и спиртовые растворы хинозола, раствор Кастеллани, нистатиновая и левориновая мази, водные растворы натриевой соли леворина, мультифунгин, канестен, а при аспергиллезе и пенициллиозе фунгифен.
Отчетливым местным фунгицидным действием обладают также препараты: бифоназол, микоспор, изоконазол, низорал, ороназол, клетримазол, антифунгол, дигнотримазол, йенамазол, кандид, канестен, фунгизид, антифунгол, дактарин, атрикан, эконазол, певарил, экодакс, а также комбинированные препараты с изоконазолом (травокорт), с миконазолом (дактозин, микозолан), ундециленовой кислотой (микосептин) и с производным нитрофенола (нитрофунгин).
Г. А. Самсыгина указывает на эффективность препаратов 1% клотримазола, относящегося к имидазольным противогрибковым препаратам. Это кремы «Клотримазол», «Канестен», «Кандид», «Микоспорин», которые наносятся на кожу и слизистые 2 раза в день. Противогрибковый эффект выявляется уже на 2-5-й день лечения. Эффективность терапии достигается в 95-96%. Длительность курса обычно составляет 5-7 дней.
Воспалительные процессы в разных отделах уха приводят к раздражению нервов, отеку и сильной боли. Лечение отита нужно начать как можно быстрее, в противном случае могут быть серьезные последствия.
![]()
АЛЕНА ПАРЕЦКАЯ
Врач-патофизиолог, иммунолог, член
Санкт-Петербургского общества патофизиологов
СВЕТЛАНА КОМАРОВА
Врач-отоларинголог, заместитель
главного врача по КЭР в «СМ-Клиника»Острая боль в ухе – одно из самых мучительных ощущений. Многие пациенты сравнивают ее силу с зубной болью и тяжелыми травмами, а женщины – с процессом родов. Чаще всего ухо болит из-за отита.
Что нужно знать об отите у взрослых
Что такое отит
Отит – это общее название для воспалительных процессов в области уха. Воспаление может быть острым либо хроническим, затрагивая различные отделы уха.
Если воспаление локализовано в ушное раковине и слуховом проходе до границы барабанной перепонки – это наружный отит, воспаление в барабанной полости – средний отит, если затрагивается область улитки, внутренняя часть уха – это внутренний отит или лабиринтит.
Эти патологии крайне болезненны, сопровождаются лихорадкой, нарушениями слуха, выделениями из наружного прохода. Кроме того, без лечения отиты могут угрожать тяжелыми осложнениями – тугоухостью или полной глухотой, парезом в области лицевого нерва, поражением костей или мозга.
Причины отита у взрослых
Наиболее частой причиной наружного отита являются травмы, инфекции кожи и подлежащих тканей в области слухового прохода. Возможна и химическая травма уха, раздражение и воспаление из-за серных пробок, попадания в ухо воды, образования фурункулов.
Средний отит – самая частая форма болезни. Он обычно провоцируется бактериальными инфекциями, реже – вирусами, патогенными грибками, а также микст-инфекцией. Наиболее частые возбудители:
- пневмококк;
- гемофильная палочка;
- вирус гриппа;
- различные возбудители ОРВИ.
Факторами риска, повышающими вероятность отита, является шмыганье носом, избыток слизи в носоглотке. перепад давления при нырянии, погружении на глубину. Нередко средний отит становится осложнением простуды, ЛОР-патологий (аденоидит, тонзиллит, фарингит, ринит). Риск выше у людей с имунодефицитами.
Симптомы отита у взрослых
При наружном отите самыми частыми жалобами будут:
- пульсация в ухе, резкая болезненность, отдающая в шею, глаз или зубы;
- усиление боли при жевании пищи, разговоре, смыкании челюсти;
- краснота слухового прохода и ушной раковины;
- нарушение слуха, если есть выделение гноя в область слухового прохода.
При хронической форме может возникать мезотимпанит – воспаление локализуется в зоне евстахиевой трубы и нижней, средней части барабанной полости. В перепонке формируется отверстие, но сама перепонка натянута.
- понижение слуха;
- периодическое появление гноя из уха;
- шум в ухе;
- головокружение;
- в период обострения – боль и температура.
Лечение отита у взрослых
Для того, чтобы лечение было эффективным, необходимо точно определить локализацию воспалительного процесса, его тяжесть и возможные осложнения. Для этого нужно обращение к ЛОР-врачу.
Диагностика
Диагноз можно заподозрить на основании типичных жалоб, но врач подробно будет расспрашивать – где и как болит ухо, нажмет на козелок, потянет мочку уха вниз, чтоб определить, есть ли боль. Кроме того, оториноларинголог проведет осмотр уха с использованием приборов и подсветки, чтобы прицельно осмотреть слуховой проход, барабанную перепонку, понять, есть ли в ней гной и перфорация. Чтобы определить чувствительность к антибиотикам, выполняется посев на флору. Также врач может назначить:
- анализы крови (общий, биохимию), чтобы определить характер воспаления;
- рентген придаточных пазух, если подозревает связь с синуситом;
- рентгенография височной кости при хроническом отите.
Современные методы лечения
Мы попросили рассказать о том, как сегодня лечат отиты у взрослых врача-оториноларинголога Светлану Комарову. По ее словам, медикаментозная терапия может включать:
- капли в ухо, содержащие анальгетик Феназон и местный анестетик Лидокаин – для снятия болевого синдрома и уменьшения воспаления, при появлении выделений из уха следует применять антибактериальные капли содержащие Рифампицин или Ципрофлоксацин;
- в нос закапывают сосудосуживающие капли, содержащие Ксилометазолин 0,1%, Оксиметазолин 0,05%, Нафазолин 0,1%, Фенилэфрин 0,025% - для уменьшения отека слизистой оболочки носоглотки вокруг устья слуховых труб;
- при неэффективности местных препаратов – анальгетики и нестероидные противовоспалительные препараты (Ацетилсалициловая кислота, Парацетамол, Трамадол, Кетопрофен, Ибупрофен) назначают внутрь;
- жаропонижающие препараты (Парацетамол) применяются при повышении температуры выше 38,5 С;
- антигистаминные препараты (Дифенгидрамин, Клемастин, Хлоропирамин) назначают с целью уменьшения отека;
- антибактериальные препараты широкого спектра действия: пенициллины, цефалоспорины, макролиды, респираторные фторхинолоны.
- процедуры по назначению врача-оториноларинголога: промывание наружного слухового прохода, катетеризация слуховой трубы, продувание слуховых труб по Политцеру, пневмомассаж барабанной перепонки;
- физиотерапия: УФО, УВЧ, микроволновая терапия, электрофорез противовоспалительными препаратами по назначению врача-физиотерапевта.
При осложненном течении отита или не эффективности консервативной терапии показано хирургическое лечение (миринготомия, шунтирование барабанной полости, радикальная операция на среднем ухе), направленное на санацию очага инфекции, восстановление слуха, профилактику рецидивов.
Какие антибиотики эффективны при отите?
– Системная антибактериальная терапия показана во всех случаях среднетяжелого и тяжелого течения острого среднего отита, – говорит врач-оториноларинголог Светлана Ковалева, – а также у пациентов с иммунодефицитными состояниями. При легком течении отита (отсутствии выраженных симптомов интоксикации, болевого синдрома, гипертермии до 38 °С) от назначения антибиотиков можно воздержаться. Однако при отсутствии положительной динамики в течение 48 часов следует прибегнуть к антибиотикотерапии.
При отите назначаются антибиотики широкого спектра действия, эффективные в отношении типичных возбудителей: Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, Streptococcus pyogenes, Staphylococcus aureus.
Препаратом выбора является Амоксициллин.
Альтернативными средствами при аллергии на β-лактамы являются современные макролиды (Джозамицин, Азитромицин, Кларитромицин). При неэффективности, а также пациентам получавшим антибиотики в течение месяца, пациентам старше 60 лет целесообразно назначать комплекс – амоксициллин + клавулановая кислота. Альтернативными препаратами являются цефалоспорины II - III поколения (Цефуроксима аксетил, Цефтибутен) или фторхинолоны (Левофлоксацин, Моксифлоксацин).
При легком и среднетяжелом течении показано пероральное применение антибиотиков. При тяжелом и осложненном течении отита начинают с внутривенного или внутримышечного введения препарата, а далее продолжают лечение перорально.
Длительность антибактериальной терапии составляет 7 - 10 дней. При осложненном отите – 14 дней и более.
Самостоятельно применять антибиотики не стоит, необходимо проконсультироваться с врачом-оториноларингологом. Отит может быть вызван грибковой флорой или герпетической инфекцией. Применение антибиотиков в данном случае может усугубить течение заболевания.
Профилактика отита у взрослых в домашних условиях
Для профилактики отита необходимо избегать переохлаждений, мыть руки после улицы, орошать слизистую носа морской водой после посещения мест с большим скоплением народа, заниматься закаливанием организма, спортом, ежедневно употреблять свежие фрукты, овощи, кисломолочные продукты.
Если так случилось, что вы заболели и стал беспокоить насморк, то сморкаться нужно крайне осторожно, при этом освобождать только одну ноздрю, иначе выделения из носа могут попасть через слуховую трубу в ухо и спровоцировать отит.
Необходимо соблюдать правильную гигиену ушей. Не рекомендуется использовать ватные палочки – ими в ухо можно занести бактериальную или грибковую инфекцию. Для гигиены ушей применяйте капли, состоящие из комбинации поверхностно-активных веществ (Аллантоин, Бензетоина хлорид) очищающих, увлажняющих и защищающих кожу наружного слухового прохода.
Популярные вопросы и ответы
Мы обсудили риски осложнений отитов и возможности их лечения при помощи народных методов терапии с ЛОР-врачом Светланой Ковалевой.
Какие могут быть осложнения при отите?
Нерациональное лечение среднего отита может привести к формированию рубцовой ткани в полости среднего уха и к стойкому снижению слуха.
При наружном отите может встречаться поражение черепных нервов в виде парезов и параличей.
Могут развиваться осложнения, которые представляют опасность для жизни. К ним относятся:
- мастоидит – гнойное воспаление слизистой оболочки и костной ткани сосцевидного отростка височной кости;
- лабиринтит – воспаление внутреннего уха, при котором поражаются рецепторы равновесия и слуха;
- гнойный менингит – воспаление мягкой и паутинной оболочек головного мозга;
- абсцесс мозга – ограниченное гнойное расплавление вещества мозга;
- синус-тромбоз и сепсис.
Незамедлительно обратится к врачу нужно при наличии следующих симптомов:
- быстрое ухудшение общего самочувствия;
- повышение температуры тела выше 39 °С;
- нарастающая боль в ухе;
- головная боль;
- припухлость и покраснение кожи заушной области;
- обильное гноетечение из уха;
- учащенное сердцебиение.
Народная медицина не используется в официальной клинической практике, так как не имеет доказательной базы. Фитотерапией можно поддерживать основное лечение при легком течении отита.
В качестве антибактериальных и противовоспалительных средств рекомендуется закладывать в ушную раковину тампоны, смоченные готовой аптечной настойкой календулы.
При болях в ухе помогут компрессы с ароматическими маслами – необходимо намочить марлевую турунду (жгут) в теплой воде, нанести на нее 2 - 3 капли эфирного масла шалфея или герани, вложить в слуховой проход и сделать теплый компресс на область уха на 2 часа.
Читайте также: