Гемоконцентрация при ожоговом шоке
Обновлено: 19.04.2024
Признаки ( клиника ) ожоговой болезни. Диагноз ожогового шока. Постановка диагноза ожогового шока.
Для ожогового шока характерно наличие следующих признаков:
• пострадавший, в зависимости от стадии шока, возбужден (эректильная) или заторможен (торпидная стадия шока); следует подчеркнуть, что эректильная фаза ожогового шока, в сравнении с травматическим шоком, более выраженная и продолжительная;
• при обширных поверхностных ожогах больных беспокоит сильная боль, они, как правило, возбуждены, мечутся, стонут;
• при обширных глубоких ожогах пострадавшие обычно более спокойны, жалуются на жажду и озноб;
• кожные покровы вне очага поражения бледные, холодные на ощупь, иногда отмечается мраморный рисунок кожи в. результате периферической вазоконстрикции, температура тела снижена, акроцианоз;
• характерна тахикардия и уменьшение наполнения пульса, одышка;
и довольно часто возникает рвота, жажда;
• ощущение холода, иногда озноб, а чаще мышечная дрожь;
• моча становится насыщенной, темной, до бурого и даже почти черного цвета, иногда она может приобретать запах гари. Олигоанурия является характерным симптом ожогового шока.
Примечание. В отличие от других видов шока АД — наиболее часто и легко определяемый показатель центральной гемодинамики — изменяется только при тяжелой и крайне тяжелой степени ожогового шока. Эта особенность объясняется выраженной гемоконцентрацией, повышенной вязкостью крови, спазмом периферических сосудов, централизацией кровообращения (Муразян Р. И., Панченков Н. Р., 1982).
Диагноз ожогового шока в условиях стационара можно подтвердить и уточнить определением параметров центральной и периферической гемодинамики, показателями КЩС, биохимическими и другими методами исследования (см. тему ШОКОВЫЕ СОСТОЯНИЯ).
Патогенез ожоговой болезни
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

В случаях, когда ожоговая рана занимает более 25–30 % площади тела при поверхностных ожогах и более 10 % при глубоких ожогах речь идет о возникновении новой нозологической формы патологии, так называемой ожоговой болезни.
В динамике ожоговой болезни различают несколько периодов:
1-й период – развитие ожогового шока, длится в течение первых 2–3-х суток с момента воздействия термического фактора.
2-й период – острой токсемии, развивающейся с 4-х суток ожоговой болезни до начала отторжения струпа (на 10–15-е сутки заболевания).
3-й период – септикотоксемии, берущей начало от момента отторжения струпа до полного очищения раны и развития грануляционной ткани.
4-й период – реконвалесценции, характеризующейся заживлением ожоговой раны, восстановлением соматического статуса организма, септикотоксемии и реконвалесценции.
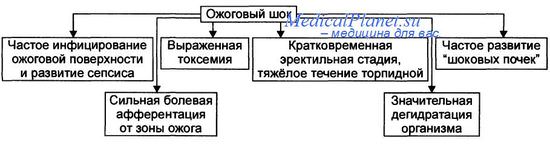
Ожоговый шок является наиболее тяжелым проявлением ожоговой болезни, представляет собой типовой патологический процесс, развивающийся при обширных термических повреждениях кожи и глубоко лежащих тканей, характеризуется прогрессирующей недостаточностью системной гемодинамики, расстройствами регионарного кровотока и микроциркуляции, развитием ДВС-синдрома, фазными нарушениями деятельности жизненно важных структур ЦНС, гормональным дисбалансом и метаболическими расстройствами [2, 14, 17, 18].
В соответствии с принятой классификацией ожоговый шок подразделяется на три степени тяжести, которым соответствует определенная клиническая картина [2, 14, 18].
Первая степень ожогового шока наблюдается у лиц молодого и среднего возраста с неотягощенным анамнезом, при ожогах 15–20 % поверхности тела. Если поражение преимущественно поверхностное, то больные испытывают сильную боль и жжение в местах ожога. Поэтому в первые минуты, а иногда и часы, пострадавшие могут быть возбуждены. Частота пульса до 90 ударов в минуту. Артериальное давление незначительно повышено или нормальное. Дыхание не изменено. Почасовой диурез не снижен. Если инфузионная терапия не производится или начало ее запаздывает на 6–8 часов, может наблюдаться олигурия и развиться умеренно выраженная гемоконцентрация.
Вторая степень ожогового шока (тяжелый) развивается при ожогах 21–60 % поверхности тела и характеризутся быстрым нарастанием заторможенности, адинамии при сохраненном сознании. Выражена тахикардия (до 110 ударов в минуту). Артериальное давление остается стабильным только при инфузионной терапии и применении кардиотоников. Больные испытывают жажду. У них отмечаются диспептические явления. Часто наблюдается парез кишечника и острое расширение желудка. Уменьшается мочеотделение. Диурез обеспечивается только применением медикаментозных средств. Выражена гемоконцентрация, о чем свидетельствет нарастание показателей гематокрита. Отмечается умеренный метаболический ацидоз с респираторной компенсацией. Пострадавшие мерзнут, температура тела ниже нормы. Продолжительность шока составляет в среднем 36–48 часов.
Третья степень шока (крайне тяжелый ожоговый шок) развивается при термическом поражении свыше 60 % поверхности тела. Состояние больных крайне тяжелое. Через 1–3 часа после травмы сознание становится спутанным, наступает заторможенность и сопор. Пульс нитевидный, артериальное давление в первые часы после травмы снижается до 80 мм рт. ст. и ниже (на фоне введения кардиотонических, гормональных и других медикаментозных средств). Дыхание поверхностное. Часто наблюдается рвота, которая может быть неоднократной, цвета «кофейной гущи». Развивается парез желудочно-кишечного тракта. Моча в первых порциях с признаками микро- и макрогематурии, затем темнокоричневого цвета с осадком. Быстро наступает анурия. Гемоконцентрация выявляется через 2–3 часа. Нарастает гиперкалиемия и некомпенсируемый смешанный ацидоз. Может наблюдаться гипотермия.
В динамике ожогового шока также, как и травматического шока другого происхождения, различают эректильную, торпидную и терминальную фазы.
Первые минуты, реже – часы после ожога характеризуются возбуждением, двигательным беспокойством. Пострадавшие жалуются на боли в обожженных участках, стонут, мечутся. Эти явления часто сопровождаются ознобом, мышечной дрожью. Сознание обычно сохранено. Возбуждение скоро сменяется вялостью. Температура тела, как правило, нормальная, при тяжелых ожогах она снижается до 35 °С. Усиление афферентации с болевых рецепторов, с протриорецепторов мышц и сухожилий из зоны травмы является ведущим патогенетическим фактором возбуждающим ретикулярную формацию ствола мозга, гипоталамус, что сопровождается выбросом катехоламинов, АКТГ, глюкокортикоидов, обеспечивающих формирование расстройств системной гемодинамики, регионарного кровотока, тяжелых метаболических сдвигов.
Нарушения гемодинамики проявляются тахикардией. Пульс обычно ритмичный, удовлетворительного или слабого наполнения. Примерно у половины пострадавших систолическое артериальное давление остается нормальным, у некоторых оно кратковременно снижается, быстро нормализуясь после соответствующей терапии. Лишь у небольшой части обожженных отмечается стойкое снижение систолического артериального давления. Нередко возможно поражение миокарда. Выявляют расширение границ сердца, глухость тонов. На ЭКГ обнаруживают синусовую тахикардию, почти у 50 % пострадавших уже в первые часы после травмы отмечают снижение вольтажа зубцов, депрессию сегмента ST, уплощение зубца Т, что свидетельствует о тяжелой гипоксии миокарда и диффузных мышечных изменениях.
Дефицит ОЦК в течение первых суток после травмы составляет в среднем около 30 %, уменьшаясь в результате проводимой терапии на 2–3 сутки. Косвенным подтверждением гиповолемии у обожженных в шоке является снижение центрального венозного давления, величина которого прямо пропорциональна ОЦК и находится в обратной зависимости от функциональной способности миокарда и емкости сосудистого русла. У большинства пострадавших центральное венозное давление снижено, реже удерживается у нижней границы нормы. Лишь при крайне тяжелых поражениях оно может быть повышенным, что свидетельствует о слабости сердечной мышцы.
Нарушения периферического кровообращения проявляются бледностью кожных покровов, их холодностью, акроцианозом. Одним из критериев нарушений микроциркуляции является увеличение разницы между температурой в прямой кишке и на коже тыла стопы (в норме она равна в среднем 5,7 ± 0,4 °С), которая на фоне шока достигала в среднем 12,34 ± 0,42 °С. Исследования Г.И. Назаренко показали, что ректально-кожный градиент температуры пропорционален тяжести травмы [18].
Кроме того, прямым доказательством ухудшения периферического кровообращения являются спазм артериол, их сегментация, резкое уменьшение количества функционирующих капилляров, внутрисосудистая агрегация эритроцитов, обнаруживаемые при микроскопическом исследовании сосудов конъюктивы глазного яблока. Эти нарушения раньше и точнее характеризуют тяжесть шока, чем показатели центральной гемодинамики (Б.С. Вихриев, 1981).
Нарушениям микроциркуляции в периоде ожогового шока способствуют изменения периферической крови – гемоконцентрация и увеличение вязкости крови. Анемия маскируется гемоконцентрацией. У пострадавших с глубокими ожогами превышающими 25–30 % поверхности тела происходит массивный гемолиз эритроцитов и гемоглобинемия достигает 0,7–0,8 г/л и более. Повышается количество лейкоцитов в периферической крови, которое к концу первых суток может увеличиваться до 40 000 в 1 мкл. В этот период ожоговой болезни характерно развитие лимфо- и эозинопении.
Нарушение внешнего дыхания зависит от глубины и обширности ожога и проявляется нарушением функции внешнего дыхания (уменьшением дыхательного объема, жизненной емкости легких, развитием одышки), что обусловливает снижение насыщения крови кислородом и оксигенации тканей, накопление недоокисленных продуктов обмена, развитие респираторного и метаболического ацидоза, а в тяжелых случаях акроцианоза [2, 14, 18].
Одним из ведущих признаков ожогового шока является нарушение функции почек, характеризующееся развитием олигуриии или анурии, повышением относительной плотности мочи, азотемией, протеинурией, появлением свободного гемоглобина в моче.
При ожоговом шоке пострадавшие испытывают чувство жажды. Нередко отмечается тошнота, рвота, являющиеся следствием интоксикации продуктами белкового распада и нарушений водно-электролитного баланса. В тяжелых случаях рвотные массы имеют характер «кофейной гущи», что является следствием множественным кровоизлиянием в слизистую оболочку желудка или диапедезного кровотечения. Иногда наступает тяжелый парез желудочно-кишечного тракта [2, 14, 18].
Гипо- и диспротеинемия являются не только следствием потери белка с плазмой крови, но также результатом нарушения анаболических процессов и угнетения протеосинтетической функции печени. Выявляемая у 60–70 % обожженных в периоде шока гипергликемия обусловлена влиянием глюкокортикоидов и понижением функции инсулярного аппарата, повышенным распадом гликогена в печени, а также снижением способности ее клеток утилизировать глюкозу. О выраженной дисфункции печени свидетельствуют наблюдаемые у некоторых обожженных гипербилирубинемия, рост трансаминазной активности, повышение содержания лактатдегидрогеназы и изоферментов, изменение уровня фибриногена.
Травматический шок — шок, возникающий в ответ на тяжёлую травму.
Патогенез. Основные патогенетические факторы при травматическом шоке: боль, токсемия, кровотечение и последующее охлаждение • При синдроме длительного сдавления и обширных повреждениях мягких тканей одна из причин шока — ранний токсикоз. Недостаточность функций почек возникает в результате токсического поражения почечного эпителия и закупорки извитых канальцев гиалиновыми и пигментными цилиндрами, содержащими миоглобин. В ряде случаев олигурия и анурия даже при удовлетворительном уровне АД позволяют судить о степени выраженности шока • При ожоговом шоке, помимо боли и токсемии, важный патогенетический фактор — плазмопотеря с ожоговой поверхности, определяющая белковый и калиевый дефициты.
Клиническая картина. Травматический шок имеет фазовое течение (его впервые описал Н.И. Пирогов) • Эректильная фаза длится несколько минут (при ожоговом шоке — до 2 ч) и характеризуется возбуждением больного, тахикардией. При отсутствии кровопотери гемодинамика остаётся удовлетворительной (нормотензия или даже гипертензия). Кожные покровы бледные, цианоза нет • Торпидная фаза характеризуется вялостью, гиподинамией, брадикардией, олигурией, одышкой. Кожные покровы бледные, с землистым оттенком (присоединяется цианоз). Появляется холодный липкий пот.
Лечение. В терапии травматического шока применимы те же методы, что и при геморрагическом шоке (см. Шок геморрагический). Ниже изложены действия, выполняемые на догоспитальном этапе: на месте происшествия или в машине скорой помощи.
• Восстановление проходимости воздухоносных путей: устранение западения языка, туалет ротоглотки, искусственное дыхание рот в рот, при необходимости — интубация трахеи.
• Восстановление гемодинамики: закрытый массаж сердца, экстренный гемостаз (пальцевое прижатие сосуда, тугая повязка, жгут), струйное внутривенное вливание полиглюкина, 0,9% р-ра натрия хлорида, натрия гидрокарбоната, строфантин К 0,5–1 мл 0,05% р-ра в 20 мл 0,9% р-ра натрия хлорида в/в медленно.
• Введение обезболивающих средств (анальгетики в комбинации с антигистаминными препаратами, ингаляция закиси азота с кислородом).
• Асептическая повязка на открытые повреждения.
• Иммобилизация переломов.
• Рациональная укладка на носилках •• Повреждена грудная клетка — полусидячее положение •• При травме головы — положение Фаулера •• При повреждении живота — горизонтальное •• При повреждении таза — положение лягушки.
МКБ-10 • T79.4 Травматический шок
Код вставки на сайт
Травматический шок — шок, возникающий в ответ на тяжёлую травму.
Патогенез. Основные патогенетические факторы при травматическом шоке: боль, токсемия, кровотечение и последующее охлаждение • При синдроме длительного сдавления и обширных повреждениях мягких тканей одна из причин шока — ранний токсикоз. Недостаточность функций почек возникает в результате токсического поражения почечного эпителия и закупорки извитых канальцев гиалиновыми и пигментными цилиндрами, содержащими миоглобин. В ряде случаев олигурия и анурия даже при удовлетворительном уровне АД позволяют судить о степени выраженности шока • При ожоговом шоке, помимо боли и токсемии, важный патогенетический фактор — плазмопотеря с ожоговой поверхности, определяющая белковый и калиевый дефициты.
Клиническая картина. Травматический шок имеет фазовое течение (его впервые описал Н.И. Пирогов) • Эректильная фаза длится несколько минут (при ожоговом шоке — до 2 ч) и характеризуется возбуждением больного, тахикардией. При отсутствии кровопотери гемодинамика остаётся удовлетворительной (нормотензия или даже гипертензия). Кожные покровы бледные, цианоза нет • Торпидная фаза характеризуется вялостью, гиподинамией, брадикардией, олигурией, одышкой. Кожные покровы бледные, с землистым оттенком (присоединяется цианоз). Появляется холодный липкий пот.
Лечение. В терапии травматического шока применимы те же методы, что и при геморрагическом шоке (см. Шок геморрагический). Ниже изложены действия, выполняемые на догоспитальном этапе: на месте происшествия или в машине скорой помощи.
• Восстановление проходимости воздухоносных путей: устранение западения языка, туалет ротоглотки, искусственное дыхание рот в рот, при необходимости — интубация трахеи.
• Восстановление гемодинамики: закрытый массаж сердца, экстренный гемостаз (пальцевое прижатие сосуда, тугая повязка, жгут), струйное внутривенное вливание полиглюкина, 0,9% р-ра натрия хлорида, натрия гидрокарбоната, строфантин К 0,5–1 мл 0,05% р-ра в 20 мл 0,9% р-ра натрия хлорида в/в медленно.
• Введение обезболивающих средств (анальгетики в комбинации с антигистаминными препаратами, ингаляция закиси азота с кислородом).
• Асептическая повязка на открытые повреждения.
• Иммобилизация переломов.
• Рациональная укладка на носилках •• Повреждена грудная клетка — полусидячее положение •• При травме головы — положение Фаулера •• При повреждении живота — горизонтальное •• При повреждении таза — положение лягушки.
МКБ-10 • T79.4 Травматический шок
Ожоговый шок является первой стадией ожоговой болезни и развивается при поражении поверхности тела на площади 15-20% при поверхностных и 9-10% при глубоких ожогах.
Патогенез ожогового шока.
В первые часы ожогов тяжесть состояния больных обусловлена болевым синдромом и психоэмоциональным стрессом, которые служат пусковым механизмом нейроэндокринного ответа, проявляющегося выбросом гормонов коры надпочечников и других биологически активных веществ гипофиза. Клинически это выражается спазмом сосудов, повышением общего периферического сопротивления сосудов, централизацией кровообращения, что приводит к тканевой гипоксии pi ацидозу. Кроме того, нарушение функции внешнего дыхания (уменьшение дыхательного объема, жизненной емкости легких) способствует снижению насыщения крови кислородом и оксигенации тканей, накоплению недоокисленных продуктов, респираторному и метаболическому ацидозу.
Примечательно, что в первые часы ожоговой травмы ОЦК несколько возрастает (за счет выброса депонированных эритроцитов), увеличиваются ударный и минутный объемы сердца, которые затем по мере нарастания гиповолемии, начинают снижаться.
Наиболее важной и значимой в патогенезе ожогового шока является гиповолемия, развивающаяся вследствие поражения сосудистой стенки. В результате повышения проницаемости эндотелия происходит переход внутрисосудистой жидкости в интерстициальное пространство. Ведущая роль в увеличении проницаемости сосудистой стенки принадлежит вазоактивным аминам (гистамин), кининовой системе (брадикинин), фракции СЗ комплемента, кислородным радикалам, перекисному окислению липидов, эйкосаноидам (тромбоксан А2, простациклин, простагландин Е2). Повышение осмотического давления, обусловленное увеличением концентрации ионов натрия в области ожога усиливает ток жидкости в обожженные ткани и увеличивает отек.
Выход из сосудистого русла белка (в основном альбумина) приводит к росту онкотического давления в иитерстиции, что способствует еще более активному поступлению воды из сосудов.
При тяжелых ожогах вследствие нарушения проницаемости мембран ионы натрия из внеклеточного пространства переходят в клепш и влекут за собой воду, вызывая внутриклеточный отек, особенно опасный, когда он локализуется в головном мозге.
Развивающаяся в течение 6-8 часов гиповолемия становится причиной гемодинамических расстройств в виде централизации кровообращения. Одновременно нарастающие реологические (увеличение вязкости) и коагулопагаческие (лнперкоагуляция) изменения в крови приводят к еще более глубоким нарушениям микроциркуляции, проявляющимся некрозами в области ожога, стрессовыми язвами желудочно-кишечного тракта, почечно-печеночной недостаточностью и др.
Клиника ожогового шока.
Ожоговый шок подразделяется на четыре степени тяжести, которым соответствует различная выраженность клинических признаков. В отличие от травматического, при ожоговом шоке артериальное давление не имеет определяющего значения. Ведущими клиническими симптомами ожогового шока являются олигоанурия, гипотермия, гемоконцентрация, позднее - гипотензия. Клиника ожогового шока представлена в таблице.

Патогенез ожоговой болезни
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лечение ожогового шока. Интенсивная терапия ожогового шока.
При поступлении больного с ожоговым шоком в отделение интенсивной терапии необходимо немедленно обеспечить проходимость верхних дыхательных путей (постановка воздуховода, интубация трахеи) и выполнить правило трех катетеров (катетеризация центральной вены, мочевого пузыря и введения зонда в желудок).
Аналгезия.
Для лечения болевого синдрома у больных с ожоговым шоком целесообразно использовать такие аналгетики, как стадол (по 0,08 мг/кг 3 раза в сутки), нубаин (0,3 мг/кг 3 раза в сутки), обладающие минимальным влиянием на показатели гемодинамики и дыхания. В случае нахождения больного на ИВЛ допустимо введение морфина.
Наркотические аналгетики следует сочетать с нейролептиками (дроперидол), транквилизаторами (диазепам, дормикум), оксибутиратом натрия, центральными адреномиметиками (клофелин). Клофелин, вводимый в первые часы интенсивной терапии ожогового шока в дозе 0,4 мгк/кг • ч, наряду с потенцированием действия наркотиков приводит к снижению чрезмерной активности симпато-адреналовой системы, уменьшению функциональной нагрузки на сердце, снижает потребление кислорода.
Антистрессорный и антигипоксический эффекты достигаются использованием синтетического энкефалина даларгина в дозе 1-2 мг внутривенно.
Адаптоген милдронат, используемый в дозе 7 мг/кг, устраняет спазм сосудов, вызываемый адреналином и ангиотензином, стабилизирует клеточные мембраны, оказывает кардиопротекторное и антиаритмическое действие.
Коррекция гиповолемии.
При ожоговом шоке 1-2 степени и сохранении функции ЖКТ допустимо применение оральной регидратации, путем введения жидкости, в частности через зонд.
Для расчета объема инфузионной терапии существует большое количество формул. Ниже приводятся некоторые наиболее распространенные формулы.
Формула A. J. Evans (1952).
Объем инфузии в 1-е сутки.
V 1-е сутки, МЛ = 2 - (% • МТ) + 2000
Из них: Объем коллоидных растворов = % • МТ
Объем кристаллоидных растворов = % • МТ
2000 мл - объем 5% раствора глюкозы (для покрытия потерь с исправлением)
% - площадь ожога в процентах
МТ - масса тела больного (кг)
2/3 суточного объема жидкости вводится в первые 8 часов, 1/3 в течение оставшихся 16 часов.
При поражении более 50% площади тела расчетная величина не должна превышать потребности для 50%.
Объем инфузии на вторые сутки.
V 2-е сутки, мл = 1/2 объема, введенного в 1-е сутки Формула С. А. Моуег (1967) или диета Паркленда. Объем инфузии в 1-е сутки.
V 1-е сутки, МЛ = 4 • (% • МТ)
В этой формуле в качестве инфузионных средств используется только раствор Рингера, подщелоченный лактатом натрия до рН 8,2.
V 2-е сутки, мл = 1/2 объема, введенного в 1-е сутки Формула F. D. Moore (1970).
В первые 48 часов объем инфузии, включающий коллоидные и кристаллоидные растворы составляет 10% массы тела больного, причем 1/2 объема вводится в первые 12 часов, 1/4 объема - в следующие 12 часов, 1/4 объема - в следующие 24 часа. В 1-е сутки к объему вводимого раствора добавляют 2500 мл 5% раствора глюкозы.
Формула Phillips ("Двойной ноль").
В первые 8 часов объем инфузии включает коллоидные pi кристаллоидные растворы в соотношении 1:1 и 1000 5% раствора глюкозы и определяется путем добавления двух нолей к площади ожога. Такой же объем переливается в последующие 16 часов.
Формула D. С. Darrow для детей (1964).
Объем инфузии в 1-е сутки.
V 1-е сутки, мл = Объем физиологических потребностей, мл + Замещение потерь, мл
Объем замещения потерь, мл = % • МТ • 2
1/3 объема в 1-е сутки составляет кровь (10 мл/кг) и свежезамороженная плазма, 2/3 - раствор Рингера. В первые 8 часов вводится 1/2 суточного объема растворов, оставшаяся часть - в течение 16 часов. При площади ожога менее 20% гемотрансфузия не производится.
Объем инфузии на вторые сутки составляет 1/2 объема первых суток.
Инфузионная терапия при ожоговом шоке имеет целью наряду с устранением гиповолемии коррекцию содержания натрия, который в больших количествах покидает сосудистое русло (0,5-0,6 ммоль на 1% ожога/кг массы тела). Поэтому при нормотонии инфузию начинают с раствора Рингера или изотонического раствора хлорида натрия. При гипотензии терапию начинают с коллоидных растворов (полиглюкин), а затем после стабилизации гемодинамики используют кристаллоиды.
Белковые растворы (предпочтительно свежезамороженную плазму) целесообразно вводить через 12-16 часов после начала инфузной терапии. Растворы альбумина должны применяться после уменьшения проницаемости сосудистой стенки и прекращения нарастания отека в зоне ожога. Скорость инфузии белковых препаратов - 1-2 мл/кг • ч.
Для улучшения реологии крови реополиглюкин (400-800 мл) вводится со скоростью 2 мл/кг • ч, гепарин - в дозе 20000 Ед в сутки.
При гипотензии рефрактерной к инфузионной терапии следует использовать инотрогшую поддержку (допамин 5-15 мкг/кг-мин).
Критерии выхода больного из ожогового шока.
1. Стабилизация гемодинамики (нормализация артериального давления, пульса, положительные значения ЦВД).
2. Темп диуреза 50 мл/ч pi более.
3. Симптом бледного пятна менее 1 секунды.
4. Повышение температуры тела не менее, чем на 1 °С от нормы.
Читайте также:

