Гемодез при атопическом дерматите
Обновлено: 03.05.2024
Ключевые слова: Эритродермия – псориаз – лимфома – атопический дерматит – болезнь Девержи – экзема – тигазон – метотрексат – дезинтоксикация – кортикостероиды – антимедиаторные препараты – фототерапия – гормонополихимиотерапия.
В статье преставлены методы лечения эритродермий различной этиологии – псориатической, экзематозной, атопической эритродермии Хилла, болезни Девержи, а также эритродермий, возникающих при разных вариантах грибовидного микоза.
Key words: Eryhthroderma - psoriasis - lymphoma - atopic dermatitis - Devergie disease - eczema - tigason - methotrexate - disintoxication - corticosteroids - antimediatory agents - phototherapy - hormonal polychemotherapy.
The paper provides treatments for erythroderma of various etiology (psoriatic, eczematous, atopic, Hill's erythrodermas, Devergie disease, as well as those occurring in various types of mycosis fungoidea).
М.М. Резникова, заведующая мужским кожным отделением городской
клинической кожно-венерологической больницы № 14 им. В.Г. Короленко
M.M.Reznikova, Head, Male Skin Department, V.G.Korolenko State Clinical Dermatovenereological Hospital No. 14
Э ритродермией называют универсальное воспалительное поражение кожного покрова. Такое состояние может возникать при тяжелом течении многих дерматозов: псориаза, экземы, токсидермии, атопического дерматита, болезни Девержи, лимфом. Эритродермия любой этиологии приводит к развитию тяжелой интоксикации. Больные жалуются на болезненность и жжение кожи, зуд, чувство напряженности всего кожного покрова. Возникают тяжелые системные симптомы: недомогание, слабость, ознобы, лихорадка. Эритродермии представляют значительные сложности для врача в плане диагностики и в еще большей степени в отношении терапии. Для установления диагноза при эритродермии очень важны данные анамнеза, детальный анализ клинической картины поражения кожи, высыпных элементов. Необходимо лабораторное обследование для установления степени активности процесса и тяжести эндогенной интоксикации. Часто бывает нужна диагностическая биопсия кожи. Наличие эритродермии при таких заболеваниях, как псориаз, атопический дерматит, болезнь Девержи, делает прогноз дальнейшего течения заболевания у данных больных неблагоприятным – при очередном обострении, как правило, вновь развивается универсальное поражение кожи. Развитию эритродермии способствуют различные пищевые и лекарственные интоксикации и очень часто неадекватные методы лечения, в том числе витаминотерапия в остром периоде заболевания, некоторые антибиотики, кардиологические средства и т. д.
Для нашего отделения особенно актуальна проблема псориатической эритродермии. Больные псориатической эритродермией составляют около 11% от всех поступающих больных псориазом. Мы начинаем лечение с дезинтоксикационной терапии. Проводятся внутривенные капельные вливания гемодеза по 200 – 400 мл, 5% раствора глюкозы, реополиглюкина – всего по 7 – 10 инфузий. Активно снимает интоксикацию 30% раствор тиосульфата натрия – 10 мл внутривенно по 10 вливаний на курс. При выраженном токсидермическом компоненте, часто сопровождающем псориатическую эритродермию, назначаем на короткое время глюкокортикоиды внутримышечно, чаще дексаметазон по 4 – 8 мг 1 раз в день, 3 – 5 инъекций.
После снятия выраженной интоксикации и островоспалительных явлений мы переходим к следующему этапу лечения эритродермии. Больным старше 18 лет с нормальными биохимическими показателями сыворотки крови, без признаков катаракты можно назначать общую фотохимиотерапию 4 раза в неделю, всего 20 – 25 сеансов. При хорошей переносимости мы наблюдаем постепенное разрешение диффузного псориатического инфильтрата, гиперемии кожи, сменяющейся буровато-коричневой пигментацией. При проведении PUVA-терапии можно обходиться без наружнего лечения, этот метод удобен для амбулаторного долечивания. Сочетание PUVA-терапии с эссенциале позволяет сократить количество сеансов PUVA до 14, при этом достигается полное разрешение дерматоза. Эссенциале начинаем вводить внутривенно по 5 мл за один день до начала фотохимиотерапии, на курс 20 вливаний, одновременно назначаем эссенциале внутрь по 2 капсулы 3 раза в день в течение месяца. Активно происходит разрешение эритродермии при применении метода Re-PUVA (тигазон в сочетании с PUVA-терапией). Использование одного тигазона не позволяет добиться полного разрешения псориатической эритродермии; мы назначаем 75 – 50 мг тигазона в сутки за 2 нед до начала фотохимиотерапии. После присоединения PUVA-терапии суточную дозу тигазона уменьшаем на S дозы. Re-PUVA позволяет уменьшить курсовую дозу тигазона и количество сеансов PUVA-терапии.
Из других методов лечения псориатической эритродермии мы используем метотрексат. Его мы обычно назначаем больным среднего и пожилого возраста, не страдающим хроническими воспалительными заболеваниями. Эффективна и хорошо переносится щадящая методика проф. Вайнштейна: метотрексат назначаем внутрь по 5 мг на прием через 12 ч в три приема, перерыв в лечении 5 дней. Обычно мы проводим 5 – 7 таких туров с последующим поддерживающим лечением очень малыми дозами метотрексата. Можно проводить 5-дневную терапию – метотрексат по 2,5 мг в два приема через 12 ч в течение 5 дней с последующим 3-дневным перерывом, таких туров проводится около 5.
Банальная терапия, применяемая нами при вульгарном псориазе, обычно не дает разрешения псориатической эритродермии. Наружно при псориатической эритродермии применяем 0,5% или 1% салициловую мазь, вазелин или крем Унны с добавлением фторированных кортикостероидных мазей (синалар, флуцинар, лоринден А, фторокорт, дипросалик или белосалик).
Эритродермии, возникающие при экземе или токсидермии, мы лечим однотипно: прежде всего проводится дезинтоксикационная терапия (гемодез внутривенно капельно, 30% раствор тиосульфата натрия внутривенно), десенсибилизирующая терапия – дексаметазон 8 – 4 мг внутримышечно 1 раз в день до 5 инъекций, препараты кальция внутримышечно или внутривенно, гистаминовые H1-блокаторы быстрого действия – клемастин, лоратадин. Назначается строгая гипоаллергенная диета.
Местное лечение: при экзематозной эритродермии – малоконцентрированные противовоспалительные пасты, например 2% борно-нафталановая паста, цинковая паста с добавлением стероидных мазей (преднизолоновая мазь, локоид, элоком). Пасты назначаем на несколько дней, до стихания островоспалительного процесса – уменьшения гиперемии, отечности, прекращения везикуляции и мокнутия (с этой целью поверх пасты накладываем примочки с 2% раствором борной кислоты, 0,05% раствором хлоргексидина). Затем пользуемся пастами пополам с кремом Унны или 0,5% дексаметазоновым кремом.
При токсидермии мы используем индифферентные наружные перпараты: кремы или масляную болтушку.
Лечение атопической эритродермии Хилла целесообразно начинать с проведения дезинтоксикационной терапии. Одновременно назначаем два антимедиаторных препарата – кетотифен по 1 мг 2 раза в день на 1 – 1,5 мес и антигистаминный препарат быстрого действия (клемастин, лоратодин) на 7 – 10 дней. По стихании островоспалительных проявлений и снятии интоксикации возможно назначение курса гистаглобулина по следующей схеме – в разовой дозе от 0,5 до 2 мл подкожно 2 раза в неделю, всего 6 инъекций.
При выраженной инфильтрации и лихенизации кожи можно назначать селективную фототерапию или PUVA-терапию. Наружно назначаем кремы, на очень инфильтрированные участки кожи – противовоспалительные пасты (нафталановые, дегтярные, пасты АСД) пополам с кремом.
Болезнь Девержи часто протекает по типу эритродермии. Заболевание крайне трудно поддается лечению. Лучший эффект мы получили при применении роаккутана и ретинола пальмитата.
Перед началом лечения больные проходят осмотр у терапевта, невропатолога, им проводят биохимическое исследование сыворотки крови (b-липопротеиды, триглицериды). При отсутствии противопоказаний мы назначаем роаккутан в суточной дозе 40 мг на 1 – 1,5 мес, затем 20 мг в сутки на 1 – 1,5 мес. В последующем рекомендуем прием роаккутана по 20 мг через день в течение месяца, наружно – 0,5% или 1% салициловый вазелин или крем. Аналогично роаккутану действует при болезни Девержи ретинолола пальмитат. Этот препарат мы назначаем в суточной дозе 200 000 ЕД (в капсулах или растворе) на 1 – 2 мес. При достижении улучшения суточная дозу уменьшаем до 100 000 ЕД на 1 – 2 мес, после чего назначем прием препарата через день. В целом лечение длится не более 4 мес.
В наше отделение госпитализируют больных с лимфомами низкой степени злокачественности. В основном это эпидермотропные Т-лимфомы: грибовидный микоз и его варианты.
Часть этих больных страдали классической формой грибовидного микоза (Алибера – Базена) в I (эритродермической) стадии, часть – эритродермической формой грибовидного микоза (Бенье – Аллопо).
При I стадии грибовидного микоза хороший эффект дает монохимиотерапия отечественным противоопухолевым препаратом проспидином. Проспидин назначаем по 100 мг внутримышечно ежедневно, на курс 3 г. На начальных стадиях лимфом проспидин высокоэффективен. Также при I стадии грибовидного микоза, если при гистологическом исследовании патологический инфильтрат выявляется в верхней части дермы, мы применяем фотохимиотерапию 3 раза в неделю в течение 2 – 3 мес или метод Re-PUVA. При лечении эритродермической формы грибовидного микоза мы применяем гормонополихимиотерапию по методике СОР, чаще в непрерывном варианте: циклофосфан по 200 мг внутримышечно или внутривенно, всего 30 инъекций; винкристин из расчета 1,4 мг на 1 м2 внутривенно 1 раз в неделю, всего 4–5 вливаний (циклофосфан и винкристин в один день не применяют); преднизолон 30 мг внутрь ежедневно.
Наряду с цитостатическими препаратами мы назначаем отечественный препарат лейкинферон – комплекс цитокинов I фазы иммунного ответа. Препарат назначаем по 10 000 МЕ внутримышечно 2 раза в неделю, всего 10 инъекций, заканчиваем его курс за 1 – 2 дня до окончания химиотерапии. Лейкинферон значительно облегчает переносимость лечения, удлиняет клинико-лабораторную ремиссию.
Гормонополихимиотерапия проводится через 2 мес.
Таковы наши методы лечения эритродермий различной этиологии.
Рекомендуемая литература по данной проблеме может быть получена в редакции “Русского медицинского журнала”.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.

Атопический дерматит — это хроническое воспалительное заболевание кожи, которое проявляется зудящими красными пятнами, сыпью, шелушением и сухостью. Это заболевание диагностируется у 30% детей и у 10% взрослых. Однако, зачастую атопическому дерматиту не уделяется должного внимания, и некорректное лечение этой болезни может замедлять наступление ремиссии и ухудшать общий уровень здоровья. О 5 самых распространенных ошибках в тактике лечения рассказывает дерматолог Анна Трушина.
Ошибка №1. Излишняя диагностика, направленная на выявление «некожных» причин.
Причины развития атопического дерматита кроются в генетически обусловленных особенностях:
1. Со стороны кожи — связаны с нарушением барьерной функции.
2. Со стороны иммунной системы. В ответ на проникновение раздражителей и аллергенов через нарушенный кожный барьер формируется воспаление.
Ошибка №2. Поиск причинного аллергена.
Атопический дерматит не является аллергическим заболеванием по своей природе. Однако, аллергические реакции могут сочетаться с атопическим дерматитом, как сопутствующее заболевание. Так происходит примерно у 20-30% пациентов.
Поэтому сам по себе атопический дерматит не является поводом для сдачи дорогостоящих панелей на специфические аллергены, а анализ должен сдаваться только при подозрении на конкретную аллергическую реакцию у части пациентов.
Ошибка №3. Соблюдение необоснованной диеты.
Часто атопический дерматит становится поводом для назначения строгой “гипоаллергенной” диеты. Детский рацион становится однообразным и скучным. Однако, такие пищевые ограничения не обоснованы с научной точки зрения и не приносят желаемого результата, даже если параллельно есть аллергия.
Помимо отсутствия эффекта, строгая диета способна нанести вред организму. Она приводит к дефициту важных нутриентов, минералов и витаминов, что может негативно сказаться на общем состоянии здоровья ребенка. Поэтому детям с атопическим дерматитом нужно питаться разнообразно и сбалансированно. Из рациона исключаются только те продукты, роль которых четко доказана с обострением патологического процесса. Аналогичные правила применимы и к питанию мамы, если малыш находится на грудном вскармливании.
Ошибка №4. Нерациональный уход за кожей.
Основа лечения атопического дерматита это восстановление барьерной функции кожи и устранение воспаления. Поэтому назначаются такие средства, которые помогают УВЛАЖНИТЬ и смягчить кожный покров и удержать влагу внутри него, и тем самым улучшить защитные свойства кожи. В комплексе используются также мероприятия, которые уменьшают вероятность развития воспалительного процесса, т.е. ограничивается контакт кожи с потенциальными агрессорами из внешней среды.
Чтобы реализовать перечисленные выше цели, требуется тщательный и бережный уход за кожей ребенка-атопика с использованием ЭМОЛЕНТОВ. Это специальные средства, лосьоны, кремы, бальзамы, которые при нанесении на кожу смягчают и увлажняют ее, способствуют заполнению межклеточных пространств в коже, восстанавливая ее барьерные свойства.
Важно понимать, что использования простых детских кремов 1-2 раза в день может быть недостаточно. Для правильного ухода требуется нанесение специальных эмолентов в достаточном объеме. Они распределяются толстым (!) слоем как на проблемные, так и на визуально неизмененные участки кожи. При этом, кратность нанесения напрямую зависит от состояния кожи. Требуется использовать эмоленты столько раз в течение дня, чтобы весь день наощупь кожа оставалось гладкой, мягкой и без шелушения.
Ошибка №5. Отказ от «гормонов».
При атопическом дерматите внутри кожи происходит воспалительный процесс (само слово “дерматит” в дословном переводе на русский означает воспаление кожи). Именно поэтому в период обострения используются противовоспалительные наружные средства, которые позволяют остановить воспаление. К таким средствам относят наружные глюкокортикостероиды. Однако многие родители отказываются от этих «гормонов» из-за стероидофобии (боязни использования стероидов).
Топические (т.е. используемые наружно: лосьоны, эмульсии, мази, кремы) кортикостероиды на протяжении не одного десятилетия используются в лечении атопического дерматита. За это время они продемонстрировали высокую эффективность и высокий профиль безопасности.
Если же родители не используют кортикостероиды в тех случаях, когда к этому есть показания, или делают это нерационально (назначают самостоятельно без учета степени и формы кожного воспаления, самостоятельно отменяют гормон раньше необходимого срока без контроля врача), то это может привести к ухудшению состояния кожи, формированию очагов хронического воспаления и другим местным осложнениям.
Заключение
Дерматолог клиник DocDeti и DocMed Карина Дадашева подготовила статью о фактах и мифах, касающихся атопического дерматита.
Миф 1. Атопический дерматит – редкое заболевание.
Факт: АтД одно из часто встречающихся кожных заболеваний. Около 20% детей сталкиваются с ним, но к счастью, у многих высыпания проходят после наступления трехлетнего возраста. Часть детей не перерастает заболевание и оно переходит во взрослый возраст. В нашей стране примерно от 1 до 3% взрослых с атопическим дерматитом.
Миф 2. Это обычные кожные высыпания.
Факт: АтД является заболеванием кожи, для которого характерна определённая сыпь и зуд, наружные раздражающие факторы ухудшают течение заболевания, а из-за воспалений на коже, она становится подверженной проникновению аллергенов и развитию сенсибилизации у некоторых детей (не у всех).
Миф 3. АтД возникает из ниоткуда.
Факт: склонность к заболеванию передаётся по наследству. Если члены семьи страдают бронхиальной астмой, аллергическим ринитом или атопическим дерматитом, то и ребёнок склонен к этому заболеванию с высокой долей вероятности.
Миф 4. Заболевание пройдёт, если исключить какой-то один провоцирующий фактор.
Факт: заболевание носит хронический характер. Причинами возникновения является совокупность факторов: окружающая среда (сухой воздух, сырой климат, загрязнение воздуха, одежда с содержанием шерсти, пассивное курение), образ жизни (повышенное потоотделение, аллергены, стрессы, заболевания, курение). Необходимо работать над факторами в комплексе, а не по отдельности.
Как лечить атопический дерматит?
Из-за того, что заболевание является хроническим, то нарушается кожный барьер, но возможно достичь стабильной и длительной ремиссии, не смотря на среднетяжёлую или тяжелую степень заболевания.
Немаловажно использование эмолентов-средств, восстанавливающих барьер кожи и увлажняющих её.
1. Пользоваться эмолентами постоянно
2. Исключить провоцирующие факторы
3. Если есть участки воспаления, то наносить на них специальные средства: топические кортикостероиды и ингибиторы кальциневрина по назначению врача.
Помните о том, что лечение подбирает и назначает врач и оно носит индивидуальный характер для каждого пациента.
Для цитирования: Ревякина В.А. Современные аспекты терапии атопического дерматита у детей. РМЖ. 1999;11:516.
Среди аллергических заболеваний кожи у детей атопический дерматит (АД) занимает одно из ведущих мест. Распространенность этого заболевания, по данным эпидемиологических исследований, колеблется от 17-25% [1, 4]. Проблема АД чрезвычайно важна для педиатрии. Начинаясь в раннем детском возрасте, АД приобретает упорное, непрерывно-рецидивирующее течение, и наблюдается практически во всех возрастных периодах. Отмечена тенденция к формированию тяжелых, резистентных к терапии форм заболевания, снижению социальной адаптации и развитию инвалидизации ребенка [4].
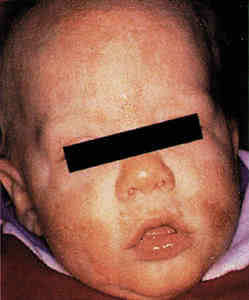
Дебют атопического дерматита.
Кожа является органом с многообразными функциями и сложными метаболическими процессами, обуславливающими связь внутренних органов с внешней средой, и выполняет важную роль в поддержании иммунного статуса организма. Согласно современным данным патогенетическую основу АД составляет аллергическое воспаление и гиперреактивность кожи, нарушающие естественную реакцию на воздействие различных внешних и внутренних факторов. Ключевую роль в механизмах развития АД играют IgE-опосредуемые реакции, обусловленные генетически детерминированной дисфункцией Т-лимфоцитов (хэлперов 2 типа) и рядом цитокинов, являющихся основными регуляторами синтеза иммуноглобулина Е [5, 6].
Развитие АД у детей тесно связано с воздействием различных аллергенов, причем у детей первых лет жизни ведущую роль играют пищевые аллергены (коровье молоко, яйцо, рыба, злаковые, овощи и фрукты оранжевой или красной окраски). С возрастом роль пищевой аллергии в развитии АД уменьшается и доминирующее значение приобретают такие ингаляционные аллергены, как домашняя пыль, пыльца растений, грибковые и эпидермальные аллергены.
Среди факторов, предрасполагающих к развитию АД у детей раннего возраста, следует отнести нарушение процессов пищеварения и всасывания из-за транзиторной ферментативной недостаточности, дискинезии билиарного и желудочно-кишечного тракта, перенесенного вирусного гепатита, нарушения микрофлоры кишечника, заражения гельминтами и простейшими (лямблиоз, энтеробиоз, описторхоз).
Современная терапия АД является патогенетической и включает проведение элиминационных мероприятий, медикаментозного лечения, наружной терапии, физиотерапии и санаторно-курортного лечения. Терапия должна быть строго индивидуальной, учитывать клиническую форму, стадию и период болезни, сопутствующие патологические состояния и осложнения.
Элиминационные мероприятия
Среди элиминационных мероприятий у детей раннего возраста ведущее место занимает исключение пищевых аллергенов с назначением специализированных диет, эффективность которых зависит от полноты выявления и исключения из рациона питания всех причинно-значимых продуктов [7]. Непременным условием является их замена равноценными по питательной ценности и калоражу пищевыми продуктами, обеспечивающими максимальное удовлетворение возрастных физиологических потребностей детей в основных пищевых веществах и энергии.
Специализированные диеты при АД обладают не только диагностическими и лечебными возможностями, но имеют определенную профилактическую направленность.
В начале обследования ребенка до получения результатов специфической диагностики используется эмпирическая диета. Она предусматривает исключение из питания подозреваемых (по данным анамнеза и клиническим проявлениям) пищевых аллергенов, а также продуктов, обладающих высокой аллергизирующей способностью (яйца, рыба, икра, морские продукты, грибы, орехи, мед, морковь, малина, клубника, черная и красная смородина, цитрусовые, шоколад, помидоры). Необходимым условием является также исключение мясных бульонов, острых и сильно соленых блюд, пряностей, маринадов, кофе, какао, консервированных продуктов. Затем устраняются из пищевого рациона вещества, выявленные в ходе специфического аллергологического обследования.
При развитии пищевой аллергии у ребенка, находящегося на естественном вскармливании, кормящей матери назначается специальная гипоаллергенная диета, предусматривающая исключение высокоаллергенных пищевых продуктов, а также продуктов, обладающих раздражающим действием на слизистую оболочку желудочно-кишечного тракта. Молочные продукты даются только в виде кисломолочных изделий, сметаны и неострого сыра. Гипоаллергенную диету кормящим матерям назначают на весь период кормления ребенка грудью [7]. Аналогичные диеты применяют у беременных женщин, страдающих аллергическими заболеваниями, особенно в течение последнего триместра беременности.
При аллергии к белкам коровьего молока назначают безмолочные диеты. У детей со слабо выраженной сенсибилизацией к этим белкам исключают цельное коровье молоко, пресные молочные смеси и творог. Таких детей переводят на такие адаптированные кисломолочные смеси, как (АГУ-1), (АГУ-2), ацидофильная смесь, (Бифилин) или гипоаллергенные смеси с частично гидролизованным белковым компонентом - (Хипп-ГА), (Хумана ГА), (Фрисопеп). У детей второго полугодия жизни можно назначать неадаптированные кисломолочные продукты - кефир, биокефир, (Биолакт), (Ацидолакт), а также продукты из сухого коровьего молока или молочных смесей, заквашенных специальными заквасками, содержащими бифидобактерии и ацидофильную палочку - (Наринэ), (Ацидофлора).
При выраженной аллергии к белкам коровьего молока (отсутствие положительной клинической динамики при использовании кисломолочных продуктов и выявленные высокие титры IgE или IgG антител к белкам коровьего молока) в качестве заменителя коровьего молока могут назначаться специализированные адаптированные смеси на основе изолята соевого белка, не содержащие молочного протеина и лактозы. К ним относятся - (Нутрилак-соя), (Хумана-СЛ), (Энфамил-соя), (Нутри-соя), (Бона-соя), (Фрисо-соя), (Хайнц-соевая смесь), (Туттели-соя).
Положительный эффект от применения соевых смесей наступает, как правило, через 3-4 нед от начала их использования и при обязательном исключении молочных, кисломолочных продуктов и творога.
При аллергии к белкам коровьего молока и сои, что наблюдается у 15-20% детей, назначают специализированные гипоаллергенные лечебные смеси, приготовленные на основе гидролизатов молочного белка с высокой степенью гидролиза - (Прегестимил), (Нутрамиген), (Алиментум, Пепти-Юниор), (Альфаре), (Пептиди-Туттели). Используют также гидролизаты белков молочной сыворотки с низкой степенью гидролиза белка - (Фрисо-пеп), (Хумна-ГА 1), (Хумана-ГА 2), (Хипп-ГА).
Элиминационные диеты не утрачивают своего значения и у детей старшего возраста. Успешное решение диетотерапии у детей старшего возраста во многом зависит от наличия специализированных продуктов, не уступающих элиминируемым [7]. Важным моментом при составлении диет у детей старшего возраста является исключение таких напитков, как газированные воды, жевательной резинки, которые нередко являются причиной обострения кожного процесса.
Среди других элиминационных мероприятий у детей с АД очень важное значение имеет уменьшение контакта с аллергенами жилищ, домашних животных, пыльцой растений.
Системная терапия
Полиорганность аллергических поражений при АД требует комплексного подхода к терапии этих детей, в связи с чем медикаментозное лечение предусматривает использование лекарственных средств, воздействующих на различные стороны патогенеза этого заболевания [8]. При назначении патогенетической и симптоматической терапии необходимо учитывать период заболевания: острый, подострый и ремиссию (см. схему).
Для купирования острых клинических проявлений АД назначают антигистаминные препараты. Они представлены группой медикаментозных средств, конкурирующих с гистамином на уровне Н1-рецепторов. Связываясь с Н1-рецепторами, эти препараты предупреждают или сводят к минимуму аллергические реакции, блокируя эффекты гистамина . К антигистаминным препаратам относятся средства первого (клемастин, хлоропирамин, ципрогептадин, диметинден, мебгидролин) и второго (терфенадин, астемизол, лоратадин, цетеризин, эбастин) поколения.
Эффективность антигистаминных препаратов первого поколения при лечении АД установлена давно. Их лечебное действие начинается быстро, в течение 15-20 мин, купируя острые проявления аллергии. Они обладают рядом побочных действий: седативным и холинергическим (сонливость, сухость слизистых оболочек, особенно в области глаз, задержка мочи, запоры, тахикардия).
Антигистаминные препараты второго поколения избирательно действуют на периферические Н1-рецепторы, обладают меньшей нейротоксичностью и седативным действием и в последние годы широко используются в терапии острого и подострого периодов АД.
В терапии АД применяются лекарственные средства, действие которых направлено на торможение секреции медиаторов аллергии - кетотифен и кромогликат натрия. Включение кетотифена в лечебный комплекс при АД уже с середины 2-й недели лечения приводит к улучшению общего состояния, аппетита, двигательной активности, уменьшению или исчезновению кожных высыпаний и ослаблению зуда. После 3-месячного применения положительный результат отмечается у большинства детей с экссудативным компонентом воспаления кожи. Длительное лечение кетотифеном - от 6 до 12 мес оправдано у детей с поливалентной аллергией и у больных с частыми обострениями болезни.
Кромогликат натрия - лекарственное средство, непосредственно и специфически воздействующее на слизистую оболочку желудочно-кишечного тракта, механизм действия которого направлен на стабилизацию мембран тучных клеток и предупреждение развития аллергических реакций на уровне слизистой оболочки пищеварительного тракта. Кромогликат натрия назначают прежде всего больным, имеющим гастроинтестинальные проявления пищевой аллергии, и тем, у которых не наблюдается положительного эффекта от проводимой диетотерапии и приема антигистаминных препаратов. Препарат используют, как правило, в подострый период заболевания и продолжают в фазе ремиссии болезни.
Интенсивный зуд, раздражительность, беспокойство, нарушение сна требуют применения препаратов, обладающих седативным эффектом. Некоторые антигистаминные (клемастин, хлоропирамин, диметинден, фенистил) и антисеротониновые (ципрогептадин) препараты обладают противозудным и седативным действием, в связи с чем они продолжают широко использоваться в терапии АД. В некоторых случаях показано применение транквилизаторов (оксазепам, диазепам) и нейролептиков (тиоридазин, хлорпромазин), антидепрессантов (имипрамин, амитриптилин), которые, снижая возбудимость и нормализуя сон, способствуют разрешению патологических изменений на коже. Однако их назначение требует строгих обоснований, учета прежде всего психического статуса больного.
Отчетливая связь между обострениями кожного процесса при АД и нарушениями функционального состояния органов пищеварения требует назначения препаратов, устраняющих гастроэнтерологические расстройства. С этой целью используют различные ферментные и желчегонные препараты, средства, нормализующие моторику желудочно-кишечного тракта. Дисбактериоз кишечника у детей первого года жизни является показанием для целенаправленного воздействия на микрофлору с селективным уничтожением патогенных бактерий и заселением кишечника недостающими представителями флоры (препаратами бифидумбактерий, лактобактерий, колибактерий). Весьма важно общее воздействие на микрофлору с целью создания таких условий в кишечнике, которые были бы неблагоприятны для нежелательных микроорганизмов и благоприятствовали заселению недостающими.
Оправдано использование в комплексной терапии АД витаминных препаратов (b-каротин, витамин А, Е, В6, аскорбиновая кислота), улучшающих межуточный обмен, способствующих повышению адаптационных возможностей организма. Однако применение комплексных поливитаминных препаратов может быть частой причиной обострений АД.
Одним из перспективных направлений терапии АД является фармакологическая коррекция нарушений иммунной системы с применением иммуномодулирующих препаратов, направленных на стимуляцию или угнетение функции клеток, участвующих в иммунном ответе.
Локальная терапия
Общую терапию АД следует проводить в сочетании с наружным лечением. Рациональное использование наружных лекарственных средств с учетом морфологии и стадии заболевания значительно повышает эффективность проводимого лечения и оказывает благоприятное влияние на регресс кожных проявлений аллергии. Используемые при этом лекарственные препараты оказывают не только местное, но и общее воздействие на организм через нервно-рецепторный аппарат, посредством всасывания их через кожу. Исчезновение или уменьшение с помощью местных лекарственных средств кожных проявлений аллергии, а также таких субъективных ощущений, как зуд, боль, жжение, положительно сказывается на общем и психоэмоциональном состоянии ребенка.
В острой стадии АД с явлениями гиперемии, отека, везикулезно-папулезных высыпаний, регионального лимфаденита следует назначать примочки из крепкого настоя чая, коры дуба, 1% раствора танина, 1-3% раствора резорцина, 1-2% водного раствора метиленовой сини, фукорцина (жидкости Кастеллани). Пиогенные высыпания целесообразно тушировать спиртовыми растворами анилиновых красок или с помощью аэрозолей с антибиотиками. На очаги поражения без явлений везикуляции и мокнутия используют кремы, пасты-мази, содержащие серу, деготь, нафталан, противозудные средства.
В настоящее время существует огромный арсенал кортикостероидных препаратов для наружной терапии АД [9, 10], различных по силе противовоспалительного действия. Среди них выделяют 4 класса препаратов (см. врезку). Несмотря на существующую (кортикофобию), местные кортикостероидные препараты продолжают занимать лидирующее положение в наружной терапии АД. В большинстве случаев их назначают тогда, когда традиционная наружная терапия не оказывает положительного эффекта.
Среди современных кортикостероидных препаратов наружного применения особого внимания заслуживают метилпреднизолона ацепонат и мометазон, обладающие выраженной активностью и высокой степенью безопасности. Данные препараты могут быть использованы у детей раннего возраста. Их применяют однократно в сутки, курс лечения составляет не более 14 дней. На современном этапе терапии АД местные кортикостероидные препараты назначают в острый период заболевания, длительностью 5-7 дней, как правило, 1 или 2 раза в сутки.
После купирования острых проявлений на коже применяют пасты или кремы на основе дегтя или нафталана. В ряде случаев для устранения кожного зуда используют мази или гели, содержащие антигистаминные средства (диметинден).
В период ремиссии заболевания применяют кремы, содержащие полиненасыщенные жирные кислоты, витамины, средства, блокирующие выделение медиаторов аллергии тучными клетками.
В комплексе лечебных мероприятий, направленных на оздоровление детей с АД, важное место принадлежит санаторно-курортному лечению. Для реабилитации детей с атопическим дерматитом показано пребывание как в санаториях местного климата, так и на морских курортах (Анапа, Сочи-Мацеста, Евпатория). У детей с хроническим течением АД, имеющих сопутствующую патологию со стороны органов пищеварения, показана реабилитация в санаториях гастроэнтерологического профиля (Пятигорск, Ессентуки, Минеральные Воды).
Залогом успешной терапии АД у детей является комплексное лечение, направленное на коррекцию различных звеньев этого заболевания, а также обеспечение систематического наблюдения у специалистов.
Литература
2. Dotterund L.K., Kvammen B., Boile R., Falk E.S. A survey of atopic diseases among school chidren in Sos-Varangar community: possible effects of subartic climate and industrial polution from Russia. Acta dermatol. Venerol. Scand. 1994; 74:124-8.
3.Neame R / Prevalence of atopic dermatitis in Leicester: a study of methodology and examination of possible ethnic variation. Br. J. of Dermatology 1995; 132: 772-7.
4. Балаболкин И.И. Современная концепция патогенеза и терапии атопического дерматита у детей. Сб. трудов Современные проблемы аллергологии, клинической иммунологии и иммунофармакологии. М., 1998; 113-9.
5. Олисова О.Ю. Значение иммунного статуса в диагностике атопического дерматита. Тез. докл. 7-го Рос. съезда дерматол. и венерол. Казань. 1996; ч.1: 57.
6. Chan S.C., Brown M.A., Willcox T.M., et al., Abnormal IL-4 gene expresion by atopic dermatitis T-lymphocytes is reflected in altered nuclear protein interactions with Il-4 transcriptional regulatory element, J.Invest. Dermatol. 1996; 106 (5): 1131-6.
7.Боровик Т.Э. Медико-биологические основы диетотерапии при пищевой непереносимости у детей раннего возраста: Автореф. дис. д-ра мед.наук. М. 1994.
8. Современные технологии реабилитации детей с аллергодерматозами (Практ. рук-во для врачей) / Под общ.ред. Л.Ф.Казначеевой. Новосибирск. 1999; 112 с.
10. Шахтмейстер И.Я., Шварц Г.Я. Новые лекарственные препараты в дерматологии. М., 1995; 5-21.
Гипоаллергенная питательная смесь на основе соевого белка:
Гипоаллергенная питательная смесь на основе соевого белка:
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.

Атопический дерматит — довольно распространенное явление, ведь в среднем 1 человек из 12 страдает им. Полностью вылечить дерматит невозможно, поэтому лечение обычно сводится к повседневному уходу, поддерживающему состояние ремиссии. Давайте рассмотрим, как ухаживать за дерматитом, чтобы не было рецидивов.
Обращение к врачу
Дерматологические заболевания разнообразны и коварны, и порой без взгляда специалиста и анализов нельзя точно поставить диагноз. Если вы ранее не были у врача, то при появлении красных высыпаний, шелушений или зуда лучше сразу записаться на прием к дерматологу. Не занимайтесь самодиагностикой и уж тем более не назначайте лечение, исходя из диагноза, поставленного самостоятельно. Так, уход при аллергическом дерматите кардинально отличается от лечения псориаза, а внешне эти болезни можно спутать.
Избавляемся от причин атопического дерматита
Сейчас ученые относят атопический дерматит к нервно-аллергическим заболеваниям. Это означает, что течение болезни может быть вызвано и усугублено как аллергенами, так и нервными расстройствами. Соответственно, важная часть ухода при атопическом дерматите состоит из устранения аллергенов и причин нервозов.
Устраняем аллергены
Даже если вы не ярко выраженный аллергик, стоит позаботиться о своем окружении и устранить возможные аллергены. У взрослых часто встречается аллергия на продукты питания: шоколад, цитрусовые, яйца, морепродукты, орехи и ягоды. У детей до трех лет часто встречается непереносимость молочного белка.
Пыль — один из самых распространенных аллергенов. Точнее, не сама пыль, а продукты жизнедеятельности пылевых клещей, которые в ней обитают. Влажная уборка должна стать регулярным ритуалом.
Аллергию также может вызывать бытовая химия. Агрессивные чистящие порошки, средства для мытья посуды, стиральный порошок — все это может провоцировать обострения. Выбирайте наиболее щадящие составы, отдавайте предпочтение специальным детским стиральным порошкам и используйте бытовую химию только в перчатках.
Избавляемся от нервных расстройств
Не стоит недооценивать влияние психологического состояния на здоровье. Именно эмоциональная нагрузка часто приводит к рецидивам атопического дерматита, поэтому уход за кожей включает в себя визиты к психотерапевту.
Уход за кожей при атопическом дерматите
Вторая половина лечения — это устранение симптомов, а именно сухости, зуда, покраснений и боли. Повседневный уход состоит из нежных очищающих средств и интенсивных увлажняющих. Участки, пораженные атопическим дерматитом, нуждаются в деликатных средствах по уходу за кожей. Во время обострения пациентам с дерматитом нужны противовоспалительные препараты. Многие такие средства относятся к гормональным, принимать их нужно только по указанию врача. Дерматолог также может назначить специальные процедуры (обертывания, примочки, аппликации и т.д.).

Уход за кожей лица при дерматите
При поражении кожи лица, необходимо сменить ежедневный уход на более щадящий. Отличным выбором станут гидрофильные масла для умывания — они не сушат кожу, бережно удаляют загрязнения и не вызывают раздражения.

Ванные процедуры
При дерматите лучше сократить длительность любых водных процедур: вместо принятия долгой ванны обойтись быстрым душем. Снизьте температуру воды для умывания — горячая вода быстро лишает кожу влаги. Для людей с дерматитом оптимальной будет температура в 32–35°C.
Постарайтесь избегать агрессивных отшелушивающих средств, жестких мочалок, скрабов. Вместо этого выбирайте мягкие очищающие средства — гели и масла, не содержащие мыла. Сразу после душа нанесите увлажняющий крем, чтобы кожа не теряла влагу. Это особенно важно в зимний период, когда кожу сушит и холодный воздух, и центральное отопление.
У детей уход при атопическом дерматите абсолютно аналогичен. Уделяйте особое внимание выбору средств для увлажнения, ищите гипоаллергенные составы, одобренные детскими дерматологами.
Уход за кожей при себорейном дерматите
Если при атопическом дерматите кожа сохнет и трескается, то при себорейном она начинает лосниться, на ней могут появиться жирные чешуйки. У детей до 3 лет заболевание обычно проявляется на макушке. Уход за кожей при себорейном дерматите в этом случае сводится к использованию специальных шампуней, назначенных дерматологом. Важно купировать зуд, ведь ребенок может расчесать место поражения и случайно занести инфекцию.

При себорейном дерматите используют средства, снижающие воспаление кожи: кератолитики, кортикостероиды, противогрибковые средства. Применять их стоит только по назначению врача. Если себорея стала хронической, дерматолог может назначить прием противогрибковых препаратов внутрь.
Читайте также:

