Гематома под гипсом на ноге что делать
Обновлено: 05.05.2024
Ушиб, растяжение, разрыв или перелом - как понять? Первая помощь
Признаки ушибов, растяжений, вывихов и переломов очень похожи между собой и поэтому многие теряют драгоценное время, пытаясь лечить разрывы связок и переломы в домашних условиях. Между тем, самостоятельно лечить, накладывая повязку или холодный компресс на больное место, можно только те травмы, если есть полная уверенность в том, что у пострадавшего нет перелома, разрыва или вывиха.
Ушибы - наиболее часто встречаемый вид повреждений, который может быть как самостоятельной травмой, так и сопутствующей другим более тяжелым, типа перелома, вывиха, повреждения внутренних органов и т.д. Обычно ушиб является следствием удара, нанесенного тяжелым предметом или падения с высоты. Чаще всего происходят ушибы кожи и подкожной клетчатки, однако встречаются и ушибы внутренних органов. Например, головного мозга, сердца, почек, печени и легких.
Основные симптомы ушиба - боль, припухлость, кровоизлияние в ткани, синяк и нарушение функции. Боль возникает сразу в момент получения травмы и может быть весьма значительной, спустя несколько часов боль стихает. Время появления гематомы на месте ушиба зависит от ее глубины. При ушибе подкожной клетчатки и кожи кровоизлияние происходит сразу, синяк становится виден уже через несколько минут, а при более глубоких кровоизлияниях синяк может появиться лишь на 2-3 сутки.
Нарушение функции при ушибе обычно происходит по мере нарастания отека и гематомы. Способность двигать поврежденной частью тела также теряется постепенно. Например, человек не может сам согнуть поврежденную ногу или руку из-за резкой боли, но если ему это делать помогает другой, то конечность сгибается, хотя это тоже болезненно. Этим ушибы отличаются от переломов и вывихов, при которых двигать травмированной конечностью невозможно сразу, как самостоятельно, так и с помощью другого человека.
Лечить ушибы можно и самостоятельно. Для уменьшения развития отека и гематомы сразу после травмы нужно наложить на поврежденное место холодный компресс и обеспечить ему покой. Можно ушибленное место поместить под холодную проточную воду, забинтовать мокрым полотенцем, приложить лед или бутылку с холодной водой. Для уменьшения движений в область суставов следует наложить давящую повязку, а затем конечность расположить на возвышенном положении.

Растяжения обычно возникают при движениях в суставе, которые несвойственны ему или превышают его физиологический объем. Чаще всего встречаются повреждения связки суставов, например, голеностопного при подворачивании стопы. Признаки растяжений сильно напоминают симптомы ушиба в области сустава: гематома, припухлость и боль. Но нарушение функции при растяжениях выражено ярче, чем при ушибе.
Для лечения растяжения нужно так же, как при ушибах, наложить на больное место холод и давящую повязку. Чтобы ускорить выздоровление, полезно использовать различные противовоспалительные и обезболивающие мази, гели и настойки. Например, диклофенак-гель, фастум-гель, кетопрофен, индовазин и т.д. Все препараты наносятся на место повреждения 2-3 раза в сутки, курс лечения - 10 дней.
Разрывы связок могут быть как самостоятельной травмой, так и сопровождать переломы и вывихи. Наиболее часто разрывы связок происходят в области коленного и голеностопного сустава. При разрывах также возникает сильная боль, отек, гематома и заметное ограничение функции сустава. Если разрыв связок сопровождается кровоизлиянием в полость коленного сустава, он становиться визуально опухшим и горячим на ощупь, а при нажатии на надколенник пальцами там чувствуется "пустота" глубиной 1-2 см, тогда как он должен сразу упираться в кость. Надколенник как бы "плавает" на поверхности жидкости, образовавшийся из излившей в сустав крови.
Разрывы мышц обычно происходят при сильной нагрузке: мощном ударе по сокращенной мышце или воздействии чрезмерной тяжести. При разрыве мышцы сразу же появляется резкая боль, а затем - припухлость и гематома, полная утрата функции. Например, при разрыве четырехглавой мышцы бедра пострадавший не может разогнуть ногу в колене, при разрыве бицепса плеча - ему не удается согнуть руку.
На практике чаще всего встречаются разрыв икроножной мышцы, четырехглавой мышцы бедра и двуглавой мышцы плеча. При неполном разрыве мышцы появляется сильная боль в зоне повреждения и гематома, но функция мышцы частично сохраняться. При полном разрыве на месте травмы появляется "ямка", а функция мышцы полностью отсутствует.
При разрыве сухожилия боль умеренная, в зоне повреждения также отмечается припухлость, а сгибать и разгибать сустав самостоятельно невозможно, хотя пассивные движения сохраняются. Например, при разрыве сухожилия сгибателя пальца, невозможно согнуть палец, но это легко делать, если помогает другой человек или врач.
Переломы - это частичное или полное нарушение целостности кости, возникающие при травмах или заболеваниях, приводящих к нарушению структуры костной ткани. В зависимости от степени повреждения кожных покровов переломы могут быть закрытыми и открытыми. Симптомы перелома - резкая боль в месте повреждения, нарушение функции, отек и гематома. Если перелом открытый, то имеются раны и кровотечение.
Вывод: если у вас нет уверенности в том, что у вас или вашего близкого обычный ушиб или растяжение, накладывайте иммобилизацию по правилам лечения перелома и вызывайте скорую помощь, чтобы врач-травматолог осмотрел место повреждения и поставил точный диагноз.
Видео №1: Неотложная помощь при открытом переломе
Видео №2: Первая и неотложная помощь при закрытом переломе
- Рекомендуем посетить наш раздел с интересными материалами на аналогичные тематики "Травматология"
На сервисе СпросиВрача доступна консультация хирурга по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Ольга, здравствуйте. Спрыгнул неудачно с небольшой высоты, метров с полутора. Прилегает плотно, но вроде не давит.

Кровопотеки(синяки) в области пальцев могут быть по причине распространёния гематомы с зоны перелома голеностопного сустава по клетчатке стопы. Это абсолютно нормальное явление.
Можно наносить троксевазин гель 2р.д для улучшения микроцироциркуляции и рассасывания кровоподтеков.
Гипсовая иммобилизация в среднем 2.5 мес., затем реабилитационный период около1. 5-2мес.

Да, пальца легкими массажными движениями.
Старайтесь держать ногу не вниз, а на возвышении, чтобы не отекала.

Это нормально. Это гематома после перелома пяточной кости расползлась по стопе. Тревожные симптомы: температура, пульсирующая боль.
Муж просидит примерно месяца 3-4. Из них 2,5-3 мес в гипсе, а потом разработка. Перелом пяточной кости в гипсе 2 мес + н\лодыжка немного замедлит сращение - вот и получается такой срок.
Каждый месяц необходимо делать контрольный рентген и менять гипсовую лонгету по мере ее износа. Сейчас нужно будет примерно через неделю поменять, когда спадет отек. Пока лежать и ноге возвышенное положение. Через недельку можно будет потихоньку становиться на костыли.

Здравствуйте , Мария !
Посинение пальца в Вашей ситуации второстепенная проблема , это результат гематомы на месте перелома ! В Вашей ситуации важно быть убежденным , что перелом пяточной кости действительно без смещения , т.к. степень смещения только по рентгену , а тем более только по одному рентгену, а не в динамике тоже , точно определить не всегда удаётся ! Вам на днях должны сделать повторный снимок и если доктора сопоставят оба снимка и уверенно скажут что смещения нет , то продолжите лечение в гипсе , а в случае наличия сомнений правильнее будет сделать КТ для исключения смещения !
Удачи Вам !
Возникнут вопросы, - напишите !
Поздние осложнения гипсовых повязок. Первая ( неотложная ) помощь при поздних осложнениях использования гипсовых повязок.
В процессе иммобилизации конечностей гипсовыми повязками, особенно по поводу открытых и огнестрельных переломов костей, могут наблюдаться осложнения гнойной инфекцией. При этом появляются общие признаки нагноения раны (лихорадка, тахикардия, изменения со стороны крови, ухудшение общего состояния) и местные изменения в виде регионарного лимфаденита и болей в ране пульсирующего характера. На поверхности повязки появляются пятна бурого цвета, от которых исходит неприятный гнилостный запах. Необходимо срочно снять повязку, в последующем — консультация хирурга или травматолога.
Более грозным осложнением, сопровождающим, как правило, огнестрельные ранения, является анаэробная инфекция. Основные признаки при этом — нестерпимые распирающие боли в области раны; повязка становится тесной, выше повязки появляется венозный застой. Общее состояние больного ухудшается, нарастает интоксикация,- появляется тахикардия, повышается температура тела, присоединяются изменения со стороны крови. При появлении признаков анаэробной инфекции повязку немедленно рассекают.
Под гипсовой повязкой может наступить вторичное кровотечение. При этом повязка пропитывается кровью и появляются общие признаки анемии (бледность кожных покровов, холодный липкий пот, слабый частый пульс, головокружение, тошнота, звон в ушах). В таких случаях повязка рассекается и производится остановка кровотечения.
При появлении смещения отломков под гипсовой повязкой могут возникнуть боли в зоне перелома, повязка становится тесной, могут присоединиться признаки сдавления конечности. Для уточнения характера смещения производится рентгенография, после чего повязка рассекается и смещение отломков устраняется.
Если ограниченный участок конечности или туловища подвергается постоянному давлению, то в результате местного расстройства кровообращения возникает пролежень. Данное осложнение развивается, чаще всего, вследствие плохого моделирования повязки, при этом пролежни возникают обычно в области костных выступов. Причиной местного давления на ткани могут быть неровности на внутренней поверхности повязки в результате нарушения методики ее наложения (давление пальцами, некачественное разглаживание лангет).
Наконец, местные расстройства питания тканей могут явиться следствием попадания под повязку крошек гипса, а также давления на ткани свалявшихся комков ватной прокладки.
Гипсовая повязка на всем протяжении должна достаточно плотно прилегать к поверхности конечности. При несоблюдении этого условия на отдельных участках повязка может начать перемещаться. При*этом на конечности образуются потертости, пузыри, содержащие серозную жидкость, иногда с геморрагической примесью. При несвоевременном обнаружении пузыри прорываются, и их содержимое опорожняется под повязку. Больные при этом обычно предъявляют жалобы на ощущение мокнутия под повязкой.
Чрезвычайно редко наблюдается аллергическая реакция на гипс, которая проявляется зудом, покраснением кожи, иногда экземоподобным дерматитом. В подобной ситуации, особенно если имеются указания на аллергические проявления в анамнезе, гипсовую повязку необходимо накладывать только поверх прокладки из трикотажного трубчатого бинта.
Тщательное соблюдение методик наложения гипсовых повязок, постоянный контроль за больными со стороны персонала и внимательное отношение к их жалобам являются надежной профилактикой осложнений при лечении повреждений с помощью гипсовых повязок.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Возможные осложнения при применении гипсовых повязок условно можно подразделить на ранние и поздние. К ранним осложнениям, возникающим в первые 24—48 ч, относится сдавление конечности. Все прочие осложнения можно отнести к разделу поздних осложнений.
Ранние осложнения гипсовых повязок.
Причиной сдавливания конечности обычно служит увеличение ее объема вследствие отека мягких тканей, который сопровождает как повреждения, так и воспалительные процессы.
Если признаков сдавливания конечности в повязке нет, то исходные боли в области повреждения довольно быстро стихают или заметно уменьшаются; пальцы, периферические отделы которых для контроля не закрывают повязкой, на ощупь должны быть теплыми, подвижными, кожные покровы иметь нормальную окраску при сохраненной чувствительности.
При сдавлении артерий появляется онемение во всей конечности, пальцы становятся холодными, бледными; пульс на периферических артериях пропадает или становится очень слабого наполнения и напряжения, исчезает кожная чувствительность.
При сдавлении вен пальцы становятся отечными, малоподвижными, кожные покровы приобретают синюшный оттенок, во всей конечности появляются боли.
При сдавлении нервных стволов исчезает подвижность пальцев, цвет кожных покровов при этом не меняется. Чаще других сдавливанию подвергается локтевой нерв в зоне локтевого сустава и малоберцовый нерв в области головки малоберцовой кости.
Неотложная помощь при ранних осложнениях использования гипсовых повязок. При появлении вышеуказанных симптомов необходимо немедленно устранить сдавливание конечности. Если конечность фиксирована циркулярной повязкой, то последнюю следует рассечь на всем протяжении и края ее развести щипцами. При иммобилизации лангетной повязкой следует рассечь мягкие бинты и щипцами или вручную развести края лонгеты. После указанных манипуляций признаки нарушения кровообращения в конечности быстро исчезают. После снятия гипсовой повязки необходима срочная консультация травматолога или хирурга.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Врач онколог, маммолог, хирург Алексей Галкин. Стаж 18+ лет. Принимает в Университетской клинике. Стоимость приема от 2000 руб.
- Запись опубликована: 09.10.2020
- Reading time: 4 минут чтения
Травмы груди встречаются очень часто. Получить их очень легко при занятиях спортом, поездках в транспорте, даже дома. Ткань груди довольно чувствительна, и нередко кажущаяся незначительной травма приводит к повреждению – ушибу и/или гематоме.
Важно не игнорировать их, а своевременно обратиться к маммологу, поскольку ушибы могут сопровождаться развитием серьезных осложнений (воспалением, нагноением, некрозом тканей груди).
Что понимают под травмой грудных желез
Различают следующие виды повреждений молочных желез, полученных в результате травмы:
- Закрытые. К ним относят ушиб, гематому грудных желез;
- Открытые. Это раны различного характера (резаные, полученные в результате ожога, укуса, колотые);
- Изолированные;
- Комбинированные (сочетанные). Такие повреждения сочетаются с серьезными травмами грудной клетки, например, с переломом и/или ушибом грудины, ребер, с пневмотораксом (скоплением в плевральной полости воздуха), с гемотораксом (наличием в ней крови).
Травма почти всегда вызывает внутреннее кровотечение, повреждение ткани груди или их сочетанию. Наиболее часто встречаются ушиб и гематома груди.
Под ушибом грудных желез понимают повреждение тканей груди травматического характера закрытое, когда значительного нарушения их структуры нет.
Гематома образуется в результате внутреннего кровотечения, которое может быть:
- легким – это простой синяк;
- серьезным, что приведет к значительной гематоме , большому скоплению сгустков крови, которая собирается за пределами кровеносных сосудов. По сути, гематома – это просто более крупный ограниченный синяк, сопровождающийся разрывом сосудов.
Распространенность травматических повреждений грудных желез составляет около 2-3% от всех маммологических заболеваний. Но, это просто статистика. На самом деле, травма груди встречается гораздо чаще. В быту, на производстве или во время занятий спортом получить травму груди очень легко. Просто женщина не всегда придает значение возможным повреждениям и не всегда может их вспомнить.
После травмы груди пациентов обычно отправляют на диагностическую визуализацию груди, чтобы оценить изменения в молочной железе, замеченные либо самим пациентом, либо маммологом.
Причины травм груди
Закрытые травмы (ушиб, гематома). В большинстве случаев, такие повреждения развиваются в результате:
- Бытовых травм, полученных при уборке, работе в огороде, игр с животными, детьми;
- Несчастных случаев в транспорте, например, в метро, в автомобиле. Травма также может быть результатом автомобильной аварии. Ремни безопасности спасают жизни, но они также значительно увеличивают количество травм грудной железы. Срабатывание подушки безопасности также может вызвать травму груди;
- Занятий спортом (удар мячом, падение).
Открытые повреждения груди. Возникают в результате неосторожного обращения с острыми предметами, из-за укусов животных, покушений и т. д. Все открытые повреждения молочных желез (даже незначительные царапины домашних питомцев) потенциально достаточно опасны, поскольку часто развивается бактериальное инфицирование раны. Причем лечить их не всегда легко. Инфекция может быть анаэробная, либо вызвана сразу несколькими возбудителями, часто устойчивыми к распространенным антибактериальным средствам.
Дополнительные факторы, повышающие риск развития ушиба/гематомы у пациентов, включают определенные генетические нарушения свертывания крови и препараты для разжижения крови, такие как аспирин.
Симптомы ушиба и гематомы молочных желез
В результате полученных закрытых травм грудных желез появляются следующие симптомы:
- Боль в груди . Молочная железа хорошо иннервируется, причем, даже при незначительных на нее воздействиях импульсы проводятся быстро. Боль может быть тупая, ноющая, усиливающаяся во время сна на боку или острая, выраженная. Если удар был сильным, возможно развитие болевого шока с потерей сознания, что требует неотложной медицинской помощи со стимуляцией сердечно-сосудистой и дыхательной систем;
- Гематома . Кровоподтек и гематома сопровождаются изменением цвета кожи груди. При кровоподтеке вначале поврежденный участок приобретает красный или багровый цвет, затем сменяется на сине-фиолетовый и, наконец, на зеленый. Потом синяк желтеет и проходит. Такое изменение цвета обусловлено окислением, распадом форменных элементов крови и превращениями гемоглобина. В отличие от незначительного ушиба и синяка, “цветение” гематомы начинается позднее и более длительное. Гематома сопровождается припухлостью и болью в груди;
- Повышение температуры, ухудшение общего самочувствия . Развиваются в результате реакции организма на полученную травму. Часто также возникают: слабость и снижение АД, головная боль головокружение, тошнота и рвота;
- Выделения из сосков . Развиваются в не сразу, в более поздних сроках после травмы груди в результате омертвения тканей (серозные выделения), повреждения протоков (кровянистые выделения) или присоединения вторичной инфекции (гнойные выделения желто-зеленого цвета).


Выраженность симптоматики зависит от степени повреждений. Если травма груди незначительная, в основном развиваются боль, отек и синяки. При более серьезных – боль, гематома, ухудшение общего состояния. При серьезных сочетанных травмах груди с переломами, ушибами грудной клетки симптомы нарастают бурно с развитием гипотонии, тошноты и других неврологических расстройств.
Осложнения ушибов и гематом молочных желез
Осложнения травм груди развиваются в результате несвоевременного обращения к врачу. К ним относятся:
- Воспаление, нагноение и некроз поврежденных тканей. Незначительная гематома может рассосаться самостоятельно, но глубокая часто сопровождается некрозом тканей. Жировой некроз (асептический очаг омертвения жировой ткани груди) заканчивается формированием рубцовой ткани и деформацией молочной железы. Подкожная гематома может инфицироваться. в таком случае развивается нагноение, нелактационный мастит и абсцесс молочной железы, которые требуют комплексного лечения (антибактериальные препараты, хирургическое вмешательство – вскрытие и дренирование очага, физиолечение);
- Деформация молочных желез. Поврежденные омертвевшие участки могут замещаться соединительнотканными фиброзными тканями с образованием рубцовых изменений. Появляется деформация груди – втягивание тканей, изменение соска;
- Малигнизация. Не ушиб, ни гематома не могут превратиться в рак груди, независимо от того, сколько времени потребуется для восстановления от травмы. Однако, травматические повреждения могут стать провоцирующими факторами роста уже имеющейся, но пока не выявленной злокачественной опухоли. В анамнезе некоторых женщин с раком груди были закрытые повреждения молочной железы. Особенно опасны в этом отношении травмы, если присутствует мастопатия.
Диагностика травм груди
Некоторые женщины после получения казалось бы незначительной травмы груди не обращаются к маммологу. Кроме того, не все повреждения становятся заметными, что оттягивает визит к врачу. Но в результате любой травмы развивается патологический процесс, который затрагивает кожу, жировую или железистую ткань (все зависит от степени повреждения). Определить характер патологии, ее последствия, способен только маммолог, используя прежде всего визуализирующие методы диагностики.
Вначале проводится осмотр молочных желез, пальпация (стоя и лежа) и выяснение жалоб. Последовательно обследуется каждая грудь, подмышечные впадины и лимфоузлы. В первую очередь необходимо обратить внимание на:
- изменение цвета кожных покровов (есть ли синяки, кровоподтеки, пятна);
- наличие втянутости кожи, соска;
- наличие уплотнений, бугорков, болезненности.
После этого назначается УЗИ. УЗИ молочных желез относится к базовому необходимому методу диагностики травм груди у женщин любого возраста. Картина УЗИ зависит от давности травмы груди. В остром периоде (свежая травма, до 5 дней) структура тканей поврежденного участка нарушена, микрокровоизлияния выглядят как включения гипоэхогенной структуры. В промежуточном (от 5 до 14 дней) периоде гематома выглядит как овальной неправильной формы образование, в котором могут быть гиперэхогенные включения (сгустки крови), стенки образования утолщены.
Затем гематома в норме рассасывается. Если отсутствует лечение могут развиться посттравматические кисты, если была поражена жировая ткань – очаги ее некроза (стеатонекроз или жировой некроз груди).
Такие изменения видны при УЗИ исследовании, поэтому рекомендуется его повтор примерно через 3 недели после травмы. При старых травмах очаги поражения могут выглядеть как участки микрокальцинатов, либо фиброза (если образуется шрам).
Маммография назначается при подозрении на злокачественный процесс, при неоднозначных результатах УЗИ и женщинам после 40-45 лет. Маммограмма не всегда дает точные результаты в отношении ушибов и гематом:
Но она позволяет дифференцировать посттравматические изменения от злокачественных. Большую пользу принесет сравнение ранее сделанных снимков (если они есть).
Радиотермометрия (измерение температуры как на поверхности, так и в тканях молочной железы) назначается, чтобы определить наличие воспаления тканей.
Клинический анализ крови назначается, чтобы узнать СОЭ и содержание лейкоцитов (при воспалительном процессе они повышены).
Редко, если не удается установить характер образования перечисленными выше методами, назначается МРТ молочных желез.
Лечение травм груди
Лечение ушибов и травм зависит от стадии и выраженности процесса, жалоб и результатов обследования.
В первую очередь, грудь необходимо иммобилизировать (наложить фиксирующую повязку ).
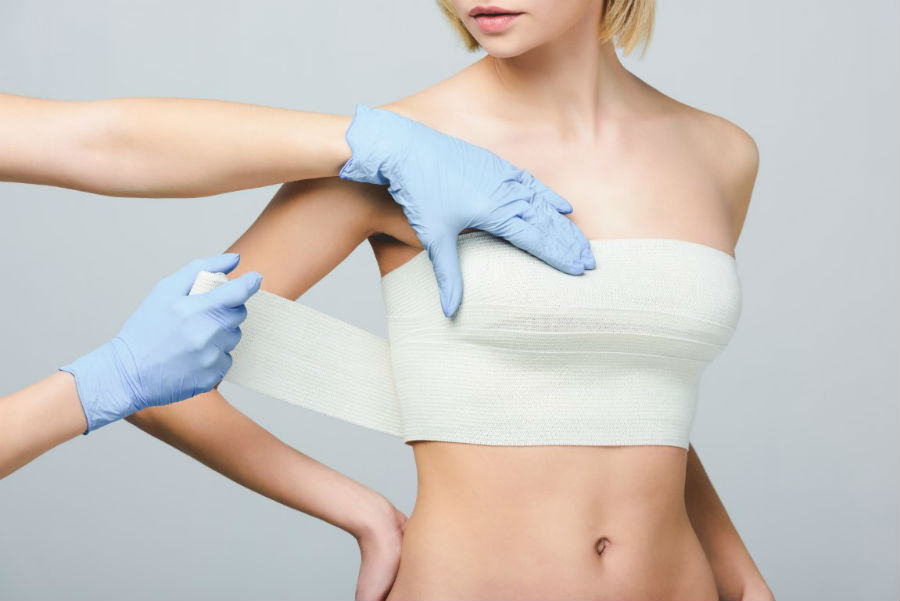
Фиксирующая повязка для лечения травм груди
Симптоматическая терапия зависит от жалоб пациентки и включает:
- Обезболивающие средства. Лучше использовать средства на основе парацетамола, если назначаются НПВС, то только коротким курсом при отсутствии противопоказаний. Бесконтрольный прием НПВП даже в течение относительно короткого промежутка времени (2 недели) увеличивает риск кровотечений;
- мочегонные коротким курсом при отеках;
- противорвотные, противотошнотные (метоклопрамид) при соответствующих симптомах.
На травмированные участки назначаются мази, гели для рассасывания подкожных кровоизлияний и гематом, содержащие гепарин (Троксевазин Нео, гепариновая мазь).
- Антибактериальная терапия назначается только маммологом при присоединении вторичной инфекции и формировании воспалительного процесса (мастит, абсцесс).
- Если гематома значительная, проводится эвакуация крови с помощью пункционной биопсии.
- Физиолечение (сухое тепло) назначается для рассасывания гематомы.
Самостоятельно до визита к врачу на грудь можно наложить холодный компресс, чтобы уменьшить отек и боль. Другое самолечение до диагностики поражения и консультации маммолога не допускается. Массажи, растирания в остром периоде не проводятся, поскольку это может увеличить отечность, боль, кровоизлияние.
Восстановительное лечение назначается в позднем периоде (через 2-4 недели и позже после травмы, все зависит от характера повреждения). Оно включает витаминотерапию, средства для улучшения обмена веществ, если нет противопоказаний, например, предрасположенности к новообразованиям.
Необходимо объяснить пациентке, что она должна посетить маммолога и сделать повторное УЗИ хотя бы один раз после первоначальной оценки (через 4-6 недель), чтобы убедиться, что ушиб улучшился. Для устранения некоторых ушибов могут потребоваться месяцы, поскольку организм медленно реабсорбирует кровь, которая накопилась в тканях. Специалисты считают ультразвук наиболее полезным при оценке интервального улучшения последствий ушибов и гематом.
Профилактика травм груди
К сожалению, травму груди из-за несчастного случая предупредить нельзя. А вот при занятиях спортом можно, необходимо носить правильный спортивный бюстгальтер. У хорошего спортивного бюстгальтера должны быть цельные чашечки, чтобы грудь не двигалась во всех направлениях. Также должны быть широкие неэластичные бретели, застежки не должны мешать.
При любом открытом или закрытом травматическом повреждении груди необходимо обратиться к маммологу, чтобы оценить поражение, назначить лечение и предупредить осложнения.
Читайте также:

