Гамма глобулин при фурункулезе
Обновлено: 23.04.2024
Электрофорез белков сыворотки крови (протеинограмма) является лабораторным исследованием, позволяющим определить количественные и качественные изменения основных белковых фракций. Данное исследование позволяет выявить острые и хронические воспаления инфекционной и неинфекционной природы, онкологические (моноклональные гаммапатии) и многие другие патологии, а также контролировать их лечение.
Благодаря ультрасовременной аппаратуре Юсуповской больницы и огромному опыту наших высококвалифицированных диагностов, грамотно интерпретирующих результаты исследования, обеспечиваются максимально точные результаты анализа в короткие сроки. Комплексным обследованием занимается мультидисциплинарная команда врачей, которые, в целях уточнения диагноза, назначают электрофорез белков сыворотки крови и другие высокотехнологичные лабораторные и инструментальные исследования, позволяющие выявить патологию на ранних стадиях развития, благодаря чему каждому пациенту подбирается наиболее эффективная индивидуальная схема лечения.

Электрофорез белков сыворотки крови: общая информация
В состав общего белка сыворотки крови входят альбумины и глобулины, которые в норме находятся в определенных качественных и количественных соотношениях. Для оценки соотношения альбумина и глобулина в крови проводится электрофорез белков с применением агарозного геля.
Изменение качественного и количественного соотношения в протеинограмме может свидетельствовать о наличии в организме самых различных заболеваний (от вирусного гепатита до хронической сердечной недостаточности).
Для постановки точного диагноза, кроме результатов электрофореза белков крови, специалисты Юсуповской больницы назначают дополнительные клинические, лабораторные и инструментальные исследования.
Электрофорез белков сыворотки крови: цели исследования
Электрофорез белков крови позволяет точно оценить качественное и количественное соотношение основных белковых фракций у пациентов, страдающих следующими патологиями:
- острые и хронические инфекционные заболевания;
- заболевания печени (например, хронический вирусный гепатит);
- аутоиммунные состояния;
- почечные патологии (нефротический синдром);
- моноклональные гаммапатии (моноклональная гаммапатия неясного происхождения и множественная миелома);
- синдром иммунодефицита (агаммаглобулинемия Брутона).
Электрофорез белков сыворотки крови: показания
Электрофорез белков сыворотки крови является довольно информативным исследованием, которое назначается пациентам Юсуповской больницы при подозрении на следующие заболевания и состояния:
- острые и хронические инфекционные заболевания, определенные заболевания печени и почек, аутоиммунные состояния;
- немотивированная слабость, множественная миелома, персистирующая лихорадка, патологические переломы или боли в костях, рецидивирующие инфекционные заболевания;
- подозрение на недостаточный уровень альфа-1-антитрипсина, синдром Брутона и другие иммунодефицитные состояния;
- отклонения в других лабораторных исследованиях, которые могут свидетельствовать о множественной миеломе: гиперкальциемия, гипоальбуминемия, лейкопения, анемия.
Референсные значения белковых фракций сыворотки крови
Нормальными значениями общего белка у детей считаются 44-80 г/л, в зависимости от возраста ребенка, у взрослых людей – от 64 до 83 г/л.:
- альбумина – от 55,8 до 66,1 %;
- альфа-1-глобулина – от 2,9 до 4,9%;
- альфа-2-глобулина – от 7,1 до 11,8%;
- бета-1-глобулина – от 4,7 до 7,2%;
- бета-2-глобулина – от 3,2 до 6,5%;
- гамма-глобулина – от 11,1 до 18,8%.
Причины нарушения баланса белковых фракций в сыворотке крови
Изменение баланса тех или иных белковых фракций крови может сигнализировать о наличии в организме каких-либо патологических процессов.
Альбумин
Фракция альбумина может быть повышена при:
- дегидратации;
- алкоголизме;
- беременности.
Фракция альбумина понижается при:
- остром холецистите;
- воспалительных и опухолевых заболеваниях ЖКТ;
- лейкозе;
- язвенной болезни;
- острой ревматической лихорадке;
- нефротическом синдроме;
- макроглобулинемии;
- сахарном диабете;
- саркоидозе;
- множественной миеломе;
- пневмонии;
- хронической сердечной недостаточности;
- остеомиелите;
- неспецифическом язвенном колите;
- системной красной волчанке;
- лимфоме;
- приеме глюкокортикоидов.
Альфа-1-глобулин
Фракция альфа-1-глобулина повышается при:
- лимфогранулематозе;
- острых или хронических воспалительных заболеваниях;
- язвенной болезни;
- циррозе печени;
- стрессе;
- беременности;
- приеме гормональных контрацептивов.
Фракция альфа-1-глобулина понижается при:
- остром вирусном гепатите;
- недостаточности альфа-1-антитрипсина;
Альфа-2-глобулин
Фракция альфа-2-глобулина повышается при:
- хроническом гломерулонефрите;
- острой ревматической лихорадке;
- сахарном диабете;
- циррозе печени;
- саркоидозе;
- лимфогранулематозе;
- узловатом полиартериите;
- нефротическом синдроме;
- системной красной волчанке;
- остеомиелите;
- ревматоидном артрите;
- пневмонии;
- диспротеинемии;
- стрессе;
- язвенной болезни;
- пожилом и младенческом возрасте;
- мальабсорбции;
- неспецифическом язвенном колите.
Фракция альфа-2-глобулина понижается при:
- гипогаптоглобинемии;
- остром вирусном гепатите;
- гипертиреозе;
- интраваскулярном гемолизе;
- мальабсорбции.
Бета-глобулин
Фракция бета-глобулина повышается при:
- сахарном диабете;
- гломерулонефрите;
- острых воспалительных заболеваниях;
- гиперхолестеринемии;
- диспротеинемии;
- саркоидозе;
- макроглобулинемии;
- подпеченочная желтуха;
- железодефицитной анемии;
- нефротическом синдроме;
- ревматоидном артрите;
- беременности;
- приеме гормональных контрацептивов.
Фракция бета-глобулина понижается при:
- лейкозе;
- аутоиммунных заболеваниях;
- системной склеродермии;
- циррозе печени;
- лимфоме;
- нефротическом синдроме;
- системной красной волчанке;
- стеаторее;
- неспецифическом язвенном колите.
Гамма-глобулин
Фракция гамма-глобулина повышается при:
- циррозе печени;
- хроническом лимфолейкозе;
- амилоидозе;
- множественной миеломе;
- муковисцидозе;
- моноклональной гаммапатии неясного генеза;
- ювенильном ревматоидном артрите;
- синдроме Шегрена;
- системной склеродермии;
- системной красной волчанке;
- тиреоидите Хашимото;
- криоглобулинемии;
- саркоидозе;
- ревматоидном артрите;
- макроглобулинемии Вальденстрема.
Фракция гамма-глобулина понижается при:
- агаммаглобулинемии;
- остром вирусном гепатите;
- склеродермии;
- мальабсорбции;
- лейкозе;
- нефротическом синдроме;
- стеаторее;
- лимфоме;
- гломерулонефрите;
- неспецифическом язвенном колите.
Электрофорез белков сыворотки крови: подготовка к проведению исследования
За 12-15 часов до исследования рекомендуется отказаться от приема пищи.
Минимум за час-полтора до забора крови для анализа необходимо избегать физического и эмоционального перенапряжения, исключить курение.
Во избежание получения искаженных результатов не стоит проводить электрофорез белков сыворотки крови сразу после процедуры гемодиализа и процедур с использованием радиоконтрастных веществ. Необходимо также исключить прием пенициллина, который может привести к расщеплению полосы альбумина.
Электрофорез белков: где сделать?
Электрофорез белков сыворотки крови является важной частью комплексного обследования пациентов в Юсуповской больнице. Данное исследование назначается при подозрении на наличие в организме той или иной из вышеперечисленных патологий.
Узнать стоимость услуг лабораторной диагностики и записаться на проведение исследования можно по телефону или онлайн на сайте Юсуповской больницы.
Иммуноглобулины A – это белки, обеспечивающие местный иммунитет. Они представлены в организме человека двумя фракциями: сывороточной, обеспечивающей местный иммунитет, и секреторной. Секреторная фракция содержится в молоке, респираторного и секретах кишечного тракта, слёзной жидкости и слюне, защищающих вместе с неспецифическими факторами иммунитета защиту слизистых оболочек от вирусов и бактерий.

Функции
Сывороточный иммуноглобулин A является фракцией гамма-глобулинов. Он составляет 10-15 % от общего количества всех растворимых иммуноглобулинов. В сыворотке крови иммуноглобулин A представлен в основном мономерными молекулами. Основное количество иммуноглобулина A находится не в сыворотке крови, а на поверхности слизистых оболочек. Секреторный иммуноглобулин облегчает транспорт иммуноглобулина A через эпителий. Он защищает молекулы иммуноглобулинов от расщепления ферментами пищеварительного тракта.
Основная функция сывороточного иммуноглобулина A – обеспечение местного иммунитета, защита мочеполовых, дыхательных путей и органов пищеварения от возбудителей инфекционных заболеваний. Секреторные антитела обладают выраженным противоадсорбционным действием: препятствуют прикреплению бактерий к поверхности эпителиальных клеток, предотвращают прилипание микроорганизмов, без которого бактериальное повреждение клетки становится невозможным. Также иммуноглобулины А вместе с неспецифическими факторами иммунитета обеспечивают защиту слизистых оболочек от микроорганизмов. Врождённый или приобретенный дефицит иммуноглобулина IgА может приводить к возникновению аллергии, аутоиммунных нарушений, аллергии, повторных инфекций.
Иммуноглобулин A не проходит через плацентарный барьер. Его уровень у новорожденных составляет около 1% от концентрации у взрослых. К первому году жизни ребёнка этот показатель составляет 20 % от уровня взрослых. После рождения малыша секреторные иммуноглобулины поступают в его организм с молозивом матери. Они защищают желудочно-кишечный тракт и дыхательные пути ребёнка. Возраст 3 месяца является критическим. В этот период врачи диагностируют врождённую или транзиторную недостаточность местного иммунитета. К пятилетнему возрасту ребёнка уровень иммуноглобулинов А достигает концентрации, характерной для взрослого человека.
Норма иммуноглобулина А у детей зависит от их возраста. У детей от 3 до 12 месяцев она составляет 0,02-0,05г/л, от 12 до 16 лет находится в диапазоне 0,6-3,48 г/л. У взрослых людей, старше 20 лет, нормальный уровень иммуноглобулина А варьирует от 0,9 до 4,5 г/л.
Показания
С помощью иммуноглобулинов А врачи проводят оценку течения заболеваний, протекающих с активацией иммунитета:
- острых и хронических инфекций бактериального и вирусного происхождения; бронхиальной астмы;
- онкологических заболеваний лимфатической системы (лейкозов, миеломной болезни);
- заболеваний соединительной ткани (системной красной волчанки, ревматоидного артрита).
Иммуноглобулин IgА определяют при наличии следующих заболеваний:
- рецидивирующих бактериальных респираторных инфекций (синусита, пневмонии), а также отита и менингита, бронхиальной астмы;
- хронической диареи, синдрома мальабсорбции;
- анафилактических посттрансфузионных реакций;
- синдрома Луи-Бара (атаксии - телеангиэктазии);
- опухолевых заболеваний лимфоидной системы (миеломы, лейкоза, ретикулосаркомы, лимфомы).
- хронического гепатита, цирроза печени.
С помощью исследования иммуноглобулина IgA врачи Юсуповской больницы проверяют работу печени, желудка, кишечника, лимфатической системы.
Забор биоматериала для исследования
Для того чтобы определить уровень иммуноглобулина А, производят забор венозной крови в пустую пробирку или с гелем (для получения сыворотки). Пациентам с низким уровнем иммуноглобулинов накануне исследования следует соблюдать меры профилактики бактериальной инфекции. Место венепункции придавливают ватным шариком до остановки кровотечения. Если в месте прокола вены образовалась гематома. Накладывают согревающий компресс.
Пациенту рекомендуют воздержаться от приема пищи в течение 12-14 часов до исследования. Он может пить чистую негазированную воду. Врачи отменяют лекарственные препараты, которые могут повлиять на результаты исследования. За 3 дня до взятия крови пациент должен отказаться от приёма алкоголя. Результаты анализа можно получить через 4 часа.
Причины повышения показателя
Иммуноглобулины А связываются с микроорганизмами и задерживают их присоединение к поверхности клеток. Снижение содержания иммуноглобулинов A свидетельствует о недостаточности местного и общего иммунитета. Их концентрация увеличивается при следующих заболеваниях:
- острых и хронических инфекционных процессах (грибковых, паразитарных, бактериальных);
- патологии печени;
- миеломной болезни;
- системной красной волчанке;
- моноклональной гаммапатии.
Снижается уровень иммуноглобулинов А у пациентов, страдающих заболеваниями, истощающими иммунную систему. Может быть иммуноглобулин А понижен у ребёнка с отрой вирусной инфекцией
Понижениепоказателя
Иммуноглобулин А понижен у пациентов с новообразованиями лимфатической системы, лимфопролиферативными заболеваниями, злокачественными анемиями, гемоглобинопатиями. Понижается содержание иммуноглобулина А после спленэктомии, в случае потери белка при энтеропатиях и нефропатиях. Лечение иммунодепрессантами, цитостатиками, облучение ионизирующей радиацией также могут снизить уровень иммуноглобулина IgА.
Понижать уровень иммуноглобулина А может длительная экспозиция с бензолом, толуолом, ксилолом, приём лекарственных средств: декстрана, эстрогенов, метилпреднизолона, карбамазепина, препаратов золота, вальпроевой кислоты. Получите консультацию иммунолога, записавшись на приём по телефону Юсуповской больницы. Врач проведёт обследование, назначит исследование уровня иммуноглобулина А.
В настоящее время существует тенденция к росту хронических бактериальных и вирусных заболеваний, для которых характерны непрерывно рецидивирующее течение и малая эффективность антибактериальной и симптоматической терапии. Одним из таких заболеваний яв
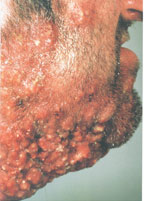
В настоящее время существует тенденция к росту хронических бактериальных и вирусных заболеваний, для которых характерны непрерывно рецидивирующее течение и малая эффективность антибактериальной и симптоматической терапии. Одним из таких заболеваний является хронический рецидивирующий фурункулез (ХРФ). Фурункул развивается в результате острого гнойно-некротического воспаления волосяного фолликула и окружающих его тканей. Как правило, фурункул является осложнением остеофолликулита стафилококковой этиологии. Фурункулы могут возникать как одиночно, так и множественно (так называемый фурункулез).
В случае рецидивирования фурункулеза диагностируется хронический рецидивирующий фурункулез. Как правило, он характеризуется частыми рецидивами, длительными, вялотекущими обострениями, толерантными к проводимой антибактериальной терапии. В зависимости от количества фурункулов, распространенности и выраженности воспалительного процесса ХРФ классифицируется по степени тяжести (Л. Н. Савицкая, 1987).
Тяжелая степень: диссеминированные, множественные, непрерывно рецидивирующие небольшие очаги со слабой местной воспалительной реакцией, не пальпируемыми или слегка определяющимися регионарными лимфатическими узлами. Тяжелое течение фурункулеза сопровождается симптомами общей интоксикации: слабостью, головной болью, снижением работоспособности, повышением температуры тела, потливостью.
Средняя степень тяжести — одиночные или множественные фурункулы больших размеров, протекающие с бурной воспалительной реакцией, с рецидивами от 1 до 3 раз в год. Иногда сопровождается увеличением регионарных лимфатических узлов, лимфангоитом, кратковременным повышением температуры тела и незначительными признаками интоксикации.
Легкая степень тяжести — одиночные фурункулы, сопровождающиеся умеренной воспалительной реакцией, с рецидивами от 1 до 2 раз в год, хорошо пальпируемыми регионарными лимфатическими узлами, без явлений интоксикации.
Чаще всего пациенты, страдающие фурункулезом, получают лечение у хирургов, в лучшем случае на амбулаторном этапе им проводится исследование крови на сахар, аутогемотерапия, некоторым назначают и иммуномодулирующие препараты без предварительно проведенного обследования, и в большинстве случаев они не получают положительного результата от проведенной терапии. Цель нашей статьи — поделиться опытом ведения больных с ХРФ.
Основным этиологическим фактором ХРФ считается золотистый стафилококк, который встречается, по разным данным, в 60–97% случаев. Реже ХРФ вызывается другими микроорганизмами — эпидермальным стафилококком (ранее считавшимся апатогенным), стрептококками групп А и В и другими видами бактерий. Описана вспышка заболеваемости фурункулезом нижних конечностей у 110 пациентов, являвшихся пациентами одного и того же педикюрного салона. Возбудителем данной вспышки являлся Mycobacterium fortuitium, причем этот микроорганизм был выявлен в ванночках для ног, используемых в салоне. В большинстве случаев ХРФ из гнойных очагов высеваются антибиотикорезистентные штаммы золотистого стафилококка. По данным Н. М. Калининой, St. aureus в 89,5% случаев резистентен к пенициллину и ампициллину, в 18,7% — резистентен к эритромицину и в 93% случаев чувствителен к клоксациллину, цефалексину и котримоксазолу. В последние годы отмечается достаточно широкое распространение метициллин-резистентных штаммов этого микроорганизма (до 25% пациентов). По данным зарубежной литературы, наличие на коже или на слизистой оболочке носа патогенного штамма St. aureus считается важным фактором развития заболевания.
ХРФ имеет сложный и до сих пор недостаточно изученный патогенез. Установлено, что дебют и дальнейшее рецидивирование заболевания обусловлены целым рядом эндо- и экзогенных факторов, среди которых наиболее значимыми считаются нарушение барьерной функции кожных покровов, патология ЖКТ, эндокринной и мочевыделительной систем, наличие очагов хронической инфекции различной локализации. По данным проведенных нами исследований, очаги хронической инфекции различной локализации выявляются у 75–99,7% пациентов, страдающих ХРФ. Наиболее часто встречаются очаги хронической инфекции ЛОР-органов (хронический тонзиллит, хронический гайморит, хронический фарингит), дисбактериоз кишечника с увеличением содержания кокковых форм. У больных хроническим фурункулезом патология ЖКТ (хронический гастродуоденит, эрозивный бульбит, хронический холецистит) определяется в 48–91,7% случаев. У 39,7% пациентов диагностируется патология эндокринной системы, представленная нарушениями обмена углеводов, гормонпродуцирующей функции щитовидной и половых желез. У 39,2% больных с упорно текущим фурункулезом имеется латентная сенсибилизация, у 4,2% — клинические проявления сенсибилизации к аллергенам домашней пыли, пыльцы деревьев и злаковых трав, у 11,1% — повышенная концентрация сывороточного IgE.
Таким образом, для большинства больных ХРФ характерны непрерывно рецидивирующее течение заболевания (41,3%) при тяжелой и средней тяжести течения фурункулеза (88%) и длительные обострения (от 14 до 21 дня — 39,3%). У 99,7% пациентов выявлены хронические очаги инфекции различной локализации. В 39,2% случаев определялась латентная сенсибилизация к различным аллергенам. Основным возбудителем является St. aureus.
В возникновении и развитии хронического фурункулеза, наряду с особенностями возбудителя, его патогенными, вирулентными и инвазивными свойствами, наличием сопутствующей патологии, большая роль отводится нарушениям нормального функционирования и взаимодействия различных звеньев иммунной системы. Иммунная система, призванная обеспечить биологическую индивидуальность организма и, как следствие, выполняющая защитную функцию при контакте с инфекционными, генетически чужеродными агентами, в силу разных причин может давать сбой, что ведет к нарушению защиты организма от микробов и проявляется в повышенной инфекционной заболеваемости.
Иммунная защита от бактерий-патогенов включает два взаимосвязанных компонента — врожденный (носящий преимущественно неспецифический характер) и адаптивный (характеризующийся высокой специфичностью к чужеродным антигенам) иммунитет. Возбудитель ХРФ при попадании в кожу вызывает «каскад» защитных реакций.
У 26–35% больных, страдающих хроническим фурункулезом, снижается количество В-лимфоцитов. При оценке компонентов гуморального иммунитета у больных фурункулезом выявляются различные дисиммуноглобулинемии. Наиболее часто встречаются снижение уровней IgG и IgM. Отмечено снижение аффинности иммуноглобулинов у больных ХРФ, причем выявлена корреляция между частотой встречаемости этого дефекта, стадией и тяжестью заболевания. Тяжесть нарушений лабораторных показателей коррелирует с тяжестью клинических проявлений фурункулеза.
Из вышесказанного следует, что изменения показателей иммунного статуса у больных ХРФ носят разноплановый характер: у 42,9% отмечено изменение субпопуляционного состава лимфоцитов, у 71,1% — фагоцитарного и у 59,5% — гуморального звена иммунной системы. В зависимости от выраженности изменений в показателях иммунного статуса больных ХРФ можно разделить на три группы: легкой тяжести, средней и тяжелого течения, что коррелирует с клиническим течением заболевания. При легком течении фурункулеза у большинства больных (70%) показатели иммунного статуса находятся в пределах нормы. При средней и тяжелой степени преимущественно выявляются изменения фагоцитарного и гуморального звеньев иммунной системы.
Диагностика и лечение ХРФ
Исходя из вышеуказанных патогенетических особенностей ХРФ алгоритм диагностики должен включать в себя выявление очагов хронической инфекции, диагностику сопутствующих заболеваний, оценку лабораторных параметров состояния иммунной системы (рис.).
В нашем институте был разработан план обследования больных ХРФ.
- Обязательное лабораторное исследование:
- клинический анализ крови;
- общий анализ мочи;
- биохимический анализ крови (общий белок, белковые фракции, общий билирубин, мочевина, креатинин, трансаминазы - АСТ, АЛТ);
- RW, ВИЧ;
- анализ крови на наличие гепатита В и С;
- посев содержимого фурункула на флору и чувствительность к антибиотикам;
- гликемический профиль;
- иммунологическое обследование (фагоцитарный индекс, спонтанная и индуцированная хемилюминесценция (ХЛ), индекс стимуляции (ИС) люминолзависимой хемилюминесценции ЛЗХЛ), бактерицидность нейтрофилов, иммуноглобулины A, M, G, аффинность иммуноглобулинов);
- бактериологическое исследование фекалий;
- анализ кала на яйца глистов;
- посев из зева на флору и грибы.
- Дополнительное лабораторное исследование:
- определение уровня гормонов щитовидной железы (Т3,Т4, ТТГ, АТ к ТГ);
- определение уровня половых гормонов (эстрадиол, пролактин, прогестерон);
- посев крови на стерильность трехкратно;
- посев мочи (по показаниям);
- посев желчи (по показаниям);
- определение базальной секреции;
- иммунологическое обследование (субпопуляции Т-лимфоцитов, В-лимфоциты);
- общий IgE.
- Инструментальные методы обследования:
- гастроскопия с определением базальной секреции;
- УЗИ органов брюшной полости;
- УЗИ щитовидной железы (по показаниям);
- УЗИ женских половых органов (по показаниям);
- дуоденальное зондирование;
- функции внешнего дыхания;
- ЭКГ;
- рентгенография органов грудной клетки;
- рентгенография придаточных пазух носа.
- Консультации специалистов: отоларинголога, гинеколога, эндокринолога, хирурга, уролога.
Тактика лечения больных ХРФ определяется стадией заболевания, сопутствующей патологией и иммунологическими нарушениями. В стадии обострения ХРФ требуется проведение местной терапии в виде обработки фурункулов антисептическими растворами, антибактериальными мазями, гипертоническим раствором; в случае локализации фурункулов в области головы и шеи или наличия множественных фурункулов — проведение антибактериальной терапии с учетом чувствительности возбудителя. В любой стадии заболевания необходима коррекция выявленной патологии (санация очагов хронической инфекции, лечение патологии ЖКТ, эндокринной патологии и т. д.). При выявлении у больных ХРФ латентной сенсибилизации или при наличии клинических проявлений аллергии необходимо в период поллинации добавлять к лечению антигистаминные препараты, назначать гипоаллергенную диету, проводить хирургическое вмешательство с премедикацией гормональными и антигистаминными препаратами.
В последнее время в комплексной терапии больных ХРФ все чаще используют препараты, оказывающие корригирующее действие на иммунную систему.
Разработаны показания к назначению иммуномодуляторов в зависимости от доминирующего типа нарушений иммунного статуса и степени заболевания. Так, в стадии обострения ХРФ рекомендовано применение следующих иммуномодуляторов.
- При наличии изменений фагоцитарного звена иммунитета целесообразно назначение полиоксидония по 6-12 мг внутримышечно в течение 6-12 дней.
- При снижении аффинности иммуноглобулинов - галавит 100 мг № 15 внутримышечно.
- При снижении уровня В-лимфоцитов, нарушении соотношения CD4/CD8 в сторону уменьшения показано применение миелопида по 3 мг в течение 5 дней внутримышечно.
- При снижении уровня IgG на фоне тяжелого обострения ХРФ при клинической неэффективности применения галавита используются препараты иммуноглобулина для внутривенного введения (октагам, габриглобин, интраглобин).
В период ремиссии возможно назначение следующих иммуномодуляторов.
- Полиоксидоний 6-12 мг внутримышечно в течение 6-12 дней - при наличии изменений фагоцитарного звена иммунитета.
- Ликопид 10 мг в течение 10 дней перорально - при наличии дефектов образования активных форм кислорода.
- Галавит 100 мг № 15 внутримышечно - при снижении аффинности иммуноглобулинов.
Применение ликопида целесообразно также при вялотекущем, непрерывно рецидивирующем фурункулезе. При упорном рецидивировании ХРФ на фоне изменений гуморального звена иммунитета показано назначение препаратов иммуноглобулина для внутривенного введения (октагам, габриглобин, интраглобин). В некоторых случаях целесообразно комбинированное применение иммуномодулирующих препаратов (например, при обострении фурункулеза возможно назначение полиоксидония, в дальнейшем, при выявлении дефекта аффинности иммуноглобулинов, добавляется галавит и т. д.).
Несмотря на значительные успехи, достигнутые в области клинической иммунологии, эффективное лечение ХРФ остается достаточно сложной задачей. В связи с этим требуется дальнейшее изучение патогенетических особенностей этого заболевания, а также разработка новых подходов к терапии ХРФ.
Неоген является синтетическим трипептидом, состоящим из L-аминокислотных остатков изолецитина, глютамина и триптофана. Неоген применялся в составе комплексной терапии, проводимой больным хроническим фурункулезом. Внутримышечные инъекции препарата неогена проводились по 1 мл 0,01% раствора 1 раз в сутки ежедневно, курс — 10 инъекций. Применение неогена в комплексной терапии больных хроническим фурункулезом на стадии ремиссии заболевания вызывает достоверную нормализацию изначально измененных иммунологических показателей (относительного и абсолютного количества лимфоцитов, относительного количества CD3 + , CD8 + , CD19 + , CD16 + -лимфоцитов, поглотительной способности моноцитов по отношению к St. aureus) и увеличение показателей спонтанной ХЛ и аффинности анти-ОАД-антител, количества HLA-DR+-лимфоцитов, а следовательно, позволяет продлить период ремиссии заболевания по сравнению с группой контроля.
Таким образом, из вышеизложенного следует, что ХРФ протекает под воздействием сложного комплекса этиологических и патогенетических факторов и его нельзя рассматривать только как местное воспаление. Больным с ХРФ необходимо проводить всестороннее обследование с целью выявления возможных очагов хронической инфекции, которые являются источником септицемии и при нарушении элиминации микробов в крови в результате снижения иммунологической реактивности организма приводят к возникновению фурункулов. Так как назначение иммунокорригирующих препаратов может вызвать обострение основного заболевания, мы считаем, что лечение больных необходимо начинать с санации выявленных очагов инфекции.
Вопрос о назначении иммунокорригирующих препаратов должен решаться индивидуально, с учетом стадии заболевания, наличия сопутствующей патологии и типа иммунологического дефекта. При выявлении у больного сенсибилизации к различным аллергенам лечение фурункулеза необходимо проводить на фоне противоаллергенной терапии.
Н. Х. Сетдикова, доктор медицинских наук
К. С. Манько
Т. В. Латышева, доктор медицинских наук, профессор
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Фурункулёз: причины появления, симптомы, диагностика и способы лечения.
Определение
Фурункулез (фурункул) – острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающей ткани. Заболевание проявляется воспалительными элементами, которые со временем вскрываются, из них выделяется гной.
Причины появления фурункулов
Фурункулез характеризуется формированием множественных фурункулов на ограниченных участках кожи, хотя заболевание может иметь и распространенный характер. Рецидивы отмечаются на протяжении нескольких недель и даже лет.
Как правило, фурункулез возникает у людей с ослабленным иммунитетом, при гипо- и авитаминозе, несоблюдении гигиены кожи. Возбудителями фурункулов, как правило, являются стафилококки и стрептококки (S. aureus, S. haemolyticus, S. еpidermidis, β-гемолитический стрептококк). Заболевание могут вызывать и другие микроорганизмы (вульгарный протей, пневмококки, синегнойная палочка), которые в большинстве случаев выявляются в ассоциации со стафилококками и стрептококками.
Фурункулез нередко встречается у подростков и молодых людей с выраженной сенсибилизацией (повышенной чувствительностью) к возбудителям заболевания.
Описан ряд факторов, способствующих манифестации фурункулов: нарушение целостности эпидермиса (микротравмы, мацерация кожи), гипергидроз (повышенное потоотделение), смещение рН кожи в щелочную сторону, действие высоких и низких температур, ожоги, язвы. К эндогенным факторам риска развития фурункулеза относят нарушение углеводного обмена (сахарный диабет), недостаточное поступление в организм белков, хронические интоксикации, наличие очагов стафилококковой инфекции в различных органах и тканях, туберкулез, анемия, ангина, грипп, желудочно-кишечные расстройства.
Фурункул может локализоваться на любом участке кожи, за исключением ладоней и подошв, где отсутствуют волосяные фолликулы.
Наиболее опасной считается локализация фурункула на лице – в области носа и верхней губы. Здесь воспалительный процесс имеет тенденцию быстро переходить на клетчатку, где расположено разветвление передней лицевой вены. Распространение инфекции может привести к тромбозу синусов твердой мозговой оболочки головного мозга и гнойному менингиту. Летальность при этом осложнении достигает 80-100%.
Классификация фурункулеза
Острый фурункулез характеризуется формированием сразу нескольких фурункулов.
Хронический фурункулез – более длительный процесс (от нескольких недель до нескольких месяцев), когда после исчезновения одного фурункула появляются новые воспалительные элементы.
Симптомы фурункулеза
Фурункул проходит три стадии развития.
Первая стадия инфильтрации характеризуется образованием болезненного воспалительного узла диаметром 1-4 см. Кожа над фурункулом приобретает багрово-красный цвет. В местах с хорошо развитой подкожной жировой клетчаткой (ягодицы, бедра, лицо) фурункулы могут достигать еще больших размеров.
Во время второй, гнойно-некротической стадии происходит нагноение и формирование некротического стержня. Над поверхностью кожи выступает конусообразный узел, который размягчается в центре с образованием гнойника. Больных беспокоит жжение и пульсирующая боль. Значительную болезненность пациенты отмечают при локализации фурункулов на волосистой части головы, тыльной поверхности пальцев, передней поверхности голени, в наружном слуховом проходе. После вскрытия гнойника и отделения гноя с примесью крови постепенно отторгается и гнойно-некротический стержень.
Во время третьей стадии на месте фурункула образуется рубец. В зависимости от глубины воспалительного процесса рубцы могут быть или едва заметными, или выраженными.

Эволюция одного фурункула происходит в течение 7-10 дней, но когда одни фурункулы развиваются вслед за другими, болезнь затягивается на долгое время.
При фурункулезе возможно повышение температуры тела до 37,2-39°С, слабость, потеря аппетита.
Диагностика фурункулеза
Диагноз устанавливается на основании жалоб и осмотра пациента. У всех больных фурункулезом уточняются следующие вопросы:
- наличие сопутствующих заболеваний;
- принимаемые в настоящее время лекарственные препараты;
- находится ли пациент на диете.
-
клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Фурункулез – это гнойно-некротическое заболевание волосяного фолликула и околофолликулярной соединительной ткани. Первичным воспалительным элементом является воспалительный узел, который формируется вокруг волосяного фолликула. Основной причиной фурункулеза являются стафилококковые инфекции. Типичная дерматологическая картина, признаки воспаления в клиническом анализе крови и результаты бактериологического посева отделяемого кожных элементов позволяют без особых затруднений диагностировать фурункулез. Пациенты с фурункулезом проходят лечение у дерматолога.


Общие сведения
Фурункулез – это гнойно-некротическое заболевание волосяного фолликула и околофолликулярной соединительной ткани. Первичным воспалительным элементом является воспалительный узел, который формируется вокруг волосяного фолликула. Основной причиной фурункулеза являются стафилококковые инфекции.
Причины фурункулеза
Причиной фурункулеза является стафилококковая микрофлора, которая под влиянием различных факторов активизируется и провоцирует гнойно-воспалительный процесс. При наличии иммунодефицитов кратковременного воздействия экзогенных факторов достаточно для развития фурункулеза. Наличие очагов хронической инфекции, сахарный диабет, гиповитаминозы, погрешности в диете, хронические интоксикации как самостоятельно, так и в совокупности могут спровоцировать фурункулез. При локализованном фурункулезе травматизация кожи, местное переохлаждение и ее загрязнение являются основными причинами внедрения стафилококков в фолликул.
Клинические проявления фурункулеза
На начальном этапе заболевания вокруг волосяного мешочка формируется гнойно-воспалительный инфильтрат небольшого размера, который напоминает фолликулит. Через несколько дней в воспалительный процесс вовлекается весь волосяной фолликул. При фурункулезе в отличие от фолликулита поражается не только фолликул, но и прилежащая сальная железа, и окружающая соединительная ткань. Клинически элементы высыпаний при фурункулезе напоминают конусообразный застойно-гиперемированный узел, возвышающийся над поверхностью кожи. По мере формирования очага воспаления нарастает болезненность, отечность и боли пульсирующего или дергающего характера.
Если фурункулезом поражаются фолликулы лица и шеи, то процесс сопровождается обширным отеком вокруг инфильтрата. На 3-ьи, 4-ые сутки в центре инфильтрата начинает формироваться зона флюктуации – при нажатии на такой элемент фурункулеза ощущается пружинистое движение гнойных масс в полости фолликула, а вокруг волоса отмечается небольшой очаг гнойного расплавления тканей и формирование свища.
После того, как элементы фурункулеза вскрываются, выделяется незначительное количество густого гноя, который скопился на поверхности и формируется небольшая язва. На дне язвы можно увидеть некротический стержень зеленоватого цвета, наличие такого стержня является диагностическим симптомом при фурункулезе. Через несколько дней стержень отторгается вместе с незначительным количеством крови и гнойных масс. После отторжения стержня воспалительные явления фурункулеза начинают уменьшаться. Пораженный участок становится менее болезненным при прикосновении, отечность тканей спадает.

После разрешения элементов фурункулеза образуется глубокая кратерообразная язва с остатками гноя и некротических масс, которые постепенно отторгаются или же формируют хронический фурункулез. Язва заполняется грануляционной тканью и формируется втянутый рубец, глубина и размер рубца зависят от размера зоны некроза в центре фурункула.
У фурункулеза нет излюбленных локализаций, но чаще элементы воспаления возникают на предплечьях, лице, задней поверхности шеи, ягодицах и бедрах, то есть там, где расположены участки склонной к жирности проблемной кожи. Если элементы фурункулеза носят единичный характер, то общее самочувствие пациента не страдает, температура тела остается в норме, больные ведут прежний образ жизни.
При поражении фурункулезом зоны носогубного треугольника, крыльев носа, области наружного слухового прохода даже при единичных высыпаниях повышается температура тела, наблюдаются симптомы интоксикации и головные боли. Кожа на лице становится багровой, напряженной, резко выражена отечность и болезненность. Работа мимических мышц, высокий риск травматизаци элементов фурункулезов во время бритья и умывания, попытки их выдавить самостоятельно могут привести к возникновению тромбофлебита вен лица и к диссеминации стафилококковой инфекции во внутренние органы и ткани.
Из-за особенностей венозного кровооттока на лице фурункулез лица в некоторых случаях приводит к менингитам и менингоэнцефалитам. Сепсис с образованием множественных абсцессов во внутренних органах является одним из тяжелейших осложнений фурункулеза.
При остром течении фурункулеза на коже присутствуют множество фурункулов одинаковых по стадии разрешения. Нелеченый острый фурункулез, наличие иммунодефицитов и пренебрежение правилами личной гигиены приводят к хронизации процесса. Хроническое течение фурункулеза характеризуется наличием фурункулов разной степени разрешения, одновременно на коже имеются грануляционные изменения элементов и рецидивирующие фурункулы, процесс в которых активизируется несколько раз в год или чаще.
При локализованном фурункулезе поражаются отдельные участки кожи, тогда как при диссеминированном процесс принимает распространенный характер. Фурункулез конечностей, особенно при расположении элементов вблизи суставов осложняется регионарным лимфаденитом. Иногда при фурункулезе возможны осложнения в виде гломерулонефрита.
Диагностика фурункулеза
Клинические проявления, наличие зоны флюктуации, наличие признаков инфекционного процесса позволяют поставить диагноз. В клиническом анализе крови заметно увеличение скорости оседания эритроцитов, сдвиг лейкоцитарной формулы влево и выраженный лейкоцитоз. Культуральная диагностика подтверждает стафилококковую природу заболевания. Совместно с культуральной диагностикой проводят определение чувствительности микроорганизма к антибиотикам. Точное определение возбудителя помогает выявить и очаг инфекции, например, часто внутрибольничная инфекция проявляется в виде пиодермий и фурункулезов.
Лечение фурункулеза
Лечение фурункулеза должно проводиться дерматологом. Самолечение мазью Вишневского может привести к распространению процесса и к флегмоне, так как мазь Вишневского применятся только после разрешения гнойной капсулы на этапе грануляции. Выдавливание стержней при фурункулезе руками или с помощью вакуумных банок приводит к преждевременному вскрытию, когда близлежащие участки здоровой кожи обсеменяются патогенной микрофлорой, а часть стержня остается внутри и тем самым ведет к хронизации процесса.
Во время лечения фурункулеза необходимо по возможности ограничить или полностью исключить водные процедуры, но при обширном фурункулезе слегка теплые ванны с перманганатом калия дезинфицируют кожу. В качестве гигиенических процедур прибегают к протиранию здоровой кожи неагрессивными антисептическими растворами – салициловый спирт или раствор фурацилина.
Личной гигиене должно уделяться большое внимание, незначительные царапины и порезы обрабатываются раствором бриллиантовой зелени, обязательна частая смена нательного и постельного белья. Исключение из рациона жирной, острой пищи и присутствие в ней пищи богатой витаминами и белком помогают улучшить регенерацию тканей.
На этапе созревания кожу вокруг элементов обрабатывают антисептиками, обкалывание зоны поражения раствором новокаина с антибиотиками снимают болевой синдром и не допускает распространения гнойного процесса на здоровые ткани. Электрофорез с антимикробными препаратами помогают предотвратить осложнения фурункулеза в виде абсцессов и флегмон.
После того, как наметилась зона флюктуации, в центр элементов фурункулеза накладывают кристаллический салициловый натрий и фиксируют его сухой повязкой. Такие аппликации оказывают кератолитическое действие и способствуют ускоренному отторжению стержня.
При абсцедирующем течении фурункулеза показано вскрытие фурункула под местной анестезией и удаление гнойно-некротических масс. После самостоятельного или принудительного вскрытия рану тщательно промывают 3% перекисью водорода и назначают повязки с протеолитическими препаратами, синтомициновую и эритромициновую мази. Повязки меняют через день, а после перехода процесса в стадию грануляции для лучшего заживления применяют линимент Вишневского и мази на основе ихтиола.
Ультрафиолетовое облучение и УВЧ-терпия применяется дозировано на всех этапах фурункулеза. К внутреннему приему антибиотиков прибегают в случаях хронического фурункулеза и при абсцедировании элементов. При наличии общих заболеваний, истощенности пациента и пониженного иммунного статуса назначают антибиотики в виде внутримышечных инъекций. Для повышения сопротивляемости организма применяются гамма-глобулин и озонотерапия, назначается витаминотерапия, аутогемотрансфузии, УФОК и общеукрепляющие препараты.
Профилактика фурункулеза заключается в соблюдении личной гигиены, своевременном лечении гнойничковых заболеваний, в лечении системных заболеваний и в ведении здорового образа жизни.
Читайте также:

