Фотодинамическая терапия при заболеваниях кожи
Обновлено: 24.04.2024
Для цитирования: Баткаев Э.А., Кузьмин С.Г., Димитриади О.В. и др. Опыт применения фотодинамической терапии с препаратом фотосенс в дерматологии. РМЖ. 2013;8:406.
Фотодинамическая терапия. Фотодинамическая терапия (ФДТ) – метод исследования, основанный на системном или местном применении фотосенсибилизаторов в комплексе со световым или лазерным излучением различной длины волны, базирующийся на достижениях квантовой физики, фотохимии и фотобиологии и включающий три компонента: фотосенсибилизатор и квант света – экзогенные факторы, а генерируемые в результате их взаимодействия через каскад биохимических реакций активные формы кислорода, главным образом синглетный кислород, – экзогенный фактор.
История ФДТ и фотохимиотерапии уходит своими корнями в глубокую древность. Лекари Древнего Египта, Китая и Индии использовали фотосенсибилизирующие свойства различных растений в терапии дерматологических заболеваний. Впервые фотодинамический эффект был описан О. Raab в лаборатории H. Von Tappeiner Мюнхенского университета в 1900 г. В дальнейшем, на протяжении всего ХХ в., ФДТ как метод лечения непрерывно развивалась и достигла выдающихся результатов в некоторых областях медицины (онкология, нейрохирургия, дерматология). Существует несколько групп фотосенсибилизаторов. К трем основным относятся: хлорины, порфирины и фталоцианины.
В наших исследованиях мы использовали 0,2% водный раствор фотосенса (фталоцианин 2-го поколения) местно в сочетании со светодиодным излучением на длине волны 675 нм. В исследование включались пациенты с тремя нозологиями: псориаз, акне и склеродермия.
В группу исследования включены 110 пациентов с псориазом в возрасте 18–60 лет преимущественно
2-го и 3-го фототипа легкого и среднетяжелого течения. Средняя длительность течения заболевания – 3,4 года, средняя частота обострений в год – 1,3 раза, средняя длительность периода ремиссии – 1,1 года.
Процедуры проводились пятидневными турами с последующим 2- или 7-дневным перерывом. Курс ФДТ проводился пациентам в стационарной стадии и после предварительного отшелушивания чешуек с поверхности высыпаний. Фотосенсибилизатор наносился в виде мази, затем патологический очаг покрывался пленкой и плотной темной тканью, время экспозиции составляет 1 ч. По истечении времени экспозиции повязка и пленка снимаются, удаляются избытки мази с поверхности патологического очага и присоединяется светодиодное облучение в течение 5–15 мин. на одно поле. Одно поле равняется 5 см2. Длительность процедуры варьирует от 30 мин. до 1,5 ч. Продолжительность курса – 5–30 процедур.
Основная группа (n=90) – ее составили больные обыкновенным и экссудативным псориазом с легким и среднетяжелым течением заболевания.
Группа сравнения (n=80) включила больных обыкновенным и экссудативным псориазом с легким и среднетяжелым течением заболевания.
Были выделены две подгруппы. Подгруппа 1 – 70 пациентов основной группы с легким течением заболевания и 62 пациента группы сравнения с легким течением заболевания.
Подгруппа 2 – 20 пациентов основной группы со среднетяжелым течением заболевания и 18 пациентов группы сравнения с легким течением заболевания.
Для контроля результатов лечения и мониторинга побочных эффектов проводились лабораторные исследования (общий и биохимический анализ крови и мочи, биохимический анализ крови и мочи, показатели перекисного окисления липидов, цитокины), определение функциональных показателей кожи, гистологические исследования с определением экспрессии белка пролиферации Ki 67.
В подгруппе 1 основной группы клиническая ремиссия была достигнута у 80% (n=56) пациентов, клиническое улучшение – у 15% (n=11), отсутствие эффекта – у 5% (n=4) больных. В подгруппе 1 группы сравнения клиническая ремиссия была достигнута у 56% (n=35) пациентов, клиническое улучшение – у 27% (n=17), а отсутствие эффекта наблюдалось у 11% (n=10) больных, что демонстрирует достоверно более высокий клинический эффект ФДТ (p <0,01).
В подгруппе 2 основной группы клиническая ремиссия была достигнута у 70% (n=14) пациентов, клиническое улучшение – у 15% (n=3), отсутствие эффекта отмечено у 5% (n=3) больных. В подгруппе 2 группы сравнения клиническая ремиссия была достигнута у 50% (n=9) пациентов, клиническое улучшение – у 20% (n=4), а отсутствие эффекта – у 30% (n=5), что демонстрирует достоверно более высокий клинический эффект ФДТ (p <0,01).
После проведенного курса лечения у пациентов, получавших ФДТ, достоверно больше снижался индекс PASIс 17, 4 в среднем до 7,3 по сравнению с пациентами группы сравнения с 17,3 в среднем до 11,2 (р <0,01), выявлялось большее нарастание длительности периода ремиссии с 10,2 мес. в среднем до 16,7 мес. после курса лечения в основной группе и снижение длительности периода ремиссии с 11,3 до 9,7 мес. (р<0,01) в группе сравнения, частота обострений в год также достоверно нарастала в основной группе (2,4 до лечения в среднем и 1,1 – после курса ФДТ) и увеличивалась в группе сравнения с 2,3 в среднем до 2,7 (р<0,01).
За время наблюдения не было выявлено статистически значимых динамических изменений показателей крови и мочи, цитокинового профиля и показателей перекисного окисления липидов, что свидетельствует о малой токсичности методики и компенсации организмом образующегося в результате фотодинамической реакции окислительного стресса.
При определении функциональных показателей кожи отмечалось изначальное снижение уровня гидратации кожи до 54,3 ЕД в среднем и достоверное увеличение после проведения ФДТ до 71,3 в среднем (р <0,01), достоверное снижение трансэпидермальной воды до лечения (2,3 ЕД в среднем), нормализация данного показателя при достижении клинической ремиссии (1,1 ЕД в среднем, р<0,01), снижение уровня эритемы с 41,1 ЕД в среднем до 10,2 ЕД в среднем (р<0,01), нарастание пигментации, но не выраженное. Гиперпигментация не сохранялась дольше 12 мес. и полностью разрешалась. В единичном случае наблюдалась гипопигментация. Выявлено достоверное снижение активности микроциркуляции с 37,6 ПЕД в среднем до 12,1 ПЕД в среднем после курса ФДТ (р<0,01).
По результатам гистологического исследования выявлено достоверное снижение экспрессии белка пролиферации Ki-67 с 35 до 17 клеток (в среднем) в поле зрения (р <0,01). Побочные эффекты единичны и незначительны: зуд, отек, гипер- и гипопигментация.
Выводы. ФДТ псориаза является методом выбора, обладает малой токсичностью, побочные эффекты единичны и незначительны, что позволяет считать данный метод перспективным.
В исследование включены 22 пациента с акне в возрасте 18–30 лет с длительностью заболевания 2,3 года в среднем, частотой обострений в год в среднем 1,3.
В первую группу вошли пациенты с легким течением заболевания (n=15), во вторую – со среднетяжелым (n=2), в третью группу – с тяжелой формой (n=5).
ФДТ проводилась пятидневными турами с последующим 2-дневным перерывом. На курс лечения в среднем приходилось 10–15 процедур. Использовался 0,2% водный раствор фотосенса и светодиодное излучение на длине волны 675 нм. В реабилитационном периоде использовали топические средства.
В первой группе клиническая ремиссия достигнута у 80% пациентов (n=12), клиническое улучшение – у 20% (n=3). Во второй группе клиническая ремиссия не достигнута ни у одного пациента. Клиническое улучшение – у 100%. В третьей группе клиническая ремиссия достигнута у 60% пациентов (n=3), отсутствие эффекта – у 40% (n=2). Отсутствие эффекта наблюдалось у пациенток с доказанной относительной или явной гиперандрогенией. Побочных эффектов не выявлено, аллергические реакции не наблюдались. Результаты обследования пациентов на стадии статистической обработки.
Лечение ограниченной склеродермии курсами стандартной терапии (пенициллин, ангиопротекторы, ферменты, ретиноиды и др.) не всегда эффективно и поэтому актуальным остается ее совершенствование.
Целью исследования являлась оценка эффективности ФДТ и препарата тимодепрессин при лечении ограниченной склеродермии. Под наблюдением находились 32 больных ограниченной склеродермией в возрасте 30–65 лет, из них женщин – 24, мужчин – 8.
Больные поступили на повторный 3–4 курс стандартного лечения. Несмотря на проводимую ранее терапию, кожа в очагах оставалась отечной, сохранялся периферический венчик гиперемии, что свидетельствовало об отсутствии полного разрешения процесса. Высокие показатели индекса тяжести mRONDNAN подтверждали это. Больные были разделены на 3 группы.
1 группа (n=12) – к стандартной терапии (пенницилин, актовегин, лидаза, наружно – гепариновая мазь или солкосериловый крем) присоединяли сеансы ФДТ с фотосенсибилизатором фотосенс (30 мин. аппликация на очаги препарата фотосенс на вазелиновой основе и 30 мин. облучение под лампой с длиной волны 675 нм) и препарат тимодепрессин по 2,0 мл в/м № 5, затем по 1,0 мл в/м № 10.
2 группа (n=10) – к стандартной терапии присоединяли препарат тимодепрессин по указанной схеме. 3 группа (n=10) – контрольная. Данные больные получали лишь стандартную вышеуказанную терапию.
Результаты лечения. У больных 1-ой группы, получавших комплексное лечение препаратом тимодепресин и ФДТ, установлено разрешение свежих патологических очагов с почти полным исчезновением отека (по индексу mRONDNAN с 1,8 до 0,3 балла) и воспалительного венчика (1,9 до 0,1 балла).
У больных 2-ой группы, получавших лечение тимодепрессином, отмечалась положительная динамика. Часть очагов разрешилась остаточной гиперпигментацией. На остальных очагах наблюдалось снижение отека кожи (по индексу mRONDNAN с 1,5 до 0,5 баллов) и выраженности периферического венчика (с 1,7 до 0,7 баллов).
У больных 3-ей группы – контрольной, получавших стандартную терапию, выраженной положительной динамики не отмечалось. Отек кожи и периферический венчик в очагах поражения сохранялись. Показатели индекса тяжести mRONDNAN отека и гиперемический венчик в очагах существенно не менялись (с 1,6 в до 1,3 баллов; с 1,8 до 1,5 баллов соответственно).
Таким образом, стандартная терапия не позволила достичь полного разрешения процесса. Присоединение к стандартному лечению ФДТ и инъекций препарата тимодепрессин повысило эффективность терапии, что выражалось существенной положительной клинической динамикой и снижением тяжести mRONDNAN на 50%.
ФДТ является эффективным методом лечения некоторых дерматологических заболеваний. При местном применении не вызывает побочных эффектов и токсических поражений. Не требует применения фотопротекторов.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Помните «Пятый элемент» – фильм Люка Бессона, где лазерный луч микрон за микроном, восстанавливает тело Милы Йовович?
Прошло всего 20 лет, и фантастика стала ближе – косметология научилась работать на микроуровне и восстанавливать здоровье кожи клетка за клеткой.
Фотодинамическая лазерная терапия Laser Mask прицельно устраняет поврежденные клетки и воздействует на микропроцессы кожи. Эта новая процедура стимулирует обновление коллагена, регенерацию и лифтинг кожи, избавляет от покраснения, сосудистых и возрастных проблем без воздействия на здоровые ткани.
Что такое фотодинамическая косметология
С возрастом наша кожа меняется. Замедляется синтез коллагена и эластина, которые являются каркасом для мягких тканей, придают им упругость и эластичность. Кожа начинает провисать, становится более сухой, появляются морщины и участки пигментации. Клетки обновляются в два раза медленнее.
Фотодинамика Laser Mask (сокращенно ФДТ) – новое слово в косметологии. Метод основан на способности препаратов-фотосенсебилзаторов избирательно накапливаться в так называемых энергодефицитных зонах – в повреждённых, воспаленных, дефектных и старых клетках. Потом под воздействием лазерного излучения эти энергодефицитные зоны также избирательно разрушаются без какого-либо воздействия на здоровые клетки.

Так выглядит омолаживающая процедура фотодинамической терапии лица. Всего за 40 минут прицельно и безболезненно устраняет почти все возрастные проблемы.
Эта современная технология позволяет достигать максимальных результатов на фоне отсутствия боли, побочных реакций и осложнений.
Как проходит процедура фотодинамической терапии лица
- На лицо наносится гель-активатор: он поможет лазерной маске проникнуть глубже.
- Вторым этапом наносится гель-фотосенсибилизатор.
- На 20 – 40 минут лицо помещается под поляризованный свет лазера в режиме сканирования.
- Фотосенсибилизатор вступает в химическую реакцию с лазерным светом с высвобождением активного кислорода. Этот мощный природный окислитель вызывает биологические механизмы клеточного разрушения.
- Гибель дефектных клеток стимулирует процессы восстановления. Активизируются митохондрии — энергетические станции клеток, стимулируется синтез АТФ — основного источника клеточной энергии, начинается деление молодых клеток и рост капилляров, синтез коллагена в зоне воздействия усиливается на 450%.
После лечения несколько дней следует пользоваться кремами с высоким фактором защиты SPF. Незначительное покраснение после процедуры проходят самостоятельно.
Фотодинамическая терапия кожи запускает биологическое омоложение на клеточном уровне
Видимый эффект наблюдается уже после первой процедуры, нарастает на протяжении нескольких месяцев, и сохраняется около полутора – двух лет.
За счёт синтеза коллагена и эластина кожа становится упругой, гладкой и свежей. Выравнивается рельеф кожи, подтягивается овал лица. Морщинки становятся менее заметными, а после серии процедур разглаживаются.
Блокируется синтез пигмента меланина – происходит отбеливание кожи, тон становится более ровным.
За счёт деления увеличивается количество здоровых клеток. Рубцовая, воспаленная и другая деструктивно изменённая ткань замещается новыми, здоровыми клетками.
Метод ФДТ стимулирует образование новых капилляров. Питание кожи улучшается: она увлажнена, меньше подвержена отрицательному действию различных факторов и быстрее восстанавливается.
Какие проблемы решает лазерная маска для лица
Фотодинамическая маска имеет регенеративный, противовоспалительный, обезболивающий, противоотёчный, иммуномодулирующий, противоаллергический эффект и показывает высокие результаты в лечении:
Фотодинамическое омоложение кожи лица выполняется в различных режимах
Для выполнения фотодинамической процедуры применяется лазер с различной мощностью излучения и длиной волны.
Волны красного цвета длиной 660 нм обладают самой большой проникающей способностью. Процедура в красном режиме относится к интенсивному протоколу и занимает около 40 минут. Она стимулирует выработку собственного коллагена кожи и эффективно решает многие проблемы, связанные со старением: сухость, пигментные пятна, провисание кожи.
После 2-3 процедур интенсивного воздействия можно перейти на поверхностные 20-минутные процедуры.
Синий цвет обладает меньшей проникающей способностью. Лазер в «синем» режиме имеет отличный противовоспалительный и антибактериальный эффект. Поэтому он показан для лечения акне и других воспалительных процессов на коже.
Другие показания для Laser Mask
ФДТ эффективна против вируса папилломы. Методика устраняет вирус еще до появления папиллом и бородавок на коже. Клетки, зараженные вирусом, накапливают фотосенсибилизатор, и после воздействия лазера погибают.
Такой же эффект оказывает процедура и на вирус простого герпеса.
Фотодинамика повышает эффективность травматичных процедур – таких как лазерная шлифовка и пластическая операция. Лазерное воздействие стимулирует коллаген: лазерные повреждения и послеоперационные швы заживают быстро, ровно и незаметно.
Преимущества фотодинамического омоложения
- это безболезненная процедура, которую даже можно назвать приятной,
Проведённые в последние десятилетие исследования в области изучении воздействия фотодинамической терапии в лечении возрастных изменений кожи, дерматологических заболеваний, в том числе вирусных и бактериальных поражений кожи, показали высокую эффективность ФДТ.
Фотодинамическая терапия - это избирательное уничтожение патологических тканей с помощью химической реакции, активируемой световой энергией.
Основные причины проведения Фотодинамической терапии:
1. Активация синтеза коллагена и эластина. Восстановление кожи при старении, нормализация естественных обменных процессов и механизмов деления клеток кожи, мобилизация собственных ресурсов организма. Активация роста молодых и здоровых клеточных структур.
2. Широкая область применения в дерматологии:
- Обеспечивает быстрое ранозаживление и естественное восстановление тканей после хирургических вмешательств
- Позволяет проводить эффективную профилактику и терапию вирусных и бактериальных заболеваний кожи (акне, постакне, герпес), оказывает иммуномодулирующий эффект.
- Используется для экспресс-диагностики злокачественных новообразований кожи.
- Повышает тургор кожи и выравнивает овал лица
- Разглаживает морщины и устраняет пастозность
- Выравнивает рельеф кожи и улучшает его цвет
- Подходит для женщин и мужчин любого возраста с любым типом кожи
3. Эффект cинергии в сочетание с косметологическими процедурами – в качестве подготовки к инвазивным процедурам, а также после этих процедур для быстрого восстановления тканей и ранозаживления.
4. Неинвазивность и избирательность воздействия – отсутствие повреждения здоровых тканей.
5. Отсутствие болевых ощущений и побочных эффектов – без болевых ощущений во время процедуры, отсутствие периода реабилитации после процедуры.
6. Длительный и видимый эффект
7. Доказанная эффективность применения
Впервые препараты и технологии клинического применения адаптированы и для использования в косметологии.
Фотодинамическая терапия – это система неинвазивных фотодинамических процедур с применением специальных препаратов. В их рецептуре использована уникальная запатентованная технология получения комплексного соединения хлорина Е6, продукта переработки хлорофилла «А», основного действующего вещества, используемого в производстве целого ряда инновационных продуктов.
Показание к применению ФДТ:
- акне
- веснушки
- изменения структуры коллагена и соединительной ткани
- кератозы кожи
- купероз
- папилломавирусная инфекция
- пигментные пятна
- подготовка к инвазивным процедурам (лазерной шлифовке, пластической операции и т. п.)
- постакне
- посттравматические и послеоперационные рубцы и стрии
- псориаз
- расширенные поры
- ритиды
- розацеа
- структурные изменения эпидермиса и дермы
- Беременность
- Лактация
- Фоточувствительность, в том числе прием лекарственных препаратов вызывающих повышенную чувствительность к ультрафиолетовому излучению
Технология фотодинамической терапии:
Лампа работает в двух световых режимах с длинами волн, которые соответствуют максимумам поглощения фотосенсибилизатора – 400±2 нм (синий свет) и 660±2 нм (красный свет).
Синий свет используется для диагностики воспалительных процессов, злокачественных образований с четким разделением границ. Обладает мощными антибактериальным и противовоспалительным эффектами.
Красный свет запускает механизмы естественной природной регенерации кожи, стимулирует деление стволовых клеток базального слоя для замещения погибших клеток и выработку коллагена, улучшает метаболизм и кровообращение, повышает уровень естественной гидратации и способствует удержанию влаги в коже.
Основные преимущества технологии:
- нормализация обменных процессов и механизмов деления клеток кожи
- активация роста молодых, здоровых клеточных структур
- активация синтеза коллагена и эластина
- профилактика вирусных и бактериальных заболеваний кожи
- диагностика новообразований кожи
- неинвазивность
- отсутствие побочных эффектов, травм, болевых ощущений во время процедуры
- простота и технологичность
- восстановление естественных процессов организма
- отсутствие периода реабилитации
Фотодинамическая терапия и возрастные изменения кожи лица:
Инновационная технология с использованием специальных косметических препаратов впервые предлагается для устранения и коррекции дефектов инволюционно-измененной кожи с помощью технологий фотодинамической терапии. С возрастом кожа на открытых участках тела, таких, как лицо, шея, руки, стареет гораздо раньше - теряется эластичность, появляются пигментные пятна, различные сосудистые патологии, кожа грубеет и покрывается сетью мелких морщин.
Внешний вид кожи зависит как от генетических и конституциональных особенностей, так и от внутренних факторов, т.е. от состояния организма в целом. Но процесс старения кожи существенно усугубляется природным агрессором - солнцем.
Избыток солнечного излучения приводит к преждевременному повреждению таких структурных компонентов кожи, как коллаген и эластин, усиливает проявление пигментных и сосудистых патологий. Этот процесс принято называть старением и увяданием кожи.
За последнее десятилетие для борьбы со старением кожи было предложено множество омолаживающих процедур. Прогресс в современном мире в значительной мере связан с использованием наукоемких технологий. В фотодинамической терапии сочетают максимальный лечебный эффект с минимальным количеством или отсутствием побочных реакций и осложнений.
Для проведения фотодинамической терапии в «Семейной клинике» необходимо первичная консультация у дерматовенеролога: Винаревой Нины Александровны.
Другие статьи по этой теме

МИКРОСЕКУНДНЫЙ НЕОДИМОВЫЙ ЛАЗЕР - это запатентованная технология микросекундного воздействия.Технология микросекундного лазерного воздействия, в отличие от аналогов, не имеет никакой реабилитации и сезонных ограничений. Аппарат не оказывает никакого термического воздействия на кожу, поэтому процедуры можно проводить на любом фототипе кожи, на загорелой коже, в любое время года.

Дерматит на лице, как и на другом участке кожи, может появиться в результате воздействия определенного раздражителя

Витилиго - тяжелое заболевание, лечение которого является одним из самых сложных, обусловленное внезапной потерей на коже меланина с поражением не в одном, а сразу в нескольких участках кожи
Фотодинамическая терапия (ФДТ) – новый метод лечения раковых заболеваний, болезней кожи и инфекционных процессов, который обладает высокой эффективностью, практически не имеет побочных реакций и не вызывает осложнений. Речь идет об использовании особых лекарственных препаратов – фотосенсибилизаторов, которые избирательно накапливаются в организме, повышая чувствительность к свету. Специфические вещества начинают действовать только после облучения клеток световыми волнами определенной длины, которые и определяют глубину проникновения.
В зависимости от того, какая часть тела подвергается лечению, фотосенсибилизирующий препарат вводится в кровоток через вену или наносится на кожу. В течение определенного времени активные вещества всасываются раковыми клетками. Затем на обрабатываемую область воздействуют светом, который заставляет лекарство реагировать и образовывать особые молекулы кислорода, которые убивают злокачественные клетки. ФДТ также разрушает кровеносные сосуды, питающие раковые клетки, а также активирует иммунную систему для атаки опухолевых клеток.
«Промежуток времени между тем, когда лекарство вводится и когда применяется свет, называется интервалом между лекарством и светом. Это может быть от нескольких часов до нескольких дней, в зависимости от используемого препарата.
Свет, используемый в ФДТ, исходит от определенных видов лазеров или от светоизлучающих диодов (светодиодов). Вид используемого света подбирается в зависимости от типа злокачественного процесса и области его локализации. ФДТ, как правило, проводится в амбулаторных условиях (то есть пациенту не придется оставаться в больнице), но иногда сочетается с хирургическим вмешательством, химиотерапией, лучевой терапией или другими противораковыми препаратами».
Борисов Константин Евгеньевич,
главный онколог, к.м.н.
Преимущества фотодинамической терапии:
- возможность проведения диагностических и лечебных процедур;
- оказание комплексного воздействия (уничтожение вирусов, бактерий и грибков) повышение иммунитета;
- повторное и многократное воздействие в отличие от лучевой терапии и хирургического вмешательства;
- получение наиболее функциональных и эстетических результатов благодаря широкому поверхностному воздействию без существенного поражения подлежащих тканей;
- отсутствие иммунодепрессивных и системных токсических реакций;
- возможность использования у больных с тяжелыми формами рака и у пожилых людей.
ФДТ может лечить только те области, куда может проникать свет, поэтому используется преимущественно для лечения проблем на коже или непосредственно под кожей, или в подкладке органов, которые могут быть достигнуты с помощью источника света. Поскольку свет не может проходить очень далеко через ткани тела, ФДТ нельзя использовать для лечения больших раковых опухолей или злокачественных новообразований, которые глубоко проросли в кожу или другие органы.
Препараты, используемые для фотодинамической терапии, оставляют людей очень чувствительными к свету в течение некоторого времени, поэтому особые меры предосторожности должны быть приняты после введения препаратов в организм.
Этапы фотодинамической терапии
Существуют определенные ограничения при проведении ФДТ, которые заключаются в абляции – отсутствии материала для проведения гистологического исследования. Именно поэтому диагноз должен быть поставлен до проведения процедуры.
Процесс фотодинамической терапии достаточно сложный, поэтому необходима координация между клиницистами.
ФДТ проводится в несколько этапов:
- Разметка полей облучения таким образом, чтобы границы выходили на 5 мм за пределы пальпируемого и видимого края опухоли. Разметка осуществляется медицинским маркером, фломастером или чернилами.
- Нанесение препарата на пораженную зону так, чтобы он в полной мере покрыл весь участок. Проводится процедура в процедурном кабинете – затемненном. Допустимо только искусственное освещение на 50-100 лк. После нанесения ФС, на обработанное место накладывают пищевую пленку, чтобы исключить воздействие естественного освещения. Для дополнительной защиты от света пациенту рекомендуется надеть одежду из плотных натуральных тканей. Время экспозиции – 10-40 минут, что зависит от используемого препарата и формы опухоли.
- Освобождение очага от повязки и проведение лазерного облучения.
На протяжении 2-5 дней после проведения процедуры происходит развитие реакции, которая приводит к гибели патологические ткани – регрессии опухоли. На протяжении 3-7 недель злокачественные новообразования отторгаются. Раневая поверхность, которая формируется при этом, эпителизируется или же замещается соединительнотканным рубцом. Диспансерное наблюдение осуществляется на протяжении 6- 34 месяцев.
Для ФДТ используются следующие группы лекарственных средств:
- Производные гематопорфина (Аласенс, Фотосан, Фоторфин, Фотогем) – назначается при раке легкого и пищевода. Световое облучение осуществляется через 2 дня после введения. Спектр поглощения – 630 нм. Необходим световой режим в течение 3-4 недель.
- Производные хлорина (радахлорин, фотодитазин, фотолон) – проявляют значительную активность на злокачественных клетках в терапевтической концентрации. Разработаны для однократного введения в сочетании с лазерным облучением. Световой режим нужно соблюдать на протяжении 4-5 дней.
- Аминолевулиновая кислота - препарат, который наносится прямо на кожу. Он используется для лечения актинического кератоза (АК), состояния кожи, которое может стать раком, и используется только на лице или коже головы. Для активации этого препарата используется специальный синий свет, а не лазерный.
ФДТ используется при определенных типах рака для улучшения качества жизни и ее продления. Фотодинамическая терапия становится все более широко признанным ценным вариантом лечения некоторых видов локализованных раковых заболеваний, которые не распространились в другие ткани и органы.
Оборудование для ФДТ
Свет, используемый для фотодинамической терапии, может исходить от лазера или других источников. Для фотодинамической терапии разработана отечественная лазерная терапевтическая и диагностическая аппаратура. Используются разные варианты лазерного облучения: много- и однопозиционные, внутритканевые, неинвазивные и инвазивные.
Лазерный луч может быть направлен через волоконно-оптические кабели (тонкие волокна, передающие свет), чтобы доставить свет в области внутри тела. Например, волоконно-оптический кабель может быть введен через эндоскоп (тонкую, освещенную трубку, используемую для осмотра тканей внутри тела) в легкие или пищевод для лечения рака в этих органах.
Другие источники света включают светоизлучающие диоды (светодиоды). Они могут быть использованы для лечения поверхностных опухолей, таких как рак кожи.
FAQ
Когда назначается ФДТ?
Фотодинамическая терапия назначается для лечения актинического кератоза (АК), предракового состояния кожи, которое проявляется в виде грубых чешуйчатых пятен. Актинические кератозы развиваются в результате длительного пребывания на солнце. Они представляют собой форму солнечных повреждений, которые могут стать злокачественными, если их не лечить, поэтому врачи рекомендуют обращаться к врачу при первых симптомах.
ФДТ также является эффективным методом лечения меланомы кожи (плоскоклеточный рак, поверхностная базально-клеточная карцинома) из-за своей способности нацеливаться и убивать раковые клетки.
Процедура используется также для борьбы с тяжелым акне, псориазом и розацеа, а также для улучшения общего тона и текстуры кожи, стимулируя выработку коллагена.
Основные задачи фотодинамической терапии
Основная роль при ФДТ возложена на активный или сигнальный кислород, образующийся в молекулах белков и липидов и внутриклеточных органеллах при воздействии определенного кванта света. При этом происходит разрыв и разрушение цепочки молекулы.
Молекулы используемого фотосенсибилизатора, поглощая квант света, переходят в синглетное долгоживущее состояние. Фотодинамическая реакция усиливается. Молекулы, находящиеся в триплетном состоянии передают энергию молекуле кислорода, которая переходит в сигнальное состояние. Таким образом, молекулы вступают в химические реакции.
Спустя несколько циклов происходит выгорание фотосенсибилизатора, который утрачивает способность принимать участие в фотодинамических реакциях
Противопоказания к проведению ФДТ
Фотодинамическая терапия не проводится при порфирии – группе наследственных заболеваний, связанных с нарушением метаболизма пигментов, участвующих в синтезе гемма (вещества, входящего в состав гемоглобина).
Абсолютным противопоказанием является период лактации (грудного вскармливания), тяжелая форма почечной недостаточности и 1-3 триместр беременности. Процедура не проводится при непереносимости солнечного света (порфирии), гиперчувствительности кожного покрова к облучению.
Побочные действия фотодинамической терапии
Порфимер натрия делает кожу и глаза чувствительными к свету примерно на 6 недель после лечения. Таким образом, пациентам рекомендуется избегать прямых солнечных лучей и яркого внутреннего освещения. Солнцезащитные кремы не защитят кожу от реакций светочувствительности.
Фотосенсибилизаторы имеют тенденцию накапливаться в опухолях. В результате повреждения здоровых тканей минимальны. Однако ФДТ может вызывать ожоги, отеки, боль и рубцы в близлежащих здоровых тканях. Другие побочные эффекты процедуры связаны с областью, которая подвергается лечению. Они могут включать кашель, проблемы с глотанием, боль в животе, болезненное дыхание или одышку; эти побочные эффекты обычно носят временный характер. В тяжелых случаях может появиться стойкое поствоспалительное покраснение.
Отек в обработанной области может привести к боли и проблемам с тканями и органами. Иногда лечение ФДТ может заставить иммунную систему работать по-другому, обычно стимулируя ее активность. Иногда она может ослабевать на какое-то время. В очень редких случаях ФДТ может вызвать рак кожи в том месте, где проводилось лечение. Некоторые исследователи считают, что это происходит, если иммунная система ослаблена.
На развитие побочных реакций влияет тип используемого препарата и время между его приемом и применением света. Значение также имеет уровень чувствительности кожного покрова после лечения.
Как осуществляется динамическое наблюдение?
После проведения ФДТ динамическое наблюдение за больными проводится в амбулаторных условиях. Для оценки результата проведенной процедуры необходимо посетить врача.
Основные критерии определения эффективности лечения:
- отсутствие пальпаторных и визуальных признаков опухоли;
- уменьшение размеров образования на 50%;
- уменьшение новообразования менее чем на 50%.
Частичная резорбция, при которой опухоль уменьшается более чем на половину, оценивается в качестве положительного терапевтического эффекта. Чтобы определить эффективность ФДТ, необходимо посетить специалиста через 2 месяца. Этого периода времени достаточно для уменьшения образования и эпителизации кожных дефектов.
Если через 2 месяца результат неудовлетворителен, тогда проводится повторная биопсия или соскоб для проведения цитологического или гистологического исследования. При наличии атипичных клеток результат расценивается как частичная резорбция.
Какие методики ФДТ используются в клинике «Медскан»?
В большинстве случаев в медицинских центрах «Медскан» процедуры ФДТ проводятся однократно. После лечения на протяжении 2-3 месяцев злокачественная опухоль погибает. При возникновении необходимости онколог рекомендует повторное воздействие. Опытные специалисты проводят фотодинамическую терапию даже при тяжелых сопутствующих патологиях и в том случае, когда необходимо паллиативное лечение.
Дополнительные возможности
Свет, необходимый для активации большинства фотосенсибилизаторов, не может проходить более чем через одну треть дюйма ткани (1 сантиметр). По этой причине ФДТ обычно используется для лечения опухолей на коже или непосредственно под ней, а также на слизистой оболочке внутренних органов или полостей. Фотодинамическая терапия также менее эффективна при лечении больших опухолей, поскольку свет не может проникать далеко в них. ФДТ является местным методом лечения и, как правило, не используется для лечения рака, который распространился (метастазировал).
Фотодинамическая терапия не рассматривается в качестве приоритетного метода лечения раковых заболеваний. Специалисты из области онкологии рекомендуют сочетать ФДТ с химиотерапией. Наиболее эффективен такой подход к лечению при значительном распространении опухоли.

Заведующий отделением дерматологии:
Член Евро-Азиатской Ассоциации дерматовенерологов,
Член Российского общества дерматологов и косметологов,
доктор медицинских наук, профессор Сухарев А.В.


Методы ПУВА-терапии для лечения псориаза:
- Высокая эффективность: у 96% пролеченных пациентов - очищение кожи
- Быстрое получение результатов: первые признаки регресса кожных проявлений отмечаются уже после 4 - 6 процедур
- Длительная ремиссия - от полугода до нескольких лет
- Ограниченный перечень противопоказаний для применения метода
- Хорошая переносимость
- Амбулаторное лечение в условиях поликлиники, без отрыва от работы и учебы
- Комфортные условия лечения
- Отсутствие эффекта "привыкания" (высокая эффективность повторных курсов лечения)
- Побочный эффект метода - красивый ровный загар
- Возможность проведения "поддерживающей" терапии
Что такое фототерапия? Виды светолечения
Фототерапия - так в медицине принято называть светолечение. Принцип фототерапии был известен уже в древности, когда люди использовали в лечебных целях солнечный свет и фотосенсибилизирующие растения, например, сельдерей. В природе ультрафиолетовое (УФ) излучение исходит от солнца, но, в отличие от видимой части солнечного спектра, не воспринимается человеческим глазом.
Именно ультрафиолетовые невидимые лучи вызывают загар. Еще древние греки и египтяне заметили, что солнечный свет действует очень благотворно при многих кожных заболеваниях, в том числе и при псориазе.
Применяемая с 1973 г. фототерапия (ПУВА) , с 1983 г. - селективная фототерапия (СФТ) и с 1993 г. - фототерапия средневолновыми лучами узкого спектра в наше время занимают лидирующее место в лечении кожных заболеваний.
Что такое фотосенсибилизатор?
Фотосенсибилизатор, попадая в поражённую клетку, совместно с УФ-А, тормозит патологически ускоренное её деление. Доказано, что кванты длинноволнового УФ-излучения нарушают целостность нуклеиновых кислот, свободные радикалы которых вступают в ковалентную связь с препаратами псораленового ряда.
Образующиеся соединения значительно тормозят репликацию ДНК и, следовательно, пролиферацию (деление) эпидермальных клеток.
Способы лечения псориаза ПУВА-терапией в СПб
В клинике «Дезир» в Санкт-Петербурге ПУВА-терапия проводится с помощью специальных установок с предварительным приемом фотосенсибилизаторов. Фотоактивное вещество может применяться тремя путями:
- перорально (системно) - в таблетках и капсулах, за 2.5-3 часа до процедуры;
- локально - в виде кремов, растворов для местного нанесения за несколько минут до процедуры;
- ПУВА-ванны - фотоактивное вещество растворяется в ванне с водой, после приема которой через 15 минут следует облучение.
Перорально препараты принимаются в индивидуально рассчитанной дозе в зависимости от массы тела. Фотохимиотерапия посредством ванн ПУВА подходит для пациентов, у которых прием фотосенсибилизаторов внутрь провоцирует развитие таких побочных эффектов, как тошнота. Также такой метод ПУВА-терапии показан и при лечении псориаза у детей младше 15 лет.
Результаты ПУВА-терапии
Наши пациенты всегда довольны результатом! Обращайтесь в нашу клинику для омоложения, устранения недостатков или улучшения вашей красоты!
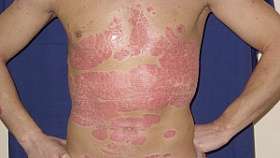
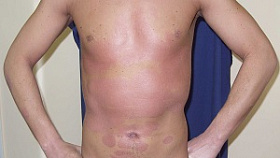
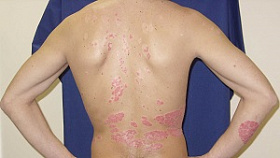
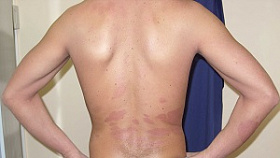
Показания и противопоказания для проведения ПУВА-терапии
Чаще всего ПУВА-терапия применяется для лечения распространенного вульгарного и экссудативного псориаза, а также при ладонно-подошвенной локализации и поражении волосистой части головы.
В условиях стационара возможно применение этого метода при таких тяжелых формах псориаза, как эритродермическая и пустулезная. ПУВА также применяется при различных формах дерматитов (атопический дерматит, экзема), витилиго.
Реже - при вульгарных угрях, фотодерматозах, гнездной плешивости, пурпурозно-пигментном дерматозе, лихеноидном питириазе, кольцевидной гранулеме, зудящих высыпаниях при вич-инфекции, красном плоском лишае, пигментной крапивнице, грибовидном микозе, хроническом состоянии "трансплантат против хозяина".
Противопоказаниями к данной процедуре являются:
- гиперчувствительность к фотосенсибилизаторам;
- заболевания, сопровождающиеся повышенной чувствительностью к УФ-излучению: системная красная волчанка, альбинизм, пигментная ксеродерма, порфирия;
- беременность;
- злокачественная меланома.
ПУВА-терапия с осторожностью проводится:
- пациентам со светлой кожей;
- при нарушениях в иммунной системе любой этиологии;
- больным, подвергшимся воздействию ионизирующей радиации;
- при наличии злокачественных новообразований;
- пациентам, страдающим катарактой;
- при острой или хронической почечной недостаточности;
- при уремии.
ПУВА-терапией при псориазе в клиниках «Дезир»
В клиниках "Дезир" в СПб ПУВА-терапия применяется как основная методика лечения псориаза. Этот метод позволяет практически полностью избавиться от кожных проявлений болезни на длительный срок.
Лечение псориаза ПУВА-терапией в медицинском центре «Дезир» проходит амбулаторно, то есть вам не нужно брать больничный лист. Вы можете выбрать удобное для себя время посещения нашей клиники.
На первом приеме врач дерматолог проводит сбор сведений о состоянии вашего здоровья с целью выявления возможных противопоказаний для лечения, оценивает степень и стадию течения заболевания, обсуждает с Вами все вопросы, которые возникают у Вас в процессе осмотра.
Мы ввели гибкую систему оплаты лечения, что позволяет Вам выбрать наиболее подходящую схему для вашего бюджета.
Читайте также:

