Флегмона тонкого кишечника что это такое
Обновлено: 26.04.2024
Флегмона толстой кишки чаще возникает как осложнение гнойного дивертикулита, распадающейся опухоли, при повреждении стенки кишки инородными предметами, а в слепой кишке при распространении гнойного процесса с червеобразного отростка. Клинически флегмона толстой кишки начинается остро с разлитых схваткообразных болей в животе, локализация болей обычно соответствует пораженному отделу кишки. При вовлечении в процесс слепой и восходящей ободочной кишки они локализуются справа, а при поражении нисходящего отдела ободочной и сигмовидной кишки - слева. Позывы к дефекации при отсутствии стула в сочетании со схваткообразными болями в левой нижней половине живота, возникающие остро, сменяющиеся через несколько часов обильным жидким стулом со зловонным запахом,- ранние симптомы флегмоны сигмовидной кишки. Наряду с болями в животе отмечаются общая слабость, иногда рвота, реже - жидкий стул со слизью. Высокой температуры тела вначале не бывает, в дальнейшем она носит субфебрильный характер. Клинически более тяжелое состояние бывает при поражении слепой и восходящей ободочной кишки и менее тяжелое - при поражении сигмовидной и нисходящей ободочной кишки. Кожа бледная, язык влажный, обложен, живот вздут, не напряжен, значительно болезненный над пораженным отделом толстой кишки. При флегмоне толстой кишки чаще думают об острой кишечной непроходимости или о наличии другого острого заболевания органов брюшной полости. Непроходимость кишечника у этих больных обычно трактуется как частичная, что заставляет медлить с оперативным вмешательством. В периферической крови отмечается умеренно выраженный лейкоцитоз (10- 15х1000000000/л) и увеличение СОЭ (20-30 мм/ч). В копрограмме обнаруживаются слизь и лейкоциты, при ректороманоскопии при поражении сигмовидной кишки наблюдаются гиперемия и отек слизистой оболочки. При рентгеноскопии толстой кишки может определяться сужение просвета кишки соответственно месту ее поражения. При лапароскопии или лапаротомии необходимо решить вопрос, является ли заболевание первичной энтерогенной флегмоной или осложнением какого-либо патологического процесса (дивертикула, опухоли, инородного тела и др.). Следует отметить, что флегмоны толстой кишки, которые возникают в терминальной стадии хронического вирусного гепатита с явлениями портальной гипертензии, возникают на фоне асцит-перитонита, резкого обострения изменений в печени и печеночной комы. Обычно они возникают за 2-3 сут до смерти больного. При анализе нами 160 наблюдений флегмон такого рода, только в одном случае длительность ее составила 7 сут.
Лечебная тактика при энтерогенных флегмонах толстой кишки определяется распространенностью и глубиной патологического процесса. Кроме того, большое значение имеет достоверность первичной диагностики.
При неглубоком поражении стенки кишки, не далее мышечного ее слоя, при отсутствии явных признаков перитонита и удовлетворительном состоянии больного целесообразно ограничиться консервативным лечением, включающем антибиотики широкого спектра, интенсивную инфузионную терапию и тщательный лабораторный и колоноскопический контроль. В диагностике данного заболевания большая роль принадлежит лапароскопии.
Однако флегмоны толстой кишки очень часто сопровождаются симптомами "острого живота", что вынуждает прибегать к лапаротомии, и тогда хирургическая тактика определяется операционными находками.
При неглубоком поражении стенки кишки воспалительным процессом, отсутствии субсерозных абсцессов и признаков перитонита проводится противовоспалительная терапия. С этой целью в брыжейку толстой кишки и вдоль ее стенки забрюшинно устанавливается трубчатый дренаж с боковыми отверстиями, через который во время и после операции вводятся антибиотики, гепарин и другие препараты в зависимости от течения заболевания. Кроме того, оставляется трубчатый дренаж в свободной брюшной полости для последующего введения антибиотиков, а также проводится инфузионная терапия.
В случаях резко выраженного гнойного процесса в стенке толстой кишки, в том числе при наличии перитонита, производится резекция кишки, объем которой определяется протяженностью процесса. Завершение операции анастомозом или колостомой также зависит от характера патологического процесса.
A. Kypыгинa, Ю. Cтoйкo, C. Бaгнeнкo
Флегмона толстой кишки и другие материалы по хирургической гастроэнтерологии.
Забрюшинная флегмона – это разлитой гнойный процесс, локализованный в клетчатке ретроперитонеального пространства. Заболевание проявляется лихорадкой, недомоганием, тянущим умеренным или интенсивным болевым синдромом в пояснице и животе, усиливающимся при перемене положения тела. Для подтверждения диагноза проводят хирургический осмотр, УЗИ забрюшинного пространства, рентгенографию органов брюшной полости, анализ крови. Консервативное лечение предполагает назначение антибиотиков. Во время операции осуществляют вскрытие флегмоны и дренирование ретроперитонеального пространства.
Общие сведения
Забрюшинная флегмона – острое гнойное поражение позадибрюшинной жировой клетчатки. Отличительной особенностью ретроперитонеальной флегмоны является отсутствие границ расплавления тканей и склонность к быстрому распространению воспалительного процесса на близлежащие структуры (фасции, мышцы, соседние органы). Рыхлое строение забрюшинной клетчатки способствует стремительному размножению гнилостной инфекции, более выраженной интоксикации, нежели при ограниченном нагноении (абсцессе). Заболевание преимущественно распространено среди людей молодого и среднего возраста (25-45 лет), в равной степени наблюдается у мужчин и женщин.

Причины
Флегмонозный процесс в забрюшинной клетчатке чаще имеет вторичный характер и возникает в условиях протекающей в организме инфекции (пиелонефрита, параколита и др.). Патогенная флора, способствующая развитию гнойного процесса, представлена преимущественно золотистым стафилококком, кишечной палочкой, зеленящим стрептококком и др. В абдоминальной хирургии выделяют две группы причин образования забрюшинной флегмоны:
- Первичные. Флегмона может возникать в результате нарушения принципов асептики и антисептики во время хирургических манипуляций на органах малого таза и брюшной полости или инфицирования ретроперитонеальной клетчатки при открытых ранениях живота.
- Вторичные. В этих случаях флегмона забрюшинной области развивается вследствие гематогенного, лимфогенного распространения инфекции из первичного очага воспаления при пионефрозе, гнойном панкреатите, флегмонозном аппендиците, остеомиелите костей таза и др. Патология может возникать при прорыве забрюшинного абсцесса и проникновении пиогенного содержимого в клетчатку, в результате нагноения забрюшинных гематом при закрытых травмах и ранениях крупных сосудов с переходом воспаления на ретроперитонеальную область.
Вероятность развития забрюшинной флегмоны возрастает при снижении резистентности организма (после перенесенных вирусных, бактериальных инфекций, химиотерапии, лучевой терапии), тяжелом течении хронических заболеваний (сердечной недостаточности, бронхиальной астмы, сахарного диабета и др.), авитаминозе, пожилом и старческом возрасте пациентов.
Патогенез
Толчком к началу заболевания служит проникновение возбудителя в забрюшинную клетчатку на фоне ослабленного общего иммунитета, декомпенсации хронических заболеваний и т. д. Под воздействием токсинов, которые выделяются патогенными микроорганизмами, развивается серозный отек, воспалительная инфильтрация клетчатки с последующим образованием гнойного экссудата и расплавлением жировой ткани. Особенности строения ретроперитонеального пространства определяют быстрый переход воспаления на окружающие анатомические области. Распространение инфекции происходит через естественные промежутки в фасциях, которые способствуют проникновению гнойного экссудата из одного пространства в другое.
Классификация
Выделяют острое и хроническое течение забрюшинной флегмоны. Острая флегмона развивается внезапно и сопровождается интенсивной болью и интоксикацией. Хроническое течение возникает на фоне сниженной вирулентности патогенной флоры и быстрой активации защитных сил организма и проявляется слабовыраженной симптоматикой с периодами обострения и ремиссии. По характеру экссудата абдоминальные хирурги различают серозную, гнойную, некротическую и гнилостную формы заболевания. Исходя из локализации пиогенного процесса в ретроперитонеальном пространстве, выделяют следующие виды флегмоны:
- Поясничная. Наиболее распространённый вариант заболевания. При данной локализации флегмона, расположенная над гребнем подвздошной кости, распространяется по наружному краю поясничной мышцы до края длинных мышц спины.
- Подвздошная. Инфильтрат локализуется в среднем и верхнем отделах подвздошной ямки, начинаясь вблизи тела лобковой кости, проходит вдоль наружного края поясничной мышцы и достигает передней верхней ости подвздошной кости. Верхний край флегмоны обычно хорошо определяется при пальпации живота.
- Паховая. Данный тип забрюшинной флегмоны встречается редко. Инфильтрат расположен в позадибрюшинной клетчатке в проекции наружной подвздошной артерии и вены.
Симптомы забрюшинной флегмоны
Клинические проявления на начальной стадии не имеют специфических черт. Появляются общие признаки воспалительного процесса: повышение температуры тела до фебрильных значений, слабость, повышенная утомляемость, озноб, тошнота, головокружение. По мере прогрессирования патологии возникает боль. Болезненные ощущения вначале носят периодический тянущий, пульсирующий характер и локализуются в зависимости от расположения флегмоны в поясничной области, левой и правой половинах живота.
Боли постепенно нарастают, становятся постоянными, интенсивными и не имеют четкой локализации. Болевой синдром усиливается при попытке встать, сесть, повернуться на бок, значительно ухудшая уровень жизни пациента и мешая ему нормально передвигаться. При пальпации спины и живота отмечается резкая болезненность в поясничной области. При поясничном расположении инфильтрата можно заметить сглаженность контуров на пораженной половине поясницы, при глубокой пальпации живота определяется утолщение клетчатки в зоне воспаления.
Осложнения
Распространение гнойного процесса на окружающие ткани может стать причиной гнойного перитонита, пиелонефрита, эмпиемы плевры. Попадание инфекции в кровоток приводит к развитию тромбофлебита, лимфаденита, артериита. Поражение артерии может осложняться ее расплавлением и артериальным кровотечением. Генерализация инфекционного процесса приводит к возникновению сепсиса, выраженной интоксикации вплоть до септикопиемии, инфекционно-токсического шока и летального исхода.
Диагностика
Диагностика патологии часто вызывает трудности в связи с отсутствием патогномоничных симптомов и четкой клинической картины. В некоторых случаях заболевание удается обнаружить только на поздних стадиях, при развитии осложнений. Для установления диагноза проводятся следующие виды исследований:
- Осмотр хирурга. При сборе анамнеза специалист обращает внимание на травмы, операции и инфекционные заболевания в прошлом. Во время физикального осмотра отмечается напряжение мышц живота и спины на стороне поражения, наличие инфильтратов различной локализации, болезненных при пальпации.
- УЗИ брюшной полости и забрюшинного пространства. Позволяет визуализировать патологический инфильтрат в забрюшинной области. При наличии первичного очага инфекции (в почках, поджелудочной железе, кишечнике) удается выявить изменения в органах и жидкость в брюшной полости.
- Обзорная рентгенография брюшной полости. На рентгенограммах отмечается исчезновение контуров поясничной мышцы в области поражения. В зоне флегмоны в пределах ограниченного участка кишки определяется выраженный метеоризм, который не исчезает после использования клизм.
- Анализ крови. Лабораторное исследование крови выявляет наличие общего инфекционного процесса в организме, при котором повышается уровень лейкоцитов, ускоряется СОЭ, наблюдается сдвиг лейкоцитарной формулы влево. Анализ крови на стерильность выполняют для верификации возбудителя инфекции и назначения грамотной антибиотикотерапии.
В сомнительных и трудных случаях назначают КТ забрюшинного пространства. Данное исследование с большей точностью помогает определить этиологию болезни, местоположение флегмоны и изменения со стороны соседних органов. Дифференциальную диагностику забрюшинной флегмоны проводят с гриппозной инфекцией, тифом, паратифом, пиелонефритом, остеомиелитом костей таза. На начальных этапах симптомы болезни часто ошибочно принимают за проявления дегенеративных заболеваний позвоночника (остеохондроза поясничного отдела позвоночника, протрузии позвоночных дисков).
Лечение забрюшинной флегмоны
Тактика лечения зависит от локализации и величины флегмоны, а также наличия осложнений. Все пациенты с данным заболеванием подлежат госпитализации в хирургическое отделение. В настоящее время существует два основных подхода к лечению патологии:
- Консервативный. Применяется на начальных этапах болезни, при малых размерах флегмоны и отсутствии осложнений со стороны других органов и систем. Этиотропная терапия представлена антибактериальными препаратами широкого спектра действия. Наряду с основным лечением назначают дезинтоксикационную терапию, противовоспалительные и обезболивающие средства, витамины и иммуномодуляторы.
- Хирургический. При отсутствии эффекта от консервативной терапии, больших флегмонах и выраженной интоксикации применяют оперативное лечение. Выполняют вскрытие нагноения и санацию забрюшинного пространства, после чего устанавливают дренажную систему с целью активной аспирации гнойного экссудата из ретроперитонеальной области. При поясничной локализации применяют доступ Симона, при паранефритах – задний латеральный или медиальный доступы. При отсутствии данных о точном расположении флегмоны выполняют косые поясничные разрезы по Израэлю, Пирогову, Шевкуненко. До и после операции назначают антибактериальную и противовоспалительную терапию.
Прогноз и профилактика
Прогноз зависит от расположения, размеров флегмоны и выраженности интоксикационного синдрома. При своевременном обнаружении заболевания и адекватной антибиотикотерапии течение благоприятное. Поздняя диагностика, развитие перитонита, инфицирование других органов может повлечь за собой серьезные последствия (шок, сепсис и др.) вплоть до смертельного исхода. Основу профилактики заболевания составляет строгое соблюдение медицинским персоналом правил асептики во время инвазивных вмешательств, рациональное назначение антибиотиков и грамотное послеоперационное наблюдение за больными с хирургической патологией. Важную роль играет раннее распознавание и лечение хронических заболеваний брюшной полости и ретроперитонеального пространства (пиелонефрит, колит и др.).
Флегмона кишечника — это гнойное воспаление участка кишечной стенки. Острая форма заболевания проявляется резкими разлитыми болями в животе, многократной рвотой, повышением температуры тела до 39-40°С. Для хронического течения процесса характерны постоянные запоры, дискомфорт и несильные боли. Наиболее точный способ выявления флегмоны кишечника — выполнение диагностической лапароскопии. К вспомогательным методам относят УЗИ, рентгенографию пассажа бария, анализы крови и асцитической жидкости. При флегмоне проводится оперативное лечение: резекция пораженного отдела кишечника с формированием анастомоза.
МКБ-10
Общие сведения
Флегмона кишечника — очень редкое хирургическое заболевание. Как правило, состояние встречается у пациентов среднего возраста (35-55 лет). У женщин и у мужчин болезнь диагностируется с одинаковой частотой. В литературе описаны случаи гнойного кишечного воспаления у грудничков (после 2-месячного возраста) и старших детей. Типичная локализация флегмоны — терминальный отдел подвздошной кишки с восходящим распространением по тонкому кишечнику. Большое значение патологии для клиницистов обусловлено сложностями дооперационной диагностики и высокой частотой осложнений.

Причины
Флегмона вызвана инфицированием стенки кишечника патогенными бактериями. Чаще всего гнойное воспаление провоцируют стрептококки, стафилококки или кишечная палочка. Интенсивность и распространенность поражения определяется многими факторами: вирулентностью возбудителя, состоянием локального и общего иммунитета. В абдоминальной хирургии выделяют несколько факторов, которые способствуют развитию флегмоны:
- Воспалительные заболевания кишечника. Длительно существующий патологический процесс нарушает барьерную функцию кишечной стенки, благодаря чему она становится проницаемой для патогенных бактерий. Микроорганизмы проникают под слизистую оболочку из кишечного просвета, реже — контактным путем из соседнего гнойного очага.
- Попадание инородных тел. Предметы, имеющие большой размер или острый край, травмируют кишечную стенку. Через полученные микроповреждения очень быстро проникают бактерии. Наиболее опасная ситуация возникает при прободении кишки, когда инфицируется брюшная полость.
- Нарушения кровообращения. В формировании флегмоны важное значение имеет хроническая ишемия кишки, вызванная тромбозом мезентериальных сосудов, спаечной болезнью. Расстройства кровотока и микроциркуляции, снижение трофики тканей создают благоприятные условия для развития бактериальной инфекции.
Факторы риска
К предрасполагающим факторам заболевания относят кишечные инфекции (сальмонеллез, дизентерию), глистные инвазии — аскаридоз, тениаринхоз, описторхоз. При резком снижении иммунитета флегмона иногда поражает больных с циррозом печени и асцитом. Риск появления болезни увеличивается при сопутствующем атеросклерозе, что связано с ухудшением кровотока в ветвях брюшного отдела аорты. Гнойный процесс в кишечнике обнаруживается у 1-2% онкологических пациентов, которые получают лучевую терапию по поводу опухолей органов брюшной полости и малого таза.
Патогенез
Особенностью течения флегмоны кишки является локализация первичного очага в подслизистом слое кишечной стенки. Затем диффузное воспаление распространяется как вглубь, захватывая мышечную и серозную оболочку, так и вдоль кишечника. Размеры воспалительной инфильтрации варьируют от нескольких сантиметров до полуметра и более. Для заболевания типично сегментарное поражение, когда гнойные очаги чередуются с неизмененными участками кишечника.
Для флегмоны характерна выраженная отечность кишки и нарушения сократительной способности мышечного слоя ее стенки. В результате наблюдается сужение просвета кишечника вплоть до полной непроходимости каловых масс. На поздних стадиях флегмоны происходит поражение внутристеночных нервных сплетений, что вызывает парез и патологическое расширение просвета кишки.
Симптомы флегмоны кишечника
Острый воспалительный процесс начинается внезапно с резких болей в животе. Локализация и интенсивность болевого синдрома непостоянна. Боли усиливаются во время поворотов и наклонов туловища, глубокого дыхания. Живот умеренно вздут, болезненный даже при легком надавливании. Одновременно с болью температура тела повышается до субфебрильных цифр, а спустя несколько часов начинается фебрильная лихорадка.
Позже присоединяется рвота съеденной пищей с примесью желчи. Язык сухой, обложен серым или желтоватым налетом. Больной испытывает сильную слабость, занимает вынужденное неподвижное положение. При сильных болях человек становится беспокойным, стонет, переворачивается в постели, пытаясь найти более удобное положение. Постепенно вздутие живота усиливается, стул и газы не отходят.
Хроническая флегмона характеризуется более благоприятным стертым течением. Общее состояние пациентов остается удовлетворительным, симптомы интоксикации выражены слабо. Температура чаще нормальная, иногда определяется субфебрилитет. Вследствие прогрессирующего сужения кишечника больные жалуются на длительные запоры, выделение кала малыми порциями. Беспокоят умеренные боли в животе без четкой локализации.
Осложнения
Грозное последствие вовремя не диагностированной флегмоны — гнойное расплавление и перфорация стенки кишечника с развитием перитонита. Заболевание протекает крайне тяжело. Летальность при разлитом перитоните колеблется от 10% до 50%, что зависит от возраста пациента и наличия сопутствующих болезней. При быстром отграничении воспалительного процесса в полости живота формируются межкишечные абсцессы.
Если участок с флегмоной прилежит к соседнему органу, существует риск прободения и формирования свища. При выраженном отеке стенки кишечника и полном перекрытии просвета возникает механическая кишечная непроходимость. При нарушении иннервации кишки непроходимость переходит в паралитическую форму. Хронические флегмоны опасны развитием спаечного процесса.
Диагностика
Постановка диагноза флегмоны вызывает затруднения даже у опытных специалистов в связи со схожестью клинических симптомов с другими заболеваниями, имеющими клиническую картину «острого живота». При физикальном исследовании хирург обнаруживает болезненность и защитное напряжение передней брюшной стенки. Иногда удается пропальпировать эластичное и чувствительное к прощупыванию утолщение по ходу кишечника. Для диагностики применяется ряд исследований:
- УЗИ. Сонография брюшной полости — скрининговый метод, который проводят для исключения более типичных и часто встречаемых патологий. При флегмоне из-за пареза кишечника и скопления газов ультразвуковая диагностика малоинформативна. На УЗИ видны только очень крупные очаги гнойного расплавления тканей.
- Рентгенологическое исследование. Рентгенография пассажа бариевой смеси по кишечнику — информативный метод при хроническом варианте флегмоны. Гнойный очаг на рентгенограмме визуализируется как дефект наполнения с четкими контурами, который суживает просвет кишки. Для уточнения диагноза острой флегмоны используют КТ.
- Лапароскопия. Является наиболее точным диагностическим методом. На мониторе врач видит утолщенный участок кишечника с гиперемией серозной оболочки, точечными кровоизлияниями и фибринозным налетом. В брюшной полости скапливается мутный экссудат.
- Лабораторные методы. В клиническом анализе крови при острой флегмоне обнаруживают лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение СОЭ. Характерно повышение острофазовых показателей крови. При осложнении флегмоны асцитом на анализ берут экссудат путем лапароцентеза.
Лечение флегмоны кишечника
Консервативная терапия
Медикаментозное лечение возможно только при хроническом течении болезни и отсутствии выраженной клинической симптоматики. Применяется массивная антибактериальная терапия, которая включает 2-3 препарата с разными спектрами действия. Для устранения интоксикации назначается внутривенная инфузионная терапия солевыми и коллоидными растворами. Чтобы устранить парез кишечника, используются антихолинэстеразные препараты.
Хирургическое лечение
Оперативное вмешательство в ранние сроки — единственный радикальный метод лечения, который обеспечивает хорошие отдаленные результаты. Большинство операций при острой форме флегмоны проводится в ургентном порядке. Объем лечения определяется локализацией гнойного очага, общим состояние пациента и запущенностью воспаления. Абдоминальные хирурги предпочитают открытый доступ — лапаротомию.
Для ликвидации гнойника пораженный отдел кишки иссекается в пределах здоровых тканей с последующим наложением анастомоза. У онкологических или истощенных больных ограничиваются формированием кишечной стомы и тщательным дренированием брюшной полости. У детей по возможности избегают резекции кишки, что обусловлено высокой травматичностью операции для растущего организма.
Прогноз и профилактика
При своевременном оперативном лечении наблюдается полное выздоровление пациентов. Прогноз благоприятный и при хронической флегмоне, которая намного реже дает осложнения. Сомнительный прогноз для больных с запущенными формами гнойного поражения кишечника, а также при флегмонах, возникших на фоне злокачественных опухолей. Профилактика включает раннее выявление и лечение гастроэнтерологических заболеваний.
2. Доброкачественные и злокачественные опухоли желудка, тонкого и толстого кишечника / В.И. Русаков. – 1996.
3. Диагностика и объем оперативных вмешательств при флегмоне и перфорации кишечника на фоне сальмонеллеза и дизентерии. Автореферат диссертации / М.М. Наумов. – 2002.
Клинические проявления флегмоны кишечника во многом зависят от локализации, распространенности и стадии заболевания. Большинство исследователей, описывающих флегмону кишечника, считают, что патогномоничных симптомов этого заболевания не существует. В то же время некоторые авторы имеют противоположное мнение. Большинство больных с флегмоной тонкой кишки поступают в стационар в течение 1-х суток от начала заболевания. Заболевание, как правило, начинается остро, с высокой температуры, озноба и болей в животе. Боли носят интенсивный характер, усиливаются при движении и не имеют четкой локализации. Чаще они носят спастический, схваткообразный характер. Быстро нарастают явления общей интоксикации: слабость, бледность кожных покровов с желтушным оттенком, иногда с рассеянными мелкопятнистыми кровоизлияниями в кожу по типу геморрагической пурпуры. Одновременно с болями в животе появляется рвота, часто она бывает повторной и в отличие от рвоты при флегмоне желудка не усиливается после приема пищи или жидкости. В далеко зашедших случаях рвота бывает упорной, имеет каловый запах, особенно при развитии перитонита. С первых дней у больных флегмоной тонкой кишки отмечается задержка стула и газов, реже наблюдается понос. По мере нарастания интоксикации в крови увеличивается число молекул средней массы, отмечаются нитевидный пульс и приглушенность тонов сердца, вздутие живота больше в средней его части. Этот синдром чаще возникает при развитии перитонита.
Флегмона подвздошной кишки характеризуется болезненностью при пальпации правой подвздошной области. При присоединении перитонита отмечается положительный симптом Щеткина-Блюмберга. Как результат многократной рвоты, происходит сгущение крови, а также наблюдаются высокий лейкоцитоз (до 30- 40х1000000000/л) с резким сдвигом формулы влево и увеличение СОЭ (до 50-60 мм/ч).
Основными рентгенологическими признаками флегмоны подвздошной кишки служат значительное расширение ее просвета с дефектами наполнения и отсутствие перистальтики соответственно месту пораженного участка, а также резкое расширение просвета кишки выше места флегмоны. Большую диагностическую помощь оказывает лапароскопия, которая нередко переходит в лапаротомию. На операции прежде всего нужно решить вопрос, не является ли флегмона кишки результатом осложнения травмы, опухоли большого дуоденального соска или результатом осложнения гнойного дивертикулита. Необходимо также исключить распространение патологического процесса с желчевыводящих путей, поджелудочной железы, желудка и печени.
Следует отметить, что флегмоны тощей и подвздошной кишки не имеют тенденции к переходу в гангрену. Наиболее часто осложнением флегмоны тонкой кишки являются перитонит, абсцессы стенки кишки и кишечные свищи. В стадии грануляционно-рубцовых изменений могут наблюдаться стеноз и спаечная болезнь. Следует особо подчеркнуть, что регионарный энтерит или болезнь Крона имеют много общих черт с флегмоной подвздошной кишки, но это заболевания разные. Болезнь Крона характеризуется воспалением слизистой оболочки с изъязвлением и распространением процесса на остальные оболочки тонкой кишки. Регионарный энтерит встречается в несколько раз чаще энтерогенной флегмоны. Большинство хирургов считают, что при регионарном энтерите необходимо проводить резекцию патологически измененной кишки, а наложение межкишечного анастомоза, предпринимаемого для выключения пораженного участка кишки без его удаления, мало обоснованным, так как это не предотвращает развития перитонита, внутрибрюшных абсцессов, кишечных свищей и интоксикации. При энтерогенной флегмоне тонкой кишки тактика хирурга определяется стадией развития патологического процесса и наличием осложнений. Резекция кишки показана при наличии перитонита, абсцедирования, перфорации, а также при развитии стеноза.
A. Kypыгинa, Ю. Cтoйкo, C. Бaгнeнкo
Флегмона тонкой кишки и другие материалы по хирургической гастроэнтерологии.
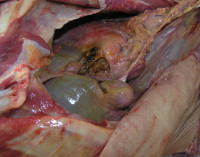
Флегмона желудка – это острое разлитое воспалительное заболевание гнойного характера, поражающее все слои органа с преимущественным вовлечением подслизистого слоя. Основными локальными симптомами являются интенсивная боль с тенденцией к усилению, тошнота, рвота, общими – озноб, повышение частоты сердечных сокращений, лихорадка. Патология диагностируется на основании результатов объективного обследования пациента, интерпретации данных анализов крови, рентгенографии, УЗИ, КТ, эндоскопического исследования. На ранних стадиях возможна консервативная терапия. Основным методом лечения считается хирургическое иссечение пораженной области на фоне антибиотикотерапии и детоксикационных мероприятий.
МКБ-10
Общие сведения
Флегмоной желудка данное состояние в своих трудах впервые назвал российский военный врач Петр Коновалов, описавший характерные симптомы в конце XIX столетия. Заболевание чаще обнаруживается у мужчин рабочих профессий 40-60 лет, постоянно употребляющих грубую пищу, семена, рыбу без тщательной предварительной очистки от костей. В детской хирургии разлитое воспаление стенки желудка является казуистикой.
Летальность составляет около 40%, частота встречаемости среди других патологий брюшной полости, диагностируемых в хирургическом стационаре, – до 0,01%. Высокая смертность связана с редкостью заболевания, быстрым развитием опасных осложнений острой формы, а также со стертой клинической картиной подострой и хронической форм.

Причины
Причиной заболевания становится бактериальная инвазия и развитие воспалительной реакции, охватывающей стенку органа. При микробиологическом исследовании обнаруживаются стрептококки, стафилококки, кишечная палочка, анаэробная флора. Чаще всего возбудитель проникает в желудочную стенку через слизистую оболочку при раке, язвенной болезни либо повреждении инородным телом, в ходе открытой или эндоскопической операции. Возможно распространение патологического процесса с соседних органов. Реже гнойное воспаление желудочной стенки провоцируется заносом инфекции с током лимфы или крови.
Предрасполагающими физическими факторами считаются хирургические вмешательства в анамнезе, химическими – атрофия кислотопродуцирующих клеток или чрезмерное выделение соляной кислоты. Предполагается, что флегмона желудка является гнойно-аллергическим процессом, в качестве сенсибилизирующих факторов рассматриваются антигены возбудителей гриппа, ангины, рожистого воспаления. Вероятность развития заболевания повышается при снижении иммунитета.
Патогенез
Болезнетворные агенты проникают в стенку желудка через слизистую или серозную (при распространении воспаления с других органов) оболочку. В подслизистом слое находится большое количество рыхловолокнистой соединительной ткани, строение которой создает благоприятные условия для развития обширного инфекционного процесса. Проникновению инфекции через слизистую способствует наличие дефектов в эпителии и снижение активности местных защитных факторов.
Обычно наблюдается поражение пилорического отдела, реже – кардии или всего желудка. Формируется гнойно-воспалительный очаг, в который мигрирует большое количество лейкоцитов. Образующийся гной, содержащий токсины, части погибших микробов и собственных клеток организма, является агрессивной средой, которая продолжает расплавлять ткани, нарушая жизнедеятельность органа. Воспалительный процесс распространяется по всем слоям желудка, вызывая изъязвления и некроз тканей.
Классификация
С учетом пути инфицирования флегмоны желудка делятся на первичные и вторичные. Первичной флегмоной называется гнойное воспаление, развившееся вследствие инвазии возбудителя через просвет желудка, вторичной – нагноение, возникшее при распространении инфекции из другого очага. В зависимости от особенностей течения заболевания выделяют три формы первичной и вторичной флегмоны:
- Острая. Может быть ограниченной или тотальной. Проявляется яркой клинической картиной и характерным подъемом уровня лабораторных показателей. Существует высокий риск распространения процесса с вовлечением брюшины и развитием сепсиса.
- Подострая. Отечность, гиперемия стенки органа и подъем температуры не так интенсивны, как при острой форме, но представляют опасность для пациента и чреваты развитием осложнений.
- Хроническая. Представляет собой вялотекущую инфекцию с периодами обострения и ремиссии. Долгое время может симптоматически имитировать гастрит или язвенное поражение желудка.
Симптомы флегмоны желудка
Для острой формы характерны невыносимые боли в верхней части живота. Болевой синдром усиливается в положении лежа на спине, поэтому пациент пытается лечь на бок, чтобы снизить интенсивность болевых ощущений. Боль локализуется в эпигастральной, в некоторых случаях – в правой подвздошной области. Отмечается жажда, тошнота, многократная рвота с желчью.
Подострый вариант течения патологии может проявляться несколькими из перечисленных симптомов со сниженной интенсивностью. При хронической форме клиническая картина неясная, требует полноценной инструментальной диагностики. Пациент жалуется на самостоятельно проходящую боль в эпигастрии, слабость и дисфагию. Возможна однократная рвота желудочным содержимым без примесей, приносящая облегчение.
Осложнения
При отсутствии специфического рационального лечения флегмона может осложниться распространением инфекции за пределы органа с развитием перитонита – острого воспаления брюшины, которое часто становится причиной полиорганной недостаточности и летального исхода. Гнойное пропитывание стенки желудка истончает ее, что приводит к перфорации органа и желудочному кровотечению. Возможно возникновение гангрены желудка, включение в патологический процесс других органов и систем, образование флегмон и абсцессов печени, большого и малого сальника. К осложнениям отдаленного периода относят спаечную болезнь и переход гнойного воспаления желудка в хроническую форму.
Диагностика
Острая форма заболевания обычно диагностируется абдоминальным хирургом в условиях приемного покоя, куда больной поступает с признаками катастрофы в брюшной полости. При хронической флегмоне пациент первично может обратиться к участковому терапевту или гастроэнтерологу, дальнейшее обследование осуществляется хирургом. План диагностических мероприятий включает:
- Физикальный осмотр. При осмотре полости рта язык сухой, с белым налетом. При пальпации живота прощупывается опухолевидное уплотнение в эпигастральной области, определяется болезненность и напряжение мышц, вызванное раздражением нервных окончаний. При остром варианте воспаления перистальтика отсутствует, выявляются положительные симптомы раздражения брюшины.
- Лабораторные анализы. Повышение уровня лейкоцитов и скорости оседания эритроцитов в общем анализе крови являются маркерами воспаления. В лейкоцитарной формуле обнаруживается «сдвиг влево» – увеличение количества молодых форм нейтрофилов.
- Лучевая диагностика. На рентгенограммах желудка определяется высокое положение органа, при контрастировании визуализируются дефекты наполнения, утолщение стенки, при хронической патологии может просматриваться рубцовая деформация тканей. В ходе КТ брюшной полости выявляется уплотнение стенки и газ в стенке желудка, расширение органа.
- УЗИ. УЗИ брюшной полости производят для оценки состояния пищеварительного тракта, печени и селезенки, обнаружения дефектов, изменения эхогенности, структуры и сосудистого рисунка органов, свидетельствующих о наличии осложнений.
- Эндоскопические методы. Слизистая оболочка желудка при проведении ФГДС рыхлая, отечная, гиперемированная. При выполнении диагностической лапароскопии желудок отечный, ярко-красного цвета, увеличен в размере, тестоватой консистенции. На поверхности серозного слоя видны участки гнойного распада. На возникновение перитонита указывает мутно-зеленая или бурая жидкость в карманах брюшной полости.
Дифференциальная диагностика
Дифференциальная диагностика острой формы осуществляется с осложнениями гнойно-некротического панкреатита, прободением полых органов, нагноением кисты желудка. Хроническую форму различают с обострением хронического гастрита, панкреатита, язвенной болезни двенадцатиперстной кишки. Из-за схожей симптоматики значительную трудность представляет дифференциальный диагноз флегмоны желудка и острого аппендицита.
Лечение флегмоны желудка
На ранней стадии допускается консервативная терапия, включающая в себя использование больших доз антибиотиков, введение антиоксидантов, десенсибилизирующих и противовоспалительных средств, инфузии белковых растворов, переливание крови и кровезаменителей, плазмаферез, гемосорбцию, форсированный диурез. При неэффективности консервативных мероприятий и прогрессировании патологии требуется хирургическое вмешательство. При невозможности проведения операции ввиду тяжелого состояния пациента выполняют дренирование и ограничивающую тампонаду. С учетом распространенности процесса применяют следующие методы лечения:
- При ограниченных флегмонах. Показано введение антибактериальных средств в ствол чревной артерии путем ее катетеризации, в толщу стенки желудка, малый и большой сальник – эндоскопически. Методика позволяет обеспечить высокую концентрацию препарата в зоне поражения, устранить воспаление, предотвратить вовлечение близлежащих анатомических структур.
- При распространенных флегмонах. Осуществляется резекция методом Бильрот-I с созданием анастомоза между культей желудка и двенадцатиперстной кишкой. Выполняется оментизация желудка – подшивание органа к большому сальнику для нормализации кровообращения. Пациентам детского возраста при возможности проводится атипичная резекция желудка для сохранения размеров органа.
- При тотальном поражении и перитоните. Производится гастрэктомия, ревизия брюшной полости, ее карманов и установка дренажей. Дренирование в первые дни после операции обеспечивает отток жидкого содержимого и позволяет вводить антисептические растворы. После прекращения оттока и ликвидации воспалительных явлений дренажи удаляют.
Иссеченный фрагмент органа отправляют на гистологическое исследование. Операции проводят на фоне интенсивной дезинтоксикационной терапии под контролем витальных функций. В послеоперационном периоде продолжают инфузионную терапию, назначают антибиотики, анальгетики, применяют парентеральное питание.
Прогноз и профилактика
Прогноз острой и подострой флегмоны желудка определяется распространенностью процесса, своевременностью начала лечения, наличием осложнений. При хроническом течении заболевания исход обычно благоприятный. Решающую роль имеет опыт врача-хирурга и рациональный выбор оперативного вмешательства. В научной литературе описываются случаи успешного излечения пациентов с профузным желудочным кровотечением вследствие флегмоны желудка, но осложнения этой патологии значительно уменьшают шансы сохранить орган. Качество дальнейшей жизни пациента зависит от объема резекции, соблюдения рекомендаций врача относительно диеты и образа жизни. Адаптироваться к новым пищевым привычкам помогает курс реабилитации, проводимый в лечебных учреждениях.
2. Редкие хирургические заболевания желудка: учеб. пособие/ Земляной В. П., Сигуа Б.В., Данилов А.М.. — 2013.
3. Тактика хирургического лечения флегмоны желудка/ Абдуллоев Д.А., Негматов А.А., Сафаров А.М., Билолов М.К.// Здравоохранения Таджикистана. - 2015.
Читайте также:

